Gaucher-kóráltalában a szfingolipid anyagcsere zavarának nevezik, ami a glükocerebrozidot elpusztító enzim hiányára adott válasz; egy ilyen szövődmény glükocerebrozid lerakódásához vezethet. A Gaucher-kór tünetei leggyakrabban a hepatosplenomegalia vagy a központi idegrendszer változásai. A betegség helyes diagnosztizálása érdekében a leukociták citokémiai vizsgálatát kell végezni.
Ez egy kevésbé gyakori betegség, örökletesen terjed, amikor mindkét szülő a hibás gén hordozója. A Gaucher-kór először 1882-ben jelent meg az orvosi kézikönyvek oldalain.
A béta-glükocerebrozidáz enzim hiánya a membránnal körülvett sejtszervecskékben nagy mennyiségű tápközeg kialakulásához vezethet a szerves anyag mikroorganizmusai számára az egész szervezet makrofágrendszerének sejtjeiben, általában ez a folyamat. a mirigyekben, valamint a csontvelő és a lép sejtjeiben fordul elő és fejlődik.
A mai napig a tudomány a Gaucher-kór három típusát állapította meg:
- Az 1-es típus leggyakrabban a pubertáson túljutott embereknél fordul elő, és szintén állandó; ez a típus nem jellemezhető neuronopathia jelenlétével. Az 1-es számú betegségtípus a leglassúbb és legelterjedtebb típusnak nevezhető, amelyben a központi idegrendszer nem lesz érintett.
- A 2. típus, amelyben a gyerekek a célpontok, nem olyan gyakori a tudományban. Az ilyen típusú betegségeknél általában az idegsejtek érintettek, ami az egész idegrendszer szinte teljes sorvadását vonja maga után. Ezzel a diagnózissal a gyermek még csecsemőként meghal.
- A 3-as típust a tudomány általában „juvenilis”-nek nevezi, ennél a típusnál a folyamat tünetei kevésbé kifejezettek, ilyenkor elkerülhetetlen az idegsejtek sorvadása. Érdemes megjegyezni, hogy a 3-as típus is meglehetősen ritka. A tudósok ezt a fajta betegséget az egész idegrendszer fokozatos és kaotikus bevonásával jellemzik ebben a folyamatban.
Az a tény, hogy a Gaucher-kór különböző külső formákban, valamint eltérő belső szerkezetű körülmények között létezhet, megerősíti az 1. kromoszómán található, magasan strukturált glükocerebrozidáz gén változásainak sokféleségét. Ennek ellenére a különböző súlyosságú betegségek nyomon követhető egy adott genotípus között . Az átalakulás erejének kérdésében a fő helyet a makrofágok számának éles növekedése kapja a szervekben és szövetekben, ami válasz a nagy mennyiségű glükocerebrozid megjelenésére, azonban működésének módszerei még mindig nem ismert.
A Gaucher-zigóta általában olyan, mint egy ovális, átmérője körülbelül 70-80 mm, valamint halvány citoplazma. Két vagy több fokozott pigmentáltságú magot tartalmaz, amelyek a perifériára tolódnak el. Ezeknek a magoknak a közepén fonalszerű fehérjestruktúrák helyezkednek el, amelyek egyidejűleg helyezkednek el egymáshoz képest.
A betegség kialakulása során felhalmozódik a béta-glükocerebrozid, amely végső soron szétesett plazmalemmákból származik, membránnal körülvett sejtszervecskékben üledékké válik, és hosszúkás, húsz, néha negyven mm hosszúságú csöveket képez, ezek a csövek láthatók. amikor 2-3 ezerszeres növekedést. Ilyen zigóták megtalálhatók a CML-ben, valamint a B-limfocita rendszer daganataiban, mivel ezen betegségek következtében a béta-glükocerebrozid metabolizmusának felgyorsult folyamata figyelhető meg.
A Gaucher-kór tünetei
Normál állapotban egy szerves anyag figyelhető meg, amely elpusztítja a glükocerebrozidot, amely hidrolizálja a glükocerebrozidot, miközben glükózt és ceramidokat képez. Ha a szervezet fejlődése során a genetikai szinten nyert szerves anyag károsodást szenvedett, akkor ez ahhoz a tényhez vezethet, hogy a sejtek elkezdik felfogni és megemészteni a szilárd részecskéket, ezáltal Gaucher-zigótákat hoznak létre. Ezeknek a zigótáknak a felhalmozódása a terekben
az emberi agy anyagában lévő erek körül kiváltja az elhalt vagy helyettesített neuronok gliasejtekkel való helyettesítésének folyamatát. 3 típus létezik, amelyek különböznek a különböző etiológiájú betegségek előfordulásának és terjedésének mintázatától, a szerves anyagok aktivitásától, valamint a megnyilvánulások természetétől:
Az 1-es típust a legmagasabb előfordulási gyakoriság jellemzi - ez a típus a lakosság 90% -ában található (nem neuronopátiás).
A szerves anyagokban megfigyelt, maradéknak nevezhető aktivitás a legmagasabb. Az első megnyilvánulások 2 éves kortól idős korig jelentkezhetnek. A fő tünetek a csontsejtek változásai, a fiziológiai szempontból lassú fejlődés, a pubertás alatti aktivitás késése, valamint a bőrvérzések. Az utolsó tünet, amelyet orrvérzések kísérnek, meglehetősen gyakori. Röntgenfelvétel után az orvosok általában azt tapasztalják, hogy a hosszú csontok végei kiszélesedtek, és a száj csontlemeze elvékonyodott.
A 2-es típust a legalacsonyabb előfordulási gyakoriság jellemzi (akut neuronopathiás). Ennél a típusnál a szerves anyag maradék aktivitásának csökkenése figyelhető meg. Az első komoly jelek már korai életkorban – születés után – észlelhetők. A fő tünetek a gyorsan fejlődő neurológiai rendellenességek: a rugalmatlanság, sajnos ez a típus a legtöbb esetben körülbelül két éves korban halálhoz vezet.
A 3-as típus a leggyakoribb és a legritkább (szubakut neuronopátiás) közé esik. A szerves anyagok létfontosságú aktivitása, valamint a betegség súlyossága ennek megfelelően az 1. és 2. típus között közepes. Az ilyen típusú első tünetek gyermekkorban észlelhetők. A klinikai megnyilvánulások fajtánként változhatnak, ideértve a koordinációs zavarokat (Ilia), a szervek és a csontszövet fertőzését (Nib), valamint a központi idegrendszer szaruhártya elhomályosodásával járó degeneratív betegségeit (Cs). Ha ezzel a típussal a beteg túléli a tizenéves kort, a jövőben általában sokáig él.


Gaucher-kór diagnózisa
Ennek a betegségnek a diagnózisa általában magában foglalja a leukociták citokémiai vizsgálatát. A típusokat, valamint a hordozót általában a mutációk természetének elemzése alapján határozzák meg. A Gaucher-zigóták diagnosztikus értékkel bírnak.
VIDEÓ
Gaucher-kór kezelése
Az 1-es és 3-as típusnál speciális komplex gyógyszerekkel történő helyettesítő kezelés javasolt placentális vagy rekombináns glükocerebrozidáz alkalmazásával; a 2-es típusnál a kezelés sajnos haszontalan, ráadásul a tudomány és az orvostudomány számára teljesen ismeretlen. A kezelés során az enzim megváltozik, hogy gyorsan és időben transzportálja a membránnal körülvett sejtszervecskékbe. A speciális komplex gyógyszerekkel kezelt betegeknél a vérfesték, valamint a színtelen vérsejtek szintjének napi ellenőrzését írják elő; a máj és a lép méretének állandó monitorozása CT vagy MRI segítségével; a csontszöveti elváltozások folyamatos monitorozása a csontrendszer egészének teljes megfigyelésével, kettős energiás röntgenabszorpciós vizsgálat vagy MRI.
Általában a betegeknek a következő gyógyszereket írják fel: Miglustat, amelyet bizonyos dózisokban kell bevenni, nevezetesen naponta háromszor, száz mg szájon át, Miglu-stat - ez a fajta gyógyszer csökkenti a glükocerebrozid koncentrációját, és szintén egyfajta megoldás azoknak a betegeknek, akik bizonyos okok miatt nem részesülhetnek enzimpótló kezelésben.
Általában vérszegénységben szenvedő betegeknek írják fel, valamint amikor a leukociták és a vérlemezkék száma csökken a vérben, valamint ha a lép mérete megnő, ami kellemetlen érzést okoz.
A betegségben szenvedő betegek alapos kezeléséhez az orvosok őssejteket vesznek igénybe, azonban ez a fajta kezelés a legveszélyesebb a beteg egészségére és életére, ezért a lehető legritkább esetben alkalmazzák.
A betegség a lizoszómális raktározási betegségek közé tartozik (glucosylceramid lipidosis).
A glükocerebrozidáz enzim hiánya jellemzi. Ez anyagcserezavarokhoz vezet. A lipidek nem bomlanak le újrafogyasztási termékekké, és a glükocerebrozid felhalmozódik a makrofág sejtekben. Megnagyobbodnak, felveszik a szappanbuborékok jellegzetes megjelenését és megtelepednek a test szöveteiben.
Gaucher-szindróma alakul ki: a máj, a lép és a vesék megnagyobbodnak, a glükocerebrozid felhalmozódása a csontszövet és a tüdő sejtjeiben tönkreteszi szerkezetüket.
Ami?
Röviden, a Gaucher-kór egy genetikai betegség, amelyben a zsíros anyagok (lipidek) felhalmozódnak a sejtekben és egyes szerveken. A Gaucher-kór a lizoszómális raktározási betegségek közül a leggyakoribb. A szfingolipidózis (a lizoszómális raktározási betegségek egyik alcsoportja) egyik formája, mivel a szfingolipid anyagcsere diszfunkciójában nyilvánul meg.
A rendellenességet fáradtság, vérszegénység, alacsony vérlemezkeszint, valamint megnagyobbodott máj és lép jellemzi. Ezt a glükocerebrozidáz enzim örökletes hiánya okozza, amely a zsírsav-glükozilceramidra hat. Ha az enzim károsodik, a glükozilceramid felhalmozódik, különösen a fehérvérsejtekben, leggyakrabban a makrofágokban (mononukleáris leukocitákban). A glükozilceramid felhalmozódhat a lépben, a májban, a vesében, a tüdőben, az agyban és a csontvelőben.
A fejlesztés okai
Genetikai szinten mutációk lépnek fel azokban a génekben, amelyek felelősek a glükocerebrozidáz enzim termeléséért. Ez a rendellenességekkel rendelkező gén az 1. kromoszómán található. Ezek a mutációk alacsony enzimaktivitást okoznak. Így a glükocerebrozid felhalmozódik a makrofágokban.
A mesenchymális sejtek, az úgynevezett Gaucher-sejtek, fokozatosan növekednek és hipertrófiává válnak. Mivel ezekben a sejtekben változások következnek be, és ezek a lépben, a vesében, a májban, a tüdőben, az agyban és a csontvelőben helyezkednek el, ezek viszont deformálják ezeket a szerveket és megzavarják normális működésüket.
A Gaucher-kór egy autoszomális recesszív betegség. Ezért bárki örökölheti ennek az enzimnek az összes tulajdonságával rendelkező mutációját, ugyanolyan arányban, mind az apától, mind az anyától. Így a betegség mértéke és súlyossága a gének károsodásától függ.
Elméletileg minden ember örökölheti a glükocerebrozid gént elváltozásokkal vagy teljesen egészségesen. A rendellenességekkel járó gén öröklődése következtében ennek az enzimnek a mutációja következik be, de ez még nem utal betegségre. De ha egy gyermek mindkét érintett gént megkapja, Gaucher-kórt diagnosztizálnak. Egy érintett gén öröklése esetén a gyermeket csak a betegség hordozójának tekintik, így fennáll annak a lehetősége, hogy ezt a tulajdonságot örökletes patológiával a következő generációkra továbbítsák. Így ha mindkét szülő a betegség hordozója, akkor az esetek 25%-ában Gaucher-kórral, 50%-ban hordozó gyermekkel, 25%-ban egészséges gyermekkel születhet.
Ennek az örökletes patológiának az előfordulási gyakorisága az etnikai fajok körében 1:50 000, de sokkal gyakrabban észlelhető az askenázi zsidók körében.
A Gaucher-kórt raktározási betegségnek is nevezik az enzim hiánya miatt, amelynek el kell távolítania a káros anyagcseretermékeket a szervezetből, nem pedig felhalmozódnia. Ennek eredményeként ezek az anyagok egyes szervek makrofágjaiban felhalmozódnak és elpusztítják azokat.

A betegségek osztályozása és típusai
A betegség lefolyásának természete változó súlyosságú. A szövődmények gyermekkorban és felnőttkorban jelentkeznek. Háromféle betegség létezik:
- Az első nem neuronopátiás típus. A szociológia azt mutatja, hogy gyakori az askenázi zsidók körében. Ezt a mintát Gaucher-reakciónak nevezik. A klinikai képet a betegség mérsékelt, esetenként tünetmentes lefolyása jellemzi. A viselkedés pszichológiája nem változik, az agy és a gerincvelő nem sérül. A tünetek harminc éves kor után gyakrabban jelentkeznek. Ismertek olyan esetek, amikor gyermekkorban diagnosztizálják. Az időben történő kezelés kedvező prognózist ad.
- A második típus a neuronopátiás infantilis formát képviseli, és ritka. A tünetek csecsemőkorban már hat hónapos korban jelentkeznek. A gyermek agyának progresszív károsodása következik be. A fulladás következtében hirtelen bekövetkezhet a halál. Minden gyermek meghal két éves kora előtt.
- A harmadik típus (neuronopátiás juvenilis forma). A tünetek 10 éves koruk óta figyelhetők meg. A tünetek erősödése fokozatos. A hepatosplenomegalia - a máj és a lép megnagyobbodása - fájdalommentes és nem károsítja a májműködést. A viselkedéspszichológia lehetséges megsértése, neurológiai szövődmények kialakulása, portális hipertónia, vénás vérzés és halál. A csontszövet Gaucher-sejtek által okozott károsodása mozgáskorlátozottsághoz és fogyatékossághoz vezethet.
A Gaucher-kór tünetei
A klinikai kép a betegség típusától függ, de vannak általános jelei is ennek a betegségnek. A Gaucher-szindrómát (lásd a fényképet) a következő megnyilvánulások alapján gyaníthatja:
- sápadt bőr;
- növekedési zavar gyermekeknél;
- általános gyengeség;
- a nyirokcsomók gyulladása;
- megnagyobbodott máj és lép;
- törések sérülések hiányában;
- spontán orrvérzés;
- vérzéses csillagok a bőrön.
A Gaucher-szindróma nem függ a gyermek nemétől. Ezenkívül a betegség tünetei gyakran hasonlítanak a hematológiai patológiák klinikai képére. Ez megnehezíti a betegség diagnosztizálását.
A Gaucher-szindróma különböző formáinak jellemző jelei:
Gaucher-kór gyermekeknél
A tünetek különböző életkorban jelentkezhetnek. A második típusú betegség gyakran hat hónapos korban jelentkezik. A betegek ebben az esetben 1-2 évig élnek. A harmadik típus a 2-4 éves gyermekekre jellemző, bár néha serdülőkorban is megfigyelhető. Ugyanez vonatkozik az első formára is. Korai gyermek- és serdülőkorban egyaránt megjelenhet. A Gaucher-szindróma tünetei gyermekeknél:
- rossz szopási és nyelési képesség;
- szemmozgási zavarok;
- görcsök;
- légzési gondok;
- szamárköhögés;
- sárgásbarna bőrpigmentáció.
Diagnosztika
A betegség anamnézisének és panaszainak összegyűjtése (a betegség első tüneteinek megjelenési idejének, időbeli előrehaladásának tisztázása).
A betegség gyanúja lehet, ha véletlenül észlelik a máj és a lép megnagyobbodását (például ultrahang alapján), a vérképző rendszer elnyomását (a vérvizsgálatok változása: hemoglobinszint csökkenés, vérlemezkeszám, atipikus vérsejtek megjelenése) , és a csontkárosodás tüneteinek megjelenése.
A következő szakaszban speciális vizsgálatokat végeznek a diagnózis megerősítésére:
- Enzim analízis - az enzim (glükocerebrozidáz) szintjének meghatározása a leukocitákban és a bőrsejtekben, amely lehetővé teszi a diagnózis felállítását abszolút pontossággal;
- biokémiai vérvizsgálat (csökkent β-glükocerebrozidáz aktivitás, emelkedett kitotriozidáz szint);
- csontvelő-vizsgálat (jellegzetes Gaucher-sejtek jelenléte);
- molekuláris vizsgálatok génszinten (genetikai rendellenességek kimutatása);
- csontok radiográfiája és számítógépes diagnosztikája (mágneses rezonancia képalkotás), mivel előfordulhatnak kisebb sűrűségű területek, amelyek specifikus jeleket mutatnak erre a betegségre.

A Gaucher-kór harmadik típusa
Hogyan kell kezelni a Gaucher-kórt?
A betegség első és harmadik típusában szenvedő betegek speciális ellátása a tünetek megszüntetésére és az elsődleges genetikai hiba pótlására irányul - a hiányzó enzim mennyiségének növelésére, a glikoszfingolipidek katabolizmusának fokozására. A 2-es típusú patológiában a terápiás intézkedések nem elég hatékonyak, az orvosok erőfeszítései a klinikai megnyilvánulások - fájdalom, görcsök, légzési rendellenességek - enyhítésére korlátozódnak.
Az általános rendszer a következő területeket tartalmazza:
- Enzimpótló terápia. A fő kezelési módszer az élethosszig tartó enzimpótló terápia (ERT) rekombináns glükocerebrozidáz segítségével. A hatékonyság meglehetősen magas - a tünetek teljesen enyhülnek, a betegek életminősége nő. Az ERT alkalmas a betegség harmadik és első típusára. A gyógyszereket intravénásan adják be. A gyakori infúziók néha a vénák gyulladásos betegségeit (phlebitist) okozzák.
- Szubsztrátcsökkentő terápia. Ez az irány új a Gaucher-kór kezelésében, és viszonylag elterjedt az USA-ban és az európai országokban. Célja a szubsztrát glikoszfingolipidek termelési sebességének csökkentése és a felhalmozódó makromolekulák katabolizmusának felgyorsítása. Az alkalmazott gyógyszerek a glükozilceramid szintáz specifikus inhibitorai. A módszer enyhe vagy közepesen súlyos tünetekkel járó 1-es típusú betegség esetén javasolt.
- Tüneti terápia. Csontritkulás esetén komplex terápiát írnak elő, beleértve a kalcium tartalmú gyógyszerek szedését, a D-vitamint és a kalciummal dúsított étrend betartását. Ezek az intézkedések lelassíthatják a csontvesztést, növelhetik a csont szilárdságát és megelőzhetik a töréseket. A csontrendszeri szövődmények esetén fájdalomcsillapítókat (NSAID) és antibakteriális terápiát alkalmaznak. A neurológiai rendellenességek tünetei epilepszia elleni gyógyszerekkel, nootropikumokkal és izomrelaxánsokkal enyhíthetők.
Megelőzés
A Gaucher-kór megelőzésének egyetlen módja az orvosi genetikai tanácsadás. Ha egy családban gyermeke szenved ebben a betegségben, a következő terhességek során meghatározzák a glükocerebrozidáz jelenlétét a magzatvíz sejtjeiben. Ha ennek az enzimnek a magzatban hiánya van, az orvosok javasolják a terhesség megszakítását.
Előrejelzés
A betegség első típusával, a korai diagnózissal és a Gaucher-kór helyettesítő terápiájának időben történő megkezdésével pozitív dinamika lehetséges. A glükocerebrozidózis második típusa a legkedvezőtlenebb, mivel súlyosabb. A beteg gyerekek általában nem élnek két évnél tovább. A Gaucher-kór harmadik formája időben diagnosztizálva és megfelelő kezeléssel lehetővé teszi a beteg létfontosságú funkcióinak fenntartását. Ellenkező esetben elég gyorsan belehal a kialakuló szövődményekbe.
A Gaucher-kór egy genetikai rendellenesség, amelyben a zsíros anyagok (lipidek) felhalmozódnak a sejtekben és egyes szerveken. A Gaucher-kór a lizoszómális raktározási betegségek közül a leggyakoribb. A szfingolipidózis (a lizoszómális raktározási betegségek egyik alcsoportja) egyik formája, mivel a szfingolipid anyagcsere diszfunkciójában nyilvánul meg.
A rendellenességet fáradtság, vérszegénység, alacsony vérlemezkeszint, valamint megnagyobbodott máj és lép jellemzi. Ezt a glükocerebrozidáz enzim örökletes hiánya okozza, amely a zsírsav-glükozilceramidra hat. Ha az enzim károsodik, a glükozilceramid felhalmozódik, különösen a fehérvérsejtekben, leggyakrabban a makrofágokban (mononukleáris leukocitákban). A glükozilceramid felhalmozódhat a lépben, a májban, a vesében, a tüdőben, az agyban és a csontvelőben.
A Gaucher-kór megnyilvánulásai közé tartozhat a lép és a máj megnagyobbodása, súlyos neurológiai szövődmények, a nyirokcsomók és a szomszédos ízületek duzzanata, puffadás, barnás bőrszín, vérszegénység, alacsony vérlemezkeszint a vérben és a sclerában.
A betegséget az 1. kromoszómán található gén recesszív mutációja okozza, és férfiakat és nőket egyaránt érint. A világon körülbelül 100 emberből 1 Gaucher-kór hordozója. A betegség nevét Philippe Gaucher francia orvosról kapta, aki eredetileg 1882-ben írta le.
A Gaucher-kór típusai
A Gaucher-kórnak három általános klinikai altípusa van: I., II. és III. típusú.
Az I-es típus a betegség leggyakoribb formája, 50 000 születésből 1-nél fordul elő. Az ilyen típusú Gaucher-kór tünetei korai életkorban vagy felnőttkorban jelentkezhetnek, és a következők:
- Megnagyobbodott máj és jelentősen megnagyobbodott lép;
- A csontváz csontjainak gyengesége;
- Anémia, thrombocytopenia és leukopenia;
- Vesekárosodás;
- Fáradtság.
A II-es típus általában a születés első hat hónapjában kezd megjelenni, és körülbelül 100 000 születésből egynél fordul elő. Az ilyen típusú Gaucher-kór tünetei a következők:
- Megnagyobbodott máj és lép;
- Kiterjedt és progresszív agykárosodás;
- Szemmozgási zavarok, görcsök, görcsök és végtagmerevség;
- Gyenge szopási és nyelési képesség.
Az érintett gyermekek általában 2 éves korukra meghalnak.
A III-as típus (krónikus neuropátiás forma) bármikor, gyermekkorban vagy akár felnőttkorban is kialakulhat, és 100 000 születésből 1-nél fordul elő. A fő tünetek közé tartozik a lép vagy máj megnagyobbodása, görcsrohamok, koordinációs zavarok, légzési problémák, csontrendszeri rendellenességek, szemmozgási rendellenességek és vérbetegségek, beleértve a vérszegénységet.
A Gaucher-kór tünetei
A Gaucher-kór gyakori tünetei a következők:
- Fájdalommentes hepatomegalia és splenomegalia - a lép mérete 1500-3000 ml lehet, szemben a normál 50-200 ml-es mérettel. A splenomegalia csökkentheti az étvágyat azáltal, hogy nyomást gyakorol a hasra, a lép megnagyobbodása pedig növeli a léprepedés kockázatát;
- Hipersplenizmus és pancitopénia – a vérsejtek gyors és idő előtti pusztulása, ami vérszegénységhez, neutropeniához, leukopéniához és thrombocytopeniához vezet (a fertőzés és a vérzés fokozott kockázatával);
- Májzsugorodás;
- Súlyos fájdalom az ízületekben és a csontokban, gyakran a csípő- és térdízületekben;
- Neurológiai tünetek;
- II. típus: súlyos görcsrohamok, magas vérnyomás, mentális retardáció, apnoe;
- III. típus: izomrángások, görcsrohamok, demencia, a szemizmok apraxiája;
- csontritkulás;
- Sárgás-barna bőrpigmentáció.
Gaucher-kór kezelése
 A Gaucher-kór 1. és 3. altípusának kezelése kezdődhet intravénás enzimpótlással rekombináns glükocerebrozidázzal, ami jelentősen csökkentheti a máj és a lép méretét, a csontrendszeri rendellenességeket és visszafordíthatja az egyéb megnyilvánulásokat. Ez az eljárás páciensenként körülbelül 200 000 dollárba kerül, és évente meg kell ismételni a beteg élete során. A Gaucher-kórt a Velaglucerase Alfa gyógyszerrel is kezelik, amelyet 2010 februárja óta hagytak jóvá alternatív kezelésként.
A Gaucher-kór 1. és 3. altípusának kezelése kezdődhet intravénás enzimpótlással rekombináns glükocerebrozidázzal, ami jelentősen csökkentheti a máj és a lép méretét, a csontrendszeri rendellenességeket és visszafordíthatja az egyéb megnyilvánulásokat. Ez az eljárás páciensenként körülbelül 200 000 dollárba kerül, és évente meg kell ismételni a beteg élete során. A Gaucher-kórt a Velaglucerase Alfa gyógyszerrel is kezelik, amelyet 2010 februárja óta hagytak jóvá alternatív kezelésként.
A Gaucher-kór sikeres csontvelő-transzplantációval is kezelhető, amely a betegség nem neurológiai megnyilvánulásait kezeli, mivel az eljárás során aktív béta-glükozidázt tartalmazó monocitákat fecskendeznek be. Ez az eljárás azonban jelentős kockázatokkal jár, és ritkán javasolt Gaucher-kór esetén.
A lép eltávolítására (splenektómia) ritkán van szükség, ha a beteg vérszegény, vagy ha a megnagyobbodott szerv hatással van a beteg egészségére. Vérátömlesztés előfordulhat azoknál a betegeknél, akiknél vérszegénység tünetei vannak. Ezenkívül bizonyos esetekben ízületi pótlási műtétre van szükség a mobilitás és az életminőség javítása érdekében.
A Gaucher-kór egyéb kezelési módjai közé tartoznak az antibiotikumok fertőzések ellen, az epilepszia elleni szerek, a biszfoszfonátok a csontsérülések kezelésére és a májátültetés.
A Gaucher-kórt orális gyógyszerekkel is kezelik, amelyek molekuláris szinten hatnak. A Miglustat ezen gyógyszerek egyike, és 2003-ban engedélyezték a Gaucher-kór kezelésére.
Videó a YouTube-ról a cikk témájában:
Napjainkban a Gaucher-kór az egyik leggyakoribb lizoszomális betegség, amelyben a lipidek - zsíranyagok - felhalmozódnak a különböző sejtekben és szervekben, ami ezek károsodásához vezet.
A betegség genetikai eredetű, és jelentősen rontja a betegek életszínvonalát.
A Gaucher-kór a sejtjelek transzlációjáért és a sejtfelismerésért felelős szfingolipidek metabolikus folyamatainak diszfunkciójában nyilvánul meg. Az idegszövet különösen gazdag szfingolipidekben, ami megmagyarázza visszafordíthatatlan károsodását ebben a patológiában.
Az érintett gén genetikai mutációja és öröklődése következtében a glükocerebrozidáz enzim hiánya lép fel, ami elősegíti a zsírsavak glükozilceramidjának lebomlását. Ennek eredményeként a glükozilceramid felhalmozódik a makrofágokban - mononukleáris leukocitákban, és befolyásolja a felhalmozódás helyét. Ilyen tárolótartály lehet a lép, a máj, a csont- és agyvelő, valamint a tüdő.
A Gaucher-kór egyenlő gyakorisággal érinti a férfiakat és a nőket. A lakosság minden száz emberéből legalább egy a betegség kóros génjének hordozója. A betegséget először Philippe Gaucher francia orvos írta le a 19. század végén.
A Gaucher-kór öröklődésének típusai
Megfigyelések és tanulmányok a betegség kétféle öröklődésére utalnak. A Gaucher-kór öröklődési típusait eredetük szerint autoszomális domináns és autoszomális recesszív típusokra osztják.
Autoszomális domináns öröklődés esetén a gyermek a patológiát az egyik szülőtől kapja. Autoszomális recesszív öröklődés csak akkor fordul elő, ha az érintett gén mindkét szülőtől öröklődik.
Gaucher-kórban a második típusú öröklődés túlsúlya figyelhető meg.
Ezen túlmenően a Gaucher-kór öröklődési mintázata három általános altípusra oszlik, amelyek számos megkülönböztető tulajdonsággal rendelkeznek.
A betegség első típusa a leggyakoribb, és 50 000 született gyermek közül 1-nél fordul elő. A Gaucher-kór tünetei gyermekkorban és felnőttkorban is megjelenhetnek. Ezek közé tartozik a vesekárosodás, a lép és a máj megnagyobbodása, a leukopenia, a vérszegénység és a thrombocytopenia. A betegek állandó fáradtságot és gyengeséget tapasztalnak. A csontvázak gyengülnek.
A 2-es típusú Gaucher-kór tünetei a csecsemőknél az év első felében kezdenek megjelenni - 3-6 hónapos korban. A második típus kialakulása fele olyan gyakran fordul elő, mint az első. A lép és a máj megnagyobbodása mellett jelentős változások figyelhetők meg az agyban, ami a szem motoros funkcióinak romlását, a lábak és a karok görcsrohamát, merevségét, valamint a nyelési és szopási képességek csökkenését eredményezi. Sajnos az ilyen típusú betegségben szenvedő gyermekek alig élik túl 2 éves korukat.
A betegség harmadik típusként meghatározott krónikus neuropátiás formája ugyanolyan gyakorisággal fordul elő, mint az előző. A Gaucher-kór tüneteit ebben az esetben légzési elégtelenség, csontváz patológia és vérbetegségek egészítik ki.
A betegség minden típusának gyakori jelei lehetnek a vérlemezkeszint csökkenése, vérszegénység, a bőr barna árnyalata, a nyirokcsomók és az ízületek duzzanata, valamint neurológiai rendellenességek.
Gaucher-kórban a lép jelentős méretűre történő megnagyobbodása csökkenti az étvágyat a hasra nehezedő nyomás miatt. A további növekedés pedig annak megszakadásához vezethet. A betegség a vér sejtes összetételének, a májnak a megsemmisülését, a mentális retardációt és a fájdalom szindrómákat okozza.
Gaucher-kór diagnózisa
 A betegséget általában nehézség nélkül diagnosztizálják. De tünetei összetéveszthetők hasonló betegségek megnyilvánulásaival, ezért nagyon fontos a pontos diagnózis felállítása.
A betegséget általában nehézség nélkül diagnosztizálják. De tünetei összetéveszthetők hasonló betegségek megnyilvánulásaival, ezért nagyon fontos a pontos diagnózis felállítása.
Ebben a tekintetben a Gaucher-kór diagnózisát kizárással kell elvégezni.
A betegség pontos meghatározásához az enzimaktivitást speciális vérvizsgálattal ellenőrzik. Az enzimvizsgálat a leghatékonyabb a betegség azonosítására.
Ellenőrzik a fehérvérsejtek, a vérlemezkék és a vörösvértestek számát.
Szükség esetén DNS-elemzést végzünk a genetikai háttér meghatározására.
A Gaucher-kór e diagnosztikai formái mellett röntgenvizsgálatokat, számítógépes tomográfiát és mágneses magrezonancia vizsgálatot végeznek a szervezet általános állapotának megállapítására. A neurológiai rendellenességek esetében speciális vizsgálatokat végeznek speciális tesztek segítségével.
Gaucher-kór kezelése
Az 1. és 3. típusú Gaucher-kór leghatékonyabb és legdrágább kezelése az enzim intravénás pótlása rekombináns glükocerebrozidázzal. Ez az eljárás lehetővé teszi a máj és a lép térfogatának csökkentését, a csontrendszeri rendellenességek és a test egyéb anomáliáinak csökkentését. Alternatív megoldásként használja a Velaglucerase Alfa gyógyszert.
A csontvelő-transzplantációt nem neurológiai klinikai betegségek esetén alkalmazzák. De a transzplantációnak van egy bizonyos kockázata, és csak kivételes esetekben ajánlott.
Splenectomia - a lép eltávolítása, szintén csak jelentős veszély esetén alkalmazzák.
Progresszió esetén vérátömlesztést adnak. Néha a sérült ízületek műtéti pótlására vagy májátültetésre kerül sor.
A Gaucher-kór miglusztáttal történő kezelése lehetővé teszi, hogy a betegséget molekuláris szinten célozzák meg.
Ezenkívül a kezelés során antibiotikumokat, biofoszfonátokat és antiepileptikumokat használnak.
RCHR (A Kazah Köztársaság Egészségügyi Minisztériumának Köztársasági Egészségfejlesztési Központja)
Verzió: A Kazah Köztársaság Egészségügyi Minisztériumának klinikai protokolljai - 2016
Egyéb szfingolipidózisok (E75.2)
Árva betegségek
Általános információ
Rövid leírás
Jóváhagyott
Egészségügyi Minőségügyi Vegyes Bizottság
A Kazah Köztársaság Egészségügyi és Szociális Fejlesztési Minisztériuma
2016. szeptember 29-től
11. számú jegyzőkönyv
Gaucher-kór (GD)- lizoszómális raktározási betegség, egy multiszisztémás betegség, amely a glükocerebrozidáz enzim hiányán alapul, ami a parenchymalis szervek fokozatos növekedéséhez, a csontvelő lipidekkel teli makrofágok általi fokozatos beszűrődéséhez, a vérképzés súlyos rendellenességeihez és egy kis a betegek egy része károsítja a központi idegrendszert.
Az ICD-10 és az ICD-9 kódok korrelációja:
A jegyzőkönyv kidolgozásának időpontja: 2016
Felhasználókjegyzőkönyv: Háziorvosok, gyermekorvosok, onkohematológusok.
Bizonyítéki szint skála:
| A | Kiváló minőségű metaanalízis, RCT-k szisztematikus áttekintése vagy nagy RCT-k nagyon alacsony (++) torzítási valószínűséggel, amelyek eredményei általánosíthatók egy megfelelő populációra. |
| B | A kohorsz- vagy eset-kontroll-vizsgálatok magas színvonalú (++) szisztematikus áttekintése, vagy kiváló minőségű (++) kohorsz- vagy eset-kontroll-vizsgálatok nagyon alacsony torzítási kockázattal, vagy RCT-k alacsony (+) torzítási kockázattal, amelyek eredményei egy megfelelő populációra általánosíthatók . |
| C | Kohorsz- vagy eset-kontroll vizsgálat vagy kontrollált vizsgálat randomizálás nélkül, alacsony torzítási kockázattal (+). Amelynek eredményei általánosíthatók az érintett populációra vagy nagyon alacsony vagy alacsony torzítási kockázatú RCT-kre (++ vagy +), amelyek eredményei közvetlenül nem általánosíthatók a releváns populációra. |
| D | Esetsorozat vagy ellenőrizetlen tanulmány vagy szakértői vélemény. |
Osztályozás
Osztályozás
A klinikai lefolyás és a központi idegrendszer (CNS) érintettségének jelenléte és jellemzői szerint ezek a következők: a Gaucher-kór három típusa:
· Nem neuropátiás (I. típus).
− éntípus -bfájdalmasÉsGaucher a betegség leggyakoribb formája, amelyben a központi idegrendszer nem érintett (ezért ezt a típust nem neuropátiásnak is nevezik).
A tünetek rendkívül változatosak – a tünetmentes formáktól a szervek és csontok súlyos károsodásáig. E poláris klinikai csoportok között vannak olyan betegek, akiknél a lép mérsékelten megnagyobbodott és a vér összetétele csaknem normális, csontsérüléssel vagy anélkül. Bár ezt a fajta betegséget néha felnőttkori Gaucher-kórnak is nevezik, bármilyen korú embert érinthet. Minél korábban jelennek meg a klinikai tünetek, annál súlyosabb a betegség.
· Neuropathiás (II-es típusú ésIII).
− II típus- akut neuronopátiás. A 2-es típusú Gaucher-kór egy nagyon ritka, gyorsan előrehaladó betegség, amelyet az agy, valamint szinte minden szerv és rendszer súlyos károsodása jellemez.
A korábban újszülöttek Gaucher-kórának nevezett 2-es típusú betegséget súlyos neurológiai rendellenességek jellemzik a gyermek életének első évében, ideértve az epilepsziás rohamokat, a strabismust, az izmok hipertóniáját, valamint a szellemi és fizikai fejlődés lemaradását. A HD-nek ezt a formáját gyakran veleszületett ichthyosissal kombinálják. A betegség 100 000 újszülöttből kevesebb mint 1-nél fordul elő. A progresszív pszichomotoros degeneráció halállal végződik, általában légzési elégtelenséggel társul.
− III típus (krónikus neuronopátiás). A korábban juvenilis Gaucher-kórnak nevezett 3-as típusú betegséget az agy lassan progresszív károsodása, valamint más szervek súlyos tünetei jellemzik. Ez a fajta betegség is nagyon ritka. A 3-as típusú Gaucher-kór jelei és tünetei kora gyermekkorban alakulnak ki, és hasonlóak az 1-es típusú betegségéhez, kivéve a központi idegrendszeri érintettség jeleit. Pontos diagnózis felállítása csak a neuropátia tüneteinek klinikai vizsgálatokkal megerősített progressziójával lehetséges. A 3-as típusú Gaucher-kórban szenvedő betegek, akik elérik a felnőttkort, több mint 30 évet élhetnek.
Diagnosztika (ambulancia)
járóbeteg DIAGNOSZTIKA
Diagnosztikai kritériumok
Panaszok és anamnézis:
gyengeség, fokozott fáradtság;
· fertőzésekre való fokozott fogékonyság (légúti fertőzések, bakteriális fertőzések);
· hemorrhagiás szindróma megnyilvánulásai (szubkután hematómák, nyálkahártya vérzése), és/vagy elhúzódó vérzés kisebb sebészeti beavatkozások során;
· súlyos csont- és ízületi fájdalom (a fájdalom jellege és lokalizációja, csonttörések anamnézisében);
· megkésett fizikai és szexuális fejlődés;
· neurológiai tünetek megnyilvánulása (oculomotoros apraxia vagy konvergens strabismus, ataxia, intelligenciavesztés, érzékszervi zavarok stb.);
· családi anamnézis (spleectomia vagy a fent felsorolt tünetek jelenléte testvéreknél, szülőknél).
Megnövekedett hasi térfogat
Fizikális vizsgálat:
· Általános ellenőrzés;
· Magasság, testsúly, testhőmérséklet mérése;
· Az osteoartikuláris rendszer állapotának felmérése;
· A hemorrhagiás szindróma jeleinek azonosítása;
· Hepatosplenomegalia, lymphadenopathia kimutatása;
· A bőr állapotának felmérése a térd- és könyökízületek területén (hiperpigmentáció jelenléte/hiánya).
A Gaucher-kór klinikai tünetei és jelei életkortól függően
| Rendszer | Tünet | Újszülöttek |
Gyermekek legfeljebb egy évig |
Gyermekek | Tinédzserek |
| CNS | A pszichomotoros készségek késése és regressziója | - | +++ | ++ | ± |
| görcsök | - | +++ | ++ | ± | |
| Bőr | Kollódiumos bőr (a láb és a kéz hátsó részének duzzanata) | +++ | - | - | - |
| Gyomor-bélrendszer | Hepatosplenomegalia | ++ | +++ | +++ | +++ |
| Májzsugorodás | - | - | - | - | |
| Szemészeti | Rendellenes szemmozgások | - | +++ | ++ | ± |
| Hematológiai | anémia | - | + | +++ | ++ |
| habsejtek | ++ | +++ | +++ | +++ | |
| pancitopénia | - | + | + | + | |
| thrombocytopenia | - | + | +++ | +++ | |
| Csontváz | Csontfájdalom | - | - | + | +++ |
| kyphosis | - | - | ± | ++ | |
| csontritkulás | - | - | ± | ++ | |
| Patológiás törések | - | - | ± | + | |
| Légzőszervi | Restrikciós tüdőbetegség, pulmonális hipertónia | - | ++ | ++ | + |
| Egyéb | Korai halál | +++ | +++ | ± | - |
| Speciális laboratóriumi vizsgálatok | β-D-glükozidáz | ↓↓↓ | ↓↓ | ↓↓ | ↓↓ |
| Kitotriozidáz |
Laboratóriumi kutatás :
· Részletes vérvizsgálat: thrombocytopenia, leukopenia, vérszegénység;
· BAK: megemelkedett enzimszint a vérben - ALT, AST, a vasanyagcsere vizsgálata (szérum vas, TBSS, ferritin, transferrin) segít a krónikus betegség vérszegénysége és a standard kezelést igénylő vashiányos állapot differenciáldiagnózisában;
· A glükocerebrozidáz és kitotriazidáz enzim aktivitásának meghatározása kiszáradt vérfoltokban tandem tömegspektrometriával vagy fluorimetriával - a diagnózis megerősítésére;
· Molekuláris genetikai kutatás a diagnózis megerősítésére - az 1. kromoszóma hosszú karján lokalizált glükocerebrozidáz gén azonosítása (1q21q31 régió);
· A csontvelő morfológiai vizsgálata segít azonosítani a jellegzetes diagnosztikai elemeket - Gaucher-sejteket, és egyúttal kizárni a hemoblastosis vagy limfoproliferatív betegség diagnózisát, mint a citopénia és a hepatosplenomegalia okait.
Instrumentális tanulmányok
Diagnosztikai algoritmus

Algoritmus a Gaucher-kór diagnosztizálására gyermekeknél városi és regionális szinten

Algoritmus a Gaucher-kór diagnosztizálására gyermekeknél republikánus szinten
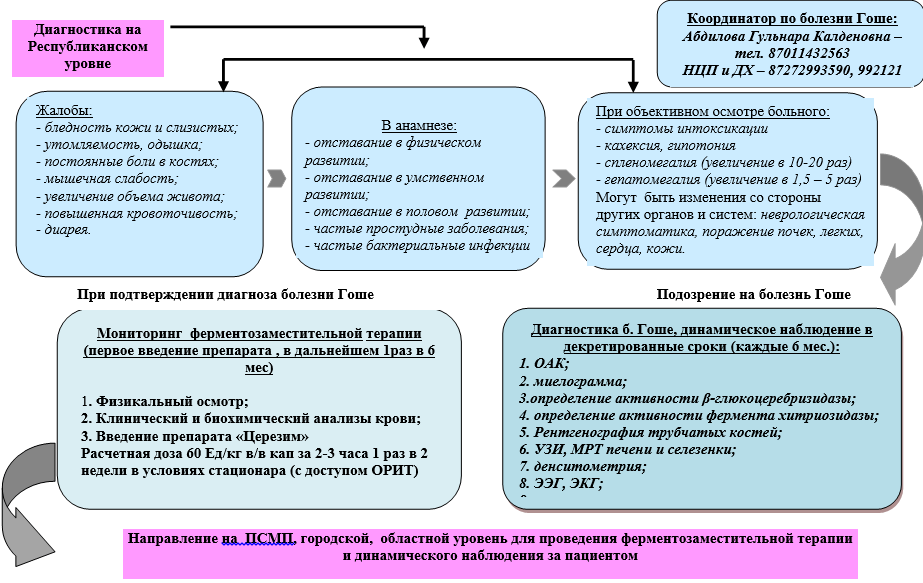
Diagnosztika (kórház)
DIAGNOSZTIKA FÉLBETEG SZINTEN
Diagnosztikai kritériumok:.
Diagnosztikai algoritmus


Az alapvető diagnosztikai intézkedések listája (UD - B)
részletes vérvizsgálat
· vérkémia
A glükocerebrozidáz és kitotriazidáz enzim aktivitásának meghatározása
· molekuláris genetikai kutatás
A máj, a lép ultrahangja
A combcsont MRI-je
· EKG
Röntgen a csontváz csontjairól
A további diagnosztikai intézkedések listája:
· Myelogram - csontvelő-vizsgálat segít azonosítani a jellegzetes diagnosztikai elemeket - Gaucher-sejteket, és egyben kizárja a hemoblastosis vagy limfoproliferatív betegség diagnózisát, mint a citopenia és a hepatosplenomegalia okait.
· A tüdő CT-vizsgálata - a tüdőrendszer elhúzódó neutropeniával járó patológiájának kizárására.
· Az agy MRI-vizsgálata - onkológiai betegségek differenciáldiagnózisára, a központi idegrendszer károsodásának kizárásával hosszú távú citopéniás szindrómában (vérzéses stroke kockázata).
· MRI a májról, lépről - hepatosplenomegalia jelenlétében nagy a máj- és lépinfarktus kockázata a szervek és szövetek Gaucher-sejtekkel való beszivárgása miatt.
· EchoCG - súlyos tachycardia esetén, elhúzódó citopéniás szindrómával járó légzési elégtelenség tüneteinek hátterében, fennáll a szív- és érrendszeri szövődmények kockázata (exudatív pericarditis, carditis, autonóm diszfunkció).
· Koagulogram - citopéniás állapot, bakteriális vagy vírusfertőzés kiegészítése esetén fennáll a vérzéses állapot, szeptikus állapot, disszeminált intravaszkuláris koagulációs szindróma veszélye.
· A portális rendszer ereinek dopplerográfiája - a portális hipertónia kizárására.
Fertőző szövődmények a hosszú távú citopéniás szindróma hátterébentovábbi laboratóriumi vizsgálatok indikációi:
· biológiai folyadékok bakteriológiai vizsgálata,
· szerológiai (virológiai) vizsgálatok CMV, Hepatitis B, C, (D), HIV, EBV,
· C-reaktív fehérje meghatározása (kvantitatív),
· ha a transzamináz szint emelkedik: szerológiai (virológiai) vizsgálatokat kell végezni a vírusos hepatitis: CMV, A, B, C, EBV kizárására, ha a PCR eredménye pozitív
· koagulogram - a vérzéscsillapítás vizsgálata szeptikus szövődmények, bőséges hemorrhagiás szindróma kockázatával
· Röntgen a vázcsontokról - az oszteoartikuláris rendszer károsodásának azonosítására és súlyosságának felmérésére (diffúz csontritkulás, a disztális combcsont és a proximális sípcsont jellegzetes lombik alakú deformációja (Erlenmeyer-lombik), oszteolízis gócai, osteosclerosis és osteonecrosis, kóros törések);
· A denzitometria és a mágneses rezonancia képalkotás (MRI) érzékenyebb módszerek - lehetővé teszik a csontkárosodás (osteopenia, csontvelő-infiltráció) korai stádiumban történő diagnosztizálását, amelyet a röntgenfelvétel nem tesz láthatóvá;
· A máj és a lép ultrahang- és MRI-vizsgálata lehetővé teszi gócos elváltozásaik azonosítását és a szervek kezdeti térfogatának meghatározását, amely szükséges az enzimpótló terápia hatékonyságának későbbi ellenőrzéséhez;
· Doppler echokardiográfia - lépeltávolított betegeknél;
esophagogastroduodenoscopy - megfelelő panaszok vagy portális hipertónia jelei esetén.
Megkülönböztető diagnózis
Megkülönböztető diagnózis
A Gaucher-kórt meg kell különböztetni minden olyan betegségtől, amely hepatosplenomegalia, cytopenia, vérzés és csontkárosodás esetén fordul elő.
| Diagnózis | A differenciáldiagnózis indoklása | Felmérések | Diagnózis kizárási kritériumai |
| Hemoblasztózisok és limfómák | Hemorrhagiás sm, csontfájdalom, hepatosplenomegalia, |
2. mielogram, |
|
| Szerzett aplasztikus anémia | Hemorrhagiás sm, (+/_) csontfájdalom, pancytopenia |
1. Teljes vérkép vérlemezkeszámmal, retikulocitaszámmal, 2. mielogram, 3.molekuláris genetikai vérvizsgálat |
1. A glükocerebrozidáz enzim aktivitásának csökkenése és a kitotriazidáz enzim aktivitásának növekedése (száradt vérfoltokban tandem tömegspektrometriával vagy fluorimetriával); 2. az 1. kromoszóma hosszú karján (1q21q31 régió) lokalizált glükocerebrozidáz gént nem azonosították; 3. Gaucher-sejteket nem észleltünk a myelogram sejtszámlálásakor |
| Krónikus cholestaticus májbetegségek, májcirrhosis krónikus vírusos és nem vírusos hepatitis következtében | Hepatosplenomegalia, megnövekedett transzaminázszint, bilirubin, citopéniás sm, hemorrhagiás sm, fájdalmas sm |
1. Teljes vérkép vérlemezkeszámmal, retikulocitaszámmal, 2. mielogram, 3.molekuláris genetikai vérvizsgálat 4. a glükocerebrozidáz és a kitriozidáz enzimek aktivitásának meghatározása 5.B/x vérvétel 6. A hasi szervek ultrahang, CT, MRI |
1. A glükocerebrozidáz enzim aktivitásának csökkenése és a kitotriazidáz enzim aktivitásának növekedése (száradt vérfoltokban tandem tömegspektrometriával vagy fluorimetriával); 2. az 1. kromoszóma hosszú karján (1q21q31 régió) lokalizált glükocerebrozidáz gént nem azonosították; |
| Krónikus osteomyelitis, csont tuberkulózis | Ossalgia, a végtagok mozgásának korlátozása |
2. mielogram, 3.molekuláris genetikai vérvizsgálat 4. a glükocerebrozidáz és a kitriozidáz enzimek aktivitásának meghatározása 5.B/x vérvétel |
1. A citopenia jeleinek hiánya (a hemoglobin, a vérlemezkék számának csökkenése, a leukopenia), 2. A glükocerebrozidáz enzim aktivitásának csökkenése és a kitotriazidáz enzim aktivitásának növekedése (száradt vérfoltokban tandem tömegspektrometriával vagy fluorimetriával); 3. az 1. kromoszóma hosszú karján (1q21q31 régió) lokalizált glükocerebrozidáz gént nem azonosították; 4. vérzéses betegség hiánya, 5. A sípcsont jellegzetes gombóc vagy lombik alakú duzzanata („Erlenmeyer-lombikok”) röntgenfelvételen nem észlelhető. 5. Nincs hepatosplenomegalia |
| Egyéb örökletes enzimpátiák (Niemann-Pick-kór |
A betegség korai megjelenése (3-5 hónap), növekedés has térfogata, késleltetett pszichomotoros fejlődés, görcsök, egyéb neurológiai tünetek, hasi fájdalom, vérzés, érzelmi instabilitás |
1.. Teljes vérkép a vérlemezkék, retikulociták számlálásával, 2. mielogram, 3. vér molekuláris genetikai vizsgálata (az 1. kromoszóma hosszú karján lokalizált SMPD1, NPC1 és NPC2 gének, a glükocerebrozidáz gén mutációinak meghatározása (1q21q31 régió). 4. a glükocerebrozidáz és a kitriozidáz, a szfingomielináz enzimek aktivitásának meghatározása 5.B/x vérvétel 6. A hasi szervek ultrahang, CT, MRI 7. Csontszövet röntgenvizsgálata (R, MRI, CT) 8. Neurológus vizsgálata |
1. A glükocerebrozidáz enzim aktivitásának csökkenése és a kitotriazidáz enzim aktivitásának növekedése (száradt vérfoltokban tandem tömegspektrometriával vagy fluorimetriával); |
| Histiocytosis | Ossalgia, mozgáskorlátozott végtagok, pancytopenia, hemorrhagiás sm, hepatosplenomegalia, tüdőgyulladás, fertőzésekre való hajlam |
1. Teljes vérkép vérlemezkeszámmal, retikulocitaszámmal, 2.mielogram, csontvelő immunfenotipizálás 3.molekuláris genetikai vérvizsgálat 4. a glükocerebrozidáz és a kitriozidáz enzimek aktivitásának meghatározása 5. Vérvizsgálat 6. A hasi szervek ultrahang, CT, MRI 7. Csontszövet röntgenvizsgálata (R, MRI, CT) |
1. A glükocerebrozidáz enzim aktivitásának csökkenése és a kitotriazidáz enzim aktivitásának növekedése (száradt vérfoltokban tandem tömegspektrometriával vagy fluorimetriával); 2. az 1. kromoszóma hosszú karján (1q21q31 régió) lokalizált glükocerebrozidáz gén nem mutatható ki; 3. A sípcsont jellegzetes gombóc vagy lombik alakú duzzanata („Erlenmeyer-lombikok”) röntgenfelvétellel nem észlelhető. |
Külföldi kezelés
Kapjon kezelést Koreában, Izraelben, Németországban és az Egyesült Államokban
Kérjen tanácsot a gyógyturizmussal kapcsolatban
Kezelés
A kezelés során használt gyógyszerek (hatóanyagok).
| Azitromicin |
| Alfacaltsidol |
| Amfotericin B |
| Acyclovir |
| Vankomicin |
| Vorikonazol |
| Gentamicin |
| Diklofenak |
| Ibuprofen |
| Imigluceráz |
| Immunglobulin G |
| jodixanol |
| Kaszpofungin |
| Klindamicin |
| Kolekaltsiferol |
| Laktulóz |
| Lornoxicam |
| Meropenem |
| Metronidazol |
| Micafungin |
| Ossein-hidroxiapatit komplex |
| Paracetamol |
| Tramadol |
| Flukonazol |
| Cefotaxim |
| Ceftazidim |
| Ceftriaxon |
Kezelés (ambuláns)
járóbeteg-KEZELÉS
Kezelési taktika
A Gaucher-kór minden típusában (I, II, III) szenvedő betegek járóbeteg-kezelésben részesülnek.
Nem gyógyszeres kezelés:
· Rendszer - terápiás és védő a citopéniás szindróma, vérzéses, csontszövődmények időszakában;
· Sérülések megelőzése, krónikus fertőzési gócok rehabilitációja;
· Pszichológiai korrekció - pszichoterápia, pszichológiai adaptáció.
Gyógyszeres kezelés
A GD modern kezelése abból áll, hogy élethosszig tartó enzimpótló terápiát (ERT) írnak fel rekombináns glükocerebrozidázzal, amely enyhíti a betegség fő klinikai megnyilvánulásait, javítja a GD-ben szenvedő betegek életminőségét anélkül, hogy jelentős mellékhatásokat okozna. . Minden olyan betegnek, akinél a GD klinikai megnyilvánulásai vannak (GD 1. típus, GD 3. típus), ERT-t kell előírni. A gyógyszer adagját egyedileg kell kiválasztani, a klinikai és laboratóriumi paramétereknek megfelelően. A laboratóriumi diagnosztika fejlesztése kapcsán a testvérek (a proband testvérei) vizsgálatakor a klinikai megnyilvánulásokkal nem rendelkező HD-s gyermekek azonosíthatók. Az ilyen betegeket monitorozni kell, de a kezelést csak a betegség tüneteinek megjelenésekor szabad elkezdeni.
Az ERT célja, hogy elegendő mennyiségű enzimet biztosítson, amely lehetővé teszi a felesleges anyagok lerakódásainak lebontását. Így az enzimpótló terápia a hiányzó vagy hibás enzim kiegészítésével vagy pótlásával működik Gaucher-kórban szenvedő betegeknél.

A nélkülözhetetlen gyógyszerek listája
Imigluceráz
A Gaucher-kór patogenetikai kezelése rekombináns glükocerebrozidázzal végzett enzimpótló terápia egész életen át tartó alkalmazásából áll. Az I. típusú GD esetén az imigluceráz injekciónkénti kezdő dózisa 30-40 egység/ttkg csontsérülések nélkül és 60 egység/kg csontsérülések jelenlétében. A III-as típusú gyermekeknél a dózis elérheti a 100-120 egység/kg-ot is .
A gyógyszert intravénásan adják be 2 hetente 1 alkalommal. (havi 2 alkalommal).
Kifejezett pozitív dinamika mellett 10-20 egység/kg-os fokozatos dóziscsökkentés lehetséges az 1-es típusú GD esetében 1 éves kezelés után csontkárosodás nélkül és 3-4 év után kezdeti csontvázkárosodás esetén. Fenntartó terápia: 15-60 egység/ttkg intravénásan, 2 hetente 3 óra, élethosszig tartó terápia.
Imiglucerase enzimpótló terápia protokollja

A további gyógyszerek listája
· Paracetamol
Lornaxicam
Diklofenak
· Tramadol
Alfacalcidol
Flukanazol
Kalcium Dz
Osteogenon
Acyclovir
Laktulóz
· Cefotaxim
· Ceftazidim
· Ceftriaxon
Azitromicin
· Gentamicin
· Jodixanol
Meropenem
Nem szteroid gyulladáscsökkentő szerek:
· Paracetamol - tabletta 200 mg, 500 mg; gyertyák. Felnőttek: 500 mg naponta 3-4 alkalommal, 3-7 napig. Gyermekek 60 mg/kg/nap 3-4 adagban, 3-7 nap;
· Ibuprofen tabletta 200 mg, 400 mg; Gyermekek - ibuprofen 30-40 mg/kg/nap,
· Lornaxicam - filmtabletta 4 mg, 8 mg. Felnőttek: 8 mg naponta kétszer, szájon át, 2 hétig; liofilizátum intravénás és intramuszkuláris beadásra szánt oldat készítésére, 8 mg. Felnőttek: 8 mg naponta kétszer, IM, 10 nap;
· Diclofenac - 2,5% -os injekciós oldat 3 ml-es ampullákban, 0,05 g-os tabletták, 0,025 retard tabletták; 0,05 és 0,1 g; drazsé, 0,025 g Rektális kúpok, 0,05 és 0,1 g Gél, krém, emulgél (1 g - 0,01 g ortofen) tubusban. Gyermekek: 2-3 mg/kg/nap, IM, 1-3-5 napig. Felnőttek: 7 mg naponta kétszer, intramuszkulárisan, 1-3-5 napig.
· Tramadol - oldatos injekció 50 mg/ml, végbélkúp 0,1 g, csepp -2,5 mg/csepp, kapszula 50 mg. Szájon át a szokásos kezdő adag felnőtteknek és 14 év feletti gyermekeknek 50 mg (ha nincs hatás, ismét 30-60 perc elteltével). Parenterálisan (IV, IM, SC) - 50-100 mg, rektálisan - 100 mg (a kúpok újbóli bevezetése 4-8 óra elteltével lehetséges). A maximális napi adag 400 mg (kivételes esetekben 600 mg-ra emelhető). 1-14 éves gyermekek szájon át (csepp) vagy parenterálisan - egyszeri adag 1-2 mg/kg, maximális napi adag - 4-8 mg/kg.
A csont- és porcszövet anyagcseréjének korrektorai:
· Alfacalcidol, kapszula 0,5 µg. A napi adag felnőtteknek 0,07-20 mcg, gyermekeknek 0,01-0,08 mcg/kg, gyermekeknek 0,01-0,08 mcg/kg.
· Kalcium D3 - rágótabletta, amely (hatóanyagok): kalcium-karbonát - 1250 mg (500 mg elemi kalciumnak felel meg); kolekalciferol - 200 NE (nemzetközi egység). Felnőttek és 12 év feletti gyermekek - 2 tabletta naponta, lehetőleg étkezés közben.
· Osteogenon - osszein-hidroxiapatit komplex tabletták - 830 mg; Naponta 2x2-4 tabletta.
Cselekvési algoritmus vészhelyzetekben

Műtéti beavatkozás: Nem.
Más típusú kezelések:
· pszichoszociális rehabilitáció: pszichoterápia, pszichológiai adaptáció, környezetterápia;
· társadalmi alkalmazkodás és az életminőség javítása.
A szakemberekkel való konzultáció indikációi :
| Szakember | Jelzés |
| traumatológus - ortopéd |
Kizárva a csontváz patológiájának jelenlétét a gyermekben |
| Neuropatológus, pszicho-neurológus | neurológiai állapot felmérése, neuropszichés állapot, a betegség típusának meghatározása |
| gyógytornász |
fizioterápiás kezelési módszerek meghatározása |
| fizikoterápiás orvos | egyéni fizikoterápiás program kiválasztása |
| genetikus | diagnózis megerősítése, genotipizálás |
| Szükség esetén a klinikai esettől függően más szakemberekkel való konzultáció is lehetséges. | |
Megelőző intézkedések:
· a Gaucher-kór klinikai megnyilvánulásainak korai felismerése a szövődmények megelőzése érdekében;
· orvosi genetikai tanácsadás a genetikai kockázat tisztázására.
· a fertőző szövődmények megelőzése a hosszan tartó citopéniás szindróma hátterében, amelyek egyes esetekben a fő okot, esetenként akár a beteg halálát is jelentik.
· szájápolás: napi 6-10 alkalommal, szájöblítés a szájnyálkahártya kezelésére szánt fertőtlenítő oldatokkal. A fogak és az íny alapos, de gyengéd ápolása; még puha fogkefék használatának korlátozása; előnyben részesítse az orális zuhanyt; thrombocytopenia vagy sérülékeny nyálkahártya esetén a fogkefe használatát ki kell zárni, helyette a száj további összehúzószeres kezelése szükséges.
Ha a szájgyulladás jelei megjelennek, az alapterápiát a következőkkel kell kiegészíteni:
· Flukonazol - becsült adag 4-5 mg/kg naponta, kapszula 50 mg, 100 mg, 150 mg, oldatos infúzió 2 mg/ml, gél száj kezelésére r.o.
· Acyclovir - számított dózis 250 mg/m 2 x 3-szor naponta, tabletták 200 mg, injekciós oldat 250 mg, kenőcs külső használatra.
· Ha hibák jelentkeznek a szájnyálkahártyán: kerülje a fogkefe használatát
2) széles körben elterjedt nekrotizáló szájgyulladás kialakulása esetén szisztémás gombaellenes és antibakteriális terápia javasolt:
· Cefotaxim, 1 g-os üveg oldatkészítéshez. Felnőtteknek 1-2g, napi 2-3 alkalommal, intravénásan, intramuszkulárisan, 7-10 napig. Gyermekek 50-100 mg/ttkg/nap, napi 2-4 alkalommal, IM, IV, 7-10 nap;
· Ceftazidim, üveg 250 mg, 500 mg, 1 g, 2 g oldatkészítéshez. Felnőttek: 1-6 g/nap 2 vagy 3 adagban IV vagy IM. 2 hónaposnál idősebb gyermekek: 30-100 mg/ttkg/nap 2-3 adagban, csökkent immunitással - 150 mg/ttkg/nap (maximum 6 g/nap) 3 részre osztva. Újszülöttek és csecsemők 2 hónapos korig: 25-60 mg/ttkg/nap 2 részre osztva.
· Ceftriaxon, 500 mg-os üveg, 1 g oldatkészítéshez. Gyermekek 50-80 mg/ttkg/nap IV csepp 1 óra 7-10 napig;
· Jodixanol, oldatos injekció, 100 mg/2 ml és 500 mg/2 ml. Felnőttek és 12 év feletti gyermekek IM, IV (áramban, 2 percen túl vagy csepegtetve) 5 mg/kg 8 óránként vagy 7,5 mg/kg 12 óránként 7-10 napon keresztül.
· Gentamicin, oldatos injekció, ampullák 40 mg/ml. felnőttek 3-5 mg/ttkg (maximális napi adag) 3-4 adagban, 7-10 nap. Kisgyermekeknek csak egészségügyi okokból írják fel súlyos fertőzések esetén. A maximális napi adag minden életkorú gyermekek számára 5 mg/ttkg.
· Azitromicin, kapszula 250, 500 mg. 10 kg-nál nagyobb súlyú gyermekeknek a következő arányban: 1. napon - 10 mg/ttkg; a következő 4 napban - 5 mg/kg. 3 napos kúra lehetséges; ebben az esetben az egyszeri adag 10 mg/kg. (Kúradagolás 30 mg/ttkg). Felnőttek felső és alsó légúti fertőzései, bőr- és lágyszöveti fertőzései esetén 0,5 g-ot írnak fel az 1. napon, majd 0,25 g-ot a 2. és 5. nap között, vagy 0,5 g-ot naponta 3 napon keresztül (a kúra adagja 1,5 g ).
· Meropenem, por intravénás beadásra szánt oldat készítéséhez, 0,5 és 1,0 g. A 3 hónapos és 12 éves kor közötti gyermekek számára az ajánlott adag 10-20 mg/ttkg 8 óránként, a fertőzés típusától és súlyosságától, a kórokozó érzékenységétől és a beteg állapotától függően. 50 kg-nál nagyobb testtömegű gyermekeknél a felnőtt adagot kell alkalmazni.
3) A bélfertőtlenítést a kórház választása szerint végezzük, a dekontamináció megtagadható. A kezdeti bélelváltozások esetén dekontamináció (megelőző terápia) javasolt. A bélrendszer szelektív dekontaminációjához:
Ciprofloxacin napi 20 mg/ttkg dózisban, 100 mg palackban, 250 mg, 500 mg tablettákban, szemcseppek, fülcseppek;
4) Minden beteget gondozó személynek - szülőknek és látogatóknak - kötelező a személyes higiénia betartása, és a folyamatos kézmosás.
Szubsztitúciós terápia taktikaés a 2011. március 6-án kelt, a nómenklatúra, a vér beszerzésének, feldolgozásának, tárolásának, értékesítésének szabályai, valamint a vér, összetevői és vérkészítmények tárolásának, transzfúziójának szabályai, 666. sz. Melléklet a 417. számú végzéshez 2015. május 29-én kelt végzés.
Beteg monitorozás:
· élethosszig tartó ERT;
dinamikus vezérlés: 1 év - 3 havonta egyszer, majd 6 havonta egyszer:
· szociális alkalmazkodás;
· egy HD-beteg családjának genetikus megfigyelése.
A kezelés hatékonyságának mutatói:
· a hematológiai paraméterek javulása/stabilizálása (citopéniás szindróma enyhülése, a vérátömlesztéstől való függőség hiánya);
· a glükocerebrozidáz szintjének helyreállítása, a kitotriozidáz szintjének csökkentése;
· fájdalom megszüntetése;
· csontszövet helyreállítása;
· a hason kívüli szervek (szív, tüdő, szem) működésének javítása/stabilizálása;
· a légúti fertőzések gyakoriságának csökkentése;
· a betegség progressziójának sebességének csökkentése;
a beteg életminőségének javítása (a szellemi, lelki, fizikai fejlődés helyreállítása).
Kezelés (mentő)
DIAGNOSZTIKAI INTÉZKEDÉSEK A SÜRGŐSSÉGI ELLÁTÁSI SZAKASZBAN
Diagnosztikai intézkedések:
· anamnézis felvétele;
· fizikális vizsgálat;
· szívpatológia meghatározása (pulzusoximetria, vérnyomás, pulzusszám, EKG).
Gyógyszeres kezelés
Kardiopulmonális újraélesztés a jelzések szerint;
· javallatok szerinti szindróma-tüneti terápia;
· oxigénterápia;
· aspiráció megelőzése;
· fájdalomcsillapító gyulladáscsökkentő terápia
Kezelés (fekvőbeteg)
FÉLKETŐBETEG-KEZELÉS
Kezelési taktika:lásd járóbeteg szinten.
Gyógyszeres kezelés: lásd a járóbeteg szintet.
A gyógyszeres kezelést a súlyos szövődmények klinikai protokollja szerint végezzük.
A gyógyszeres terápia intenzívebbé válik, ha szövődmények lépnek fel hosszan tartó citopéniás szindróma, vírusos/bakteriális fertőzés rétegződése vagy az alapbetegség progressziója hátterében. A legsúlyosabb életveszélyes szövődmények a fertőző szövődmények. Láz jelenléte neutropeniában szenvedő betegeknél (neutrofilek< 500/мкл) считается однократное повышение температуры тела >37,9 0 Egy óránál hosszabb időtartamú vagy többszöri (napi 3-4 alkalommal) 38 0 C-ig történő emelkedés esetén. Figyelembe véve a halálos kimenetelű fertőzés magas kockázatát, a neutropeniában szenvedő betegek lázát fertőzés jelenlétének kell tekinteni. , amely az empirikus antibakteriális terápia azonnali megkezdését és a fertőzés természetét tisztázó vizsgálat elvégzését írja elő. Számos kezdeti antibakteriális kezelési módot javasoltak, amelyek hatékonysága általában azonos.
Általános rendelkezések:
· az antibiotikumok kezdő kombinációjának kiválasztásakor figyelembe kell venni: az ezen a klinikán végzett ismételt bakteriológiai vizsgálatok eredményeit más betegeknél; a jelenlegi neutropenia időtartama, a beteg fertőző kórtörténete, korábbi antibiotikum-kúrák és azok hatékonysága
· a láz megjelenésével együtt minden egyéb klinikai adat: artériás hipotenzió, instabil hemodinamika azonnali antibiotikum-kombináció felírására utal: karbopenemek (meropenem (vagy imipenem/cilasztatin)) + aminoglikozid (amikacin) + vancomycin.
· régóta fennálló CVC és láz az öblítés után és/vagy nem csak láz, hanem elképesztő hidegrázás A Vancomycin már a kezdő kombinációban van;
· hasmenéssel járó enterocolitis klinikája: a kezdeti kombinációhoz - vancomycin per os 20 mg/kg naponta. Metronidazol (per os és/vagy iv.) felírható.
· súlyos szájgyulladás gyulladásos elváltozásokkal az ínyben ® penicillin, klindamicin béta-laktámmal vagy Meropenem/
jellegzetes bőrkiütés és/vagy gombás drusen jelenléte a vizeletben és/vagy jellegzetes elváltozások a májban és a lépben a sonography® során
· Amfotericin B – liofilizátum oldatkészítéshez. A kezdő adag 0,5 mg/ttkg az 1. napon, a következő napon - a teljes terápiás adag 1 mg/ttkg naponta egyszer. Az Amfotericin B alkalmazásakor ellenőrizni kell a veseműködést és biokémiai vérvizsgálatot kell végezni (elektrolitok, kreatinin). Szükséges a kálium állandó korrekciója a normál értékekre. Az Amfotericin B infúzió beadása során, valamint az infúzió után körülbelül 3-4 órával a gyógyszer beadásával kapcsolatos reakciók láz, hidegrázás és tachycardia formájában figyelhetők meg, amelyek fájdalomcsillapítókkal enyhíthetők. Ha a vesefunkció károsodott, vorikonazolt, Cancidas-t és az amphotorecin B lipid formáit kell alkalmazni.
· Vorikonazol - 50 mg tabletta, liofilizátum oldathoz 200 mg/palack.SD 4-6 mg/kg.
Kaszpofungin - liofilizátum oldatos infúzió készítéséhez 50 mg
Mikofungin - liofilizátum oldatos infúzió készítéséhez 50 mg
Az antibiotikumok cseréje, figyelembe véve az izolált flóra érzékenységét. A kezdeti antibiotikum terápia hatékonyságát 72 óra elteltével kell értékelni, de minden esetben szükséges az ilyen beteg 8-12 órás időközönkénti részletes vizsgálata, a hemodinamikai stabilitás és a mérgezés mértéke, valamint az új fertőző gócok megjelenése. Az antibakteriális terápia addig folytatódik, amíg a neutropenia megszűnik, és az összes fertőző góc teljesen megszűnik.
Mély aplasia esetén szeptikus szövődmények kialakulásának kockázata, passzív immunizálás Immunoglobulin G-vel - 0,1-0,2 g/kg/nap IV csepp.
A nélkülözhetetlen gyógyszerek listája:
Imiglucerase 30-60 egység/kg IV csepp 3 órán keresztül
A további gyógyszerek listája:
· Paracetamol
Lornaxicam
Diklofenak
· Tramadol
Alfacalcidol
Flukanazol
Kalcium Dz
Osteogenon
Acyclovir
Laktulóz
· Cefotaxim
· Ceftazidim
· Ceftriaxon
Azitromicin
· Gentamicin
· Jodixanol
Meropenem
Immunglobulin G
Amfotericin B
Vorikonazol
Kaszpofungin
Mikofungin
Vankomicin
Metronidazol
· Klindamicin
Műtéti beavatkozás:
· csontszövet kóros törésének korrekciója, kontraktúrák az ízületben.
Más típusú kezelések:
· fizikai rehabilitáció: gyógytorna, gyógytorna, masszázs;
· pszichoszociális rehabilitáció: pszichoterápia, pszichológiai adaptáció, környezetterápia.
A szakemberrel való konzultáció indikációi: lásd a járóbeteg szintet.
Az intenzív osztályra történő áthelyezés indikációi:
· a beteg dekompenzált állapota;
· a folyamat általánosítása intenzív megfigyelést és terápiát igénylő szövődmények kialakulásával;
· posztoperatív időszak;
· szövődmények kialakulása intenzív kemoterápia során, intenzív kezelést és megfigyelést igényel.
A kezelés hatékonyságának mutatói:
· a szellemi, lelki, testi fejlődés helyreállítása;
· a mobilitás és a teljesítmény helyreállítása;
· fájdalom megszüntetése a terápia első 2 évében;
· csontválságok megelőzése;
· az osteonecrosis és a subchondralis összeomlás kialakulásának megelőzése;
· a csont ásványianyag-sűrűségének javítása;
· a csont ásványianyag-sűrűségének növekedése 3 éves kezelés alatt;
· a populációs standardoknak megfelelő normál növekedési ütem elérése a terápia után 3 éven belül;
· a pubertás normál korának elérése.
· a vérkép normalizálása a terápia első 3 évében;
· hepatosplenomegalia csökkentése;
· a hason kívüli szervek (szív, tüdő, szem) állapotának javulása.
További ügyintézés:
Az állapot stabilizálódása, a hematológiai paraméterek helyreállítása, a fájdalom, a mérgezés, a vérzéses tünetek enyhülése után a gyermeket ambuláns kezelésre bocsátják gyermekorvos vagy helyi hematológus felügyelete mellett, hogy az enzimpótló kezelést a vizsgálatok felügyelete mellett folytassák. A beteg állapotának további ellenőrzése ambuláns szinten történik.
Kórházi ápolás
A tervezett kórházi kezelés indikációi
A diagnózis megerősítése és az enzimpótló terápia dózisának módosítása érdekében a tervezett kórházi kórházi kezelés javasolt.
A sürgősségi kórházi kezelés indikációi
· Citopéniás szindróma;
· Súlyos fájdalom szindróma ("csontválság");
· A vázcsontok kóros törése;
· Légzési elégtelenség.
Információ
Források és irodalom
- A Kazah Köztársaság Egészségügyi Minisztériuma Orvosi Szolgáltatások Minőségével foglalkozó Vegyes Bizottság üléseinek jegyzőkönyve, 2016
- 1) Zub N.V. „Gaucher-kór: prevalencia, szemiotika, életminőség, valamint az enzimpótló terápia klinikai és gazdasági okai” Ph.D. absztrakt. Moszkva 2010 2) Lukina E.A. „Gaucher-kór: a probléma jelenlegi állása” Orosz Orvosi Hírek 2008, XIII. kötet, 2. szám p. 51-56. 3) Belogurova M.B. "A Gaucher-kór patogenezise, klinikai képe, diagnózisa és kezelése." Gyermekgyógyászat és gyermeksebészet. 3. szám 2010, 43-48. 4) Aerts J. M., van Weely S., Broot R. és mtsai. A lizoszómális tárolási zavarok patogenezise a Gaucher-kór szemléltetésével // J. Inher. Metab. Dis. – 1993. – 1. évf. 16. No. 2. – P.288-291. 5) Beutler E., Grabowski G.A., Scriver C.R. et al. Az örökletes betegségek metabolikus és molekuláris alapjai //McGraw-Hill, New York, 2001. – P.3635-3668. 6) de Frost M., vom Dahl S., Weverling G.J. et al. A rák megnövekedett előfordulása felnőtteknél Gaucher-kór Nyugat-Európában // Blood Cells Mol. Dis. – 2006. – Kt. 36.– P.53-58. 7) Taddei T.H., Kacena K.A., Yang M. et al. Az N370S Gaucher-kór alulelismert progresszív természete és a rák kockázatának felmérése 403 betegnél // Am. J. Hematol. – 2009. – évf. 84. No. 4. – P.208-214. 8) Niederau C. Gaucher-kór. Bréma: UNI-MED; 2006. 84 p. 9) Zimran A., Kay A., Beutler E. et al. Gaucher-kór: 53 beteg klinikai, laboratóriumi, radiológiai és genetikai jellemzői. Medicine 1992; 71: 337–53. 10) Weinreb N. J. I. típusú Gaucher-kór idős betegeknél. Gaucher Clin. Persp. 1999; 7. (2): 1–8. 11) Vorobjov A. I. (szerk.) A vérrendszer betegségeinek racionális farmakoterápiája. M.: Littera, 2009, 563–6. 12) A.V. Davydova „Lysoszomális tárolási betegségek: Gaucher-kór” Szibériai Orvosi Lap, 2009, 5. szám. P.9-14. 13) Mikosch P., Reed M., Baker R. és mtsai. A csontanyagcsere változásai hét Gaucher-kórban szenvedő betegnél, akiket egymást követően imiglucerázzal és miglusztáttal kezeltek // Calcif. Tissue Int. – 2008. – évf. 83, 1. sz. – P.43-54. 14) vom Dahl S., Poll L., Di Rocco M. et al. Bizonyítékokon alapuló ajánlások a csontbetegségek és az enzimpótló terápiára adott válasz monitorozására Gaucher-betegeknél // Current Med. Kutatás és vélemény. – 2006. –Kt. 22. No. 6. – P.1045-1064. 15) Wenstrup R.J., Roca-Espiau M., Weinreb N.J. és munkatársai. A Gaucher-kór csontrendszeri vonatkozásai: áttekintés // Br. J. Radiol. – 2002. – Vol. 75. – P.2-12. 16) Cox TM, Schofield JP. Gaucher-kór: klinikai jellemzők és természetrajz, Bailliere Clinical Haematology. 10(4): 657-689 (1997). 17) Grabowski G. Gaucher-kór: Enzimológia, genetika és kezelés. In: Harris H, Hirshchorn K, szerk. Az emberi genetika fejlődése. New York, NY: Plenum Press; 21, 377-441 (1993)]. 18) Vorobyov A.I. (szerk.) A vérrendszer betegségeinek racionális farmakoterápiája. M.: Littera, 2009, 563–6. 19) NIH technológiai értékelő testület a Gaucher-kórról Gaucher-kór: a diagnózis és a kezelés aktuális kérdései JAMA. 1996; 275:548-553. NIH technológiai értékelő testület a Gaucher-kórról Gaucher-kór: a diagnózis és a kezelés aktuális kérdései JAMA. 1996; 275:548-553. 20) Grabowski G. A. A Gausher-kór fenotípusa, diagnózisa és kezelése // Lancet.-2008.- Vol. 372.No.9645.-R. 1263-1271. 21) Abdilova G.K., Boranbaeva R.Z., Omarova K.O. et al. „Gaucher-kór modern diagnosztikája és kezelése gyermekeknél Kazahsztánban” módszertani ajánlások, Almaty 2015 26-27. 22). Orvosi útmutató az öröklött anyagcsere-betegségek diagnosztizálásához, kezeléséhez és nyomon követéséhez, szerk. N.Blau, M.Duran, K.M. Gibson, C. Dionisi-Vici. 2014) 23) „Szövetségi klinikai iránymutatások a Gaucher-kórban szenvedő gyermekek orvosi ellátására” Moszkva, 2015
Információ
A JEGYZŐKÖNYVBEN HASZNÁLT RÖVIDÍTÉSEK:
ALT - alanin aminotranszferáz
AST - aszparaginsav-aotokolaminotranszferáz
GD – Gaucher-kór
MRI - mágneses rezonancia képalkotás
CBC - teljes vérkép
OAM - általános vizeletelemzés
Ultrahang - ultrahang vizsgálat
ERT - enzimpótló terápia
EKG - elektrokardiogram
EchoCG - echokardiográfia
LSD – lizoszómális raktározási betegségek
CNS - központi idegrendszer
DNS - dezoxiribonukleinsav
HS - hemorrhagiás szindróma
ESR - eritrociták ülepedési sebessége
CT-számítógépes tomográfia
A PROTOKOLLFEJLESZTŐK LISTÁJA:
1) Boranbaeva Riza Zulkarnaevna - az orvostudományok doktora, a "Gyermekgyógyászati és Gyermeksebészeti Tudományos Központ" köztársasági állami vállalat igazgatója.
2) Gulnara Kaldenovna Abdilova - az orvostudományok kandidátusa, a "gyermekgyógyászati és gyermeksebészeti tudományos központ" köztársasági állami vállalat igazgatóhelyettese a gyermekgyógyászatban.
3) Omarova Kulyan Omarovna - az orvostudományok doktora, professzor, a Köztársasági Állami Vállalat "Gyermekgyógyászati és Gyermeksebészeti Tudományos Központja" főkutatója.
4) Manzhuova Lyazat Nurbapaevna - az orvostudományok kandidátusa, a Köztársasági Állami Vállalat "Gyermekgyógyászati és Gyermeksebészeti Tudományos Központja" idősebb gyermekek onkohematológiai osztályának vezetője.
5) Elmira Maratovna Satbaeva - az orvostudományok kandidátusa, RSE a PME "S.D. Asfendiyarov-ról elnevezett Kazah Nemzeti Orvostudományi Egyetemen", a Farmakológiai Tanszék vezetője.
ÉRTESÍTÉS AZ ÖSSZEFÉRHETETLENSÉG NEMÉL: hiányoznak.
VIZSGÁLATOK:
1. Kurmanbekova Saule Kaspakovna - a Kazah Nemzeti Orvostudományi Egyetem 2. számú gyermekgyógyászati gyakornoki és rezidens tanszékének professzora. S.D. Asfendiyarova.
A JEGYZŐKÖNYV FELÜLVIZSGÁLATÁRA VONATKOZÓ FELTÉTELEK MEGJELÖLÉSE: a protokoll felülvizsgálata 3 évvel a hatálybalépése után és/vagy amikor új, magasabb szintű bizonyítékokkal rendelkező diagnosztikai/kezelési módszerek válnak elérhetővé.
Csatolt fájlok
Figyelem!
- Az öngyógyítással helyrehozhatatlan károkat okozhat az egészségében.
- A MedElement honlapján és a „MedElement”, „Lekar Pro”, „Dariger Pro”, „Betegségek: terapeuta útmutató” mobilalkalmazásokban közzétett információk nem helyettesíthetik és nem is helyettesíthetik az orvossal való személyes konzultációt. Feltétlenül forduljon egészségügyi intézményhez, ha bármilyen betegsége vagy tünete van, amely aggodalomra ad okot.
- A gyógyszerek kiválasztását és adagolását szakemberrel kell megbeszélni. Csak orvos írhatja fel a megfelelő gyógyszert és annak adagját, figyelembe véve a beteg betegségét és állapotát.
- A MedElement webhely és a „MedElement”, „Lekar Pro”, „Dariger Pro”, „Betegségek: Therapist's Directory” mobilalkalmazások kizárólag információs és referenciaforrások. Az ezen az oldalon közzétett információk nem használhatók fel az orvosi rendelvények jogosulatlan megváltoztatására.
- A MedElement szerkesztői nem vállalnak felelősséget az oldal használatából eredő személyi sérülésekért vagy anyagi károkért.

