Многу жени претпочитаат заштита со орални контрацептиви, што се должи на неколку фактори: спречување на неочекувана бременост, подобрување на изгледот на кожата, косата и ноктите и нормализирање на хормоналните нивоа. Меѓу недостатоците, има дамки помеѓу менструацијата, недостаток на заштита од сексуално преносливи болести, сложеноста на изборот во согласност со индивидуалните карактеристики. Последниот фактор е одлучувачки за успешна превенција и хормонска заместителна терапија.
Класификација и видови
Кој е најдобриот избор за сигурна контрацепција? Фармацевтската индустрија произведува доволен број орални контрацептиви од новата генерација. Спротивно на популарните верувања за опасностите од хормоните за женското тело, современите лекови не ја зголемуваат тежината (во некои случаи, дури и ја намалуваат телесната тежина), не го зголемуваат растот на косата на несакани места, не влијаат на либидото и здравјето на жените... Леснотијата на користење и придобивките за убавината на телото и лицето често стануваат дефинирачки услов за овој конкретен тип на контрацепција. Пред да изберете апчиња за контрацепција, треба да ги знаете постоечките типови на таблети.
Еднофазни (инаку, монофазни) таблети
Карактеристична карактеристика на таквите таблети е истиот сооднос на естрогени и гестагени хормони. Главните лекови на групата се следниве таблети:
Лекарот избира еднофазни орални контрацептиви за корекција на хормоналните нивоа по абортусот, во случај на менструални неправилности.
Бифазни контрацептиви
Една таблета од двофазни лекови вклучува одредена константна концентрација на естроген и променлива доза на гестаген, која се менува во првиот и вториот период од менструалниот циклус. Постојат следниве видови таблети:

Оваа група на лекови е пропишана за жени со посебна чувствителност на гестагени, како и со историја на хиперандрогенизам. Третманот се спроведува во согласност со индикациите на лекот.
Контрацепција во три фази
Трифазните лекови содржат доза на хормони која се менува три пати во текот на менструалниот циклус. Главните лекови во оваа група се:

Трифазни таблети се препишуваат за жени над 35 години и девојчиња под 18 години. Имајќи предвид дека главната контраиндикација за употреба на апчиња е пушењето, тогаш трифазни хормони можат да земаат и жени кои пушат. Предноста е високата ефикасност кај дебелината во која било фаза на развој. Главниот недостаток е сложениот режим на апликација и зачестеноста на крварењето помеѓу менструацијата.
Мини апчиња
Активната компонента на мини-пили таблетите е само прогестоген. Супстанцијата делува на локалните области на репродуктивниот систем на жената, ја нормализира цервикалната слуз и нејзиниот биохемиски состав. Волуменот на слуз во природни услови се намалува во средината на циклусот, но наспроти позадината на употребата на лекот, вискозноста останува стабилно висока и го спречува движењето на сперматозоидите. Обично, изборот паѓа на такви ефективни апчиња:
Лактинет, Чарозета (врз основа на лекот дезогестрел);
Микролут, Екслутон, Оргаметрил (врз основа на лекот линестренол).
Промените при земање на мини-пили се случуваат на ниво на биохемиски процеси, како и на ендометријален слој. Вградувањето на оплодената јајце клетка е тешко. За многу жени, овулацијата е целосно блокирана.Дури и такви апчиња е исклучително тешко да се најдат без лекар.
Основниот принцип на работа на комбинираните орални контрацептиви е целосно блокирање на овулацијата и имплантација на јајце клетката на ѕидот на матката. Оралната контрацепција обезбедува еден вид жлезда регресија во мукозните структури на матката. Мукозните компоненти во цервикалниот канал се згуснуваат, што го спречува пенетрацијата на спермата. Овие промени се одговорни за контрацептивниот ефект од употребата на апчиња.
Класификација по волумен на хормонски компоненти
Разликите во контрацептивните таблети се должат и на вкупната концентрација на хормони во една таблета. Информациите се претставени во следната табела:
|
однос кон групата |
спецификите на назначувањето |
имиња на аптеки |
|---|---|---|
|
Микродозни лекови |
Зоели (еднофазен); Klayra (трифазен); Линдинет; Мерсилон; министон; |
|
|
Производи со ниски дози |
Таблетите имаат изразено антиандрогено дејство, се препишуваат кога преовладуваат андрогените во женските хормони (зголемен раст на косата, грубост на гласот, акни, мрсна кожа). Лекот се препишува на здрави млади жени кои родиле пациенти за да се спречи бременост, за да се намали крварењето помеѓу периодите кога се препишуваат лекови со ниски дози. |
Микрогинон; Марвелон; Ригевидон; министон; |
|
Лекови со високи дози |
Современите контрацептиви со висока содржина на хормони се препишуваат за болести на матката (на пример, ендометриоза) или за хормонални нарушувања. Употребата на оваа група е можна само како што е наведено од лекар. |
Не-Овлон; Три-Регол; Triquilar; Тризестон. |
Карактеристики на изборот на апчиња за контрацепција
Многу е тешко да се изберат апчиња сами, па затоа лекарите препорачуваат да не вежбате на сопственото здравје. Во некои случаи, дури и по прегледи и стручни совети Совршено е невозможно да се најде вистинскиот лек од прв пат... Жените се измачувани од постојано дамки помеѓу менструацијата, нема ефективност на терапевтскиот ефект и зголемување на симптомите на гинеколошки заболувања. При препишување на лек, се земаат предвид голем број дијагностички критериуми:
општа клиничка историја;
број на раѓања и абортуси;
услови за живеење (храна, лоши навики, сексуални контакти, природата на менструацијата);
индикатори за анализа (земање примероци од цервикалниот канал, урина и крвни тестови);
ултразвук на перитонеалните и карличните органи;
мамолошко испитување;
проценка на типот на жената според хормоналната позадина.
Невозможно е да се добијат сите овие податоци дома. Само-администрацијата води не само до намалување на функцијата на контрацепција, туку и до голем број несакани ефекти.
Пред закажување потребна е консултација на ендокринолог, офталмолог... Изборот на орални контрацептиви се заснова на други критериуми за проценка на општите физиолошки параметри:
тип на млечни жлезди;
природата на текот на менструацијата;
присуство на хронични заболувања на органи и системи, вклучително и гинеколошки патологии;
општа состојба на кожата и косата;
тип на раст на влакна во пубичната област.
Според сите клинички податоци, се составува фенотипот на жената, кој е главен критериум за избор на соодветни таблети за контрацепција и третман на гинеколошки заболувања, вклучително и неплодност.
Жените од овој тип се со среден или низок раст, косата и кожата се суви. Се дефинира женственоста. Менструацијата е придружена со тешка загуба на крв, продолжена. Времетраењето на менструалниот циклус е над 4 недели. На овие жени им се препишуваат високи и нормални дози контрацептиви. Главните лекови се Milvane, Femoden, Tri-regol, Rigevidon, Lindinet, Mikroginon, Logest, Triziston. Таквите средства не се доделуваат за себе.
Балансирана содржина на естроген
Типот на жена се карактеризира со средна висина, средни гради, нормална кожа и коса. Симптомите на ПМС обично се отсутни или се умерени. Времетраењето на менструацијата не надминува 5 дена, а вкупното времетраење на менструалниот циклус е нормално. Жените можат да изберат од следниве лекови:
Линдинет-30;
Triquilar;
Марвелон;
Микрогинон.
Три-мерци;
Урамнотежената содржина на женските хормони е придружена со умерена женственост, нормален раст на влакната во срамната област и другите делови од телото.
Доминација на гестрагени (инаку, андрогени)
Жените се претежно високи со момчешки изглед. Млечните жлезди се слабо развиени, има зголемена содржина на маснотии на косата и кожата. Андрогените манифестации се изразени во прекумерна влакнест во пазувите, пубиот. ПМС е придружен со депресија, болки во стомакот. Времетраењето на менструалниот циклус е кратко, помалку од 28 дена. Самите менструации траат не повеќе од 3-4 дена. Следниве апчиња се пропишани:
Јарина, Џес, Димиа, Џез со дроспиренон и етинил естрадиол;
Erica-35, Chloe и Diane-35 со етинил естрадиол, ципротерони во составот;
Силует и Жанин, во кои преовладуваат диеногест и етинил естрадиол;
Зоели со естрадиол и номегестрол.
Секој фенотип се одликува со неговите особености, индивидуалните карактеристики во клиничкиот и животниот план.
Контрацепција според возраста
Невозможно е самостојно да се проценат промените поврзани со возраста во телото без последици за телото и да се обезбеди нормална контрацептивна функција. Придобивките и штетите на одредени таблети може да се проценат само по соодветна дијагноза. Изборот на орални контрацептиви е задача на професионалните гинеколози. Главната цел е да се спречи несакана бременост и дополнителни терапевтски ефекти, доколку е потребно. Возрасните карактеристики на жената се важен аспект на успешното и ефективно препишување на лекови. Биохемиските параметри на женското тело се менуваат со возрастаи се истакнуваат во неколку главни периоди:
тинејџерка (од 11 до 18 години);
рано репродуктивно (од 19 до 33 години);
доцна репродуктивна (од 34 до 45 години);
постменопауза (2-3 години по престанокот на менструацијата).
Доколку е потребно, треба да се започне со соодветна контрацепција за време на адолесценцијата. Според статистичките податоци, возраста на жените при породување е значително намалена, а зачестеноста на абортуси се зголемува. Комбинираните контрацептиви се доминантни во адолесценцијата со мали дози на хормони. Следниве лекови се прикажани за млади девојки: Три-регол, Триквилар, Тризистон, Мерсилон, Марвелон, Силест, Фемоден. Овие лекови не само што штитат од несакана бременост, туку и го подобруваат изгледот на кожата кај младешките акни, го нормализираат менструалниот циклус и го спречуваат развојот на гинеколошки заболувања.
Закажување за жени од 20 до 35 години
На оваа возраст најчесто се користат сите методи за заштита од несакана бременост. Употребата на комбинирани орални таблети е особено ефикасна при постојан сексуален однос. Главниот недостаток на лековите е недостатокот на целосна заштита од сексуално преносливи болести. На жените од оваа возрасна група обично им се препишуваат лекови со минимална доза на хормони или лекови со ниски дози кои ја стабилизираат хормоналната позадина. Таквите средства не му штетат на репродуктивното здравје на жената, тие го нормализираат менструалниот циклус. Главните лекови се Јарина, Регулон, Жанин.
Жените над 35 години
На жените постари од 30 години треба да им се препише соодветна контрацепција против несакана бременост поради високите перинатални ризици. Обично на оваа возраст не размислуваат за деца, многу жени пушат, градат кариера. Често има болести на женските генитални органи, ендокрини нарушувања, проширени вени. Хормоните овде се препишуваат само по темелна дијагноза и медицински совет.
Преферирани агенти се Triziston, Silest, Marvelon, Tri-regol, Triquilar. Контрацептиви од групата мини-пијалоци со мала содржина на хормоналната компонента се погодни за жени. По 35 години, важно е да се препишат лекови со јасен терапевтски ефект, како што е Фемулен. Лекот е погоден за многу женски болести, хронично оштетување на црниот дроб и бубрезите од која било генеза. Пушењето и системските хронични заболувања во голема мера го отежнуваат изборот на пилули за контрацепција за жени на која било возраст.
Назначување по 45 години
По 40 години, репродуктивната функција на жената е значително намалена, активноста на јајниците се намалува. Многу жени влегуваат во менопауза, а некои продолжуваат да овулираат. Веројатноста за бременост е значително намалена, но сепак е неопходна заштита. Може да се појави ризик од бременост, но полноправното носење е веќе проблематично: постојните болести, стареењето на ткивата на карличните органи и можните патологии на фетусот влијаат. Друг важен аспект е воспитувањето на детето - многу жени по 45 години имаат свои внуци. Кога ќе дојде до бременост, во 90% од случаите се прибегнува кон абортус, што особено негативно влијае на здравјето на жената, до развој на ендометриоза и рак на матката.
Присуство на хронични заболувања на органи и системи, сексуална дисфункција, лоши навики - сето ова може да биде контраиндикација за назначување на орални контрацептиви. По 45 години, употребата на хормонски апчиња, импланти за инјектирање, мини-апчиња се смета за ветувачка контрацепција. На оваа возраст, оралната контрацепција е контраиндицирана кај дебелина, тешка хепатална или бубрежна инсуфициенција, дијабетес мелитус. Фемулен може да биде идеален со мала веројатност за несакани ефекти.
Основни правила за земање апчиња за контрацепција
Традиционално, апчиња за контрацепција земени на првиот ден од почетокот на активната фаза на менструалниот циклус, дури тогаш таблетите го започнуваат своето активно дејство. Со неправилни менструации, можете да започнете со земање на лекот од првиот ден од циклусот со апсолутно исклучување на бременоста. По породувањето, таблетите треба да се земаат 3 недели подоцна (на 21 ден), под услов да нема лактација. Додека се одржува доењето, употребата на орална контрацепција треба да се одложи за шест месеци. По абортус на кое било ниво на тежина, треба да започнете да земате контрацептиви на денот на операцијата.
Режим на дозирање
Класичниот режим претпоставува времетраењето на курсот е 21 ден, по што прават пауза од 7 дена... Понатаму, континуираното примање на нов пакет се продолжува. Појавата на дамки помеѓу менструацијата се јавува за време на интервалот помеѓу дозите.
Комплексна шема вклучува посебен режим, кога пијат апчиња 24 дена, земајќи 4-дневна пауза (шема 24 + 4).
Продолжениот режим се состои во континуирана употреба на таблети со активни хормони. Значи, 63 дена монофазни таблети со 7-дневна пауза. Со оваа шема, празнењето помеѓу периодите се намалува до 4 пати.
Соодветната контрацепција е од интерес за девојчињата уште од првата менструација. Правилниот избор на хормонски таблети не само што штити од непланирана бременост, туку и значително го подобрува изгледот на жената. Во исто време, со нормализирање на хормоналната позадина, состојбата на косата, ноктите, кожата на лицето и телото се подобрува. Современите лекови практично немаат никакво влијание врз тежината на жената, а во некои случаи, хормоналниот третман може дури и да го намали.
Самостојното справување со хормоналната позадина е тешка задача, затоа треба да се потпрете на специјалисти за удобна контрацепција без последици по здравјето и животот.
Првите апчиња за контрацепција се појавија на американскиот фармаколошки пазар во 1960 година. До овој момент, со што жените не биле заштитени. Тие користеле тампони натопени во оцет, специјални масти направени од мед и цимет или олово. По совет на Хипократ, жените се полиле со сопствената урина. Други познати лекари од антиката, на пример, Диоскорид, ги советувале да пијат лушпа од нане, смрека или асафоетида.
Секој од познатите лекари го сметаше неговиот метод за идеален и сигурен, но во пракса сите овие методи не секогаш функционираа. Само со појавата на контрацептивни апчиња, жената доби навистина сигурен метод за спречување на непланирана бременост.
Еволуција и видови на контрацептивни таблети
Првата контрацепција, наречена Enovid, содржела огромни дози на хормони според современите стандарди. Се состоеше од 10 mg норетинодрел ацетат и 150 μg местранол. Очекувано, имаше и многу несакани ефекти. Сепак, современите контрацептиви се карактеризираат со нежен состав и многу ретко предизвикуваат негативни последици од нивната употреба. Секој лек содржи две компоненти: прогестоген и естроген. Современата класификација на лекови изгледа вака:
- Монофазни лекови - количината на хормони во секоја таблета е иста.
- Бифазик - таблетите наменети за администрација во втората фаза од циклусот содржат поголема количина на гестаген.
- Трифазни лекови - содржината на естрогени во таблетите наменети за првата половина од циклусот се зголемува, а во втората, напротив, се намалува, а количината на гестагени се менува во спротивна насока.
Одделно, вреди да се истакне група на контрацептивни средства наречени „мини-апчиња“, кои содржат само еден хормон - гестаген.
Како да изберете орални контрацептиви?
Нема добри или лоши апчиња за контрацепција. Како што нема ефективни или неефикасни. Повеќето модерни фондови имаат индекс на Перл под еден. Тоа значи дека со правилна употреба на контрацептивни таблети, од стотина жени кои една година се заштитени со овој лек, само една забременува. Ниту еден друг метод на заштита не може да се пофали со таква сигурност.
Во зависност од времетраењето на приемот
Како да изберете апчиња за контрацепција? Како прво, ќе зависи од тоа дали планирате да ги земате подолго време или само еднаш ви треба заштита. Во зависност од ова, целата разновидност на современи орални контрацептиви може да се подели на оние што се користат во текот на месецот и оние што се пијат еднаш.
Предмети
Прилично е лесно да се направи разлика помеѓу таквите контрацептиви. Нивното пакување е дизајнирано да се зема во текот на месецот и има 21 или 28 таблети. Во зависност од составот, оралните контрацептиви треба да се земаат од првиот, вториот или петтиот ден од менструацијата. Подобро е да се пие во исто време, така што внесот на хормони што повеќе се совпаѓа со природниот, физиолошки ритам на телото на жената.
Откако ќе се испие целото пакување до крај, на рецепцијата се прави пауза од седум дена, во која доаѓа менструацијата. Потоа можете да почнете да го пиете следниот пакет. Современите орални контрацептиви се толку безбедни што, со правилен избор, може да се земаат неколку години.
Само лекар може да ја избере вистинската орална контрацепција за вас, по преглед и серија тестови.
Итен случај
За разлика од долгорочните таблети, итните или посткоиталните контрацептиви содржат една или две таблети по пакет. Тие вклучуваат оптоварувачка доза на хормон насочена кон спречување на оплодувањето на јајце клетката или, ако тоа сепак се случи, попречување на неговото прицврстување на ѕидот на матката.
Таквите лекови се наменети за спречување на бременост во ситуации на виша сила, на пример, ако се скрши кондом. Тие се ефективни најдоцна 72 часа по незаштитен секс.
Високите дози на хормони ги прават таквите лекови доста опасни за здравјето на жените, па затоа може да се користат ретко и само во исклучителни ситуации.
Во зависност од хормоналната позадина
Хормоните одредуваат не само како се чувствува жената, туку и како изгледа. Лекарите разликуваат три типа на изглед, во зависност од тоа дали во нејзиното тело преовладува естроген, прогестерон или и двата од овие хормони имаат еквивалентно дејство. Користејќи ја табелата, прилично е едноставно да се одреди кој тип сте.
|
Карактеристично |
Тип доминантен со естроген | естроген -
тип на прогестерон |
Доминантен тип на прогестерон |
| Раст | Почесто под просекот
понекогаш просечно |
Просечна | Почесто високи |
| Карактеристики на фигурата | Фигурата е женствена, со добро развиени гради и широки колкови | Женски, средна големина | Повеќе како момче
со мали гради и тесни колкови |
| Кожата и косата | Склони кон сувост и кршливост | Нормално | Косата може да страда од мрсна, кожата е склона кон акни. |
| Обемот и времетраењето на менструацијата | Циклусот обично трае повеќе од 28 дена, менструацијата тешка и продолжена | Циклусот е 28 дена, менструацијата е умерена, времетраењето е од три до пет дена | Краток циклус, обично 21 ден, оскудна менструација, времетраење не повеќе од три дена. |
| Предменструални симптоми | Зголемување на градите, промени во расположението, нервоза. | Отсутни или благи, речиси и да нема промени во расположението. | Почесто се манифестира со болки во стомакот и долниот дел на грбот, замор, лошо расположение |
Во зависност од карактеристиките на хормоналната позадина, лекарот ќе избере лекови со засилен естрогенски или гестаген ефект.
Според возраста

Како да изберете хормонски контрацептиви во зависност од возраста? Препарати со минимална содржина на хормони се препишуваат на нулипарите девојки на возраст под 25 години. Тие не влијаат значително на природната хормонална рамнотежа. По завршувањето на закажувањето, можете да планирате бременост за шест месеци.
На возраст од 25 до 40 години, изборот на контрацептивни средства се врши индивидуално, во зависност од хормоналните карактеристики на жената, присуството на бремености или абортуси во минатото, колку долго сака да се дрогира и дали планира да стане мајка наскоро. По некои лекови, бременоста ќе треба да се одложи најмалку една година.
По 40 години, производството на хормони, а особено на естрогени, во телото на жената постепено се намалува. Се појавуваат промени во расположението, проблеми со кожата и косата и вишок килограми. Како по правило, лекарите препишуваат лекови со високо ниво на естроген, кои, покрај контрацептивниот ефект, и помагаат на жената да се ослободи од непријатните симптоми поврзани со недостаток на овој хормон.
Секој контрацептивен лек треба да се зема само по консултација со лекар. Правилно избраните таблети ќе ја исполнуваат својата главна функција и нема да имаат несакани ефекти.
Правила за избор
Како да изберете апчиња за контрацепција, така што нивниот ефект е максимален, а несаканиот ефект минимален, може да одговори само вашиот лекар. Не можете сами да го направите тоа. И покрај навидум едноставноста на изборот по возраст или карактеристиките на хормоналната позадина, можно е да се одреди лекот што е соодветен за вас само по серија тестови. Шемата за избор ќе биде отприлика вака:
- Консултација со гинеколог кој ќе собира информации за карактеристиките на вашиот циклус и начин на живот, присуството на патологии и бремености во минатото.
- Анализа за онкоцитологија, што е контраиндикација за повеќето хормонски лекови.
- Консултација со мамолог.
- Анализа на биохемија на крвта, која вклучува определување на нивото на хормони.
- Ултразвук на карличните органи на петтиот или седмиот ден од циклусот.
За време на периодот на навикнување на хормонски контрацептиви, кој обично трае од еден до три месеци, може да се појават благи дамки, може да се појават промени во расположението, промени во преференциите на вкусот и други симптоми поврзани со промени во хормоналните нивоа. Тие обично поминуваат сами од себе.
Драги пријатели, здраво!
Зошто ги има толку многу? Наместо тоа, ЗОШТО? Дали навистина беше невозможно да се пуштат 3-4 лекови и да се запре таму?
Зошто да ги глупирате жените, акушери-гинеколози и, се разбира, врвните кои се принудени да одговорат на вечното прашање на клиентите „што е подобро“?
Покрај тоа, често тие, во смисла на купувачи, сакаат да знаат сè „овде и сега“ и категорично не сакаат да одат на лекар за да добијат рецепт за лек за женско „“.
Но, ќе мора да ... Знаете подобро од мене колку контраиндикации се наведени во упатството за хормонални контрацептиви, и колку несакани ефекти можат да предизвикаат.
Ајде да се обидеме со вас да го разбереме изобилството на хормонски апчиња кои речиси и да не му оставаат шанса на штркот да донесе брачна двојка во клунот на човечко бебе.
Но, овој напис не е наменет да биде ваш сопствен избор на хормони!
Секогаш кога ќе почнам да зборувам за лекови на рецепт, се плашам дека ќе ги искористите овие информации на свој начин и ќе ги препорачате од десно кон лево, како што, за жал, се случува.
Започнувајќи го овој разговор, си поставив четири задачи:
И повторно за менструалниот циклус
Веќе разговаравме за женскиот репродуктивен систем и менструалниот циклус.
Пред да продолжите со анализата на хормоналните контрацептиви, ќе ве потсетам на една приказна што се јавува во телото на жената секој месец.
Хипоталамусот и хипофизата се задолжени за менструалниот циклус.
Сè започнува со фактот дека хипоталамусот ѝ дава инструкции на хипофизата да го ослободи фоликуло-стимулирачкиот хормон во крвотокот.
Под негово внимателно водство, неколку фоликули со јајце клетки внатре во јајниците почнуваат да растат и созреваат, синтетизирајќи естрогени, кои се неопходни за нивното созревање. По некое време, еден од фоликулите се пробива напред во неговиот развој, додека другите се раствораат.
Во меѓувреме, во матката, под влијание на естрогенот, започнува подготовката на „перница“ за оплодената јајце клетка, за таму да биде топла, удобна и задоволувачка. Мукозната мембрана на матката се згуснува.
Во просек, по 2 недели од почетокот на циклусот, нивото на естроген го достигнува својот максимум, а јајце клетката ја достигнува својата „зрелост“. „Сигналот“ за нејзиното излегување од родното гнездо е ослободувањето на лутеинизирачкиот хормон од страна на хипофизата (како одговор на зголемувањето на нивото на естроген). Фоликулот пука, јајце клетката се ослободува (ова се нарекува „овулација“), влегува во фалопиевата цевка и се пробива во матката празнина.
И на местото на пукањето на фоликулот, се формира жолто тело, кое произведува прогестерон.
Прогестеронот е ентузијастички вклучен во подготовката на матката за да се сретне со оплодената јајце клетка. Го олабавува ендометриумот, може да се каже, „подува кревет со пердуви“ за младенците (ако се случи судбоносен состанок), го намалува тонот на матката за да го зачува, ги менува својствата на цервикалната слуз за да спречи инфекција, ја подготвува млечната жлезда. жлезди за можна бременост.
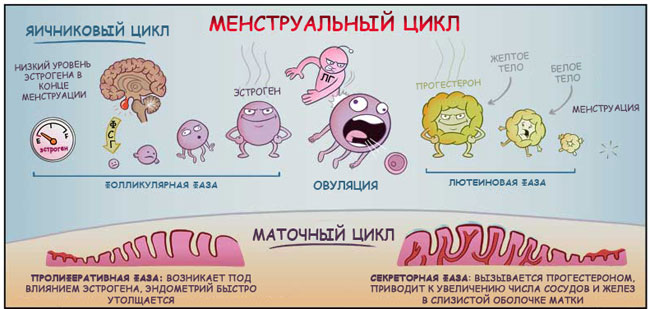
Доколку не дојде до оплодување, нивото на прогестерон паѓа, а обраснатиот функционален слој на ендометриумот се отфрла како непотребен. Ова е менструација.
Максималното ниво на естроген се јавува за време на овулацијата, а прогестеронот - на околу 22-23 дена од циклусот.
Хормонска контрацепција за различна целна публика
Ги поделив сите хормонски контрацептивни лекови во 3 групи:
Првите две групи се наменети за оние кои имаат редовен сексуален живот со еден партнер, бидејќи не штедат од генитални инфекции, по кои се познати лежерните врски. Навистина, животот со еден партнер не секогаш ги спасува, но ќе претпоставиме дека сите се верни еден на друг, како лебеди, и никој од парот не оди ниту лево, ниту десно, ниту дијагонално, ниту во круг. .
Во групата „За одговорните“(според мојата класификација) вклучува лекови кои треба да се земаат секој ден и по можност во исто време.
Тие вклучуваат:
- Комбинирани орални контрацептиви. Тие содржат КОМБИНАЦИЈА на естроген и прогестоген што го имитира менструалниот циклус. Оттука и името.
- Мини пиеше. Ова е име за производи кои содржат само гестаген.
Се согласувам, не секоја жена (поради женствената меморија) ќе може да голта апчиња од ден на ден, па дури и во исто време, често неколку години.
Во Групата „За зафатените или „среќните“постојат лекови кои не треба да ги користите секој ден, па ризикот од пропуштање на апчиња за контрацепција е намален.
„Среќен“ затоа што, како што рече класиката, „среќните часови не се почитуваат“.
Оние кои се многу зафатени, натоварени со своите проблеми над покривот, можат да се сетат на таблетите за неколку дена, па дури и целосно само во отсуство на црвените денови од календарот. Затоа, оптимално е да го залепат, да го инјектираат, да го инјектираат и да го заборават неколку дена / месеци / години.
Подготовките на оваа група се особено погодни за кондуктерите, стјуардесите, за оние кои постојано патуваат на службени патувања, турнеи, натпревари, а во исто време, како што кажав, успеваат да имаат редовен сексуален живот.
Има 5 подгрупи:
- Трансдермален терапевтски систем Evra.
- Вагинален прстен NovaRing.
- Интраутерини уреди.
- Контрацептивни импланти.
- Контрацептивни инјекции.
Во групата „За неодговорните“поставив итна контрацепција. Простете ми ако навредив некого.
По правило ги прифаќаат оние кои се во потрага по неземна среќа, кои сакаат да се „опуштаат“ на празници и викенди, ги губат остатоците од умот од аспирираниот говор во увото: „Душо, секс во кондом е како да шмркаш роза во гас-маска“, и се надева на „можеби“.
Вкупно испадна вкупно 8подгрупи, кои ќе ги анализираме по редослед.
Комбинирани орални контрацептиви
Комбинираните орални контрацептиви (КОК) беа измислени од мажи во 1960-тите. Тоа беа хемичарот Карл Гераси, фармаколозите Грегори Пинкус и Џон Рок. И првата орална контрацепција беше наречена Enovid.
Она што ги поттикнало на овој изум, историјата, се разбира, молчи. Можеби тие биле водени од желбата да ја спасат својата сакана од чести „главоболки“.
Првата контрацепција содржеше само коњски дози на естроген и гестаген, затоа, наспроти позадината на нивната употреба, жените почнаа да растат на погрешно место, се појавија акни на телото, а некои дури умреа од срцев удар или мозочен удар.
Сите последователни студии беа насочени кон подобрување на безбедноста на оралните контрацептиви и намалување на бројот на несакани ефекти. Дозите на естроген и гестаген постепено се намалуваа. Но, важно беше да не се премине границата кога контрацептивниот ефект беше загрозен.
Овој процес не застанува до ден-денес, бидејќи сè уште не е измислен идеалниот COC, иако е постигнат огромен успех во оваа насока.
Можеби сте слушнале за индексот Перл. Ова е стапката на неуспех, која го мери бројот на бремености на 100 жени кои користат одреден метод на контрацепција.
За да разберете: за модерните КОК е помалку од еден, додека за кондомите е 10, за спермицидите и љубителите на прекинат однос - 20.
Како функционираат комбинираните орални контрацептиви?
- Штом телото има естрогени (кои доаѓаат однадвор), хипоталамусот сфаќа дека „во Багдад сè е мирно“ и не и наредува на хипофизата да произведува фоликуло-стимулирачки хормон.
- Бидејќи фоликуло-стимулирачкиот хормон не се произведува, фоликулите во јајниците се во мирување, не произведуваат естрогени, а ако растат, тогаш се многу троми и неволни. Затоа, јајцето не созрева.
- Ако јајце клетката не може да достигне „зрелост“, таа е лишена од можноста да ја напушти куќата на нејзиниот татко и да тргне во потрага по сродна душа. Нема овулација.
- Бидејќи нивото на естроген не се зголемува, не се јавува ослободување на лутеинизирачки хормон, не се формира жолто тело, не се произведува прогестерон. Зошто е потребно? Впрочем, тој доаѓа од надвор.
- Овој многу „вонземски“ прогестерон ја згуснува слузта што ја произведуваат жлездите на грлото на матката и колку и да се пргави сперматозоидите, тие не можат да навлезат во матката.
- Постои уште едно ниво на заштита: бидејќи во репродуктивниот систем на жената додека зема КОК, што не треба да се случи, матката не може да подготви „перница“ за примање на оплодената јајце клетка. Функционалниот слој на ендометриумот расте многу малку. Потоа ќе излезе во форма на менструално крварење. Па дури и ако, по некое чудо, јајце клетката и покрај сите непријатели созрее, го напушти фоликулот, а спермата ги надмине сите препреки и тие се спојат во напад на страст, тогаш оплодената јајце клетка нема да може да се смести на матката. мукоза.
И што се случува?
Излегува дека кога COC ќе влезе во телото, естрогенот и гестагенот што дошле во нивниот состав му сигнализираат на хипоталамусот дека сè е во ред, потребните хормони се доволни во телото, сите се среќни и мирни, воопшто, ЦЕЛ СПИЈ!
И во женскиот репродуктивен систем доаѓа поспаното царство ...
Значи, COC е длабока анестезија за хипоталамусот, хипофизата, јајниците. Измама на природата. Сите спијат тивко, шмркаат и прават срамежливи обиди да се рехабилитираат само во ретките денови на интервал без хормони.
Хормонална контрацепција: тајни на медицински рецепти
Искрено, додека не навлезев во оваа тема, мислев дека за да изберете контрацепција, треба внимателно да ја прегледате жената за хормонален статус, присуство на малигни тумори, состојба, систем за коагулација итн.
Излегува ништо слично!
Акушер-гинеколог бара од жената детално да ги утврди нејзините здравствени проблеми, начинот на живот, подготвеноста и способноста да зема апчиња секојдневно.
Лекарот дознава:
- Дали жената го дои своето бебе?
- Колку време помина од последното раѓање?
- Дали има маса во млечната жлезда од непознато потекло?
- Дали има лезија на срцевите залистоци?
- Дали има мигрена? Со или без аура?
- Дали постои ? Ако е така, дали се компензира или не?
- Дали во минатото имало срцев удар, мозочен удар или исхемична срцева болест?
- Дали има сериозни проблеми со црниот дроб и билијарниот тракт?
- Дали имало тромбофлебитис и белодробна емболија во минатото?
- Дали е планирана голема хируршка операција во блиска иднина, која сама по себе драстично го зголемува ризикот од тромбоза и белодробна емболија?
Со љубов кон вас, Марина Кузнецова
Хормонален тип, поточно фенотип- Ова е структурата на женското тело, во зависност од доминацијата на одреден полов хормон во телото. Со оваа информација, можете подобро да ги знаете карактеристиките на вашето тело, да изберете хормонална контрацепција и да ги пресметате нејзините несакани ефекти.
Севкупно, претходно беа идентификувани 3 женски фенотипови, но сепак би рекол дека ги има 5.
Етроген фентап(тип 1), избалансиран фенотип(тип 2), фенотип на прогестерон(тип 3) претходно се сметаше за прогестерон / андроген, но јас, според клиничките набљудувања, би издвоил андроген фенотипво посебна форма (тип 4). Згора на тоа хипоестроген типизолирани во посебна група (со недостаток на етроген).
Фенотип на естроген (т.е. хиперестрогенски фенотип): научен масен тип, ендоморфен. Доминантен хормон е естрадиол.
Станува збор за жени со тип на тело во облик на круша, со изразен развој на колковите и млечните жлезди, што ги прави склони кон симптоми на мастопатија и фиброаденоматоза на дојката. Склони кон дебелина, со формирање на холелитијаза. Се карактеризираат со добра кожа, без акни, но малку сува, тенка, понекогаш виткана коса на главата.
Хирзутизмот (растот на косата е активен на лицето, стомакот, грбот, колковите) и хипертрихозата (растот на влакната е поактивен на подлактиците и долните нозе) не се типични за нив - ова важи за Русинките, кај жените од друга националност зависи за степенот на раст на косата во семејството - може да биде присутна конституционална хипертрихоза.
Жените од овој тип се со просечна висина, со висок тембр на глас и „убав изглед“. Со склоност кон ПМС (како „хистерија“ и плачливост). Менструалниот циклус е често редовен или одложувањата не надминуваат 60 дена (т.е. нарушувања како што се недостаток на прогестерон-хиполутеинизам), циклусот може да биде изобилен, со тенденција за ендометријална хиперплазија во перименопауза - во присуство на дебелина.
Земањето Дуфастон добро се поднесува (имаат „класичен тип на реакција“ на него - со почетокот на менструацијата 3-6 дена по прекинот на лекот).
По својата природа, тие се повеќе „жена-љубовник“, активни (похолерични), имаат потреба од постојано машко внимание.
Тие се склони кон фиброиди на матката, формирање на фоликуларни цисти и проширени вени. Тие брзо забременуваат, но бременоста може да биде комплицирана поради недостаток на прогестерон и закани за прекин. Тие се добро прилагодени за КОК со гестоден, дезогестрел, левоногестрел (Микрогинон, Линдинет-20 итн.) Тие можат да имаат топли бранови долго време по менопаузата, понекогаш и за цел живот.
Балансиран фенотип, еден вид „Идеална жена“. Естрадиол/прогестерон се фазно балансирани.
Структурата на телото е пропорционална, кожата е чиста, нормална влажност и содржина на маснотии. Косата е густа и густа. Меструата е редовна, ПМС не е типична или е малку изразена. Глас на сопрано. Хирзутизмот е некарактеристичен, може да има мала хипертрихоза - повеќе конституционална. Забременете и носете без проблеми.
Од COC, погодни се трифазни COC со дезогестрел и гестоден. (Три-мерци, Марвелон, Линдинет-20, итн.)
Фенотип на прогестерон. Научно се нарекува и коска, ектоморфна. Доминира прогестеронот.
Станува збор за жени со следниов тип на фигура: и рамената и колковите се развиени рамномерно, „спортски тип на фигура“, распределбата на поткожното ткиво е рамномерна, понекогаш според андроид (машки) тип (ова е за дебелина, т.е. , таложење на масни маси во горниот дел на стомакот и грбот). Кожа склона кон мрсна (мрсна себореа) и на лицето и на скалпот. Акните се сингл.
Растот обично е над просекот (повеќе зависи од генетските карактеристики), млечните жлезди се умерено развиени, повеќе со доминација на масно отколку на вроден ткиво. Затоа, тие не се многу склони кон мастопатија. Менструацијата - често скудна или многу добра. кратко или долготрајно, до 7 дена. ПМС се случува, но со склоност кон меланхолија и плачливост, едем.
Земањето duphaston (според индикациите) може да ги зголеми манифестациите на ПМС и оток. Реакцијата на Дуфастон може да биде „некласична“ - менструацијата не започнува 7 дена по текот на лекот (предизвикана од прелиминарен недостаток на естроген). Природата е повеќе сангвистична, типот на „мајка-жена“ - со потреба да се грижи за другите.
Таа често покажува сексуална активност само во присуство на предмет на љубов, во отсуство на тоа, таа може да биде сексуално неактивна, што ја разликува од жените од типот на естроген. Затоа, менструалниот циклус е често неправилен кај жените од типот на прогестерон, понекогаш постои тенденција ако има редовен сексуален однос, менструалниот циклус е редовен (се стимулира производството на естроген), не - циклусот е неправилен. Затоа, таа не забременува веднаш - по одредено време на редовни сексуални односи, таа го носи без закани (ова, се разбира, теоретски, врз основа на активноста на хормонот прогестерон), но е склона кон големо зголемување на телесната тежина!
Склони кон отпорност на инсулин и зголемување на телесната тежина, исто така по породувањето. КОК со диеногест и дроспиренон добро функционираат. (Јарина, Џес, Бонаде, итн.)
Андроген фенотип. Мускулна или мезоморфна.
Жената изгледа во зависност од доминацијата на андрогените (машки хормони) од јајниците или надбубрежните жлезди.
Надбубрежниот хиперандрогенизам (преовладува 17-OH прогестерон, андростендион или DHA-S) е висока жена, астенична (тенка), „мускулен тип“, со слабо развиено поткожно ткиво. „Момчешки тип на фигура“, млечните жлезди се слабо развиени, кожата е склона кон мрсна, акните не се изразени. Пример се модерните супер-модели.
Умерено сексуално активен, не забременува веднаш, носи закани за прекин. Менструалниот циклус е често неправилен. Гласот е низок.
Жената со доминација на андрогени на јајниците (или со мешана секреција, доминација на вкупен/слободен тестостерон) е ниска, со изразен рамен појас, мрсна кожа и акни, хирзутизам и хипертрихоза. Млечните жлезди се умерено развиени. Гласот е низок, како мецосопран. Тешко забременуваат, ги носат со закани. Сексуално многу активен (тестостеронот е основа на хормонот на сексуалната активност). Тие не се склони кон ПМС, бидејќи неправилната овулација, која е „гаранција“ за ПМС.
Доколку се дебели, често со феноменот на хиперинсуленција и нарушен метаболизам на јаглени хидрати, тогаш добро слабеат со правилно избрана физичка активност, но постои ризик од „пумпање“ на мускулите. Однесување на жените како „вашето момче“.
Пример се жените со синдром на PCOS. КОК со ципротерон ацетат, дроспиренон и диеногест добро функционираат. (Дијана-35, Јарина, Клајра ... и други).
Хипоестрогенски фенотип- тоа се жени, високи или ниски (генетски зависни), со инфантилна структура - мали гради, непропорционално долги раце и нозе, тенка кожа, „пергамент“, брзо уморни. ПМС не е типичен. Менструалниот циклус е нарушен до аменореа - одложување до 6-12 месеци. Менструацијата е болна. Однесување на тинејџерка. Гласот е висок, сиромашен со призвук. Либидото е нагло намалено или отсутно ако во исто време е присутен недостаток на андрогени. Почетокот на бременоста е проблематичен. Пример се девојчињата со анорексија.
Прикажано - хормонска заместителна терапија, трифазни КОК, КОК со левоногестрел.
Можна е комбинација од неколку фенотипови.
До 2011-2015 година, се појавија информации дека во периодот на перименопауза може да се формираат и 6 фенотип: дефицит на андрогени (според Apetov SS) во надбубрежните жлезди се намалува нивото на андрогени, што исто така има свои последици - намалување на мускулната сила и издржливост. , недостаток на раст на аксиларни и срамни влакна, губење на косата на главата, постепено непропорционално зголемување на телесната тежина во пределот на половината. Нагло намалување на либидото. Корекција на овие појави може да бара хормонска заместителна терапија.
Според информациите добиени од клиничка студија, во која биле опфатени 300 жени - преовладува 1 тип на жени.
* Во процесот на пишување - анализирани се 6 класификации.
Важно! Апел од администрацијата на страницата за прашања на блогот:
Почитувани читатели! Со креирањето на овој блог, си поставивме цел на луѓето да им обезбедиме информации за ендокрините проблеми, методите на дијагноза и третман. И, исто така, за поврзани прашања: исхрана, физичка активност, начин на живот. Неговата главна функција е едукативна.
Во рамките на блогот, при одговарање на прашања, не можеме да обезбедиме целосни медицински консултации, тоа се должи на недостаток на информации за пациентот и времето поминато од лекарот за да се проучи секој случај. Во блогот се можни само општи одговори. Но, ние разбираме дека не е секогаш можно да се консултира ендокринолог во местото на живеење, понекогаш е важно да се добие друго медицинско мислење. За такви ситуации, кога ви треба подлабоко потопување, проучување на медицински документи, во нашиот центар имаме формат на платени консултации за кореспонденција за медицинска документација.
Како да се направи тоа? Во ценовникот на нашиот центар има кореспонденција консултација за медицинска документација, која чини 1200 рубли. Доколку оваа сума ви одговара, можете да ја испратите на адресата [заштитена е-пошта]скенирање на веб-страници на медицински документи, видео снимање, детални описи, сè што сметате дека е неопходно за вашиот проблем и прашања на кои сакате да добиете одговори. Лекарот ќе види дали е можно да даде целосно мислење и препораки врз основа на дадените информации. Ако да, ќе ги испратиме деталите, ќе платите, лекарот ќе испрати заклучок. Доколку според доставените документи е невозможно да се даде одговор кој би можел да се смета како лекарска консултација, ќе испратиме писмо во кое ќе наведеме дека во овој случај, отсутни препораки или заклучоци се невозможни и, се разбира, нема да преземеме плаќање. .
Со почит, Управа на Медицинскиот центар „XXI век“
Видео верзија:
На прв поглед, може да изгледа чудно што, и покрај фактот што во последните години смртноста во Русија преовладува над раѓањата, проблемот со контрацепцијата останува еден од најважните проблеми во гинекологијата. Но, оваа ситуација може да биде чудна само за некој кој размислува за контрацепција само од гледна точка на спречување на бременост.
Очигледен факт е дека спречувањето на несакана бременост и, како резултат на тоа, абортусот е фактор за одржување на репродуктивното здравје на жената.
Современата хормонална контрацепција ги надмина своите оригинални својства. Терапевтскиот и профилактичкиот ефект на овие лекови, всушност, може драматично да ја промени структурата на гинеколошкиот морбидитет воопшто, бидејќи се покажа дека употребата на хормонски контрацептиви го намалува ризикот од повеќето гинеколошки и општи болести. Контрацепцијата го „зачувува“ репродуктивниот систем на жената, обезбедувајќи и удобен личен живот, спречување на болести и последици од абортусот. Така, ефективно намалување на бројот на несакани бремености е движечката сила зад зголемувањето на репродуктивниот потенцијал на жените.
Не претпоставувам да кажам со сигурност, но најверојатно кај нас живеат жени кои имаат поставено своевиден рекорд по бројот на претрпени абортуси. Најдепресивно е фактот дека најраспространетиот „метод на контрацепција“ во Русија бил и останува до ден-денес - абортусот.
Секако, неодамна има позитивен тренд и се повеќе, главно млади жени, почнуваат да користат орални контрацептиви. Доволно чудно, но во поголема мера, ова го олеснуваат модерните женски списанија, кои со доволен степен на компетентност зборуваат за секакви аспекти на здрав начин на живот и хигиена, посветувајќи големо внимание на проблемите со контрацепција. Очигледно, токму на овие печатени публикации го должиме разоткривањето на преовладувачкиот мит за штетноста на „хормоналните апчиња“. Но, во исто време, дури и површен поглед на рекламните шифри на популарните списанија и весници во делот „лек“ покажува дека услугата што му се нуди на населението преовладува: „Абортус на денот на лекувањето. Во секое време“, но, како што знаете: побарувачката создава понуда.
Неколку тези за контрацепција
- Не постои совршен метод на контрацепција.Сите тековно достапни контрацептиви се побезбедни од последиците кои можат да доведат до прекин на несакана бременост поради неупотреба на контрацепција. Во исто време, невозможно е да се создаде контрацепција која би била 100% ефикасна, лесна за употреба, да обезбеди целосно враќање на репродуктивната функција и да нема несакани ефекти. За секоја жена, секој метод на контрацепција има свои предности и недостатоци, како и апсолутни и релативни контраиндикации. Прифатлив метод на контрацепција подразбира дека неговите придобивки значително ги надминуваат ризиците од неговата употреба.
- Жените кои користат контрацепција треба да го посетуваат својот гинеколог најмалку еднаш годишно.Проблемите поврзани со употребата на контрацепција може да бидат директни и индиректни. Зголемената фреквенција на сексуални односи или почестите промени кај сексуалните партнери може да налагаат промена на методот на контрацепција.
- Ефективноста на повеќето методи на контрацепција зависи од мотивацијата на лицето што го користи методот.За одреден број жени, спиралата, прстенот или фластерот може да бидат поадекватен метод на контрацепција, бидејќи, на пример, тие немаат желба да земаат апчиња секој ден, што може да доведе до нивна неправилна употреба и намалување на контрацептивните својства на методот. Контрацептивниот ефект на таканаречениот календарски метод, меѓу другите фактори, во голема мера зависи од ставот на парот за пресметување и набљудување на деновите на апстиненција од сексуални односи.
- Повеќето жени се прашуваат за потребата од контрацепција откако имале еден или повеќе абортуси. Често се случува почетокот на сексуалната активност, очигледно поради некакво силно емоционално искуство, да не е придружен со соодветна грижа за контрацепција. Кај нас постои практика на „доброволно-задолжително“ препишување на контрацепција на жените кои дошле на абортус, наместо „објаснување и препораки“ за сите жени кои се или планираат да започнат сексуален живот.
Орална хормонална контрацепција
Оралните контрацептиви (OCs) се меѓу најпроучените класи на лекови. Повеќе од 150 милиони жени ширум светот земаат орални контрацептиви секој ден, а повеќето од нив немаат сериозни несакани ефекти. Во 1939 година, гинекологот Перл предложил индекс за квантифицирање на плодноста:
Перл Индекс = број на зачнување * 1200 / број на месеци на набљудување
Овој индикатор го одразува бројот на бремености кај 100 жени во текот на годината без употреба на контрацептивни средства. Во Русија, овој индикатор е во просек 67-82. Индексот Перл е исто така широко користен за да се процени веродостојноста на методот на контрацепција - колку е помал овој индикатор, толку е посигурен овој метод.
Бисерен индекс за различни видови на контрацепција
Стерилизација машки и женски 0,03-0,5
Комбинирани орални контрацептиви 0,05-0,4
Чисти прогестини 0,5-1,2
Поморски сили (спирала) 0,5-1,2
Бариерни методи (кондом) 3-19 (3-5)
Спермициди (топични препарати) 5-27 (5-10)
Прекинат однос 12-38 (15-20)
Календарски метод 14-38.5
Индексот на бисер за ОК се движи од 0,03 до 0,5. Така, OCs се ефикасен и реверзибилен метод на контрацепција, покрај тоа, OCs имаат голем број на позитивни неконтрацептивни ефекти, од кои некои продолжуваат неколку години по завршувањето на внесот на лекот.
Современите OC се поделени на комбинирани (COC) и чисти прогестини. Комбинираните ОК се поделени на монофазни, двофазни и трифазни. Во моментов, двофазните лекови практично не се користат.
Како да се разбере разновидноста на лекови?
Комбинираниот препарат содржи две компоненти - два хормони: естроген и прогестерон (поточно, нивните синтетички аналози). Етинил естрадиол најчесто се користи како естроген и се нарекува „ЕЕ“. Постојат неколку генерации на аналози на прогестерон, тие се нарекуваат "прогестини". Сега на пазарот има лекови кои вклучуваат прогестини од 3 и 4 генерација.
Лековите се разликуваат меѓу себе во следниве индикатори:
- Содржината на естроген (15,20,30 и 35 mcg)
- Тип на прогестин (различни генерации)
- За производителот (ист состав на лекот може да има различни имиња)
Оралните контрацептиви се:
- Високо (35мкг), ниско (30мкг) и микро (15-20мкг) дозирано (во зависност од содржината на естроген) - во денешно време главно се препишуваат лекови со ниски и микро дози.
- Монофазен и трифазен - во огромно мнозинство на случаи се пропишува монофазен, бидејќи нивото на хормоните во овие таблети е исто и тие ја обезбедуваат потребната „хормонална монотонија“ во телото на жената.
- Содржејќи само прогестини (аналози на прогестерон), во таквите препарати нема естрогени. Таквите таблети се користат кај доилки и кај оние кои се контраиндицирани во земање естрогени.
Како всушност се избира контрацепција
Ако жената е генерално здрава и треба да избере лек за контрацепција, тогаш е доволен само гинеколошки преглед со ултразвук и исклучување на сите контраиндикации. Хормоналните тестови кај здрава жена на кој било начин не покажуваат кој лек да се избере.
Доколку нема контраиндикации, се наведува кој тип на контрацепција е пожелен: апчиња, гипс, прстен или систем Мирена.
Можете да почнете да земате кој било од лековите, но најлесниот начин е да започнете со „класичниот“ Марвелон - бидејќи овој лек е најпроучен и се користи во сите компаративни студии на нови лекови, како стандард против кој се добива нов производ. се споредува. Закрпата и прстенот постојат во иста верзија, така што нема потреба да избирате таму.
Понатаму, жената е предупредена дека нормалниот период на адаптација на лекот е 2 месеци. Во овој период може да се појават различни непријатни сензации: болка во градите, дамки, промена на тежината и расположението, намалување на либидото, гадење, главоболка итн. Овие појави не треба да се изразуваат силно. Како по правило, ако лекот се приближи, сите овие несакани ефекти брзо исчезнуваат. Ако тие опстојуваат, тогаш лекот мора да се смени - да се намали или зголеми дозата на естроген или да се промени прогестинската компонента. Ова е избрано во зависност од видот на несакан ефект. И тоа е тоа!
Во случај жената да има истовремени гинеколошки заболувања, тогаш првично можете да изберете лек кој има поизразен терапевтски ефект во однос на постоечката болест.
Други форми на администрација на хормони за контрацепција
Во моментов има две нови опции за воведување на хормони за контрацепција - фластер и вагинален прстен.
Контрацептивен фластер Evra
„Евра“ е тенок беж малтер со површина за контакт со кожата од 20 cm2. Секој фластер содржи 600 mcg етинил естрадиол (EE) и 6 mg норелгестромин (NG).
За време на еден менструален циклус, жената користи 3 малтери, од кои секој се нанесува 7 дена. Треба да го смените лепенката истиот ден од неделата. Потоа следи 7-дневна пауза, при што се јавува менструална реакција.
Механизмот на контрацептивно дејство на Евра е сличен на контрацептивниот ефект на КОК и се состои во потиснување на овулацијата и зголемување на вискозноста на цервикалната слуз. Затоа, контрацептивната ефикасност на лепенката Evra е слична на онаа на оралната контрацепција.
Терапевтските и заштитните ефекти на Евра се исти како оние на комбинираниот метод на орална контрацепција.
Ефективноста на фластерот Evra не зависи од местото на апликација (стомак, задник, надлактица или торзо). Исклучок се млечните жлезди. На својствата на малтерот практично не влијае зголемената температура на околината, влажноста на воздухот, физичката активност, потопувањето во ладна вода.
Вагинален прстен Ново-Ринг
Фундаментално ново, револуционерно решение беше употребата на вагиналниот пат на администрација на контрацептивни хормони. Поради обилно снабдување со крв во вагината, апсорпцијата на хормоните се случува брзо и постојано, што им овозможува рамномерно да навлезат во крвотокот во текот на денот, избегнувајќи ги дневните флуктуации, како при употреба на КОК.
Големината и обликот на вагината, нејзината инервација, богатото снабдување со крв и големата површина на епителот ја прават идеално место за администрација на лекот.
Вагиналната администрација има значителни предности во однос на другите методи на администрација на контрацептивни хормони, вклучувајќи орални и поткожни методи.
Анатомските карактеристики на вагината обезбедуваат успешна употреба на прстенот, обезбедувајќи нејзина удобна положба и сигурна фиксација внатре.
Бидејќи вагината се наоѓа во малата карлица, таа минува низ урогениталниот мускул на дијафрагмата и пубококигеусниот мускул на карличната дијафрагма. Овие мускулни слоеви формираат функционални сфинктери кои го стеснуваат вагиналниот отвор. Покрај мускулните сфинктери, вагината се состои од два дела: тесна долна третина, која поминува во поширокиот горен дел. Ако жената стои, горниот дел е речиси хоризонтален, бидејќи лежи на хоризонталната мускулна структура формирана од карличната дијафрагма и мускулот што го крева анусот.
Големината и положбата на горната вагина и мускулните сфинктери на влезот ја прават вагината погодно место за вметнување на контрацептивниот прстен
Иннервацијата на вагиналниот систем доаѓа од два извора. Долната четвртина од вагината е инервирана главно од периферните нерви, кои се многу чувствителни на тактилни влијанија и температура. Горните три четвртини од вагината главно се инервирани од автономните нервни влакна, кои се релативно нечувствителни на тактилни дразби и температура. Овој недостаток на чувствителност во горната вагина објаснува зошто жената не може да почувствува туѓи предмети како што се тампони или прстен за контрацепција.
Вагината изобилно се снабдува со крв од системите на матката, внатрешните генитални и хемороидните артерии. Обилното снабдување со крв гарантира дека вагинално администрираните лекови брзо влегуваат во крвотокот, заобиколувајќи го ефектот на првиот премин низ црниот дроб.
NuvaRing е многу флексибилен и еластичен прстен, кој кога ќе се вметне во вагината, што е можно повеќе се „приспособува“ на контурите на телото, добивајќи ја потребната форма. Покрај тоа, тој е безбедно фиксиран во вагината. Нема правилна или погрешна положба на прстенот - позицијата што ќе ја заземе Novairing ќе биде оптимална
Почетната точка за почеток на прстенот е промена во градиентот на концентрацијата кога се внесува во вагината. Сложениот мембрански систем овозможува лачење на постојано строго дефинирана количина на хормони за цело време на користење на прстенот. Активните состојки се рамномерно распоредени во прстенот за да не формираат резервоар внатре во прстенот.
Покрај тоа, температурата на телото е предуслов за работа на прстенот. Во исто време, промените во температурата на телото кај воспалителни болести не влијаат на контрацептивната ефикасност на прстенот.
NuvaRing лесно се вметнува и отстранува од самата жена.
Прстенот се стега меѓу палецот и показалецот и се вметнува во вагината. Позицијата на NuvaRing во вагината треба да биде удобна. Ако жената го почувствува тоа, тогаш потребно е внимателно да го турка прстенот напред. За разлика од дијафрагмата, прстенот не треба да се поставува околу грлото на матката бидејќи положбата на прстенот во вагината не влијае на перформансите. Тркалезната форма и еластичноста на прстенот обезбедуваат добра фиксација во вагината. Отстранете го NuvaRing со фаќање за работ на прстенот со показалецот или средниот и показалецот и нежно извлекувајќи го прстенот.
Секој прстен е дизајниран за еден циклус на употреба; еден циклус се состои од 3 недели користење на прстенот и една недела одмор. По вметнувањето, прстенот треба да остане на своето место три недели, а потоа да се отстрани истиот ден од неделата кога е вметнат. На пример, ако Novairing беше воведен во среда во 22.00 часот, тогаш прстенот мора да се отстрани по 3 недели во среда во 22.00 часот. Следната среда треба да биде претставен нов прстен.
Повеќето жени никогаш или многу ретко го чувствуваат прстенот за време на сексуалниот однос. Мислењето на партнерите е исто така многу важно; Иако 32% од жените забележале дека нивните партнери понекогаш го чувствуваат прстенот за време на сексуалниот однос, на повеќето партнери во двете групи не им пречело користењето на NuvaRing од страна на жените.
Според резултатите од серускиот истражувачки проект спроведен во 2004 година, NovaRing има позитивен ефект врз сексуалниот живот на жените:
- 78,5% од жените веруваат дека NuvaRing позитивно влијае на сексуалниот живот
- 13,3% веруваат дека NuvaRing дава дополнителни позитивни сексуални сензации
- Речиси 60% од жените никогаш не почувствувале NuvaRing за време на сексуалниот однос. Жените кои доживеале NuvaRing рекле дека е неутрален (54,3%) или дури пријатен (37,4%)
- Имаше зголемување на зачестеноста на сексуалната активност и зачестеноста на постигнување оргазам.
Мирена
Мирена е полиетиленски систем во облик на Т (сличен на конвенционален интраутерински уред) кој содржи контејнер кој содржи левоноргестрел (прогестин). Овој сад е покриен со специјална мембрана која обезбедува континуирано контролирано ослободување на 20 mcg левоноргестрел дневно. Веродостојноста на контрацепцијата на Мирена е многу повисока од онаа на другите интраутерини контрацептиви и е споредлива со стерилизацијата.
Поради локалното дејство на левоноргестрел во матката, Мирена го спречува оплодувањето. За разлика од Мирена, главниот механизам на контрацептивниот ефект на конвенционалните интраутерини помагала е да се спречи имплантација на оплодена јајце клетка, односно се случува оплодување, но оплодената јајце клетка не се прикачува на матката. Со други зборови, при употреба на „Мирена“ бременоста не доаѓа, а кај конвенционалните спирали, бременоста настанува но веднаш се прекинува.
Студиите покажаа дека сигурноста на контрацепцијата на Мирена е споредлива со онаа на стерилизацијата, меѓутоа, за разлика од стерилизацијата, Мирена обезбедува реверзибилна контрацепција.
„Мирена“ дава контрацептивен ефект 5 години, иако вистинскиот контрацептивен ресурс на „Мирена“ достигнува 7 години. По истекот на рокот, системот се отстранува, а во случај жената да сака да продолжи да ја користи Мирена, истовремено со отстранување на стариот систем, може да се воведе нов. Способноста за забременување по отстранувањето на Мирена се обновува во 50% по 6 месеци и во 96% - по 12 месеци.
Друга важна предност на „Мирена“ е можноста за брзо враќање на способноста за забременување. Значи, особено, „Мирена“ може да се отстрани во секое време на барање на жената, бременоста може да се случи веќе во првиот циклус по неговото отстранување. Како што покажуваат статистичките студии, од 76 до 96% од жените забременуваат во првата година по отстранувањето на „Мирена“, што генерално одговара на нивото на плодност кај популацијата. Вреди да се забележи и фактот дека сите бремености кај жени кои користеле Мирена пред нивниот почеток продолжиле и завршиле нормално. Кај жени кои дојат, Мирена, администриран 6 недели по породувањето, не влијае негативно на развојот на детето.
Кај повеќето жени, по инсталирањето на Мирена, се забележуваат следниве промени во менструалниот циклус: во првите 3 месеци се појавува неправилно дамкаво меѓуменструално крварење, во следните 3 месеци менструацијата станува пократка, послаба и помалку болна. Една година по инсталирањето на Мирена, 20% од жените може да немаат воопшто менструација.
Ваквите промени во менструалниот циклус, доколку жената не е однапред информирана за нив, може да предизвика вознемиреност кај жената, па дури и желба да престане да ја користи Мирена, во овој поглед, се препорачува детално да се консултирате со жена пред да ја инсталирате Мирена.
Неконтрацептивни ефекти на Мирена
За разлика од другите интраутерини контрацептиви, Мирена има голем број на неконтрацептивни ефекти. Употребата на „Мирена“ доведува до намалување на обемот и времетраењето на менструацијата и, во некои случаи, до нивно целосно прекинување. Токму овој ефект стана основа за употреба на „Мирена“ кај пациенти со обилна менструација предизвикана од миом на матката и аденомиоза.
Употребата на „Мирена“ доведува до значително ублажување на болката кај жени со болна менструација, особено поради ендометриоза. Со други зборови, „Мирена“ е ефикасен третман за синдромот на болка предизвикан од ендометриоза и, дополнително, доведува до обратен развој на ендометријалните формации или барем има стабилизирачки ефект врз нив. Мирена се докажа и како компонента на хормонска заместителна терапија во третманот на симптомите на менопауза.
Нови режими на препишување за хормонална контрацепција
Како резултат на долгогодишно истражување за хормонална контрацепција, стана возможно да се промени шемата за користење на овие лекови, што овозможи да се намали инциденцата на несакани ефекти и релативно да се зголеми нивниот контрацептивен ефект.
Фактот дека со помош на хормонална контрацепција можете да го продолжите менструалниот циклус и да ја одложите менструацијата е познат одамна. Некои жени успешно го користеле овој метод во оние случаи кога им било неопходно, на пример, одмор или спортски натпревари. Сепак, се веруваше дека овој метод не треба да се злоупотребува.
Релативно неодамна беше предложен нов режим на хормонална контрацепција - продолжен режим. Во овој режим, хормонската контрацепција се зема континуирано неколку циклуси, по што се прави 7-дневна пауза и шемата се повторува повторно. Најчестиот начин на прием е 63 + 7, односно 63 дена континуирано се земаат хормонски контрацептиви и дури после тоа има пауза. Заедно со режимот 63 + 7, предложена е шемата 126 + 7, која по својата преносливост не се разликува од режимот 63 + 7.
Која е предноста на продолжениот режим на хормонална контрацепција? Според една од студиите, кај повеќе од 47% од жените, за време на 7-дневна пауза, фоликулот созрева до ре-овулаторна големина, чиј понатамошен раст се потиснува со започнување на следното пакување на лекот. Од една страна, добро е системот да не се исклучи целосно и да не се наруши функцијата на јајниците. Од друга страна, прекинот во употребата на хормонски контрацептиви доведува до нарушување на монотонијата воспоставена на позадината на нивното внесување, што обезбедува „зачувување“ на репродуктивниот систем. Така, со класичниот режим на внесување, го „бркаме“ системот, всушност го вклучуваме и исклучуваме, спречувајќи го телото целосно да се навикне на новиот монотон хормонален модел на функционирање. Ваквиот модел може да се спореди со работата на автомобил, во кој возачот би го исклучил моторот, а потоа повторно го палел секогаш кога ќе застане на патот. Продолжениот режим ви овозможува да го исклучите системот и да го стартувате поретко - еднаш на секои три месеци или еднаш на секои шест месеци. Општо земено, времетраењето на континуираната употреба на хормонална контрацепција во голема мера е определено од психолошки фактор.
Присуството на менструација кај жената е важен фактор во нејзиното чувство за себе како жена, гаранција дека не е бремена и дека нејзиниот репродуктивен систем е здрав. Различни социолошки студии го потврдија фактот дека повеќето жени, генерално, би сакале да имаат ист ритам на менструација каков што имаат. Поретко оние жени сакале да имаат менструација, за кои периодот на менструација е поврзан со тешки физиолошки искуства - силна болка, обилно крварење, воопшто, изразена непријатност. Покрај тоа, претпочитањето за одреден ритам на менструацијата варира помеѓу жителите на различни земји и силно зависи од социјалниот статус и расата. Ваквите податоци се сосема разбирливи.
Односот на жените кон менструацијата еволуирал низ вековите, а само мал дел од жените можат правилно да замислат што е и за што служи овој физиолошки феномен. Постојат многу митови кои ги припишуваат функциите за чистење на менструацијата (смешно, но повеќето од нашите сонародници го користат терминот „чистење“ во однос на киретажата на матката празнина, тие често велат „ме исчистија“). Во таква ситуација, прилично е тешко да и се понуди на жената контрацепција со продолжено ослободување, додека придобивките од продолжената употреба се поголеми и таквиот режим подобро се поднесува.
Во 2000 г. Сулак и сор. покажа дека скоро сите несакани ефекти кои се среќаваат при употребата на КОК се поизразени за време на 7-дневната пауза при прием. Авторите ги нарекоа овие „симптоми на повлекување“. Од жените беше побарано да го зголемат внесот на COC до 12 недели и да го скратат интервалот на 4-5 дена. Зголемувањето на времетраењето на администрацијата и скратувањето на интервалот помеѓу дозите на таблетите ја намалуваат за 4 пати повеќе од фреквенцијата и сериозноста на „симптомите на повлекување“. Иако студијата траела 7 години, само 26 од 318 жени (8%) се откажале од следењето.
Според други студии, наспроти позадината на продолжената употреба, жените практично престануваат да се соочуваат со такви вообичаени проблеми како што се главоболка, дисменореја, напнатост во млечните жлезди и оток.
Кога нема прекин во земањето хормонски контрацептиви, постои стабилна супресија на гонадотропните хормони, фоликулите не созреваат во јајниците и се воспоставува монотона хормонална шема во телото. Тоа е она што го објаснува намалувањето или целосното исчезнување на менструалните симптоми и подобрата толеранција на контрацепцијата воопшто.
Еден од највпечатливите несакани ефекти на продолжениот режим на хормонална контрацепција е интерменструалното дамка. Нивната фреквенција се зголемува во првите месеци од земањето лекови, но до третиот циклус нивната фреквенција се намалува и, по правило, целосно исчезнуваат. Дополнително, вкупното времетраење на дамки во позадина на продолжен режим е помало од збирот на сите денови на крварење со класичниот режим.
За назначувањето на контрацептивни средства
Не мала важност е лекот што го зема пациентот. Како што е наведено погоре, лекот треба да биде погоден за жена и тоа всушност може да се процени во првите циклуси на администрација. Се случува жената веќе во текот на првиот циклус да има продолжено дамки или генерално да не го толерира лекот добро. Во таква ситуација, мора да го замениме со друга: или со различна доза на естроген или да ја промениме гестагената компонента. Затоа, во пракса, не е неопходно веднаш да се советува жената да купи три пакувања хормонални контрацептиви. Таа треба да започне со лекот што сте и го предложиле, а потоа да оцените како го поднесува. Ако зачестеноста на несаканите ефекти е соодветна на периодот на почетокот на земање хормонални контрацептиви, тогаш таа може да продолжи да ги зема во продолжен режим, ако не, тогаш лекот треба да се земе до крај, а по 7-дневен пауза, почнете да земате друг. Како по правило, во повеќето случаи е можно да се најде лек на кој жената се чувствува удобно, иако доживеала многу несакани ефекти наспроти позадината на другите лекови.
Многу е важно правилно да се подготви жена која никогаш не земала хормонски контрацептиви или која ги земала според класичната шема, да започне да зема хормонални контрацептиви во продолжен режим. Важно е правилно и лесно да и се пренесе принципот на функционирање на репродуктивниот систем, да се објасни зошто се јавува менструацијата и кое е неговото вистинско значење. Многу стравови кај пациентите произлегуваат од банално непознавање на анатомијата и физиологијата, а незнаењето всушност доведува до митологизација на свеста. Објективно гледано, не само во однос на контрацепцијата, туку и во однос на други ситуации - едукацијата на пациентите, значително ја зголемува нивната придржување кон лекувањето, земањето лекови и спречувањето на последователни болести.
Најчестото прашање што жените го поставуваат кога зборуваат за хормонална контрацепција, а особено за нејзината употреба во продолжен режим, е прашањето за безбедноста и реверзибилноста на таков метод на контрацепција. Во оваа ситуација, многу зависи од лекарот, неговото знаење и способност да објасни што се случува во телото при земање хормонална контрацепција. Најважно во разговоров е акцентот на неконтрацептивното дејство на хормоналната контрацепција и негативното влијание на абортусот врз телото на жената. Негативното искуство на жената за користење на контрацептивни средства во минатото, по правило, се должи на погрешниот пристап кон нивното назначување. Доста често, негативното искуство е поврзано со оние ситуации кога на жената и бил препишан лек само за терапевтски цели и само со одреден состав за краток период. Очигледно не беше погоден за жена, таа доживеа многу несакани ефекти, но продолжи да го зема, стоички поднесувајќи ги тешкотиите заради лек. Во таква ситуација, вистинската промена на лекот (а нивната разновидност дозволува тоа да се направи) би ги неутрализирала несаканите ефекти и не би создала негативен став во умот на жената. Ова е исто така важно да се пренесе.
За реверзибилноста на контрацепцијата
Многу акутно прашање кај гинеколозите е проблемот со реверзибилноста на хормоналната контрацепција, а особено остро се манифестираше кога беа предложени шеми за продолжена администрација на лекови.
Многу гинеколози, сумирајќи го своето искуство, тврдат дека доста често, при земање хормонални контрацептиви, постои синдром на хиперинхибиција ХПНС (хипоталамо-хипофиза-јајниците систем - систем за регулирање на менструалниот циклус), што доведува до продолжена аменореа (отсуство на менструација). , што е многу тешко да се справите со ...
Овој проблем, како и многу други проблеми на контрацепција, во голема мера е митологизиран. Инциденцата на аменореа по прекинување на хормонската контрацепција е многу претерано. Ова е феномен на лична анализа на нечие клиничко искуство, кое доста често се распаѓа на непристрасна статистика. Се случува во рок од една недела да дојдат на преглед неколку пациенти со иста патологија или да се појави истиот несакан ефект за долго користен лек и може да изгледа дека неодамна се зголемила инциденцата на одредена болест или лек што го знаете. стана лажни бескрупулозни луѓе. Но, ова се само сензации, низа случајности кои не можат да се соберат на шема. Во статистиката, постојат правила кои ги опишуваат шемите, одредувајќи го степенот на нивната веродостојност, во зависност од примерокот и различните грешки. Благодарение на статистиката, можно е да се докаже дали овој факт е сигурен или не, додека со зголемување на примерокот, односно бројот на случаи, веродостојноста може да се промени.
Зошто мораме релативно почесто да се справуваме со проблемот со аменореа по земањето хормонални контрацептиви? Кај жените, на кои најчесто им препорачуваме да користат контрацепција, во најголем дел се нашите пациенти, односно жените кои веќе имаат гинеколошки нарушувања. Многу поретко здравите жени доаѓаат на состанок со единствена цел да изберат хормонална контрацепција за неа. Ако жената веќе имала менструални дисфункции, тогаш веројатноста овие дисфункции да продолжат по повлекувањето на лекот е поголема отколку кај здрава жена. Овде може да се тврди дека хормоналната контрацепција се користи за лекување на дисфункционални состојби на репродуктивниот систем и постои „ефект на откажување“ кога HPNP треба да почне да работи нормално по „ресетирање“, меѓутоа, прекршувањата во HPNS се различни и причината за нивниот развој сè уште не е недвосмислено утврден.
За една ситуација, привременото потиснување на производството на гонадотропини е позитивен фактор кој го елиминира неуспехот во нивната импулсна работа, а за друга, потиснувањето на функцијата на хипоталамо-хипофизниот систем може да предизвика нарушувања во нивното производство. Ова веројатно се должи на разни суптилни функционални нарушувања, при кои или е нарушена само цикличната програма или патологијата е многу посериозна. Најинтересно е што овие нијанси во дисфункциите на хипоталамо-хипофизниот систем се опишани сосема општо - постои хипофункција, хиперфункција, дисфункција и целосно отсуство на функција, иако концептот на дисфункција мора да се дешифрира и класифицира.
По правило, жените, чија дисфункција е посериозна, се во состојба на субкомпензација и за нив секој опиплив стимул може да стане тригер фактор кој води до декомпензација на овој систем. Тешка болест, стрес, бременост, абортус и, чудно е доволно, употребата на хормонски контрацептиви - сето тоа може да се припише на ефективни фактори кои можат да предизвикаат нарушувања во системот.
Можеме да споредиме две групи жени - оние за кои многу абортуси не влијаат на репродуктивниот систем на кој било начин и оние за кои еден абортус станува причина за трајна неплодност и репродуктивни нарушувања воопшто. Кај некои жени стресот влијае толку значително што се развива аменореа, додека други жени во потешки ситуации одржуваат редовен менструален циклус. Болести, породување - исто така ги дели жените во две групи. Овие споредби може да се продолжат долго време, но заклучокот се сугерира - нормалното функционирање на ХНП има голема понуда на компензаторни способности и може соодветно да се прилагоди на различни ситуации што се случуваат со телото. Ако работата на компензаторните механизми е нарушена, порано или подоцна системот ќе пропадне и не е важно што ќе доведе до тоа - земање хормонална контрацепција или абортус што се случи во нејзино отсуство. Затоа, времетраењето на контрацепцијата не игра клучна вредност, бидејќи HHNP е целосно потисната веќе на крајот од првиот циклус на земање лекови.
Дали е можно однапред да се знае каква е состојбата на HHNP и дали внесот на хормонални лекови може постојано да ја нарушува неговата работа? Не сеуште. Различни хормонални студии не се во можност целосно да ја одразат вистинската состојба на HHNP, а уште повеќе да ја предвидат веројатноста за прекршување. Студиите за нивото на гонадотропин се информативни во случаи на тешки нарушувања (аменореја, PCOS, протоколи за стимулација итн.). Бидејќи хормоните на хипофизата се произведуваат импулсивно, нивната вредност со едно мерење генерално не е информативна, бидејќи не знаете во кој момент од импулсот сте ја правеле студијата на врвот на концентрацијата или на крајот.
Во иднина ќе биде можно да се реши проблемот со предвидување на веројатни прекршувања при земање хормонална контрацепција во постпарталниот или пост-абортусот. Сега веќе има алатки кои ви овозможуваат поинаку да ги процените карактеристиките на суптилните прекршувања и да ги истакнете моделите на поединечни состојби. Во моментот, може да се препишат хормонски контрацептиви ако не постојат утврдени контраиндикации за нивниот прием. Проблемот со аменореа, доколку го има, може да се реши со употреба на лекови за поттикнување на овулацијата.
Контрацепција за различни медицински состојби
Едно од најконтроверзните прашања во врска со контрацепцијата е проблемот со нејзината употреба кај жени со различни болести и во различни состојби на телото.
Контрацепција во постпарталниот период
Постпарталниот период се карактеризира со хиперкоагулабилни (зголемена коагулабилност) карактеристики на крвта и затоа не се препорачува употреба на лекови кои содржат естрогени. Три недели по породувањето, кога коагулационите својства на крвта се враќаат во нормала, на жените кои не дојат може да им се препишат комбинирани контрацептиви без никакви ограничувања. Што се однесува до контрацептивните средства кои содржат само прогестини, нивното назначување е дозволено од секој ден, бидејќи тие не влијаат на системот за коагулација на крвта, сепак, сè уште не е препорачливо да се користат во првите 6 недели по породувањето - објаснувањето подолу. Интраутерините уреди и системот Мирена, исто така, може да се инсталираат без временски ограничувања, но пожелно е тоа да се направи во првите 48 часа по породувањето, бидејќи во овој случај се забележува најниската фреквенција на нивно исфрлање.
Период на лактација (период на доење)
За време на периодот на лактација, изборот на контрацепција се одредува според неговиот тип и времето поминато од раѓањето. Според препораките на СЗО, употребата на комбинирани хормонски контрацептиви во првите 6 недели по породувањето може да има негативен ефект врз црниот дроб и мозокот на новороденчето, па затоа е забранета употреба на такви лекови. За период од 6 недели до 6 месеци, хормоналните контрацептиви кои содржат естрогени може да ја намалат количината на произведено млеко и да го намалат квалитетот на млекото. 6 месеци по породувањето, кога бебето ќе почне да јаде цврста храна, можно е да се земаат комбинирани контрацептиви.
Доењето во првите 6 месеци по раѓањето само по себе ја спречува бременоста доколку жената нема менструација. Сепак, според ажурираните податоци, фреквенцијата на бремености во однос на позадината на лактационата аменореа достигнува 7,5%. Овој факт укажува на очигледната потреба од соодветна и сигурна контрацепција во овој период.
Во овој период, обично се препишуваат контрацептиви кои содржат само прогестини (аналози на прогестерон). Најпознатиот лек се мини-апчиња. Овие апчиња се пијат секој ден без прекин.
Период по абортусот
Во периодот по абортусот, без разлика во каква форма е извршено, безбедно и корисно е веднаш да се започне со употреба на хормонална контрацепција. Покрај тоа што жената во овој случај нема потреба да користи дополнителни методи на контрацепција во првата недела од земањето на лекот, хормонската контрацепција, кога станува збор за монофазни комбинирани контрацептиви, може да ги неутрализира ефектите од хипоталамусниот стрес, што може доведе до развој на метаболички синдром, подетално за овој говор ќе одиме подолу. Исто така, веднаш по абортусот може да се инсталира интраутерина направа или системот Мирена.
Мигрена
Мигрената е прилично честа болест кај жените во репродуктивна возраст. Тензичните главоболки на никаков начин не влијаат на ризикот од мозочен удар, додека мигрената може да доведе до таква сериозна компликација, затоа, диференцијалната дијагноза на главоболката е важна кога се одлучува дали да се земе хормонална контрацепција.
Некои жени пријавуваат олеснување на симптомите на мигрена со КОК и ги користат овие лекови на продолжена основа за да избегнат менструални флупи за време на седумдневната пауза. Во исто време, кај другите има зголемување на симптомите на оваа болест.
Познато е дека КОК го зголемуваат ризикот од исхемичен мозочен удар кај жените со мигрена, додека самото присуство на мигрена кај жената го зголемува ризикот од исхемичен мозочен удар за 2-3,5 пати во споредба со жените на иста возраст кои ја немаат оваа болест.
Исклучително е важно да се направи разлика помеѓу мигрена со аура и обична мигрена, бидејќи мигрената со аура е многу поверојатно да доведе до исхемичен мозочен удар. Ризикот од исхемичен мозочен удар при земање КОК кај жени со мигрена е 2-4 пати поголем во споредба со жени со мигрена, но не земајќи КОК и 8-16 пати во споредба со жени кои немаат мигрена и не земаат КОК. Во однос на контрацептивните средства кои содржат само прогестин, СЗО заклучи во однос на нивната употреба кај жени со мигрена: „придобивките од употребата ги надминуваат ризиците“.
Затоа, жените кои страдаат од мигрена не треба да земаат КОК. За контрацепција, можно е да се користат интраутерини уреди, бариерни методи и евентуално контрацептиви кои содржат прогестин.
Дебелината
Вишокот телесна тежина може значително да влијае на метаболизмот на стероидните хормони со зголемување на основната метаболичка стапка, зголемена активност на ензимите на црниот дроб и / или прекумерна ферментација во масното ткиво.
Некои студии покажуваат дека ниски дози на КОК и контрацептиви само со прогестин може да бидат помалку ефикасни кај жени со прекумерна тежина. Се покажа дека ризикот од бременост е 60% поголем кај жени со БМИ (индекс на телесна маса)> 27,3 и 70% повисок кај жени со БМИ> 32,2 во споредба со жени со нормален БМИ. И покрај ова, ефективноста на КОК се препознава подобро од бариерниот метод на контрацепција, додека ефективноста на КОК се зголемува со губење на тежината и правилна администрација на лекови.
Познато е дека жените со прекумерна тежина се изложени на ризик да развијат венска тромбоза.
Земањето КОК само по себе го зголемува ризикот од венска тромбоза, а овој ризик се зголемува кај жени со прекумерна тежина. Во исто време, немаше сигурни докази за ефектот на контрацептивните средства што содржат прогестин врз зголемувањето на ризикот од венска тромбоза. Покрај тоа, при користење на системот Мирена, немаше промена во метаболизмот на прогестините кај жени со зголемена телесна тежина. Така, со оглед на опишаните ризици, на дебелите жени треба да им се препорачаат контрацептиви кои содржат прогестин или, по можност, системот Мирена, што пак ќе ги спречи ендометријалните хиперпластични процеси често забележани кај жени со прекумерна тежина.
Дијабетес
Како резултат на компаративни студии, добиени се следните податоци: Сите видови на хормонски контрацептиви, со исклучок на високи дози на КОК, немаат значително влијание врз метаболизмот на јаглени хидрати и масти кај пациенти со дијабетес тип I и II. Најпосакуваниот метод на контрацепција е интраутериниот хормонален систем Мирена. Миро- и ниски дози КОК може да користат жени со двата типа на дијабетес кои немаат нефро- или ретинопатија, хипертензија или други кардиоваскуларни фактори на ризик, како што се пушењето или возраст над 35 години.
Неконтрацептивни ефекти на оралните контрацептиви
Правилната употреба на хормонски апчиња за контрацепција може да обезбеди и контрацептивни и неконтрацептивни придобивки од овој метод. Од листата подолу на предностите на овој метод, покрај контрацептивниот ефект, се забележува и одреден терапевтски ефект.
- речиси 100% сигурност и речиси непосреден ефект;
- реверзибилност на методот и давање можност на жената самостојно да го контролира почетокот на бременоста. Плодноста кај нулипарите на возраст под 30 години кои земале комбинирани ОК се обновува во интервал од 1 до 3 месеци по прекинот на лекот во 90% од случаите, што одговара на биолошкото ниво на плодност. За време на овој временски интервал, има брз пораст на нивоата на FSH и LH. Затоа, се препорачува да престанете да земате OC 3 месеци пред планираната бременост.
- доволно познавање на методот;
- ниска инциденца на несакани ефекти;
- компаративна леснотија на користење;
- не влијае на сексуалниот партнер и текот на сексуалниот однос;
- неможност за труење поради предозирање;
- намалување на инциденцата на ектопична бременост за 90%;
- намалување на фреквенцијата на воспалителни болести на карличните органи за 50-70% по 1 година од администрацијата поради намалување на количината на изгубена менструална крв, што е идеална подлога за репродукција на патогени, како и помала проширување на цервикалниот канал за време на менструацијата поради индицираното намалување на загубата на крв. Намалувањето на интензитетот на контракциите на матката и перисталтичката активност на јајцеводите ја намалуваат веројатноста за развој на асцендентна инфекција. Прогестогената компонента на OC има специфичен ефект врз конзистентноста на цервикалната слуз, што го отежнува преминувањето не само за сперматозоидите, туку и за патогените патогени;
- спречување на развој на бенигни неоплазми на јајниците и матката. Земањето OC е силно поврзано со намален ризик од рак на јајниците. Механизмот на заштитно дејство на ОК е веројатно поврзан со нивната способност да ја инхибираат овулацијата. Како што знаете, постои теорија според која „континуирана овулација“ во текот на животот, придружена со трауматизација на епителот на јајниците со последователно поправка (закрепнување), е значаен фактор на ризик за развој на атипија, што, всушност, може да биде се смета за почетна фаза во формирањето на ракот на јајниците. Забележано е дека ракот на јајниците почесто се развива кај жени кои имале нормален (овулаторен) менструален циклус. Физиолошки фактори кои ја „исклучуваат“ овулацијата се бременост и лактација. Социјалните карактеристики на современото општество одредуваат ситуација во која жената, во просек, трпи само 1-2 бремености по живот. Односно, физиолошките причини за ограничување на овулаторната функција не се доволни. Во оваа ситуација, внесувањето на ОК, како што беше, го заменува „недостатокот на физиолошки фактори“ што ја ограничуваат овулацијата, со што се остварува заштитен ефект против ризикот од развој на рак на јајниците. Употребата на КОК за околу 1 година го намалува ризикот од рак на јајниците за 40% во споредба со оние кои не користат КОК.Наводната заштита од рак на јајниците поврзана со OC постои дури 10 години или уште повеќе по прекинот на нивната употреба. За оние кои користеле ОК повеќе од 10 години, овој индикатор се намалува за 80%;
- позитивен ефект кај бенигните заболувања на дојката. Фиброцистичната болест на дојката е намалена за 50-75%. Нерешен проблем е прашањето дали КОК предизвикуваат зголемување на ризикот од развој на рак на дојка кај млади жени (до 35-40 години). Некои студии сугерираат дека КОК може само да го забрза развојот на клиничкиот рак на дојка, но генерално, податоците изгледаат охрабрувачки за повеќето жени. Беше забележано дека дури и во случај на развој на рак на дојка при земање на OC, болеста најчесто има локализиран карактер, побениген тек и добра прогноза за лекување.
- намалување на инциденцата на ендометријален карцином (поставата на матката) со продолжена употреба на OC (ризикот се намалува за 20% годишно по 2 години употреба). Студијата за рак и стероидни хормони спроведена од Центрите за контрола на болести и Националниот институт за здравје на САД покажала намалување на ризикот од рак на ендометриумот за 50%, што е поврзано со употребата на OC најмалку 12 месеци. Заштитниот ефект трае до 15 години по прекинот на OC;
- олеснување на симптомите на дисменореа (болни периоди). Поретко се јавуваат дисменореја и предменструален синдром (40%).
намалување на предменструалната напнатост; - позитивен ефект (до 50% кога се зема во рок од 1 година) со анемија со дефицит на железо со намалување на менструалната загуба на крв;
- позитивен ефект кај ендометриоза - позитивен ефект врз текот на болеста е поврзан со тешка децидуална некроза на хиперпластичниот ендометриум. Употребата на OC во континуирани курсеви може значително да ја подобри состојбата на пациентите кои страдаат од оваа патологија;
- Според една студија која опфатила голема група жени, се покажало дека долготрајната употреба на орални контрацептиви го намалува ризикот од развој на миома на матката. Особено, со петгодишно траење на земање ОК, ризикот од развој на миома на матката се намалува за 17%, а со период од десет години - за 31%. Подиференцираната статистичка студија, која опфати 843 жени со миома на матката и 1557 жени во контролната група, откри дека со зголемување на времетраењето на континуираната употреба на OC, ризикот од развој на миома на матката се намалува.
- намалување на инциденцата на формации на задржување на јајниците (функционални цисти - цисти на јајниците прочитани во соодветниот дел) (до 90% кога се користат современи хормонски комбинации);
- намален ризик од развој на ревматоиден артритис за 78%
- позитивен ефект врз текот на идиопатската тромбоцитопенична пурпура;
- го намалува ризикот од развој на колоректален карцином (рак на дебелото црево и ректумот) за 40%
- терапевтски ефект врз кожата со акни (мозолчиња), хирзутизам (зголемен раст на косата) и себореја (при земање лекови од трета генерација);
- зачувување на поголема коскена густина кај оние кои користеле OC во последната деценија од репродуктивната возраст.
- Врската помеѓу КОК и ракот на грлото на матката е проучена во голем број студии. Заклучоците од овие студии не можат да се сметаат за недвосмислени. Се верува дека ризикот од развој на рак на грлото на матката е зголемен кај жените кои земаат КОК долго време - повеќе од 10 години. Во исто време, воспоставувањето на директна врска помеѓу ракот на грлото на матката и инфекцијата со папиломавирус делумно го објаснува овој тренд, бидејќи е очигледно дека жените кои користат орални контрацептиви ретко користат бариерни методи на контрацепција.
- Други видови на контрацепција
Кондомите, како и другите методи на бариерна контрацепција, веројатно нема да ја изгубат својата важност во блиска иднина, бидејќи само овие контрацептивни методи го комбинираат и контрацептивниот ефект и способноста да се заштитат од сексуално преносливи инфекции. Познато е дека споделувањето спермициди со кондоми или дијафрагми ја зголемува нивната доверливост. Очигледно, овој метод за спречување на бременоста е особено индициран за жени кои немаат стабилна моногамна врска, се склони кон промискуитет, а исто така и во случаи кога, поради една или друга причина, контрацептивниот ефект на оралните контрацептиви се намалува. Рутинската употреба на бариерни методи или спермициди, всушност, е прикажана само во случај на апсолутни контраиндикации за употреба на OC или спирала, неправилна сексуална активност, како и во случај на категорично одбивање на жената од други методи на контрацепција.
Календарскиот метод на контрацепција од бременоста, како што знаете, е еден од најмалку веродостојните методи, но овој метод има посебна предност, само овој метод на контрацепција е прифатен и од католичката и од православната црква.
Стерилизацијата е неповратен метод на контрацепција, иако, по желба, плодноста може да се врати или со пластична хирургија на јајцеводите или со помош на репродуктивни технологии. Контрацептивниот ефект на стерилизацијата не е апсолутен, во некои случаи се забележува развој на бременост по оваа процедура, а во повеќето случаи таквата бременост е ектопична.
Иако постојат јасни индикации за кои е индициран овој метод на контрацепција, односно за жени кои реализирале репродуктивна функција, сепак треба да се земе предвид фактот дека стерилизацијата е абдоминална хируршка интервенција која бара општа анестезија. Прашањето е - дали има смисла по таква цена да се постигне контрацептивен ефект? Очигледно, за таква категорија жени, Мирена може да биде оптимален метод на контрацепција. Со оглед на фактот дека токму во оваа возрасна група се најчести болести како што се миома на матката и ендометриоза, употребата на Мирена ќе има не само контрацептивен, туку и терапевтски и/или профилактички ефект. Лекарот никогаш не треба да заборави дека изборот на жената за контрацептивен метод во голема мера е определен од нејзината способност да ги објасни предностите и недостатоците на секој тип на контрацепција на достапен и убедлив начин.
Според наше мислење, сосема посебно место заземаат инекции контрацептиви, и, веројатно, тоа првенствено се должи на одреден степен на непријатност во нивната употреба. Покрај самиот начин на нивно воведување (инјекции, вметнување капсули), негативните емоции кај жената предизвикуваат често забележано дамки. Генерално, тешко е прецизно да се одреди групата на жени кои би биле најпогодни за овој метод на контрацепција.
Така, проблемот со контрацепција во моментот може успешно да се реши со употреба на орални контрацептиви, фластери и прстени, интраутерини помагала или Мирена и бариерни методи. Сите овие методи за спречување на бременоста се прилично сигурни, што е можно побезбедни, реверзибилни и лесни за употреба.

