Ryggmargen er den viktigste delen av sentralen nervesystemet, plassert langs ryggraden i en spesiell kanal. Den ligner en avlang kropp med en lys nyanse, kantet i sine siste deler over og under og avrundet i det midtre fragmentet. I den øvre delen blir ryggmargen støtten til hjernen, og i den nedre delen ender den i en fortykkelse som kalles den avkortede hjernesylinderen. Hos voksne er ryggmargen mye kortere enn ryggsøylen og overstiger sjelden 45 centimeter.
Ryggmargen har en rekke fortykkelser som spiller en viktig rolle for sentralnervesystemets funksjon. Blant dem skiller seg ut:
- fortykning i livmorhalsområdet - lokalisert i området til den tredje livmorhalsen og den første thorax vertebralskivene;
- lumbal fortykkelse - lokalisert på nivå med de siste thoraxvirvlene.
Ryggmargen er delt i to omtrent like langsgående deler. Denne funksjonen utføres av den bakre medianrillen og den konvekse medianfissuren. På en overflate ryggmarg på stedene der de fremre og bakre røttene kommer frem, er det to mindre merkbare spalter: bakre og fremre. Den delen av ryggmargen som ligger overfor to par røtter, som hver består av to fremre og to bakre, har sitt eget navn - et segment.
Struktur og egenskaper
Strukturen til ryggmargen studeres gjennom nøye diagnostikk. Det skal bemerkes at forskere kaller dens viktigste funksjonelle del spinalnervefilamentene. De er representert av 31 par, som kan karakteriseres som nerveknuter som skiller seg ut fra områdene deres.
 Den fremre noden er sammensatt av aksoner av motoriske nevroner i kjernene i de fremre områdene av den grå substansen. De fremre nodene til de åttende cervikale, tolvte thorax- og to nedre cingulate fragmenter, sammen med prosessene til somatiske motoriske nevroner, inkluderer fragmenter av paravertebrale noder i de tredje kolonnene, og de fremre nodene til de bakre fragmentene inkluderer soner av nevroner av de sympatiske sentrene til mediansubstansen i ryggmargen. Den bakre noden gir sin integritet med sentrale fragmenter av nervefilamenter, som er lokalisert i sylindrene i ryggmargen. Samtidig er det i den grå substansen i hovedseksjonene et sentralt segment, som gradvis tykner når den fjerde ventrikkelen i hjernen, og i den andre sonen av nervefortykningen ender den i den terminale ventrikkelen.
Den fremre noden er sammensatt av aksoner av motoriske nevroner i kjernene i de fremre områdene av den grå substansen. De fremre nodene til de åttende cervikale, tolvte thorax- og to nedre cingulate fragmenter, sammen med prosessene til somatiske motoriske nevroner, inkluderer fragmenter av paravertebrale noder i de tredje kolonnene, og de fremre nodene til de bakre fragmentene inkluderer soner av nevroner av de sympatiske sentrene til mediansubstansen i ryggmargen. Den bakre noden gir sin integritet med sentrale fragmenter av nervefilamenter, som er lokalisert i sylindrene i ryggmargen. Samtidig er det i den grå substansen i hovedseksjonene et sentralt segment, som gradvis tykner når den fjerde ventrikkelen i hjernen, og i den andre sonen av nervefortykningen ender den i den terminale ventrikkelen.
Strukturen og funksjonene til ryggmargen er uatskillelige. Den grå substansen, hovedsakelig sammensatt av nerveplexuser, hviler på nervesentre. I et vertikalt snitt er disse sentrene formet som sommerfuglvinger, hvis belter danner hornene i ryggmargen. Det fremre hornet er litt forstørret og plassert i topppunkt spinal hale. Rygghornet er sammensatt av en smal fibrøs kule av grå materie, som strekker seg nesten til kantfragmentene av ryggmargen. Den mellomgrå væsken utgjør sidehornet.
Forskere kaller de vertikale sonene til grå substans søyler. Den bakre og fremre kolonnen sirkulerer utelukkende i ryggmargen. Den laterale kolonnen er litt kortere i lengden, dens begynnelse faller omtrent sammen med nivået til den åttende cervikale sektor og strekker seg til det fremre lumbale fragmentet. I kolonner med grå væske kolliderer nerveceller i form av klare grupper - kjerner. Cerebrospinal gelatinøs væske sirkulerer rundt den langsgående kanalen.
Hvit substans struktur
 Den hvite substansen dekker de ytre delene av ryggmargen og er sammensatt av aksoner av nerveganglier, som gir den bærende funksjonen til ryggmargen. Hulningene som er de viktigste særpreg separat stamme av ryggmargen, som avgrenser den hvite substansen i kanaler i retninger. Nervetråder, relatert i etiologi og formål, i den hvite substansen er koblet til plexuser eller ledninger, som har en klar separasjon og inntar en strengt definert posisjon på lokale plan.
Den hvite substansen dekker de ytre delene av ryggmargen og er sammensatt av aksoner av nerveganglier, som gir den bærende funksjonen til ryggmargen. Hulningene som er de viktigste særpreg separat stamme av ryggmargen, som avgrenser den hvite substansen i kanaler i retninger. Nervetråder, relatert i etiologi og formål, i den hvite substansen er koblet til plexuser eller ledninger, som har en klar separasjon og inntar en strengt definert posisjon på lokale plan.
Den menneskelige ryggmargen har tre systemer med forbindelseskanaler: kort, motorisk og sensorisk. Korte plexuser lodder fragmenter av nervetrådene i ryggmargen til hverandre. Sanseforbindelser går opp til hjerneområdet. De motoriske filamentene er ansvarlige for å forbinde hjernen med spinaldelen av nervesystemet. Denne kretsen er uløselig knyttet til nerveknuter i andre sentre.
Langs hele lengden av ryggmargen er det arterier som forsyner den med blod: den odde ryggmargen og den partalls bakre ryggarterien, som dannes mellom de modulære hovedarteriene. Overfladiske blodstrømmer gir kommunikasjon med hverandre gjennom vertebrale forbindelser.
Ryggmargen er dekket av et sterkt dekke av den herdede medullære overflaten, hvis prosesser, divergerende ved noen av de intervertebrale leddene, dekker knuten, så vel som spinalsenteret, som utfører aktuelle oppgaver. Området mellom det herdede belegget og ryggvirvlene er tett fylt små fartøyer og menneskelig fettlag. I tillegg til det herdede beinkammeret er ryggmargen lukket av de midtre og myknede hjerneflatene. Mellom dem er det et spesielt hulrom hvor spinalvæske sirkulerer.
Det er to definerende funksjoner til ryggmargen: impuls og ledning. De bakre nodene i ryggmargen overfører følsomme signaler som tenderer til sentrum, og de fremre gir passasje av motoriske signaler, som tvert imot tenderer fra sentrum.
Forskningsmetoder
Strekkreflekser er vanligvis ledsaget av sammentrekning av muskler som svar på deres irritasjon når de utsettes for en spesiell hammer.
De kjennetegnes av lokale manifestasjoner, og basert på deres tilstedeværelse eller fravær diagnostiseres etiologien til ryggmargsskade. Av spesiell betydning er studiet av ytre og dype reflekser. Hvis sektorene er skadet, reduseres følsomheten i disse områdene, og problemer med spinalreflekser begynner. Basert på tilstanden til motorfunksjonen til lemmene, muskelspenninger, endringer i stigende reflekser og tilstedeværelsen av patologier i hender og føtter, kan ytelsen til de direkte funksjonene til ryggmargen vurderes.
For å avklare symptomene på patologien og dens forhold til nærliggende vev, samt for å avklare sykdomsprosessens natur, utføres ytterligere diagnostikk. Det inkluderer studiet av bioelektriske potensialer, samt elektrofysiologisk studie av funksjonene til muskler og skadede nerver, som gjør det mulig å måle hastigheten til impulser ved å forskjellige typer motoriske nervefibre.
Ved hjelp av røntgenundersøkelse diagnostiseres skade på ryggraden og overflaten av ryggmargen. Sammen med overflateradiografi, om nødvendig, lages et tomogram, som lar deg finne ut strukturen til vertebralskivene og dimensjonene til den indre kanalen.
Ryggmargen er en del av sentralnervesystemet. Den ligger i spinalkanalen. Det er et tykkvegget rør med en smal kanal inni, noe flatet i anteroposterior retning. Den har en ganske kompleks struktur og sikrer overføring av nerveimpulser fra hjernen til de perifere strukturene i nervesystemet, og utfører også sin egen refleksaktivitet. Uten ryggmargens funksjon er normal pust, hjerterytme, fordøyelse, vannlating, seksuell aktivitet og eventuelle bevegelser i lemmer umulig. Fra denne artikkelen kan du lære om strukturen til ryggmargen og funksjonene til dens funksjon og fysiologi.
Ryggmargen begynner å utvikle seg i 4. uke intrauterin utvikling. Vanligvis mistenker ikke en kvinne engang at hun vil få et barn. Gjennom hele svangerskapet skjer det differensiering av ulike elementer, og noen deler av ryggmargen fullfører fullstendig dannelsen etter fødselen i løpet av de to første leveårene.
Hvordan ser ryggmargen ut utvendig?
Begynnelsen av ryggmargen bestemmes konvensjonelt i nivå med den øvre kanten av I nakkevirvel og foramen magnum på hodeskallen. I dette området bygges ryggmargen skånsomt inn i hjernen; det er ingen tydelig separasjon mellom dem. På dette tidspunktet krysser de såkalte pyramidale kanalene: lederne som er ansvarlige for bevegelsene til lemmene. Den nedre kanten av ryggmargen tilsvarer den øvre kanten av II lumbal vertebra. Dermed er lengden på ryggmargen mindre enn lengden på ryggmargen. Det er denne funksjonen ved plasseringen av ryggmargen som gjør det mulig å utføre en ryggmargspunktur på nivået av III-IV lumbale ryggvirvlene (det er umulig å skade ryggmargen under en lumbal punktering mellom ryggradsprosessene til III -IV lumbale ryggvirvler, siden den rett og slett ikke er der).
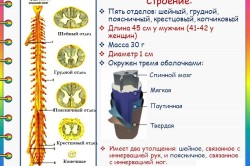
Dimensjonene til den menneskelige ryggmargen er som følger: lengde ca. 40-45 cm, tykkelse - 1-1,5 cm, vekt - ca. 30-35 g.
Ryggmargen er delt inn i flere seksjoner i henhold til lengden:
- livmorhalsen;
- bryst;
- lumbal;
- sakral;
- coccygeal
I området av cervical og lumbosacral nivåer er ryggmargen tykkere enn i andre regioner, fordi klynger av nerveceller, gir bevegelse av armer og ben.
De siste sakrale segmentene, sammen med coccygeal segmentet, kalles conus ryggmargen på grunn av deres tilsvarende geometriske form. Kjeglen går inn i den terminale (endelige) filamentet. Tråden har ikke lenger nerveelementer i sammensetningen, men bare bindevev, og er dekket med membranene i ryggmargen. Den terminale filum er festet til II coccygeal vertebra.
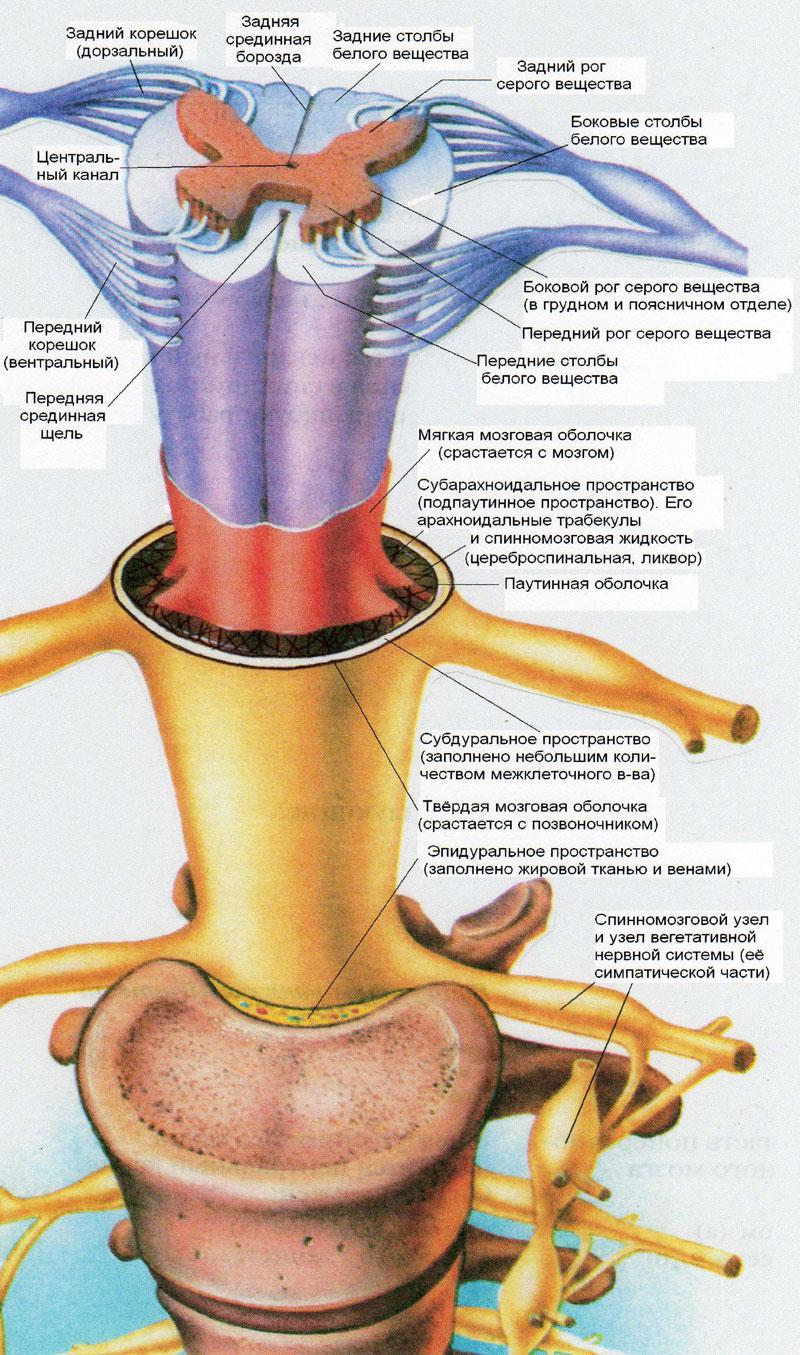
Hele lengden av ryggmargen er dekket med 3 hjernehinner. Den første (indre) membranen i ryggmargen kalles myk. Den bærer arterielle og venøse kar som gir blodtilførsel til ryggmargen. Det neste skallet (i midten) er arachnoid (arachnoid). Mellom den indre og midtre membranen er det et subaraknoidalt (subaraknoidalt) rom som inneholder cerebrospinalvæske (CSF). Når du utfører en spinalpunktur, må nålen inn i akkurat dette rommet slik at cerebrospinalvæsken kan tas for analyse. Det ytre skallet av ryggmargen er hardt. Dura mater fortsetter til de intervertebrale foramina, og følger nerverøttene.
Inne i ryggmargen er ryggmargen festet til overflaten av ryggvirvlene med leddbånd.
I midten av ryggmargen langs hele lengden er det et smalt rør, den sentrale kanalen. Den inneholder også cerebrospinalvæske.
Fra alle sider stikker fordypninger – sprekker og riller – dypt inn i ryggmargen. Den største av dem er fremre og bakre medianfissurer, som skiller de to halvdelene av ryggmargen (venstre og høyre). Hver halvdel har ytterligere fordypninger (riller). Sporene deler ryggmargen i ledninger. Resultatet er to fremre, to bakre og to laterale ledninger. Denne anatomiske inndelingen har et funksjonelt grunnlag - nervefibre passerer gjennom forskjellige ledninger, og bærer forskjellig informasjon (om smerte, om berøring, om temperaturfølelser, om bevegelser, etc.). Blodkar trenger inn i sporene og sprekker.
Segmentell struktur av ryggmargen - hva er det?
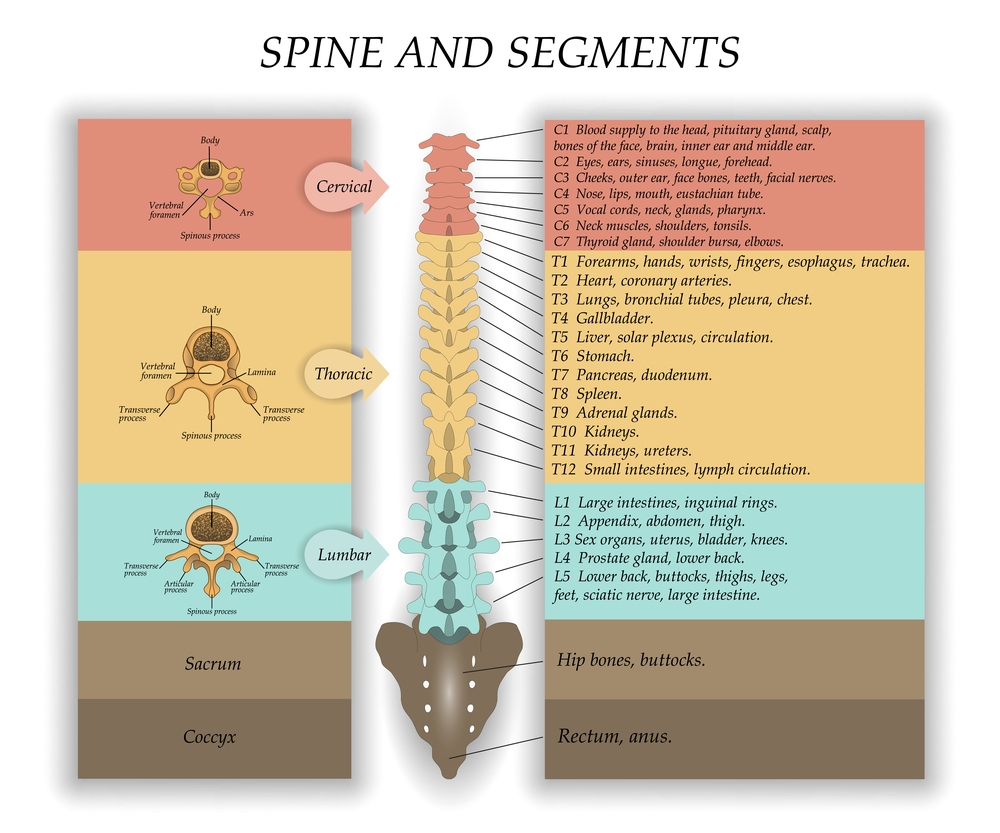
Hvordan er ryggmargen koblet til organene? I tverrretningen er ryggmargen delt inn i spesielle seksjoner, eller segmenter. Fra hvert segment er det røtter, et par fremre og et par bakre, som kommuniserer nervesystemet med andre organer. Røttene kommer ut fra ryggmargskanalen og danner nerver som er rettet mot ulike strukturer i kroppen. De fremre røttene overfører først og fremst informasjon om bevegelser (stimulerer muskelsammentrekning), derfor kalles de motoriske røtter. Ryggrøttene bærer informasjon fra reseptorer til ryggmargen, det vil si at de sender informasjon om sensasjoner, og det er derfor de kalles sensitive.
Antall segmenter er det samme for alle mennesker: 8 cervikale segmenter, 12 thorax, 5 lumbale, 5 sakrale og 1-3 coccygeale (vanligvis 1). Røttene fra hvert segment skynder seg inn i de intervertebrale foramen. Siden lengden på ryggmargen er kortere enn lengden på ryggmargen, endrer røttene retning. I livmorhalsregionen er de rettet horisontalt, i thoraxregionen - skrått, i lumbale og sakrale regioner- nesten vertikalt ned. På grunn av forskjellen i lengden på ryggmargen og ryggraden, endres også avstanden fra røttenes utgang fra ryggmargen til de intervertebrale foramen: i livmorhalsregionen er røttene kortest, og i lumbosakralregionen er de kortest. lengste. Røttene til de fire nedre lumbale, fem sakrale og coccygeale segmentene danner den såkalte cauda equina. Det er denne som ligger i ryggmargen under den andre korsryggvirvelen, og ikke selve ryggmargen.
Hvert segment av ryggmargen er tildelt en strengt definert innerveringssone i periferien. Denne sonen inkluderer et område med hud, visse muskler, bein, del Indre organer. Disse sonene er nesten like for alle mennesker. Denne strukturelle egenskapen til ryggmargen lar en diagnostisere plasseringen av den patologiske prosessen i sykdommen. For eksempel, å vite at følsomheten til huden i navleområdet er regulert av det 10. thoraxsegmentet, hvis følelsen av å berøre huden under dette området går tapt, kan vi anta at patologisk prosess i ryggmargen som ligger under 10. thoraxsegment. Dette prinsippet fungerer bare under hensyntagen til sammenligningen av innerveringssoner i alle strukturer (hud, muskler og indre organer).
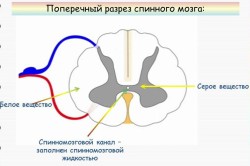
Hvis du kutter ryggmargen i tverrretning, vil den ikke se lik ut i fargen. På kuttet kan du se to farger: grå og hvit. Grå farge er plasseringen av cellelegemene til nevroner, og hvit farge- dette er de perifere og sentrale prosessene til nevroner (nervefibre). Totalt er det mer enn 13 millioner nerveceller i ryggmargen.
Nevroncellelegemer grå så arrangert at de har en bisarr sommerfuglform. Denne sommerfuglen har tydelig synlige konveksiteter - de fremre hornene (massive, tykke) og de bakre hornene (mye tynnere og mindre). Noen segmenter har også sidehorn. Området til de fremre hornene inneholder kroppene til nevroner som er ansvarlige for bevegelse, området til de bakre hornene inneholder nevroner som mottar sensoriske impulser, og laterale horn inneholder nevroner i det autonome nervesystemet. I noen deler av ryggmargen er kroppene til nerveceller som er ansvarlige for funksjonene til individuelle organer konsentrert. Plasseringene til disse nevronene har blitt studert og klart definert. Således, i det 8. cervikale og 1. thoraxsegment er det nevroner som er ansvarlige for innerveringen av øyets pupill, i 3. - 4. cervikale segmenter - for innervering av hovedpustemuskelen (diafragma), i 1. - 5. thorax segmenter - for regulering av hjerteaktivitet. Hvorfor trenger du å vite dette? Dette brukes i klinisk diagnostikk. For eksempel er det kjent at sidehornene til 2.-5. sakrale segmenter av ryggmargen regulerer aktiviteten til bekkenorganene ( Blære og rektum). Hvis det er en patologisk prosess i dette området (blødning, svulst, ødeleggelse på grunn av skade, etc.), utvikler en person urin- og fekal inkontinens.
Prosessene til nevronlegemer danner forbindelser med hverandre, med i ulike deler ryggmarg og hjerne tenderer henholdsvis oppover og nedover. Disse nervefibrene, som er hvite i fargen, utgjør den hvite substansen i tverrsnitt. De danner også ledningene. I ledningene er fibrene fordelt i et spesielt mønster. I de bakre ledningene er det ledere fra reseptorene til muskler og ledd (artikulær-muskulær følelse), fra huden (gjenkjenning av en gjenstand ved berøring med lukkede øyne, følelse av berøring), det vil si at informasjonen går i retning oppover . I sidestrengene passerer det fibre som bærer informasjon om berøring, smerte, temperaturfølsomhet til hjernen, til lillehjernen om kroppens plassering i rommet, muskeltonus (stigende ledere). I tillegg inneholder sidesnorene også nedadgående fibre som gir kroppsbevegelser programmert i hjernen. I de fremre ledningene er det både synkende (motoriske) og stigende (følelse av trykk på huden, berøring) veier.
Fibrene kan være korte, i så fall forbinder de segmentene av ryggmargen med hverandre, og lange, i så fall kommuniserer de med hjernen. Noen steder kan fibrene krysse eller ganske enkelt bevege seg til motsatt side. Krysningen av forskjellige ledere skjer på forskjellige nivåer (for eksempel, fibrene som er ansvarlige for følelsen av smerte og temperaturfølsomhet krysser 2-3 segmenter over nivået for inntreden i ryggmargen, og fibrene i ledd-muskulær sans blir ikke krysset til de aller øvre delene av ryggmargen). Resultatet av dette er følgende faktum: i venstre halvdel av ryggmargen er det ledere fra høyre deler av kroppen. Dette gjelder ikke alle nervefibre, men gjelder spesielt for sensoriske prosesser. Å studere forløpet av nervefibre er også nødvendig for å diagnostisere plasseringen av lesjonen i sykdommen.
Blodtilførsel til ryggmargen
Ernæring av ryggmargen er gitt blodårer, som kommer fra vertebrale arterier og fra aorta. De øverste cervikale segmentene mottar blod fra vertebrale arteriesystem (det samme gjør en del av hjernen) gjennom de såkalte fremre og bakre spinalarteriene.
Langs hele ryggmargen strømmer ytterligere kar som frakter blod fra aorta, de radikulære arteriene, inn i de fremre og bakre spinalarteriene. Sistnevnte kommer også foran og bak. Mengde lignende fartøy på grunn av individuelle egenskaper. Vanligvis er det ca. 6-8 fremre radikulære-spinalarterier, de er større i diameter (de tykkeste er egnet for cervikale og lumbale forstørrelser). Den nedre radikulære-spinal arterien (den største) kalles arterien til Adamkiewicz. Noen mennesker har en ekstra radikulær-spinal arterie som kommer fra de sakrale arteriene, Deproge-Gotteron arterien. Blodforsyningssonen til de fremre radikulære-spinalarteriene opptar følgende strukturer: de fremre og laterale hornene, bunnen av det laterale hornet, de sentrale delene av de fremre og laterale ledningene.
De bakre radikulære-spinalarteriene er en størrelsesorden større enn de fremre - fra 15 til 20. Men de har en mindre diameter. Området med blodtilførselen deres er den bakre tredjedelen av ryggmargen i tverrsnitt (bakre ledninger, hoveddelen av det bakre hornet, en del av laterale ledninger).
I systemet med radikulære-spinalarterier er det anastomoser, det vil si steder hvor kar forbinder med hverandre. Det spiller en viktig rolle i ernæringen av ryggmargen. Hvis et kar slutter å fungere (for eksempel en blodpropp har blokkert lumen), strømmer blodet gjennom anastomosen, og nevronene i ryggmargen fortsetter å utføre sine funksjoner.
Venene i ryggmargen følger med arteriene. Det venøse systemet i ryggmargen har omfattende forbindelser med de vertebrale venøse plexusene og venene i skallen. Blod fra ryggmargen hele systemet kar strømmer inn i vena cava superior og inferior. På det punktet hvor venene i ryggmargen passerer gjennom det harde hjernehinner Det er ventiler som hindrer blod i å strømme i motsatt retning.
Funksjoner av ryggmargen
I hovedsak har ryggmargen bare to funksjoner:
- refleks;
- dirigent.
La oss se nærmere på hver av dem.
Refleksfunksjon i ryggmargen
Refleksfunksjonen til ryggmargen er nervesystemets respons på irritasjon. Har du rørt noe varmt og ufrivillig dratt hånden vekk? Det er en refleks. Kom det noe i halsen og du begynte å hoste? Dette er også en refleks. Mange av våre daglige handlinger er basert nettopp på reflekser som utføres takket være ryggmargen.
Så en refleks er en respons. Hvordan gjengis det?
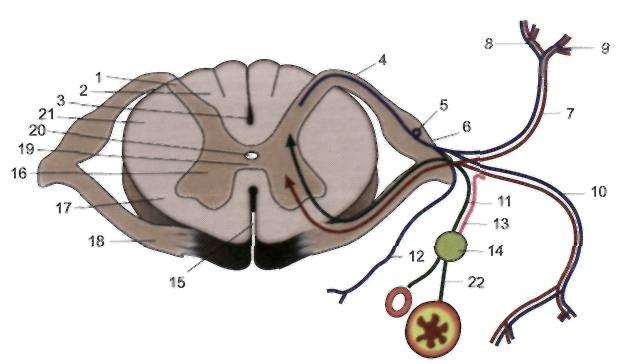
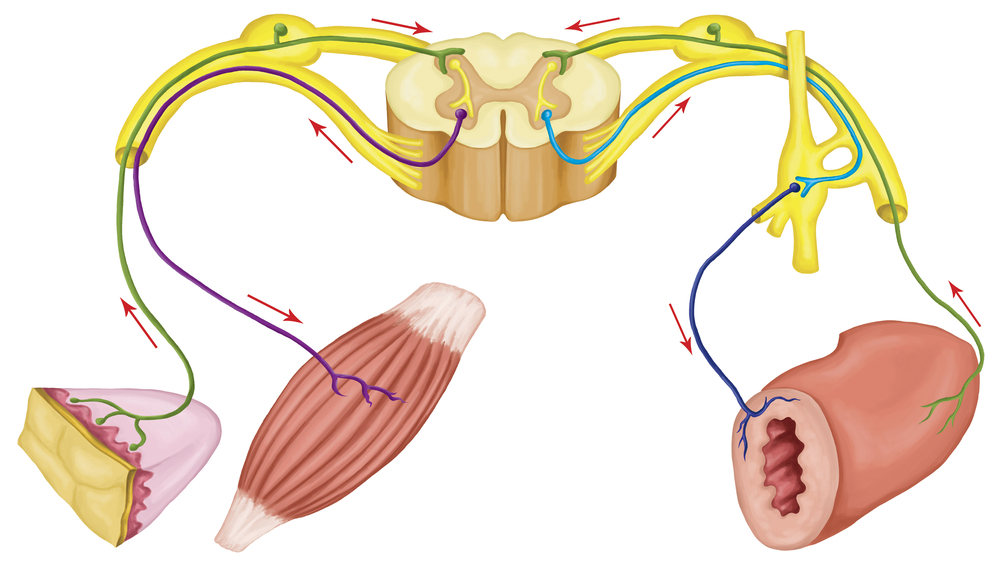
For å gjøre det klarere, la oss som eksempel ta reaksjonen ved å trekke hånden tilbake som svar på å berøre en varm gjenstand (1). Huden på hånden inneholder reseptorer (2) som oppfatter varme eller kulde. Når en person berører noe varmt, går en impuls (som signaliserer "varmt") fra reseptoren langs den perifere nervefiberen (3) til ryggmargen. Ved det intervertebrale foramen er det en spinal node der kroppen til nevronet (4) befinner seg, langs den perifere fiberen som impulsen kom til. Videre langs den sentrale fiberen fra nevronkroppen (5) kommer impulsen inn i de bakre hornene i ryggmargen, hvor den "bytter" til en annen nevron (6). Prosessene til dette nevronet er rettet mot de fremre hornene (7). I de fremre hornene går impulsen over til motoriske nevroner (8), som er ansvarlige for arbeidet til armmusklene. Prosessene til motoriske nevroner (9) forlater ryggmargen, passerer gjennom de intervertebrale foramen og blir, som en del av nerven, rettet mot armens muskler (10). Den "varme" impulsen får musklene til å trekke seg sammen, og hånden trekker seg tilbake fra den varme gjenstanden. Dermed ble det dannet en refleksring (bue), som ga respons på stimulus. I dette tilfellet deltok ikke hjernen i det hele tatt i prosessen. Mannen trakk hånden tilbake uten å tenke på det.
Hver refleksbue har obligatoriske koblinger: en afferent lenke (et reseptornevron med perifere og sentrale prosesser), en interkalær kobling (et nevron som forbinder den afferente koblingen med en utførende nevron) og en efferent kobling (et nevron som overfører en impuls til den direkte eksekutor - et organ, en muskel).
Ryggmargens refleksfunksjon er bygget på grunnlag av en slik bue. Reflekser er medfødte (som kan bestemmes fra fødselen) og ervervet (dannes i løpet av livet under læring), de er lukket på forskjellige nivåer. For eksempel lukkes knerefleksen på nivå med 3.-4. lumbale segmenter. Ved å sjekke det, sørger legen for at alle elementer i refleksbuen er intakte, inkludert segmenter av ryggmargen.
Det er viktig for legen å sjekke refleksfunksjonen til ryggmargen. Dette gjøres ved hver nevrologisk undersøkelse. Oftest testes overfladiske reflekser, som er forårsaket av berøring, linjeirritasjon, punktering av hud eller slimhinner, og dype reflekser, som er forårsaket av slaget fra en nevrologisk hammer. Overflatereflekser utført av ryggmargen inkluderer abdominale reflekser (slagirritasjon av huden på magen forårsaker normalt sammentrekning av magemusklene på samme side), plantarrefleks (slagirritasjon av huden i ytterkanten av sålen i sålen). retning fra hælen til tærne forårsaker normalt fleksjon av tærne). Dype reflekser inkluderer fleksjon-albue, carporadial, ekstensjons-albue, kne og Achilles.
Ledende funksjon av ryggmargen
Lederfunksjonen til ryggmargen er å overføre impulser fra periferien (fra hud, slimhinner, indre organer) til sentrum (hjernen) og omvendt. Lederne av ryggmargen, som utgjør dens hvite substans, overfører informasjon i stigende og synkende retninger. En impuls om en ytre påvirkning sendes til hjernen, og en viss følelse dannes i en person (for eksempel klapper du en katt, og du har en følelse av noe mykt og glatt i hånden). Dette er umulig uten ryggmargen. Bevis på dette kommer fra tilfeller av ryggmargsskader, hvor forbindelsene mellom hjernen og ryggmargen er forstyrret (for eksempel ryggmargsruptur). Slike mennesker mister følsomhet, berøring skaper ikke sensasjoner hos dem.
Hjernen mottar impulser ikke bare om berøring, men også om kroppens posisjon i rommet, tilstanden til muskelspenninger, smerte og så videre.
Synkende impulser lar hjernen "veilede" kroppen. Dermed blir det en person har til hensikt utført ved hjelp av ryggmargen. Vil du følge med på bussen som går? Planen er umiddelbart realisert - den de rette musklene(og du tenker ikke på hvilke muskler som må trekkes sammen og hvilke som skal slappe av). Dette gjøres av ryggmargen.
Selvfølgelig krever implementering av motoriske handlinger eller dannelse av sensasjoner kompleks og godt koordinert aktivitet av alle strukturer i ryggmargen. Faktisk må du bruke tusenvis av nevroner for å få resultater.
Ryggmargen er en svært viktig anatomisk struktur. Hans normal funksjon gir all menneskelig livsaktivitet. Den fungerer som et mellomledd mellom hjernen og ulike deler kroppen, overfører informasjon i form av impulser i begge retninger. Kunnskap om strukturen og funksjonen til ryggmargen er nødvendig for å diagnostisere sykdommer i nervesystemet.
Video om emnet "Ryggmargens struktur og funksjoner"
Kroppen vår er et veldig komplekst, men samtidig veldig viktig system der alle deler, organer og til og med celler henger sammen. For å forstå hvordan menneskekroppen fungerer, bør du kjenne anatomien og fysiologien til alle organer. Her skal vi prøve å finne ut hva nervesystemet består av og funksjonene til ryggmargen.
Hva er spinalvev?
Anatomi er vitenskapen om strukturen til menneskekroppen; det er grunnlaget for all medisin. Uten kunnskap om et slikt emne som anatomi, kan ikke en eneste lege arbeide, selv om enhver person trenger denne kunnskapen. Som du vet, er nervesystemet en veldig delikat komponent i menneskekroppen, en av komponentene som er ryggmargen.
Påvirkningen av det menneskelige nervesystemet kan ikke overvurderes. Det er derfor du bør kjenne til hjernens anatomi og struktur og hvordan den påvirker en persons liv.
En person er en del som begynner i de første ukene av fosterutviklingen og slutter etter fødselen. For å diagnostisere og behandle sykdommer, bør du kjenne til organets struktur, stedet der det er lokalisert, funksjonen det utfører, dets effekt på funksjonen til andre organer og abnormiteter i drift. Vi vet at nervesystemet har innflytelse på alle menneskelige organer.
Ryggmargen (medulla spinalis) er et organ i det menneskelige sentralnervesystemet, plassert i en kanal som er beskyttet av tre membraner - myk, arachnoid og dura mater.
Består av deler:
- hjernekanalen;
- ryggmargen har et hulrom fylt cerebrospinal væske;
- spinal nerver;
- flere typer kar (arterier i forskjellige størrelser).
Den ligger i ryggradens ryggradskanal og har en rørlignende form med et lumen inni. Dens oppgave er arbeidet til det perifere nervesystemet, samt overføring av impulser til alle organer. Nervesystemet påvirker:
Struktur av ryggmargen
Når du kjører hånden langs ryggraden, føler du at den er delt inn i segmenter og følger alle bøyningene til søylene. Det er i ryggmargskanalen at hjernen befinner seg. I anatomihåndboken er lengden på denne delen av nervesystemet angitt et sted rundt 45 cm, tykkelse - ikke mer enn 1,5 cm, vekt - opptil 35 g, men denne figuren kan variere for hver person.
Opprinnelsen kan bestemmes fra overflaten av den første cervical vertebra, som grenser til cymagnular foramen. Den ender i nivå med kanten av den andre ryggvirvelen, du kan se at den er noe kortere enn selve ryggraden. Takket være dette bruker de i medisinsk praksis en punktering, som utføres på nivået av 3-4 ryggvirvlene i lumbalområdet, og uten risiko for skade på selve hjernen. Denne manipulasjonen gjøres for diagnostiske formål, når medisiner administreres eller spinalinnhold tas for forskning.
Ryggmargen går inn i kroppen medulla oblongata ved spinalnerven (først, vær oppmerksom). I strukturen er dette rommet mellom bakhodet og den første nakkevirvelen. Det antas at det er en fortsettelse av oblongata.
Det er verdt å merke seg at nervesystemet består av grå og hvit substans. Lengden på medulla oblongata er ca 2,5 cm Anatomien og fysiologien til medulla oblongata er mer kompleks enn ryggmargen. På den ventrale siden er det en begrensning av medulla oblongata ved omtalen av pyramidene.
Formen på hjernen i denne delen ligner en kjegle. Påvirkningen av medulla oblongata på oppfatningen av auditive og vestibulære reflekser er meget stor. Betydningen av medulla oblongata er også at de stigende og synkende kanalene i ryggmargen passerer gjennom den. Rollen til medulla oblongata er betydelig, siden den er ansvarlig for den posturale vedlikeholdsrefleksen. 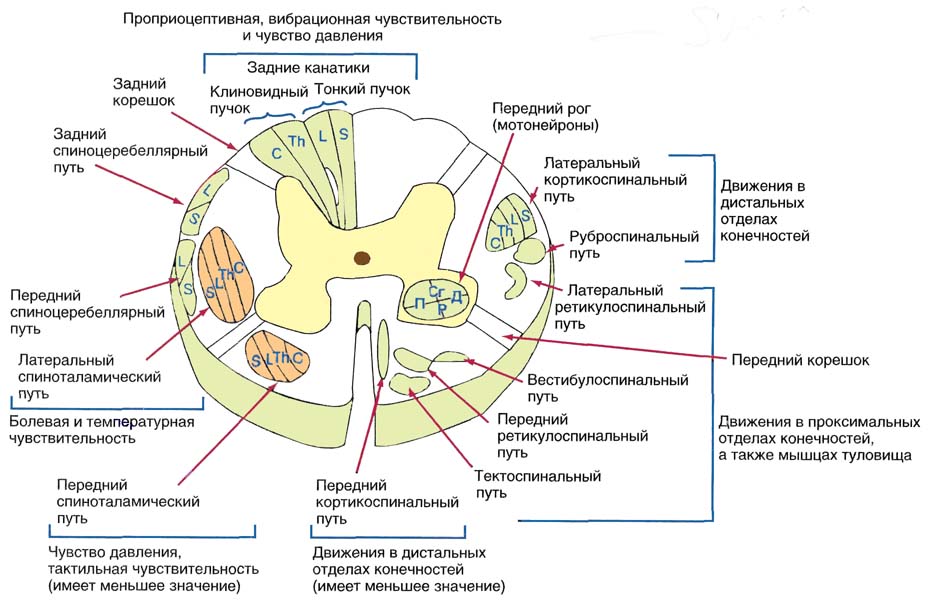 Vi kan si at betydningen av medulla oblongata ligger i koblingen av spinal- og hodedelene til en helhet. Nervesystemet er generelt ett system som er koblet til alle organer.
Vi kan si at betydningen av medulla oblongata ligger i koblingen av spinal- og hodedelene til en helhet. Nervesystemet er generelt ett system som er koblet til alle organer.
På nivået av medulla oblongata oppstår irritasjoner, først da overføres impulsen til strukturene i subcortex.
I den nedre delen går den inn i filum terminale, som er en redusert del av ryggdelen. Den terminale filamentet, sammen med det harde skallet, trenger gjennom sakralkanalen og festes i enden. Det er to typer terminal filament - ekstern og intern. Den ytre delen av tråden er enden smeltet sammen med det harde skallet, og den indre delen er plassert i hulrommet til det harde skallet og er ikke smeltet sammen med det.
Det er fire overflater av ryggmargen.
- noe flatet anterior;
- litt utstående bak;
- to nesten runde laterale, som går inn foran og bak.
Ryggmargen, som ryggraden, har ikke samme tykkelse langs hele lengden. De oppnår en større diameter i nakken og korsbenet (belastningssteder på nerveendene).
Intern struktur
Grunnlaget for strukturen er spinalmembranene. Det er tre skjell totalt:
Spinalmembranene spiller en betydelig rolle i kroppen. De er unike i sin struktur. Det skal bemerkes at alle skjell har sin egen struktur og funksjon.
Myke skall- dette er det første forsvaret av hjernen, består av løst vev som trenger inn og omslutter alle sprekker og riller. Vevet inneholder blodårer som forsyner hjernen.
Arachnoid membraner - midtre del beskyttelse av den menneskelige ryggmargen, atskilt fra den myke delen av cerebrospinalvæsken. Rommet mellom membranene er fylt med blodårer og spinalnerver ("cauda equina"). Kobler til det harde forsvaret av hjernen.
Harde skall er en sammensetning som består av vev med ytre og indre overflater. Det er atskilt fra veggene av epiduralrommet og venøs plexus. I mellomvirvelrommet smelter den sammen med periosteum og danner mellomrom (vaginaer) hvor bunten av spinalnerver passerer. Membranene er svært viktige for å opprettholde organets ledende funksjon. Membranene i ryggmargen utfører hver sin rolle.
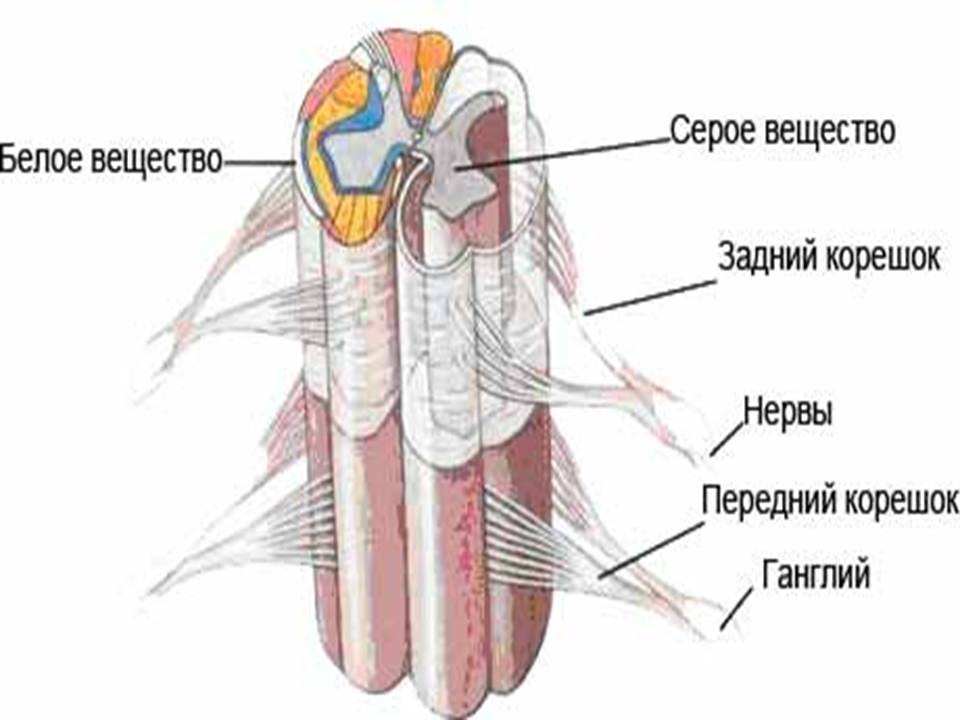
Som nevnt består de av grå og hvit substans. Hvis du ser på en del av ryggmargen, kan du se at den grå substansen er plassert i sentrum, og den hvite substansen er lokalisert i periferien.
Så, etter å ha forstått, bør vi fokusere på blodtilførselen til denne delen av kroppen, som påvirker funksjonen til hver celle i kroppen vår, og også bestemme hvilke kar som mater vevet i ryggraden.
Blodtilførsel til ryggmargen
For at hver celle skal vokse og formere seg, er det nødvendig med tilstrekkelig mengde stoffer og oksygen. Denne funksjonen utføres sirkulasjonssystemet Menneskekroppen. 
Blodtilførselen til hjernen leveres av forskjellige typer arterier.
- vertebral (kommer fra arterien subclavia);
- dyp cervical (costocervical trunk);
- bakre interkostale, lumbale og laterale sakrale arterier.
Tre kar er ved siden av ryggmargen - den fremre og to bakre ryggmargen. Disse arteriene spiller en rolle i blodtilførselen. Mange arterier, omtrent 60 par, som kommer fra de intervertebrale foramina, leverer blod bare til røttene og deler av membranene; uparrede arterier forsyner de resterende segmentene. Blodstrømmen utføres i retninger og består ikke bare av arterien, men også av anastomosene mellom dem. Dermed er det 3 bassenger:
- overlegen cervical-dorsal;
- gjennomsnittlig middels;
- nedre korsrygg.
Hvert element i ryggraden har et annet behov for blodtilførsel. Dermed leverer arterier blod til ryggradsregioner som nakke- og lumbalregionen. Bryst- og halemusklene blir forsynt med blod mye verre, dette er ikke en patologi. Imidlertid er tilførsel av blod til arterien nøkkelen til menneskers helse.
Innervasjon
Før du snakker om innerveringen av denne delen av nervesystemet, er det verdt å huske at følgende segmenter skilles:
Spinalrøtter kommer ut fra hvert segment, i 2 par: anterior og posterior. Det er de som påvirker og bestemmer arbeidet til alle organer og systemer. De fremre spinalrøttene kalles motorrøtter fordi de overfører informasjon om kroppsbevegelser. De bakre spinalrøttene overfører opplevelser.
Tatt i betraktning at ryggraden er lengre enn selve ryggmargen, kan røttene endre retning:
- i livmorhalssegmentet - horisontalt;
- i brystet - skrått;
- i lumbal og sakral – vertikalt.
Hvert segment er tildelt en perifer del. For eksempel innerveres peri-umbilical-sonen av røttene til det 10. thoraxsegmentet; følgelig, hvis følsomheten i dette området er svekket, vil legen mistenke osteokondrose i brystet. Nervesystemet i dette området er ansvarlig for reflekser og impulser. Derfor er nervesystemet og det perifere systemet sammenkoblet.
Sykdommer
Uten tvil fører vi alle nå en stillesittende livsstil, som negativt påvirker tilstanden til ikke bare hjernen, men også ryggraden. Enda mer ødeleggende for ryggmargen, i tillegg til sport og fødsel (dessverre fører spenninger i den nedre delen av kroppen til forstyrrelse av hjernens funksjon), er sykdommer i det kardiovaskulære systemet. 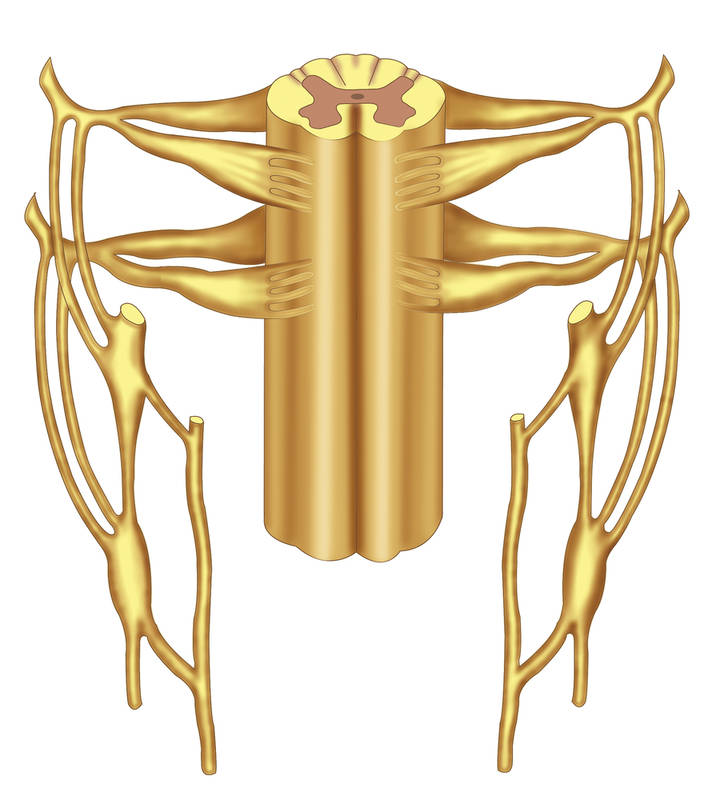
En annen av de vanligste plagene i nerveender er osteokondrose. Det er mange årsaker til at det forekommer i kroppen: overvekt, dårlig fysisk form, ryggradsskader (gammel og ikke så gammel), fysisk trening, etc. Formen for denne sykdommen er radikulitt.
Intervertebral brokk (pseudoradiculitis) er en sykdom der skivene forskyves og nerveendene blir klemt, hvoretter det oppstår forbening av nervene under behandlingen av "radikulitt". Etter, frosset i en annen posisjon, begynner nerveendene å sende smertesignaler til stedene hvor brokket er plassert: korsryggen, brystet, nakken. Hvordan er det å leve med ryggmargsproblemer, kan du spørre enhver eldre person, og han vil si at helsen bør beskyttes mot ungdom.
Selvfølgelig er det langt herfra full liste sykdommer i nerveender i ryggmargen, men de vanligste er disse sykdommene.
Sykdomsforebygging
Vel, forebygging er kuren du kan forestille deg. Prosedyrene er som følger:
Begrens mengden salt som krydder. Salt er en ingrediens som finnes i alle matvarer og forblir i kroppen, noe som resulterer i overvekt. Du bør spise frukt og grønnsaker, fisk, lyst kjøtt (som kylling). Hvordan bedre mat– jo mer sannsynlig er det at det blir nei overvekt, som legger press på organer og nerveender.
Kroppsøvingstimer. Leger anbefaler å konsultere en spesialist før du begynner å trene. Dette vil ikke være en hindring og vil hjelpe deg med å bestemme belastningen du kan tåle.
Viktig: nervesystemet elsker å bli behandlet med forsiktighet. Derfor, for at nervesystemet ikke skal bli forstyrret av sykdommer, bør du ta vare på det og unngå stress og skader.
Ryggmargen er en del av sentralnervesystemet i ryggraden, som er en 45 cm lang og 1 cm bred.
Struktur av ryggmargen
Ryggmargen ligger i ryggmargen. Bak og foran er det to riller, takket være hvilke hjernen er delt inn i høyre og venstre halvdel. Den er dekket med tre membraner: vaskulær, arachnoid og hard. Rommet mellom årehinne- og arachnoidmembranen er fylt med cerebrospinalvæske.
I midten av ryggmargen kan du se grå substans, formet som en sommerfugl når den skjæres gjennom. Grå substans består av motoriske og interneuroner. Ytterste laget Hjernen er en hvit sak av aksoner samlet i synkende og stigende veier.
Det er to typer horn i den grå substansen: anterior, som inneholder motoriske nevroner, og posterior, hvor interneuroner er lokalisert.
Strukturen til ryggmargen har 31 segmenter. Fra hver av dem strekker de fremre og bakre røttene, som, sammenslåing, danner spinalnerven. Når de forlater hjernen, splittes nervene umiddelbart i røtter - posterior og anterior. Ryggrøttene dannes ved hjelp av aksoner av afferente nevroner og de blir rettet inn i dorsalhornene til den grå substansen. På dette tidspunktet danner de synapser med efferente nevroner, hvis aksoner danner de fremre røttene til spinalnervene.
Ryggrøttene inneholder spinalknutene, som inneholder sensoriske nerveceller.
Spinalkanalen går gjennom midten av ryggmargen. Til musklene i hodet, lungene, hjertet, organene brysthulen Og øvre lemmer nervene kommer fra segmenter av øvre thorax og cervical deler av hjernen. Organer bukhulen og musklene i stammen styres av segmentene i korsryggen og brystdeler. Muskler i nedre bukhule og muskler nedre lemmer kontrollere sakrale og nedre lumbale segmenter av hjernen.
Funksjoner av ryggmargen
Det er to hovedfunksjoner til ryggmargen:
- Dirigent;
- Refleks.
Lederfunksjonen er at nerveimpulser beveger seg langs de stigende banene i hjernen til hjernen, og kommandoer sendes gjennom de nedadgående banene fra hjernen til arbeidsorganene.
Ryggmargens refleksfunksjon er at den lar deg utføre de enkleste refleksene (knerefleks, tilbaketrekking av hånden, fleksjon og ekstensjon av øvre og nedre ekstremiteter, etc.).
Bare enkle motoriske reflekser utføres under kontroll av ryggmargen. Alle andre bevegelser, som å gå, løpe osv., krever deltagelse av hjernen.
Ryggmargspatologier
Basert på årsakene til ryggmargspatologier, kan tre grupper av ryggmargssykdommer skilles:
- Utviklingsdefekter - postnatale eller medfødte abnormiteter i hjernens struktur;
- Sykdommer forårsaket av svulster, nevroinfeksjoner, spinal sirkulasjonsforstyrrelser, arvelige sykdommer nervesystemet;
- Ryggmargsskader, som inkluderer blåmerker og brudd, kompresjon, hjernerystelse, dislokasjoner og blødninger. De kan vises enten uavhengig eller i kombinasjon med andre faktorer.
Eventuelle sykdommer i ryggmargen er veldig alvorlige konsekvenser. En spesiell type sykdom inkluderer ryggmargsskader, som ifølge statistikk kan deles inn i tre grupper:
- Bilulykker er den vanligste årsaken til ryggmargsskade. Å kjøre motorsykkel er spesielt farlig fordi det ikke er ryggstøtte som beskytter ryggraden.
- Et fall fra en høyde kan enten være tilfeldig eller med vilje. Uansett er risikoen for ryggmargsskade ganske høy. Ofte blir idrettsutøvere, fans av ekstremsport og hopping fra høyder skadet på denne måten.
- Hverdagsskader og ekstraordinære skader. De oppstår ofte som følge av at de går ned og faller på feil sted, faller ned trappene eller når det er is. Denne gruppen inkluderer også kniv- og skuddskader og mange andre saker.
Ved ryggmargsskader blir ledningsfunksjonen først og fremst forstyrret, noe som fører til svært katastrofale konsekvenser. For eksempel fører skade på hjernen i livmorhalsen til at hjernefunksjonene bevares, men de mister forbindelsen med de fleste organer og muskler i kroppen, noe som fører til lammelse av kroppen. De samme lidelsene oppstår når de blir skadet perifere nerver. Hvis sansenervene er skadet, er følsomheten svekket i visse områder av kroppen, og skaden motoriske nerver forstyrrer bevegelsen til visse muskler.
De fleste nerver er av blandet natur, og deres skade forårsaker både manglende evne til å bevege seg og tap av følelse.
Ryggmargspunktering
En spinal punktering innebærer å sette inn en spesiell nål i subaraknoidalrommet. En punktering av ryggmargen utføres i spesielle laboratorier, hvor åpenheten til dette organet bestemmes og trykket i cerebrospinalvæsken måles. Punkteringen utføres både terapeutisk og diagnostiske formål. Det lar deg rettidig diagnostisere tilstedeværelsen av blødning og dens intensitet, finn inflammatoriske prosesser i hjernehinnene, bestemme arten av hjerneslaget, bestemme endringer i arten av cerebrospinalvæsken, signalisere sykdommer i sentralnervesystemet.
Ofte utføres en punktering for å administrere røntgentette og medisinske væsker.
I medisinske formål punktering utføres for å trekke ut blod eller purulent væske, samt for administrering av antibiotika og antiseptika.
Indikasjoner for ryggmargspunktering:
- Meningoencefalitt;
- Uventede blødninger i subaraknoidalrommet på grunn av brudd på en aneurisme;
- Cysticercosis;
- Myelitt;
- Meningitt;
- Nevrosyfilis;
- Traumatisk hjerneskade;
- liquororrhea;
- Echinokokkose.
Noen ganger under hjernekirurgi brukes ryggmargspunktering for å redusere parametere intrakranielt trykk, samt å lette tilgangen til ondartede neoplasmer.
RYGGMARG OG RYGGNERVER
8.1, GENERELLE BESTEMMELSER
I tidligere kapitler (se kapittel 2, 3, 4) ble de generelle prinsippene for strukturen til ryggmargen og spinalnervene, samt manifestasjoner av sensorisk og motorisk patologi når de er skadet, diskutert. Dette kapittelet fokuserer hovedsakelig på spesifikke spørsmål om morfologi, funksjon og noen former for skade på ryggmargen og ryggmargen.
8.2. RYGGMARG
Ryggmargen er en del av sentralnervesystemet som har beholdt distinkte trekk ved en segmentstruktur, først og fremst karakteristisk for dens grå substans. Ryggmargen har mange gjensidige forbindelser med hjernen. Begge disse delene av sentralnervesystemet fungerer normalt som en helhet. Hos pattedyr, spesielt hos mennesker, blir segmentaktiviteten til ryggmargen konstant påvirket av efferente nerveimpulser som kommer fra ulike strukturer i hjernen. Denne påvirkningen, avhengig av mange omstendigheter, kan være aktiverende, tilretteleggende eller hemmende.
8.2.1. Grå substans i ryggmargen
Grå substans i ryggmargen sminke hovedsakelig kropper av nerve- og gliaceller. Ikke-identiteten til antallet på forskjellige nivåer av ryggmargen forårsaker variasjon i volumet og konfigurasjonen av grå substans. I den cervikale regionen av ryggmargen er de fremre hornene brede, thorax regionen Den grå substansen på et tverrsnitt blir lik bokstaven "H"; i den lumbosakrale regionen er størrelsen på både fremre og bakre horn spesielt betydelig. Den grå substansen i ryggmargen er fragmentert i segmenter. Et segment er et fragment av ryggmargen, anatomisk og funksjonelt forbundet med ett par spinalnerver. De fremre, bakre og laterale hornene kan betraktes som fragmenter av vertikalt plasserte søyler - fremre, bakre og laterale, atskilt fra hverandre av ryggmargen som består av hvit substans.
Følgende omstendighet spiller en viktig rolle i implementeringen av refleksaktiviteten til ryggmargen: nesten alle aksoner av cellene i ryggmargen som kommer inn i ryggmargen som en del av ryggrøttene har grener - kollateraler. Collateraler av sensoriske fibre kommer i direkte kontakt med perifere motoriske nevroner, lokalisert i de fremre hornene, eller Medinterneuroner, hvis aksoner også når de samme motorcellene. Kollateraler av aksoner som strekker seg fra cellene i de intervertebrale gangliene når ikke bare de tilsvarende perifere motorneuronene som ligger i de fremre hornene til de nærmeste segmentene av ryggmargen, men trenger også inn i nabosegmentene og danner de såkalte spinal-spinal intersegmentale forbindelser, gir bestråling av eksitasjon som kom til ryggmargen etter irritasjon av reseptorene for dyp og overfladisk følsomhet lokalisert i periferien. Dette forklarer en vanlig refleksmotorisk reaksjon som respons på lokal irritasjon. Denne typen fenomen er spesielt typisk når den hemmende påvirkningen av pyramidale og ekstrapyramidale strukturer på perifere motoriske nevroner som er en del av segmentapparatet til ryggmargen avtar.
Nerveceller, Komponentene i den grå substansen i ryggmargen kan deles inn i følgende grupper i henhold til deres funksjon:
1. Sensitive celler(T-celler i det dorsale hornet i ryggmargen) er kroppene til de andre nevronene i sansebanene. Mest av aksonerandre nevroner sensitive veier innenfor den hvite kommissuren går overpå motsatt side hvor den deltar i dannelsen av sidestrengene i ryggmargen, og danner stigende ledninger i dem spinothalamiske kanaler OgGovers fremre spinocerebellar-kanal. Aksoner av andre nevroner, har ikke gått over til motsatt side, rettet mot den homolaterale sidestrengen Ogform V ham Flexigs bakre spinocerebellar-kanal.
2. Assosiasjonsceller (interkalerte), relatert til ryggmargens eget apparat, delta i dannelsen av dens segmenter. Aksonene deres ender i den grå substansen til de samme eller nærliggende spinalsegmentene.
3. Vegetative celler lokalisert i de laterale hornene i ryggmargen på nivå med C8-L2-segmenter (sympatiske celler) Og i segmentene S3- - S5 (parasympatisk celler). Aksonene deres forlater ryggmargen som en del av de fremre røttene.
4. Motorceller (perifere motoriske nevroner) utgjør de fremre hornene i ryggmargen. Konvergerer til dem et stort nummer av nerveimpulser som kommer fra forskjellige deler av hjernen langs en rekke synkende pyramidale og ekstrapyramidale baner. I tillegg kommer nerveimpulser til dem langs kollateralene til aksonene til pseudounipolare celler, hvis kropper er lokalisert i spinalgangliene, så vel som gjennom kollateralene til aksonene til sensoriske celler i dorsalhornene og assosiative nevroner i rygghornene. samme eller andre segmenter av ryggmargen, som bærer informasjon hovedsakelig fra dype sensitivitetsreseptorer, og langs aksonene plassert i de fremre hornene av ryggmargen, Renshaw-celler, som sender impulser som reduserer eksitasjonsnivået til alfamotoriske nevroner og derfor , redusere spenningen i de tverrstripete musklene.
Cellene i de fremre hornene i ryggmargen fungerer som et sted for integrering av eksitatoriske og hemmende impulser som kommer fra forskjellige kilder. Tilsetningen av de eksitatoriske og hemmende biopotensialene som ankommer det motoriske nevronet bestemmer dens totale bioelektriske ladning og, i forbindelse med dette, egenskapene til den funksjonelle tilstanden.
Blant de perifere motoriske nevronene som ligger i de fremre hornene i ryggmargen, skilles to typer celler: a) alfamotoriske nevroner - store motoriske celler, hvis aksoner har en tykk myelinskjede (A-alfa-fibre) og ender i muskelendeplatene; de gir graden av spenning til de ekstrafusale muskelfibrene som utgjør hoveddelen av de tverrstripete musklene; b) gammamotoriske nevroner - små motoriske celler, hvis aksoner har en tynn myelinskjede (A-gamma-fibre) og derfor en lavere hastighet på nerveimpulser. Gammamotoriske nevroner utgjør omtrent 30 % av alle cellene i det fremre hornet av ryggmargen; deres aksoner er rettet mot de intrafusale muskelfibrene som er en del av proprio-reseptorene - muskelspindler.
Muskelspindel består av flere tynne intrafusale muskelfibre innelukket i en fusiform bindevevskapsel. Aksonene til gammamotoriske nevroner ender på de intrafusale fibrene, og påvirker graden av spenningen deres. Strekking eller sammentrekning av intrafusale fibre fører til endringer i formen på muskelspindelen og irritasjon av spiralfiberen som omgir spindelens ekvator. I denne fiberen, som er begynnelsen på dendritten til en pseudounipolar celle, oppstår en nerveimpuls, som er rettet mot kroppen til denne cellen, lokalisert i spinalganglion, og deretter langs aksonet til samme celle til det tilsvarende segmentet av ryggmargen. De terminale grenene til dette aksonet når direkte eller gjennom interneuroner alfamotorneuronet, og utøver en eksitatorisk eller hemmende effekt på den.
Dermed, med deltakelse av gammaceller og deres fibre, gamma loop, sikre vedlikehold av muskeltonus og en fast posisjon av en viss del av kroppen eller sammentrekning av de tilsvarende musklene. I tillegg sørger gammaløkken for transformasjon av refleksbuen til en refleksring og deltar i dannelsen av spesielt senereflekser eller myotatiske reflekser.
Motoriske nevroner i de fremre hornene i ryggmargen danner grupper, som hver innerverer muskler som deler en felles funksjon. Langs lengden av ryggmargen er det fremre indre grupper av celler i de fremre hornene, som gir funksjonen til muskler som påvirker posisjonen til ryggraden, og fremre ytre grupper av perifere motoriske nevroner, hvor funksjonen til de resterende muskler i nakke og torso avhenger. I segmentene av ryggmargen som gir innervasjon til lemmene, er det ytterligere grupper av celler lokalisert hovedsakelig bak og utenfor de allerede nevnte cellulære assosiasjonene. Disse ekstra cellegruppene er hovedårsaken til livmorhals- (på nivå med C5-Th2-segmenter) og lumbale (på nivå med L2-S2-segmenter) fortykkelse av ryggmargen. De gir hovedsakelig innervering til musklene i øvre og nedre ekstremiteter.
Motorenhet Det nevromotoriske apparatet består av et nevron, dets akson og gruppen av muskelfibre som innerveres av det. Summen av perifere motoriske nevroner som deltar i innerveringen av en muskel er kjent som dens motor basseng, i dette tilfellet kan kroppene til motoriske nevroner i ett motorbasseng være lokalisert i flere tilstøtende segmenter av ryggmargen. Muligheten for skade på en del av de motoriske enhetene som er en del av muskelbassenget er årsaken til delvis skade på muskelen som innerveres av den, slik det for eksempel skjer ved epidemisk poliomyelitt. Utbredt skade på perifere motoriske nevroner er karakteristisk for spinale amyotrofier, som er arvelige former for nevromuskulær patologi.
Blant andre sykdommer der den grå substansen i ryggmargen er selektivt påvirket, bør syringomyelia bemerkes. Syringomyelia er karakterisert ved utvidelse av den vanligvis reduserte sentrale kanalen i ryggmargen og dannelse av gliose i segmentene, mens dorsalhornene oftere påvirkes, og da oppstår en dissosiert type sensitivitetsforstyrrelse i de tilsvarende dermatomene. Hvis degenerative endringer også strekker seg til de fremre og laterale hornene, er manifestasjoner mulige i kroppens metamere, som er de samme som de berørte segmentene av ryggmargen. perifer parese muskler og vegetativ-trofiske lidelser.
I tilfeller av hematomyelia (blødning i ryggmargen), vanligvis et resultat av ryggmargsskade, ligner symptomene på syringomyelittisk syndrom. Lesjonen i traumatisk blødning i ryggmargen er hovedsakelig av den grå substansen på grunn av det særegne ved blodtilførselen.
Grå substans er også stedet for dominerende dannelse av intramedullære svulster som vokser fra gliaelementene. Ved utbruddet av svulsten kan de manifestere seg som symptomer på skade på visse segmenter av ryggmargen, men blir deretter involvert i prosessen mediale seksjoner tilstøtende ledninger av ryggmargen. På dette stadiet av intramedullær tumorvekst vises sensoriske forstyrrelser av ledningstypen litt under lokaliseringsnivået, som deretter gradvis synker nedover. Over tid, på nivået av den intramedullære svulsten, kan det utvikles et klinisk bilde av skade på hele diameteren av ryggmargen.
Tegn på kombinert skade på perifere motoriske nevroner og kortikospinalbaner er karakteristiske for amyotrofisk lateral sklerose (ALS-syndrom). I det kliniske bildet oppstår ulike kombinasjoner av manifestasjoner av perifer og sentral parese eller lammelse. I slike tilfeller, som alt dør mer perifere motoriske nevroner, er symptomene på allerede utviklet sentral lammelse erstattet av manifestasjoner av perifer lammelse, som over tid i økende grad dominerer i det kliniske bildet av sykdommen.
8.2.2. Hvit substans i ryggmargen
Hvit substans danner snorer som ligger langs periferien av ryggmargen, bestående av stigende og synkende baner, hvorav de fleste allerede er diskutert i tidligere kapitler (se kapittel 3, 4). Nå kan du supplere og generalisere informasjonen som presenteres der.
Nervetrådene som finnes i ryggmargen kan differensieres til endogene, som er prosesser av ryggmargens egne celler, og eksogen - bestående av prosesser av nerveceller som har trengt inn i ryggmargen, hvis kropper er lokalisert i spinalgangliene eller er en del av hjernens strukturer.
Endogene fibre kan være korte eller lange. Jo kortere fibrene er, desto nærmere den grå substansen i ryggmargen befinner de seg. Korte endogene fibre dannes spinospinale forbindelser mellom segmentene av selve ryggmargen (deres egne bunter av ryggmargen - fasciculi proprii). Fra lange endogene fibre, som er aksonene til andre sensoriske nevroner, hvis kropper er lokalisert i rygghornene i ryggmargssegmentene, dannes afferente veier som leder smerte- og temperaturfølsomhetsimpulser som går til thalamus, og impulser som går til lillehjernen (spinotalamiske og spinocerebellare kanaler).
Eksogene fibre i ryggmargen er aksoner av celler som ligger utenfor den. De kan være afferente og efferente. Afferente eksogene fibre utgjør tynne og kileformede bunter som danner bakre funiculi. Blant de efferente banene som består av eksogene fibre, bør de laterale og fremre kortikospinalkanalene noteres. Eksogene fibre består også av det ekstrapyramidale systemet til den røde kjerne-ryggmargen, vestibule-ryggmargen, olivo-ryggmargen, tektal-ryggmargen, vestibulær-ryggmargen, retikulospinalmargen.
I ryggmargen er de viktigste banene fordelt som følger (fig. 8.1):
Bakre funiculi(funiculus posterior seu dorsalis) består av stigende veier som leder impulser av proprioseptiv følsomhet. Nederst i ryggmargen er bakmargen tynn bolle Naken(fasciculus gracilis). Starter fra den midtre delen av thorax-delen av ryggmargen og oppover, lateralt til den tynne fasciculus, en kileformet bunt av Burdach(fasciculus cuneatus). I den cervikale ryggmargen er begge disse buntene godt definert og atskilt av en glial septum.
Skader på ryggmargens bakre del fører til nedsatt propriosepsjon og en mulig reduksjon i taktil følsomhet under nivået av ryggmargslesjonen. En manifestasjon av denne formen for patologi er et brudd på omvendt afferentasjon i den tilsvarende delen av kroppen på grunn av mangelen på riktig informasjon sendt til hjernen om plasseringen av kroppsdeler i rommet. Som et resultat oppstår sensorisk ataksi og afferent parese, mens muskelhypotoni og senehyporefleksi eller arefleksi også er karakteristiske. Denne formen for patologi er karakteristisk for tabes dorsalis, funicular myelose, og er en del av symptomkompleksene som er karakteristiske for ulike former for spinocerebellar ataksi, spesielt Friedreichs ataksi.
Sidestrengene (funiculus lateralis) består av stigende og synkende kanaler. Den dorsolaterale delen av sidestrengen okkuperer den bakre spinocerebellar-kanalen til Flexig (tractus spinocerebellaris dorsalis). I den ventrolaterale seksjonen er det fremre spinocerebellar traktat av Govers (tractus spinocerebellaris ventralis). Medialt for Gowers' vei er banen til overflatefølsomhetsimpulser - den laterale spinothalamicus (tractus spinothalamicus lateralis), bak den den røde ryggmargen (tractus rubrospinalis), mellom den og dorsalhornet - den laterale corticospinal (pyramidale) kanalen (tractus). corticospinalis lateralis). I tillegg passerer den spinale retikulære kanalen, den tektale ryggmargen og olivospinalkanalen gjennom sidestrengen, og autonome fibre er spredt nær den grå substansen.
|
Ris. 8.1. Baner på et tverrsnitt av øvre thorax ryggmarg. 1 - bakre median septum; 2 - tynn stråle; 3 - kileformet bunt; 4 - bakre horn; 5 - spinocerebellar kanal, 6 - sentral kanal, 7 - sidehorn; 8 - lateral spinothalamic-kanal; 9 - fremre spinocerebellar-kanal; 10 - fremre spinothalamic-kanal; 11 - fronthorn; 12 - fremre median fissur; 13 - olivospinalkanalen; 14 - fremre kortikospinal (pyramidal) kanal; 15 - fremre retikulær-ryggmargskanal; 16 - vestibulospinalkanalen; 17 - retikulær-ryggmargskanal; 18 - fremre hvit kommissur; 19 - grå kommissur; 20 - rød kjerne-ryggmargskanal; 21 - lateral kortikospinal (pyramidal) kanal; 22 - bakre hvit kommissur. |
Siden kortikospinalkanalen i lateralmargen ligger dorsal til den laterale spinothalamiske trakten, kan skade på det bakre segmentet av ryggmargen føre til en forstyrrelse av dyp sensitivitet i kombinasjon med en pyramidal lidelse under nivået for lokalisering av det patologiske fokuset. opprettholde overfladisk følsomhet (Roussy-Lhermitte-Schelvin syndrom).
Selektiv skade på pyramidale kanaler i laterale ledninger i ryggmargen er mulig, spesielt med familiær spastisk paraplegi, eller Strumpels sykdom, der, forresten, på grunn av heterogeniteten til fibrene som utgjør pyramidalkanalen, er en splittelse av pyramidalsyndromet karakteristisk, som manifesteres av lavere spastisk paraparese med en overvekt av spastisk muskelspenning over en reduksjon i deres styrke .
Fremre ledninger(funiculus anterior seu ventralis) består hovedsakelig av efferente fibre. Ved siden av medianfissuren ligger tektospinalkanalen (tractus tectospinalis), som tilhører systemet med synkende ekstrapyramidale kanaler. Mer laterale er den fremre (ikke-kryssede) corticospinal (pyramidal) traktus (tractus corticospinalis anterior), vestibulospinal tractus (tractus vestibulospinalis), anterior retikulær spinal tractus (tractus reticulospinalis anterior) og afferent anterior spinothalamic traktus (tractus spinothalamicus anterior). Bak dem passerer den mediale langsgående fasciculus (fasciculis longitudinalis medialis), som bærer impulser fra en rekke cellulære formasjoner av bagasjerommet.
På utvikling av iskemi i det fremre spinalarteriebassenget (Preobrazhensky syndrom) blodsirkulasjonen i fremre 2/3 av ryggmargen er svekket. På nivået av den iskemiske sonen utvikles slapp muskellammelse, under dette nivået - spastisk lammelse. Forstyrrelser av smerte og temperaturfølsomhet av ledningstypen og dysfunksjon av bekkenorganene er også karakteristiske. Proprioseptiv og taktil sensitivitet er bevart. Dette syndromet ble beskrevet i 1904 av MA. Preobrasjenskij (1864-1913).
8.3- SPINAL INNDELING AV DET PERIFERE NERVESYSTEMET OG TEGN PÅ DET SKADE
Som allerede nevnt (se kapittel 2), består den spinale delen av det perifere nervesystemet av fremre og bakre spinalrøtter, spinalnerver, ganglier, nerveplexuser og perifere nerver.
8.3.1. Noen generelle spørsmål kliniske manifestasjoner av skade på det perifere nervesystemet
Syndromer av skade på det perifere nervesystemet består av perifere pareser eller lammelser og lidelser av overfladisk og dyp følsomhet av forskjellig art og alvorlighetsgrad, og en betydelig frekvens av smertesyndrom bør noteres. Disse fenomenene er ofte ledsaget av vegetative-trofiske lidelser i den tilsvarende delen av kroppen - blekhet, cyanose, hevelse, redusert hudtemperatur, svekket svette og degenerative prosesser.
Når spinalrøttene, gangliene eller spinalnervene er skadet, oppstår de ovennevnte lidelsene i de tilsvarende segmentene (metamerer) av kroppen - deres dermatomer, myotomer, sklerotomer. Selektiv involvering av bakre eller fremre spinalrøtter (radnkulopatier) manifestert av smerte og sensoriske forstyrrelser eller perifer parese i områdene av deres innervasjon. Hvis plexus er påvirket (pleksopati)- lokal smerte er mulig, utstrålende langs nervestammene dannet i denne plexus, samt motoriske, sensoriske og autonome forstyrrelser i innervasjonssonen. Ved skade på den perifere nervestammen og dens grener (nevropati) preget av slapp parese eller lammelse av musklene de innerverer. I området som er innervert av den berørte nerven, kan det være sanseforstyrrelser og vegetativ-trofiske forstyrrelser som virker distale i forhold til skadenivået på nervestammen og i området innervert av grenene som strekker seg under stedet for den patologiske hovedprosessen. På stedet for nerveskade er smerte og sårhet mulig, utstrålende langs nerveforløpet, spesielt merkbart ved perkusjon av det berørte området (Tinels symptom).
Flere symmetriske lesjoner i de distale delene av de perifere nervene, karakteristisk for polynevropati, kan forårsake kombinasjoner av bevegelsesforstyrrelser, sensitivitet, samt autonome og trofiske lidelser i de distale delene av ekstremitetene. Men med ulike former for nevropati eller polynevropati er primær skade på de motoriske, sensoriske eller autonome strukturene til de perifere nervene mulig. I slike tilfeller kan vi snakke om motorisk, sensorisk eller autonom nevropati.
Med perifer nerveskade bevegelsesforstyrrelser kan være mindre enn forventet i samsvar med eksisterende skjematiske representasjoner. Dette skyldes det faktum at noen muskler innerveres av to nerver. I slike tilfeller kan interne anastomoser være betydelige, hvis art er gjenstand for store individuelle svingninger. Anastomoser mellom nerver kan til en viss grad bidra til å gjenopprette svekkede motoriske funksjoner.
Når man analyserer lesjoner i det perifere nervesystemet, må man ta hensyn til muligheten for utvikling av kompenserende mekanismer, noen ganger maskering av eksisterende muskelparese. For eksempel kompenseres dysfunksjon av skulderabductor deltoidmuskel delvis av brystmusklene, subscapularis og trapezius. Arten av den aktive bevegelsen kan vurderes feil på grunn av det faktum at den utføres ikke på grunn av sammentrekningen av muskelen som studeres, men som et resultat av avslapning av dens antagonister. Noen ganger er aktive bevegelser begrenset på grunn av smerte eller på grunn av skade på blodårer, muskler, leddbånd, bein og ledd. Begrensning av aktive og passive bevegelser kan være en konsekvens av dannede kontrakturer, spesielt kontrakturer av antagonistmusklene til den berørte muskelen. Flere lesjoner av perifere nerver, for eksempel med en nerveplexusskade, kan også komplisere aktuell diagnose.
Diagnosen perifer lammelse eller parese, i tillegg til nedsatt bevegelse, muskelhypotoni og reduksjon eller forsvinning av visse reflekser, lettes av tegn på muskelsvinn som vanligvis vises noen uker etter skade på en nerve eller nerver, samt en forstyrrelse i den elektriske eksitabiliteten til de tilsvarende nervene og musklene som følger med perifer pareser eller lammelser.
I den aktuelle diagnosen av lesjoner i det perifere nervesystemet kan informasjon innhentet fra en nøye studie av sensitivitetstilstanden være viktig. Det må tas i betraktning at hver perifer nerve tilsvarer en viss innervasjonssone på huden, reflektert i eksisterende diagrammer (fig. 3.1). Ved diagnostisering av lesjoner i det perifere nervesystemet, bør det tas i betraktning at sonen for sensorisk svekkelse når individuelle nerver er skadet vanligvis er mindre enn dets anatomiske territorium angitt på slike diagrammer. Dette forklares av det faktum at sonene som er innervert av tilstøtende perifere nerver, så vel som sensitive spinalrøtter, delvis overlapper hverandre, og som et resultat har områder av huden som ligger i periferien deres ytterligere innervering på grunn av nabonerver. Derfor er grensene for sonen med nedsatt følsomhet på perifer nerveskade er ofte begrenset til den såkalte autonom sone innervasjon, hvis størrelse kan variere innenfor ganske store grenser på grunn av de eksisterende individuelle egenskapene til innervasjon.
Impulser forskjellige typer Følsomhet passerer gjennom ulike nervefibre som løper som en del av den perifere nerven. Ved nerveskade i innervasjonssonen kan sensitivitet av en eller annen type bli forstyrret, noe som fører til dissosiasjon av sensoriske forstyrrelser. Impulser av smerte og temperaturfølsomhet overføres gjennom tynne myeliniserte eller umyelinerte fibre (A-gammafibre eller C-fibre). Impulser av proprioseptiv og vibrasjonsfølsomhet bæres langs tykke myelinfibre. Både tynne og tykke myelinerte fibre er involvert i overføringen av taktil følsomhet, mens autonome fibre alltid er tynne og umyeliniserte.
Bestemmelse av plasseringen og omfanget av skade på den perifere nerven kan forenkles ved analyse av sensasjonene beskrevet av pasienten som oppstår under palpasjon av nervestammene, deres smerte, samt bestråling smerte, som oppstår under perkusjon mulig plassering nerveskade (Tinels tegn).
Årsakene til skade på perifere nerver er forskjellige: kompresjon, iskemi, traumer, eksogen og endogen forgiftning, infeksjons- og allergiske lesjoner, metabolske forstyrrelser, spesielt i forbindelse med visse former for arvelig patologi, enzymopatier og tilhørende metabolske forstyrrelser.
8.3.2. Spinal nerverøtter
Bakre røtter (radikerer posteriores) spinal nerver er følsomme; de er sammensatt av aksoner av pseudounipolare celler, hvis kropper er lokalisert i spinalgangliene (ganglion spinalie). Aksonene til disse første sensoriske nevronene kommer inn i ryggmargen ved plasseringen av den bakre laterale sulcus.
Fremre røtter (radikerer anteriores) hovedsakelig motoriske, de består av aksoner av motoriske nevroner som er en del av de fremre hornene til de tilsvarende segmentene av ryggmargen; i tillegg inkluderer de aksonene til vegetative Jacobson-celler lokalisert i sidehornene til de samme ryggmargssegmentene. De fremre røttene går ut av ryggmargen gjennom den fremre laterale sulcus.
Følgende fra ryggmargen til de intervertebrale foramina med samme navn i subaraknoidalrommet, synker alle røttene til spinalnervene, unntatt de cervikale, ned til en eller annen avstand. Den er liten for thoraxrøttene og mer betydningsfull for lumbale og sakrale røtter, som deltar i dannelsen, sammen med terminalfilamentet, av den s.k. hestehale.
Røttene er dekket med pia mater, og ved overgangen mellom fremre og bakre røtter inn i spinalnerven ved tilsvarende intervertebrale foramen trekkes også arachnoidmembranen mot den. Som et resultat dannes et cerebrospinalvæskefylt område rundt den proksimale delen av hver spinalnerve. en traktformet skjede, den smale delen rettet mot de intervertebrale foramen. Konsentrasjonen av smittestoffer i disse traktene forklarer noen ganger den betydelige frekvensen av skade på spinalnerverøttene under betennelse i hjernehinnene (meningitt) og utviklingen av det kliniske bildet av meningoradikulitt.
Skader på de fremre røttene fører til perifer parese eller lammelse muskelfibre, inkludert i de tilsvarende myotomene. Det kan være et brudd på integriteten til de tilsvarende refleksbuene og, i forbindelse med dette, forsvinningen av visse reflekser. Ved multiple lesjoner av de fremre røttene, for eksempel ved akutt demyeliniserende polyradikulonevropati (Guillain-Barré syndrom), kan det utvikles utbredt perifer lammelse, sene- og hudreflekser reduseres og forsvinner.
Irritasjon av ryggrøttene på grunn av en eller annen grunn (diskogen radikulitt på grunn av osteokondrose i ryggraden, neuroma i ryggroten, etc.) fører til smerter som stråler ut til metamerene tilsvarende de irriterte røttene. Nerverotssmerter kan provoseres ved kontroll av nerveroten Neris symptom, inkludert i gruppen spenningssymptomer. Det sjekkes på en pasient som ligger på rygg med rette bena. Undersøkeren plasserer håndflaten under bakhodet til pasienten og bøyer hodet skarpt, og prøver å sikre at haken berører brystet. Med patologi av ryggrøttene til spinalnervene, opplever pasienten smerte i området for projeksjonen av de berørte røttene.
Når røttene er skadet, er irritasjon av de nærliggende hjernehinnene og utseendet av endringer i cerebrospinalvæsken mulig, vanligvis av typen protein-celledissosiasjon, som er observert spesielt med Guillain-Barre syndrom. Destruktive endringer i dorsale røttene fører til en følsomhetsforstyrrelse i dermatomene med samme navn som disse røttene og kan forårsake tap av reflekser, hvis buer ble avbrutt.
8.3.3. Spinal nerver
Spinalnervene (fig. 8.2), dannet som et resultat av foreningen av de fremre og bakre røttene, viser seg å være blandet. De trenger gjennom dura mater, er korte i lengde (ca. 1 cm) og er lokalisert i mellomvirvel- eller sakrale foramina. rundt dem bindevev(epineurium) er koblet til periosteum, noe som gjør deres bevegelighet svært begrenset. Skader på spinalnervene og deres røtter er ofte assosiert med degenerative fenomener i ryggraden (osteokondrose) og den resulterende bakre eller posterolaterale brokk mellom vertebralskiven, sjeldnere med infeksjonsallergisk patologi, traumer, onkologiske sykdommer og spesielt med intern vertebral ekstramedullær svulst, primært nevrom eller spinal svulst. Det manifesterer seg som tegn på kombinert skade på de tilsvarende fremre og bakre røttene til spinalnervene, med mulig smerte, sanseforstyrrelser, motoriske og autonome lidelser i området til de tilsvarende dermatomene, myotomene og sklerotomene.
|
|
Ris. 8.2. Tverrsnitt av ryggmargen, dannelse av spinalnerven og dens grener. 1 - bakre horn; 2 - bakre ledning; 3 - bakre medianspor; 4 - bakre rot; 5 - spinal node; 6 - bagasjerommet til spinalnerven; 7 - bakre gren av spinalnerven; 8 - indre gren av den bakre grenen; 9 - ekstern gren av den bakre grenen; 10 - fremre gren; 11 - hvite forbindelsesgrener; 12 - skallgren; 13 - grå forbindelsesgrener; 14 - node av den sympatiske stammen; 15 - fremre median fissur; 16 - fronthorn; 17 - fremre ledning; 18 - fremre ryggrad, 19 - fremre grå kommissur; 20 - sentral kanal; 21 - lateral ledning; 22 - postganglioniske fibre. |
Sensoriske fibre er indikert i blått, motoriske fibre i rødt, hvite bindefibre i grønt, og grå bindegrener i lilla.
Finnes 31-32 par spinalnerver. 8 cervikale, 12 thorax, 5 lumbale, 5 sakrale og 1-2 coccygeale.
Den første cervical spinal nerve dukker opp mellom oksipitalt bein og atlas, femte sakrale og coccygeale nerver - gjennom den nedre åpningen av sakralkanalen (hiatus sacralis).
Etter å ha kommet ut av det intervertebrale eller sakrale foramen, er spinalnervene delt inn i fremre, tykkere og bakre grener: blandet i henhold til sammensetningen av nervefibrene som kommer inn i dem.
Det oppstår umiddelbart fra den fremre grenen av hver spinalnerve skall(meningeal) gren (ramus meningeus), også kjent som Luschkas nerve, går tilbake til ryggmargskanalen og deltar i dannelsen av meningeal plexus (plexus meningeus), gir sensitiv og autonom innervering av veggene og karene i ryggmargskanalen, inkludert det bakre langsgående ligamentet og dura mater. I tillegg er hver fremre gren koblet sammen hvit forbindelsesgren (ramus communicantes albt) med nærmeste knutepunkt til grensens sympatiske stamme.
Lengre fremre grener av spinalnervene er rettet fremover og gjennomborer eller går rundt musklene festet til de tverrgående prosessene eller til ribbeina. De fremre grenene av thorax spinalnervene dannes interkostale nerver. De fremre grenene av cervical, øvre thorax, lumbale og sakrale spinalnerver er involvert i dannelsen nerveplexuser.
Det er cervikale, brachiale, lumbale, sakrale, pudendale og coccygeale plexuser. Fra disse plexusene kommer perifere nerver, som gir innervering til de fleste muskler og integumentære vev i menneskekroppen. Nerveplexusene og de perifere nervene som kommer ut av dem har sine egne anatomiske og funksjonelle egenskaper, og deres skade fører til nevrologiske symptomer som har en viss spesifisitet.
Bakre grener av spinalnervene relativt tynn, bøy rundt de artikulære prosessene til ryggvirvlene, er rettet inn i mellomrommene mellom de tverrgående prosessene (på korsbenet passerer de gjennom den bakre sakrale foramina) og er på sin side delt inn i interne og eksterne grener. De bakre grenene av spinalnervene innerverer musklene og huden i den paravertebrale regionen gjennom hele ryggraden.
Den bakre grenen av den første cervikale (C1) spinalnerven er den suboccipitale nerven (s. suboccipital), innervering av gruppen av suboccipitale muskler - fremre rectus capitis muskel (dvs. rectus capitis anteriores), rectus capitis posterior major og mindre muskler (vt. recti capitis posteriores major et minor), overlegne og underordnede skrå muskler i hodet (dvs. obliquus capiti superiores et inferiores), splenius capitis muskel (dvs. splenius capiti), longus capitis muskel (dvs. ongus capitis), når det trekkes sammen, er hodet forlenget og vippet bakover og mot de sammentrukket musklene.
Den bakre grenen av den andre cervikale spinalnerven (C2) er rettet mellom atlas (C1) og aksial (C2) ryggvirvlene, går rundt den nedre kanten av den nedre skråmuskelen til capitis og er delt inn i 3 grener: den stigende (ramus ascendens), nedover (ramus descendens) Og større occipital nerve (nervus occipitalis major), som går oppover og sammen med den occipitale arterien gjennomborer senen i trapeziusmuskelen nær den ytre occipitale protuberansen og innerverer huden i den mediale delen av occipital- og parietalregionen opp til nivået av koronalsuturen. Med skade på den andre cervikale spinalnerven (C2 eller dens bakre gren, som vanligvis oppstår med patologi i de øvre nakkevirvlene (osteokondrose, spondyloartritt, diskopati, etc.), kan det utvikles nevralgi i den større oksipitale nerven, manifestert av intens, noen ganger skarpe, smerter i bakhodet i siden av den patologiske prosessen Smerteangrep kan provoseres av bevegelser av hodet, i forbindelse med dette fikserer pasienter vanligvis hodet, litt vipper det mot den berørte siden til siden Med nevralgi av den større occipitale nerve, er det bestemt karakteristisk smertepunkt, lokalisert på grensen til den midtre og indre tredjedelen av linjen som forbinder mastoidprosessen og occipital protuberans. Noen ganger er det hypo- eller hyperestesi av huden på bakhodet, og man kan observere en tvunget (på grunn av smerte) holdning av hodet - hodet er ubevegelig og litt tiltet bakover og mot den patologiske prosessen.
8.3.4. Cervical plexus og dens nerver
Cervical plexus (plexus cervicalis) dannes ved sammenveving av nervefibre som passerer gjennom de fremre grenene til I-IV cervical spinal nerver. Plexus ligger foran de tilsvarende nakkevirvlene på den fremre overflaten av den midtre scalene-muskelen og levator scapulae-muskelen, og er dekket øverste del sternocleidomastoideus muskel.
Den første cervikale spinalnerven (C) kommer ut fra ryggmargskanalen mellom occipitalbenet og atlaset, som ligger i sporet vertebral arterie. Dens fremre gren passerer mellom de fremre laterale og laterale rectus capitis-musklene (t. rectus capitis anterioris et lateralis). Skade på denne nerven kan føre til krampaktig sammentrekning av den underordnede skrå capitis-muskelen, som får hodet til å rykke i retning av lesjonen.
De gjenværende cervikale nervene kommer inn i den fremre overflaten av ryggraden, og passerer mellom de fremre og bakre intertransversale musklene bak vertebralarterien. To grupper av grener går fra cervical plexus - muskulære og kutane.
Muskulære grener av cervical plexus: 1) korte segmentale grener til de dype musklene i nakken; 2) anastomose med den synkende grenen av hypoglossal nerve, som deltar i dannelsen av dens løkke; 3) gren til sternocleidomastoideusmuskelen; gren til trapezius-muskelen og 4) phrenic nerve som inneholder sensoriske fibre.
Dype grener av cervical plexus delta i innerveringen av musklene som gir bevegelse i cervikal ryggraden og de sublinguale musklene. Sammen med XI (tillegg) hjernenerve de deltar i innerveringen av sternocleidomastoid og trapezius muskler (t. sternocleidomastoi-deus et t. trapezius), samt longus colli-muskelen (n. longus colli), hvis sammentrekning fører til fleksjon av cervikal ryggraden, og med ensidig sammentrekning - til fleksjon av nakken i samme retning.
Frenisk nerve (n. phrenicus) - fortsettelse av fibrene i de fremre grenene, hovedsakelig IV, delvis III og V cervical spinal nerver - går ned, som ligger mellom subclavia arterie og vene, penetrerer fremre mediastinum. På sin vei avgir mellomgulvsnerven sensoriske grener til pleura, perikard og mellomgulv, men hoveddelen av den er motorisk og gir innervering til diafragma (abdominal barriere), anerkjent som den viktigste respirasjonsmuskelen.
Når phrenic nerve er skadet, oppstår det paradoksal type pust: ved innånding synker den epigastriske regionen, når den puster ut, stikker den ut - det motsatte fenomenet til det som vanligvis observeres normalt; I tillegg er hostebevegelser vanskelige. Fluoroskopi avslører prolaps av membranens kuppel og begrensning av mobiliteten på siden av den berørte nerven. Irritasjon av nerven forårsaker en krampe i mellomgulvet, manifestert av vedvarende hikke, kortpustethet og smerter i brystet, som stråler ut til skulderbeltet og skulderleddet.
Følgende kutane nerver dannes i cervical plexus.
Mindre occipital nerve (n. occipitalis minor). Den er dannet av fibrene i de fremre grenene av de cervikale (C2-C3) spinalnervene, kommer ut fra under den bakre kanten av fudinocleidomastoid-muskelen i nivå med den øvre tredjedelen og trenger inn i huden i den ytre delen av oksipitalregionen. og mastoidprosessen. Når den mindre oksipitale nerven er irritert, oppstår smerter i innervasjonssonen, ofte av paroksysmal karakter. (nevralgi av den mindre oksipitale nerven), i dette tilfellet identifiseres et smertefullt punkt bak sternocleidomastoid-muskelen, på nivå med dens øvre tredjedel.
Større ørenerve (n. auricularis magnus, C3) innerverer det meste av huden aurikkel, parotisregion og inferolateral overflate av ansiktet.
Kutan cervical nerve (n. cutaneus colli, C3 innerverer huden på de fremre og laterale overflatene av nakken.
Supraclavicular nerver (supraclaviculars, C3~C4^ innerver huden i den supraklavikulære regionen, den øvre ytre delen av skulderen, så vel som de øvre delene bryst- foran til 1. ribben, bak - i øvre skulderbladsregion.
Irritasjon av cervical plexus kan forårsake spasmer i longus colli-muskelen og diafragma. Med tonisk spenning i nakkemusklene vipper hodet bakover og til den berørte siden; med en bilateral spasme lener hodet seg bakover, noe som skaper inntrykk av stive nakkemuskler. Ved bilateral lammelse av livmorhalsmusklene henger hodet hjelpeløst fremover, slik det skjer i noen tilfeller av myasthenia gravis, poliomyelitt eller flått-encefalitt.
Isolerte lesjoner i cervical plexus kan være forårsaket av traumer eller svulst på øvre cervical nivå.
8.3.5. Brachial plexus og dens nerver
Plexus brachialis (plexus brachialis) dannet fra de fremre grenene av C5 Th1 spinalnervene (fig. 8.3).
Spinalnervene, hvorfra plexus brachialis er dannet, forlater spinalkanalen gjennom den tilsvarende intervertebrale foramina, og passerer mellom fremre og bakre intertransversale muskler. De fremre grenene av spinalnervene, som forbinder med hverandre, dannes først 3 stammer (primære bunter) av plexus brachialis, som utgjør den supraklavikulære delen, som hver er forbundet ved hjelp av hvite forbindelsesgrener til de midtre eller nedre cervikale vegetative nodene.
1. Øvre stamme oppstår som et resultat av koblingen av de fremre grenene til C5 og C6 spinalnervene.
2. Middels stamme er en fortsettelse av den fremre grenen av spinalnerven C7.
3. Nedre stamme består av de fremre grenene av spinalnervene C8, Th1 og Th2.
Stammene til plexus brachialis går ned mellom de fremre og midtre skalamusklene over og bak den subclavian arterien og passerer inn i den subclaviske delen av plexus brachialis, som ligger i området til subclavia og aksillære fossae.
På subclavia-nivå hver av stammene (primære bunter) av plexus brachialis er delt inn i fremre og bakre grener, hvorfra det dannes 3 bunter (sekundære bunter), som utgjør den infraklavikulære delen av plexus brachialis og navngitt avhengig av deres plassering i forhold til aksillærarterien (a. axillaris), som de omgir.
1. Bakre bolle dannet ved sammensmelting av alle tre bakre grener av stammene til den supraklavikulære delen av plexus. Det starter fra ham aksillære og radiale nerver.
2. Sidebunt utgjør de sammenkoblede fremre grenene av øvre og delvis midtre stamme (C5 C6 I, C7). Fra denne gjengen stammer de muskulokutan nerve og del(ytre ben - C7) median nerve.
3. Medial bunt er en fortsettelse av den fremre grenen av den nedre primærbunten; fra det dannes ulnar nerve, kutane mediale nerver i skulder og underarm, og del av mediannerven(indre ben - C8), som kobles til det ytre benet (foran aksillærarterien), sammen danner de en enkelt stamme av mediannerven.
Nervene som dannes i plexus brachialis tilhører nervene i nakken, skulderbeltet og armen.
Nerver i nakken. Korte muskelgrener deltar i innerveringen av nakken (rr. musculares), innerverende dype muskler: intertransversale muskler (t. intertrasversarif); longus colli muskel (t. longus colli), vippe hodet i én retning, og når begge musklene trekker seg sammen, vipper det fremover; foran, midt og bak scalene muskler (t. scaleni anterior, medius, posterior), som, med et fast bryst, vipper cervikal ryggraden i deres retning, og med bilateral sammentrekning, vipper den fremover; hvis nakken er fiksert, hever scalene-musklene, kontraherende, 1. og 2. ribbein.
Nerver i skulderbeltet. Nervene i brachialbeltet begynner fra den supraclavikulære delen av brachialis plexus og er primært motoriske i funksjon.
1. Subclavian nerve (n. subclavius, C5-C6) innerverer subclaviamuskelen (dvs. subclavius), som, når den trekkes sammen, beveger kragebenet ned og medialt.
2. Fremre thoraxnerver (thoracales anteriores, C5-Th1) innervere pectoralis major og minor muskler (tp. pectorales major et minor). Sammentrekning av den første av dem forårsaker adduksjon og intern rotasjon av skulderen, sammentrekning av den andre forårsaker forskyvning av scapula fremover og nedover.
3. Suprascapular nerve (n. suprascapular, C5-C6) innerverer supraspinatus og infraspinatus muskler (t. supraspinatus et t. infraspinatus); den første bidrar
bortføring av skulderen, den andre - roterer den utover. De sensoriske grenene til denne nerven innerverer skulderleddet.
4. Subscapular nerver (subscapulars, C5-C7) innervere subscapularis-muskelen (t. subscapularis), internt roterende skulder, og teres major muskel (t. teres major), som roterer skulderen innover (pronasjon), tar den tilbake og fører den til kroppen.
5. Bakre thoraxnerver (nn, toracae posteriores): dorsal nerve av scapula (s. dorsalis scapulae) og lang thoraxnerve (n. thoracalis longus, C5-C7) innervere muskler, hvis sammentrekning sikrer mobilitet av scapula (t. levator scapulae, t. rhomboideus, m. serratus anterior). Den siste av dem bidrar til å heve armen over det horisontale nivået. Skader på de bakre thoraxnervene fører til skulderbladsasymmetri. Ved innflytting skulderledd bevinget scapula på den berørte siden er karakteristisk.
6. Thoracodorsal nerve (thoracodorsal nerve, C7-C8) innerverer latissimus dorsi-muskelen (t. latissimus dorsi), som bringer skulderen til kroppen, trekker den tilbake mot midtlinje og roterer innover.
Nerver i hånden. Armens nerver er dannet fra sekundære bunter av plexus brachialis. De aksillære og radiale nervene er dannet fra den bakre langsgående fascikelen, og den muskulokutane nerven og den ytre pedunkelen til mediannerven dannes fra den eksterne sekundære fascikelen; fra den sekundære indre bunten - ulnarnerven, det indre benet til mediannerven og de mediale kutane nervene i skulderen og underarmen.
1. Aksillærnerve (n. axillaris, C5-C7) - blandet; innerverer deltamuskelen (t. deltoideus), som, når den trekkes sammen, abducerer skulderen til et horisontalt nivå og trekker den bakover eller fremover, samt teres minor-muskelen (dvs. teres minor), utvendig rotering av skulderen.
Sensorisk gren av aksillærnerven - overlegen ekstern kutan nerve i skulderen (n. cutaneus brachii lateralis superior)- innerverer huden over deltamuskelen, samt huden på den ytre og delvis bakre overflaten av overarmen (fig. 8.4).
Når aksillærnerven er skadet, henger armen som en pisk, og det er umulig å bevege skulderen fremover eller bakover.
2. Radialnerve (n. radialis, C7 til delsC6, C8, Th1 ) - blandet; men hovedsakelig motorisk, innerverer hovedsakelig ekstensormusklene i underarmen - triceps brachii-muskelen (t. triceps brachii) og albuemuskel (dvs. apponens), ekstensorer av hånden og fingrene - lange og korte extensor carpi radialis (vol. extensor carpi radialis longus et brevis) og extensor digitorum (dvs. extensor digitorum), underarms vriststøtte (dvs. supinator), brachioradialis muskel (t. brachioradialis), deltar i fleksjon og pronasjon av underarmen, så vel som musklene til bortføreren tommel børster (t. abductor pollicis longus et brevis), extensor pollicis brevis og longus (t. extensor pollicis brevis et longus), ekstensorpekefinger (dvs. extensor indicis).
Sensoriske fibre i den radiale nerven utgjør den bakre kutane grenen av skulderen (n. cutaneus brachii posteriores), gir følsomhet til baksiden av skulderen; inferior lateral kutan nerve i skulderen (n. cutaneus brachii lateralis inferior), innervering av huden på den nedre ytre delen av skulderen, og den bakre kutane nerven på underarmen (n. cutaneus antebrachii posterior), bestemme følsomheten til den bakre overflaten av underarmen, så vel som den overfladiske grenen (ramus superficialis), deltar i innerveringen av håndryggen, samt den bakre overflaten av I, II og halvparten av III-fingrene (fig. 8.4, fig. 8.5).
Et karakteristisk tegn på skade på nerven radialis er en hengende hånd i pronert stilling (fig. 8.6). På grunn av parese eller lammelse av tilsvarende muskler er forlengelse av hånd, fingre og tommel, samt supinasjon av hånden med den utvidede underarmen umulig; den karporadiale periosteale refleksen reduseres eller fremkalles ikke. Ved høy skade på nerven radialis svekkes også forlengelsen av underarmen på grunn av lammelse av triceps brachii-muskelen, mens senerefleksen fra triceps brachii-muskelen ikke fremkalles.
Hvis du legger håndflatene dine ved siden av hverandre og deretter prøver å skille dem, så retter fingrene seg ikke på siden av lesjonen til den radiale nerven, og glir langs håndflaten til den friske hånden (fig. 8.7).
Den radiale nerven er svært sårbar; når det gjelder hyppigheten av traumatiske lesjoner, rangerer den først blant alle perifere nerver. Skader på nerven radialis oppstår spesielt ofte ved skulderbrudd. Ofte er årsaken til skade på nerven radialis også infeksjon eller rus, bl.a kronisk rus alkohol.
3. Musculocutaneus nerve (n. musculocutaneus, C5-C6) - blandet; motoriske fibre innerverer biceps brachii-muskelen (dvs. biceps brachii), bøyearm ved albueleddet og supinerende bøyd underarm, samt brachialismuskelen (t. brachialis) y involvert i fleksjon av underarmen og coracobrachialis-muskelen (dvs. coracobrachial^^ fremme fremre heving av skulderen.
Følsomme fibre i muskelnerven danner dens gren - den ytre hudnerven i underarmen (n. cutaneus antebrachii lateralis), gir følsomhet til huden på den radielle siden av underarmen opp til tommelens eminens.
Når den muskulokutane nerven er skadet, svekkes bøyningen av underarmen. Dette er spesielt tydelig når underarmen er supinert, siden fleksjon av den pronerte underarmen er mulig på grunn av brachioradialis-muskelen innervert av nerven radial. (t. brachioradialis). Karakteristisk er også tap av senerefleksen fra biceps brachii-muskelen, som hever skulderen anteriort. Føleforstyrrelser kan påvises på utsiden av underarmen (fig. 8.4).
4. Mediannerve (n. medianus ) - blandet; dannet fra en del av fibrene i den mediale og laterale bunten av plexus brachialis. På nivå med skulderen gir ikke mediannerven grener. Muskuløse grener som strekker seg fra den til underarmen og hånden (rami musculares) innervere pronator teres (dvs. pronator teres), pronerer underarmen og fremmer bøyningen. Flexor carpi radialis (t. flexor carpi radialis) sammen med fleksjon av håndleddet, abducerer den hånden til den radielle siden og deltar i fleksjon av underarmen. Palmaris longus muskel (t. palmaris longus) strekker palmar aponeurosis og deltar i fleksjon av hånd og underarm. Flexor digitorum superficialis (t. digitorum superficialis) bøyer de midterste phalanges av II-V-fingrene, deltar i fleksjon av hånden. I den øvre tredjedelen av underarmen går palmargrenen av medianusnerven fra mediannerven (ramus palmaris n. mediant). Den passerer foran den interosseous septum mellom flexor pollicis longus og flexor digitorum profundus muskler og innerverer flexor pollicis longus muskelen. (dvs. flexor pollicis longus), bøying av neglefalanxen i tommelen; del av deep flexor digitorum bøying av neglen og midtre falanger av II-III fingrene og hånden; pronator quadratus (dvs. pronator quadratus), pronerer underarmen og hånden.
På nivå med håndleddet deler medianusnerven seg i 3 vanlige palmar digitale nerver (s. digitaks palmares communes) og de egne palmar digitale nervene som oppstår fra dem (s. digitaks palmares proprii). De innerverer abductor pollicis brevis-muskelen (dvs. abductor pollicis brevis), muskel som motsetter tommelen (dvs. opponens politis), flexor pollicis brevis (t. flexor pollicis brevis) og I-11 lumbrical muskler (mm. lumbricales).
Sensoriske fibre i medianusnerven innerverer huden i området håndleddsledd(den fremre overflate), eminensen av tommelen (thenar), I, I, III-fingrene og den radielle siden av IV-fingeren, samt dorsaloverflaten til midt- og distale falanger II og III fingre (fig. 8.5).
Skader på medianusnerven er preget av et brudd på tommelens evne til å motsette seg resten, mens musklene av eminensen til tommelen atrofierer over tid. Tommelen havner i slike tilfeller i samme plan som resten. Som et resultat får håndflaten den typiske formen til mediannervelesjonen, kjent som "apehånden" (fig. 8.8a). Hvis medianusnerven er påvirket på nivå med skulderen, oppstår en lidelse i alle funksjoner avhengig av tilstanden.
For å identifisere svekkede funksjoner av medianusnerven, kan følgende tester utføres: a) når man prøver å knytte hånden inn i en knyttneve, forblir fingrene I, II og delvis III utstrakte (fig. 8.86); hvis håndflaten presses til bordet, er skrapebevegelsen med neglen på pekefingeren ikke mulig; c) for å holde en papirstrimmel mellom tommelen og pekefingeren, på grunn av manglende evne til å bøye tommelen, bringer pasienten den rettede tommelen til pekefingeren - tommeltest.
På grunn av det faktum at mediannerven inneholder et stort antall autonome fibre, når den er skadet, er trofiske lidelser vanligvis uttalt og oftere enn når noen annen nerve er skadet, utvikles kausalgi, manifestert i form av en skarp, brennende, diffus smerte.
5. Ulnar nerve (n. ulnaris, C8-Th1) - blandet; den begynner i aksillær fossa fra den mediale bunten av brachial plexus, går ned parallelt med aksillæren og deretter brachialis arterien og går til den indre kondylen humerus og i nivå med den distale delen av skulderen går den langs ulnarnervens spor (sulcus nervi ulnaris). I den øvre tredjedelen av underarmen går grener fra ulnarnerven til følgende muskler: flexor carpi ulnaris (t. flexor carpi ulnaris), bøye- og adduktorhåndledd; medial del av deep flexor digitorum (dvs. flexor digitorum profundus), bøying av neglefalanxen til IV- og V-fingrene. I den midtre tredjedelen av underarmen går den kutane palmargrenen fra ulnarnerven (ramus cutaneus palmaris), innervering av huden på den mediale siden av håndflaten i området med lillefingerens eminens (hypotenar).
Ved grensen mellom midtre og nedre tredjedel av underarmen er håndens dorsalgren atskilt fra ulnarnerven (ramus dorsalis manus) og palmar gren av hånden (ramus volaris manus). Den første av disse grenene er følsomme; den strekker seg til baksiden av hånden, hvor den forgrener seg inn i fingrenes dorsale nerver (s. digitales dorsales), som ender i huden på ryggoverflaten til V- og IV-fingrene og ulnarsiden av III-fingeren, mens nerven til V-fingeren når sin neglefalanx, og resten når bare de midterste falanger. Den andre grenen er blandet; dens motoriske del er rettet mot håndflatens overflate og på nivået av pisiform beinet er delt inn i overfladiske og dype grener. Den overfladiske grenen innerverer palmaris brevis muskel, som trekker huden til palmar aponeurosis; den er videre delt inn i vanlige og riktige palmar digitale nerver (s. digitales pa/mares communis et proprii). Den vanlige digitale nerven innerverer håndflaten til den fjerde fingeren og den mediale siden av dens midtre og terminale falanger, samt baksiden neglefalanx av den femte finger. Den dype grenen trenger dypt inn i håndflaten, går til den radielle siden av hånden og innerverer følgende muskler: adductor magnus-muskelen (dvs. adductor policy), adduktor V finger (dvs. bortfører digiti minim f), flexor hovedfalanks av femte finger, muskel motstående femte finger (dvs. opponens digiti minimi) - hun fører lillefingeren til håndens midtlinje og motsetter seg den; dypt hode av flexor pollicis brevis (t. flexor pollicis brevis); lumbriske muskler (tt. lumbricales), muskler som bøyer hoveddelen og forlenger mellom- og neglefalangene til II- og IV-fingrene; palmar og dorsal interosseous muskler (vol. interossei palmales et dorsales), bøye hovedfalangene og samtidig forlenge de andre falangene til II-V-fingrene, samt å abdusere II- og IV-fingrene fra langfingeren (III) og føre II-, IV- og V-fingrene til midten.
Følsomme fibre i ulnarnerven innerverer huden på ulnarkanten av hånden, rygg på femte og delvis fjerde finger og håndflaten på femte, fjerde og delvis tredje finger (fig. 8.4, 8.5).
I tilfeller av skade på ulnarnerven, på grunn av utvikling av atrofi av de interosseøse musklene, samt hyperekstensjon av hoved- og fleksjon av de gjenværende phalanges av fingrene, dannes en kloformet hånd som minner om en fuglepote (fig. 8.9a).
For å identifisere tegn på skade på ulnarnerven kan følgende tester utføres: a) når man prøver å knytte hånden inn i en knyttneve, er fingrene V, IV og delvis III ikke bøyd nok (fig. 8.96); b) skrapebevegelser med neglen til lillefingeren med håndflaten presset tett mot bordet er ikke vellykket; c) hvis håndflaten ligger på bordet, mislykkes det å spre og bringe fingrene sammen; d) pasienten kan ikke holde en papirremse mellom pekefingeren og rettet tommel. For å holde den, må pasienten bøye den terminale falanxen i tommelen skarpt (fig. 8.10).
6. Kutan indre nerve i skulderen (n. cutaneus brachii medialis, C8-Th1 - sensitiv, stammer fra den mediale bunten av plexus brachialis, på nivå med aksillær fossa har forbindelser med de ytre kutane grenene (rr. cutani laterales) II og III thorax nerver (s. thoracales) og innerverer huden på den mediale overflaten av skulderen til albueleddet (fig. 8.4).
I høyre håndå trykke på en papirstrimmel er bare mulig med en rettet tommel på grunn av dens adduktormuskel, innervert av ulnarnerven (et tegn på skade på mediannerven). Til venstre utføres pressing av papirstrimmelen på grunn av den lange muskelbøyeren i tommelen innervert av medianusnerven (et tegn på skade på ulnarnerven).
7. Kutan indre nerve i underarmen (n. cutaneus antebrachii medialis, C8-7h2 ) - sensitiv, stammer fra den mediale bunten av plexus brachialis, ligger i aksillær fossa ved siden av ulnarnerven, går ned langs skulderen i det mediale sporet til bicepsmuskelen, innerverer huden på den indre overflaten av underarmen (fig. 8.4).
Plexus brachialis lesjonssyndromer. Sammen med isolert skade på individuelle nerver som kommer fra plexus brachialis, er skade på selve plexus mulig. Plexus skade kalles plexopati.
De etiologiske faktorene for skade på plexus brachialis er skuddsår i de supra- og subclaviane områdene, brudd i kragebenet, første ribben, periostitt i det første ribben, dislokasjon av humerus. Noen ganger påvirkes plexus på grunn av overstrekk, når armen trekkes raskt og sterkt tilbake. Skade på plexus er også mulig i en posisjon hvor hodet dreies i motsatt retning og hånden er plassert bak hodet. Brachial plexopati kan observeres hos nyfødte på grunn av traumatisk skade under komplisert fødsel. Skader på plexus brachialis kan også være forårsaket av å bære tunge vekter på skuldrene eller på ryggen, spesielt ved generell rus med alkohol, bly osv. Kompresjon av plexus kan være forårsaket av en aneurisme i arterien subclavia, ytterligere cervikale ribben. , hematomer, abscesser og svulster i supra- og subclavia-regionen.
Total brachial pleksopati fører til slapp lammelse av alle muskler i skulderbeltet og armen, mens bare evnen til å "heve skulderbeltet" kan bevares på grunn av den bevarte funksjonen til trapezius-muskelen, innervert av den accessoriske kranialnerven og de bakre grenene av cervical og thorax nerver.
I samsvar med anatomisk struktur Plexus brachialis er forskjellig i syndromer av skade på stammene (primære bunter) og bunter (sekundære bunter).
Syndromer av skade på stammene (primære bunter) av plexus brachialis oppstår når den supraclavikulære delen er skadet, og syndromer av skade på øvre, midtre og nedre stamme kan skilles.
JEG.Superior brachial plexus syndrom (den såkalte øvre Erb-Duchenne brachial plexopati oppstår når det er skade (vanligvis traumatisk) på de fremre grenene av V og VI cervical spinal nerver eller den delen av plexus som disse nervene kobles til, og danner den overordnede stammen etter å ha passert mellom scalene musklene. Dette stedet ligger 2-4 cm over kragebeinet, omtrent en fingers bredde bak sternocleidomastoidmuskelen og kalles Erbs supraklavikulære punkt.
Øvre brachial Erb-Duchenne plexopati er karakterisert ved en kombinasjon av tegn på skade på nerve aksillær, lang nerve thoracic, fremre thorax nerve, subscapular nerve, dorsal scapular nerve, muskulokutan og en del av nerve radial. Karakterisert ved lammelse av musklene i skulderbeltet og proksimale deler av armen (deltoid, biceps, brachialis, brachioradialis og supinator muskler), skulderabduksjon, fleksjon og supinasjon av underarmen er svekket. Som et resultat henger armen som en pisk, addukteres og proneres, pasienten kan ikke løfte armen eller føre hånden til munnen. Hvis du passivt supinerer armen, vil den umiddelbart snu innover igjen. Refleksen fra bicepsmuskelen og håndleddsrefleksen (carporadial) fremkalles ikke, og hypalgesi av radikulær type forekommer vanligvis på yttersiden av skulder og underarm i dermatomsonen C v -C VI. Palpasjon avslører smerte i området av Erbs supraklavikulære punkt. Noen uker etter at plexus er skadet, oppstår økende sløsing av de lammede musklene.
Erb-Duchenne brachial plexopati oppstår oftest på grunn av skader, det er mulig, spesielt når du faller på en utstrakt arm, kan det være en konsekvens av kompresjon av plexus under et langt opphold med armene plassert under hodet. Noen ganger vises det hos nyfødte under patologiske fødsler.
2. Mellomstamme plexus brachialis syndrom oppstår når den fremre grenen av VII cervical spinal nerve er skadet. I dette tilfellet er brudd på forlengelsen av skulderen, hånden og fingrene karakteristiske. Triceps brachii-muskelen, extensor pollicis-muskelen og abductor pollicis longus-muskelen er imidlertid ikke fullstendig påvirket, siden sammen med fibrene i VII cervical spinal nerve, fibre som kom inn i plexus langs de fremre grenene til V og VI cervical spinal nerver deltar også i deres innervering. Denne omstendigheten er et viktig tegn når du utfører differensialdiagnose syndrom av skade på midtstammen av plexus brachialis og selektiv skade på nerven radialis. Refleksen fra tricepssenen og den radiokarpale (carporadiale) refleksen fremkalles ikke. Føleforstyrrelser er begrenset til en smal stripe av hypalgesi på dorsum av underarmen og den radielle delen av dorsum av hånden.
3. Syndrom i den nedre stammen av plexus brachialis (inferior brachial plexopati Dejerine-Klumpke) oppstår når nervefibrene som kommer inn i plexus langs VIII cervical og I thoracic spinal nerver er skadet, med karakteristiske tegn på skade på ulnar nerve og kutane indre nerver i skulder og underarm, samt del av medianusnerven (den indre benet). I denne forbindelse, med Dejerine-Klumke lammelse, oppstår lammelse eller parese av musklene hovedsakelig i den distale delen av armen. Den ulnare delen av underarmen og hånden lider hovedsakelig, hvor sensoriske forstyrrelser og vasomotoriske forstyrrelser oppdages. Ekstensjon og abduksjon av tommelen er umulig eller vanskelig på grunn av parese av den korte extensor pollicis og abductor pollicis-muskelen, innervert av radialnerven, siden impulsene som går til disse musklene passerer gjennom fibrene som er en del av VIII cervical og I. thorax spinalnerver og den nedre stammen av plexus brachialis. Følelsen i armen er svekket på den mediale siden av skulderen, underarmen og hånden. Hvis, samtidig med skaden på plexus brachialis, også de hvite forbindelsesgrenene som går til stjerneganglion påvirkes (ganglion stellatum), At mulige manifestasjoner av Horners syndrom(innsnevring av pupillen, palpebral fissur og mild enoftalmos. I motsetning til kombinert lammelse av median- og ulnarervene, er funksjonen til musklene som innerveres av det ytre benet av medianusnerven bevart i syndromet i den nedre stammen av brachialis plexus.
Dejerine-Klumkes parese oppstår oftest pga traumatisk skade plexus brachialis, men kan også være en konsekvens av kompresjon av et cervikal ribbein eller en Pancoast-svulst.
Syndromer av skade på buntene (sekundære bunter) av plexus brachialis oppstår fra patologiske prosesser og skader i subclavia-regionen og er igjen delt inn i laterale, mediale og posteriore buntsyndromer. Disse syndromene tilsvarer praktisk talt det kliniske bildet av kombinerte lesjoner av perifere nerver dannet fra de tilsvarende bunter av brachial plexus. Det laterale fascikelsyndromet er manifestert ved dysfunksjon av muskulokutan nerve og øvre peduncle av median nerve, posterior fascicle syndrom er preget av dysfunksjon av aksillære og radiale nerver, og medial fascicle syndrom er uttrykt ved dysfunksjon av ulnar nerve, den mediale pedunkelen til mediannerven, de mediale kutane nervene i skulderen og underarmene. Når to eller tre (alle) bunter av plexus brachialis påvirkes, skjer en tilsvarende summering kliniske tegn, karakteristisk for syndromer der individuelle bunter av det påvirkes.
8.3.6. Thorax nerver
Thorax nerver (s. thoracalis) Det er vanlig å kalle spinalnervene på thoraxnivået. Som andre spinalnerver er thoraxnervene delt inn i bakre og fremre grener. Bakre greiner (rami posteriores) bøy rundt leddprosessene i ryggvirvlene og er rettet mellom de tverrgående prosessene til ryggen, hvor de igjen er delt inn i indre og laterale grener, noe som gir innervering til paravertebralt vev, spesielt lang ryggmuskel (t. longissimus dorsi), semispinalis muskel (t. semispinalis), sakral spinal muskel (t. sacrospinal), og multifidus, roterende, interspinous Og intertransversale muskler. Alle disse lange og korte musklene i ryggen støtter overkroppen i oppreist stilling, utvider eller bøyer ryggraden, og når de trekker seg sammen på den ene siden, bøyer eller roterer ryggraden i den retningen.
En del av fibrene i de fremre grenene til den første og andre thorax spinalnerven deltar i dannelsen av plexus brachialis, en del av den fremre grenen av XII thoracic spinal nerve er en del av lumbal plexus. Deler som ikke er involvert i dannelsen av plexus (Th1-Th2 og Th12) og de fremre grenene av thorax spinalnervene (Th3-Th11 |) dannes interkostale nerver (pp. interkostale). De seks øvre interkostale nervene passerer til kanten av brystbenet og ender som de fremre kutane thoracale grenene; De seks nedre interkostale nervene passerer bak hjørnene av kystbruskene inn i tykkelsen av magemusklene og befinner seg der først mellom de tverrgående og indre skråmusklene, nærmer seg rectus abdominis-muskelen og ender som kutane fremre abdominalnerver.
De interkostale nervene er blandet og spiller en viktig rolle i innerveringen av musklene i brystet og magen som er involvert i pustehandlingen.
På irritasjon av interkostale nerver(i en patologisk prosess) det er en beltesmerter,øker med pustebevegelser, spesielt når du hoster, nyser. Smerter ved palpasjon av visse interkostale mellomrom er vanlig, smertepunkter er mulige: bakre - i paravertebralregionen, lateral - langs aksillærlinjen og fremre - langs linjen for forbindelsen til brystbenet med kystbruskene; en reduksjon i amplituden til respirasjonsbevegelser er mulig. Skader på de nedre interkostale nervene forårsaker parese av musklene i bukveggen, ledsaget av tap av tilsvarende bukreflekser, hvis buer passerer gjennom VII-XII-segmentene i ryggmargen, spesielt med utånding, hosting og nysing vanskelig. Vansker med vannlating og avføring er vanlig. I tillegg blir lordosen av korsryggen overdreven når bekkenet beveger seg fremover; når han går, lener han seg tilbake, en andes gang vises.
Følsomhet når thoraxnervene er skadet kan bli svekket i brystet, magen, armhulene og på den indre overflaten av skulderen på grunn av lesjonen n. intercostobrachialis.
Skader på thoraxnervene kan være en konsekvens av spinal patologi, ganglioneuropati i herpes zoster, ribbeinsbrudd, inflammatorisk og onkologiske sykdommer organer i brystet, med intravertebrale svulster, spesielt neuromer.
De lumbale spinalrøttene går fra de tilsvarende segmentene av ryggmargen på nivå med X-XII thoracic vertebrae og går ned til intervertebral foramina med samme navn, som hver er plassert under ryggvirvelen med samme navn. Her dannes de tilsvarende spinalnervene fra fremre og bakre røtter. Etter å ha passert gjennom den intervertebrale foramina, er de delt inn i grener. De bakre og fremre grenene av spinalnervene, som på andre nivåer av ryggraden, er blandet i sammensetning.
De bakre grenene til lumbale spinalnerver er delt inn i mediale og laterale grener. De mediale grenene innerverer de nedre delene av de dype ryggmusklene og gir hudfølsomhet i den paravertebrale sonen i korsryggen. Sidegrenene innerverer lumbale intertransversale og multifidusmusklene. De overlegne glutealnervene oppstår fra de tre overordnede laterale rami (s. sipp "piece superiors), løper gjennom hoftekammen til huden i øvre halvdel av seteregionen, dvs. til huden over gluteus maximus og medius muskler opp til større trochanter hofter.
8.3.7. Lumbal plexus og dens nerver
De fremre grenene av de lumbale spinalnervene deltar i dannelsen av lumbal plexus (plexus lumbalis). Dette plexus (fig. 8.11) består av løkker dannet av de fremre grenene til L1-L3 og delvis Th12 og L4 spinalnerver. Lumbalplexus er plassert foran de tverrgående prosessene til lumbalvirvlene på den fremre overflaten av quadratus lumborum-muskelen mellom buntene til psoas major-muskelen. Den lumbale plexus har mange forbindelser med den underliggende sakral plexus. Derfor kombineres de ofte under navnet lumbosakral plexus. De fleste av de perifere nervene som kommer ut fra lumbal plexus er blandet i sammensetning. Det er imidlertid også muskelgrener (rami musculares), innerverer spesielt de indre musklene i bekkenet: iliopsoas-muskelen (t. iliopsoas) og psoas minor muskel (dvs. psoas minor), hoftebøyere hofteleddet, samt quadratus lumborum-muskelen, som roterer låret utover.
Iliohypogastrisk nerve (n. iliohypogastricus, Th12~L1 ) går skrått ned parallelt med XII intercostal nerve, penetrerer den tverrgående magemuskelen, passerer mellom den og indre skrå magemuskel. På nivået av inguinal (pupart) ligament, passerer nerven gjennom den indre skrå muskelen i magen og er plassert mellom den og aponeurosen til den ytre skrå muskelen. Underveis går grener fra den iliohypogastriske nerven til musklene i nedre del av magen og den ytre kutane grenen, som skiller seg i området til den midtre delen av hoftekammen, gjennomborer de skrå musklene i magen og innerverer området av huden over gluteus medius og muskelen som spenner fascien på låret. I tillegg oppstår en fremre kutan gren fra den iliohypogastriske nerven, som gjennomborer den fremre veggen av lyskekanalen og innerverer huden over og medial til den ytre åpningen av lyskekanalen.
Ilioinguinal nerve (n. Uioingui-nalis, L1) går parallelt med og under den iliohypogastriske nerve, gjennomborer den transversale abdominismuskelen og går videre mellom denne og den indre skrå magemuskelen, passerer over Pupart-ligamentet og går ut under huden gjennom den ytre lyskeringen, så ligger den medialt og foran sædstreng og er delt inn i terminale sensoriske grener.
Langs banen til ilioinguinalnerven går muskelgrener fra den til de ytre og indre skråmusklene i magen og den tverrgående magemuskelen, kutane grener gir følsomhet i lyskeområdet og i den øvre delen av den indre overflaten av låret, samt fremre scrotale grener som innerverer huden i kjønnsområdet , roten av penis og den fremre delen av pungen (hos kvinner - huden på labia majora) og den øvre delen av den mediale delen av låret.
Genitofemoral nerve (n. genitofemoral er, L1~L3) passerer mellom de tverrgående prosessene i lumbale vertebrae og psoas major muskelen. Den passerer deretter ned gjennom tykkelsen av denne muskelen og vises på dens fremre overflate på nivå med L3-virvelen. Her er han delt inn i lår- og kjønnsgrener.
Femoral gren passerer nedover lateralt fra lårårene under ligamentet til Pou-Part, hvor det forgrener seg: en del av grenene går gjennom foramen ovale, den andre delen er lateral fra den; den siste gruppen av grener er fordelt i huden under lyskefolden langs den fremre overflaten av låret (fig. 8.12).
Seksuell gren går ned langs den indre kanten av psoas major-muskelen, penetrerer lyskekanalen gjennom den bakvegg, nærmer seg den bakre overflaten av sædstrengen (hos kvinner - til det runde livmorbåndet) og når pungen (labia majora). På sin vei gir denne nerven grener til t. cremaster og kutane grener.
|
|
Ris. 8.12. Innervering av huden på bakre (a) og fremre (b) overflate av benet. 1 - overlegen gluteal nerve; 2 - bakre sakrale nerver; 3 - midtre gluteal nerve; 4 - bakre kutan nerve av låret; 5 - ekstern kutan nerve av låret; 6 - obturator nerve; 7 - ekstern kutan sural nerve (gren av peroneal nerve); 8 - nervus saphenus (gren av lårnerven); 9 - intern kutan suralnerve (gren av tibialnerven); 10 - calcaneal gren av tibialnerven; 11 - eksterne plantarnerver (grener av tibialnerven); 12 - indre plantarnerver; 13 - sural nerve (gren av tibiale og peroneale nerver); 14 - dyp peroneal nerve; 15 - overfladisk peroneal nerve; 16 - ekstern kutan nerve av låret; 17 - inguinal nerve; 18 - genital femoral nerve. |
Når den genitofemorale nerven er skadet, forsvinner den kutane cremasteriske refleksen. Sensitive nervetråder innerverer huden i lyskeområdet og den øvre delen av innsiden av låret.
Obturatornerve (n. obturatorius, L2 -L4) innerverer pectineus-muskelen (t. pectineus), involvert i adduksjon og fleksjon av hoften, adductor magnus-muskelen (dvs. adductor longus), som bøyer låret og roterer det utover; og adductor brevis muskel (dvs. adductor brevis), adductor av låret og involvert i fleksjon av det, samt adductor magnus muskel (dvs. adductorius magnus), som addukterer låret og er involvert i forlengelsen av det, den ytre fremre muskelen (n. obturatorius externus), sammentrekning som fører til utadrotasjon av låret, samt gracilis-muskelen (t. gracilis), adduktere låret, bøye tibia og samtidig rotere det innover. Sensoriske fibre i obturatornerven (rr. cutanei n. obturatorii) innerver huden på den nedre delen av innsiden av låret. Når obturatornerven er skadet, svekkes hofteadduksjon og i mindre grad hofteabduksjon og rotasjon. Når du går, kan noe overflødig hofteabduksjon bli registrert. Det er vanskelig for en pasient som sitter på en stol å legge seg vondt bein til en sunn en.
ekstern kutan nerve av låret (n. cutaneus femoris lateralis, L2 - L3 / ) passerer under Poupart-ligamentet og 3-5 cm under deler det seg i grener som innerverer huden på den ytre overflaten av låret. Isolert skade på den ytre kutane nerven av låret forekommer ganske ofte og fører til utvikling av Roths sykdom, som har en annen etiologi (vanligvis kompresjon av nerven) og manifesteres av parestesi og hypalgesi med elementer av hyperpati på den fremre ytre overflaten av låret.
Femoral nerve (n. femora lis, L2-L4) - mest stor nerve lumbal plexus. Den innerverer quadriceps femoris-muskelen (m. quadriceps femoris), som inkluderer rectus-muskelen, samt laterale, intermediære og mediale vastus-muskler. Quadriceps femoris-muskelen er først og fremst en kraftig ekstensor av underbenet kneledd. I tillegg innerverer lårnerven sartoriusmuskelen (t. sartorius), være med på å bøye benet i hofte- og kneledd og rotere låret utover.
Fremre kutane nerver (rr. cutanei anteriores) Og saphenus nerve (s. saphenus), som den terminale grenen av femoralnerven, som går til underbenet, gir den innervering til huden på den fremre indre overflaten av låret og underbenet og den mediale siden av foten til stortåen.
Hvis lårnerven under Poupart-ligamentet er skadet, leggforlengelsen er svekket, knerefleksen avtar eller forsvinner, og det oppstår en sensitivitetsforstyrrelse i området som innerveres av saphenus. Hvis femoralnerven er skadet over Pupart-ligamentet, er samtidig følsomheten på den fremre indre overflaten av låret svekket og evnen til aktivt å bøye den er vanskelig. Det er vanskelig for en pasient som ligger på rygg med rettede ben å sitte opp uten hjelp av hendene, og med bilaterale skader på lårnervene blir dette umulig.
Skader på lårnerven gjør det svært vanskelig å gå, løpe og spesielt gå i trapper. Når han går på jevnt underlag, prøver pasienten å ikke bøye benet i kneleddet. Ved gange kastes pasientens ben, bøyd i kneleddet, fremover og samtidig treffer hælen gulvet.
Når lårnerven er skadet på grunn av redusert tonus og deretter hypotrofi av quadriceps-muskelen, flater den fremre overflaten av låret ut og en depresjon vises over patella, som avsløres når man undersøker pasienten som ligger på ryggen. (Flatau-Sterling symptom).
Hvis det er en lesjon av femoralnerven, er det mulig hos en stående pasient, når han overfører tyngdepunktet og bare stoler på det utvidede såre benet, fri passiv forskyvning av patella til sidene (symptom på en dinglende patella, Fromans symptom).
Hvis lårnerven er irritert, kan det oppstå smerter og ømhet i området av leddbåndet og på forsiden av låret. I slike tilfeller er symptomene til Wasserman, Matskevich, relatert til symptomene på spenning, og Seletsky-fenomenet positive.
Wassermans tegn sjekkes med pasienten liggende på magen. Undersøkeren bestreber seg på å forlenge benet ved hofteleddet så mye som mulig, samtidig som det fester bekkenet ved sengekanten. Ved irritasjon av femoralnerven opplever pasienten smerte i lyskeområdet, som stråler langs den fremre overflaten av låret.
Matskevichs symptom forårsakes i samme posisjon som pasienten ved å bøye underbenet kraftig og bringe det nærmere låret. Som et resultat opplever pasienten de samme reaksjonene som ved kontroll av Wassermans symptom. Den beskyttende reaksjonen som oppstår når disse spenningssymptomene er forårsaket - heving av bekkenet - er kjent som Seletsky-fenomenet.
8.3.8. Sacral plexus og dens nerver
De sakrale ryggmargsnervene oppstår fra de sakrale segmentene av ryggmargen på nivå med kroppen til den første lumbale vertebra og synker ned i den sakrale kanalen, på det nivået som de sakrale ryggmargsnervene dannes i området av intervertebrale foramina i korsbenet på grunn av fusjonen av fremre og bakre spinalrøtter. Disse nervene er delt inn i fremre og bakre grener, og forlater sakralkanalen gjennom den intervertebrale foramina av korsbenet, med de fremre grenene ut på bekkenoverflaten av korsbekkenet (inn i bekkenhulen), og de bakre grenene på dens dorsaloverflate. Grenene til den femte sakrale spinalnerven går ut av sakralkanalen gjennom sakralfissuren (hiatus sacralis).
De bakre grenene er på sin side delt inn i indre og ytre. De indre grenene innerverer de nedre segmentene av de dype musklene i ryggen og ender med kutane grener i korsbenet, nærmere midtlinjen. De ytre grenene til I-III sakrale spinalnerver er rettet nedover og kalles de midtre kutane nervene i baken (s. clunium medii), innerverer huden i de midtre delene av glutealregionen.
De fremre grenene av sakralnervene, som dukker opp gjennom den fremre sakrale foramina på bekkenoverflaten av sakralbenet, danner sakral plexus.
Sakral plexus (plexus sacralis) består av løkker dannet av de fremre grenene til lumbale og sakrale spinalnerver (L5-S2 og delvis L4 og S3). Sakral plexus, som har mange forbindelser med lumbal plexus, ligger foran korsbenet, på fremre overflate av piriformis og delvis halebensmuskler på sidene av endetarmen og går ned til det større isjiashakket (incisure ischiadica major), gjennom hvilke perifere nerver dannet i sakral plexus forlater bekkenhulen.
De muskulære grenene til sakral plexus innerverer følgende muskler: a) piriformis muskel (t. piriformis), som er plassert mellom den fremre overflaten av korsbenet og den indre overflaten av den større trochanter av lårbenet. Krysser de større isjias foramen, deler denne muskelen den i supra- og infrapiriforme deler, gjennom hvilke kar og nerver passerer; b) intern obturatormuskel (dvs. obturatorius internus), ligger inne i bekkenet; c) øvre og ytre muskler til tvillingene (t. gemelles superior et inferior)"., G) quadratus femoris muskel. Alle disse musklene roterer hoften eksternt. For å bestemme deres styrke kan utføres følgende tester: 1) pasienten, liggende på magen med underbenet bøyd i rett vinkel, blir bedt om å bevege underbenet innover, mens undersøkeren motstår denne bevegelsen; 2) pasienten som ligger på ryggen blir bedt om å rotere bena utover, mens undersøkeren motstår denne bevegelsen.
Superior gluteal nerve (n. gluteus superior, L4-S1) - motor, det innerverer gluteus medius og minimus muskler(mm. glutei medius et minimus), tensor fascia lata(m. tensor fasciae latae), hvis sammentrekning fører til hofteabduksjon. Skade på nerven forårsaker problemer med hofteabduksjon, fleksjon og indre rotasjon. Med bilateral skade på den øvre glutealnerven blir pasientens gangart som en ands - pasienten ser ut til å vrale fra den ene foten til den andre når han går.
Nedre glutealnerve (s. gluteus inferior, L5-S2 ) er motorisk, innerverer gluteus maximus muskel (dvs. gluteus maximus), forlenge hoften, og med en fast hofte, vippe bekkenet bakover. Hvis den nedre glutealnerven er skadet, er hofteekstensjon vanskelig. Hvis en stående pasient bøyer seg, er det vanskelig for ham å rette ut overkroppen. Bekkenet hos slike pasienter er fiksert vippet fremover, som et resultat av at kompensert lordose utvikler seg i korsryggen. Pasienter synes det er vanskelig å gå i trapper, hoppe eller reise seg fra en stol.
Bakre kutan nerve på låret (p, cutaneus femoris posterior, S1-S3) - følsom. Går ut gjennom infrapiriforme foramen bak isjiasnerven, som den har anastomoser med. Neste det passerer mellom ischial tuberosity og stort spyd, går ned og innerverer huden på baksiden av låret, inkludert popliteal fossa. De nedre kutane nervene i baken (ll.) går fra den bakre kutane nerven på låret. clinium inferiores), perineale nerver (rr. perineales), som gir følsomhet til de tilsvarende hudområdene.
Isjiasnerven(s. ischiadicus, L4-S3 / ) - blandet; den største av de perifere nervene. Dens motoriske del innerverer de fleste av leggens muskler, spesielt alle musklene i underbenet og foten. Allerede før den går ut av låret avgir isjiasnerven motoriske grener til biceps femoris muskel (biceps femoris), semitendinosus muskel (semitendinosus) Og semimembranosus muskel (t. semimembranosus), bøye underbenet i kneleddet og rotere det innover. I tillegg innerverer isjiasnerven adductor magnus muskel (dvs. adductor magnus), som bøyer underbenet og roterer det utover.
Etter å ha nådd lårets nivå, passerer isjiasnerven langs baksiden og når den nærmer seg popliteal fossa, deler den seg i to grener - tibiale og peroneale nerver.
Tibial nerve (n. tibialis, L4-S3) er en direkte fortsettelse av isjiasnerven. Den renner ned i midten av popliteal fossa langs baksiden av leggen til den indre ankelen. Motoriske grener av tibialnerven innerver triceps surae-muskelen(/JEG. triceps surae), som består av soleusmuskelen (dvs. soleus) Og leggmuskel. Triceps surae-muskelen bøyer underbenet i kneleddet og foten ved ankelen. I tillegg innerverer tibialisnerven popliteus muskel (dvs. popliteus), involvert i å bøye tibia i kneleddet og rotere det innover; bakre tibial muskel (t. tibialis posterior), adduksjon og heving av den indre kanten av foten; flexor digitorum longus (flexor digitorum longus), bøye neglefalangene til II-V-fingrene; flexor pollicis longus(m. flexor hallucis longus), hvis sammentrekning forårsaker fleksjon av den første tåen.
På nivået av popliteal fossa avviker den fra tibialnerven medial kutan nerve på benet (n. cutaneus surae medialis), hvis grener innerverer huden på den bakre overflaten av benet (fig. 8.12). I den nedre tredjedelen av benet anastomoserer denne hudnerven med grenen til den laterale kutanerven av benet, som kommer fra peronealnerven, og kalles da sural nerve (s. suralis) går ned langs sidekanten av calcaneal (Acilles) senen, vikler seg rundt baksiden av den ytre ankelen. Her avviker den fra suralnerven laterale calcaneale grener (rr. calcanei laterales), innervering av huden på den laterale delen av hælen. Deretter går suralnerven frem til den laterale overflaten av foten kalt lateral dorsal kutan nerve (n. cutaneus dorsalis lateralis) og innerverer huden på den dorsolaterale overflaten av foten og lilletåen.
Litt over nivået til den mediale malleolus strekker de seg fra tibialnerven mediale calcaneal grener (rr. rami calcanei formidler).
Etter å ha gått ned til ankelleddet, tibial nerve går i bakkant av den indre ankelen over på sålen. På innsiden han calcaneus delt på siste grener: mediale og laterale plantarnerver.
Medial plantarnerve (n. plantaris medialis ) passerer under abductor pollicis-muskelen, og går deretter fremover og deler seg i muskulære og kutane grener. De muskulære grenene til den mediale plantarnerven innerverer den korte flexoren til fingrene (m. flexor digitorum brevis), som bøyer de midterste phalanges av II-V-fingrene; flexor pollicis brevis (t. flexor hallucis brevis), involvert i å sikre fleksjon av tommelen; abductor pollicis muskel (dvs. adductor hallucis), involvert i fleksjon av tommelen og sikre abduksjonen. I tillegg oppstår de egne digitale plantarnervene fra den mediale plantarnerven. innerverer huden på den mediale og plantar overflaten av stortåen, samt de vanlige plantar digitale nervene (s. digitales plantares communis), innervering av huden til de tre første interdigitale mellomrommene og plantaroverflaten til I-III, samt den mediale siden av IV-fingrene. Fra de vanlige plantarnervene I og II strekker muskelgrenene seg også til lumbricalmusklene I og II, og bøyer hoveddelen og utvider de gjenværende falangene til tærne I, II og delvis III.
Lateral plantar nerve (p. plantaris lateralis) rettet langs plantarsiden av foten fremover og utover, avgir grener som innerverer quadratus plantar muskelen (t. quadratusplantae), fremme fingerfleksjon; flexor digitorum brevis (dvs. bortfører digiti minimi), abductor og flexor av lillefingeren. Etter at disse grenene forlater, den laterale plantarnerven er delt inn i dype og overfladiske grener.
Dyp gren (m. profundus) trenger dypt inn i fotens plantaroverflate og innerverer adductor pollicis-muskelen (dvs. adductor hallucis) og flexor digitorum brevis (dvs. flexor digiti minimi brevis) og III-IV lumbrical muskler (vol. lumbrica/es), bøying av hoved- og ekstensor-midt- og neglefalanger på IV, V og delvis III tær, samt plantar og dorsal interosseous muskulatur (vol. inercostales plantares et dorsales), bøye hoved og utvide de gjenværende phalanges av fingrene, samt abductor og adduktor tær.
Overfladisk gren (ramus superficialis) lateral plantar nerve deler seg i vanlige plantar digitale nerver (s. digitales plantares communis)) hvorfra de 3 egne plantar digitale nervene oppstår (s. digitales plantares proprii), innervering av huden på den femte og laterale siden av den fjerde fingeren, samt den laterale delen av foten.
Hvis tibialisnerven er skadet, blir det umulig å bøye foten og tærne. Som et resultat blir foten fiksert i ekstensjonsposisjon (fig. 8.13a), og derfor blir den s.k. calcaneal fot (pes calcaneus) - Når pasienten går, tråkker pasienten først og fremst på hælen og kan ikke reise seg på tærne. Atrofi av de små musklene i foten fører til en klolignende stilling av tærne (til utviklingen kloformet fot). I dette tilfellet er det vanskelig å spre og bringe tærne sammen. Følelsen på lateral og plantar side av foten er svekket.
Hvis isjias- eller tibialnervene er skadet, avtar eller forsvinner hælrefleksen (akilles).
Vanlig peroneal nerve (n. peroneus communis, L4-S1) - den andre av hovedgrenene til isjiasnerven. Den kutane ytre nerven til kalven oppstår fra den vanlige peronealnerven (n. cutaneus surae lateralis), forgrening på laterale og bakre overflater av benet. På den nedre tredjedelen av benet anastomoserer denne nerven med den kutane mediale nerven på benet, som er en gren av tibialnerven, og danner derved suralnerven (s. suralis).
Bakerst på hodet av fibula deler den vanlige peronealnerven seg i to deler: de overfladiske og dype peronealnervene. (n. peroneus profundus).
Ris. 8.13."Hæl" fot med skade på tibialisnerven (a);
"fallende" fot med skade på peronealnerven (b).
Overfladisk peronealnerve (p. peroneus superflcialis) går ned den fremre ytre overflaten av benet, gir grener til de lange og korte peronealmusklene (vol. peronei longus et brevis), abducere og løfte ytterkanten av foten og samtidig bøye den. I den midtre tredjedelen av benet går denne nerven ut under huden og deler seg i de mediale og mellomliggende dorsale kutane nervene.
Medial dorsal kutan nerve (nervus cutaneus dorsalis medialis) er delt inn i to grener: medial og lateral. Den første av dem er rettet mot den mediale kanten av foten og stortåen, den andre - til huden på den dorsale overflaten av halvdelene av andre og tredje fingre som vender mot hverandre.
Mellomliggende dorsal kutan nerve (a. cutaneus dorsalis intermedius) avgir sensoriske grener til huden på knærne og fotryggen og er delt inn i mediale og laterale grener. Den mediale grenen er rettet mot den dorsale overflaten av halvdelene av den tredje og fjerde fingeren som vender mot hverandre.
Dyp peroneal nerve (a. peroneus profundus) innerverer tibialis anterior muskel (m. tibialis anterior), som forlenger foten og hever dens indre kant; extensor digitorum longus (dvs. extensor digitorum longus), ekstensorfot, II-V fingre, samt abduktor- og pronasjonsfot; extensor pollicis brevis (dvs. extensor hallucis longus), utvide og supinere foten, samt utvide stortåen; extensor pollicis brevis (dvs. extensor digitorum brevis), utvide tommelen og bøye den til sidesiden.
Hvis peronealnerven er skadet, blir det umulig å forlenge foten og tærne og snu foten utover. Som et resultat henger foten ned, blir lett rotert innover, tærne bøyd i leddene til hovedfalangene (fig. 8.136). Å la foten være i denne posisjonen i lang tid kan føre til kontraktur. Så snakker de om utvikling hestefot (pes equinus). Når peronealnerven er skadet, utvikles en karakteristisk gangart. Ved å unngå kontakt mellom baksiden av fingrene og gulvet, løfter pasienten benet høyt når han går, bøyer det i hofte- og kneledd mer enn vanlig. Foten berører gulvet først med tåen, og deretter med sålens hovedflate. Denne gangarten kalles peroneal, equine, cockerel og er ofte betegnet med det franske ordet trinn(trinn). En pasient med skade på peronealnerven kan ikke stå på hælene, rette opp foten og tærne eller snu foten utover.
Med total skade på isjiasnerven lider naturlig nok funksjonen til tibial- og peronealnervene samtidig, noe som manifesteres ved lammelse av fotmusklene, tap av refleks fra hælsenen (calcaneal eller akillesrefleks). I tillegg er bøyningen av underbenet svekket. Følsomhet i underbenet forblir intakt bare langs den fremre indre overflaten i innerveringssonen til saphenusnerven til saphenus. Ved høy skade på isjiasnerven viser sensorisk svekkelse seg også på baksiden av låret.
Hvis en patologisk prosess irriterer isjiasnerven, så manifesteres dette først og fremst ved sterke smerter, samt smerter ved palpasjon langs nerven, spesielt tydelig i den s.k. Balle poeng: mellom ischial tuberosity og større trochanter, i popliteal fossa, bak hodet på fibula.
|
|
Ris. 8.14. Lassga symptom (første og andre fase). Forklaring i teksten. |
Det har viktig diagnostisk verdi i tilfeller av skade på isjiasnerven. Lasègues symptom(Fig. 8.14), tilhørende gruppen spenningssymptomer. Det sjekkes med pasienten liggende på rygg med rettet bena. Hvis du prøver å bøye pasientens ben, som er forlenget i kneleddet, ved hofteleddet, vil det oppstå spenninger i isjiasnerven, ledsaget av smerter som begrenser mulig bevegelsesområde; dette kan måles i vinkelgrader og dermed objektivisere vinkelen som det er mulig å heve benet over horisontalt plan. Etter å ha bøyd benet i kneleddet avtar spenningen på isjiasnerven, og samtidig avtar eller forsvinner smertereaksjonen.
Med skade på isjiasnerven som inneholder et stort antall autonome fibre og dens gren - tibialnerven, så vel som med skade på mediannerven på armen, har smerten ofte et årsaksskjær; mulig og uttalte brudd vevstrofisme, spesielt trofiske sår (fig. 8.15).
8.3.9. Pudendal plexus
Pudendal plexus (plexus pudendus) dannes hovedsakelig fra de fremre grenene av III-IV og deler av I-II sakrale spinalnerver. Den er plassert på den fremre overflaten av korsbenet ved den nedre kanten av piriformis-muskelen, under sakral plexus. Pudendal plexus har forbindelser med coccygeal plexus og den sympatiske stammen. Muskelgrener går fra pudendal plexus som innerverer levatormuskelen. anus (dvs. levator maur), coccygeus muskel (t. coccygeus) og dorsalnerven til penis eller klitoris. Den største grenen av pudendal plexus er pudendalnerve (n. pudendus)- går ut av bekkenhulen over piriformis-muskelen, går rundt ischial tuberkelen og når gjennom de mindre isjias-foramen sideveggen til ischiorectal fossa, hvor de nedre endetarmsnervene, nervene i perineum, går fra pudendalnerven.
8.3.10. Coccygeal plexus
Coccygeal plexus er dannet av en del av de fremre grenene til nervene V sakral (S5) og I-II coccygeal (Co1-Co2). Plexus ligger på begge sider av korsbenet, foran halebensmuskelen. Den har forbindelser med den nedre delen av den sympatiske stammen. Muskulære grener går fra den til bekkenorganene og bekkenbunnsmuskulaturen, til coccygeus-muskelen og til levator ani-muskelen, samt anal-coccygeal nervene (s. anococcygef), innerverer huden mellom halebenet og anus.
Det kliniske bildet av skade på pudendal og coccygeal plexus manifesteres av en lidelse i vannlating, avføring, kjønnsfunksjon, tap av analrefleks og følsomhetsforstyrrelse i den anogenitale sonen.
Ris. 8.15. Trofisk sår på foten med skade på isjiasnerven.