Elektrokardiografi er en metode for å måle potensielle forskjeller som oppstår under påvirkning av elektriske impulser hjerter. Resultatet av studien presenteres i form av et elektrokardiogram (EKG), som gjenspeiler fasene i hjertesyklusen og dynamikken i hjertet.
Under hjerteslag genererer sinusknuten, som ligger nær høyre atrium, elektriske impulser som beveger seg langs nervebaner, kontraherer myokard (hjertemuskel) i atriene og ventriklene i en bestemt rekkefølge.
Etter at myokardiet trekker seg sammen, fortsetter impulsene å bevege seg gjennom kroppen som en elektrisk ladning, noe som resulterer i en potensiell forskjell - en målbar verdi som kan bestemmes ved hjelp av elektrokardiografelektrodene.
Funksjoner av prosedyren
I prosessen med å ta opp et elektrokardiogram brukes ledninger - elektroder plasseres i henhold til et spesielt skjema. For å fullt ut vise det elektriske potensialet i alle deler av hjertet (fremre, bakre og laterale vegger, interventrikulære septa), brukes 12 ledninger (tre standard, tre forsterkede og seks bryst), der elektrodene er plassert på armer, ben og visse områder av brystet.
Under prosedyren registrerer elektroder styrken og retningen til elektriske impulser, og en opptaksenhet registrerer resultatet elektromagnetiske vibrasjoner i form av tenner og en rett linje på spesialpapir for registrering av EKG med en viss hastighet (50, 25 eller 100 mm per sekund).
Papirregistreringstape bruker to akser. Den horisontale X-aksen viser tid og er angitt i millimeter. Ved å bruke en tidsperiode på millimeterpapir kan du spore varigheten av prosessene med avslapning (diastole) og sammentrekning (systole) av alle deler av myokardiet.
Den vertikale Y-aksen er en indikator på styrken til impulsene og er angitt i millivolt - mV (1 liten boks = 0,1 mV). Ved å måle forskjellen i elektriske potensialer bestemmes patologier i hjertemuskelen.
EKG viser også avledninger, som hver vekselvis registrerer hjertets arbeid: standard I, II, III, thorax V1-V6 og forbedret standard aVR, aVL, aVF.
EKG-indikatorer

Hovedindikatorene for elektrokardiogrammet som karakteriserer arbeidet til myokardiet er bølger, segmenter og intervaller.
Serrationer er alle skarpe og avrundede ujevnheter skrevet langs den vertikale Y-aksen, som kan være positive (oppover), negative (nedover) eller bifasiske. Det er fem hovedbølger som nødvendigvis er tilstede på EKG-grafen:
- P - registrert etter forekomsten av en impuls i sinusknuten og sekvensiell sammentrekning av høyre og venstre atria;
- Q – registrert når en impuls oppstår fra interventrikkelskilleveggen;
- R, S – karakteriserer ventrikulære sammentrekninger;
- T - indikerer prosessen med avslapning av ventriklene.
Segmenter er områder med rette linjer, som indikerer tidspunktet for spenning eller avslapning av ventriklene. Det er to hovedsegmenter i elektrokardiogrammet:
- PQ – varigheten av ventrikulær eksitasjon;
- ST – avslapningstid.
Et intervall er en del av et elektrokardiogram som består av en bølge og et segment. Når man studerer PQ, ST, QT-intervallene, tas det hensyn til tidspunktet for forplantning av eksitasjon i hvert atrium, i venstre og høyre ventrikkel.
EKG-norm hos voksne (tabell)
Ved å bruke en tabell med normer kan du utføre en sekvensiell analyse av høyden, intensiteten, formen og utstrekningen av tenner, intervaller og segmenter for å identifisere mulige avvik. På grunn av det faktum at den forbigående impulsen sprer seg ujevnt gjennom myokardiet (på grunn av den forskjellige tykkelsen og størrelsen på hjertekamrene), identifiseres de viktigste normale parametrene for hvert element i kardiogrammet.
| Indikatorer | Norm |
|---|---|
| Utstikker | |
| P | Alltid positiv i avledninger I, II, aVF, negativ i aVR og bifasisk i V1. Bredde - opptil 0,12 sek, høyde - opptil 0,25 mV (opptil 2,5 mm), men i bly II skal bølgevarigheten ikke være mer enn 0,1 sek. |
| Q | Q er alltid negativ og er normalt fraværende i avledninger III, aVF, V1 og V2. Varighet opptil 0,03 sek. Høyde Q: i avledninger I og II ikke mer enn 15 % av P-bølgen, i III ikke mer enn 25 % |
| R | Høyde fra 1 til 24 mm |
| S | Negativ. Dypest i bly V1, avtar gradvis fra V2 til V5, kan være fraværende i V6 |
| T | Alltid positiv i avledninger I, II, aVL, aVF, V3-V6. Alltid negativ i aVR |
| U | Noen ganger blir det registrert på kardiogrammet 0,04 sekunder etter T. Fraværet av U er ikke en patologi |
| Intervall | |
| PQ | 0,12-0,20 sek |
| Kompleks | |
| QRS | 0,06 - 0,008 sek |
| Segmentet | |
| ST | I ledningene V1, V2, V3 skifter den 2 mm oppover |
Basert på informasjonen som er oppnådd fra dechiffrering av EKG, kan konklusjoner trekkes om egenskapene til hjertemuskelen:
- normal funksjon av sinusknuten;
- funksjon av ledningssystemet;
- frekvens og rytme av hjertesammentrekninger;
- tilstanden til myokardiet - blodsirkulasjon, tykkelse i forskjellige områder.
EKG-tolkningsalgoritme

Det er et opplegg for å dechiffrere et EKG med en sekvensiell studie av hovedaspektene ved hjertefunksjon:
- Sinus rytme;
- rytmeregularitet;
- ledningsevne;
- analyse av tenner og intervaller.
Sinusrytme er en jevn hjerterytme forårsaket av utseendet av en impuls i AV-knuten med gradvis sammentrekning av myokard. Tilstedeværelsen av sinusrytme bestemmes ved å dechiffrere EKG ved å bruke P-bølgeindikatorer.
Også i hjertet er ytterligere kilder eksitasjoner som regulerer hjerterytmen når AV-knuten er forstyrret. Ikke-sinusrytmer vises på EKG som følger:
- Atrierytme - P-bølger er under grunnlinjen;
- AV-rytme – P er fraværende på elektrokardiogrammet eller kommer etter QRS-komplekset;
- Ventrikulær rytme - i EKG er det ikke noe mønster mellom P-bølgen og QRS-komplekset, mens hjertefrekvensen ikke når 40 slag per minutt.
Når forekomsten av en elektrisk impuls reguleres av ikke-sinusrytmer, diagnostiseres følgende patologier:
- Ekstrasystole – for tidlig sammentrekning ventrikler eller atria. Hvis en ekstraordinær P-bølge vises på EKG, samt når polariteten er deformert eller endret, diagnostiseres atriell ekstrasystol. Med nodal ekstrasystole er P rettet nedover, fraværende eller plassert mellom QRS og T.
- Paroksysmal takykardi (140-250 slag per minutt) på EKG kan presenteres i form av et overlegg av P-bølgen på T-bølgen, stående bak QRS-komplekset i standardledninger II og III, samt i form av en utvidet QRS.
- Flutter (200-400 slag per minutt) av ventriklene er preget av høye bølger med vanskelig å skille elementer, og med atrieflutter skilles bare QRS-komplekset, og sagtannbølger er tilstede i stedet for P-bølgen.
- Flimmer (350-700 slag per minutt) på EKG uttrykkes i form av inhomogene bølger.
Puls
EKG tolkning hjertedata inneholder nødvendigvis hjertefrekvensindikatorer og tas opp på bånd. For å bestemme indikatoren kan du bruke spesielle formler avhengig av opptakshastigheten:
- med en hastighet på 50 millimeter per sekund: 600/ (antall store firkanter i R-R-intervallet);
- med en hastighet på 25 mm per sekund: 300/ (antall store firkanter mellom R-R),
Den numeriske indikatoren for hjerteslag kan også bestemmes av de små cellene i R-R-intervallet, hvis EKG-båndet ble tatt opp med en hastighet på 50 mm/s:
- 3000/antall små celler.
Normal hjertefrekvens for en voksen er mellom 60 og 80 slag per minutt.
Regularitet i rytmen
Normalt er R-R-intervallene de samme, men en økning eller reduksjon på ikke mer enn 10 % fra gjennomsnittsverdien er tillatt. Endringer i regelmessigheten av rytmen og økt/redusert hjertefrekvens kan oppstå som følge av forstyrrelser i automatikk, eksitabilitet, konduktivitet og kontraktilitet i myokardiet.
Når den automatiske funksjonen er svekket, observeres følgende intervallindikatorer i hjertemuskelen:
- takykardi - hjertefrekvensen er i området 85-140 slag per minutt, en kort periode med avslapning (TP-intervall) og et kort RR-intervall;
- bradykardi - hjertefrekvensen synker til 40-60 slag per minutt, og avstandene mellom RR og TP øker;
- arytmi – forskjellige avstander spores mellom de viktigste hjerteslagintervallene.
Konduktivitet
For raskt å overføre en impuls fra kilden til eksitasjon til alle deler av hjertet, er det et spesielt ledningssystem (SA- og AV-noder, samt His-bunten), hvis brudd kalles blokade.
Det er tre hovedtyper av blokader - sinus, intraatrial og atrioventrikulær.
Ved sinusblokk viser EKG et brudd på impulsoverføring til atriene i form av periodisk tap av PQRST-sykluser, mens avstanden mellom R-R øker betydelig.
Intraatriell blokkering uttrykkes som en lang P-bølge (mer enn 0,11 s).
Atrioventrikulær blokkering er delt inn i flere grader:
- I grad – forlengelse av P-Q-intervallet med mer enn 0,20 s;
- II grad - periodisk tap av QRST med en ujevn endring i tid mellom komplekser;
- III grad - ventriklene og atriene trekker seg sammen uavhengig av hverandre, som et resultat av at det ikke er noen forbindelse mellom P og QRST i kardiogrammet.
Elektrisk akse
EOS viser sekvensen av impulsoverføring gjennom myokard og kan normalt være horisontal, vertikal og mellomliggende. Ved EKG-tolkning bestemmes hjertets elektriske akse av plasseringen av QRS-komplekset i to ledninger - aVL og aVF.
I noen tilfeller oppstår akseavvik, som i seg selv ikke er en sykdom og oppstår på grunn av en utvidelse av venstre ventrikkel, men kan samtidig indikere utviklingen av patologier i hjertemuskelen. Som regel avviker EOS inn venstre side på grunn av:
- iskemisk syndrom;
- patologi til ventilapparatet til venstre ventrikkel;
- arteriell hypertensjon.
En vipping av aksen til høyre observeres med utvidelse av høyre ventrikkel med utvikling av følgende sykdommer:
- pulmonal stenose;
- bronkitt;
- astma;
- patologi av trikuspidalklaffen;
- medfødt defekt.
Avvik
Brudd på varigheten av intervaller og bølgehøyder er også tegn på endringer i hjertets funksjon, på grunnlag av hvilke en rekke medfødte og ervervede patologier kan diagnostiseres.
| EKG-indikatorer | Mulige patologier |
|---|---|
| P bølge | |
| Spiss, større enn 2,5 mV | Medfødt defekt, koronarsykdom, kongestiv hjertesvikt |
| Negativ i bly I | Septumdefekter, lungestenose |
| Dyp negativ i V1 | Hjertesvikt, hjerteinfarkt, mitral, aortaklaffsykdom |
| P-Q intervall | |
| Mindre enn 0,12 s | Hypertensjon, vasokonstriksjon |
| Mer enn 0,2 s | Atrioventrikulær blokkering, perikarditt, infarkt |
| QRST-bølger | |
| I avledning I og aVL er det en lav R og dyp S, samt en liten Q i forspranget. II, III, aVF | Høyre ventrikkel hypertrofi, lateralt hjerteinfarkt, vertikal posisjon av hjertet |
| Sen R i hull. V1-V2, dyp S i hull. I, V5-V6, negativ T | Iskemisk sykdom, Lenegra sykdom |
| Bredt tagget R i hull. I, V5-V6, dyp S i hull. V1-V2, fravær av Q i hull. I, V5-V6 | Venstre ventrikkel hypertrofi, hjerteinfarkt |
| Spenning under normal | Perikarditt, proteinmetabolismeforstyrrelse, hypotyreose |
En elektrokardiograf bruker en sensor til å registrere og registrere parametere for hjerteaktivitet, som er skrevet ut på spesialpapir. De ser ut som vertikale linjer (tenner), hvis høyde og plassering i forhold til hjerteaksen tas i betraktning når mønsteret dechiffreres. Hvis EKG er normalt, er impulsene klare, jevne linjer som følger med et visst intervall i en streng rekkefølge.
En EKG-studie består av følgende indikatorer:
- Wave R. Ansvarlig for sammentrekninger av venstre og høyre atria.
- P-Q (R) intervall er avstanden mellom R-bølgen og QRS-komplekset (begynnelsen av Q- eller R-bølgen). Viser varigheten av impulsreise gjennom ventriklene, His bunt og atrioventrikulær node tilbake til ventriklene.
- QRST-komplekset er lik systolen (øyeblikket for muskelkontraksjon) i ventriklene. Eksitasjonsbølgen forplanter seg med forskjellige intervaller ulike retninger, som danner Q, R, S-bølger.
- Wave Q. Viser begynnelsen av forplantningen av impulsen langs interventrikulær septum.
- Wave S. Reflekterer slutten av distribusjonen av eksitasjon gjennom interventrikulær septum.
- Wave R. Tilsvarer distribusjonen av impulser langs høyre og venstre ventrikkel myokard.
- Segment (R) ST. Dette er banen til impulsen fra sluttpunktet til S-bølgen (i dens fravær, R-bølgen) til begynnelsen av T.
- Wave T. Viser prosessen med repolarisering av det ventrikulære myokardiet (hever magekomplekset i ST-segmentet).
Videoen diskuterer hovedelementene som utgjør et elektrokardiogram. Hentet fra MEDFORS-kanalen.
Hvordan tyde et kardiogram
- Alder og kjønn.
- Celler på papir består av horisontale og vertikale linjer med store og små celler. Horisontale er ansvarlige for frekvens (tid), vertikale er spenning. En stor firkant er lik 25 små, hvor hver side er 1 mm og 0,04 sekunder. Den store firkanten tilsvarer 5 mm og 0,2 sekunder, og 1 cm av den vertikale linjen er 1 mV spenning.
- Hjertets anatomiske akse kan bestemmes ved hjelp av retningsvektoren til Q, R, S-bølgene. Normalt skal impulsen ledes gjennom ventriklene til venstre og ned i en vinkel på 30-70º.
- Avlesningen av tennene avhenger av vektoren til eksitasjonsbølgefordelingen på aksen. Amplituden er forskjellig i forskjellige avledninger, og en del av mønsteret kan mangle. Den oppadgående retningen fra isolinen anses som positiv, nedover - negativ.
- De elektriske aksene til ledningene Ι, ΙΙ, ΙΙΙ har forskjellige plasseringer i forhold til hjertets akse, og vises tilsvarende med forskjellige amplituder. Avledninger AVR, AVF og AVL viser potensialforskjellen mellom lemmene (med en positiv elektrode) og gjennomsnittspotensialet til de to andre (med en negativ). AVR-aksen er rettet fra bunn til topp og til høyre, så de fleste av tennene har en negativ amplitude. AVL-ledningen løper vinkelrett på hjertets elektriske akse (EOS), så det totale QRS-komplekset er nær null.
Interferens og sagtannvibrasjoner (frekvens opptil 50 Hz) vist på bildet kan indikere følgende:
- muskelskjelvinger (små vibrasjoner med forskjellige amplituder);
- frysninger;
- dårlig kontakt mellom hud og elektrode;
- funksjonsfeil på en eller flere ledninger;
- forstyrrelser fra elektriske husholdningsapparater.
Registrering av hjerteimpulser skjer ved hjelp av elektroder som kobler elektrokardiografen til menneskelige lemmer og bryst.
Banene som følges av utslippene (ledninger) har følgende betegnelser:
- AVL (analog av den første);
- AVF (analog av den tredje);
- AVR (speilvisning av avledninger).
Betegnelser på brystledninger:
Tenner, segmenter og intervaller
Du kan uavhengig tolke betydningen av indikatorene ved å bruke EKG-standarder for hver av dem:
- Wave P. Bør ha en positiv verdi i avledninger Ι-ΙΙ og være bifasisk i V1.
- PQ intervall. Lik summen av tidspunktet for sammentrekning av hjerteatriene og deres ledning gjennom AV-knuten.
- Q-bølgen må komme før R og ha en negativ verdi. I avdelingene Ι, AVL, V5 og V6 kan den være til stede med en lengde på ikke mer enn 2 mm. Dens tilstedeværelse i bly ΙΙΙ bør være midlertidig og forsvinne etter et dypt pust.
- QRS-kompleks. Det beregnes av celler: normal bredde er 2-2,5 celler, intervall er 5, amplitude i thoraxregionen er 10 små firkanter.
- Segment S-T. For å bestemme verdien må du telle antall celler fra J-punktet. Normalt er det 1,5 (60 ms).
- T-bølgen må falle sammen med retningen til QRS. Den har en negativ verdi i avledninger: ΙΙΙ, AVL, V1 og standard positiv - Ι, ΙΙ, V3-V6.
- U-bølge. Hvis denne indikatoren vises på papir, kan den forekomme i umiddelbar nærhet av T-bølgen og smelte sammen med den. Høyden er 10 % av T i seksjonene V2-V3 og indikerer tilstedeværelsen av bradykardi.
Hvordan telle pulsen din
Pulsberegningsskjemaet ser slik ut:
- Identifiser høye R-bølger på et EKG-bilde.
- Finn de store firkantene mellom hjørnene R er hjertefrekvensen.
- Regn ut med formelen: hjertefrekvens = 300/antall kvadrater.
For eksempel er det 5 ruter mellom hjørnene. Puls=300/5=60 slag/min.
Fotogalleri
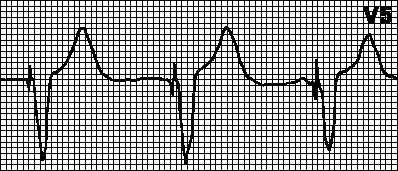
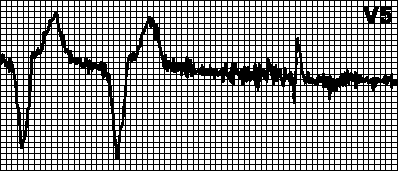
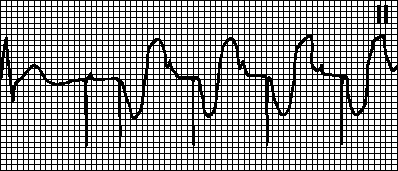
Notasjon for å tyde studien Bildet viser normal sinusrytme i hjertet. Atrieflimmer Hjertefrekvensbestemmelsesmetode Bildet viser diagnosen koronar hjertesykdom Hjerteinfarkt på elektrokardiogrammet
Hva er et unormalt EKG
Et unormalt elektrokardiogram er et avvik fra testresultatene fra normen. Legens jobb i dette tilfellet er å bestemme farenivået for anomalier i transkripsjonen av studien.
Unormale EKG-resultater kan indikere følgende problemer:
- formen og størrelsen på hjertet eller en av veggene er merkbart endret;
- ubalanse av elektrolytter (kalsium, kalium, magnesium);
- iskemi;
- hjerteinfarkt;
- endring i normal rytme;
- bivirkning fra medisiner tatt.
Hvordan ser et EKG ut normalt og med patologi?
Elektrokardiogramparametere hos voksne menn og kvinner er presentert i tabellen og ser slik ut:
| EKG-parametere | Norm | Avvik | Sannsynlig årsak til avvik |
| Avstand R-R-R | Jevn avstand mellom tennene | Ujevn avstand |
|
| Puls | 60-90 slag/min i hvile | Under 60 eller over 90 slag/min i hvile |
|
| Atriekontraksjon - R-bølge | Rettet oppover, ligner utover en bue. Høyden er ca 2 mm. Kan ikke være til stede i ΙΙΙ, AVL, V1. |
|
|
| P-Q intervall | En rett linje mellom P-Q-tennene med et intervall på 0,1-0,2 sekunder. |
|
|
| QRS-kompleks | Lengde 0,1 sekund - 5 mm, deretter T-bølge og rett linje. |
|
|
| Q-bølge | Fraværende eller rettet nedover med en dybde lik 1/4 av R-bølgen | Dybde og/eller bredde overstiger normalt |
|
| R-bølge | Høyde 10-15 mm, pekende oppover. Tilstede i alle leads. |
|
|
| S-bølge | Dybde 2-5 mm, skarp ende peker ned. |
| Venstre ventrikkel hypertrofi. |
| S-T segment | Sammenfaller med avstanden mellom tennene S-T. | Ethvert avvik på den horisontale linjen større enn 2 mm. |
|
| T-bølge | Høyden på buen er opptil 1/2 av R-bølgen eller sammenfaller (i V1-segmentet). Retning - opp. |
|
|
Hva slags kardiogram bør en frisk person ha?
Indikasjoner på et godt kardiogram for en voksen:
Videoen sammenligner kardiogrammet til en sunn og syk person og gir riktig tolkning av dataene som er oppnådd. Hentet fra kanalen "Life of a Hypertensive".
Indikatorer hos voksne
Et eksempel på et normalt EKG hos voksne:
Indikatorer hos barn
Elektrokardiogramparametere hos barn:
Rytmeforstyrrelser under EKG-tolking
Hjerterytmeforstyrrelser kan observeres hos friske mennesker og er en normalvariant. De vanligste typene arytmi og ledningssystemavvik. I prosessen med å tolke dataene som er oppnådd, er det viktig å ta hensyn til alle indikatorer på elektrokardiogrammet, og ikke hver enkelt.
Arytmier
Hjerterytmeforstyrrelser kan være:
- Sinusarytmi. Svingninger i RR-amplitude varierer innenfor 10 %.
- Sinus bradykardi. PQ=12 sekunder, hjertefrekvens mindre enn 60 slag/min.
- Takykardi. Hjertefrekvensen hos ungdom er mer enn 200 slag/min, hos voksne er den mer enn 100-180. Under ventrikkeltakykardi er QRS-indikatoren over 0,12 sekunder, mens sinustakykardi er litt høyere enn normalt.
- Ekstrasystoler. Ekstraordinær sammentrekning av hjertet er tillatt i isolerte tilfeller.
- Paroksysmal takykardi. Øk hjertefrekvensen til 220 per minutt. Under et angrep er det en sammensmelting av QRS og P. Området mellom R og P fra neste slag
- Atrieflimmer. Atriekontraksjon er 350-700 per minutt, ventrikkelkontraksjon er 100-180 per minutt, P er fraværende, fluktuasjoner langs isolinen.
- Atrieflimmer. Atriekontraksjon er 250-350 per minutt, magekontraksjoner blir sjeldnere. Sagtannbølger i seksjonene ΙΙ-ΙΙΙ og V1.
Avvik fra EOS-posisjon
Helseproblemer kan indikeres av et skifte i EOS-vektoren:
- Avviket til høyre er mer enn 90º. I kombinasjon med overskuddet av høyden til S over R, signaliserer det patologier i høyre ventrikkel og His buntblokk.
- Avvik til venstre med 30-90º. Med et patologisk forhold mellom høydene til S og R - venstre ventrikkel hypertrofi, grenblokk.
Avvik i posisjonen til EOS kan signalisere følgende sykdommer:
- hjerteinfarkt;
- Lungeødem;
- KOLS (kronisk obstruktiv lungesykdom).
Brudd på ledningssystemet
EKG-konklusjonen kan inkludere følgende ledningsfunksjonspatologier:
- AV-blokk av 1. grad - avstanden mellom P- og Q-bølgene overskrider intervallet på 0,2 sekunder, sekvensen til banen ser slik ut - P-Q-R-S;
- AV-blokk av 2. grad - PQ forskyver QRS (Mobitz type 1) eller QRS faller langs lengden av PQ (Mobitz type 2);
- komplett AV-blokkering - frekvensen av sammentrekninger av atriene er større enn ventriklene, PP=RR, lengden på PQ er forskjellig.
Utvalgte hjertesykdommer
En detaljert tolkning av elektrokardiogrammet kan vise følgende patologiske tilstander:
| Sykdom | Manifestasjoner på EKG |
| Kardiomyopati |
|
| Mitralstenose |
|
| Mitralklaffprolaps |
|
| Kronisk lungeobstruksjon |
|
| CNS skade |
|
| Hypotyreose |
|
Video
Videokurset «Alle kan ta EKG» diskuterer hjerterytmeforstyrrelser. Hentet fra MEDFORS-kanalen.
Hjertepatologier i dag er et ganske vanlig og negativt fenomen. Hver av oss, som føler seg uvel, kan konsultere en lege for henvisning til hjertekardiogram og deretter gjennomgå passende behandling.
Dette smertefri prosedyre, vil tillate deg å finne ut om tilstanden til hjertet ditt og dets mulige patologier. Tidlig diagnose av sykdommer vil tillate en spesialist å foreskrive effektiv behandling, som vil hjelpe deg å fortsette å nyte og føre din vanlige livsstil.
Kanskje du allerede har møtt denne diagnostiske metoden, for eksempel et hjertekardiogram, og var ikke i stand til å dechiffrere resultatene uavhengig. Ikke bekymre deg, vi vil fortelle deg hvordan du gjør dette og hvilke sykdommer som kan identifiseres.
Kardiogram av hjertet - generell informasjon
 Kardiogram av hjertet
Kardiogram av hjertet Et kardiogram er en prosedyre som registrerer ulike hjertepatologier. Alle som føler seg uvel kan stille en slik diagnose, også hjemme. Nesten hver ambulanse har denne enheten, så et hjertekardiogram utføres ofte hjemme.
Denne metoden lar deg identifisere hjertesykdom på et tidlig stadium, og levere en slik pasient til sykehusavdelingen så raskt som mulig. Hvis du nærmer deg å dechiffrere indikatorene for denne studien på en generell måte og fra posisjonen til en nybegynner, er det ganske mulig å uavhengig forstå hva kardiogrammet viser. Jo oftere tennene er plassert på kardiograftapen, jo raskere trekker myokard seg sammen.
Hvis hjerteslag er sjeldne, vil sikksakk på kardiogrammet vises mye sjeldnere. I hovedsak reflekterer disse indikatorene nerveimpuls hjerter. For å kunne utføre en så kompleks medisinsk manipulasjon som å dechiffrere et hjertekardiogram, må du vite betydningen av hovedindikatorene. Kardiogrammet har tenner og intervaller, som er betegnet med latinske bokstaver.
Det er bare fem tenner - disse er S, P, T, Q, R, hver av disse tennene viser arbeidet til en bestemt avdeling av hjertet:
- P – skal normalt være positiv, noe som indikerer tilstedeværelsen av bioelektrisitet i atriene;
- Q – inn i god stand denne bølgen er negativ og karakteriserer bioelektrisitet i den interventrikulære septum;
- R – viser prevalensen av biopotensial i ventrikkelmyokardiet;
- S - normalt er det negativt, noe som indikerer den endelige prosessen med bioelektrisitet i ventriklene;
- T – under normal hjertefunksjon er den positiv og karakteriserer restaureringsprosessen av biopotensial i hjertet.
For å forstå hvilke tenner som anses som positive og hvilke som er negative, bør du vite at de tennene som peker ned er negative, og de som peker opp er positive. For å ta opp et elektrokardiogram brukes tolv ledninger: tre standard, tre unipolare fra lemmene og seks unipolare fra brystet.
Det er EKG som lar deg umiddelbart legge merke til trender i abnormiteter i funksjonen til hjertemuskelen og unngå videre utvikling av sykdommen. Faktisk er et kardiogram det første en hjertepasient må gjennom på veien for diagnose og utvikling av et behandlingsforløp og rehabiliteringsterapi.
Kostnaden for et hjertekardiogram er ikke så høy sammenlignet med den betydelige forebyggende effekten som oppnås som et resultat av implementeringen. Å utføre et kardiogram i private profesjonelle klinikker koster omtrent 500 rubler eller mer.
Den endelige prisen på et hjertekardiogram avhenger av prispolitikken til den medisinske institusjonen, pasientens avstand fra kardiologen i tilfelle en leges hjemmesamtale, samt fullstendigheten av tjenesten som tilbys. Faktum er at ofte, i tillegg til direkte forskning, tilbyr leger å utvikle på stedet en optimal strategi for å bekjempe mulige avvik.
EKG-undersøkelsen krever ingen forberedelse eller diett. Vanligvis utføres prosedyren fra liggende stilling og tar svært kort tid (opptil 10 minutter).


I tillegg standard prosedyre Det finnes flere metoder for elektrokardiografi for å registrere strømmer gjennom brystet. En lege ved vår klinikk kan anbefale følgende tester:
- 24-timers (Holter) EKG-overvåking – hele dagen har pasienten på seg en liten bærbar enhet, registrerer de minste endringer i hjerteaktivitet.
- EKG med stress - under prosedyren kan fysisk eller medisinsk stress brukes, samt elektrisk stimulering dersom EKG utføres ved hjelp av transøsofageal metode.
Fordelen med teknikken er at det er mulig å spore hjertets funksjon over lang tid. normale forhold liv: dette hjelper til med å identifisere patologier som ikke oppdages under en enkelt elektrokardiografi;
Prosedyren er nyttig ved at den bidrar til å fastslå den eksakte årsaken til smerte i hjertet under fysisk aktivitet, mens det i hvile ikke oppdages avvik.


Et EKG er en absolutt trygg og smertefri måte å studere hjerteaktivitet på. For å utføre det, må pasienten legges på en sofa, spesielle elektroder må plasseres på de nødvendige stedene, som vil registrere impulsene. De genereres av hjertemuskelen under arbeidet.
Menneskekroppens vev er i en eller annen grad ledere av elektrisk strøm, så det kan registreres i forskjellige deler av kroppen. Studien er utført i tolv standard leads.
Et hjertekardiogram utføres ikke bare for personer med hjerteproblemer. Denne forskningen utføres også for friske mennesker. Denne prosedyren kan bestemme:
- Puls.
- Regularitet av puls.
- Tilstedeværelsen av akutt eller kronisk skade på myokardiet.
- Metabolisme problemer.
- Årsaker til brystsmerter.
- Tilstanden til myokardveggene, deres tykkelse.
- Funksjoner ved funksjonen til den innebygde pacemakeren.
Indikatorer for et normalt kardiogram
Når du vet hvordan du skal dechiffrere hjertets EKG, er det viktig å tolke resultatene av studiene, og følge en viss sekvens. Du må først være oppmerksom på:
- Myokard rytme.
- Elektrisk akse.
- Konduktivitet av intervaller.
- T-bølge og ST-segmenter.
- Analyse av QRS-komplekser.
Tolkning av EKG for å bestemme normen reduseres til data om plasseringen av tennene. Det normale EKG hos voksne for hjerterytme bestemmes av varigheten av R-R-intervallene, dvs. avstanden mellom de høyeste tennene. Forskjellen mellom dem bør ikke overstige 10%. En langsom rytme indikerer bradykardi, og en rask rytme indikerer takykardi. Normen for pulsasjoner er 60-80.
Basert på P-QRS-T-intervallene som ligger mellom tennene, bedømmes impulsens passasje gjennom hjerteseksjonene. Som EKG-resultatene vil vise, er det normale intervallet 3-5 ruter eller 120-200 ms. I EKG-data reflekterer PQ-intervallet penetrasjonen av biopotensial inn i ventriklene gjennom ventrikkelnoden direkte til atriet.
QRS-komplekset på EKG demonstrerer ventrikulær eksitasjon. For å bestemme det, må du måle bredden på komplekset mellom Q- og S-bølgene. En bredde på 60-100 ms regnes som normal. Normen ved dechiffrering av et EKG av hjertet anses å være alvorlighetsgraden av Q-bølgen, som ikke skal være dypere enn 3 mm og vare mindre enn 0,04.
QT-intervallet indikerer varigheten av ventrikkelkontraksjonen. Normen her er 390-450 ms, et lengre intervall indikerer iskemi, myokarditt, aterosklerose eller revmatisme, og et kortere intervall indikerer hyperkalsemi.
Ved dechiffrering av EKG-normen vil den elektriske aksen til myokardiet vise områder med impulsledningsforstyrrelse, hvis resultater beregnes automatisk. For å gjøre dette overvåkes høyden på tennene:
- S-bølgen skal normalt ikke overstige R-bølgen.
- Hvis det er et avvik til høyre i den første avledningen, når S-bølgen er under R-bølgen, indikerer dette at det er avvik i funksjonen til høyre ventrikkel.
- Et omvendt avvik til venstre (S-bølgen overskrider R-bølgen) indikerer venstre ventrikkelhypertrofi.
QRS-komplekset vil fortelle deg om passasje av biopotensial gjennom myokard og septum. Et normalt EKG av hjertet vil være i tilfellet når Q-bølgen enten er fraværende eller ikke overstiger 20-40 ms i bredden og en tredjedel av R-bølgen i dybden.
ST-segmentet skal måles mellom slutten av S-bølgen og begynnelsen av T-bølgen. Dens varighet påvirkes av pulsfrekvensen. Basert på EKG-resultatene oppstår det normale segmentet i følgende tilfeller: ST-depresjon på EKG med tillatte avvik fra isolinen på 0,5 mm og høyde i avledninger på ikke mer enn 1 mm.


Indikasjoner for et elektrokardiogram for voksne:
- Det er definitivt verdt å ta et kardiogram av hjertet hvis du mistenker en sykdom i "motoren" eller organer i det kardiovaskulære systemet og de første alarmerende symptomene vises: kortpustethet, trykkende og klemme smerter i brystet, tyngde, takykardi, ødem , og andre;
- et kardiogram kan bidra til å forhindre alvorlige patologier for de som er i faresonen for hjertesykdommer (røykere, overvektige, hypertensive pasienter, de med en arvelig disposisjon, samt årlig eksamen for personer over 40 år);
- på det oppnådde faktum av påvisning av hjertesykdom - bak dynamikken i utviklingen av patologi og kontroll over situasjonen.
EKG-indikasjoner for barn:
- Et kardiogram av barnets hjerte utføres for forebyggende undersøkelse hos alle barn under 1 år;
- dersom det er mistanke om medfødt defekt hjerter. Som kan bedømmes etter tidlige symptomer;
- med mulige ervervede patologier i hjertet, samt involvering av organet i symptomene på forstyrrelser i funksjonen til andre kroppssystemer.
En EKG-undersøkelse er første del av diagnosen. Kvalifikasjonene til legen som tolker forskningsresultatene er av største betydning. Den utviklede behandlingsstrategien, og derfor et vellykket resultat for pasienten, avhenger av riktig tolkning av bildet av hjertelyder.
For å yte akutthjelp, tilbyr private klinikker tjenesten til en kardiolog som besøker pasienten direkte hjemme, samt gjennomfører EGC hjemme. I dette tilfellet bør du bare kontakte pålitelige klinikker med et pålitelig rykte.
Det gjenstår også å huske at et EKG er et effektivt, men langt fra det eneste middelet for å diagnostisere hjertepatologier. For mer nøyaktig diagnose kan foreskrives et stress-EKG, ekkokardiografi, pulsoksymetri, en serie med laboratorietester og annen forskning.


En av hovedfordelene med EKG er at den tradisjonelle prosedyren ikke har noen kontraindikasjoner. Implementeringen kan være noe komplisert hvis du har brystskader, høy grad hårvekst, alvorlig fedme.
Data kan også bli forvrengt hvis du har en pacemaker. Et stress-EKG utføres ikke i noen tilfeller:
- V akutt periode hjerteinfarkt,
- på akutte infeksjoner,
- aortaaneurisme disseksjon,
- forverring av hjertesvikt, iskemi og hypertensjon,
- i stadiet av dekompensasjon av sykdommer i andre kroppssystemer.


Før du utfører et kardiogram, vil legen fortelle pasienten om alle aspektene ved å forberede seg til studien. Hva kan forårsake feilmålinger på et EKG:
- forbruk av alkoholholdige drikker, samt energicocktailer;
- røyking 3-4 timer før prosedyren;
- overforbruk mat 3-4 timer før testen. Det er bedre å gjøre et kardiogram på tom mage;
- sterk fysisk aktivitet dagen før;
- følelsesmessig stress;
- bruk av medisiner som påvirker hjerteaktiviteten;
- kaffe drukket 2-3 timer før EKG.
Mange glemmer at dechiffrering av et kardiogram feilaktig kan vise tilstedeværelsen av patologier, på grunn av opplevelsene som en person opplevde dagen før, eller hvis pasienten kom for sent til EKG og løp til kontoret.
Før du utfører et EKG, må du sitte stille i korridoren, slappe av og ikke tenke på noe, i omtrent 10-15 minutter. Å gjennomføre et kardiogram vil ikke ta mye tid. En person som kommer inn på kontoret må kle av seg til midjen og legge seg på sofaen.
Noen ganger ber legen deg om å fjerne alle klær ned til undertøyet før undersøkelsen, noe som skyldes diagnosen som er mistanke om hos pasienten. Deretter påfører legen et spesialprodukt i form av en gel på visse steder på kroppen, som fungerer som festepunkter for ledninger som kommer fra kardiografen.
Ved hjelp av spesielle elektroder plassert på de ønskede områdene, oppdager enheten selv de minste hjerteimpulser, som reflekteres på kardiografbåndet i form av en rett linje. Varigheten av prosedyren varierer i området fra flere minutter.
EKG-teknikk
Som planlagt utføres EKG-opptak i et spesialisert rom utstyrt med en elektrokardiograf. Noen moderne kardiografer bruker en termisk utskriftsmekanisme i stedet for en konvensjonell blekkskriver, som bruker varme til å brenne kardiogramkurven på papiret.
Men i dette tilfellet krever kardiogrammet spesielt papir eller termisk papir. For klarhet og bekvemmelighet med å beregne EKG-parametere, bruker kardiografer millimeterpapir. I kardiografer av de siste modifikasjonene vises EKG på monitorskjermen ved hjelp av den medfølgende programvare dekryptert, og ikke bare skrevet ut på papir, men også lagret på digitale medier (disk, flash-stasjon).
Til tross for alle disse forbedringene, har prinsippet for EKG-registreringskardiografen holdt seg praktisk talt uendret siden Einthoven utviklet den. De fleste moderne elektrokardiografer er flerkanals. I motsetning til tradisjonelle enkanalsenheter, tar de ikke opp én, men flere avledninger samtidig.
I 3-kanals enheter registreres først standard I, II, III, deretter forbedrede unipolare ledninger fra lemmene aVL, aVR, aVF, og deretter brystledningene - V1-3 og V4-6. I 6-kanals elektrokardiografer registreres først standard og unipolare lemavledninger, og deretter alle brystavledninger.
Rommet der opptak gjøres skal fjernes fra kilder til elektromagnetiske felt og røntgenstråling. Derfor bør ikke EKG-rommet plasseres i umiddelbar nærhet til røntgenrommet, rom hvor det utføres fysioterapeutiske prosedyrer, samt elektriske motorer, strømtavler, kabler m.m.
Det er ingen spesiell forberedelse før registrering av EKG. Det er tilrådelig for pasienten å være uthvilt og godt sovet. Tidligere fysisk og psyko-emosjonelt stress kan påvirke resultatene og er derfor uønsket. Noen ganger kan matinntak også påvirke resultatene. Derfor registreres et EKG på tom mage, ikke tidligere enn 2 timer etter et måltid.
Mens du tar opp et EKG, ligger motivet på en flat, hard overflate (på en sofa) i en avslappet tilstand. Plasser for påføring av elektroder må være fri for klær. Derfor må du kle av deg til midjen, frigjøre leggen og føttene fra klær og sko.
Elektroder påføres de indre overflatene av de nedre tredjedelene av bena og føttene ( indre overflate håndledd og ankelledd). Disse elektrodene har form av plater og er designet for å registrere standard ledninger og unipolare ledninger fra lemmer. De samme elektrodene kan se ut som armbånd eller klesklyper.
I dette tilfellet har hvert lem sin egen elektrode. For å unngå feil og forvirring er elektrodene eller ledningene som de er koblet til enheten gjennom, fargekodet:
- Til høyre hånd - rød;
- Til venstre hånd - gul;
- Til venstre ben - grønn;
- Til høyre ben - svart.
Hvorfor trenger du en svart elektrode? Tross alt høyre ben er ikke inkludert i Einthoven-trekanten, og ingen avlesninger er hentet fra den. Den svarte elektroden er for jording. I henhold til grunnleggende sikkerhetskrav skal alt elektrisk utstyr, inkl. og elektrokardiografer må jordes. For dette formålet er EKG-rom utstyrt med en jordingskrets.
Og hvis EKG er registrert i et ikke-spesialisert rom, for eksempel hjemme av ambulansearbeidere, er enheten jordet til en sentralvarmeradiator eller til et vannrør. For dette er det en spesiell ledning med en festeklips i enden.
Elektroder for opptak av brystkabler har form som en sugekopp og er utstyrt med en hvit ledning. Hvis enheten er enkanals, er det bare én sugekopp, og den flyttes til de nødvendige punktene på bryst.
I flerkanalsenheter er det seks av disse sugekoppene, og de er også merket med farge:
- V1 - rød;
- V2 - gul;
- V3 – grønn;
- V4 - brun;
- V5 – svart;
- V6 – lilla eller blå.
Det er viktig at alle elektroder fester seg tett til huden. Selve huden skal være ren, fri for olje, fett og svette. Ellers kan kvaliteten på elektrokardiogrammet forringes. Induktive strømmer, eller rett og slett forstyrrelser, oppstår mellom huden og elektroden.
Ganske ofte oppstår spissen hos menn med tykt hår. hårfeste på bryst og lemmer. Derfor må du her være spesielt forsiktig for å sikre at kontakten mellom huden og elektroden ikke brytes. Interferensen forverrer kvaliteten på elektrokardiogrammet kraftig, som viser små tenner i stedet for en rett linje.
Derfor anbefales det å avfette området der elektrodene er påført med alkohol og fukte det med en såpeløsning eller ledende gel. For elektroder fra lemmer er også gasservietter dynket i saltvannsløsning egnet. Det bør imidlertid tas i betraktning at saltvannsløsningen tørker raskt og kontakten kan bli brutt.
Før opptak er det nødvendig å sjekke kalibreringen av enheten. For dette formålet har den en spesiell knapp - den såkalte. referanse millivolt. Denne verdien gjenspeiler høyden på tannen ved en potensialforskjell på 1 millivolt (1 mV). I elektrokardiografi er referansemillivoltverdien 1 cm. Dette betyr at med en forskjell i elektriske potensialer på 1 mV er høyden (eller dybden) på EKG-bølgen 1 cm.
Elektrokardiogrammer tas opp med en båndhastighet på 10 til 100 mm/s. Riktignok brukes ekstreme verdier svært sjelden. I utgangspunktet blir kardiogrammet registrert med en hastighet på 25 eller 50 mm/s. Dessuten er den siste verdien, 50 mm/s, standard og brukes oftest.
Det benyttes en hastighet på 25 mm/t der det er nødvendig å registrere største antall hjertesammentrekninger. Tross alt, jo lavere hastighet på båndet, desto større antall hjertesammentrekninger viser den per tidsenhet. Et EKG registreres under stille pust.
I dette tilfellet bør personen ikke snakke, nyse, hoste, le eller gjøre brå bevegelser. Ved registrering av standard ledning III kan det være nødvendig å pust godt inn med et kort pusthold. Dette gjøres for å skille funksjonelle endringer, som ofte finnes i denne ledningen, fra patologiske.
Den delen av kardiogrammet med tenner som tilsvarer hjertets systole og diastole kalles hjertesyklusen. Vanligvis registreres 4-5 hjertesykluser i hver avledning. I de fleste tilfeller er dette nok. Ved hjertearytmier eller mistanke om hjerteinfarkt kan det imidlertid være nødvendig å registrere opptil 8-10 sykluser. For å bytte fra en ledning til en annen, bruker sykepleieren en spesiell bryter.
På slutten av opptaket frigjøres emnet fra elektrodene, og båndet er signert - deres fulle navn er angitt helt i begynnelsen. og alder. Noen ganger, for å detaljere patologien eller bestemme fysisk utholdenhet, utføres et EKG mot bakgrunnen av medisinering eller fysisk aktivitet.
Legemiddeltester utføres med forskjellige stoffer - atropin, klokkespill, kaliumklorid, betablokkere. Fysisk aktivitet utføres på treningssykkel (sykkelergometri), med gange på tredemølle, eller gå på visse avstander. For å sikre fullstendig informasjon, registreres et EKG før og etter trening, samt direkte under sykkelergometri.
Mange negative endringer i hjertefunksjonen, som rytmeforstyrrelser, er forbigående og vil kanskje ikke oppdages under EKG-registrering selv med et stort antall avledninger. I disse tilfellene utføres Holter-overvåking - et Holter-EKG registreres i kontinuerlig modus hele dagen.
En bærbar opptaker utstyrt med elektroder er festet til pasientens kropp. Deretter går pasienten hjem, hvor han følger sin vanlige rutine. Etter 24 timer fjernes opptaksenheten og tilgjengelige data dekrypteres.


Et normalt EKG ser omtrent slik ut:
- Alle avvik i kardiogrammet fra midtlinjen (isolin) kalles bølger.
- Normalt har hjerteimpulsen sin opprinnelse i sinoatrial (sinus) node i høyre atrium.
- Passasjen av en impuls langs en nervefiber og den påfølgende sammentrekningen av kardiomyocytten er en kompleks elektromekanisk prosess, der verdiene til de elektriske potensialene på begge sider av fibermembranen endres. Forskjellen mellom disse potensialene kalles transmembranpotensialet (TMP).
- Når en eksitatorisk impuls passerer, øker TMP inne i cellen.
Tenner som avviker oppover fra isolinen anses å være positive, og nedover - negative. Mellomrommet mellom tennene kalles et segment, og tannen og dens tilsvarende segment kalles et intervall.
Før du finner ut hva en bestemt bølge, segment eller intervall representerer, er det verdt å dvele kort ved prinsippet om å danne en EKG-kurve.
Så sprer det seg til atriene - først til høyre, så til venstre. Etter dette sendes impulsen til den atrioventrikulære noden (atrioventrikulær eller AV-kryss), og deretter langs His-bunten.
Grenene til His-bunten eller pediklene (høyre, venstre fremre og venstre bakre) ender i Purkinje-fibre. Fra disse fibrene forplanter impulsen seg direkte til myokardiet, noe som fører til dets sammentrekning - systole, som erstattes av avslapning - diastole.
Denne forskjellen skyldes den forskjellige permeabiliteten til membranen for kalium- og natriumioner. Det er mer kalium inne i cellen, natrium - utenfor den. Når pulsen går, endres denne permeabiliteten. På samme måte endres forholdet mellom intracellulært kalium og natrium og TMP.
I dette tilfellet skifter isolinen oppover, og danner den stigende delen av tannen. Denne prosessen kalles depolarisering. Deretter, etter at pulsen har gått, prøver TMP å ta den opprinnelige verdien.
Imidlertid går membranens permeabilitet for natrium og kalium ikke umiddelbart tilbake til det normale og tar litt tid.
Denne prosessen, kalt repolarisering, manifesteres på EKG ved et nedadgående avvik av isolinen og dannelsen av en negativ bølge. Da får polarisasjonen av membranen den initiale hvileverdien (TMP), og EKG får igjen karakteren av en isolin. Dette tilsvarer hjertets diastolfase.
Det er bemerkelsesverdig at den samme tannen kan se både positiv og negativ ut. Alt avhenger av projeksjonen, dvs. blyet det er registrert i.


EKG-bølger er vanligvis betegnet på latin med store bokstaver, starter med bokstaven P. Parametrene til tennene er retning (positiv, negativ, to-fase), samt høyde og bredde. Siden høyden på tannen tilsvarer endringen i potensialet, måles den i mV.
Som allerede nevnt tilsvarer en høyde på 1 cm på båndet et potensielt avvik på 1 mV (referanse millivolt). Bredden på en tann, et segment eller et intervall tilsvarer varigheten av en fase i en bestemt syklus. Dette er en midlertidig verdi, og det er vanlig å angi den ikke i millimeter, men i millisekunder (ms).
Når båndet beveger seg med en hastighet på 50 mm/s, tilsvarer hver millimeter på papiret 0,02 s, 5 mm - 0,1 ms og 1 cm - 0,2 ms. Det er veldig enkelt: Hvis 1 cm eller 10 mm (avstand) deles på 50 mm/s (hastighet), får vi 0,2 ms (tid).
- Wave R. Viser spredningen av eksitasjon gjennom atriene.
- P-Q-intervall (eller P-R) er avstanden fra begynnelsen av P-bølgen til begynnelsen av neste bølge - Q eller R.
- QRS-kompleks. Hvis P representerer funksjonen til atriene, reflekterer følgende bølger, Q, R, S og T, funksjonen til ventriklene, og tilsvarer de ulike fasene av depolarisering og repolarisering.
- Wave Q. Tilsvarer depolarisering av interventrikulær septum.
- Wave R. Viser spredningen av eksitasjon gjennom myokardiet i begge ventriklene.
- Wave S. Viser passasjen av impulsen langs den nedre (basale) delen av ventriklene og den interventrikulære septum.
- Wave T. Terminalseksjon EKG kompleks, viser fasen av rask ventrikulær repolarisering.
- S-T-segmentet er avstanden fra slutten av det ventrikulære QRS-komplekset til begynnelsen av T-bølgen, tilsvarende full dekning av ventriklene ved eksitasjon.
- Q-T-intervall er avstanden fra begynnelsen av Q-bølgen til T-bølgen.
- U-bølge En ustabil positiv bølge, som registreres etter T-bølgen etter 0,02-0,04 s. Opprinnelsen til denne tannen er ikke fullt ut forstått, og den har ingen diagnostisk verdi.
I de fleste avledninger er den positiv, og høyden er 0,25 mV og bredden er 0,1 ms. Dessuten tilsvarer den første delen av bølgen passasjen av impulsen gjennom høyre ventrikkel (siden den er begeistret tidligere), og den siste delen - langs venstre.
P-bølgen kan være negativ eller bifasisk i avledninger III, aVL, V1 og V2.
Dette intervallet tilsvarer depolariseringen av atriene og impulsens passasje gjennom AV-krysset, og videre langs His-bunten og dens grener. Størrelsen på intervallet avhenger av hjertefrekvensen (HR) - jo høyere den er, jo kortere er intervallet.
Normale verdier er i området 0,12 – 0,2 ms. Et bredt intervall indikerer en nedgang i atrioventrikulær ledning.
Settet med QRS-bølger kalles det ventrikulære QRS-komplekset. Normalt bør bredden ikke være mer enn 0,1 ms. Et overskudd indikerer et brudd på intraventrikulær ledning.
Denne tannen er alltid negativ. Normalt overstiger ikke bredden på denne bølgen 0,3 ms, og høyden er ikke mer enn ¼ av neste R-bølge i samme ledning. Det eneste unntaket er bly-aVR, hvor en dyp Q-bølge registreres.
I andre avledninger kan en dyp og utvidet Q-bølge (i medisinsk slang - kuishche) indikere alvorlig patologi hjerte - for akutt hjerteinfarkt eller arr etter hjerteinfarkt.
Selv om andre årsaker er mulige - avvik i den elektriske aksen på grunn av hypertrofi av hjertekamrene, posisjonsendringer, blokkering av buntgrenene.
Denne bølgen er positiv, og høyden overstiger ikke 20 mm i lemledningene og 25 mm i brystledningene. Høyden på R-bølgen er ikke den samme i forskjellige avledninger.
Normalt er den størst i bly II. I malmledninger V1 og V2 er den lav (av denne grunn er den ofte betegnet med bokstaven r), deretter øker den i V3 og V4, og i V5 og V6 avtar den igjen. I fravær av R-bølgen får komplekset utseendet til QS, noe som kan indikere transmuralt eller cicatricial myokardinfarkt.
Dette er en negativ tann og dens dybde varierer mye, men bør ikke overstige 25 mm. I noen avledninger kan S-bølgen være fraværende.
I de fleste avledninger er denne bølgen positiv, men den kan også være negativ i V1, V2, aVF. Høyden på de positive bølgene avhenger direkte av høyden på R-bølgen i samme ledning - jo høyere R, jo høyere T.
Årsakene til en negativ T-bølge er varierte - småfokalt hjerteinfarkt, dyshormonelle lidelser, tidligere matinntak, endringer i elektrolyttsammensetningen i blodet og mye mer. Bredden på T-bølgene overstiger vanligvis ikke 0,25 ms.
Normalt er dette segmentet plassert på isolinen eller avviker litt fra det - ikke mer enn 1-2 mm. Stor S-T avvik indikerer en alvorlig patologi - et brudd på blodtilførselen (iskemi) i myokardiet, noe som kan føre til hjerteinfarkt.
Andre, mindre alvorlige årsaker er også mulige - tidlig diastolisk depolarisering, en rent funksjonell og reversibel lidelse hovedsakelig hos unge menn under 40 år.
Tilsvarer ventrikulær systole. Størrelsen på intervallet avhenger av pulsen - jo raskere hjertet slår, jo kortere er intervallet.
Fra et fysisk synspunkt er hjertets arbeid en automatisk overgang fra depolarisasjonsfasen til repolariseringsfasen av hjertemuskelen. Med andre ord, hva skjer permanent skift tilstander av sammentrekning og avspenning muskelvev, der følgelig eksitasjonen av myokardceller erstattes av deres restaurering.
Enhet EKG-maskin lar deg registrere elektriske impulser som oppstår i disse fasene og registrere dem grafisk. Det er nettopp dette som forklarer ujevnheten i kurven i kardiogramfiguren.
For å lære å tolke EKG-diagrammer, må du vite hvilke elementer de består av, nemlig:
- tann - en konveks eller konkav del av en kurve i forhold til den horisontale aksen;
- segment - et rett linjesegment mellom to tilstøtende tenner;
- intervall – en kombinasjon av en tann og et segment.
Registrering av hjertedata utføres over flere sykluser, siden medisinsk betydning har ikke bare egenskapene til hvert av elementene i elektrokardiogrammet, men også deres sammenlignbarhet innen flere sykluser.


Det er umiddelbart verdt å merke seg at du ved hjelp av et elektrokardiogram kan finne ut hvordan hjertet fungerer. Mange lurer på hvordan de kan tyde et hjertekardiogram. Avkodingen utføres av legen ved å ta målinger av varigheten av intervallene mellom komponentene.
Denne beregningen gjør det mulig å estimere rytmefrekvensen, og tennene viser arten av hjerterytmen. Hele denne prosedyren utføres i en viss rekkefølge, der brudd og normer bestemmes:
- først og fremst registreres hjertefrekvens- og rytmeindikatorer; med et normalt elektrokardiogram vil rytmen være sinus, og hjertefrekvensen vil være fra seksti til åtti slag per minutt;
- så begynner de å beregne intervallene; normalt vil QT-intervallet være 390-450 ms. Hvis det er en forlengelse av dette intervallet, kan legen mistenke koronar hjertesykdom, revmatisme eller myokarditt. Og hvis det tvert imot forkortes, kan hyperkalsemi mistenkes;
- så beregnes EOS basert på høyden på tennene fra midtlinje(en normal EKG-bølge R vil være høyere enn S);
- QRS-komplekset studeres, normalt er bredden ikke mer enn hundre og tjue ms;
- Til slutt beskrives ST-segmentene, normalt skal det være i midtlinjen. Dette segmentet viser restitusjonsperiode etter depolarisering av hjertemuskelen.
Ved å dechiffrere hjertets kardiogram vil det normale bildet se slik ut: Q- og S-bølgene vil alltid være negative, P og T, R vil være positive. Hjertefrekvensen vil variere fra seksti til åtti slag per minutt, og rytmen er alltid sinus. R-bølgen vil være høyere enn S-bølgen, og QRS-komplekset vil ikke være mer enn hundre og tjue ms bredt.
Dekoding av et kardiogram er en lang prosess som avhenger av mange indikatorer. Før du dechiffrerer kardiogrammet, er det nødvendig å forstå alle avvikene i funksjonen til hjertemuskelen. Atrieflimmer er preget av uregelmessige sammentrekninger av muskelen, som kan være helt annerledes.
Dette bruddet er diktert av det faktum at slaget ikke er satt av sinusknuten, slik det burde skje i sunn person, og andre celler. Hjertefrekvens i dette tilfellet varierer fra 350 til 700. I denne tilstanden er ventriklene ikke helt fylt med innkommende blod, noe som forårsaker oksygen sult, som påvirker alle organer i menneskekroppen.
En analog av denne tilstanden er atrieflimmer. Pulsen i denne tilstanden vil enten være under normal (mindre enn 60 slag per minutt) eller nær normal verdi(fra 60 til 90 slag per minutt), eller høyere enn den angitte normen. På elektrokardiogrammet kan du se hyppige og konstante sammentrekninger av atriene og, sjeldnere, ventriklene (vanligvis 200 per minutt).
Dette er atrieflutter, som ofte oppstår allerede i den akutte fasen. Men samtidig tåler pasienten det lettere enn å flimre. Blodsirkulasjonsfeil i dette tilfellet er mindre uttalt. Skjelving kan utvikles som et resultat kirurgiske inngrep, for ulike sykdommer som hjertesvikt eller kardiomyopati.
Når en person undersøkes, kan flagring oppdages på grunn av raske rytmiske hjerteslag og puls, hovne årer i nakken, økt svetting, generell impotens og kortpustethet. Ledningsforstyrrelse - denne typen hjertelidelser kalles blokade.
Forekomsten er ofte forbundet med funksjonelle lidelser, men kan også være et resultat av forgiftninger av ulike typer (på grunn av alkohol eller inntak medisiner), samt ulike sykdommer. Det er flere typer lidelser som et hjertekardiogram viser. Å tyde disse bruddene er mulig basert på resultatene av prosedyren.


Sinusarytmi kan være fysiologisk eller patologisk. I den fysiologiske formen observeres respiratorisk arytmi, og i patologisk form observeres en ikke-respiratorisk form. Den fysiologiske formen forekommer oftest hos unge mennesker som driver med sport og lider av nevroser og nevrosirkulatorisk dystoni.
Med sinusarytmi vil den ha følgende bilde: bevart sinusrytme, arytmi forsvinner ved å holde pusten, fluktuasjoner observeres R-R intervaller. Patologisk sinusarytmi opptrer vanligvis hos eldre mennesker når de sovner eller våkner, så vel som hos pasienter med koronar hjertesykdom og kardiomyopati.
Med dette skjemaet vil kardiogrammet vise tegn på bevart sinusrytme, som noteres selv under pusten og brå endringer i varigheten av R-R-intervallene.
Hvordan manifesterer hjerteinfarkt seg på et kardiogram?
Hjerteinfarkt er akutt tilstand iskemisk sykdom, der det er utilstrekkelig blodtilførsel til en del av hjertemuskelen. Hvis dette området sultes i mer enn femten til tjue minutter, oppstår dets nekrose, det vil si nekrose.
Denne tilstanden fører til forstyrrelse av hele det kardiovaskulære systemet og er svært farlig og livstruende. Hvis det er karakteristiske symptomer på hjertedysfunksjon, blir pasienten foreskrevet et elektrokardiogram.
Dekoding av kardiogrammet av hjertet under et hjerteinfarkt vil ha en lys uttalte endringer på papir. Følgende EKG-tegn indikerer et hjerteinfarkt:
- betydelig økning i hjertefrekvens;
- ST-segmenthøyde er notert;
- ST-segmentet vil ha ganske vedvarende depresjon i ledningene;
- økning i varigheten av QRS-komplekset;
- Kardiogrammet viser tegn på et tidligere hjerteinfarkt.
I en så alvorlig sykdom som hjerteinfarkt, er det elektrokardiogrammet som kan være det første til å gjenkjenne døde soner på hjertemuskelen, bestemme plasseringen av lesjonen og dens dybde. Ved hjelp av denne studien kan legen enkelt skille et akutt infarkt fra en forstørrelse.
På grunn av høyden til ST-segmentet vil deformasjon av R-bølgen bli notert, den blir jevnet ut. Da vises en negativ T. Denne totale stigningen i ST på kardiogrammet vil ligne den buede ryggen til en katt. Noen ganger under et hjerteinfarkt kan en Q-bølge observeres på kardiogrammet.
Et elektrokardiogram skal kun utføres av en spesialist i et medisinsk anlegg eller av en akuttlege hjemme hos pasienten. I dag kan du ta EKG hjemme ved å ringe en ambulanse. Nesten hver ambulanse har en spesiell enhet - en elektrokardiograf.
Det er lite og veldig praktisk, derfor, i tilfelle visse klager, kan pasienten gjennomgå denne manipulasjonen uten å besøke en medisinsk institusjon.


En pasients EKG-data kan noen ganger være forskjellige, så hvis du vet hvordan du leser et hjerte-EKG, men ser forskjellige resultater hos samme pasient, må du ikke stille en diagnose for tidlig. Nøyaktige resultater vil kreve å ta hensyn til ulike faktorer:
- Ofte er forvrengninger forårsaket av tekniske defekter, for eksempel unøyaktig liming av kardiogrammet.
- Forvirring kan være forårsaket av romertall, som er de samme i normal og omvendt retning.
- Noen ganger oppstår problemer som et resultat av å kutte diagrammet og miste den første P-bølgen eller den siste T-bølgen.
- Foreløpige forberedelser til prosedyren er også viktig.
- Elektriske apparater som opererer i nærheten påvirker vekselstrømmen i nettverket, og dette gjenspeiles i repetisjonen av tennene.
- Ustabiliteten til nulllinjen kan påvirkes av pasientens ubehagelige stilling eller angst under økten.
- Noen ganger blir elektrodene løsnet eller feilplassert.
Derfor oppnås de mest nøyaktige målingene ved hjelp av en flerkanals elektrokardiograf. Det er med dem du kan teste kunnskapen din om hvordan du dechiffrerer et EKG selv, uten frykt for å gjøre en feil ved å stille en diagnose (behandling kan selvfølgelig bare foreskrives av en lege).


Ikke alle vet hvordan de skal tyde et hjertekardiogram på egen hånd. Men med en god forståelse av indikatorene kan du uavhengig dechiffrere EKG og oppdage endringer i hjertets normale funksjon.
Først av alt er det verdt å bestemme hjertefrekvensindikatorene. Normalt skal hjerterytmen være sinus, snakker andre om mulig utvikling arytmier. Endringer i sinusrytme, eller hjertefrekvens, antyder utvikling av takykardi (raskere rytme) eller bradykardi (langsommere rytme).
Unormale data om bølger og intervaller er også viktige, siden du kan lese hjertekardiogrammet selv ved å bruke deres indikatorer:
- Forlengelse av QT-intervallet indikerer utvikling av koronar hjertesykdom, revmatisk sykdom, sklerotiske lidelser. En forkorting av intervallet indikerer hyperkalsemi.
- En endret Q-bølge er et signal om myokarddysfunksjon.
- Skjerping og økt høyde på R-bølgen indikerer hypertrofi i høyre ventrikkel.
- En delt og utvidet P-bølge indikerer venstre atriehypertrofi.
- En økning i PQ-intervallet og forstyrrelse av impulsledning oppstår med atrioventrikulær blokkering.
- Graden av avvik fra isolinen i segment R-ST diagnostiserer myokardiskemi.
- Heving av ST-segmentet over isolinen er en trussel akutt hjerteinfarkt; en nedgang i segmentet registrerer iskemi.
Det er en annen metode for å lese et hjertekardiogram selv. For dette trenger du en elektrokardiografisk linjal. Det hjelper å tyde et EKG med en hastighet på 25 mm/s eller 50 mm/s. Hjertelinjalen består av divisjoner (skalaer) som definerer:
- hjertefrekvens (HR);
- QT-intervall;
- millivolt;
- isoelektriske linjer;
- varighet av intervaller og segmenter.
Denne enkle og brukervennlige enheten er nyttig for alle å ha for uavhengig dechiffrering av EKG.


Takket være EKG er det mulig å diagnostisere mange abnormiteter i hjerteaktiviteten. De viktigste er:
- Hypertrofi av avdelinger.
Dette problemet oppstår på grunn av hemodynamiske forstyrrelser. Avvik i bevegelsen av blod gjennom karene forårsaker overbelastning av organkamrene, noe som fører til at atriene eller ventriklene øker i størrelse.
Dette problemet kan identifiseres ved følgende tegn:
- Endringer i hjertets elektriske akse.
- Øker eksitasjonsvektoren.
- Økning i R-bølgeamplitude.
- Endring av posisjonen til overgangssonen.
Når det ikke er noen angrep av sykdommen, kan det ikke være tegn til det på EKG. Denne sykdommen har følgende egenskaper:
- Plasseringen av S-T-segmentet er under isolinen.
- Endringer i T-bølgekartlegging.
I nærvær av denne patologien oppstår forstyrrelser i dannelsen av impulsen. På grunn av dette oppstår forstyrrelser i pulsrytmen.
Det vises på EKG som følger:
- Det er svingninger i P-Q- og Q-T-displayet.
- Avvik fra normen i intervallet mellom R-bølger.
Dette er en type arytmi der hjertefrekvensen øker. Tegnene på kardiogrammet:
- Avstanden mellom R-tennene er mindre enn normalt.
- P-Q-delen avtar.
- Retningen til tennene holder seg innenfor normale grenser.
Dette er en annen type arytmi der hjertefrekvensen avtar. Tegn:
- Gapet mellom R og R økes.
- Det er en økning seksjon Q-T.
- Retningen på tennene endres litt.
I dette tilfellet øker myokardiet på grunn av endringer i muskellagene eller patologier i utviklingen av organet i løpet av den prenatale perioden.
Under ekstrasystole dannes et fokus i hjertet som er i stand til å skape en elektrisk impuls, som forstyrrer rytmen til sinusknuten.
Denne sykdommen er preget av betennelse i lagene i perikardsækken.
Andre sykdommer som kan oppdages ved hjelp av et kardiogram inkluderer iskemisk hjertesykdom, hjerteinfarkt, myokarditt, hjertesvikt, etc.
Denne sykdommen er preget av betennelse i lagene i perikardsækken. Andre sykdommer som kan oppdages ved hjelp av et kardiogram inkluderer iskemisk hjertesykdom, hjerteinfarkt, myokarditt, hjertesvikt, etc.
Kardiologi
Kapittel 5. Analyse av elektrokardiogrammet


V. Ledningsforstyrrelser. Blokk av fremre gren av venstre buntgren, blokk av bakre gren av venstre buntgren, komplett blokk av venstre buntgren, blokk av høyre buntgren, 2. grads AV-blokk og komplett AV-blokk.
G. Arytmier se kap. 4.
VI. Elektrolyttforstyrrelser
EN. Hypokalemi. Forlengelse av PQ-intervallet. Utvidelse av QRS-komplekset (sjelden). Uttalt U-bølge, flatet invertert T-bølge, ST-segmentdepresjon, lett forlengelse av QT-intervallet.
B. Hyperkalemi
Lett(5,5 x 6,5 mekv/l). Symmetrisk T-bølge med høy topp, forkorting av QT-intervallet.
Moderat(6,5 x 8,0 mekv/l). Redusert P-bølgeamplitude; forlengelse av PQ-intervallet. Utvidelse av QRS-komplekset, redusert amplitude av R-bølgen Depresjon eller heving av ST-segmentet. Ventrikulær ekstrasystol.
Tung(911 mekv/l). Fravær av P-bølgen Utvidelse av QRS-komplekset (opp til sinusformede komplekser). Langsom eller akselerert idioventrikulær rytme, ventrikkeltakykardi, ventrikkelflimmer, asystoli.
I. Hypokalsemi. Forlengelse av QT-intervallet (på grunn av ST-segmentforlengelse).
G. Hyperkalsemi. Forkorting av QT-intervallet (på grunn av forkorting av ST-segmentet).
EN. Hjerteglykosider
Terapeutisk effekt. Forlengelse av PQ-intervallet. Skrå depresjon av ST-segmentet, forkorting av QT-intervallet, endringer i T-bølgen (flatet, invertert, bifasisk), uttalt U-bølge Nedgang i hjertefrekvens ved atrieflimmer.
Giftig effekt. Ventrikulær ekstrasystol, AV-blokk, atrietakykardi med AV-blokk, akselerert AV-knuterytme, sinoatrial blokk, ventrikkeltakykardi, toveis ventrikkeltakykardi, ventrikkelflimmer.
EN. Utvidet kardiomyopati. Tegn på forstørrelse av venstre atrium, noen ganger av høyre. Lav amplitude av bølgene, pseudo-infarktkurve, blokade av venstre buntgren, fremre gren av venstre buntgren. Uspesifikke endringer i ST-segmentet og T-bølgen Ventrikulær ekstrasystol, atrieflimmer.
B. Hypertrofisk kardiomyopati. Tegn på forstørrelse av venstre atrium, noen ganger av høyre. Tegn på venstre ventrikkelhypertrofi, patologiske Q-bølger, pseudo-infarktkurve. Uspesifikke endringer i ST-segmentet og T-bølgene Med apikal hypertrofi av venstre ventrikkel, gigantiske negative T-bølger i venstre prekordiale ledninger. Supraventrikulære og ventrikulære rytmeforstyrrelser.
I. Amyloidose i hjertet. Lav amplitude av bølgene, pseudo-infarktkurve. Atrieflimmer, AV-blokkering, ventrikulære arytmier, sinusknutedysfunksjon.
G. Duchenne myopati. Forkorte PQ-intervallet. Høy R-bølge i avledninger V 1, V 2; dyp Q-bølge i ledninger V 5, V 6. Sinustakykardi, atriell og ventrikulær ekstrasystol, supraventrikulær takykardi.
D. Mitralstenose. Tegn på forstørret venstre atrium. Hypertrofi av høyre ventrikkel og avvik av hjertets elektriske akse til høyre observeres. Ofte atrieflimmer.
E. Mitralklaffprolaps. T-bølger er flate eller negative, spesielt i bly III; ST-segmentdepresjon, lett forlengelse av QT-intervallet. Ventrikulær og atriell ekstrasystol, supraventrikulær takykardi, ventrikulær takykardi, noen ganger atrieflimmer.
OG. Perikarditt. Depresjon av PQ-segmentet, spesielt i ledninger II, aVF, V 2 V 6. Diffus elevasjon av ST-segmentet med konveksitet oppover i ledninger I, II, aVF, V 3 V 6. Noen ganger er det depresjon av ST-segmentet i bly aVR (i sjeldne tilfeller, i avledninger aVL, V 1, V 2). Sinustakykardi, atrierytmeforstyrrelser. EKG-endringer går gjennom 4 stadier:
ST-segmenthøyde, normal T-bølge;
ST-segmentet synker til isolinen, amplituden til T-bølgen avtar;
ST-segment på isoline, T-bølge invertert;
ST-segment på isoline, T-bølge normal.
Z. Stor perikardiell effusjon. Lavbølgeamplitude, veksling av QRS-komplekset. Patognomonisk tegn komplette elektriske alternaner (P, QRS, T).
OG. Dextrocardia. P-bølgen er negativ i bly I. QRS-komplekset er invertert i bly I, R/S< 1 во всех грудных отведениях с уменьшением амплитуды комплекса QRS от V 1 к V 6 . Инвертированный зубец T в I отведении.
TIL. Atrieseptumdefekt. Tegn på utvidelse av høyre atrium, sjeldnere venstre; forlengelse av PQ-intervallet. RSR" i ledning V 1; hjertets elektriske akse avvikes til høyre med en defekt av typen ostium secundum, til venstre med defekt av typen ostium primum. Invertert T-bølge i ledningene V 1, V 2. Noen ganger atrieflimmer.
L. Pulmonal arteriestenose. Tegn på utvidelse av høyre atrium. Høyre ventrikkelhypertrofi med høy R-bølge i avledninger V 1, V 2; avvik av hjertets elektriske akse til høyre. Invertert T-bølge i ledninger V 1, V 2.
M. Syk sinus syndrom. Sinusbradykardi, sinoatrieblokk, AV-blokk, sinusstans, bradykardi-takykardisyndrom, supraventrikulær takykardi, atrieflimmer/fladder, ventrikkeltakykardi.
IX. Andre sykdommer
EN. KOLS. Tegn på utvidelse av høyre atrium. Avvik av hjertets elektriske akse til høyre, forskyvning av overgangssonen til høyre, tegn på høyre ventrikkelhypertrofi, lav amplitude av bølgene; EKG type S I S II S III. T-bølgeinversjon i avledninger V 1, V 2. Sinustakykardi, AV-knuterytme, ledningsforstyrrelser, inkludert AV-blokk, bremse intraventrikulær ledning, grenblokk.
B. TELA. Syndrom S I Q III T III, tegn på overbelastning av høyre ventrikkel, forbigående komplett eller ufullstendig blokade høyre buntgren, forskyvning av hjertets elektriske akse til høyre. T-bølgeinversjon i ledninger V 1, V 2; uspesifikke endringer i ST-segmentet og T-bølgen Sinustakykardi, noen ganger atrierytmeforstyrrelser.
I. Subaraknoidal blødning og andre lesjoner i sentralnervesystemet. Noen ganger - patologisk Q-bølge Høy bred positiv eller dyp negativ T-bølge, høyde eller depresjon av ST-segmentet, uttalt U-bølge, uttalt forlengelse av QT-intervallet. Sinus bradykardi, Sinus takykardi, AV-nodal rytme, ventrikulær ekstrasystol, ventrikulær takykardi.
G. Hypotyreose. Forlengelse av PQ-intervallet. Lav amplitude av QRS-komplekset. Avflatet T-bølge. Sinusbradykardi.
D. CRF. ST-segmentforlengelse (på grunn av hypokalsemi), høye symmetriske T-bølger (på grunn av hyperkalemi).
E. Hypotermi. Forlengelse av PQ-intervallet. Hakk i den terminale delen av QRS-komplekset (Osborne-bølge se). Forlengelse av QT-intervallet, T-bølgeinversjon Sinusbradykardi, atrieflimmer, AV-knuterytme, ventrikkeltakykardi.
EX . Hovedtypene pacemakere er beskrevet med en trebokstavskode: den første bokstaven indikerer hvilket hjertekammer som paceres (A EN trium atrium, V V entrikkelventrikkel, D D ual både atrium og ventrikkel), den andre bokstaven aktiviteten til hvilket kammer oppfattes (A, V eller D), den tredje bokstaven indikerer typen respons på den oppfattede aktiviteten (I Jeg nhibisjonsblokkering, T T rigging lansering, D D ual begge). I VVI-modus er både stimulerings- og sensingelektrodene plassert i ventrikkelen, og når spontan ventrikulær aktivitet oppstår, blokkeres stimuleringen. I DDD-modus er to elektroder (stimulerende og sensing) plassert i både atriet og ventrikkelen. Responstype D betyr at når spontan atriell aktivitet oppstår, vil stimuleringen blokkeres, og etter en programmert tidsperiode (AV-intervall) vil en stimulus gis til ventrikkelen; når spontan ventrikkelaktivitet oppstår, vil tvert imot ventrikkelstimulering blokkeres, og atriestimulering vil starte etter det programmerte VA-intervallet. Typiske moduser for enkeltkammer pacemaker VVI og AAI. Typiske moduser for tokammer pacemaker DVI og DDD. Fjerde bokstav R ( R ate-adaptive adaptive) betyr at pacemakeren er i stand til å øke pacefrekvensen som respons på endringer motorisk aktivitet eller belastningsavhengige fysiologiske parametere (f.eks. QT-intervall, temperatur).
EN. Generelle prinsipper for EKG-tolkning
Vurder arten av rytmen (egen rytme med periodisk aktivering av stimulatoren eller pålagt).
Bestem hvilke kammer(r) som blir stimulert.
Bestem aktiviteten til hvilke kammer(r) som oppfattes av stimulatoren.
Bestem programmerte pacemakerintervaller (VA, VV, AV-intervaller) fra atrielle (A) og ventrikulære (V) pacingsartefakter.
Bestem EX-modusen. Det må huskes at EKG-tegn på en enkeltkammer pacemaker ikke utelukker muligheten for tilstedeværelse av elektroder i to kamre: dermed kan stimulerte sammentrekninger av ventriklene observeres med både enkeltkammer og tokammer pacemaker, der ventrikkelstimulering følger med et visst intervall etter P-bølgen (DDD-modus).
Eliminer brudd på pålegg og oppdagelse:
EN. påleggsforstyrrelser: det er stimuleringsartefakter som ikke følges av depolarisasjonskomplekser av det tilsvarende kammeret;
b. deteksjonsforstyrrelser: det er paceartefakter som må blokkeres for normal deteksjon av atriell eller ventrikulær depolarisering.
B. Individuelle EX-moduser
AAI. Hvis den naturlige rytmefrekvensen blir mindre enn den programmerte pacemakerfrekvensen, startes atriestimulering med et konstant AA-intervall. Når spontan atriell depolarisering (og dens normale deteksjon) oppstår, tilbakestilles pacemakerens tidsteller. Hvis spontan atriell depolarisering ikke gjentar seg etter det spesifiserte AA-intervallet, initieres atriell pacing.

VVI. Når spontan ventrikulær depolarisering (og dens normale deteksjon) oppstår, tilbakestilles pacemakerens tidsteller. Hvis spontan ventrikulær depolarisering ikke gjentar seg etter et forhåndsbestemt VV-intervall, initieres ventrikulær pacing; ellers nullstilles tidstelleren igjen og hele syklusen starter på nytt. I adaptive VVIR-pacemakere øker rytmefrekvensen med økende fysisk aktivitetsnivå (opp til en gitt øvre grense for hjertefrekvens).
DDD. Hvis den indre frekvensen blir mindre enn den programmerte pacemakerfrekvensen, initieres atriell (A) og ventrikulær (V) pacing med de spesifiserte intervallene mellom pulsene A og V (AV-intervall) og mellom en V-puls og den påfølgende A-pulsen (VA-intervallet) ). Når spontan eller indusert ventrikulær depolarisering (og dens normale deteksjon) oppstår, tilbakestilles pacemakerens tidsteller og VA-intervallet begynner å telle. Hvis spontan atriell depolarisering oppstår i løpet av dette intervallet, blokkeres atriell pacing; ellers utstedes en atrieimpuls. Når spontan eller indusert atriell depolarisering (og dens normale deteksjon) oppstår, tilbakestilles pacemakerens tidsteller og AV-intervallet begynner å telle. Hvis spontan ventrikulær depolarisering oppstår i løpet av dette intervallet, blokkeres ventrikulær pacing; ellers utstedes en ventrikkelimpuls.

I. Pacemakerdysfunksjon og arytmier
Brudd på pålegg. Stimuleringsartefakten følges ikke av et depolarisasjonskompleks, selv om myokardiet ikke er i det refraktære stadiet. Årsaker: forskyvning av den stimulerende elektroden, hjerteperforering, økt stimuleringsterskel (under hjerteinfarkt, inntak av flekainid, hyperkalemi), skade på elektroden eller brudd på isolasjonen, forstyrrelser i pulsgenerering (etter defibrillering eller på grunn av utarming av strømkilden ), samt feil innstilte pacemakerparametere.

Deteksjonsfeil. Tidstelleren for pacemakeren tilbakestilles ikke når dens egen eller pålagte depolarisering av det tilsvarende kammeret oppstår, noe som fører til at det oppstår en feil rytme (den pålagte rytmen overlegges av seg selv). Årsaker: lav amplitude av det oppfattede signalet (spesielt med ventrikulær ekstrasystole), feil innstilt pacemakerfølsomhet, samt årsakene som er oppført ovenfor (se). Ofte er det nok å omprogrammere pacemakerens følsomhet.

Pacemaker overfølsomhet. På det forventede tidspunktet (etter at det riktige intervallet har passert), forekommer ingen stimulering. T-bølger (P-bølger, myopotensialer) blir feiltolket som R-bølger og pacemaker-timeren tilbakestilles. Hvis T-bølgen oppdages feil, begynner VA-intervallet å telle fra den. I dette tilfellet må følsomheten eller refraktærperioden for deteksjonen omprogrammeres. Du kan også stille inn VA-intervallet til å starte fra T-bølgen.

Blokkering av myopotensialer. Myopotensialer som oppstår fra armbevegelser kan feiltolkes som potensialer fra myokard og blokkere stimulering. I dette tilfellet blir intervallene mellom de pålagte kompleksene forskjellige, og rytmen blir feil. Oftest oppstår slike lidelser ved bruk av unipolare pacemakere.
Sirkulær takykardi. En pålagt rytme med maksimal frekvens for pacemakeren. Oppstår når retrograd atriell eksitasjon etter ventrikkelstimulering detekteres av atrieelektroden og utløser ventrikkelstimulering. Dette er typisk for en to-kammer pacemaker med deteksjon av atriell eksitasjon. I slike tilfeller kan det være tilstrekkelig å øke deteksjonsrefraktærperioden.
Takykardi indusert av atrial takykardi. En pålagt rytme med maksimal frekvens for pacemakeren. Det observeres hvis atrietakykardi (for eksempel atrieflimmer) oppstår hos pasienter med tokammer pacemaker. Hyppig atriell depolarisering registreres av pacemakeren og utløser ventrikulær pacing. I slike tilfeller bytter de til VVI-modus og eliminerer arytmien.
En EKG-enhet ble oppfunnet av en engelsk forsker for mer enn et århundre siden. Han registrerte den elektriske aktiviteten til hjertemuskelen og registrerte disse dataene på et spesielt papirbånd. Naturligvis har det gjennom hele sin eksistens blitt modernisert flere ganger, men det grunnleggende prinsippet for drift, som er basert på registrering av elektriske impulser, har forblitt uendret.
Nå er den tilgjengelig på alle sykehus, ambulanseteam og lokale terapeuter er utstyrt med den. En lett og mobil elektrokardiograf hjelper til med å redde liv med sin evne til raskt å ta et EKG. Hastighet og nøyaktighet er viktig for pasienter med lungeemboli, hjerteinfarkt, bradykardi og sykdommer som krever akuttmedisinsk behandling.
Å tyde EKG-avlesninger er ikke et problem for en erfaren lege. Mange hjertediagnoser etableres på grunnlag av denne overvåkingen, og de fleste av dem indikerer umiskjennelig kardiovaskulære patologier.
Hva du trenger å vite om EKG-prinsipper
En utenforstående, som er en hvilken som helst kardiologisk pasient, er ikke i stand til å forstå de uforståelige tennene og toppene som elektrokardiografen viser. Det er vanskelig for folk uten spesialutdanning å forstå hva legen ser der, men generelle prinsipper Hjertets arbeid er ganske tydelig for alle.
Mennesket er et pattedyr og hjertet består av 4 kamre. Dette er to atrier med tynne vegger som utfører hjelpearbeid, og to ventrikler, som tåler hovedbelastningene. Det er visse forskjeller mellom høyre og venstre side av hjertet. Det er lettere for kroppen å tilføre blod til lungesirkulasjonen gjennom høyre ventrikkel enn å presse blod inn i den systemiske sirkulasjonen gjennom venstre ventrikkel. Derfor er den venstre mer utviklet, men det er flere sykdommer som påvirker den. Men til tross for denne grunnleggende forskjellen, avhenger menneskers helse i stor grad av sammenhengen og enhetligheten i arbeidet til alle deler av organet.
I tillegg varierer delene av hjertet i struktur og intensitet elektrisk aktivitet. Myokard, det vil si kontraktile komplekser, og nerver, ventiler, fettvev, fartøyer, faktisk - irreduserbare elementer, skiller seg fra hverandre i graden og hastigheten på respons på elektriske impulser.
Kardiologer gjenkjenner hjertepatologier på grunn av deres inngående kunnskap om prinsippene for hjertefunksjon og evnen til å tolke et elektrokardiogram. Intervallene, bølgene og avledningene må sees i en enkelt kontekst som definerer vanlige hjertesykdommer.
Det er ikke så mange spesifikke funksjoner i hjertet; det har:
- Automatisk, det vil si at den spontant genererer impulser som fører til dens eksitasjon.
- Eksitabilitet, ansvarlig for muligheten for hjerteaktivering under påvirkning av en spennende impuls.
- Konduktivitet. Hjertet kan sørge for ledning av en impuls fra opprinnelsesstedet til den kontraktile strukturen som er involvert i prosessen.
- Kontraktilitet. Dette er hjertemuskelens evne til å trekke seg sammen og slappe av under kontroll av den aktuelle impulsen.
- Tonicitet. Når hjertet i diastole ikke mister formen og er i stand til å gi konstant aktivitet i henhold til den fysiologiske syklusen.
Hjertets rolige tilstand, kalt statisk polarisering, er elektrisk nøytral, og på stadiet for generering og ledning av spennende impulser, noe som innebærer en elektrisk prosess, dannes karakteristiske biostrømmer.
Hvordan tyde et EKG: hva fokuserer legen på?
Oppførsel EKG-prosedyre I dag er det ikke vanskelig; ethvert sykehus er utstyrt med disse enhetene. Men hva er inkludert i komplekset av manipulasjoner og hva blir vanligvis sett på som normen for tilstander? Teknikken for å utføre et elektrokardiogram er bare kjent for helsearbeidere som gjennomgår en ekstra treningssyklus. Pasienten bør kjenne til reglene for forberedelse til EKG. Før du overvåker trenger du:
- Kan ikke formidle.
- Slutt å røyke, drikke kaffe og alkohol.
- Unngå å ta medisiner.
- Unngå anstrengende fysisk aktivitet før prosedyren.
Alt dette vil påvirke resultatene av elektrokardiogrammet i form av takykardi eller mer alvorlige brudd. Pasienten, som er i en rolig tilstand, kler av seg til midjen, tar av seg skoene og legger seg på sofaen. Sykepleieren behandler ledningsstedene med en spesiell løsning, fester elektrodene og tar avlesninger. Deretter overføres dataene til en kardiolog for dekoding.
Hver bølge på EKG er utpekt som en stor latinsk bokstav, P, Q, R, S, T, U.
- P – atrial depolarisering. Når QRS-bølgene er komplekse, snakker de om ventrikulær depolarisering.
- T – ventrikulær repolarisering. En uskarp U-bølge indikerer repolarisering av de distale delene av ledningssystemet.
- Er tennene rettet oppover, så er de positive, de som er rettet nedover er negative. Q- og S-bølgene vil alltid være negative, og R-bølgene vil alltid være positive.
For å samle inn data brukes 12 leads:
- Standard: I, II, III.
- Forsterkede unipolare lemledninger – tre.
- Forsterket unipolar bryst - seks.
Ved uttalt arytmi eller unormal posisjon av hjertet er det behov for å bruke ekstra brystledninger, bipolare og unipolare (D, A, I).
Ved dechiffrering av resultatene måler legen varigheten av intervallene mellom hver av EKG-indikatorene. På denne måten foretas en vurdering av frekvensen av rytmen, når størrelsen og formen på tannen i forskjellige avledninger bestemmer arten av rytmen som oppstår elektriske fenomener i hjertet og den elektriske aktiviteten til hver del av myokardiet. I hovedsak viser EKG omfattende arbeid hjerter i en bestemt periode.
Detaljert tolkning av EKG: norm, patologier og sykdommer
Hvis en streng dekoding er nødvendig, utføres en analyse og beregning av arealet av tennene ved å bruke ekstra ledninger, i henhold til vektorteorien. Men i hverdagspraksis mye oftere tyr de til en slik indikator som retningen til den elektriske aksen. Det er den totale QRS-vektoren. Naturligvis har hver person individuelle fysiologiske egenskaper strukturen i brystet, og hjertet kan forskyves fra sin vanlige plassering. I tillegg kan vektforholdet mellom ventriklene og intensiteten og ledningshastigheten i dem også variere. Derfor krever dekoding en beskrivelse av både den vertikale og horisontale retningen langs denne vektoren.
Dekoding kan bare utføres i en viss sekvens, noe som bidrar til å skille normale indikatorer fra oppdagede brudd:
- Pulsen vurderes og hjertefrekvensen måles. Et normalt EKG karakteriseres av sinusrytme med en hjertefrekvens på 60-80 slag/minutt.
- Intervaller beregnes som indikerer varigheten av systole (kontraksjonsfase). Dette gjøres ved hjelp av en spesiell Bazett-formel. Normal QT er 390/450 ms; hvis den forlenges, kan en diagnose av iskemisk hjertesykdom, myokarditt, revmatisme eller aterosklerose stilles. Hvis intervallet forkortes, mistenkes hyperkalsemi. Intervallene gjenspeiler ledningsevnen til impulsene; den beregnes ved hjelp av spesielle automatiske programmer, som bare øker den diagnostiske verdien av resultatene.
- Posisjonen til EOS beregnes ut fra isolinen og styres av høyden på tennene. Under normale forhold vil R-bølgen alltid være høyere enn bølgen S. Og hvis tvert imot med samtidig avvik av aksen til høyre, så antas funksjonssvikt i høyre ventrikkel. Med akseavvik til venstre, henholdsvis til venstre, forutsatt at S er større enn R i avledninger II og III. Dette indikerer venstre ventrikkel hypertrofi.
- QRS-komplekset som dannes når impulser utføres til ventrikkelmusklene undersøkes. Komplekset bestemmer den funksjonelle belastningen av ventriklene. I normal tilstand er det ingen patologisk Q-bølge, og bredden på hele komplekset overstiger ikke 120 ms. Når dette intervallet skifter, stilles en diagnose på fullstendig eller delvis blokkering av buntgrenene eller det snakkes om ledningsforstyrrelser. Ufullstendig blokade av høyre ben fungerer som en elektrokardiografisk indikator på hypertrofiske endringer i høyre ventrikkel, og ufullstendig blokade av venstre ben er bevis på hypertrofi av venstre ventrikkel.
- ST-segmenter er beskrevet som gjenspeiler perioden med gjenoppretting av hjertemuskelens opprinnelige tilstand fra øyeblikket av dens fullstendige depolarisering. Normalt er de plassert langs isolinen. Og også T-bølgen, som gjenspeiler prosessen med ventrikulær repolarisering. Prosessen er rettet oppover, med asymmetri, og dens amplitude skal normalt være under T-bølgen. Den har lengre varighet enn QRS-komplekset.
Full karakterutskrift kan kun utføres av lege, men om nødvendig kan ambulansepersonell også gjøre dette.
Avvik fra normen: fysiologiske aspekter

Dette er bildet vanlig kardiogram sunn person. Hjertet hans fungerer jevnt, med regelmessig rytme og riktig. Men disse indikatorene kan endres og variere under forskjellige fysiologiske forhold. En slik tilstand er graviditet. Hos kvinner som bærer et barn, forskyves hjertet noe i forhold til dets normale anatomiske plassering i brystet, og derfor forskyves også den elektriske aksen. Alt avhenger av perioden, siden hver måned øker belastningen på hjertet. Under graviditet vil alle disse endringene vises på EKG, men vil bli sett på som en betinget norm.
Barnas kardiogram er også annerledes, indikatorene som endres etter alder ettersom barnet vokser. Og først etter 12 år begynner EKG til barn å ligne mage-tarmkanalen til voksne.
Noen ganger oppstår situasjoner når to EKG-er for samme pasient, tatt med bare noen få timers mellomrom, er slående forskjellige. Hvorfor skjer dette? For å få nøyaktige resultater, må du ta hensyn til mange påvirkningsfaktorer:
- En forvrengt EKG-registrering kan være et resultat av en enhetsfeil eller andre tekniske problemer. For eksempel hvis resultatene ble feil limt sammen av en helsepersonell. Vær oppmerksom på at noen romerske symboler ser identiske både omvendt og i normal posisjon. Det er situasjoner når diagrammet er kuttet feil, noe som fører til tap av den siste eller første tannen.
- Det er også viktig hvor godt pasienten er forberedt. Alt som stimulerer pulsen vil sikkert påvirke EKG-resultater. Det er tilrådelig å ta en dusj før prosedyren, men du bør ikke bruke kroppskosmetikk. Og under prosessen med å ta et kardiogram, bør pasienten være i en avslappet tilstand.
- Muligheten for feil plassering av elektrodene kan ikke utelukkes.
Det er best å stole på elektrokardiografer for å sjekke hjertet ditt; de utfører analysen med maksimal nøyaktighet. For å bekrefte diagnosen funnet på EKG, foreskriver legen alltid flere tilleggsstudier.

