Infecția cu papillomorus este foarte periculoasă pentru o persoană. Este deosebit de greu să transportați femeile. Studiile medicale demonstrează faptul că virusul papilomei umane (HPV) duce la multe consecințe ireversibile, de exemplu, cum ar fi cancerul de col uterin.
Ce este
Papiloma se numește o tumoare benignă, care este o bucată mică de țesut conjunctiv. Această piesă constă din vase mici și acoperite cu epiteliu. Din epiteliul plat, creșterea apar în organele genitale ale unei femei și în cavitatea sa orală. La femei, HPV apare mult mai des decât la bărbați. În 80% din cazuri, aceasta duce la dezvoltarea cancerului de col uterin.
Pătrunderea organismului de ADN de sex feminin - virusul provoacă diviziune celulară multiplă. Acest proces se manifestă asupra aspectului, pe corp și pe membranele mucoase apar sub formă de papilom.
Cauză
Principalele motive pentru infecția HPV pot fi atribuite:
- începutul vieții sexuale timpurii sau dezordonate;
- actul sexual neprotejat cu transportatorul de infectare;
- utilizarea bunurilor personale ale altor persoane (prosop, feluri de mâncare și alte corpuri ale tuturor, pe care un virus poate rămâne de la o persoană bolnavă);
- avorturi frecvente, avorturi, în care membrana mucoasă poate fi rănită și penetrată cu ușurință a virusului;
- vizitarea locurilor publice (saune, piscine), unde pot exista infecții sub influența căldurii și umidității;
- bolile genitale cronice, cum ar fi eroziunea cervicală;
- placentare sau transmiterea calea generică a virusului (de la o mamă infectată la făt);
- boli verstice (ureplasmoza, chlamydia, candidoza, gonoreea);
- intervenții de operare chirurgicale sau cosmetice utilizând unelte slab sterilizate;
- utilizarea frecventă a contracepției orale, care încalcă fundalul hormonal al corpului și provoacă răspândirea virusului pe el.
Cea mai obișnuită modalitate de infecție HPV este o cale de sex. Relațiile intime cu un partener infectat pot duce la depozite chiar și cu sex oral sau anal.
Simptome
Boala se poate manifesta într-o formă ascunsă, ștersă sau explicită. Cu formă interioară, nici o femeie însăși, nici medicamentul atunci când inspecția nu poate determina semnele HPV. Cu versiunea șterse a prezenței infecției, semnele se pot manifesta și pot fi absente deloc.
La forma clară a bolii, pacientul însuși adresează clinicii pentru anumite plângeri și creșteri ale corpului. Astfel, simptomele la femei devin vizibile la stadiul luptat al bolii.
La început, detectează formațiuni unice sau multiple pe corp, după aceea se poate simți mâncărime și arderea insuportabilă în aceste locuri.
Semnele de creștere nehracteristică Femeia pot detecta secole, gâtul, axile, sub piept. Foarte des, virusul se manifestă pe mucoasa nazală, stomacul și gura. Dar cel mai frecvent obiectiv al înfrângerii este organele genitale.
Pe pereții vaginului, papiloamele pot fi detectate numai în timpul inspecției ginecologice. Semnele acestor formațiuni pot servi ca senzații dureroase în timpul actului sexual, uneori însoțite de vânătăi.
Când penetrează și dezvoltă un virus, o femeie se poate manifesta:
- inflamația membranei mucoase a uterului;
- displazia uterului;
- cancer cervical.
În cursul dezvoltării active a HPV, o femeie poate avea o creștere a ganglionilor limfatici, starea febră, frisoane, deteriorarea bunăstării generale, durerea în deteriorarea creșterii.
Diagnosticare
Testele HPV fac parte din screening-ul pentru cancerul de col uterin. Fiecare femeie care a ajuns la 35 de ani trebuie să fie un sondaj pe HPV o dată la 3 - 5 ani.
Virusul este detectat de două metode principale de diagnosticare:
- PCR pentru virusul papilomului uman. Infecția existentă este detectată sau este respinsă. Dacă există un virus, tipul și progresivitatea caracterului sunt setate. Acest test se efectuează pe baza podurilor de la genital sau pe bază de sânge.
- Metoda de captare hibridă. Răzbunarea de la cervix se face și se determină concentrația cantitativă a virusului.
În plus, medicul poate atribui o analiză a frotiului la citologie. Cu un risc oncogen ridicat de a dezvolta o boală, medicul numește astfel de sondaje ca:
- Colposcopie. Studiul colului uterin cu un aparat special, similar cu funcționarea pe o lupă.
- Biopsie. Studiul unor bucăți mici de țesături din uter pentru prezența virusului HPV.
Tipuri de papilom.
Există mai mult de 100 de specii de papillom:
- rotunjit sau oval;
- obișnuite (simple);
- acrohords;
- papillomatoza Larynx, trahee și cavitatea orală.
- condiluri ascuțite.
Este un aspect evident al papilomei, cel mai adesea găsit pe membranele mucoase ale organelor genitale și cavitatea orală a femeii.
Tipurile (tulpinile) HPV sunt împărțite pe tipuri de risc de oncologie:
- 1,3,5,2 - nu provoacă oncologie;
- 11,6,42,44,43 - riscul oncogenic scăzut;
- 31,16,18,33,45,68,52,51,59,39 - Risc ridicat de oncologie.
Tehnici de tratament
Tratamentul se efectuează prin mai multe metode în funcție de dimensiunea formațiunilor și locațiilor localizării acestora:
- Criodestieri. Azotul lichid este efect de înghețare asupra epiteliului infectat.
- Coagularea valurilor radio. Un scalpel de valuri radio este tăiat creșteri benigne.
- Diatermocoagularea. Neoplasmul este excizat de o descărcare electrică și de o cârpă electrică.
- Impactul laserului. Potrivit tuturor femeilor și este singura metodă admisibilă pentru menținerea femeilor însărcinate.
- Intervenție chirurgicală. Se efectuează sub anestezie locală. Indicații pentru realizarea unor leziuni extinse sau tranziția neoplasmelor într-o formă malignă.
Pericolul virusului de papiloma este că, după 10-15 ani, educația benignă este renăscut în malignă. Adesea, papilomii pot apărea pe corpul unei femei de-a lungul vieții sale și să nu facă probleme în afara problemei estetice. Și recăderile pot începe dezvoltarea unui câmp de câteva luni sau ani după tratament, chiar și cu succes. Depinde mult de sistemul imunitar puternic al corpului.
Virusul papilomavirusului uman (HPV) Infecția cu o persoană foarte specializată din familia Papovaviridea, care are capacitatea de a infecta și transforma celulele epiteliale. Mai mult de o sută de specii de HPV, din care 35 infectează tractul urogenital al unei persoane, determinând leziunea epiteliului de acoperire a pielii și a membranelor mucoase ale organelor genitale.
Papilomavirus Carrier este la fiecare a șasea persoană - acest lucru este indicat în datele OMS. Infecția cauzată de virusul papilomei este negi (condiloma) și se referă la un grup de boli infecțioase de virus care sunt caracterizate printr-o formare de formare a papilomatoasă pe piele și membrană mucoasă. HPV se caracterizează prin forma sa cronică cu recăderi constante.
Motivele
De ce se dezvoltă virusul papilomei umane și ce este? Agentul patogen este un virus care afectează stratul superior al pielii și membranele mucoase ale organelor genitale. Transferul acestor virusuri este posibil numai de la o persoană la om, infecția are loc atunci când contactul cu pielea sau membranele mucoase ale unui pacient.
Infecția cu virusul papilomei umane pot apărea:
- Cu contact sexual. Potrivit Asociației Medicale Internaționale, Papillomavirus este una dintre cele mai frecvente boli cu transmitere sexuală, iar acest lucru este mai mare de 60% din cazuri.
- La nastere. Infecția poate fi transmisă la nașterea unei mame unui nou-născut, care este ulterior plină de infecție a papillomirusului sau a bolii de papilomatoză laringie.
- Cu autoinocularea. Auto-poziționarea poate să apară dacă regulile de igienă elementară nu sunt conforme: epilarea sau rasul.
- Gospodărie. Virusul Papilomavirus al persoanei se distinge prin supraviețuirea crescută, iar pentru o lungă perioadă de timp poate persista într-un mediu umed cald al locurilor publice, cum ar fi: toalete, băi, gimnastică, piscine. Infecția are loc direct prin diverse leziuni ale pielii atunci când se contactează, folosind obiecte de igienă personale sau în locuri publice.
Diferite tipuri de HPV cauzează sau participă la dezvoltare:
- (62%);
- cancer de col uterin preinstal și invaziv (38%);
- , tractul urinar (51%);
- 10% din femeile sănătoase din punct de vedere clinic sunt purtători ai HPV;
- 85% dintre pacienții cu condynome tipice de organe genitale externe în timpul examinării sunt detectate prin focalizarea suplimentară a infecției HPV a vaginului și a cervixului în săbii pronunțate și scăzute.
Aceste date vă permit să luați în considerare pacienții cu infecții de papilomev de sexualitate ca un grup cu risc crescut de apariție a carcinomului intraepitelial al colului uterin.

Clasificare
Se aplică următoarea clasificare:
- HPV, manifestarea cărora sunt diferite tipuri de negi (HPV 1-5):
- Fitness Warts (aspectul seamănă cu porumbul), este de 1-4 tipuri de HPV;
- Vârfuri plate, este de 3, 10, 28, 49 tipuri de HPV;
- Negi obișnuiți, acesta este al 27-lea tip de HPV.
- HPV, vulva izbitoare, vagin, organele genitale, colul uterin și tractul respirator, este de 6, 11, 13, 16, 18, 31, 33, 35 tipuri de HPV.
- HPV, înfrângerea care sub formă de erupții cutanate sunt asociate cu starea bolii de prejudecăți (HPV de risc oncogenic ridicat), este HPV 39 și alte tipuri.
După cum se poate observa, aceste neoplasme benigne sunt capabile să se formeze pe orice complot de corp:
- față;
- sub piept;
- în armpituri;
- pe genitalia;
- pe membranele mucoase ale organelor interne, cavitatea orală și nazală.

Perioadă de incubație
Perioada de incubație este lungă: de la o jumătate de lună până la câțiva ani. Pentru infecția cu papillomavirus se caracterizează printr-un curent ascuns (latent). O persoană poate deveni simultan infectată cu mai multe tipuri de papillomavirusuri. Sub influența diferiților factori, virusul este activat, reproducerea sa consolidată, iar boala trece în stadiul manifestărilor clinice.
În majoritatea cazurilor (până la 90%), timp de 6-12 luni se întâmplă, în alte cazuri există un curent lung cronic recurent cu posibila malignare a procesului (în funcție de tipul de virus).
Simptomele virusului uman de papilloma
Imunitatea umană este suficient de puternică pentru a depăși virusul la stadiul incipient al dezvoltării sale. Și în majoritatea cazurilor, boala nu se dezvoltă. Cu toate acestea, după un timp, după câteva luni, ani sau chiar decenii, oamenii pot avea unele simptome ale virusului de papilomavirus uman.
Mai multe grupuri de boli se disting, cele mai frecvent cauzate de HPV:
- Negi sunt rotunde, mai dure decât corpul creșterii cu un diametru de 2 mm la 1 cm. Frontierele negi sunt foarte clar definite, se găsesc negi de formă greșită. Ele sunt Shersha la atingere și pot fi culori diferite. Cel mai adesea se formează în locuri unde pielea este cea mai deteriorată: pe mâini, genunchi sau coate.
- Harmii căzuți. Se dezvoltă atunci când sunt infectate cu viruși 1, 2 tipuri în acele locuri în care pantofii sunt frecați sau presați pe picioarele lor. Pielea în locul negiului devine mai groasă, granițele clare ale negiilor nu au.
- Condiluri ascuțite - Negile specifice care apar, de regulă, pe membranele mucoase și pielea organelor genitale: capul penisului și pielea din cea mai mare carne la bărbați, pielea buzelor sexuale la femei. Ele pot apărea și în vezică urinară, uretra, pe colul uterin, în vagin, pe pielea din jurul anusului, în cavitatea bucală. În exterior, aceste negi genitale sunt similare cu cele mici formațiuni convexe, marginile lor de conopidă a lor neuniformă). Această boală provoacă viruși de papiloma umană 6 și 11 tipuri.
- Boveni papuloza. Placile mici cu negru plat (ușor asemănătoare cu verdele plate) apar în jurul genitalelor. Mai des se dezvoltă la bărbați, schimbând în mod constant partenerii sexuali. Cauzate de tipurile - 16, 18, 31, 33, 42, 48, 51, 54.
Orice infecție virală în mod constant în corpul uman (și HPV se referă tocmai la acest lucru), este activată numai cu scăderea imunității.
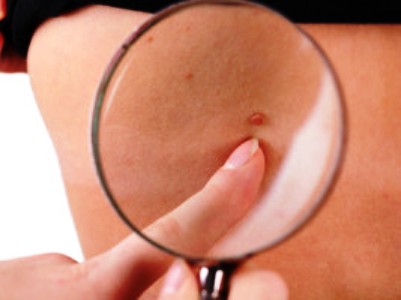
Virusul Papiloma: Fotografie
Pentru a afla ce arată virusul Papiloma al persoanei în diferite manifestări, am pregătit o selecție cu fotografii.


Simptomele virusului papilomei umane la femei
Infecția poate fi ținută într-o formă ascunsă și poate provoca dezvoltarea papilomului genital. Sunt observate condilomedice în principal la femeile cu vârsta cuprinsă între 15 și 30 de ani.
Principalul pericol al dezvoltării bolii cauzate de tipul 16 și 18 este dezvoltarea cancerului de col uterin. Cancerul de col uterin reduce speranța de viață în medie timp de 26 de ani. Din punctul de vedere al dezvoltării cancerului, numai virusul care este în corpul de mai mult de un an devine periculos.
Din păcate, aceste boli la femei se desfășoară adesea asimptomatic până în ultimele etape, în care eficacitatea tratamentului este semnificativ redusă.
Simptomele virusului uman de papilloma la bărbați
Pentru bărbați, virusul Papilloma al persoanei este mai puțin periculos decât pentru femei. Cel mai adesea sunt purtători pasivi. Probabilitatea dezvoltării bolilor oncologice este mult mai mică.
HPV la bărbați poate provoca apariția aripilor ascuțite pe carnea extremă, capul penisului sau căpitanului. O astfel de educație ar trebui eliminată de urgență, deoarece acestea interferează cu nu numai respectarea igienei personale, ci și pentru a efectua viața sexuală.
Prevenirea
Listăm principalele direcții de prevenire a infecției cu papillomavirus la om:
- măsuri de igienă personală în locurile publice;
- stilul de viață sănătos care susține imunitatea la un nivel ridicat;
- modul corect de muncă și odihnă;
- cultura fizică moderată;
- recepționarea vitaminelor, fructelor, sucurilor;
- doar un partener sexual (în mod ideal);
- folosind un prezervativ când sexul.
În prezent există vaccinări din virusul papillomei umane: Gardasil și Cervarix. Vaccinul Gardasil este eficient împotriva tipurilor HPV 6, 11, 16 și 18 (protejează împotriva cancerului de col uterin și a verucilor genitale), iar cervariile vaccinului sunt eficiente în ceea ce privește tipurile HPV 16 și 18 (protejează împotriva cancerului de col uterin, dar nu din Condyl) .
Tratamentul virusului papilomei umane
În prezent, nu există niciun medicament antiviral, ceea ce ar determina dispariția virusului de papiloma unei persoane din organism.
Diverse interferoni (repacnon, cicloferon și altele) și interferonogeni (Halfdan, Prodigiosan și alții) pot reduce consumismul existent, dar nu reduc frecvența celor noi. Prin urmare, principala metodă de tratare a virusului de papiloma a unei persoane este eliminată prin conglomerare cu metode chimice sau chirurgicale.
Iată principalele metode de eliminare a țesuturilor de papiloma:
- Radiosurgicală. Un electrod de undă radio taie o tumoare coagulează vasele. Bandajul antiseptic este necesar.
- Laser. Fără contact și fără sânge. În locul papilomului la distanță, o crustă rămâne sub care vindecarea este în curs de desfășurare. Cons - risc de recădere, cost ridicat, necesitatea de a șterge cicatricile rămase.
- Electro-generare. Prin eficiență, rezultatul și prețurile sunt similare cu două metode anterioare.
- Chirurgical. Aceasta este o operație sub anestezie locală.
Înainte de a începe tratamentul, asigurați-vă că cereți medicului dumneavoastră:
- Ce metode de tratament sunt disponibile în clinică, unde treceți tratamentul?
- Cât costă fiecare dintre tipurile de tratament și ceea ce sunt complicații posibile?
- Va fi o operație dureroasă?
Este necesar să se sublinieze că eliminarea papilomului nu trebuie considerată un tratament complet de la infecția cu papillomavirus, deoarece în acest caz o persoană nu încetează să mai fie un monitor de virus, adică de mai mulți ani, polipii papilar pot apărea din nou. De aceea, pentru a preveni medicii, se recomandă efectuarea îmbunătățirii întregului corp în ansamblu.

Cryocoagularea
Cryloagularea (cacino cu azot lichid) este o metodă rapidă și eficientă de tratament a aripi ascuțite. Procedura poate fi puțin dureroasă și neplăcută, dar rareori îngrijorează foarte mult pacienții.
Crylooagularea se desfășoară în câteva sesiuni în câteva săptămâni. Eliminarea completă a condilului este observată la 75-80% dintre pacienții aflați sub toate procedurile.
Nu încercați să efectuați diagnosticarea și tratamentul virusului papilomei umane.
- În primul rând, trebuie să alegeți metoda potrivită.
- În al doilea rând, există întotdeauna un risc de a confunda aripile ascuțite cu o tumoare malignă.
Este mai bine să nu riscați și să aveți încredere în profesioniștii din domeniul sănătății - acest lucru vă va oferi o viață sexuală lungă și fericită. Viața pe deplin în timpul tratamentului papillomavirus se oprește la recuperarea completă. Este necesară o examinare și, dacă este necesar, tratamentul unui partener.
Virusul papilomei umane are propriile caracteristici, deoarece afectează sistemul de reproducere feminin, lovind cele mai importante organe. Este foarte periculos datorită activității sale oncologice ridicate.
Mulți oameni știu ce infecții și boli virale sunt. Dar puțini oameni știu despre un astfel de virus cunning ca un virus uman de papiloma care poate provoca dezvoltarea cancerului.
Metodele de prevenire și tratament de la HPV sunt destul de simple și, prin urmare, este mai bine să se bazeze și să evite infecția cu virusul papilomei unei persoane decât o lungă perioadă de timp și obositoare, tratate fizic și moral din cauza cancerului.
Ce este virusul papilomei umane (HPV)
În fiecare zi, 6 femei mor din cauza cancerului de col uterin. În 90% dintre aceștia detectează HPV. HPV are peste 60 de subtipuri. Perioada de incubație este de la 1-3 luni la un an. Grupul de risc include persoane, lansate timpuriu de viață sexuală și având sex nediscriminatoriu.
HPV poate provoca cancer de col uterin, vulva sau vagin. Este periculos nu numai pentru o femeie care este direct bolnavă cu această boală, ci și pentru personalul medical (medicul ar trebui să acorde atenție protejării mâinilor și față pentru a preveni infecția).

Dacă o femeie este în poziție, pericolul există pentru copil, deoarece în timpul nașterii, trecând prin căi generice infectate, copilul poate obține ulterior trahee sau cancer laringe.
Factorii care contribuie la dezvoltarea bolii sunt supercooling-ul, o boală de răceală, boli venerice, orice intervenții chirurgicale în organele sistemului de reproducere, de exemplu, avortul, extragerea spiralelor intrauterine.
Modalități de infectare a HPV
HPV de diferite tipuri și subtipuri intră în corpul femeilor, de preferință sexual. Prin urmare, acest lucru ar trebui luat în considerare la diagnosticare, precum și atunci când alegeți tactici de tratament.

Bărbații sunt purtători latenți ai acestui virus și rar bolnavi lor și, prin urmare, dacă infecția a avut loc în timpul contactului sexual, ar trebui să fie tratate cu un bărbat și o femeie.
Dar este posibil să se infecteze și fără penetrare directă. Doar doar închideți contactul în timpul pescuitului. Din aceasta rezultă că chiar și o fecioară se poate infecta cu acest virus.
Unul dintre cele mai periculoase este tipul ascendent de infecție - de la Guineea la copil. Dacă o femeie însărcinată are condilomuri, atunci probabilitatea de infecție a unui copil nou-născut este foarte mare. Copilul poate dezvolta ulterior cancer de gantry, care va fi greu de tratat în funcție de vârsta și toleranța la tratamentul copiilor.
Contact-gospodine tip de infecție există, dar procentul de infecție nu este la fel de mare.
Papiloma la femei: metode de diagnosticare
Simptomele de papilomii la femei pot aproape complet absente. Deja direct la recepția medicului, puteți stabili prezența unui virus în organism.
Deoarece virusul este localizat adânc în țesuturi, testele de sânge nu vor arăta nimic. Acestea sunt luate pentru a determina nivelul de imunitate, deoarece este de la imunitate la modul în care o femeie va vindeca de la boală fără intervenție chirurgicală.

Pe baza subtipului virusului, pot fi prezente anumite simptome externe. Acestea includ:
- Negi sunt formațiuni rotunde, convexe, maro formate pe orice secțiuni ale pielii. Ei nu aduc nici o preocupare pacientului. Cauzate de papillomavirus 1,2,3 și 4 tipuri.
- Boveni papuloza. Această boală, caracterizată prin erupții cutanate în formă de placă sau alb pe capul penisului la bărbați și la buze sexuale la femei, este cauzată de papilomavirusuri 16,18, 31 și 33 de tipuri. Această boală este periculoasă prin faptul că va crește treptat în cancerul de piele. Deci, în plus față de ginecolog, ar trebui să vizitați oncologul.
- Condilomurile ascuțite sunt negi mici, foarte asemănătoare în aparență pe conopidă, care apar pe membranele mucoase, în vezică, uretra, în vagin, în jurul gaurei anale. HPV 6 și 11 tipuri sunt numite.
HPV la femei este izbitor de spike predominant din spate, clitoris, vulva, col uterin. Și, prin urmare, în timpul examinării ginecologice, medicul este obligat să verifice starea acestor organisme.
- Colposcopia vă permite să inspectați cervixul, arcurile vaginale sunt sub mărire (colposcopie extinsă cu acid acetic și o soluție de Lugola). Dacă o femeie nu a fost examinată de mult timp într-un ginecolog, ea este oferită de colposcopie.
- Vulvoscopia este inspecția vulvei cu ajutorul dispozitivelor optice.
- Ditipping răzuirea de la colul uterin vă permite să identificați genomul virusului în frotiuri și să determinați tipul de virus de papilloma.
Cum se produce tratamentul papilomelor la femei
Acum nu există medicamente care ar fi tratate direct de la HPV. Dar acest lucru nu înseamnă că nu există droguri cu ajutorul căruia boala ar putea fi învinsă.
Medicii prescriu adesea diferite tipuri de imunosupresori care cresc imunitatea pentru ca organismul a castigat virusul. Corpul uman este capabil să se lupte cu succes cu HPV într-un timp scurt.
O mulțime de tineri sunt infectați pe tot parcursul vieții, apoi recuperați și reinfectați deja cu un alt subtip. Dacă imunitatea este puternică, atunci tratamentul nu este necesar, cu excepția unei inspecții planificate a unui medic.

Dacă virusul rămâne, este necesar să se observe starea colului uterin. Dacă există o displazie care se impune după tratamentul antiinflamator, se efectuează intervenția chirurgicală. Dacă nu vindecați displazia, în curând veți fi o tumoare malignă în locul său.
- Criodestestarea colului uterin - Prelucrarea focului afectat de azot lichid, urmată de reabilitare. Cervixul este înghețat și țesutul deteriorat este îndepărtat. Tratamentul cu azot lichid este mic, nu duce la apariția cicatricilor și cicatricilor.
Tratamentul cu azot lichid poate fi utilizat numai în unele cazuri. De exemplu, atunci când displazia nu poate ajuta în mod eficient, deoarece este imposibil să se controleze adâncimea tratamentului, din cauza căruia țesăturile infectate pot rămâne în organism. În tratamentul eroziunii bine
Dovedit. - Terapia cu valuri radio.care vă permite să eliminați complet zonele contaminate. Aceasta este procedura cea mai blândă. Cicatrizarea nu apare.
- Tratamentul electric. Aceasta este una dintre cele mai vechi și mai ieftine metode. Cu această procedură, curentul de temperatură ridicată se încadrează în straturile adânci ale pielii și pe locul tratamentului există o cicatrice, deoarece țesătura cervixului este grav vindecătoare.
De aici, am mers cu mitul că era imposibil să folosești această metodă. Cu toate acestea, acest tip de tratament nu afectează posibilitatea concepției. Tratamentul curentului electric poate duce la sângerări puternice. În timpul săptămânii, descărcarea abundentă a sângelui este posibilă după procedură.
Toate aceste metode au propriile lor contraindicații și, prin urmare, posibilitatea aplicării oricăruia dintre ele ar trebui să fie sub controlul medicului de participare în toate etapele.
Consecințele HPV pentru o jumătate de umanitate
Papilomavirus uman femeile au propriile lor caracteristici ca afectează sistemul de reproducere feminin, lovind cele mai importante organe. Este foarte periculos datorită activității sale oncologice ridicate. Cancerul de col uterin este destul de dificil, iar în cazul unei remisiuni complete, femeia devine fără rost.

Sfaturi pentru prevenirea și reducerea riscului de infectare cu HPV
- Utilizați un prezervativ, chiar dacă alte mijloace de protecție (tablete, unguent, pastă, spirală) sunt utilizate în plus față de acesta
- Au un partener sexual permanent. Femeile cu mulți parteneri sexuali sunt mai predispuși să se îmbolnăvească cu HPV împreună cu Chlamydia, Gonoreea și alte ITS.
- Prezentați periodic inspecția la ginecolog și efectuați analizele necesare.
- Nu fuma. Fumatul femeilor au redus imunitatea, suferă de hipoxie și risc bolnav cu cancer pulmonar. De asemenea, fumatul afectează negativ viitorii lor descendenți.
- Medicamentele hormonale pot fi consecvente numai în conformitate cu sfatul medicului, deoarece multe dintre ele afectează negativ imunitatea.
- Începeți viața sexuală atunci când corpul fetei este deja pe deplin format. De la o vârstă fragedă, fata nu a format încă o microfloră, care va proteja de bacterii și viruși.
Pe baza celor de mai sus, virusul Papilloma al persoanei nu este la fel de teribil ca câteodată li sa spus în televiziuni. Principalul lucru este acela de a efectua un stil de viață sănătos, frecventează periodic consultarea femeilor, utilizează metode contraceptive și, dacă se va întâmpla încă o infecție cu virusul, puteți începe tratamentul în timp și puteți preveni modificările nedorite ale corpului.
Papillomavirus Omul (papilomavirus uman, HPV) este o infecție virală comună. Virusul poate fi infectat cu totul, indiferent de sex și vârstă. Pentru femei, este periculos că unele tulpini provoacă cancer de col uterin. Până în prezent, aproximativ 600 de tulpini sau tipuri de virus sunt deschise, împărțite condiționat în 3 soiuri:
- Undegen.
- Oncogenic cu risc scăzut de cancer.
- Oncogenic cu risc crescut de cancer.
HPV la femei: tipuri de bază și tipuri. Pericolul lor de sănătate
Virusul papilomei umane (HPV) este unul dintre cele mai frecvente tipuri de deteriorări ale corpului infecțios. Se poate manifesta atât pe piele, cât și pe organele interne (în gât, în gură în limba, în vagin, în uter).
Dacă infecția cade în organism, pentru a scăpa complet de ea, astăzi, este imposibil. Deși există mijloace și metode eficiente pentru combaterea bolii.
Manifestarea virusului Papilloma (HPV) la femei este deosebit de periculoasă. De ce?.
Risc de cancer în HPV
Cancerul de col uterin se dezvoltă în prezența HPV de tip 16 sau 18. Din momentul infectării la dezvoltarea cancerului, acesta poate trece mai mult de 15 ani. Riscul dezvoltării cancerului este majorat în următoarele condiții:
- tulburări hormonale;
- boli ale sistemului endocrin;
- fumat;
- STD (boli cu transmitere sexuală);
- boli inflamatorii ale organelor genitale;
- redus imunitatea celulară.
Ce caracteristici pot indica renașterea malignă a celulelor cervicale?
- Sângerarea de la vagin, care nu este legată de menstruație, sângerare după menopauză, precum și sânge după actul sexual, inspecția ginecologică, redactarea.
- Tulburări menstruale.
- Sentimente dureroase în partea de jos a abdomenului, precum și durerea în timpul sexului.
- Pierderea rapidă a greutății corporale.
- Deteriorarea stării generale, creșterea pe termen lung a temperaturii corporale, slăbiciunea.
Printre toate tumorile maligne, cm ar trebui să se încadreze la aproximativ 80% pe cancerul cu clipă plană. Principalul motiv pentru dezvoltarea sa este papillomavirus. Ca orice alt virus, nu are propriile structuri celulare. HPV este încorporat în celulele de col uterin pentru a le reproduce materialul genetic pe cheltuiala lor. În acest caz, virusul devine un factor carcinogen.
Este bine că în 80-90 de cazuri infecția nu este întârziată în organism pentru o perioadă lungă de timp. Sistemul imunitar îl recunoaște și distruge celulele afectate, iar virusul în sine blochează complet. Dar dacă HPV se recuperează în mod constant, schimbările patologice sunt acumulate treptat în celule. Oamenii de știință au determinat că din momentul infecției până când cancerul apare 10-40 de ani.
Sub influența HPV, celulele încep să împărtășească incorect și incontrolabile. Până în prezent, a schimbat celulele un pic, imunitatea are timp să le distrugă. Dar, de-a lungul anilor, protecția slăbește, în plus, pot submina alte circumstanțe.
Simptomele HPV la femei
Perioada de incubație a infecției cu papilomorovirus poate fi de la câteva săptămâni până la câțiva ani. Prezența unei papiloma feminină a virusului mărturisește o serie de semne ale următorului caracter. Mai des cu HPV la femei, simptomele sunt după cum urmează:
- Apariția pe organele genitale (în afara, pe pereții vaginului și cervicalul cervical) al Dondlomei, dimensiunea de 2-10 mm, fără durere, corporală sau roz, cu o suprafață neuniformă sau netedă. Acestea pot fi, de asemenea, amplasate pe alte părți ale corpului, ocazional în cavitatea orală.
- Papilomii situați în vagin poate fi rănit în timpul contactului sexual, ceea ce provoacă durere, mâncărime și sângerare.
- În timpul sarcinii, cantitatea de negi poate crește sau dispare complet. De asemenea, este posibilă creșterea și cantitatea de secreții vaginale.
- Creșterile din vagin și pe col uterin pot complica procesul de naștere, provoacă sângerări puternice.
După ce a găsit simptomele HPV, o femeie trebuie să se întoarcă în mod necesar la ginecolog, să treacă prin sondajele necesare și să obțină tratamentul necesar.
După infecție înainte de apariția manifestărilor clinice, este nevoie de 14 zile la câțiva ani. Virusul poate rămâne mult timp în starea latentă și chiar după activarea sa, o femeie nu poate simți simptome dureroase.
În unele cazuri, HPV provoacă formarea unor surse mici în formă de conică moi de aripi culori corporale sau roz. Astfel de formațiuni se pot îmbina unul cu celălalt, creând o aparență de o creastă sau "bush".
Condiluri la intrarea în vagin, în jurul anusului, pe buze sexuale mici. În aceleași locuri, papilomii pot fi localizați - formă papilară, alungită, pe o bază subțire.
Infecția cu papillomavirus, adică contaminarea virusului de papiloma a unei persoane este un anumit pericol pentru femeile de vârstă reproductivă. S-a dovedit științific că unele tulpini de virus duc la dezvoltarea cancerului de col uterin.
Identificarea în timp util a virusului în sine și a modificărilor care cauzează microorganisme la etapa inițială a dezvoltării sale, permit medicului să prescrie un curs de tratament, care este prevenirea procesului malign.
Motivele
Papillomavirusul este una dintre cele mai frecvente boli infecțioase. Transportatorii săi pot fi oameni de orice vârstă.
Dar dacă pentru bărbați, chiar și tulpinile oncogene sunt mai puțin rău, atunci reprezentanți ai sexului fin, activitatea virusului poate duce la începutul dezvoltării procesului oncologic în 68% din cazuri.
Tratamentul HPV la femei nu este foarte diferit de procedurile similare la bărbați, dar există totuși unele nuanțe.
Trebuie remarcat faptul că activitatea tipurilor individuale de virus este deosebit de periculoasă, și anume 16, 18 tulpini, precum și 58, 59, 31, 35, 33, 45, 67, 64, care sunt adesea diagnosticate la pacienți. Toți se manifestă pe piele și pe membranele mucoase (negi, condilomuri, acrohorduri, papilomas).
La femei, tratamentul acestor manifestări este redus la utilizarea unui întreg complex de mijloace conservatoare (locale și comune), metode de degradare, rețete de medicină tradițională.
Care este pericolul HPV la femei? Fluxul asimptomatic. Dezvoltarea celulelor canceroase pe cervicul cervical duce la consecințe grave, până la intervenția chirurgicală și îndepărtarea organului. În unele cazuri, în timpul diagnosticului târziu, boala se poate încheia cu un rezultat fatal.
În plus față de coexudenții neoplasmelor, există astfel de simptome de papillomavirus (HPV) la femei (a se vedea fotografia):
- Dureri ascuțite în domeniul vulvei și al sistemului urogenital ca întreg.
- Alocările periodice ale unei naturi nedefinite (uneori cu impurități din sânge, similare cu menstruația). În același timp, este necesar să vizitați urgent ginecologul.
- Displazia se poate dezvolta.
De asemenea, este adesea observată eroziunea colului uterin sub influența virusului de papilloma la femei. Simptomele acestui proces în stadiile incipiente nu se manifestă.

Potrivit statisticilor, au existat cazuri în creștere de cancer de gaură anală și chiar vulva, care a fost observată anterior extrem de rar. Prin urmare, este foarte important, la timp pentru a începe măsurile terapeutice - tratamentul virusului Papilloma.
La femei, primul pas către o viață sănătoasă și cu drepturi depline este inspecții preventive frecvente la ginecolog. Este după inspecție și diagnosticare atentă că medicul va fi capabil să numească un număr de medicamente.
Tratamentul HPV la femei: droguri, fonduri, tehnici
Printre reprezentanții celui mai bun sex, problema unui frumos aspect atractiv a fost întotdeauna relevantă. Prin urmare, când apar primele entități de trecere, mulți se întreabă cum să trateze HPV (Papillomavirus), la femei? Trebuie reamintit că slăbirea sistemului imunitar duce imediat la formarea de creșteri asupra pielii și a organelor interne.
Cum se manifestă papillomavirus? Sub influența infecției, are loc diviziunea patologică a celulelor tisulare. Educația poate apărea pe orice parte a corpului sub formă de negi îndreptată, negi plate sau papilom.
Terapia conservatoare se aplică pentru eliminarea creșterii, în primul rând de imunomodulatoare și agenții antivirali sunt atribuite:
- Viferon (unguent, lumânări). Unul dintre cele mai eficiente medicamente care sunt utilizate în tratamentul papilomavirusului la femei. Acțiunea sa este asigurată de prezența unui interferon recombinant, alfa2 uman. Cu 3-4 utilizare unică pe tot parcursul zilei, cursul terapiei durează aproximativ 6-8 zile.
- Cycloferon. Are un efect imunomodulator puternic. Disponibil sub formă de tablete, soluție și un liniment. Pentru a elimina semnele de papilomă umană (HPV) la femei, tratamentul cicloferonului este prescris adesea. Se folosește atât la nivel local, cât și oral. În unele cazuri, sunt afișate injecții. Când creșterea se găsesc pe colul uterin, medicamentul este intravaginal.
- Panavir. Acest produs în compoziția sa are polizaharide alocate de la lăstari de cartofi obișnuiți. Gelul Panavir contribuie la eliminarea semnelor de papilom la femei și asigură, de asemenea, durabilitatea organismului la infecții, are efecte antiinflamatorii și antibacteriene.
În plus față de fondurile de mai sus, gelul Aldara, Balsam Papillock, unguent oxolină și complexul papilate sunt folosite cu mare succes.
Ce să tratăm HPV la femei este cel mai bun? Cele mai bune preparate pentru medicii pacienți consideră:
- Licopid. Acțiunea sa este egală cu vaccinul. Are un efect imunomodulator pronunțat. Aplicat sublingual.
- Galavit. Medicament universal, disponibil în diferite forme (lumânări, tablete și soluții de injecție). Are o puternică acțiune antiinflamatorie și imunomodulatoare. Este adesea prescris pentru a elimina tulpinile oncogene deosebit de periculoase ale HPV (16, 18). Tratamentul la femei în acest caz poate trece în conformitate cu schema individuală pe care medicul o numește. Contraindicat Galavit în timpul sarcinii și în timpul alăptării.
- Groprinosin. Efectul de bază al medicamentului vizează stimularea imunoglobulinei, îmbunătățind producția de limfocite, inducerea interferonului alfa și gamma. Datorită acestui fapt, manifestările HPV la femei sunt substanțial oprimate. Împiedică re-aspectul creșterii asupra pielii și membranelor mucoase. Medicamentul are propriul său analog de înaltă calitate - izoprosis.
În plus față de medicamentele de mai sus, următoarele tablete de la papillomavirus sunt prescrise la femei: aciclovir, indinol, imunomax.
Multe femei folosesc, de asemenea, un remediu inovator sub formă de cremă-gel Malavit. Datorită compoziției naturale și a acțiunii blânde, este utilizată pentru a elimina creșterea și procesele edemului.
Un efect special are un medicament atunci când exudatul purulent și descărcările seroase sunt detectate ca urmare a deteriorării neoplasmei cauzate de virusul HPV. La femei, tratamentul gelului de cremă Malavit este foarte popular.
Foarte des, tratamentul HPV la femei include utilizarea de soluții pentru injectare. Alloin Alpha este considerat cel mai bun medicament din această categorie.
Pregătirea antivirală, imunomodulatoare a unei game largi de acțiuni. Practic, pacienții sunt prescrise, a căror boală a crescut într-o formă cronică și în cazul dezvoltării uneia dintre tulpinile oncogene (HPV 51, 31, 56, 39).
Tratamentul în tipurile de virus de virus pe bază de femei sunt, de asemenea, realizate prin intermediul injectării numit Panavir.
Virusul Papilomavirus al persoanei este un agent patogen care trăiește în sânge la om și se manifestă pe piele, membrane mucoase sub forma unui otrăvitor și papilom. Acest tip de boală infecțioasă este caracterizată printr-o formă cronică și recăderi constante.
Cel mai adesea, papillomavirusul este observat la femei, care pot fi detectate la manifestări evidente numai pe primirea ginecologului sau cu ajutorul diagnostice adecvate. Virusul Papillomavirus al persoanei are un pericol deosebit, deoarece poate provoca boli genitale grave.
Infecția este cunoscută de mult timp în urmă din Grecia antică, primele înregistrări despre Kondylama a ajuns la noi, iar Hippocrates a numit primele manifestări ale negânilor sexuale de papillomavirus. Cu ajutorul statisticilor medicale, se determină că o persoană din zece are în sângele a cel puțin unui tip de HPV.
Numărul de tipuri de virus infecțios depășește șaptezeci, ceea ce împiedică diagnosticul și tratamentul bolii. Luați în considerare ce este papilloma la femei și cum să se ocupe de ea.
Clasificare și caracteristici
- HPV 1 - 5 - prezența diferitelor negi: plantare (1-4), plat (3, 10, 28, 49), obișnuit (27 tip);
- HPV 5 - 15 - leziunea organelor genitale externe și interne, a tractului respirator (6, 11, 13, 16, 18, 31, 33, 35);
- HPV 15 - 30 - stadiul precocial, riscul oncogenic (39 tip).
Infecția cu papillomavirus are câteva moduri de bază de infecție: sexual, gospodărie de contact. De aceea, la primele manifestări, papilomii nu ar trebui să fie vina pe tot parcursul partenerului lor sexual.
Această infecție are o proprietate auto-propagată, ceea ce duce la formarea de noi focare, care nu sunt incluse în zona de manifestare primară. Papilomii la o femeie pot apărea pe diferite părți ale corpului: pleoapele, axile, gâtul, pieptul, membranele mucoase și organele genitale.
Cel mai adesea uimit exact cel din urmă, care vorbește despre contactul sexual cu centrul infecției.
Astăzi, HPV poate fi numit cu încredere de unul dintre cele mai frecvente virusuri, care în majoritatea cazurilor este transmisă de la o persoană la persoană în timpul contactului sexual.
Medicina modernă știe mai mult de 100 de soiuri de papillomavirus, care se găsesc în 80% din populație. Femeile sunt mai susceptibile la această boală, care adesea cauzează schimbări precanceroase în organele sistemului urogenital.
Astăzi, cazurile în care pacienții cu diagnosticarea HPV sunt detectați de un anus, vagin sau cancer de vulva. Pentru a preveni infecția cu virusul Papilloma, jumătatea femeii a populației trebuie să știe totul despre această problemă.
Tipuri de HPV la femei
Cât de periculos HPV pentru femei, consecințe, complicații
În cazul în care reprezentanții jumătății femeilor populației vor ignora această boală, atunci nu numai că poate să-și strică viața, ci și să conducă la consecințe ireparabile. Toate, fără excepție, neoplasmele, care sunt manifestate de papillomavirus, nu numai că au cerut corpului pacienților, ci și cauzează:
- infecția copilului HRV în timpul nașterii;
- dezvoltarea bolilor oncologice;
- infecție cu diverse infecții.
Papilomavirusul este deosebit de periculos pentru femeile însărcinate, precum și pentru copiii lor încă născuți. De aceea, atunci când planificăm sarcina, viitoarele mame trebuie să treacă o analiză pentru prezența HPV.
Dacă anticorpii corespunzători vor fi dezvăluiți în timpul studiilor de laborator, pacientul va fi recomandat să amâne cu sarcina. La această problemă, o femeie va fi capabilă să se întoarcă după analize cuprinzătoare de tratament și re-transmitere.
Uneori, papilomavirusul este diagnosticat la femeile care sunt deja în poziție. În acest caz, experții amâne tratamentul înainte de 28 de săptămâni de sarcină.
În acest moment, vor fi formate toate organele interne ale copilului și corpul său va putea transfera terapia medicamentoasă. După tratamentul unei astfel de categorii de pacienți, nu se recomandă nașterea pe cont propriu, deoarece condiloamele rămase pot infecta fructele în timpul trecerii calea generică.
Infecția cu papillomavirus este o leziune patofiziologică, care se dezvoltă într-un corp uman și provocând apariția ambelor împingeri și negi în zonele intime.
Virușii de papiloma umană Există mai mult de o sută de specii diferite.
Pe baza capacității de a activa modificările tumorale în celulele corpului, toate papilomavirusurile cunoscute pot fi împărțite în trei tipuri principale: riscuri non-neconogene, ridicate și riscuri oncogene scăzute. Este important să înțelegem că o persoană poate deveni simultan infectată cu mai multe tipuri de virus.
Kondyloma (condilomul îndreptat, genitalul sau negul sexual) este o reducere benignă a membranei mucoase, asemănătoare cu un pieptene de prăjire sau de conopidă.
✓ Articolul verificat de către medic
În natură, există multe infecții care sunt transmise sexual, unul dintre acestea este virusul Papilloma. Pericolul virusului este că este capabil să provoace multe afecțiuni, de exemplu, bolile pielii, oncologia.
Un grup de HPV include nici un virus activ și aproximativ 70, care au caracteristici distinctive ale compoziției ADN. În plus față de contactul sexual neprotejat, femeia poate fi infectată cu HPV când mediul de virus este confiscat, precum și calea perinatală.
Din păcate, este imposibil să eliminați virusul, dar există o terapie eficientă, care ajută la blocarea simptomelor.
Cum se manifestă patologia?
Infecția cu papilomavirală este o boală infecțioasă a unei naturi cronice, care este cauzată de un agent patogen specific - un virus uman de papilloma (HPV), (papilomavirus uman - HPV). HPV se caracterizează printr-o formă cronică de flux cu recăderi periodice. Aceasta este una dintre cele mai frecvente infecții - Potrivit statisticilor, majoritatea planetei noastre sunt infectate cu aceasta.
Sa demonstrat că unele tipuri de viruși contribuie la dezvoltarea bolilor oncologice. HPV cu oncogeneză ridicată include tipurile 16 și 18, care sunt cele mai frecvente atunci când cancerul de col uterin și cancerul penisului.
Cum este transmis HPV și manifestările
În știința medicală modernă, au fost dezvăluite mai mult de 150 de tipuri de virus. În funcție de tipul său, afectează toate organele și sistemele corpului uman. De exemplu, observarea infectată a diferitelor neoplasme pe piele și membrane mucoase sub formă de redevențe și creșteri în formă de wart.
HPV - virusul papilomei umane este larg răspândit. Potrivit statisticilor, aproximativ 70% din populația lumii este infectată cu virusul, aproximativ jumătate dintre aceștia sunt oameni reproductivi. Există multe meciuri de HPV (mai mult de o sută), care, în gradul de pericol pentru sănătatea umană, sunt împărțite în viruși:
- pericol oncogenic slab;
- mediu oncogenic mediu;
- pericol oncogenic puternic.
Cea mai gravă consecință la care virusul papilomei umane poate conduce este cancerul de col uterin. Această afecțiune patologică este cauzată de HPV cu un risc carcinogen ridicat, cel mai adesea aceste tulpini 16 și 18.
Modalități de transfer HPV
În funcție de tulpina, papillomavirusul poate fi transmis de diferite căi. Principalul mod de infectare este sexul. Acesta este modul în care sunt transmise tulpinile virusului de papiloma umană cu un pericol carcinogenic ridicat. Iar prezervativul nu este o garanție de securitate de o sută la sută.
Datorită situațiilor constante de stres, dezechilibrele hormonale, slăbirea funcțiilor de protecție ale corpului, începutul timpului de viață sexuală, relațiile sexuale nediscriminate și influența altor factori ai HPV începe să se arate în mod activ.
Virusul papilomei umane la femei are simptome caracteristice care sunt după cum urmează:
- mâncărime în domeniul organelor genitale;
- o ușoară creștere a ganglionilor limfatici;
- prezența capriciilor permanente, a culorii galbene, uneori verzui, cu un miros neplăcut;
- educația prin papilom și kondil pe piele și membrane mucoase.

În plus față de prezența simptomelor, care, de asemenea, nu se manifestă întotdeauna, deoarece virusul papilomei persoanei pot continua asimptomatice, femeile pot suferi de unele procese patologice cauzate de papillomatoză atunci când celulele atipice apar în colul uterin sau o transformare a educației benigne în malignă.
Displasia este starea precanceroasă a colului uterin, care se caracterizează prin transformarea celulelor celulelor epiteliului. Tratamentul bolii va depinde de severitatea statului (displazie de severitate ușoară sau moderată, displazie grea).
În unele cazuri, o terapie suficient de conservatoare (cu formularea în timp util a diagnosticului precis, tratamentul eficient al proceselor infecțioase ale tractului urogenital), în cazuri severe, va fi necesară intervenția chirurgicală.
De asemenea, operația poate fi îndreptată spre îndepărtarea unei mici secțiuni a colului uterin, afectată de celulele atipice.
Experții remarcă faptul că destul de des tumora este detectată în stadiile târzii ale cancerului de col uterin. Acest lucru se datorează lipsei de prevenire în timp util și a examinatorii fizici obișnuiți de către un ginecolog.
Terapia care vizează tratamentul virusului de papilomas uman constă în îndepărtarea neoplasmelor asupra pielii și a membranelor mucoase, precum și recepționarea medicamentelor antivirale, antiinflamatoare și imunomodulatoare pe bază de medicamente.
În cele mai multe cazuri, este imposibil să scape complet de HPV, dar pentru a obține o rezistență, datorită tratamentului complex și în timp util este destul de real.
Simptomele HPV la femei
Papilomii din popor sunt numiți negi, deși o astfel de educație pe piele nu este singura manifestare a acestei boli.
Puțini știu că este cauzată de un virus și pot avea efecte grave asupra sănătății.
Prin urmare, toată lumea ar trebui să cunoască simptomele virusului papilomei umane să ia măsuri în timp util.
Ce este HPV.
Virusul papilomului uman (HPV) este o infecție cu contagitate ridicată (contagioasă).
De aceea, purtătorii săi sunt mai mult de jumătate din populația lumii.
Virusul de papilomavirus uman (reducerea internațională - HPV) este un grup de virusuri ADN care provoacă diviziunea celulară necontrolată care provoacă creșterea patologică a țesuturilor și duce la apariția defectelor pielii: Papilom, Kondil, Negre.
Cine specialiștii au exprimat recent informațiile despre care aproape o treime din femei suferă HPV. Virusul poate exista în organism de ani de zile fără a arăta activitate. În acest caz, impulsul pentru apariția primelor simptome devine o scădere a imunității (de exemplu, în timpul unei perioade de răceli).
HPV 16 și 18 tipuri la femei - Ce este?
Există mai mult de o sută de specii de virus și cel puțin treisprezece dintre ele sunt periculoase. Această categorie include HPV 16 și 18 tipuri.
HPV 16 și 18 tipuri de aproape o sută la sută din cazuri sunt transmise de sexual și cele mai multe femei cu imunitate redusă (de exemplu, datorită HIV).
Aceste soiuri de patologie reprezintă un pericol crescut pentru organismul feminin și au cea mai nefavorabilă perspectivă de sănătate. Este important să se identifice aceste tipuri de HPV într-un stadiu incipient pentru a preveni creșterea tumorilor maligne pe colul uterin.
Etape de patologie
Infecția cu papillomavirus la femei are 4 etape de dezvoltare.
Metode de diagnosticare
În cazul suspiciunii infecției HPV, o femeie trebuie să efectueze următoarele proceduri de diagnosticare:
- Inspecția ginecologului.
- Studiu de laborator al descărcării vaginale prin PCR pentru a determina tipul de virus.
- Depozitarea citologică Descărcarea vaginală, care va arăta: există modificări ale celulelor de col uterin (pentru a exclude cancerul).
- La detectarea modificărilor în celule, colposcopia este prescrisă (inspecția vaginului și a cervixului cu o colposcop) cu o biopsie (luând o probă mică de țesut pentru o cercetare histologică ulterioară).
- Analiza altor infecții, inclusiv transmiterea sexuală.
Înainte de a începe tratamentul papillomavirusului, este necesar să se completeze diagnosticul complet care să includă:
- inspecția vizuală la asistența medicală-ginecolog;
- efectuarea de coloscopie - un studiu detaliat al organelor genitale feminine cu ajutorul unui colposcop, ceea ce face posibilă înmulțirea creșterii;
- cercetare citologică care vă permite să identificați oncologia într-un stadiu incipient de dezvoltare. Pentru aceasta, este luată răzuirea de la cervixul pacientului;
- studiu histologic al celulelor afectate;
- biopsie cervicală;
- realizarea PCR (reacție în lanț a polimerazei) pentru a determina tipul de virus uman de papilloma și predispoziția neoplasmei la renăscut în malign (virus oncogenic).
Numai realizarea tuturor manipulărilor de mai sus vor arăta o imagine holistică a bolii și va deveni un punct de plecare pentru începerea tratamentului.
Tratamentul cu papillomatoză la femei
Condoromii pot dispărea independent după 2-6 luni, dar virusul poate fi în organism. Până în prezent, medicamentele nu au fost dezvoltate pentru distrugere. Se dezvoltă mai multe metode de tratare a virusului uman de papilomava: tratamentul simptomatic, constând în îndepărtarea condilului; Mai multe tehnici de eliminare a barului - alegerea lor depinde de numărul de neoplasme, de starea generală a pacientului, de prezența reacțiilor alergice, riscul de complicații posibile după o anumită procedură.
La alegerea oricărei metode, este posibilă formarea repetată a creșterii.
Metode de eliminare a kondilului ascuțit:
- Cryocoagularea - azot condiționat condiționat. Tratamentul cursului: 1 sesiune pe săptămână, în decurs de 2-3 săptămâni. Procedura este un pic dureroasă. Această metodă nu este utilizată pentru a îndepărta condilul în vagin și pe col uterin.
- Tăierea keratoliticii - trichloacetic și acid dicloracetic. Tratamentul cursului: 1 sesiune pe săptămână timp de 2-3 săptămâni.
- Electro-generație - îndepărtarea cu curent electric de înaltă frecvență. Anestezia locală se efectuează înainte de a prezenta această procedură.
- Îndepărtarea cu laser este o tehnică eficientă care este utilizată și atunci când îndepărtează veoplasmele vaginale și neoplasme situate în uretra. Procedura este un pic dureroasă. De multe ori este atribuit eliminarea formațiunilor de re-creștere.
- Chirurgical - îndepărtarea cu condiție prin tăierea cu un bisturiu chirurgical sau foarfece. Înainte de efectuarea procedurii, se efectuează anestezia locală. Această metodă de tratament nu este destul de eficientă, în comparație cu mai modernă.
După îndepărtarea Condil, zonele deteriorate ale pielii sunt recomandate pentru a fi păstrate curate și uscate, nu vătămate.
Când apar efecte secundare după procedură, trebuie să consultați imediat un medic. Pentru perioada de tratament, simptomele de infectare trebuie să oprească contactele sexuale.
Dacă, împreună cu femeile, au fost găsite alte infecții, atunci tratamentul lor este necesar. La descoperirea HPV la femei în timpul sarcinii, tratamentul se efectuează numai în cazuri extreme și, în principal, prin azot lichid. În prezența unei sume mari, Guineea poate fi recomandată secțiunii cezariană.
Contraindicat pentru a încerca să elimine în mod independent condilomele, deoarece acest lucru poate duce la sângerare sau de a spori infecția în rană. Nu se recomandă recurgerea la diferite remedii populare, deoarece implică diverse complicații.
Include trei direcții:
- Chirurgical. Tratamentul papilomelor, condilomelor, neoplazia se efectuează prin aceleași metode, doar o ușoară diferă tehnologia de expunere. Pentru aceasta, se utilizează electrocoagularea, vaporizarea laserului, coagularea valurilor radio sau criodestizarea. Toate acestea sunt eficiente și astăzi practic modalități de tratament dureroase.
- Antivirale. Include recepții pentru suprimarea virusului în organism (panavir, alloin-alfa, izoprinosină, epigen-sex).
- Imunomodulator. Îmbunătățirea imunității generale prin administrarea de poligitamine, primind medicamente de interferon sau inductoare de interferon.
Nu este atât de dificil să se vindece HPV, deși măsurile de impact asupra virusului în sine nu sunt încă inventate. Cu toate acestea, tratamentul consistent și respectarea numirilor medicului permit imunității să suprime pentru totdeauna virusul, blocând reproducerea acestuia.
Remedii populare împotriva papilomului și a verucilor
În ciuda faptului că îndepărtarea papilomalului la domiciliu nu numai că nu este recomandată, dar, în unele cazuri, este periculoasă (cu posibila dezvoltare a neoplasmelor maligne), sunt cunoscute multe modalități dovedite și eficiente de negi de auto-ameliorare.
În acest scop, ei folosesc accesibile fiecărui remediu popular sub forma unei loțiuni, comprese sau tampoane cu impunerea ulterioară a pansamentelor. Îndepărtarea prin papillomă poate apărea mult timp. Dar nu garantează o sută la sută să scape de creșteri.
Remediile populare sunt destul de diverse. Poate fi sucul sau decoctarea frunzelor din Candine, a unui ulei de arbore de ceai australian, o coajă de banane, suc de cartofi sau usturoi (combinație de oțet cu suc de usturoi), ulei de brad etc.
În plus, îndepărtarea neoplasmelor papilomatoase la domiciliu poate provoca sângerări. Self-mediu care vizează combaterea negi poate ajuta la eliminarea creșterii, dar nu va rezolva problema cu virusul papilomei umane în organism.
Papillomorovirus Prevenirea
Când este detectată de HPV și apariția Condyl, o femeie are nevoie în mod regulat, la fiecare 6 luni, să se supună unui sondaj la ginecolog, deoarece există riscul dezvoltării cancerului de col uterin. Este necesar să se utilizeze prezervative atunci când contactul sexual cu partenerii nefamilați. Acest lucru vă va ajuta să evitați infecția nu numai HPV, ci și alte infecții cu transmitere sexuală.
Vaccinarea se aplică prevenirii unor tulpini de HPV. Pentru aceasta, sunt folosite medicamentele cervarix, Gardasil.
Virusul papilomei umane (HPV)
Mulțumesc
General
Viruși Acestea sunt oameni bine-cunoscuți de mai multe secole. În primul secol, era noastră, Lekari știa exact asta a arătat condilomi (apoi au fost numiți altfel) Transmise sexual. Și numai la începutul secolului al XX-lea a fost demonstrat că motivul apariției warts. și papilom. - Virus.Acest virus aparținând genului de papilomavirusuri este transferat numai de la un organism viu la altul. Virusul de papilloma locuiește stratul de bază al pielii, reproducerea are loc în straturile superioare ale pielii. Fiind o lungă perioadă de timp în celule, provoacă o încălcare a diviziunii lor. Acesta este unul dintre cele mai frecvente virusuri transmise în timpul actului sexual. În ultimele decenii, numărul de infectate a crescut de 10 ori. Întregul ciclu de viață al virusului trece numai în interiorul celulelor corpului, dar de ceva timp poate exista în mediul extern.
Tipuri de virus
Până în prezent, au fost studiate mai mult de o sută de soiuri ale virusului. Mai mult, aproximativ patruzeci de ani cauzează o cultivare a organelor genitale ale reprezentanților ambelor sexe, un număr mare de soiuri de virus nu sunt dăunătoare unei persoane, dar există printre papillomavirusuri și oncogene ( provocând dezvoltarea celulelor maligne).- HPV de tip 1, 2, 3 și 4 provoacă negi plantari asemănători cu porumbul,
- HPV de tip 10, 49 și 28 determină dezvoltarea negiului plat,
- HPV 27 provoacă creșterea negiilor obișnuiți, precum și "negi de măcelar",
- HPV 11, 13, 6, 16, 18, 31, 33, 35 Provocați dezvoltarea în organele genitale la femei și la bărbații regalioșioși și papilom,
- HPV 58, 52, 39, 30, 40, 43, 42, 55, 59, 57, 62, 61, 67 - 70 provoacă erupții precanceroase.
Tipuri oncogene
Pentru probabilitățile dezvoltării cancerului, toate virușii de papilomava umană sunt împărțite în mai multe tipuri:- Siguranță: 1 - 3, 5. Astfel de tipuri de viruși sunt complet sigure în ceea ce privește dezvoltarea cancerului,
- Riscul redus oncogenic: 6, 11, 42 - 44. În unele cazuri ( nu prea des) Aceste tipuri de virusuri pot provoca mutații celulare,
- Riscul oncogenic ridicat: 16, 18, 31, 33, 35, 45, 68, 56, 58, 39, 70. Există dovezi că, atunci când se combină anumiți factori, acești viruși pot provoca mutații celulare maligne și pot provoca cancer de col uterin.
Cel mai adesea, cancerul provoacă tipuri 16 și 18. La două treimi dintre pacienții cu cancer, se detectează unul dintre aceste tipuri de virusuri.
Nu ar trebui să se presupună că prezența HPV-ului oncogenic înalt în sânge este o propoziție indispensabilă. Într-adevăr, prezența virusului crește riscul de a dezvolta condiții precanceroase în șaizeci de ori. Dar, conform estimărilor medicilor nu mai mult de un procent din purtătorii femeilor din virus, se detectează cancerul uterului.
Recent, oamenii de știință au suspiciuni că HPV provoacă nu numai cancerul uterin și penisul, ci și un cancer al vezicii urinare la bărbați. Se crede că virusul suprimă activitatea anumitor gene prezente în celulele epitelului organelor urinare și, prin urmare, provoacă renașterea lor.
Cum este transmis?
1. Tipuri de virus, provocând dezvoltarea aripi ascuțite, este transmis în principal sexual, inclusiv prin contacte anale, precum și sex oral.2. Virusul este transmis în timpul nașterii de la mamă la copil. Apoi nou-născutul dezvoltă papilomii pe gură și gât, precum și în domeniul organelor genitale și al trecerii din spate.
3. Calea de uz casnic a infecției există, de asemenea. Acesta este motivul pentru care virusul este foarte comun, deoarece fiecare al treilea reprezentant al genului slab este sprijinul său. Semn de prezență a unor negi de virus, papilomas sau negi. Virusul nu moare într-un anumit timp și în mediul extern, de exemplu, în piscină sau suflet. Prin urmare, ele pot fi infectate prin leziuni mici asupra pielii.
4. Poziția de sine este transferul virusului de la o porțiune de corp la cealaltă, în timp ce îndepărtarea părului sau rasul.
Virusul este foarte ușor transmis de la o persoană la o persoană, prin urmare, potrivit oamenilor de știință americani, cu 50 de ani, opt femei din zece sunt purtători ai virusului Papilloma. Numai în Statele Unite, acest virus este infectat în fiecare an șase milioane de oameni!
Diagnosticare. Ce teste și cercetare pot numi un medic.
Metode de diagnosticare:- Examinarea pacientului
- Colposcopie (înscrieți-vă),
- Frotiu de citologie (înscrieți-vă) De la colul uterin,
- Tesatura histologică,
Hartile plate
În timpul infecției cu virusul 3 și 5. Vârcolele plate sunt negre mici cu un diametru de cel mult 3 milimetri, plat. Cel mai adesea uimit fata si palma. Cele mai multe dintre toate sunt susceptibile la această boală, așa că este adesea numită negi de tineret. De obicei, corpul însuși se confruntă cu infecție.
Harmii căzuți
Se dezvoltă atunci când sunt infectate cu viruși 1, 2 tipuri în acele locuri în care pantofii sunt frecați sau presați pe picioarele lor. Pielea în locul negiului devine mai groasă, granițele clare ale negiilor nu au. Apăsând negiul determină un sentiment neplăcut. Cel mai adesea, aceste negi nu trec. Tratați metoda lor chirurgicală.
Există două tipuri de negi plantari:
- Cele cauzate de virusul de tip Papilloma de tip 1 germinează profund în țesut, rănit puternic,
- Cei care sunt cauzate de HPV 2 seamănă cu spangeling unul altuia sub formă de creșteri de mozaic. Aproape că nu doare.
Suntem provocați de viruși oncogeni de tip 6, 11. Acesta este cel mai frecvent tip de boală cauzată de HPV. Bărbații sunt situați pe capul penisului, pe carnea din stânga. La femeile pe buzele sexuale, în ajunul vaginului, pe anus.
Epidermiplasia barbă
Este exprimată în erupții abundente de culoare roz, plat, amintește de negi de plan. Adolescenții sunt mai susceptibili, există o tendință genetică față de această boală.
Există două forme de epidermisplassiune:
- Riscul oncogenic ridicat de tipuri 5, 8 și 47 provoacă HPV. În nouă cazuri de cancer de piele, acest virus este detectat.
- Cu un risc oncogenic mic de tip 20, 21, 14, 25. Cel mai adesea provoacă neoplasme benigne.
Se dezvoltă atunci când este infectată cu virusul de tip 11. Cel mai adesea este transmis de la mamă la copil în timpul nașterii. Cu toate acestea, există o posibilitate de transmitere cu sex oral. Cel mai adesea, această formă a bolii este observată la nou-născuți și la copii până la cinci ani. Principalele caracteristici sunt: \u200b\u200bdificultăți cu înghițirea, răgușea vocii. Cu o educație abundentă, respirația se poate agrava.
Boveni papuloza
Provocată de un virus de tip 16, uneori 31-35, 18, 42, 48, de la 51 la 54. De obicei, se dezvoltă de la reprezentanți ai unui etaj puternic, insensibil la partenerii sexuali. Este creșteri semicirculare și plate, cu o suprafață dură sau netedă a diferitelor culori. Apar atât pe membranele mucoase, cât și pe piele. Boala merge deseori de la sine.
Specificațiile actuale ale bărbaților
Infecția poate fi ascunsă. Papiloamele genitale se pot dezvolta ( condiluri ascuțite), care amenință reîncarnarea celulelor în neoplasma intracelulară malignă a deschiderii din spate ( rar) Și penisul. În plus, se poate dezvolta cancerul de deschidere anală sau penisul. Bărbații pot fi, de asemenea, papilomatomatoza laringelui într-o formă rambursabilă.Specificațiile actuale ale femeilor
Infecția poate fi ținută într-o formă ascunsă și poate provoca dezvoltarea papilomului genital. Sunt observate condilomedice în principal la femeile cu vârsta cuprinsă între 15 și 30 de ani.Probabilitatea de condilomatoză este de 10% din femeile active sexual. Un sondaj pentru prezența unui virus este recomandabil de la 26 la 28 de ani. În același timp, infectați cu un virus în tinerețe, o femeie nu poate să suspecteze această zeci de ani. Și numai la apariția perioadei de menopauză, virusul poate provoca ilicitările celulelor mucoasei organelor genitale.
Principalul pericol al dezvoltării bolii cauzate de tipul 16 și 18 este dezvoltarea cancerului de col uterin. Cancerul de col uterin reduce speranța de viață în medie timp de 26 de ani.
Din punctul de vedere al dezvoltării cancerului, numai virusul care este în corpul de mai mult de un an devine periculos. Prin urmare, o inspecție regulată a unui medic poate preveni toate consecințele negative.
Specificitatea fluxului la copii
 Sub influența virusului, se pot dezvolta negi pe piele, papillomatoza Larynx ( adesea în formă de retur cronică), Sau poate virusul nu vă arată. Vârcolele de piele se găsesc în medie 12% din elevii. Printre toate bolile dermatologice la copii, aceste boli sunt cele mai frecvente.
Sub influența virusului, se pot dezvolta negi pe piele, papillomatoza Larynx ( adesea în formă de retur cronică), Sau poate virusul nu vă arată. Vârcolele de piele se găsesc în medie 12% din elevii. Printre toate bolile dermatologice la copii, aceste boli sunt cele mai frecvente. Papilomatomatoza Larynx la copii se manifestă prin voturi, în cazuri severe, vocea este complet pierdută. În plus, copiii se înrăutățesc funcția respiratorie, există o dificultate de respirație mai ales în timpul mișcării active. În cazuri severe, Larynx spasme până la sindromul de sufocare, amenințând cu rezultatul fatal.
Uneori, deteriorarea respirației se dezvoltă pe fundalul bolii respiratorii și cu atât copilul este mai mic, cu atât mai greu curge boala, deoarece tractul respirator în miezurile înguste și țesutul conjunctiv din ele este mult. Prin urmare, se umflă rapid, expresia papilomelor apare rapid.
Boala este ușor de vindecabilă prin metoda chirurgicală. Chiar dacă copilul a apărut din nou după îndepărtarea papilomului, ei trec cu vârsta.
Diagnosticul bolii se efectuează utilizând o inspecție a pacientului. Nu există o metodă inestivă eficientă pentru tratamentul acestei boli atât la copii, cât și la adulți. Alternativa este doar ștergerea laserului. Dar această metodă crește probabilitatea malignizării ( ozlochetica) Papilom.
După operație, pacientul este turnat o doză de medicament steroid, care va ajuta la prevenirea umflăturii, de asemenea în perioada postoperatorie, antibioticele sunt adesea prescrise pentru a preveni infecția împotriva vătămării, uneori prescrise medicamente. arsenic și estrogeni. Consumul de metionină timp de o lună după operația ajută la evitarea returnării bolii.
Virusul papilomului uman și sarcina
Adesea, medicii încearcă să intimideze viitoarele mame consecințe teribile ale sarcinii pe fundalul HPV. Cu toate acestea, medicina oficială nu cunoaște un singur caz dovedit că virusul este periculos pentru o femeie însărcinată sau pentru dezvoltarea fătului.Mamia viitoare ar trebui să fie alertată numai dacă a găsit consumi genitale sau anale, provocate de virușii de tip 11 sau 6.
Acest virus ar trebui să treacă copilul în timpul nașterii și să-i provoace papilomatoza respiratorie. Și chiar și în acest caz, medicii nu sunt încă pe deplin încrezători că virusul este transmis de la mama la făt: în timpul nașterii, printr-o placentă sau în perioada postpartum. Prin urmare, nu există nici o garanție fermă că livrarea cu secția cezariană poate ajuta la protejarea copilului de infecție. În acest sens, prezența HPV 6 sau 11 la mamă nu este suficientă pentru numirea cezariană.
Kesareanul este numit în cazurile în care condiloamele pot interfera cu expulzarea fătului sau prezența acestora în anumite locuri amenință cu mama severă de sângerare. În orice caz, viitorul Mammy ar trebui să fie conștient de probabilitățile dezvoltării papilomatozelor respiratorii la nivelul copilului.
În același timp, orice alte tipuri de virusuri nu sunt periculoase pentru copil și pentru cursul sarcinii.
Ce doctor să contacteze virusul Papilloma al persoanei?
Deoarece virusul papillomavirus al persoanei poate provoca boli ale diferitelor organe, dacă este prezentată, este necesar să se contacteze medicii diferitelor specialități, a căror domeniu de competență include diagnosticarea și tratamentul patologiilor provocate de virus.Deci, dacă există negi vulgare și plate pe pielea corpului și a feței, trebuie să contactați doctorul dermatologului (Înscrieți-vă)care le va elimina.
8. Salcoderm. - Este procesată o singură dată. Pentru procesare, puteți aplica până la 0,2 ml de medicament. Zona suprafeței tratate trebuie să fie mai mică de 5 cm.
9. Crioterapie. Pentru trei - patru sesiuni puteți scăpa complet de negi și de papilom. Dar procedura este suficient de neplăcută, în plus, o cicatrice poate rămâne la locul de procesare.
10. Terapie cu laser. Este necesar de la una la trei sesiuni. Dezavantajele sunt aceleași ca atunci când crioterapia.
Virusul papilomei umane și remedii populare
1. De la negi: tăiați rădăcina rădăcinii foarte mari și sucul de portocale rezultate pentru a procesa negi de mai multe ori pe zi. După ce se întunecă, scoateți pielea întunecată și continuați să frământați. Unele destul de trei zile pentru a finaliza negul.2. Prelucrarea verucilor cu un suc de păpădie de două ori pe zi.
3. Hare Cappist, faceți un crawler din frunze și face comprese pe negi.
4. Colectați fructe de padure Ryabina după primul îngheț, mănâncă în terci și faceți un rând cu el. Păstrați la ora 6, după care se curăță și fac imediat cu prostiile proaspete. În același mod, puteți trata verucile cu usturoi și calangean.
5. Sucul de la ruptura mică ajută nu numai de la negi, ci și de la Papillom și Royal.
6. Face o perfuzie puternică a hipericului și a mușețelului ( ia în aceleași sume) Și în fiecare zi petrece băile cu o durată de 15 minute. Ajută la conflictele de rect și organe genitale.
7. Pentru a activa imunitatea locală, spălați organele genitale cu apă rece - de două ori pe zi.
8. Luați aceeași cantitate, urzică, plantain, Melissa, rădăcină de păpădie. Trei linguri de colectare se toarnă 800 ml de temperatură a apei, aduc la fierbere și dețin 10 minute pe foc. Apoi lăsați-o să se răcească și să plece timp de 3 ore. Treceți prin sită și utilizați în același timp cu 30 de minute înainte de masa de 3 linguri. perfuzie de trei ori pe zi.
9. Un dinte de zdrobire de usturoi în gunoi, adăugați două lingurițe de o cremă de grăsime. Unguentul rezultat pentru o loțiune. Păstrați 3 - 5 ore. Pentru ca efectul continuării a 4 săptămâni.
10. Dacă papilomii sunt mici, ar trebui să luați un ou de pui brut, să-l bateți într-un pahar și de pe pereți pentru a îndepărta reziduul de proteine \u200b\u200bși procesează papiloamele.
11. Luați un măr verde, strângeți sucul din ea și lubrifiați cu suc de papilomal sau cu kondilometru de mai multe ori pe zi. Durata tratamentului este de cel puțin 10 zile.
12. Luați becul brut, înmuiați o oțet de 9% timp de două ore, tăiați și navigați noaptea până seara.
13. Umeziți fiecare papilar sau negi cu apă și apoi tratați alcoolul amoniacului.
14. Dimineața și seara pentru a vă ocupa de urina proprie.
15. Cenușa, derivată din arderea lemnului pentru a se dilua cu apă până la starea cremei. Cu această cremă pentru a se ocupa o dată pe zi, toate papilomii și negi.
16. Dimineața și seara se ocupă de negi cu suc de aloe.
17. Luați un mic coajă Yves și gătiți în oțet. Utilizați tratamentele WART.
18. Luați semințele lui Vasilka, mănâncă în praf și adăugați un mic interior Sala pentru a obține un unguent. Procez negul și fac o compresie timp de 3 zile. Schimbați comprimările fără o pauză până când negiul este complet eliminat.
19. Scoateți zestul de la două lămâi, tăiați fin, îndoiți în capacitatea de închidere a sticlei și adăugați 100 ml de tacâmuri. Țineți săptămâna într-un loc întunecat, tremurând constant. După aceea, săriți prin sită și utilizați lichidul pentru procesarea papilomelor și a verucilor.
20. 100 ml apă caldă, 1 lingură. Sare, 1 lingură. Oțet, un prune fără oase și fără coaja. Drainul de scurgere de două ore. După aceea, pentru a face cartofi piure și a atașa compresa cu el la negi. Păstrați cel puțin 2 ore, mai bine pentru noapte. Faceți în fiecare zi până când negul complet elimină.
21. 3 linguri de frunze de frunze se toarnă 200 ml de apă clocotită, acoperiți rezervorul de mai sus și țineți 2 ore. În fiecare zi să se ocupe de negi și papilomas o dată pe zi.
22. Din verucile plantare: pentru a dezvălui piciorul în apă cu săpun și sodă, tăiați stratul dur cu negi, fără a distruge țesăturile vii, uscați piciorul, faceți o compresă cu o felie de carne crudă. Compresa trebuie lăsată timp de trei până la patru zile, dar este imposibil să o umezi. După scoaterea compresiei, trebuie să vă respingeți încă o dată, negi poate cădea imediat. Dacă negul este minunat și nu suficient, trebuie să repetați procedura de mai multe ori.
inimi și nave.
26. Pe stomacul gol pentru a mânca o boabă de juniper. Ar trebui să fie foarte bun și înghițit. Dacă nu există senzații neplăcute, puteți adăuga zilnic cu o singură boabă la 12 bucăți, reduceți în continuare până la 1 bucată și terminați tratamentul.
Prevenirea
- Pentru a preveni infecția cu tipurile de HPV transmise de sexualitate, metoda cea mai eficientă este un refuz complet de relații sexuale sub orice formă.
- Maxim reduce numărul de parteneri sexuali. În mod ideal, acesta este un partener sexual pentru o lungă perioadă de timp.
- Este recomandabil să aveți astfel de parteneri sexuali care nu au condus o viață sexuală murdară în trecut.
- Nu vă bazați pe prezervativ, deoarece contaminarea poate apărea prin zonele corpului care nu sunt acoperite cu prezervativ. În același timp, utilizarea prezervativului reduce semnificativ probabilitatea de infecție a HPV.
- Familiaritatea de a începe nu mai devreme de 18 ani, când cervixul este deja destul de matur, iar membrana mucoasă se poate proteja.
- Evitați sexul grosier și întreruperea artificială a sarcinii. Toate acestea afectează în mod negativ starea organelor genitale și reduce imunitatea antivirală.
- Vizite la timp la medic și tratamentul bolilor inflamatorii.
- Sport, stil de viață sănătos.
- În special, urmați cu atenție sănătatea lor față de cei care au oameni în familia infectată cu HPV.
- Vaccinare cu un vaccin special împotriva virusului uman de papiloma.
Grefă
 În funcție de vaccin, vaccinarea are loc imediat de cele patru cele mai periculoase tipuri de HPV: 6, 11, 16, 18, sau numai din două dintre ele: 16 și 18. Vaccinul nu este în viață, deci este complet inofensiv. Tipuri de viruși împotriva cărora vaccinul este eficient poate provoca dezvoltarea cancerului vaginal, a colului uterin, a penisului și a găurii anale.
În funcție de vaccin, vaccinarea are loc imediat de cele patru cele mai periculoase tipuri de HPV: 6, 11, 16, 18, sau numai din două dintre ele: 16 și 18. Vaccinul nu este în viață, deci este complet inofensiv. Tipuri de viruși împotriva cărora vaccinul este eficient poate provoca dezvoltarea cancerului vaginal, a colului uterin, a penisului și a găurii anale. Există informații că vaccinarea previne și de la alte tipuri de virus oncogene. Vaccinul nu poate fi utilizat ca agent medical, ci doar ca prevenire. Înainte de vaccinare nu trebuie să treacă niciun sondaj special.
Vaccinarea este efectuată de tineri de ambele sexe cu vârsta cuprinsă între 9 și 17 ani, iar femeile cu vârsta sub 26 de ani. Sunt efectuate studii privind eficacitatea vaccinării și reprezentanți ai sexului slab al vârstelor mai vechi.
Indicații:
- Prevenirea cancerului de col uterin,
- Vagina de prevenire a cancerului, vulva, penis la bărbați,
- Prevenirea genitală a arătat regal
- Prevenirea bolilor precanceroase
- Prevenirea papilomatozei laringele.
Vaccinul face de trei ori. Intervalul dintre prima și al doilea este de două luni, între a doua și a treia - patru luni. Dar se poate face pe o schemă mai densă: a doua într-o lună și a treia două luni după al doilea. În cazul în care toate cele trei vaccinări au fost efectuate timp de 12 luni, acesta are succes și terminat. Eficiența de vaccinare este de la 95 la 100%.
Efecte secundare vaccinare
În cazurile izolate, agravarea bunăstării în primele trei zile după vaccinare, o ușoară creștere a temperaturii corpului. Deschideți ușor locul de introducere a vaccinului.
Contraindicații:
Absolut:
- Intoleranța individuală a componentelor vaccinului ( inclusiv aluminiu sau drojdie).
- Boli în etapa acută, inclusiv agravarea cronică. Vaccinarea poate fi pornită după capătul exacerbării sau vindecării pacientului.
Vaccinarea poate fi efectuată pe fundalul luării contraceptivelor hormonale orale.
Înainte de utilizare, trebuie să vă consultați cu un specialist.

