Маммография молочных желез - это диагностическая процедура, которая позволяет увидеть структуру тканей и наличие патологических отклонений внутри женской груди благодаря использованию одной из разновидностей рентгеновского аппарата.
Маммография молочных желез - это диагностическая процедура
Чтобы результаты исследования были максимально достоверными, женщина должна правильно подготовиться. В случае обнаружения патологий пациенту подбирается соответствующее лечение.
Общие сведения
В большинстве случаев маммография назначается для исключения или подтверждения рака молочной железы. С помощью данной диагностики можно выявить онкологию на начальном этапе, когда успех лечения максимально положительный. Пройти обследование женщине назначают в случае жалоб на болевые ощущения, наличие уплотнений в груди или покраснение эпидермиса на проблемном участке.
Электроимпедансная маммография считается самой точной и максимально безвредной диагностической методикой. Показанием к ее проведению могут быть:
- возраст после 40 лет;
- наличие различных выделений из сосков;
- боль, зуд и прочий дискомфорт в груди;
- деформация структуры груди или сосков;
- уплотнения;
- наличие новообразований в анамнезе.

В ходе диагностики могут быть обнаружены кальцинаты, фиброаденомы, кисты, опухолевые новообразования различной этиологии и пр. Во время исследования проводится сканирование сразу двух молочных желез, даже если проблемы наблюдаются только в одной груди.
Читайте также: Что такое фиброма молочной железы
Метод диагностики молочных желез (видео)
Одними из первых маммографов были пленочные аппараты, рентгеновские лучи которых приносят пациенту самый большой вред из всех ныне существующих методов. Если есть возможность отказаться от пленочного способа, заменив его другим, то рекомендуется воспользоваться данной возможностью. Более безопасным и популярным вариантом является цифровое сканирование.
Получаемые цифровые снимки можно хранить на любом носителе. Кроме того, их качество значительно выше предыдущего варианта обследования.
Сканирование производится послойно и сразу в нескольких проекциях. За счет того, что рентгеновское излучение преобразуется в цифровой сигнал, можно более детально рассмотреть снимки. Также цифровой способ обладает следующими преимуществами:
- многократное увеличение;
- небольшая доза облучения;
- коррекция контрастности и яркости снимка;
- обнаружение самых маленьких новообразований.
 В большинстве случаев маммография назначается для исключения или подтверждения рака молочной железы
В большинстве случаев маммография назначается для исключения или подтверждения рака молочной железыМаммография имеет ряд противопоказаний. Ее не рекомендуется делать женщинам, которые вынашивают ребенка или кормят грудью. В том случае, если возникает острая необходимость провести исследование при наличие противопоказаний, рекомендуется обратиться в клинику, где проводят электроимпедансную маммографию. Она будет максимально безопасной для малыша.
Если нет никаких противопоказаний и не возникает экстренная необходимость в проведении маммографии, женщине рекомендуется проходить обследование на 6-12 день менструального цикла. Во время диагностики не возникает никаких неприятных ощущений. Только в том случае, когда у пациента присутствуют постоянные боли в данной области, маммография причиняет дискомфорт. Болевой синдром возникает по причине сдавливания груди маммографом. Продолжительность диагностики, как правило, не занимает больше 20 минут.
Читайте также: Наиболее распространенные заболевания молочной железы
 Если нет никаких противопоказаний и не возникает экстренная необходимость в проведении маммографии, женщине рекомендуется проходить обследование на 6-12 день менструального цикла
Если нет никаких противопоказаний и не возникает экстренная необходимость в проведении маммографии, женщине рекомендуется проходить обследование на 6-12 день менструального циклаПравильная подготовка к исследованию даст возможность получить достоверные результаты маммографии. В тот день, когда будет проводиться диагностика, пациентка должна воздержаться от использования декоративной косметики для тела (увлажняющего молочка, лосьона, геля для душа и прочего). От дезодоранта тоже нужно отказаться. Создаваемая такими средствами на поверхности кожи пленка может стать преградой для получения качественного изображения снимка.
Процесс обследования начинается с того, что женщине потребуется снять всю имеющуюся одежду до пояса. Если на шее есть какие-то украшения, то их снимают. Врач размещает грудь пациентки на сканирующую поверхность аппарата и прижимает ее специальной пластиной для того, чтобы сделать ткани груди плоскими.
Маммография производится по отдельности для каждой молочной железы.
УЗИ и маммография (видео)
Электроимпедансная маммография
Электроимпедансная маммография осуществляется с помощью электрического тока, который проводится через ткани. Норма проводимости здоровых тканей значительно отличается от показаний, полученных при исследовании измененных тканей.
Результаты маммографии получают в виде изображения 3Д-снимков. На них отчетливо просматриваются любые патологические изменения. Преимущество такого метода в том, что отсутствует ионизирующее облучение. Благодаря высокой точности можно диагностировать рак на самой ранней стадии. Кроме того, женщине не требуется выжидать определенного дня менструального цикла, так как данный фактор при электроимпедансной маммографии не имеет значения. Продолжительность обследования занимает около 10 минут.
Читайте также: Что лечит и кто такой маммолог

Для проведения исследования пациентке потребуется снять всю одежду до пояса и прилечь на специальную кушетку. Врач наносит на молочные железы электропроводящий гель. После этого на грудь устанавливаются датчики аппарата. Они будут расшифровывать получаемые импульсы и передавать сигнал на компьютер.
Расшифровка маммографии иногда осуществляется в процессе диагностики. Но в большинстве случаев, после того как будут получены снимки маммографа, их передают ведущему врачу.
Существуют и альтернативные методики диагностирования заболеваний молочных желез. К таким процедурам относят УЗИ или МРТ. В первом варианте ультразвук не способен раскрыть полную клиническую картину. Магнитно-резонансная томография на сегодняшний день считается одной из самых безопасных и высокоточных диагностических процедур. Но такой метод обследования тоже не всегда возможно провести, так как у него есть свой ряд противопоказаний.
На основании заключения маммографии пациенту будет подбираться соответствующее лечение, если данная диагностика подтвердит наличие аномальных процессов.
Внимание, только СЕГОДНЯ!
bolitgrud.com
Маммография молочных желез: что такое, как делают, подготовка и результаты
Грудь – это не только украшение женского тела, но также очень важный элемент репродуктивной системы, от которого зависит функция деторождения. Здоровье – самое ценное, чем мы обладаем. Часто женщины даже не задаются вопросом: что такое маммография? Между тем различные заболевания органов, в том числе и рак груди, встречаются достаточно часто. Чтобы узнать о состояние здоровья своей груди, необходимо проходить регулярные обследования, такие как: маммография молочных желез, томосинтез, МРТ, УЗИ, оптическая маммография. Рекомендованы скрининговые обследования для раннего выявления заболевания.

В статье мы рассмотрим: что такое маммография молочных желез, как проводится маммография молочных желез, как подготовиться к маммографии молочных желез и где можно пройти маммолога бесплатно.
Обычно вначале для обследования состояния груди назначают рентгеновскую маммографию, то есть рентген молочных желез. По результатам расшифровки маммографии молочных желез врач выдает заключение о состоянии здоровья – есть ли какие-либо новообразования или нет. Если новообразования выявлены – делают УЗИ и сдаются различные анализы для определения характера новообразований (доброкачественное или злокачественное).

Рентгеновское излучение при процедуре хоть и не велико, но все же присутствует, из-за чего рентген следует делать не чаще раза в год.
Для более безопасного обследования существуют и другие методы обследования:
- цифровая маммография;
- компьютерная диагностика;
- цифровой томосинтез.
Самым надежным и безвредным способом обследования является цифровая маммография. Ее отличие заключается в использовании специальных датчиков, превращающих лучи рентгена в определенный набор сигналов, который принимаются на компьютере и отображаются на мониторе. Изображение можно увеличивать в хорошем качестве, что позволяет врачу более детально рассмотреть нужные области. Это обследование позволяет выявить не только затемненные участки груди, но также определяет массу и плотность ткани, присутствие кальцинат.
Где можно пройти маммографию, вам расскажет участковый терапевт или гинеколог. Маммография бесплатно доступна любой женщине по достижении 40 лет один раз в год в государственном учреждении здравоохранения. Так же в интернете можно узнать, где пройти маммолога бесплатно в частных здравоохранительных организациях в вашем городе. Частные медицинские клиники и центры периодически проводят акции, направленные на оздоровление населения либо в рекламных целях.

Что можно диагностировать
С помощью маммографии груди можно диагностировать одно из самых опасных заболеваний для женщин – рак молочных желез (рак груди). Также выявляются и мастопатия, кальцинаты, кисты и фиброаденомы. Многие заболевания диагностируется на ранних стадиях, когда лечение проходит быстрее и эффективнее.

Как проводится
Когда женщину направляют на обследование, ее волнует вопрос – как делают маммографию молочных желез, больно ли это. Процедура в целом безболезненная, но некоторым женщинам врач рекомендуют за пару часов до процедуры принять обезболивающие на основе ибупрофена. Назначение обезболивающего оправдано тем, что в некоторых случаях женщина чувствует сильно давящую боль в груди во время процедуры.
Маммограф – это специально оборудованный рентгеновский аппарат с подставкой для груди. На этой подставке располагается грудь, а сверху слегка надавливают специальной пластиной, которая ее фиксирует. После выполняется снимок молочных желез. Бывают различные виды маммографа, в зависимости от которых определяется положение обследуемой: пациентка может стоять, сидеть или лежать.
В целом процедура длится не более получаса.

Почему необходимо сдавливать грудь пластинами
Порой женщины на приеме у врача спрашивают об обязательной необходимости придавливания груди пластинками.
Необходимо это по нескольким причинам:
- Ткань железы полностью выравнивается, что позволяет лучше рассмотреть ткань и определить необходимые участки.
- При выравнивании становятся видны даже самые скрытые новообразования.
- При сдавливании толщина уменьшается, что позволяет использовать более низкие дозы облучения.
- Получение более четкого, не размытого изображения.
- Сдавливание удерживает грудь в одном положении.

Подготовка
Подготовка к маммографии не представляет собой что-то сложное. Как подготовиться к маммографии, лучше узнать у вашего врача-маммолога.
Но имеется несколько общих советов:
- Иметь при себе предыдущие снимки и заключения врачей, медицинскую карту.
- За двое суток до обследования исключить из рациона кофеиносодержащие напитки: кофе, чай, энергетические напитки.
- Не использовать дезодоранты, какие-либо крема, тальки и лосьоны в день процедуры, так как они могут исказить результаты обследования.
- Так же, как и для любого рентгеновского снимка, для маммографии необходимо снять все металлические украшения, например, цепочки.

Где пройти обследование
С вопросом о том, где пройти маммографию, нужно обратиться к своему терапевту. Обычно в городских поликлиниках имеется необходимое оборудование, там можно пройти маммолога бесплатно, однако также есть и частные клиники. В любом случае выбор за самой женщиной.

Расшифровка результатов
Рентгеновский снимок молочных желез делается в двух проекциях, чтобы врачу при изучении результатов было удобнее определить опухоль, сравнив данные снимки.
Когда врач получает результаты маммографии молочных желез, расшифровка происходит по семи критериям оценки результатов:
- Неполная оценка, нулевая оценка. Результаты маммографии, которые не дают ответа на вопрос о состоянии здоровья груди. Требуется повторное обследование.
- Первая. Результаты маммографии в норме, женщина здорова. Никаких новообразований не присутствует.
- Вторая степень оценки. Эта степень оценки показывает, что присутствие доброкачественной опухоли, то есть рака нет.
- Третья степень. Имеется доброкачественная опухоль, однако требуется дополнительное обследование для подтверждения. Через полтора года после получения результатов требуется повторное обследование. Также необходимо регулярно обследоваться у маммолога.
- Четвертая степень оценки. Свидетельствует о наличии подозрительного новообразования. Для определения типа опухоли требуется проведение биопсии. Имеет благоприятный прогноз лечения, а также низкую вероятность рака груди.
- Пятая степень оценки. Имеется подозрительное новообразование, возможен рак, для уточнения и постановки диагноза требуется проведение биопсии.
- Шестая степень. Рак молочных желез, подтвержденный проведенными ранее обследованиями, в том числе биопсией. Проведение обследования имеет характер отслеживания динамики болезни и для оценки результативности лечения.

Ложноположительные результаты
Гипердиагностика. Ложноположительными результатами называются результаты, показывающие якобы похожие на злокачественные новообразования (рак), которые на самом деле являются доброкачественными.
Есть определенные группы женщин, у которых ложноположительные результаты встречаются чаще, а именно:
- молодые женщины;
- женщины, принимающие гормональные препараты (эстроген и прогестерон);
- женщины, которые ранее делали биопсию ткани груди.
Также стоит учесть, что, согласно исследованиям, если проходить маммографию ежегодно на протяжении десяти лет, то шанс получить такие результаты исследования составляет в среднем 60-70%.

Ложноотрицательные результаты
Ложноотрицательный результат, в противоположность ложноположительному, показывает отсутствие злокачественного новообразования тогда, когда такое новообразование на самом деле есть, и обследуемая женщина больна раком молочных желез.
Факторы, влияющие на получение ложноотрицательного результата:
- размер новообразования;
- скорость роста новообразования;
- уровень гормонов эстрогена и прогестерона;
- профессионализм медицинского персонала.

Отчет о состоянии груди
Расшифровка маммографии является делом врача-маммолога. Но иногда возможности обратиться к врачу за расшифровкой нет, а результаты – уже на руках. Расшифровка заключения маммографии проводится по системе BIRADS (в переводе на русский язык расшифровывается как «система интерпретации и протоколирования визуализации молочной железы»), которая классифицирует плотность молочных желез на четыре группы.
Эти группы таковы:
- Преобладание жировой ткани. Благодаря содержанию минимального количества волокнистой и железистой ткани риск каких-либо опухолей, новообразований низок.
- Присутствует разрозненные участки железистой и фиброзной ткани.
- Из-за неоднородной ткани нахождение измененных участков затруднено.
- Ткань груди достаточно плотная. Из-за преобладания волокнистой и железистой ткани злокачественные новообразования обнаружить сложно.
Видео
Как проводится маммография и как оцениваются ее результаты, вы узнаете из нашего видео.
molzheleza.ru
Маммография: что показывает, кому и когда назначается
Зачем проводится и что показывает маммография? Об этом и расскажем подробно в нашей статье. Этот вид обследования похож на обычный рентген, несколько измененная технология позволяет неинвазивно находить мельчайшие образования в женской груди. Такие образования запросто могут оказаться злокачественными и дать начало раковым заболеваниям, а ранняя диагностика позволяет минимизировать вред для организма и дать человеку шанс жить полной жизнью.
Когда назначается маммография?

Процедура рекомендована всем женщинам после 40 лет на ежегодном медицинском осмотре. Такая периодичность позволяет вовремя выявлять новообразования и реагировать на них правильно. Также периодическое обследование назначают женщинам, у которых выявлены хронические гинекологические заболевания.
Симптомы, при которых нужно подумать об обследовании такого рода:
- Появление в груди непонятных уплотнений, опухолей, узелков.
- Если кожа на груди сильно раздражена, а на других частях тела раздражения нет, и у вас нет идей насчет точных причин этого, необходимо срочно показаться врачу и провести необходимые обследования.
Если во время предыдущих обследований были обнаружены злокачественные образования, маммографию молочных желез проводят раз в месяц или в том режиме, который установит лечащий врач.


Такая периодическая диагностика показывает, насколько действенна выбранная терапия.
Какие заболевания диагностируются?
Маммография показывает доброкачественные и злокачественные образования на самых начальных стадиях. Вот четыре основные их разновидности, которые могут быть замечены при расшифровке маммограммы:

Стоит помнить, что даже молодые женщины не застрахованы от подобных заболеваний.
- Введение
- Стандартный протокол и анкетирование
- Лексикон при описании маммографии, УЗИ и МРТ молочных желез.
- Категории Birads
- Лексикон на ММГ, УЗИ, МРТ
- Маммография
- Лексикон при описании маммографии
- Образование
- Нарушение архитектоники
- Асимметрия
- Кальцификация
- Дополнительные признаки
- Специальные кейсы
- УЗИ
- Лексикон при описании УЗИ
- Birads и МРТ
- Случаи
- Birads 0
- Birads 1
- Birads 2
- Birads 3
- Birads 4
- Birads 5
- Birads 6
- Локализация
- Измерение размеров
- Написание заключения
- Примеры
Введение:
Рак молочной железы (РМЖ) занимает второе место в структуре онкологической заболеваемости и первое – в структуре онкологической смертности женского населения. Диагностика РМЖ традиционно основана на трех китах – клинический осмотр, маммография (МГ) и ультразвуковое исследование (УЗИ) молочной железы (МЖ).
Для правильной трактовки результатов маммограмм необходимо наличие следующей информации:
- результатов клинического обследования гинеколога с осмотром молочных желез (выявление изменений кожи и сосков, пальпируемых образований, лимфоаденопатии), уточнение данных анамнеза, гормонального статуса;
- заполненной пациенткой анкеты скриннинговой ММГ.
Результат скриннинговой маммографии должен быть оформлен в виде стандартизированного протокола. Для исключения пропусков патологии и неправильной интерпретации при расшифровке ММГ целесообразно применять независимую расшифровку снимков двумя врачами (предпочтительно) или повторную (одним врачом через день) с обязательным учетом и сопоставлением результатов предыдущего обследования.
- Сравнение с предыдущими ММГ;
- Рекомендации в отношении дополнительных исследований, консультаций специалистов, сроков следующего обследования.
Для написания заключения используется система BI-RADS (Breast Imaging Reporting and Data System), и переводе на русский язык — это система интерпретации и протоколирования визуализации молочной железы.

Лексикон или терминология BIRADS
Перед тем как ознакомится с классификацией основанной на наличии патологических признаков, надо освоить самое главное: правильную терминологию понятную как радиологам, так и клиницистам. Такая терминология должна быть стандартизированной, не терпящей двоякого толкования. Это и есть основная задача системы BIRADS. Протоколы описания маммографии/УЗИ/МРТ молочных желёз должны быть изложены структурно, по чёткому стандарту и подчинятся определённым критериям описания, по которым и будет выносится заключение и высказываться рекомендации.
Лексикон при описании маммограмм
Тип строения железы
А. Преобладает жировая ткань.
B. Рассеянные участки фиброзной и железистой ткани.
C. Железа неоднородной плотности с недифференцированными включениями.
D. Железа крайне высокой плотности, на фоне чего затруднена визуализация изменений.
Образование (англ. mass)
- Овальная (включая дольчатую)
- -округлая (round)
- -овальная (oval)
Контур или края:
- спикулы
Плотность образования (плотность образования описывается в сравнении с окружающей тканью железы):
- жировой плотности
Кальцификаты
Типично доброкачественные:
- кожные кальцинаты (для подтверждения кальцинатов кожи необходимы дополнительные снимки для выведения их на контур).
- сосудистые кальцинаты — в виде параллельных линий.
- кальцинаты по типу «попкорна» (более 2-3 мм в диаметре) — инволютивные кальцинированные фиброаденомы;
- крупные палочковидные кальцинаты (более 1мм в диаметре), в виде сплошных или прерывистых тяжей.
- круглые кальцинаты могут быть разного размера.
- кольцевидные или по типу «яичной скорлупы» (жировые кисты, участки жирового некроза, кальцификация секрета в протоках);
- дистрофические кальцинаты в месте травматического повреждения или после облучения.
- «молочко кальция» — это осаждение кальция в кистах.
- кальцинаты швов.
- мелкие аморфные (бесформенные с размытыми краями) гетерогенные кальцинаты.
- крупные неоднородные кальцинаты, имеющие неправильную форму, склонные к слиянию, крупнее 5 мм в диаметре.
- полиморфные или гетерогенные кальцинаты (различной формы и размера), чаще менее 0,5 мм в диаметре);
- «протоковые» — мелкие линейные или ветвящиеся кальцинаты
- микрокальцинаты (0,05-0,1 мм в диаметре).
Описание распределения кальцинатов при ММГ:
- 1. Диффузное — рассеянное по всей МЖ.
- 2. Региональное распределение – на большом участке МЖ (более 2 кубических сантиметров, не являющемся зоной ветвления одного протока.
- 3. Сгруппированные кальцинаты (не менее 5 на площади до 1 кубического сантиметра).
- 4. Линейное распределение — в виде дорожки или линии с разветвлением.
- 5. Сегментарное распределение — в пределах одного или нескольких протоков.
Нарушение архитектоники
Ассиметрии
- Общая ассиметрия
- Глобальная асимметрия
- Очаговая или фокальная асимметрия
- Развивающаяся асимметрия
Образование кожи
Солитарно расширенный проток
Дополнительные признаки
- Втяжение кожи
- Втяжение соска
- Утолщение кожи
- Утолщение трабекул
- Подмышечная лимфоаденопатия
- Нарушение архитектоники
- Кальцификация
Локализация
- Квадрант и стрелка часов
- Глубина
- Расстояние от соска
Лексикон при описании УЗИ молочных желез
Тип строения железы
- Гомогенная эхоструктура — жир
- Гомогенная структура — участки фиброзной и железистой ткани
- Гетерогенная эхоструктура
Образование (англ. mass)
- овальная (включая дольчатую)
- округлая (round)
- овальная (oval)
- иррегулярная (неправильная — irregular).
Ориентация:
- Параллельная
- Непараллельная
Контур или края:
- хорошо определяемые (чёткие, ровные)
- нечёткие, частично перекрытые окружающими тканями
- микролобулярные (ровные, с небольшими втяжениями по контуру)
- плохо определяемые, неопределимые (образование более похоже на инфильтрацию)
- спикулы
Эхо-паттерн
- анэхогенный
- гиперэхогенный
- кистозный или солидный компонент
- гипоэхогенный
- изоэхогенный
- гетерогенный
Кальцификаты
- Кальцификаты в образовании
- Кальцификаты вне образования
- Внутрипроточные кальцификаты
Дополнительные признаки
Нарушение архитектоники
Изменение кожи
- Втяжение кожи
- Утолщение кожи
Патологические изменения протока
Отек
Васкуляризация
- Отсутствует
- Внутренняя васкуляризация
- Васкуляризация по ободку
Упругость
- Мягкая
- Средняя
- Твердая
Специальные случаи
- Простая киста
- Множественные микрокисты
- Сложная киста
- Образование в или на коже
- Инородное тело, включая импланты
- Интрамаммарные лимфатические узлы
- Подмышечные лимфатические узлы
- Изменения сосудов Артериовенозные мальформации
Болезнь Мондора - Скопление жидкости после операции
- Жировой некроз
Лексикон при описании МРТ молочных желез
Количество железисто-фиброзной ткани
Железы практически полностью состоят:
- из жировой ткани
- отдельные участки железисто-фиброзной ткани
- гетерогенно плотные железы
- чрезвычайно плотные железы
Фоновое контрастное усиление паренхимы
Степень
:
- минимальное
- слабое
- умеренное
- выраженное
Симметричность контрастного усиление
- симметричное
- асимметричное
Очаг (англ. focus) — это точечное усиление, которое можно характеризовать
Образование (англ. mass) —
- Овальная (включая дольчатую)
- -округлая (round)
- -овальная (oval)
- иррегулярная (неправильная — irregular).
Контур или края :
- -хорошо определяемые (чёткие, ровные)
- -нечёткие, частично перекрытые окружающими тканями
- -микролобулярные (ровные, с небольшими втяжениями по контуру)
- -плохо определяемые, неопределимые (образование более похоже на инфильтрацию)
- -спикулы
Зона контрастирования (англ. non-mass enhancement) Распределение:
- очаговое
- линейное
- сегментарное
- регионарное
- мультирегионарное
- диффузное
Паттерн контрастного усиления:
- гомогенный
- гетерогенный
- сливной
- сгруппированные кольца
Интрамаммарный лимфоузел — это четко отграниченное, равномерно усиливающееся образование с жировыми воротами (обычно ≤ 1 см)
Кожные образования — это доброкачественные усиливающиеся структуры на коже
Неусиливающиеся структуры
- Высокая интенсивность сигнала от протоков на доконтрастных Т1- ВИ
- Киста
- Постоперационные скопления (гематома/серома)
- Посттерапевтическое утолщение кожи и трабекулярные утолщения
- Неусиливающееся образование
- Нарушение архитектоники
- Выпадение сигнала от инородных тел, клипс и т. п.
Дополнительные признаки
- Втяжение соска
- Инвазия соска
- Втяжение кожи
- Утолщение кожи
- Инвазия кожи (прямая инвазия,
воспалительный рак) - Подмышечная лимфаденопатия
- Инвазия грудных мышц
- Инвазия грудной стенки
- Нарушение архитектоники
- Лимфоузел (нормальный, патологический).
- Жировой некроз
- Гамартома
- Постоперационная серома/гематома с жиром
Локализация поражения
- Глубина
Описание кинетической кривой медленное накопление
Начальная фаза:
- умеренное накопление
- быстрое накопление
Отсроченная фаза:
- нарастающая кривая
- плато
- вымывание
|
Вероятность рака |
||
|
Повторить исследование |
Не определена |
|
|
Обычное наблюдение |
||
|
Обычное наблюдение |
||
|
Повторное обследование через короткий интервал времени (6 мес) |
0-2% |
|
|
Биопсия |
||
|
Мало подозрительные изменения |
2-10% |
|
|
Подозрительные изменения |
10-50% |
|
|
Крайне подозрительные изменения |
50-95% |
|
|
Биопсия |
Выше 95% |
|
|
Хирургическое лечение, если показано |
Определена |
|
Ниже представлен пример

Маммография
Протокол описания маммограмм должен включать:
- 1. Показания к исследованию (скриннинговое, диагностическое);
- 2. Оценка типа структуры молочной железы (МЖ);
- 3. Оценка кожи, сосков, характера изменений структурных элементов, протоков, лимфоузлов. Описание выявленной патологии: очаговых изменений, кальцинатов, измененных лимфатических узлов;
- 4. Сравнение с предыдущими ММГ;
- 5. Заключение с определением категории BI-RADS;
- 6. Рекомендации в отношении дополнительных исследований, консультаций специалистов, сроков следующего обследования.
Расположение маммограмм на негатоскопе/экране монитора и при печати снимков должно быть в зеркальном отражении, симметрично с четкой маркировкой: ММГ в прямых проекциях – «П» и «Л» в наружных отделах, в косых проекциях – «ПК» и «ЛК» в верхних квадрантах .
 Критерии качества маммограмм:
правильная маркировка, четкая дифференциация всех структур железы. На краниокаудальной ММГ — выведение соска на контур по центру, максимальный захват всей железы до грудной мышцы. На косой ММГ — выведение соска на контур, визуализация грудной мышцы до перпендикуляра, опущенного из соска, угол между краем пленки, примыкающим к грудной стенке и грудной мышцей примерно 20 градусов. Отсутствие на снимках складок кожи.
Критерии качества маммограмм:
правильная маркировка, четкая дифференциация всех структур железы. На краниокаудальной ММГ — выведение соска на контур по центру, максимальный захват всей железы до грудной мышцы. На косой ММГ — выведение соска на контур, визуализация грудной мышцы до перпендикуляра, опущенного из соска, угол между краем пленки, примыкающим к грудной стенке и грудной мышцей примерно 20 градусов. Отсутствие на снимках складок кожи.

Типы строения молочных желёз при ММГ:
Тип 1: Молочные железы с преимущественным жировым компонентом фиброзно-железистой ткани менее 25% объема МЖ.
Тип 2: Есть очаги фиброзно-железистой ткани, занимающие от 25 до 50% объема МЖ.
Тип 3: Фиброзно-железистая ткань занимает от 51 до 75% площади маммограммы, что может затруднить выявление небольших образований.
Тип4: Очень плотные молочные железы, процент фиброзно-железистой ткани более 75% объема МЖ, что значительно снижает чувствительность ММГ.
Тип5: Наличие имплантатов молочных желёз.
Ниже представлен пример.

Ниже также представлен пример, на котором наглядны представлены молочные железы, относящиеся к одному типу строения, но с разным содержанием железисто-фиброзной ткани в структуре.

Образование по данным маммографии
Образование — это объемная структура, выявляемая в 2-х проекциях (только в двух проекциях) и характеризующаяся формой, к онтурами (краями), п лотностью образования и размером.
Ниже представлена гамартома, которая также известна фиброаденолипома

При определении патологического очага только на одной проекции, его нельзя назвать объёмным образованием, и в данном случае правомерно использовать термин «плотность» (density/abnormal density) с указанием её локализации. В таких случать необходимо либо доказать, что это образование, либо опровергнуть. В любом случае необходимо дополнительное дообследование (таргетные снимки с компрессией, УЗИ и т.д.).
- овальной (включая дольчатую)
- округлой (round)
- иррегулярной (неправильная - irregular).

Анализ формы
Округлая и овальная формы более характерны для доброкачественных новообразований. Неправильная форма чаще встречается при злокачественных процессах. Дольчатая форма образования может при- сутствовать как при злокачественных, так и при доброкачественных процессах, отражая анатомические особенности роста опухоли.
К онтуры (края) :
- хорошо определяемыми (чёткие, ровные)
- нечёткими, частично перекрытые окружающими тканями
- микролобулярными (ровные, с небольшими втяжениями по контуру)
- плохо определяемыми, неопределимыми (образование более похоже на инфильтрацию)
- спикулами

Анализ контура
Капсула при округлых и овальных узловых образованиях в молочной железе четко дифференцируется при наличии жировой ткани в структуре уплотнения.
Наличие ободка просветления (полного или частичного) в большинстве случаев свидетельствует о доброкачественности процесса (за исключением быстро растущих узловых РМЖ). Ободок просветления лучше визуализируется на прицельных снимках с дозированной компрессией.
Четкость контура образования указывает в основном на доброкачественность процесса (исключая внутрикистозный РМЖ, саркому, медуллярную карциному и т. д.). Применение дополнительных методов обследования (УЗИ) позволяет дифференцировать различные объемные образования с четким контуром.
Нечеткость контура узлового образования связана с инфильтрацией окружающих тканей, усилением сосудистого рисунка.
В большинстве случаев нечеткость контура указывает на злокачественность процесса (особенно при спикулообразных тяжах), однако при выявлении «хвоста кометы» необходимы дополнительные исследования – сонография, так как нечеткость контура может встречаться при фиброаденомах, кистах, гематомах, РМЖ в кисте и т. д.
Ниже на представленном снимке визуализируется .

Размытость контура образования встречается при злокачественных опухолях молочной железы и воспалительных заболеваниях (абсцесс).
Из всех опухолевых и опухолевидных процессов только жировая ткань может выглядеть более прозрачной по сравнению с окружающим фоном молочной железы. Поэтому диагностика липом, жировых кист, галактоцеле и т. д. не представляет трудностей.
Высокое интенсивное затемнение на снимке вызывает любой патологический процесс продуктивного или экссудативного порядка (доброкачественная опухоль, киста, РМЖ, саркома и т. д.).
Затемнения неоднородной плотности обусловлены наличием жировых элементов в патологическом очаге и встречаются при фиброаденолипомах, листовидных опухолях, галактоцеле, гамартомах, увеличении лимфатических узлов.
Только анализ контура, состояния окружающих тканей, структуры образования не всегда позволяет дифференцировать различные процессы в молочной железе. Часто приходится прибегать к УЗ-исследованию. Именно в таких случаях необходимо пользоваться BI-RADS-категорией 0. Необходимость дополнительного исследования.
Большинство непальпируемых РМЖ выявляется как маленькие (менее 10 мм) звездчатые структуры. При выявлении тяжистых звездчатых изменений необходим тщательный анализ полученной информации. В первую очередь нужно убедиться, что данные изменения не являются суммацией теней различных структур ткани молочной железы. Для этого необходимо сделать дополнительные прицельные снимки и снимки с увеличением. При подтверждении изменений на дополнительных снимках следует анализ структуры звездчатого поражения. Возможно выявление двух вариантов: «черная звезда» – отсутствует плотный центр в центральной части, множественные овальные или округлые участки просветления, лучистые структуры имеют множество параллельных мелких линий (подобно метле), никогда не достигают кожи; «белая звезда» – плотная центральная часть, выраженные спикулы во всех направлениях, которые достигают кожи.
Выявление «белой звезды» крайне подозрительно на рак молочной железы и требует морфологической верификации. При обнаружении «черной звезды» необходимо выяснить наличие предварительных хирургических вмешательств и пункций в этой зоне молочной железы для проведения дифференциальной диагностики между посттравматическим жировым некрозом (фиброзом после хирургической операции) и РМЖ.
Плотность образования
Анализ плотности (соотношение степени рентгеновского ослабления сигнала зоны поражения относительно ослабления сигнала от равного объема железистой ткани молочной железы):
- жировой плотности
- гиподенсое образование или низкой плотности, но не плотности жира
- изоденсное образование, плотность образования соответствует плотности окружающих фибро-гландулярных тканей железы
- гиперденсное, плотность образования превышает плотность окружающих тканей железы

Ниже представлены множественные гиподенсные образования в правой молочной железе.
Ниже гиперденсное образование неправильной формы и спикулообразными контурами. Также обратите внимание на фокусное вытяжение кожи. Данное образование относится к группе BIRADS-5 и является инвазивным протоковым раком.

Нарушение архитектоники
Термин нарушения архитектоники используется при описании участка ткани молочной железы с нарушением привычной анатомической структуры:
- изменен нормальный ход стромальных элементов и структуры паренхимы
- фокальное втяжение или/и деформация
- имеется локальная звездчатость, отмечаемая в 2-х проекциях,
- образование не визуализируется.
Дифференциальный диагноз при нарушении архитектоники
- радиальные рубцовые изменения
- инвазивная протоковая карцинома
Нарушение архитектоники — это состояние также порой сопряжено в сочетании с развитием злокачественного объемного процесса (в том числе карциномы).
В ниже представленном случае нарушение архитектоники, указанная в желтом кругу обусловленна рубцовыми изменения после резекции, что подтвердилось гистологией.

Асимметрия
Классификация
Асимметрия выявляемая на одной проекции рассматривают, как общую асимметрию.
Ассиметрия выявляемая на двух проекциях бывает:
- Фокальная асимметрия
- Глобальная асимметрия
- Развивающаяся асимметрия
Общая асимметрия — объем железистой ткани в одной МЖ значительно больше. При отсутствии нарушения архитектоники, злокачественных кальцинатов и пальпируемого образования — вариант нормального строения.
Фокальная или очаговая асимметрия — участок железистой ткани, определяемый в 2-х проекциях, без наличия определённых границ и который нельзя описать как образование (нет всех критериев определения объёмного образования). Может оказаться нормальным участком ткани МЖ, доброкачественной находкой (рубец после биопсии), так и признаком злокачественного процесса.
При глобальной асимметрии в патологический процесс вовлечено более, чем четверть молочной железы. Наиболее частые причины данной патологии — это вариант нормы, доброкачественной находкой (рубец после биопсии), псевдоангиоматозная гиперплазия.
Развивающаяся или нарастающая асимметрия. Данный термин используют при сравнении с предыдущими исследованиями, когда изменения ранее были менее выражены.
Ниже представлены маммограммы левой и правой молочной железы в двух проекциях, на которых визуализируется асимметричность, но по данным УЗИ признаков объемного образования не были выявлены.
Ниже представлен другой пример глобальной асимметрии.
У данного пациента — это не вариант нормы, а признак неблагоприятного прогноза в связи с тем, что визуализируется следующее:
- утолщение кожи
- утолщение междольковых перегородок
- втяжение соска
Все выше перечисленные характерны для злокачественного образования.
На УЗИ были выявлены множественные мелкие образования, что соответствует в большей степени аденокарциноме. После ПЭТ/КТ был поставлен диффузная инфильтративная карцинома.

Дифференциальный диагноз: асимметрия или образование.
Все типы асимметрии имеют разные типы контуров или краев в отличии от образований также не имеют признаков объемного образования. Для асимметрии характерно унилатеральное расположение без зеркальной корреляции в противоположной железе и строение аналогичное области фиброзно-железистой ткани.
При асимметрии граница патологических изменений вогнутая, а структура неоднородная (гиперплотные области и включения жира). В то время, как при образованиях внешние границы — выпуклые, что касаемо структуры плотность в центре выше, чем на периферии.
При описании асимметрии термин плотность некорректно использовать так, как данный термин используют при описании объемных образований в сравнении с обычной железистой тканью.
Кальцификация
По данным BI-RADS — 2013 кальцификаты принято разделять следующим образом (представлено ниже в таблице):

Доброкачественные кальцификаты:
- кожные кальцинаты
- сосудистые кальцинаты
- кальцинаты по типу «попкорна»
- крупные палочковидные кальцинаты
- круглые кальцинаты кольцевидные или по типу «яичной скорлупы»
- дистрофические кальцинаты
- «молочко кальция»
- кальцинаты швов или пунктатов.

- кальцинаты по типу «попкорна» (более 2-3 мм в диаметре) — инволютивные кальцинированные фиброаденомы;
- сосудистые кальцинаты — в виде параллельных линий. При только начинающемся процессе, кальцинаты могут располагаться только вдоль одной стенки, распределяясь по типу «дорожки». В этом случае нужно проследить ход сосуда, иначе они считаются подозрительными на злокачественные протоковые кальцинаты;
- крупные палочковидные кальцинаты (более 1мм в диаметре), в виде сплошных или прерывистых тяжей. Располагаются по ходу протоков, сходятся по направлению к соску. У женщин старше 60 лет образуются в расширенных протоках;
- круглые кальцинаты могут быть разного размера, они считаются доброкачественными, если расположены беспорядочно. При выявлении изолированных групп мелких кальцинатов следует убедиться в отсутствии динамики при сравнении с предыдущими ММГ;
- кожные кальцинаты (для подтверждения кальцинатов кожи необходимы дополнительные снимки для выведения их на контур);
- кольцевидные или по типу «яичной скорлупы» (жировые кисты, участки жирового некроза, кальцификация секрета в протоках);
- «молочко кальция» — это осаждение кальция в кистах. В прямой проекции их проявления не типичны — рыхлые, округлые, бесформенные. В косой проекции — полулунной формы с вогнутой поверхностью (подчеркивая стенки кист). Главный признак — отличие формы в зависимости от проекции;
- кальцинаты швов;
- дистрофические кальцинаты в месте травматического повреждения или после облучения. Характерна неправильная форма, размер более 0,5 мм в диаметре.
Злокачественные кальцинаты
- аморфные кальцинаты
- крупные неоднородные кальцинаты
- полиморфные кальцинаты
- «протоковые» мелкие линейные кальцинаты
- «протоковые» мелкие ветвящиеся кальцинаты

- мелкие аморфные (бесформенные с размытыми краями) гетерогенные кальцинаты. При диффузном, двухстороннем распространении — вероятнее доброкачественного характера. Сгруппированные, с сегментарным или линейным распределением — подозрение на злокачественный процесс;
- крупные неоднородные кальцинаты, имеющие неправильную форму, склонные к слиянию, крупнее 5 мм в диаметре. Могут быть признаком злокачественных образований или формирующихся дистрофических кальцинатов.
- полиморфные или гетерогенные кальцинаты (различной формы и размера), чаще менее 0,5 мм в диаметре);
- «протоковые» — мелкие линейные или ветвящиеся кальцинаты, длиной до 1 мм, в виде прерывающейся или пунктирной линии (заполнение раковыми клетками просвета протоков).
Описание распределения кальцинатов:
- 1. Диффузное — рассеянное по всей МЖ.
- 2. Региональное распределение – на большом участке МЖ (более 2 кубических сантиметров, не являющемся зоной ветвления одного протока.
- 3. Сгруппированные кальцинаты (не менее 5 на площади до 1 кубического сантиметра).
- 4. Линейное распределение — в виде дорожки или линии с разветвлением.
- 5. Сегментарное распределение — в пределах одного или нескольких протоков.

Ниже представлен пример кальцификации. Попробуйте описать патологическую кальцификацию, а затем продолжите чтение.
- Морфология: представлены неоднородные кальцификаты, а также плеоморфные кальцификаты.
- Распределение: часть кальцификатов распределены сгруппировано (<2cm), а часть имеет региональное распределение (>2cm), но про данные кальцификаты нельзя сказать, что они имеют линейное или сегментарное распределение.
Мультифокальная дуктальная карцинома с участками инвазивной карциномы.

Описание локализации патологических признаков


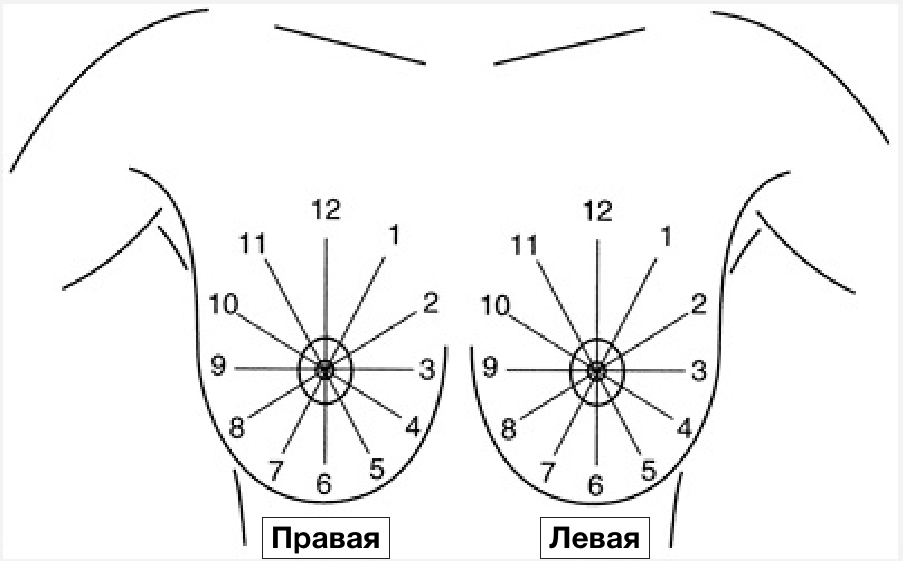
Общепризнанной схемой для оказания локализации патологии в молочной железе является делением её на квадранты
- верхний наружный,
- верхний внутренний,
- нижний наружный
- нижний внутренний
По глубине определяют:
- передний,
- срединный (центральный)
- задние отделы,
- суб-ареоалярная зона.
Локализация
- Квадрант и стрелка часов
- Глубина
- Расстояние от соска

Измерение образования.
Ниже представлены, как неправильно (слева) и правильно (справа) измерять образование, используя правило — перпендикуляр к максимальному длинику. Также схематично представлены примеры и отличия измерения лимфатических узлов на маммограмме и УЗИ.

Интрамаммарный лимфатический узел
Интрамаммарный лимфатический узел — это округлое чётко отграниченное образование с центральным участком просветления или тонким рентгенопрозрачным «halo»






Образование кожи
К образованиям кожи относят рубцы, родимые пятна, пирсинг и так далее, что обязательно должно быть заполнено в анкете.



Солитарно расширенный проток
Данные изменения характерны для следующих процессов:
- физиологический лактостаз
- дуктальная эктозия
- злокачественное новообразование


Вопросов: 220
Уважаемый доктор! Мне 76 лет. В сентябре 2017 в Москве в 62-0й больнице была операция по поводу гармонно-зависимого рака правой молочной железы, секторальная резекция. Далее лучевая терапия, химии не было. Сейчас принимаю летролекс. 20 июня 2019 г. в качестве проверки сделала маммографию и вот результат: Правая МЖ: сосок, ареола не изменены. Железа уменьшена в размере, кожа утолщена на всем протяжении. В нижне-внутреннем квадранте узловое образование? разм. до 7,5 мм со спикулами Макрокальцинаты. BIRADS-6. В левой железе фиброзно-жировая инволюция с рассеянными кальцинатами. Узловых образований не выявлено. BIRADS-1. В правой железе опять рак?
На вопрос отвечает: Красножон Дмитрий Андреевич
Здравствуйте, Светлана Михайловна. Судя по описанию речь действительно идет о раке молочной железы . Я рекомендую вам обратиться к онкологу для проведения дообследования (вполне возможно, что при таком размере опухоли потребуется выполнение секторальной резекции молочной железы со срочным гистологическим исследованием)
Здравствуйте! Получила результаты маммографии: Структура молочных желез 1 типа по Wolfe (фиброгландулярной ткани менее 25% площади маммограмм). Рентген-признаки умеренно выраженной ФКБ с преобладанием фиброзно-жирового компонента. В заднем отделе ВНК ПМЖ определяется неправильно округлой формы тень размерами 3,0х2,7см с преимущественно чётким нервным контуром - neo? BIRADS категория 4 Насколько это страшно?
На вопрос отвечает: Красножон Дмитрий Андреевич
Здравствуйте, Наталья. По описанию маммографии речь идет об опухоли подозрительной в отношении рака молочной железы . В таком случае надо выполнять биопсию с целью получения материала для гистологического исследования . Если диагноз подтвердится, то надо будет проводить иммуногистохимическое исследование и дообследование, чтобы поставить точную стадию и планировать лечения. Если по данным гистологического исследования будет подтвержден диагноз фиброаденома , то я бы рекомендовал выполнить операцию, чтобы ее удалить . В любом случае вам надо ориентироваться на мнение лечащего врача.
Добрый день, Дмитрий Андреевич! Мне 39 лет. Получила результаты маммографии и обеспокоена ими. Подскажите, пожалуйста. Форма молочных желез обычная. Контуры их четкие. Теневая полоска кожи не расширена. Соски и ареолярные зоны не деформированы. Ткань железистого треугольника частично редуцирована, замещена фиброзными элементами и жировой тканью. Структура молочных желез неоднородная за счет наличия множественных участков затемнения и просветления различной формы и величины, с неравномерным расположением фиброзных тяжей. Теней узловых образований не выявлено. Видимые аксиллярные области - без особенностей. Заключение: Признаки начальных инволютивных изменений молочных желез. Рекомендуется УЗИ молочных желез. Заранее спасибо.
На вопрос отвечает: Красножон Дмитрий Андреевич
Здравствуйте, Татьяна. По данным заключения маммографии проблем никаких нет. Наверное, несколько рано начинается инволюция молочных желез (превращение железистой ткани в жировую), однако если речь о начальных признаках этого процесса, то ничего страшного в этом нет. УЗИ молочных желез действительно вам надо выполнить, равно как и обратиться к онкологу для осмотра. В любом случае вам надо ориентироваться на мнение лечащего врача.
Здравствуйте Дмитрий Андреевич.Первый раз делала маммографию,мне неполных 42 года.переодически побаливала грудь перед ПМС,на расшифровке написано..На маммограммах обеих молочных желез в прямой кранио -каудальной и косой медио латеральной проекциях кожа и подкожная клетчатка не изменены.сосок и ореола без признаков деформации.Сосудистая и лимфатическая система без особенностей.Структура молочных желез 3 типа фиброгландулярная ткань составляет от 51% до 75%.с умеренным фиброзом железистого треугольника обеих молочных желез. на фоне которого определяются изоденсные тени неправильной формы с неровными частично перекрытыми контурами.Скоплений микрокальцинатов не выявлено.. Рекомендовано узи мол.желез БИРАДС 0.Делала на 2 день месячных.врач гинеколог сказала что надо сделать узи мол.желез еще чтобы исключить онкологию.скажите это не рак?
На вопрос отвечает: Красножон Дмитрий Андреевич
Здравствуйте, Татьяна. По описанию маммографии данных за рак молочной железы нет. Чтобы говорить определенно - надо смотреть вас, смотреть результаты всех исследований. В любом случае вам надо ориентироваться на мнение лечащего врача.
на маммограммах обеих мол.желез кожа и п/к клетч.не изменены.соски не втянуты.струк.рисунок не симметричен.структура представлена желез и жир.тканями.желез.ткань неоднородного мелко зерн.х/ра.В в /нар.квадратеслева определяется слабоинтен.округлая тень до 1см с лучистыми контурами.кальцинаты не визиал.Аксилярные л/у слева увеличены. Закл:объемное образ.слева. мне 47лет.менстр.цикл по 10дн. обильные. можете предположить диагноз при обслед.щитов.железы кальцитонин был 7
На вопрос отвечает: Красножон Дмитрий Андреевич
Здравствуйте, Эмма. Судя по описанию речь идет о подозрении на рак молочной железы . Надо проводить дообследование - УЗИ молочных желез и после осмотра принять решение о биопсии . Приезжайте к нам на обследование - сделать полностью бесплатным его не смогу, но часть можно выполнить по страховому полису. В любом случае вам надо ориентироваться на мнение лечащего врача.
Здравствуйте, Дмитрий Андреевич! В течение 7 лет обращаюсь к Вам с вопросами (в последние годы уже очень редко) по поводу РМЖ. Бесконечно Вам благодарна за помощь, внимание. На этот раз мое обращение уже по поводу дочери, я обеспокоена (ведь это должно быть понятно!) описанием маммографии, которую она только что прошла. Помогите, пожалуйста, разобраться. Итак, ей 48 лет. Описание:Жировая инволюция не выражена. Обе молочные железы диффузно неоднородно уплотнены за счет чередования гиперплазированной железистой, жировой ткани и фиброза. На этом фоне определяются округлые и овальные участки уплотнений с четкими и нечеткими контурами от 5 до 10 мм, более крупные и в большем количестве слева. На границе нижних квандрантов левой железы дифференцируется большая (д=3см) круглая тень с достаточно четкими ровными контурами - киста? Узловых теней на этом фоне не дифференцируется. Кожа, соски не изменены. Заключение: Диффузный фиброзно-кистозный фиброаденоматоз с преобладанием железистогоко мпонента. Крупная киста левой железы. Дмитрий Андреевич, что означает это описание? Посоветуйте, что делать дальше.
На вопрос отвечает: Красножон Дмитрий Андреевич
Здравствуйте, Людмила. Речь идет о том, что в молочных железах есть множественные кисты и в целом это называется фиброзно-кистозная болезнь молочных желез . Я бы в подобном случае рекомендовал выполнить УЗИ молочных желез . Обычно в таких случаях я предлагаю наблюдение. В любом случае вам надо ориентироваться на мнение лечащего врача.
Здравствуйте, подскажите, что означает описание маммографии: Кожа и подкожная клетчатка не изменения. соски без вытяжения структурный рисунок умеренно деформирован, R-картина жировой и фиброзной перестройки, с обеих сторон дольковые кальцинаты, справа в ц/о тени округлых 4-5 кист до 8 мм. в диаметре.В подмышечных областях визуалируются тени н/о л/узлов размером от 12мм до 17мм. В данный момент у меня начало менопаузы. Ровно год назад маммография не указывала на лимфоузлы и на УЗИ 3 месяца тому назад за л/узлы ничего не было. Заранее спасибо.
На вопрос отвечает: Красножон Дмитрий Андреевич
Здравствуйте, Галина. Если при маммографии визуализируются подмышечные лимфоузлы, то их описывают, но при этом не оценивают. Нередко после перенесенных инфекционных заболеваний лимфоузлы становятся рентгенконтрастными - никакого значения это не имеет. По описанию маммографии данных за рак молочной железы нет. Чтобы говорить определенно - надо смотреть вас, смотреть результаты маммографии , УЗИ . В любом случае вам надо ориентироваться на мнение лечащего врача.
Здравствуйте, Дмитрий Андреевич. Проконсультируйте,пожалуйста,по маммограмме: В обеих молочных железах на фоне жировой инволюции определяются участки фиброаденоматоза в верхних квадрантах и субареолярной зоне. Кожа, ареолярная зона и премаммарная клетчатка не изменены. Соски не втянуты. Лимфоузлы справа аксилярные до 16 мм в длину. Рассеянные кальцинаты с обеих сторон. Заключение: фиброаденоматоз молочных желез. Категория 2 по BIRADS.
На вопрос отвечает: Красножон Дмитрий Андреевич
Здравствуйте, Ирина. По описанию маммографии данных за рак молочной железы нет. В подобном случае я бы также рекомендовал выполнить УЗИ молочных желез , после очной консультации, конечно же. В любом случае вам надо ориентироваться на мнение лечащего врача.
Здравствуйте Дмитрий Андреевич! Помогите прояснить результаты маммографии. "Молочные железы симметричны, обычной формы.Соски и ареолы не изменены. Кожа не утолщена, контуры ее четкие, ровные. Премаммарные пространства и подкожно-жироая клетчатка не изменены на всем протяжении. Связки Купера не утолщены, инфильтрации не определяется. Ткань обеих молочных желез в состоянии неполной фиброзно-жировой инволюции с равномерным распределением фибро-грандулярных элементов в ретроареолярных отделах и наружно-верхних квадрантах. В левой молочной железе, примерно на 1-2 часах, в наружно-верхнем квадранте овальное образование с частично очерченным гладким контуром, интенсивное, размерами 10х16мм. Тени сосудов обычного калибра и направления. Лимфатические узлы не определяются. Заключение: Признаки образования левой молочной железы (фиброаденома?киста?) Birads3. Маммолога у нас в городе нет. УЗИ пройду через неделю. Очень переживаю, что предстоит дальше?
Среди клинических, лабораторных, визуализирующих методов, позволяющих выявить непальпируемые формы новообразования, в том числе злокачественные, и другие заболевания молочной железы, особое место занимает маммография.
Маммография: снимки, методика.
Маммография – это лучевой метод исследования, наиболее подходящий для скрининговых исследований молочных желез. Он отличается высокой чувствительностью при исследовании желез с большим содержанием жировой ткани и способностью хорошо визуализировать микрокальцинаты, благодаря чему удается обнаружить мелкие карциномы на ранней, прогностически благоприятной стадии.
В дополнение к высокой чувствительности и удовлетворительной специфичности маммография обладает еще рядом преимуществ: неинвазивность и рентабельность метода, простота документации исследования.
В сравнении с рентгенографическими исследования других частей тела при маммографии предъявляются более строгие требования к качеству изображения и оборудования, что делает маммографию одним из наиболее сложных исследований в традиционной рентгенологии.
Для обеспечения единого понимания рентгеновского изображения молочной железы, маммограммы должны всегда выполнятся в общепринятых строго стандартизированных проекциях. Выделяют основные и дополнительные проекции. Основными являются медиолатеральная косая и краниокаудальная проекции. Производство снимков в этих двух проекциях должно считаться обязательным при любом маммографическом исследовании.
Учитывая, что маммограммы в основных проекциях с высокой степенью надежности позволяют идентифицировать или исключить злокачественный процесс, дополнительные проекции используются для уточнения результатов или для более полной визуализации органа.
Медиолатеральная косая проекция является наиболее важной, так как при ней наилучшим образом визуализируется ткань вблизи грудной стенки, подмышечная область и верхний наружный квадрант железы. Большинство раков выявляется на маммограммах, произведенных в медиолатеральной косой проекции.
Краниокаудальная проекция является также второй проекцией для визуализации подмышечной области. Эта область богата железистой тканью и должна быть тщательно обследована, так как является частой локализацией злокачественных новообразований.
Если снимки в стандартных проекциях полностью визуализируют молочную железу и ясно показывают или исключают злокачественное образование, производство маммограмм в дополнительных проекциях не требуется. Однако при возникновении малейших сомнений выполнение маммограмм в дополнительных проекциях следует считать обязательным.
Наиболее важными дополнительными проекциями являются:
90º латеральная проекция;
латеральная и медиальная краниокаудальные проекции с прямым увеличением изображения;
тангенциальная проекция;
аксиальная проекция;
Маммография. Описание снимков в норме.
Рентгенологическая картина отражает морфологическое строение молочной железы, по эмбриональному развитию представляющей собой производное покровных тканей (кожи). С точки зрения анатомии молочная железа – это сложный альвеолярно-трубчатый орган. Как секреторный орган, молочная железа подвержена циклическим изменениям, связанным с фазами менструального цикла, что находит своё отражение в вариабельности рентгенологической картины.
Во время секреторной фазы менструального цикла строма железы набухает, молочная железа становиться рыхлой и отечной. В постменструальный период ткань железы претерпевает обратное развитие, она уплотняется, отек регрессирует. Динамика изменений эпителия молочных желез связана с действием на ткань железы половых стероидных гормонов: эстрогена и прогестерона.
Также состояние молочной железы, как правило, отражает возраст женщины, соответствующий гормональный фон, обусловливающий степень выраженности железистой ткани. В жизни женщины различают три основных периода:
Детородный (с 20 до 45 лет)
климактерический период (с 45 до 55 лет)
старческий период.
В детородный период молочные железы подвержены наибольшим изменениям и различаются по количеству железистой ткани, что характеризуется следующий образом:
Резко выраженная либо хорошо развития железистая ткань;
умеренно выраженная железистая ткань — соотношение «плотных структур», формирующих молочную железу, и жировой ткани приблизительно одинаково;
нерезко выраженная железистая ткань – т.е. отмечается преобладание жировой ткани над «плотными структурами».
На рентгенограммах различают:
Сосок
ареолу
кожу
сосуды
соединительнотканные структуры
подкожножировую клетчатку
железистую ткань.
Ширина тени, соответствующей кожи, равномерна во всех секторах железы и составляет 0,2 см, несколько увеличиваясь в области ареолы и соска. Премаммарное пространство представлено жировой тканью с наличием соединительнотканных перегородок — связки Купера. Ширина жировой подкожной полосы зависит от возраста женщины и состояния самой железистой ткани: в молодом возрасте она не превышает 2 см, с нарастанием инволютивных изменений увеличивается, при полной инволюции жировая «прослойка» сливается с остальной массой железы. На фоне жировой ткани железы видны тени вен. Артерии, обычно, видны при кальцификации их стенок. За подкожно-жировым слоем дифференцируется так называемое «тело» молочной железы, представленное в виде треугольник или полуовала – это соединительно-тканный железистый комплекс с преобладанием соединительнотканных элементов с сосудами, млечными протоками и дольками, которые и образуют неоднородность структуры, выражающуюся тенями разнообразной формы, величины и положения.
Различные варианты рентгенологического изображения молочной железы помогают установить закономерности, отражающие постепенную смену структурных типов в течении жизни женщины, связанных с функциональной активностью молочной железы. При высокой гормональной активности железистая ткань развита очень хорошо, при снижении гормонального фона – её значительно меньше.
С возрастом, при естественном угасании физиологических функций, инволютивные изменения молочной железы развиваются по одному из двух типов: жировому (чаще) или фиброзному. На фоне жировой инволюции диагностика начальных изменений в молочной железе не трудна. Трактовать же изменения на плотном фоне фиброзной инволюции сложнее, поскольку её структура неоднородна за счет чередующихся фиброзных и жировых участков.
Маммография снимки (фото).
На рисунках представлены маммограммы неизмененных молочных желез: кожа (длинная стрелка), подкожно-жировая клетчатка (двухсторонняя стрелка), «тело железы» (короткие стрелки), сосок (белая стрелка).

На представленных снимках маммограмм стрелками указано образование микрокальцинатов различной формы.

На представленной маммограмме определяется увеличенный подмышечный лимфоузел (белая стрелка).
Маммография: описание снимков (синдромы).
Диагностика структурных изменений молочной железы на основании выделения синдромов способствует повышению эффективности комплексного обследования пациентов и стандартизирует условия работы врача.
Выделяют следующие синдромы, используемые в описании снимков:
Узлового образования в молочной железе;
узлового образования в подмышечной области (в зоргиевской зоне);
диффузных изменений в молочной железе;
гиперваскуляризации — избыточное развитие вен, их расширение, появление извитости;
втяжения соска.
Маммография: снимки мастопатии.
В отечественной литературе для обозначения доброкачественных изменений молочных желез существует термин «Мастопатия». В современной литературе выделяют до 30 синонимов мастопатий. В основе многообразных изменений структуры молочных желез лежат изменения в эндокринной системе, в связи с чем, заболевания называются дисгормональными перестройками, гиперплазиями или пролиферативными процессами.
По результатам рентгеновской маммографии и морфологического исследования также различают следующие формы диффузных мастопатий:
Диффузная мастопатия с преобладанием железистого компонента (аденоз); на рентгенограммах выявляют множественные тени неправильной формы с нечетким контуром. Каждая тень соответствует участку лобулярной гиперплазии, совокупность теней образует неоднородную неравномерную тень, занимающую почти всю молочную железу;
Диффузная фиброзно-кистозная мастопатия с преобладанием фиброзного компонента; рентгенологическая картина сходна с предыдущей формой мастопатии. Вся молочная железа интенсивно затемнена, имеет узкую полоску просветления, образованную подкожно-жировой клетчаткой. В отличие от аденоза, при данной форме мастопатии, контуры отдельных участков лобулярной гиперплазии подчёркнуты, а не разрыхлены;
Диффузная фиброзно-кистозная мастопатия с преобладанием кистозного компонента; на рентгенограммах на фоне пёстрого неоднородного рисунка, который обусловлен чередованием жировой ткани, соединительной ткани и железистой, видны уплотнения – округлые, овальные или с вдавлением от рядом расположенных кист. Размеры уплотнений колеблются от 0,3 до 6-8 см, их контуры чёткие, ровные, с ободком просветления, свидетельствующим об экспансивном росте. При наличии в кистах нескольких камер их контуры полицикличные, резкие;
Смешанная форма диффузной фиброзно-кистозной мастопатии; в рентгенологическом изображении отмечается нарушение нормального структурного рисунка, выражающееся в чередовании просветлений и затемнений округлой, овоидной или неправильной формы, сочетающихся с хаотически расположенными плотными фиброзными тяжами;
Склерозирующий аденоз; рентгенологическая картина сходна с картиной диффузной фиброзно-кистозной мастопатии. Однако присутствует характерная особенность – это скопление множества мельчайших известковых включений, размерами 50-600 мкм, правильной или неправильной формы, нередко сгруппированных на ограниченном участке, что затрудняет дифференциальную диагностику с первичными проявлениями рака молочной железы.
Маммография: мастопатия на снимках

Диффузная форма мастопатии с преобладанием железистого компонента (аденоз).

Склерозирующий аденоз.
Маммография: киста на снимках.
Формирования кист в молочных железах относиться к доброкачественным изменениям. Размеры кист молочных железы варьируют от 1-2 мм в диаметре (микрокисты) до 6-8 см в диаметре (макрокисты); простые и мультицентрические; единичные и множественные.
Рентгенологически выявляют участок затемнения округлой или овальной формы; с четкими ровными контурами; нередко ободком просветления по периферии. При многокамерных кистах контуры многоцикличны.
Маммография: киста на снимках (фото).

На представленной маммограмме определяется киста молочной железы (стрелка).
Маммография: рак молочной железы на снимках.
Чувствительность маммографии в выявлении рака молочной железы в целом составляет 80%. Наиболее высока её чувствительность в отношении карцином. При маммографическом скрининге точно устанавливается 25-35% карцином, в то время как другие скрининговые методы исследования ограничиваются только констатацией каких-либо признаков карцином.
Различают два варианта рака:
Рак ткани молочной железы
рак соска молочной железы
Общими рентгенологическими признаками для рака молочной железы являются:
Местное утолщение кожи;
неровность внутреннего контура кожной полосы;
дорожку ракового лимфангоита между кожей и опухолевым узлом;
симптом гиперваскуляризации — избыточное развитие вен, их расширение, появление извитости.
В зависимости от распространенности рак ткани подразделяется на две формы узловую и диффузную (распространённую).
Среди рентгенологических признаков узловой формы рака молочной железы выделяю прямые (наличие опухолевого узла, кальцинатов) и косвенные.
Рентгенологическая картина опухолевого узла также зависит и от его гистологического строения.
Опухоли скиррозного типа формируют фокус уплотнения неправильно-звёздчатой или амёбовидной формы, с неровными, нечёткими контурами и неоднородной структуры. По периферии опухолевого узла характерно наличие спикул, конвергенция окружающих тяжистых структур паренхимы молочной железы. Наличие микрокальцинатов в центре или по периферии опухолевого узла. В некоторых случаях вокруг опухоли определяется зона просветления.
Опухоль медуллярного строения рентгенологитчески определяется как узел округлой, овальной или неправильной формы с нечёткими, неровными, порой полицикличными контурами, неоднородной структуры за счет неравномерного роста опухолевых фокусов. Нередко присутствует фиброзная капсула, что симулирует картину доброкачественного процесса.
Рентгенологическая картина инфильтративного роста опухоли отличается выраженными изменениями структуры окружающих её тканей, проявляющихся в виде тяжистости по периферии узла, а также неправильной формы теневых полосок, которые образуют сетчатый рисунок, хорошо заметный на фоне жировой ткани. Между опухолевым узлом и кожей или соском обнаруживают раковую дорожку в виде группы тяжей, вызывающих местное втяжение и утолщение кожи, и неровность внутренней поверхности кожи.
Маммография: рак молочной железы на снимках (фото).

На представленных маммограммах определяется инфильтративно-протоковый рак молочной железы (белые стрелки).
Маммография: расшифровка снимков.
Рентгенолог должен в своём заключении использовать термины, рекомендованные терминологией BIRATS (система визуализации и отчетности по молочной железе – англ. Breast Imaging and Reporting Data System).
Структура молочной железы. Необходимо описывать все структуры молочной железы (жировая, неоднородно плотная, чрезвычайно плотная), так как это влияет на чувствительность маммографии.
Опухоли. Подтверждаются при отображении более чем в одной проекции. Заподозренную опухоль обнаруженную только в одной проекции, описывают как уплотнение. Описание опухоли включает: локализацию, измерение расстояния между опухолью и окружающими тканями, размер, контур, наличие или отсутствие обызвествлений.
Описание формы опухоли в соответствии с терминологией BIRATS: овальная, округлая, дольчатая, неопределенная (неправильная).
Контур – четкий, мелкодольчатый, размытый (нечеткий, частично перекрытые окружающими тканями).
Плотность опухоли – определяется путём сравнения её с нормальной железистой тканью железы; высокая, равная плотности неизменённой ткани, низкая, жиросодержащая плотность). Исключения составляют: единичный расширенный проток, воспаленный лимфатический узел, ассиметричная структура ткани молочной железы, ассиметричная плотность ткани железы.
Обызвествления. Указывается локализация количество, структура распределения и морфология обызвествлений.
Сопутствующие изменения. Сопутствующие изменения проявляются при распространении опухолевого процесса и обызвествлений, но могут присутствовать независимо от них. Они включают: ретракцию и утолщение кожи, утолщение трабекул, ретракцию соска, аденопатию подмышечной области, нарушение структур, усиление васкуляризации. Окончательный диагноз распределяют по категориям:
| Категория 0 недостаточно информации. Необходима дополнительная маммография и архивные снимки. | |
| Категория 1 нет изменений. | Риск развития рака 0% |
| Категория 2 доброкачественные изменения. | Риск развития рака 0% |
| Категория 3 предположительно доброкачественный процесс, рекомендуется наблюдение через короткие интервалы, без отрицательной динамики. | Риск развития рака <2% |
| Категория 4 предположительно злокачественные изменения. Признаки малигнизации недостаточно достоверны, но имеют высокую вероятность. Необходима биопсия. | Риск развития рака ̴ 30% |
| Категория 5 | Риск развития рака ̴ 95% |








