इलेक्ट्रोकार्डियोग्राफी हृदय के विद्युत आवेगों के प्रभाव में उत्पन्न होने वाले संभावित अंतर को मापने की एक विधि है। अध्ययन का परिणाम एक इलेक्ट्रोकार्डियोग्राम (ईसीजी) के रूप में प्रस्तुत किया जाता है, जो हृदय चक्र के चरणों और हृदय की गतिशीलता को दर्शाता है।
दिल की धड़कन की प्रक्रिया में, दाहिने आलिंद के पास स्थित साइनस नोड, विद्युत आवेग उत्पन्न करता है जो तंत्रिका मार्गों के साथ यात्रा करता है, एक विशिष्ट क्रम में अटरिया और निलय के मायोकार्डियम (हृदय की मांसपेशी) को सिकोड़ता है।
मायोकार्डियल संकुचन के बाद, शरीर में विद्युत आवेश के रूप में आवेगों का प्रसार जारी रहता है, जिसके परिणामस्वरूप एक संभावित अंतर होता है - एक मापने योग्य मात्रा जिसे इलेक्ट्रोकार्डियोग्राफ़ इलेक्ट्रोड का उपयोग करके निर्धारित किया जा सकता है।
प्रक्रिया की विशेषताएं
इलेक्ट्रोकार्डियोग्राम रिकॉर्ड करने की प्रक्रिया में, लीड का उपयोग किया जाता है - एक विशेष योजना के अनुसार इलेक्ट्रोड का उपयोग। दिल के सभी हिस्सों (पूर्वकाल, पश्च और पार्श्व दीवारों, इंटरवेंट्रिकुलर सेप्टा) में विद्युत क्षमता को पूरी तरह से प्रदर्शित करने के लिए, 12 लीड (तीन मानक, तीन प्रबलित और छह छाती) का उपयोग किया जाता है, जिसमें इलेक्ट्रोड बाहों, पैरों पर स्थित होते हैं और छाती के कुछ क्षेत्रों पर।
प्रक्रिया के दौरान, इलेक्ट्रोड विद्युत आवेगों की ताकत और दिशा को रिकॉर्ड करते हैं, और रिकॉर्डिंग डिवाइस दांतों के रूप में उत्पन्न विद्युत चुम्बकीय दोलनों को रिकॉर्ड करता है और एक निश्चित गति (50, 25 या) पर ईसीजी रिकॉर्ड करने के लिए विशेष कागज पर एक सीधी रेखा को रिकॉर्ड करता है। 100 मिमी प्रति सेकंड)।
कागज पंजीकरण टेप पर, दो कुल्हाड़ियों का उपयोग किया जाता है। क्षैतिज एक्स-अक्ष समय दिखाता है और मिलीमीटर में इंगित किया जाता है। ग्राफ पेपर पर एक समय अंतराल की सहायता से, आप मायोकार्डियम के सभी भागों के विश्राम (डायस्टोल) और संकुचन (सिस्टोल) की प्रक्रियाओं की अवधि को ट्रैक कर सकते हैं।
ऊर्ध्वाधर वाई-अक्ष दालों की ताकत का संकेतक है और मिलीवोल्ट में इंगित किया गया है - एमवी (1 छोटा सेल = 0.1 एमवी)। विद्युत क्षमता में अंतर को मापकर, हृदय की मांसपेशियों की विकृति निर्धारित की जाती है।
ईसीजी पर भी, लीड का संकेत दिया जाता है, जिनमें से प्रत्येक पर हृदय का काम बारी-बारी से दर्ज किया जाता है: मानक I, II, III, छाती V1-V6 और उन्नत मानक aVR, aVL, aVF।
ईसीजी संकेतक

मायोकार्डियम के काम की विशेषता वाले इलेक्ट्रोकार्डियोग्राम के मुख्य संकेतक दांत, खंड और अंतराल हैं।
प्रांग सभी नुकीले और गोल धक्कों को ऊर्ध्वाधर Y अक्ष के साथ दर्ज किया जाता है, जो सकारात्मक (ऊपर की ओर), नकारात्मक (नीचे की ओर), और द्विभाषी हो सकता है। ईसीजी ग्राफ पर पांच मुख्य तरंगें अनिवार्य रूप से मौजूद होती हैं:
- पी - साइनस नोड में एक आवेग की शुरुआत और दाएं और बाएं एट्रिया के अनुक्रमिक संकुचन के बाद दर्ज किया गया;
- क्यू - तब दर्ज किया जाता है जब इंटरवेंट्रिकुलर सेप्टम से एक आवेग प्रकट होता है;
- आर, एस - निलय के संकुचन की विशेषता;
- टी - वेंट्रिकुलर छूट की प्रक्रिया को दर्शाता है।
खंड सीधी रेखाओं वाले क्षेत्र होते हैं जो निलय के तनाव या विश्राम के समय को इंगित करते हैं। इलेक्ट्रोकार्डियोग्राम में दो मुख्य खंड होते हैं:
- पीक्यू वेंट्रिकुलर उत्तेजना की अवधि है;
- एसटी - विश्राम का समय।
एक अंतराल एक इलेक्ट्रोकार्डियोग्राम का एक खंड होता है जिसमें एक तरंग और एक खंड होता है। अंतराल पीक्यू, एसटी, क्यूटी का अध्ययन करते समय, बाएं और दाएं निलय में प्रत्येक आलिंद में उत्तेजना के प्रसार के समय को ध्यान में रखा जाता है।
वयस्कों में ईसीजी मानदंड (तालिका)
मानदंडों की तालिका का उपयोग करके, आप संभावित विचलन की पहचान करने के लिए दांतों की ऊंचाई, तीव्रता, आकार और सीमा, अंतराल और खंडों का लगातार विश्लेषण कर सकते हैं। इस तथ्य के कारण कि गुजरने वाला आवेग मायोकार्डियम के माध्यम से असमान रूप से फैलता है (हृदय कक्षों के विभिन्न मोटाई और आकार के कारण), कार्डियोग्राम के प्रत्येक तत्व के आदर्श के मुख्य पैरामीटर प्रतिष्ठित हैं।
| संकेतक | आदर्श |
|---|---|
| बर्बस | |
| पी | लीड I, II, aVF में हमेशा पॉजिटिव, aVR में नेगेटिव और V1 में बाइफैसिक होता है। चौड़ाई - 0, 12 सेकंड तक, ऊंचाई - 0.25 mV तक (2.5 मिमी तक), लेकिन लीड II में लहर की अवधि 0.1 सेकंड से अधिक नहीं होनी चाहिए |
| क्यू | Q हमेशा ऋणात्मक होता है, सामान्यतः लीड III, aVF, V1 और V2 में अनुपस्थित होता है। 0.03 सेकंड तक की अवधि। ऊँचाई Q: लीड I और II में, P तरंग के 15% से अधिक नहीं, III में 25% से अधिक नहीं |
| आर | 1 से 24 मिमी . तक की ऊँचाई |
| एस | नकारात्मक। लीड V1 में सबसे गहरा, V2 से V5 तक धीरे-धीरे घटता है, V6 . में अनुपस्थित हो सकता है |
| टी | लीड I, II, aVL, aVF, V3-V6 में हमेशा सकारात्मक। एवीआर हमेशा नकारात्मक होता है |
| यू | कभी-कभी कार्डियोग्राम पर टी के बाद 0.04 सेकंड दर्ज किया जाता है। यू की अनुपस्थिति पैथोलॉजी नहीं है |
| मध्यान्तर | |
| पी क्यू | 0.12-0.20 सेकंड |
| जटिल | |
| क्यूआर | 0.06 - 0.008 सेकंड |
| खंड | |
| अनुसूचित जनजाति | लीड V1, V2, V3 में 2 मिमी . ऊपर शिफ्ट किया जाता है |
ईसीजी के डिकोडिंग के दौरान प्राप्त जानकारी के आधार पर, हृदय की मांसपेशियों की विशेषताओं के बारे में निष्कर्ष निकाला जा सकता है:
- साइनस नोड का सामान्य संचालन;
- संचालन प्रणाली का काम;
- हृदय गति और लय;
- मायोकार्डियम की स्थिति - रक्त परिसंचरण, विभिन्न क्षेत्रों में मोटाई।
ईसीजी डिकोडिंग एल्गोरिदम

दिल के काम के मुख्य पहलुओं के क्रमिक अध्ययन के साथ ईसीजी को डिकोड करने की एक योजना है:
- सामान्य दिल की धड़कन;
- लय की नियमितता;
- चालकता;
- दांतों और अंतरालों का विश्लेषण।
मायोकार्डियम के चरणबद्ध संकुचन के साथ एवी नोड में एक आवेग की उपस्थिति के कारण साइनस ताल एक समान हृदय गति है। पी तरंग के मापदंडों के अनुसार ईसीजी को डिकोड करके साइनस लय की उपस्थिति निर्धारित की जाती है।
इसके अलावा दिल में उत्तेजना के अतिरिक्त स्रोत होते हैं जो एवी नोड के उल्लंघन में दिल की धड़कन को नियंत्रित करते हैं। ईसीजी पर गैर-साइनस लय इस प्रकार दिखाई देते हैं:
- आलिंद ताल - पी तरंगें आइसोलाइन के नीचे होती हैं;
- एवी-लय - इलेक्ट्रोकार्डियोग्राम पर पी अनुपस्थित हैं या क्यूआरएस कॉम्प्लेक्स का पालन करते हैं;
- वेंट्रिकुलर रिदम - ईसीजी में पी तरंग और क्यूआरएस कॉम्प्लेक्स के बीच कोई पैटर्न नहीं होता है, जबकि हृदय गति 40 बीट प्रति मिनट तक नहीं पहुंचती है।
जब एक विद्युत आवेग की घटना को गैर-साइनस लय द्वारा नियंत्रित किया जाता है, तो निम्नलिखित विकृति का निदान किया जाता है:
- एक्सट्रैसिस्टोल निलय या अटरिया का समय से पहले संकुचन है। यदि ईसीजी पर एक असाधारण पी तरंग दिखाई देती है, साथ ही विरूपण या ध्रुवता में परिवर्तन होता है, तो अलिंद एक्सट्रैसिस्टोल का निदान किया जाता है। नोडल एक्सट्रैसिस्टोल के साथ, P को नीचे की ओर निर्देशित किया जाता है, अनुपस्थित या QRS और T के बीच स्थित होता है।
- ईसीजी पर पैरॉक्सिस्मल टैचीकार्डिया (140-250 बीट्स प्रति मिनट) को टी तरंग पर पी तरंग के सुपरपोजिशन के रूप में प्रस्तुत किया जा सकता है, जो कि II और III मानक लीड में क्यूआरएस कॉम्प्लेक्स के पीछे खड़ा है, साथ ही साथ एक के रूप में भी है। विस्तारित क्यूआरएस।
- निलय के आलिंद स्पंदन (200-400 बीट्स प्रति मिनट) की विशेषता उच्च तरंगों द्वारा मुश्किल से अलग-अलग तत्वों के साथ होती है, और अलिंद स्पंदन के साथ, केवल क्यूआरएस कॉम्प्लेक्स जारी किया जाता है, और पी तरंग के स्थान पर चूरा तरंगें मौजूद होती हैं।
- ईसीजी पर झिलमिलाहट (350-700 बीट प्रति मिनट) गैर-समान तरंगों के रूप में व्यक्त की जाती है।
हृदय दर
दिल के ईसीजी के डिकोडिंग में आवश्यक रूप से हृदय गति संकेतक होते हैं और इसे टेप पर दर्ज किया जाता है। संकेतक निर्धारित करने के लिए, आप रिकॉर्डिंग गति के आधार पर विशेष सूत्रों का उपयोग कर सकते हैं:
- 50 मिलीमीटर प्रति सेकंड की गति से: 600 / (आर-आर अंतराल में बड़े वर्गों की संख्या);
- 25 मिमी प्रति सेकंड की गति से: 300 / (R-R के बीच बड़े वर्गों की संख्या),
इसके अलावा, संख्यात्मक हृदय गति को आरआर अंतराल की छोटी कोशिकाओं द्वारा निर्धारित किया जा सकता है, यदि कार्डियोग्राम टेप 50 मिमी / सेकंड की गति से दर्ज किया गया था:
- 3000 / छोटी कोशिकाओं की संख्या।
एक वयस्क में सामान्य हृदय गति 60 से 80 बीट प्रति मिनट होती है।
लय की नियमितता
आम तौर पर, आर-आर अंतराल समान होते हैं, लेकिन औसत मूल्य के 10% से अधिक की वृद्धि या कमी की अनुमति नहीं है। लय की नियमितता में परिवर्तन और हृदय गति संकेतकों में वृद्धि / कमी स्वचालितता, उत्तेजना, चालन, मायोकार्डियल सिकुड़न के उल्लंघन के परिणामस्वरूप हो सकती है।
हृदय की मांसपेशी में ऑटोमैटिज़्म के कार्य के उल्लंघन के मामले में, निम्नलिखित अंतराल संकेतक देखे जाते हैं:
- क्षिप्रहृदयता - हृदय गति 85-140 बीट प्रति मिनट की सीमा में होती है, जिसमें एक छोटी छूट अवधि (टीपी अंतराल) और एक छोटा आरआर अंतराल होता है;
- ब्रैडीकार्डिया - हृदय गति घटकर 40-60 बीट प्रति मिनट हो जाती है, और आरआर और टीपी के बीच की दूरी बढ़ जाती है;
- अतालता - दिल की धड़कन के मुख्य अंतराल के बीच अलग-अलग दूरी का पता लगाया जाता है।
प्रवाहकत्त्व
उत्तेजना के स्रोत से दिल के सभी हिस्सों में एक आवेग के तेजी से संचरण के लिए, एक विशेष संचालन प्रणाली (एसए- और एवी-नोड्स, साथ ही उसका एक बंडल) है, जिसके उल्लंघन को नाकाबंदी कहा जाता है .
नाकाबंदी के तीन मुख्य प्रकार हैं - साइनस, इंट्रा-एट्रियल और एट्रियोवेंट्रिकुलर।
साइनस ब्लॉक के साथ, ईसीजी पीक्यूआरएसटी चक्रों के आवधिक नुकसान के रूप में अटरिया में आवेग संचरण का उल्लंघन दिखाता है, जबकि आर-रु के बीच की दूरी काफी बढ़ जाती है।
इंट्रा-एट्रियल ब्लॉक को लंबे समय तक पी तरंग (0.11 एस से अधिक) के रूप में व्यक्त किया जाता है।
एट्रियोवेंट्रिकुलर ब्लॉक को कई डिग्री में विभाजित किया गया है:
- I डिग्री - P-Q अंतराल को 0.20 s से अधिक लंबा करना;
- द्वितीय डिग्री - परिसरों के बीच समय में असमान परिवर्तन के साथ क्यूआरएसटी का आवधिक नुकसान;
- III डिग्री - निलय और अटरिया एक दूसरे से स्वतंत्र रूप से अनुबंध करते हैं, जिसके परिणामस्वरूप कार्डियोग्राम में P और QRST के बीच कोई संबंध नहीं होता है।
इलेक्ट्रिक एक्सल
ईओएस मायोकार्डियम के माध्यम से आवेगों के संचरण के अनुक्रम को प्रदर्शित करता है और सामान्य रूप से क्षैतिज, लंबवत और मध्यवर्ती हो सकता है। ईसीजी को डिकोड करने में, हृदय की विद्युत धुरी दो लीडों - एवीएल और एवीएफ में क्यूआरएस कॉम्प्लेक्स के स्थान से निर्धारित होती है।
कुछ मामलों में, अक्ष का विचलन होता है, जो अपने आप में एक बीमारी नहीं है और बाएं वेंट्रिकल में वृद्धि के कारण होता है, लेकिन साथ ही, हृदय की मांसपेशियों के विकृति के विकास का संकेत दे सकता है। एक नियम के रूप में, EOS के कारण बाईं ओर विचलन होता है:
- इस्केमिक सिंड्रोम;
- बाएं वेंट्रिकुलर वाल्व तंत्र की विकृति;
- धमनी का उच्च रक्तचाप।
निम्नलिखित बीमारियों के विकास के साथ दाएं वेंट्रिकल में वृद्धि के साथ धुरी के दाईं ओर झुकाव देखा जाता है:
- फुफ्फुसीय धमनी स्टेनोसिस;
- ब्रोंकाइटिस;
- दमा;
- ट्राइकसपिड वाल्व पैथोलॉजी;
- जन्मजात दोष।
विचलन
अंतराल की अवधि और लहर की ऊंचाई का उल्लंघन भी हृदय के काम में बदलाव के संकेत हैं, जिसके आधार पर कई जन्मजात और अधिग्रहित विकृति का निदान किया जा सकता है।
| ईसीजी संकेतक | संभावित विकृति |
|---|---|
| पी लहर | |
| नुकीला, 2.5 mV . से अधिक | जन्मजात विकृति, कोरोनरी धमनी की बीमारी, कंजेस्टिव दिल की विफलता |
| लीड I . में नकारात्मक | सेप्टल दोष, फुफ्फुसीय स्टेनोसिस |
| V1 . में डीप नेगेटिव | दिल की विफलता, रोधगलन, माइट्रल, महाधमनी रोग |
| पी-क्यू अंतराल | |
| 0.12 s . से कम | उच्च रक्तचाप, वाहिकासंकीर्णन |
| 0.2 s . से अधिक | एट्रियोवेंट्रिकुलर ब्लॉक, पेरिकार्डिटिस, दिल का दौरा |
| क्यूआरएसटी दांत | |
| लीड I और aVL में, कम R और गहरा S, साथ ही छिद्रों में छोटा Q। द्वितीय, तृतीय, एवीएफ | दायां निलय अतिवृद्धि, पार्श्व रोधगलन, हृदय की ऊर्ध्वाधर स्थिति |
| देर से आर छेद में V1-V2, छेद में गहरा S मैं, V5-V6, ऋणात्मक T | इस्केमिक रोग, लेनेग्रा रोग |
| बोर में चौड़े दाँतेदार आर I, V5-V6, गहरा S छिद्रों में V1-V2, छिद्रों में Q का अभाव। मैं, वी5-वी6 | बाएं निलय अतिवृद्धि, रोधगलन |
| सामान्य से नीचे वोल्टेज | पेरिकार्डिटिस, बिगड़ा हुआ प्रोटीन चयापचय, हाइपोथायरायडिज्म |
एक सेंसर की मदद से इलेक्ट्रोकार्डियोग्राफ हृदय की गतिविधि के मापदंडों को पंजीकृत और रिकॉर्ड करता है, जो विशेष कागज पर मुद्रित होते हैं। वे ऊर्ध्वाधर रेखाओं (दांत) की तरह दिखते हैं, जिसकी ऊंचाई और स्थान हृदय की धुरी के सापेक्ष चित्र को डिकोड करते समय ध्यान में रखा जाता है। यदि ईसीजी सामान्य है, तो आवेग स्पष्ट, सीधी रेखाएं हैं जो एक निश्चित अंतराल पर एक सख्त क्रम में चलती हैं।
ईसीजी अध्ययन में निम्नलिखित संकेतक शामिल हैं:
- प्रोंग आर। बाएं और दाएं अटरिया के संकुचन के लिए जिम्मेदार।
- पी-क्यू (आर) अंतराल आर तरंग और क्यूआरएस कॉम्प्लेक्स (क्यू या आर तरंग की शुरुआत) के बीच की दूरी है। निलय के माध्यम से नाड़ी के पारित होने की अवधि को दर्शाता है, उसका बंडल और एवी नोड वापस निलय में।
- क्यूआरएसटी कॉम्प्लेक्स वेंट्रिकल्स के सिस्टोल (मांसपेशियों के संकुचन का क्षण) के बराबर है। उत्तेजना तरंग अलग-अलग दिशाओं में अलग-अलग दिशाओं में फैलती है, जिससे क्यू, आर, एस तरंगें बनती हैं।
- क्यू तरंग। इंटरवेंट्रिकुलर सेप्टम के साथ आवेग के प्रसार की शुरुआत को दर्शाता है।
- एस तरंग इंटरवेंट्रिकुलर सेप्टम के माध्यम से उत्तेजना के वितरण के अंत को दर्शाती है।
- आर तरंग दाएं और बाएं वेंट्रिकुलर मायोकार्डियम में आवेगों के वितरण के अनुरूप है।
- खंड (आर) एसटी। यह S तरंग के अंतिम बिंदु (इसकी अनुपस्थिति में, R तरंग) से T की शुरुआत तक आवेग का मार्ग है।
- टी तरंग वेंट्रिकुलर मायोकार्डियम (एसटी खंड में गैस्ट्रिक परिसर की ऊंचाई) के पुन: ध्रुवीकरण की प्रक्रिया को दर्शाता है।
वीडियो मुख्य तत्वों की जांच करता है जो एक इलेक्ट्रोकार्डियोग्राम बनाते हैं। MEDFORS चैनल से लिया गया।
कार्डियोग्राम को कैसे समझें
- आयु और लिंग।
- कागज पर कोशिकाएँ बड़ी और छोटी कोशिकाओं के साथ क्षैतिज और ऊर्ध्वाधर रेखाओं से बनी होती हैं। क्षैतिज - आवृत्ति (समय) के लिए जिम्मेदार हैं, लंबवत - यह वोल्टेज है। एक बड़ा वर्ग 25 छोटे वर्ग के बराबर है, जिसकी प्रत्येक भुजा 1 मिमी और 0.04 सेकंड है। बड़ा वर्ग 5 मिमी और 0.2 सेकंड से मेल खाता है, और 1 सेमी लंबवत रेखा 1 एमवी वोल्टेज है।
- दांत क्यू, आर, एस की दिशा के वेक्टर का उपयोग करके हृदय की शारीरिक धुरी को निर्धारित किया जा सकता है। आम तौर पर, आवेग को वेंट्रिकल्स के माध्यम से बाईं ओर और नीचे 30-70º के कोण पर आयोजित किया जाना चाहिए।
- दांतों का पढ़ना अक्ष पर उत्तेजना तरंग के वितरण वेक्टर पर निर्भर करता है। आयाम अलग-अलग लीड में भिन्न होता है, और पैटर्न का हिस्सा गायब हो सकता है। आइसोलिन से ऊपर की दिशा को सकारात्मक, नीचे की ओर - नकारात्मक माना जाता है।
- लीड , ΙΙ, के विद्युत कुल्हाड़ियों का हृदय की धुरी के संबंध में एक अलग स्थान होता है, क्रमशः प्रदर्शित किया जा रहा है, विभिन्न आयामों के साथ। लीड्स एवीआर, एवीएफ और एवीएल अंगों (एक सकारात्मक इलेक्ट्रोड के साथ) और अन्य दो की औसत क्षमता (एक नकारात्मक के साथ) के बीच क्षमता में अंतर दिखाते हैं। AVR अक्ष को नीचे से ऊपर और दाईं ओर निर्देशित किया जाता है, इसलिए अधिकांश दांतों का आयाम नकारात्मक होता है। AVL लेड हृदय के विद्युत अक्ष (EOS) के लंबवत है, इसलिए कुल QRS कॉम्प्लेक्स शून्य के करीब है।
चित्र में प्रदर्शित शोर और चूरा कंपन (50 हर्ट्ज तक) निम्नलिखित संकेत कर सकते हैं:
- मांसपेशियों में कंपन (विभिन्न आयामों के साथ छोटे उतार-चढ़ाव);
- ठंड लगना;
- खराब त्वचा-इलेक्ट्रोड संपर्क;
- एक या अधिक तारों की खराबी;
- घरेलू बिजली के उपकरणों से हस्तक्षेप।
हृदय संबंधी आवेगों को इलेक्ट्रोड का उपयोग करके रिकॉर्ड किया जाता है जो इलेक्ट्रोकार्डियोग्राफ़ को मानव अंगों और छाती से जोड़ते हैं।
जिन पथों के साथ निर्वहन (लीड) अनुसरण करते हैं उन्हें निम्नानुसार नामित किया गया है:
- AVL (पहले का एनालॉग);
- AVF (तीसरे का एनालॉग);
- AVR (प्रतिबिंबित लीड डिस्प्ले)।
चेस्ट लीड पदनाम:
प्रांगण, खंड और अंतराल
आप उनमें से प्रत्येक के लिए ईसीजी मानदंडों का उपयोग करके संकेतकों के मूल्य की स्वतंत्र रूप से व्याख्या कर सकते हैं:
- वेव पी. का लीड Ι-में धनात्मक मान होना चाहिए और V1 में द्विभाषी होना चाहिए।
- पीक्यू अंतराल। यह कार्डियक अटरिया के संकुचन के समय और एवी नोड के माध्यम से उनके चालन के योग के बराबर है।
- Q तरंग। R से पहले जाना चाहिए और ऋणात्मक मान होना चाहिए। डिब्बों Ι, AVL, V5 और V6 में, यह 2 मिमी से अधिक नहीं की लंबाई तक मौजूद हो सकता है। लेड में इसकी उपस्थिति अस्थायी होनी चाहिए और गहरी सांस लेने के बाद गायब हो जानी चाहिए।
- क्यूआरएस कॉम्प्लेक्स। इसकी गणना कोशिकाओं द्वारा की जाती है: सामान्य चौड़ाई 2-2.5 कोशिकाएं होती हैं, अंतराल 5 होता है, वक्ष क्षेत्र में आयाम 10 छोटे वर्ग होते हैं।
- खंड एस-टी। मान निर्धारित करने के लिए, आपको बिंदु J से कक्षों की संख्या गिनने की आवश्यकता है। आम तौर पर, वे 1.5 (60 ms) होते हैं।
- टी लहर। क्यूआरएस दिशा से मेल खाना चाहिए। लीड में ऋणात्मक मान है: , AVL, V1 और मानक धनात्मक - , , V3-V6।
- यू-वेव। यदि कागज पर प्रदर्शित किया जाता है, तो यह टी तरंग के करीब हो सकता है और इसके साथ विलय हो सकता है। इसकी ऊंचाई V2-V3 शाखाओं में T का 10% है और ब्रैडीकार्डिया की उपस्थिति को इंगित करता है।
अपनी हृदय गति की गणना कैसे करें
हृदय गति गणना योजना इस तरह दिखती है:
- ईसीजी छवि पर उच्च आर तरंगों की पहचान करें।
- शीर्षों के बीच बड़े वर्ग ज्ञात कीजिए R हृदय गति है।
- सूत्र का उपयोग करके गणना करें: एचआर = 300 / वर्गों की संख्या।
उदाहरण के लिए, शीर्षों के बीच 5 वर्ग हैं। हृदय गति = 300/5 = 60 धड़कन/मिनट।
चित्र प्रदर्शनी
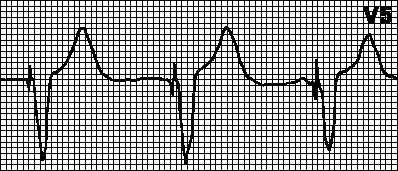
अनुसंधान प्रतीक यह आंकड़ा हृदय की सामान्य साइनस लय को दर्शाता है। दिल की अनियमित धड़कन हृदय गति निर्धारण विधि फोटो में कोरोनरी हृदय रोग का निदान इलेक्ट्रोकार्डियोग्राम पर रोधगलन
एक असामान्य ईसीजी क्या है
एक असामान्य इलेक्ट्रोकार्डियोग्राम परीक्षण के परिणामों में एक असामान्यता है। इस मामले में डॉक्टर का काम अध्ययन को समझने में विसंगतियों के खतरे के स्तर को निर्धारित करना है।
असामान्य ईसीजी परिणाम निम्नलिखित समस्याओं की उपस्थिति का संकेत दे सकते हैं:
- दिल या उसकी दीवारों में से एक का आकार और आकार स्पष्ट रूप से बदल गया है;
- इलेक्ट्रोलाइट्स (कैल्शियम, पोटेशियम, मैग्नीशियम) का असंतुलन;
- इस्किमिया;
- दिल का दौरा;
- सामान्य लय में परिवर्तन;
- आपके द्वारा ली जा रही दवाओं के दुष्प्रभाव।
सामान्य और रोग स्थितियों में ईसीजी कैसा दिखता है
वयस्क पुरुषों और महिलाओं में इलेक्ट्रोकार्डियोग्राम के पैरामीटर तालिका में प्रस्तुत किए जाते हैं और इस तरह दिखते हैं:
| ईसीजी पैरामीटर | आदर्श | विचलन | अस्वीकृति का संभावित कारण |
| आर-आर-आर दूरी | दांतों के बीच एक समान दूरी | असमान दूरी |
|
| हृदय दर | आराम पर 60-90 बीपीएम | आराम के समय 60 से कम या 90 बीपीएम से अधिक |
|
| आलिंद संकुचन - R तरंग | ऊपर की ओर इंगित, बाहरी रूप से एक चाप जैसा दिखता है। ऊंचाई लगभग 2 मिमी है। , AVL, V1 में मौजूद नहीं हो सकता है। |
|
|
| पी-क्यू अंतराल | 0.1-0.2 सेकंड के अंतराल के साथ P-Q तरंगों के बीच सीधी रेखा। |
|
|
| क्यूआरएस कॉम्प्लेक्स | लंबाई 0.1 सेकंड - 5 मिमी, फिर एक टी तरंग और एक सीधी रेखा। |
|
|
| क्यू लहर | 1/4 R-तरंग . की गहराई के साथ गुम या नीचे की ओर इंगित करना | गहराई और/या मानक से अधिक चौड़ाई |
|
| आर लहर | ऊंचाई 10-15 मिमी, ऊपर की ओर इशारा किया। सभी लीड में मौजूद है। |
|
|
| एस लहर | गहराई 2-5 मिमी, तेज अंत नीचे की ओर निर्देशित है। |
| बाएं निलय अतिवृद्धि। |
| खंड एस-टी | S-T तरंगों के बीच की दूरी से मेल खाता है। | 2 मिमी से अधिक क्षैतिज रेखा का कोई विचलन। |
|
| टी लहर | चाप की ऊंचाई R तरंग के 1/2 या समान (V1 खंड में) तक होती है। दिशा - ऊपर। |
|
|
एक स्वस्थ व्यक्ति में कार्डियोग्राम क्या होना चाहिए
एक अच्छे वयस्क कार्डियोग्राम के लिए रीडिंग:
वीडियो एक स्वस्थ और बीमार व्यक्ति के कार्डियोग्राम की तुलना दिखाता है और प्राप्त आंकड़ों की सही व्याख्या देता है। "लाइफ ऑफ हाइपरटेंसिव" चैनल से लिया गया।
वयस्कों में संकेतक
वयस्कों में सामान्य ईसीजी का एक उदाहरण:
बच्चों में संकेतक
बच्चों में इलेक्ट्रोकार्डियोग्राम पैरामीटर:
ईसीजी को डिकोड करते समय लय में गड़बड़ी
स्वस्थ लोगों में हृदय ताल गड़बड़ी हो सकती है और आदर्श का एक प्रकार है। सबसे आम प्रकार के अतालता और संचालन प्रणाली के विचलन। प्राप्त आंकड़ों की व्याख्या करने की प्रक्रिया में, इलेक्ट्रोकार्डियोग्राम के सभी संकेतकों को ध्यान में रखना महत्वपूर्ण है, और प्रत्येक को अलग से नहीं।
अतालता
एक हृदय ताल विकार निम्नानुसार हो सकता है:
- नासिका अतालता। आरआर आयाम में उतार-चढ़ाव 10% के भीतर भिन्न होता है।
- शिरानाल। पीक्यू = 12 सेकंड, हृदय गति 60 बीपीएम से कम।
- तचीकार्डिया। किशोरों में हृदय गति 200 बीट / मिनट से अधिक है, वयस्कों में - 100-180 से अधिक। वेंट्रिकुलर टैचीकार्डिया के दौरान, क्यूआरएस इंडेक्स 0.12 सेकंड से अधिक है, साइनस टैचीकार्डिया - आदर्श से थोड़ा अधिक है।
- एक्सट्रैसिस्टोल। पृथक मामलों में हृदय का एक असाधारण संकुचन अनुमेय है।
- पैरॉक्सिस्मल टैचीकार्डिया। दिल की धड़कन की संख्या में 220 प्रति मिनट तक की वृद्धि। हमले के दौरान क्यूआरएस और पी का संलयन देखा जाता है। अगले संकुचन से आर और पी के बीच की सीमा
- दिल की अनियमित धड़कन। अटरिया का संकुचन 350-700 प्रति मिनट के बराबर है, निलय का - 100-180 प्रति मिनट, पी अनुपस्थित है, आइसोलिन के साथ उतार-चढ़ाव।
- आलिंद स्पंदन। आलिंद संकुचन 250-350 प्रति मिनट के बराबर होता है, गैस्ट्रिक संकुचन कम बार-बार होता है। अनुभाग -और V1 में सॉटूथ तरंगें।
ईओएस स्थिति विचलन
EOS वेक्टर का विस्थापन स्वास्थ्य समस्याओं का संकेत दे सकता है:
- दाईं ओर विचलन 90º से अधिक है। R के ऊपर S से अधिक ऊंचाई के संयोजन में, यह दाएं वेंट्रिकल की विकृति और उसके बंडल के रुकावट का संकेत देता है।
- 30-90º से बाईं ओर विचलन। एस और आर की ऊंचाई के पैथोलॉजिकल अनुपात के साथ - बाएं वेंट्रिकुलर हाइपरट्रॉफी, बंडल शाखा ब्लॉक।
ईओएस की स्थिति में विचलन निम्नलिखित बीमारियों का संकेत दे सकता है:
- दिल का दौरा;
- फुफ्फुसीय शोथ;
- सीओपीडी (क्रोनिक ऑब्सट्रक्टिव पल्मोनरी डिजीज)।
संचालन प्रणाली का उल्लंघन
ईसीजी के निष्कर्ष में संचालन समारोह के निम्नलिखित विकृति शामिल हो सकते हैं:
- एवी ब्लॉक Ι डिग्री - पी और क्यू दांतों के बीच की दूरी 0.2 सेकंड के अंतराल से अधिक है, पथ का क्रम इस तरह दिखता है - पी-क्यू-आर-एस;
- एवी ब्लॉक ΙΙ डिग्री - पीक्यू क्यूआरएस (मोबिट्ज टाइप 1) को विस्थापित करता है या क्यूआरएस पीक्यू (मोबिट्ज टाइप 2) की लंबाई के साथ गिरता है;
- पूर्ण एवी ब्लॉक - एट्रियल संकुचन की आवृत्ति निलय की तुलना में अधिक होती है, पीपी = आरआर, पीक्यू लंबाई अलग होती है।
कुछ हृदय रोग
इलेक्ट्रोकार्डियोग्राम की एक विस्तृत व्याख्या निम्नलिखित रोग स्थितियों को दिखा सकती है:
| रोग | ईसीजी अभिव्यक्तियाँ |
| कार्डियोमायोपैथी |
|
| मित्राल प्रकार का रोग |
|
| माइट्रल वाल्व प्रोलैप्स |
|
| जीर्ण फेफड़ों की रुकावट |
|
| सीएनएस क्षति |
|
| हाइपोथायरायडिज्म |
|
वीडियो
वीडियो कोर्स में "ईकेजी अंडर द पावर ऑफ एवरीवन", कार्डियक अतालता पर विचार किया जाता है। MEDFORS चैनल से लिया गया।
कार्डियक पैथोलॉजी आज काफी लगातार और नकारात्मक घटना है। हम में से प्रत्येक, अस्वस्थ महसूस कर रहा है, हृदय के कार्डियोग्राम के लिए एक रेफरल के लिए डॉक्टर के पास जा सकता है और फिर उचित उपचार कर सकता है।
यह दर्द रहित प्रक्रिया आपको अपने दिल की स्थिति और इसकी संभावित विकृतियों के बारे में पता लगाने की अनुमति देगी। रोगों का शीघ्र निदान विशेषज्ञ को प्रभावी उपचार निर्धारित करने की अनुमति देगा जो आपको अपनी सामान्य जीवन शैली का आनंद और नेतृत्व जारी रखने में मदद करेगा।
शायद आप हृदय के कार्डियोग्राम की तरह इस निदान पद्धति का पहले ही सामना कर चुके हैं, और अपने आप परिणामों को समझ नहीं पाए। चिंता न करें, हम आपको बताएंगे कि यह कैसे करना है और किन बीमारियों की पहचान की जा सकती है।
हृदय का कार्डियोग्राम - सामान्य जानकारी
 दिल का कार्डियोग्राम
दिल का कार्डियोग्राम कार्डियोग्राम एक ऐसी प्रक्रिया है जो विभिन्न हृदय विकृति को रिकॉर्ड करती है। प्रत्येक व्यक्ति, अस्वस्थ महसूस कर रहा है, ऐसा निदान घर पर भी कर सकता है। लगभग हर एम्बुलेंस में यह मशीन होती है, इसलिए कार्डियोग्राम अक्सर घर पर ही किया जाता है।
यह विधि प्रारंभिक अवस्था में हृदय रोग का पता लगाने और ऐसे रोगी को जल्द से जल्द अस्पताल विभाग में पहुंचाने की अनुमति देती है। यदि हम इस अध्ययन के संकेतकों को सामान्यीकृत तरीके से और शुरुआती की स्थिति से समझने के लिए संपर्क करते हैं, तो यह स्वतंत्र रूप से समझना संभव है कि कार्डियोग्राम क्या दिखाता है। जितनी बार दांत कार्डियोग्राफ टेप पर स्थित होते हैं, उतनी ही तेजी से मायोकार्डियम सिकुड़ता है।
यदि दिल की धड़कन दुर्लभ है, तो कार्डियोग्राम पर ज़िगज़ैग बहुत कम बार दिखाए जाएंगे। वास्तव में, ऐसे संकेतक हृदय के तंत्रिका आवेग को दर्शाते हैं। दिल के कार्डियोग्राम को डिकोड करने के रूप में इस तरह के एक जटिल चिकित्सा हेरफेर को अंजाम देने में सक्षम होने के लिए, मुख्य संकेतकों के मूल्य को जानना आवश्यक है। कार्डियोग्राम में दांत और अंतराल होते हैं, जो लैटिन अक्षरों द्वारा दर्शाए जाते हैं।
कुल पांच दांत होते हैं - ये हैं एस, पी, टी, क्यू, आर, इनमें से प्रत्येक दांत दिल के एक निश्चित हिस्से के काम को दर्शाता है:
- पी - सामान्य रूप से सकारात्मक होना चाहिए, अटरिया में जैव विद्युत की उपस्थिति को दर्शाता है;
- क्यू - सामान्य अवस्था में, यह दांत नकारात्मक है, इंटरवेंट्रिकुलर सेप्टम में बायोइलेक्ट्रिकिटी की विशेषता है;
- आर - वेंट्रिकुलर मायोकार्डियम में बायोपोटेंशियल की व्यापकता को दर्शाता है;
- एस - आम तौर पर यह नकारात्मक है, वेंट्रिकल्स में बायोइलेक्ट्रिकिटी की अंतिम प्रक्रिया को दर्शाता है;
- टी - सामान्य हृदय क्रिया के साथ, यह सकारात्मक है, हृदय में बायोपोटेंशियल की पुनर्प्राप्ति प्रक्रिया की विशेषता है।
यह समझने के लिए कि कौन से दांत सकारात्मक माने जाते हैं और कौन से नकारात्मक, आपको पता होना चाहिए कि जो दांत नीचे की ओर निर्देशित होते हैं वे नकारात्मक होते हैं, और जो ऊपर की ओर होते हैं वे सकारात्मक होते हैं। इलेक्ट्रोकार्डियोग्राम रिकॉर्ड करने के लिए, बारह लीड का उपयोग किया जाता है: तीन मानक, अंगों से तीन एकध्रुवीय और छाती से छह एकध्रुवीय।
यह ईसीजी है जो हृदय की मांसपेशियों के काम में विचलन की प्रवृत्ति को समय पर नोटिस करना और रोग के आगे विकास से बचने के लिए संभव बनाता है। वास्तव में, कार्डियोग्राम पहली चीज है जिससे हृदय रोगी को चिकित्सीय और पुनर्स्थापनात्मक चिकित्सा के निदान और विकास के मार्ग से गुजरना चाहिए।
इसके कार्यान्वयन के परिणामस्वरूप प्राप्त होने वाले महत्वपूर्ण चेतावनी प्रभाव की तुलना में हृदय के कार्डियोग्राम की लागत इतनी अधिक नहीं है। निजी पेशेवर क्लीनिकों में कार्डियोग्राम करने में लगभग 500 रूबल या उससे अधिक का खर्च आता है।
हृदय के कार्डियोग्राम की अंतिम कीमत चिकित्सा संस्थान की मूल्य निर्धारण नीति, चिकित्सक को घर पर बुलाने के मामले में हृदय रोग विशेषज्ञ से रोगी की दूरी, साथ ही प्रदान की गई सेवा की पूर्णता पर निर्भर करती है। तथ्य यह है कि अक्सर, प्रत्यक्ष अनुसंधान के अलावा, चिकित्सक संभावित विचलन से निपटने के लिए एक इष्टतम रणनीति विकसित करने के लिए मौके पर ही सुझाव देते हैं।
ईकेजी परीक्षा के लिए किसी प्रारंभिक तैयारी या आहार की आवश्यकता नहीं होती है। आमतौर पर, प्रक्रिया लेटने की स्थिति से की जाती है और इसमें बहुत कम समय (10 मिनट तक) लगता है।


छाती के माध्यम से धाराओं को रिकॉर्ड करने की मानक प्रक्रिया के अलावा, इलेक्ट्रोकार्डियोग्राफी करने के लिए कई तकनीकें हैं। हमारे क्लिनिक के डॉक्टर आपके लिए निम्नलिखित परीक्षणों की सिफारिश कर सकते हैं:
- दैनिक (होल्टर) ईसीजी निगरानी - पूरे दिन रोगी एक छोटा पोर्टेबल उपकरण पहनता है जो हृदय गतिविधि में मामूली बदलाव को रिकॉर्ड करता है।
- व्यायाम ईसीजी - प्रक्रिया के दौरान, शारीरिक या नशीली दवाओं के तनाव का उपयोग किया जा सकता है, साथ ही विद्युत उत्तेजना, यदि ईसीजी ट्रांस-एसोफेजियल विधि द्वारा किया जाता है।
तकनीक का लाभ यह है कि सामान्य जीवन स्थितियों के तहत लंबे समय तक दिल के कामकाज को ट्रैक करना संभव है: यह उन विकृतियों की पहचान करने में मदद करता है जो एक इलेक्ट्रोकार्डियोग्राफी के दौरान नहीं पाए जाते हैं;
प्रक्रिया इस मायने में उपयोगी है कि यह शारीरिक गतिविधि के दौरान हृदय में दर्द के सटीक कारण को स्थापित करने में मदद करती है, जबकि आराम से कोई असामान्यता नहीं पाई जाती है।


ईसीजी कार्डियक गतिविधि की जांच करने का एक बिल्कुल सुरक्षित और दर्द रहित तरीका है। इसे संचालित करने के लिए, रोगी को एक सोफे पर रखा जाना चाहिए, विशेष इलेक्ट्रोड को आवश्यक स्थानों पर रखा जाना चाहिए, जो आवेगों को रिकॉर्ड करेगा। वे हृदय की मांसपेशी द्वारा काम करने की प्रक्रिया में उत्पन्न होते हैं।
मानव शरीर के ऊतक, एक डिग्री या किसी अन्य, विद्युत प्रवाह के संवाहक हैं, इसलिए इसे शरीर के विभिन्न भागों में दर्ज किया जा सकता है। अध्ययन बारह मानक लीड में किया जाता है।
दिल का कार्डियोग्राम सिर्फ दिल की समस्याओं वाले लोगों के लिए नहीं किया जाता है। यह शोध स्वस्थ लोगों के लिए भी किया जाता है। यह प्रक्रिया निर्धारित करने में सक्षम है:
- दिल की धड़कनों की लय।
- नाड़ी की नियमितता।
- मायोकार्डियम को तीव्र या पुरानी क्षति की उपस्थिति।
- चयापचय संबंधी समस्याएं।
- जिन कारणों से सीने में दर्द होता है।
- मायोकार्डियम की दीवारों की स्थिति, उनकी मोटाई।
- एम्बेडेड पेसमेकर के कामकाज की विशेषताएं।
एक सामान्य कार्डियोग्राम के संकेतक
दिल के ईसीजी को कैसे समझना है, यह जानने के लिए, एक निश्चित अनुक्रम का पालन करते हुए, शोध के परिणाम की व्याख्या करना महत्वपूर्ण है। आपको सबसे पहले ध्यान देने की आवश्यकता है:
- मायोकार्डियल लय।
- इलेक्ट्रिक एक्सल।
- अंतराल चालकता।
- टी तरंग और एसटी खंड।
- क्यूआरएस परिसरों का विश्लेषण।
दांतों की स्थिति के आंकड़ों के लिए मानदंड निर्धारित करने के लिए ईसीजी को डिकोड करना। हृदय गति के संदर्भ में वयस्कों में ईसीजी मानदंड आरआर अंतराल की अवधि से निर्धारित होता है, अर्थात। सबसे ऊंचे दांतों के बीच की दूरी। उनके बीच का अंतर 10% से अधिक नहीं होना चाहिए। एक धीमी लय ब्रैडीकार्डिया को इंगित करती है, और एक तेज लय टैचीकार्डिया को इंगित करती है। लहर दर - 60-80।
दांतों के बीच स्थित पी-क्यूआरएस-टी अंतराल का उपयोग हृदय क्षेत्रों के माध्यम से आवेग के पारित होने का न्याय करने के लिए किया जाता है। जैसा कि ईसीजी परिणाम दिखाते हैं, अंतराल मानदंड 3-5 वर्ग या 120-200 एमएस है। ईसीजी डेटा में, पीक्यू अंतराल वेंट्रिकल्स में बायोपोटेंशियल के प्रवेश को वेंट्रिकुलर नोड के माध्यम से सीधे एट्रियम में दर्शाता है।
ईसीजी पर क्यूआरएस कॉम्प्लेक्स वेंट्रिकुलर उत्तेजना को प्रदर्शित करता है। इसे निर्धारित करने के लिए, आपको Q और S तरंगों के बीच परिसर की चौड़ाई को मापने की आवश्यकता है। सामान्य चौड़ाई 60-100 ms मानी जाती है। दिल के ईसीजी को डिकोड करते समय क्यू तरंग की गंभीरता है, जो 3 मिमी से अधिक गहरी और 0.04 से कम नहीं होनी चाहिए।
क्यूटी अंतराल वेंट्रिकुलर संकुचन की अवधि के बारे में बताता है। यहां मानदंड 390-450 एमएस है, एक लंबा अंतराल इस्किमिया, मायोकार्डिटिस, एथेरोस्क्लेरोसिस या गठिया को इंगित करता है, और एक छोटा अंतराल हाइपरलकसीमिया को इंगित करता है।
ईसीजी मानदंड को डिकोड करते समय, मायोकार्डियम की विद्युत धुरी आवेग चालन गड़बड़ी के क्षेत्रों को दिखाएगी, जिसके परिणामों की गणना स्वचालित रूप से की जाती है। इसके लिए दांतों की ऊंचाई पर नजर रखी जाती है:
- S तरंग सामान्यत: R तरंग से अधिक नहीं होनी चाहिए।
- जब पहली लीड में दाईं ओर विचलन होता है, जब S तरंग R तरंग से नीचे होती है, तो यह इंगित करता है कि दाएं वेंट्रिकल के कार्य में विचलन हैं।
- बाईं ओर उलटा विचलन (S तरंग R तरंग से अधिक है) बाएं निलय अतिवृद्धि को इंगित करता है।
क्यूआरएस कॉम्प्लेक्स मायोकार्डियम और बायोपोटेंशियल के सेप्टम के माध्यम से पारित होने के बारे में बताएगा। दिल का एक सामान्य ईसीजी उस स्थिति में होगा जब क्यू तरंग या तो अनुपस्थित हो या चौड़ाई में 20-40 एमएस से अधिक न हो, और आर तरंग के एक तिहाई की गहराई में हो।
एसटी खंड को एस के अंत और टी लहर की शुरुआत के बीच मापा जाना चाहिए। इसकी अवधि नाड़ी दर से प्रभावित होती है। ईसीजी परिणामों के आधार पर, ऐसे मामलों में खंड मानदंड होता है: ईसीजी पर एसटी अवसाद आइसोलिन से अनुमेय 0.5 मिमी के विचलन के साथ और 1 मिमी से अधिक की वृद्धि नहीं होती है।


वयस्कों के लिए इलेक्ट्रोकार्डियोग्राम के लिए संकेत:
- "मोटर" या हृदय प्रणाली के अंगों के रोगों के संदेह और पहले खतरनाक लक्षणों की अभिव्यक्ति के मामले में आपको निश्चित रूप से हृदय का कार्डियोग्राम करना चाहिए: सांस की तकलीफ, सीने में दर्द, दबाव और संकुचन, भारीपन, क्षिप्रहृदयता, एडिमा और दूसरे;
- एक कार्डियोग्राम उन लोगों के लिए गंभीर विकृति को रोकने में मदद कर सकता है जो हृदय विकारों (धूम्रपान करने वालों, अधिक वजन, उच्च रक्तचाप, वंशानुगत प्रवृत्ति के साथ-साथ 40 से अधिक लोगों के लिए वार्षिक परीक्षा) के जोखिम में हैं;
- हृदय रोग का पता लगाने के सिद्ध तथ्य के साथ - विकृति विज्ञान के विकास की गतिशीलता और स्थिति पर नियंत्रण के पीछे।
बच्चों के लिए ईसीजी संकेत:
- 1 वर्ष से कम उम्र के सभी बच्चों के लिए एक निवारक परीक्षा के लिए एक बच्चे के लिए हृदय का कार्डियोग्राम किया जाता है;
- यदि जन्मजात हृदय रोग का संदेह है। जिसका अंदाजा शुरुआती लक्षणों से लगाया जा सकता है;
- दिल के संभावित अधिग्रहित विकृति के साथ-साथ शरीर के अन्य प्रणालियों के काम में गड़बड़ी के मामले में लक्षणों में अंग की भागीदारी।
एक ईसीजी परीक्षा निदान का पहला भाग है। अध्ययन के परिणामों की व्याख्या करने वाले चिकित्सक की योग्यता सर्वोपरि है। विस्तृत उपचार रणनीति हृदय ध्वनियों की छवि की सही व्याख्या पर निर्भर करती है, जिसका अर्थ है रोगी के लिए एक सफल परिणाम।
आपातकालीन देखभाल प्रदान करने के लिए, निजी क्लीनिक रोगी के घर पर सीधे हृदय रोग विशेषज्ञ के दौरे की सेवा प्रदान करते हैं, साथ ही घर पर ईजीसी का संचालन भी करते हैं। इस मामले में, विश्वसनीय प्रतिष्ठा वाले केवल विश्वसनीय क्लीनिकों से संपर्क करना उचित है।
यह भी याद रखना बाकी है कि ईसीजी एक प्रभावी है, लेकिन हृदय संबंधी विकृति के निदान के एकमात्र साधन से बहुत दूर है। अधिक सटीक निदान के लिए, व्यायाम ईसीजी, इकोकार्डियोग्राफी, पल्स ऑक्सीमेट्री, कई प्रयोगशाला परीक्षण और अन्य अध्ययन निर्धारित किए जा सकते हैं।


ईसीजी के मुख्य लाभों में से एक यह है कि पारंपरिक प्रक्रिया में कोई मतभेद नहीं है। यदि आपको सीने में चोट, बालों के बढ़ने की उच्च डिग्री, गंभीर मोटापा है तो इसका कार्यान्वयन कुछ जटिल हो सकता है।
पेसमेकर से भी डेटा विकृत किया जा सकता है। व्यायाम ईसीजी कुछ मामलों में नहीं किया जाता है:
- रोधगलन की तीव्र अवधि में,
- तीव्र संक्रमण के साथ,
- महाधमनी धमनीविस्फार का विच्छेदन,
- दिल की विफलता, इस्किमिया और उच्च रक्तचाप के दौरान बिगड़ना,
- अन्य शरीर प्रणालियों के रोगों के विघटन के चरण में।


कार्डियोग्राम बनाने से पहले डॉक्टर मरीज को अध्ययन की तैयारी के सभी बिंदुओं के बारे में बताएंगे। ईसीजी पर गलत रीडिंग क्या उकसा सकती है:
- किसी भी अल्कोहल युक्त पेय, साथ ही ऊर्जा कॉकटेल का उपयोग;
- प्रक्रिया से 3-4 घंटे पहले धूम्रपान करना;
- अध्ययन से 3-4 घंटे पहले अत्यधिक भोजन का सेवन। खाली पेट कार्डियोग्राम करना बेहतर है;
- एक दिन पहले मजबूत शारीरिक गतिविधि;
- भावनात्मक तनाव;
- दवाओं का उपयोग जो हृदय की गतिविधि को प्रभावित करते हैं;
- ईसीजी से 2-3 घंटे पहले कॉफी पिएं।
बहुत से लोग भूल जाते हैं कि कार्डियोग्राम की डिकोडिंग गलती से विकृति की उपस्थिति दिखा सकती है, व्यक्ति द्वारा एक दिन पहले अनुभव किए गए अनुभवों के कारण, या यदि रोगी को ईसीजी के लिए देर हो चुकी थी, तो कार्यालय भाग गया।
ईसीजी से पहले, आपको लगभग 10-15 मिनट के लिए, आराम से और कुछ भी नहीं सोचने के लिए गलियारे में चुपचाप बैठने की जरूरत है। कार्डियोग्राम आयोजित करने में ज्यादा समय नहीं लगेगा। कार्यालय में प्रवेश करने वाले व्यक्ति को कमर तक कपड़े उतारने चाहिए और सोफे पर लेटना चाहिए।
कभी-कभी डॉक्टर आपको जांच से पहले सभी कपड़ों को अंडरवियर से हटाने के लिए कहते हैं, जो इस रोगी में संदिग्ध निदान के कारण होता है। इसके अलावा, चिकित्सक शरीर के कुछ हिस्सों में जेल के रूप में एक विशेष एजेंट लागू करता है, जो कार्डियोग्राफ से आने वाले तारों के लिए लगाव बिंदु के रूप में कार्य करता है।
वांछित क्षेत्रों पर स्थित विशेष इलेक्ट्रोड की मदद से, डिवाइस हृदय के सबसे छोटे आवेगों को भी पकड़ लेता है, जो एक सीधी रेखा के रूप में कार्डियोग्राफ टेप पर परिलक्षित होते हैं। प्रक्रिया की अवधि कई मिनटों की सीमा में भिन्न होती है।
ईसीजी तकनीक
नियोजित तरीके से, एक ईसीजी एक इलेक्ट्रोकार्डियोग्राफ़ से सुसज्जित एक विशेष कमरे में दर्ज किया जाता है। कुछ आधुनिक कार्डियोग्राफ में, पारंपरिक स्याही रिकॉर्डर के बजाय, एक थर्मल प्रिंटिंग तंत्र का उपयोग किया जाता है, जो कागज पर कार्डियोग्राम वक्र को जलाने के लिए गर्मी का उपयोग करता है।
लेकिन ऐसे में कार्डियोग्राम के लिए विशेष पेपर या थर्मल पेपर की जरूरत होती है। कार्डियोग्राफ में ईसीजी मापदंडों की गणना में स्पष्टता और सुविधा के लिए, ग्राफ पेपर का उपयोग किया जाता है। नवीनतम संशोधनों के कार्डियोग्राफ में, ईसीजी को मॉनिटर स्क्रीन पर प्रदर्शित किया जाता है, आपूर्ति किए गए सॉफ़्टवेयर का उपयोग करके डिक्रिप्ट किया जाता है, और न केवल कागज पर मुद्रित किया जाता है, बल्कि एक डिजिटल माध्यम (डिस्क, फ्लैश ड्राइव) पर भी संग्रहीत किया जाता है।
इन सभी सुधारों के बावजूद, ईसीजी रिकॉर्डिंग कार्डियोग्राफ का सिद्धांत उस समय से बहुत अधिक नहीं बदला है जब से इसे एंथोवेन द्वारा विकसित किया गया था। अधिकांश आधुनिक इलेक्ट्रोकार्डियोग्राफ मल्टीचैनल हैं। पारंपरिक एकल-चैनल उपकरणों के विपरीत, वे एक बार में एक नहीं, बल्कि कई लीड रिकॉर्ड करते हैं।
3-चैनल उपकरणों में, पहले मानक I, II, III दर्ज किए जाते हैं, फिर अंगों से एकध्रुवीय लीड को बढ़ाया जाता है aVL, aVR, aVF, और फिर चेस्ट लीड - V1-3 और V4-6। 6-चैनल इलेक्ट्रोकार्डियोग्राफ़ में, अंगों से मानक और एकध्रुवीय लीड को पहले रिकॉर्ड किया जाता है, और फिर सभी चेस्ट लीड को रिकॉर्ड किया जाता है।
जिस कमरे में रिकॉर्डिंग की जाती है वह विद्युत चुम्बकीय क्षेत्र, एक्स-रे के स्रोतों से दूर होना चाहिए। इसलिए, ईसीजी कक्ष एक्स-रे कक्ष के तत्काल आसपास स्थित नहीं होना चाहिए, कमरे जहां फिजियोथेरेपी प्रक्रियाएं की जाती हैं, साथ ही साथ इलेक्ट्रिक मोटर्स, पावर पैनल, केबल आदि।
ईसीजी रिकॉर्डिंग से पहले कोई विशेष तैयारी नहीं होती है। यह वांछनीय है कि रोगी को आराम दिया जाए और सो जाए। पिछला शारीरिक और मनो-भावनात्मक तनाव परिणामों को प्रभावित कर सकता है, और इसलिए अवांछनीय है। कभी-कभी भोजन का सेवन भी परिणामों को प्रभावित कर सकता है। इसलिए, ईसीजी खाली पेट दर्ज किया जाता है, खाने के 2 घंटे से पहले नहीं।
ईसीजी की रिकॉर्डिंग के दौरान, विषय आराम की स्थिति में एक सपाट सख्त सतह (सोफे पर) पर रहता है। इलेक्ट्रोड लगाने के स्थान कपड़ों से मुक्त होने चाहिए। इसलिए, आपको कमर तक कपड़े उतारने की जरूरत है, अपने पिंडलियों और पैरों को कपड़े और जूतों से मुक्त करें।
इलेक्ट्रोड पैरों और पैरों के निचले तिहाई (कलाई और टखने के जोड़ों की आंतरिक सतह) की आंतरिक सतहों पर लगाए जाते हैं। ये इलेक्ट्रोड प्लेटों के रूप में होते हैं, और इन्हें मानक लीड और चरम सीमाओं से एकध्रुवीय लीड रिकॉर्ड करने के लिए डिज़ाइन किया गया है। ये वही इलेक्ट्रोड ब्रेसलेट या क्लॉथस्पिन की तरह दिख सकते हैं।
इस मामले में, प्रत्येक अंग का अपना इलेक्ट्रोड होता है। त्रुटियों और भ्रम से बचने के लिए, इलेक्ट्रोड या तार जिसके माध्यम से वे डिवाइस से जुड़े होते हैं, रंग-कोडित होते हैं:
- दाहिने हाथ में - लाल;
- बाएं हाथ के लिए - पीला;
- बाएं पैर तक - हरा;
- दाहिने पैर तक - काला।
मुझे ब्लैक इलेक्ट्रोड की आवश्यकता क्यों है? आखिरकार, दाहिना पैर एंथोवेन के त्रिकोण में प्रवेश नहीं करता है, और इससे रीडिंग नहीं ली जाती है। ब्लैक इलेक्ट्रोड ग्राउंडिंग के लिए है। बुनियादी सुरक्षा आवश्यकताओं के अनुसार, सभी विद्युत उपकरण, सहित। और इलेक्ट्रोकार्डियोग्राफ को आधार बनाया जाना चाहिए। इसके लिए ईसीजी रूम ग्राउंड लूप से लैस हैं।
और अगर ईसीजी एक गैर-विशिष्ट कमरे में दर्ज किया गया है, उदाहरण के लिए, एम्बुलेंस कर्मचारियों द्वारा घर पर, डिवाइस को केंद्रीय हीटिंग बैटरी या पानी के पाइप पर रखा जाता है। इसके लिए अंत में एक फिक्सिंग क्लिप के साथ एक विशेष तार होता है।
चेस्ट लीड के पंजीकरण के लिए इलेक्ट्रोड में एक सक्शन कप का रूप होता है और एक सफेद तार से सुसज्जित होता है। यदि उपकरण सिंगल-चैनल है, तो केवल एक सक्शन कप है, और इसे छाती पर आवश्यक बिंदुओं पर ले जाया जाता है।
मल्टीचैनल उपकरणों में इनमें से छह सक्शन कप हैं, और वे रंग-कोडित भी हैं:
- वी 1 - लाल;
- वी 2 - पीला;
- वी3 - हरा;
- V4 - भूरा
- वी5 - काला
- V6 बैंगनी या नीला है।
यह महत्वपूर्ण है कि सभी इलेक्ट्रोड त्वचा से मजबूती से जुड़े हों। त्वचा स्वयं साफ होनी चाहिए, चिकनाई और पसीने के स्राव से मुक्त होनी चाहिए। अन्यथा, इलेक्ट्रोकार्डियोग्राम की गुणवत्ता खराब हो सकती है। बाढ़ की धाराएं, या, बस, प्रेरण, त्वचा और इलेक्ट्रोड के बीच उत्पन्न होती हैं।
अक्सर, छाती और अंगों पर घने बालों वाले पुरुषों में टिप-ओवर होता है। इसलिए, यहां आपको यह सुनिश्चित करने के लिए विशेष रूप से सावधान रहने की आवश्यकता है कि त्वचा और इलेक्ट्रोड के बीच का संपर्क टूटा नहीं है। निशाना लगाने से इलेक्ट्रोकार्डियोग्राम की गुणवत्ता में तेजी से गिरावट आती है, जिस पर सीधी रेखा के बजाय छोटे दांत प्रदर्शित होते हैं।
इसलिए, इलेक्ट्रोड के आवेदन की जगह को अल्कोहल के साथ घटाया जाना चाहिए, साबुन के पानी या प्रवाहकीय जेल से सिक्त किया जाना चाहिए। छोरों से इलेक्ट्रोड के लिए, खारा से सिक्त धुंध पोंछे भी उपयुक्त हैं। हालांकि, यह ध्यान में रखा जाना चाहिए कि खारा जल्दी सूख जाता है, और संपर्क टूट सकता है।
रिकॉर्डिंग से पहले, डिवाइस के अंशांकन की जांच करना आवश्यक है। ऐसा करने के लिए, इसमें एक विशेष बटन है - तथाकथित। मिलिवोल्ट को नियंत्रित करें। यह मान 1 मिलीवोल्ट (1 एमवी) के संभावित अंतर पर शूल की ऊंचाई को दर्शाता है। इलेक्ट्रोकार्डियोग्राफी में, नियंत्रण मिलिवोल्ट मान 1 सेमी माना जाता है। इसका मतलब है कि 1 एमवी की विद्युत क्षमता में अंतर के साथ, ईसीजी तरंग की ऊंचाई (या गहराई) 1 सेमी है।
इलेक्ट्रोकार्डियोग्राम की रिकॉर्डिंग 10 से 100 मिमी / सेकंड की टेप गति से की जाती है। सच है, चरम मूल्यों का उपयोग बहुत कम ही किया जाता है। मूल रूप से, कार्डियोग्राम 25 या 50 मिमी / सेकंड की गति से दर्ज किया जाता है। इसके अलावा, अंतिम मान, 50 मिमी / सेकंड, मानक है और सबसे अधिक बार उपयोग किया जाता है।
25 मिमी / घंटा की गति का उपयोग किया जाता है जहां सबसे बड़ी संख्या में हृदय संकुचन दर्ज करना आवश्यक होता है। आखिरकार, टेप की गति जितनी कम होगी, यह प्रति यूनिट समय में हृदय संकुचन की संख्या उतनी ही अधिक होगी। शांत श्वास के साथ ईसीजी रिकॉर्ड किया जाता है।
इस मामले में, विषय को बात नहीं करनी चाहिए, छींकना, खांसना, हंसना, अचानक हरकत करना। III मानक सीसा दर्ज करते समय, एक छोटी सांस के साथ एक गहरी सांस लेने की आवश्यकता हो सकती है। यह कार्यात्मक परिवर्तनों को अलग करने के लिए किया जाता है, जो अक्सर इस सीसा में पाए जाते हैं, पैथोलॉजिकल से।
हृदय के सिस्टोल और डायस्टोल के अनुरूप दांतों वाले कार्डियोग्राम का क्षेत्र हृदय चक्र कहलाता है। आमतौर पर, प्रत्येक लीड में 4-5 हृदय चक्र दर्ज किए जाते हैं। ज्यादातर मामलों में, यह पर्याप्त है। हालांकि, कार्डियक अतालता के मामले में, यदि रोधगलन का संदेह है, तो 8-10 चक्रों तक रिकॉर्ड करना आवश्यक हो सकता है। एक लीड से दूसरी लीड में स्विच करने के लिए, नर्स एक विशेष स्विच का उपयोग करती है।
रिकॉर्डिंग के अंत में, विषय को इलेक्ट्रोड से मुक्त किया जाता है, और टेप पर हस्ताक्षर किए जाते हैं - बहुत शुरुआत में, पूरा नाम इंगित किया जाता है। और उम्र। कभी-कभी, पैथोलॉजी का विस्तार करने या शारीरिक सहनशक्ति का निर्धारण करने के लिए, दवा या शारीरिक परिश्रम की पृष्ठभूमि के खिलाफ एक ईसीजी किया जाता है।
विभिन्न दवाओं के साथ दवा परीक्षण किए जाते हैं - एट्रोपिन, क्यूरेंटिल, पोटेशियम क्लोराइड, बीटा-ब्लॉकर्स। शारीरिक गतिविधि एक स्थिर बाइक (साइकिल एर्गोमेट्री), ट्रेडमिल पर चलने या कुछ दूरी पर चलने पर की जाती है। जानकारी की पूर्णता के लिए, ईसीजी व्यायाम से पहले और बाद में, साथ ही सीधे साइकिल एर्गोमेट्री के दौरान दर्ज किया जाता है।
दिल के काम में कई नकारात्मक परिवर्तन, उदाहरण के लिए, ताल गड़बड़ी, क्षणिक हैं और ईसीजी रिकॉर्डिंग के दौरान बड़ी संख्या में लीड के साथ भी इसका पता नहीं लगाया जा सकता है। इन मामलों में, होल्टर निगरानी की जाती है - होल्टर ईसीजी पूरे दिन निरंतर मोड में दर्ज किया जाता है।
इलेक्ट्रोड से लैस एक पोर्टेबल रिकॉर्डर रोगी के शरीर से जुड़ा होता है। फिर मरीज घर चला जाता है, जहां वह अपने लिए एक रूटीन बनाए रखता है। दिन के अंत में, रिकॉर्डिंग डिवाइस को हटा दिया जाता है, और उपलब्ध डेटा को डिक्रिप्ट किया जाता है।


एक सामान्य ईसीजी कुछ इस तरह दिखता है:
- कार्डियोग्राम में मिडलाइन (आइसोलिन) से सभी विचलन दांत कहलाते हैं।
- आम तौर पर, हृदय आवेग दाहिने आलिंद के सिनोट्रियल (साइनस) नोड में उत्पन्न होता है।
- एक तंत्रिका फाइबर के साथ एक आवेग का मार्ग और कार्डियोमायोसाइट के बाद के संकुचन एक जटिल विद्युत प्रक्रिया है, जिसके दौरान फाइबर झिल्ली के दोनों किनारों पर विद्युत क्षमता के मूल्य बदल जाते हैं। इन विभवों के बीच के अंतर को ट्रांसमेम्ब्रेन पोटेंशिअल (TMP) कहा जाता है।
- एक रोमांचक आवेग के पारित होने के साथ, सेल के अंदर टीएमपी बढ़ता है।
आइसोलिन से ऊपर की ओर झुके हुए दांतों को सकारात्मक, नीचे की ओर - नकारात्मक माना जाता है। दांतों के बीच की जगह को एक खंड कहा जाता है, और दांत और उसके संबंधित खंड को अंतराल कहा जाता है।
यह पता लगाने से पहले कि एक विशेष दांत, खंड या अंतराल क्या है, ईसीजी वक्र के गठन के सिद्धांत पर संक्षेप में ध्यान देना उचित है।
फिर यह अटरिया में फैल जाता है - पहले दाएं, फिर बाएं। उसके बाद, आवेग को एट्रियोवेंट्रिकुलर नोड (एट्रियोवेंट्रिकुलर या एवी कनेक्शन) में भेजा जाता है, और फिर उसके बंडल के साथ।
उसके या पैरों के बंडल की शाखाएँ (दाएँ, बाएँ पूर्वकाल और बाएँ पीछे) पर्किनजे तंतुओं में समाप्त होती हैं। इन तंतुओं से, आवेग सीधे मायोकार्डियम में फैलता है, जिससे इसका संकुचन होता है - सिस्टोल, जिसे विश्राम - डायस्टोल द्वारा प्रतिस्थापित किया जाता है।
यह अंतर पोटेशियम और सोडियम आयनों के लिए झिल्ली की असमान पारगम्यता के कारण है। कोशिका के अंदर अधिक पोटेशियम होता है, इसके बाहर सोडियम। एक नाड़ी के पारित होने के साथ, यह पारगम्यता बदल जाती है। उसी तरह, इंट्रासेल्युलर पोटेशियम और सोडियम और टीएमपी का अनुपात बदल जाता है।
इस मामले में, आइसोलिन ऊपर की ओर शिफ्ट हो जाता है, जिससे दांत का आरोही भाग बन जाता है। इस प्रक्रिया को विध्रुवण कहते हैं। फिर, आवेग के पारित होने के बाद, टीएमपी प्रारंभिक मूल्य लेने की कोशिश करता है।
हालांकि, सोडियम और पोटेशियम के लिए झिल्ली की पारगम्यता तुरंत सामान्य नहीं होती है, और इसमें एक निश्चित समय लगता है।
ईसीजी पर रिपोलराइजेशन नामक यह प्रक्रिया नीचे की ओर आइसोलिन के विचलन और एक नकारात्मक तरंग के गठन से प्रकट होती है। फिर झिल्ली ध्रुवीकरण आराम के प्रारंभिक मूल्य (टीएमपी) पर ले जाता है, और ईसीजी फिर से एक आइसोलिन के चरित्र पर ले जाता है। यह हृदय के डायस्टोल चरण से मेल खाता है।
यह उल्लेखनीय है कि एक ही शूल सकारात्मक और नकारात्मक दोनों तरह से दिख सकता है। यह सब प्रक्षेपण पर निर्भर करता है, अर्थात। असाइनमेंट जिसमें यह पंजीकृत है।


ईसीजी दांतों को आमतौर पर लैटिन बड़े अक्षरों में दर्शाया जाता है, जो कि पी अक्षर से शुरू होता है। दांतों के पैरामीटर - दिशा (सकारात्मक, नकारात्मक, द्विभाषी), साथ ही ऊंचाई और चौड़ाई। चूंकि प्रोंग की ऊंचाई क्षमता में परिवर्तन से मेल खाती है, इसलिए इसे एमवी में मापा जाता है।
जैसा कि पहले ही उल्लेख किया गया है, टेप पर 1 सेमी की ऊंचाई 1 एमवी (संदर्भ मिलीवोल्ट) के संभावित विचलन से मेल खाती है। दांत, खंड या अंतराल की चौड़ाई किसी विशेष चक्र के चरण की अवधि से मेल खाती है। यह एक अस्थायी मान है, और इसे मिलीमीटर में नहीं, बल्कि मिलीसेकंड (ms) में निरूपित करने की प्रथा है।
जब टेप 50 मिमी / सेकंड की गति से चलता है, तो कागज पर प्रत्येक मिलीमीटर 0.02 सेकंड, 5 मिमी से 0.1 एमएस और 1 सेमी से 0.2 एमएस के अनुरूप होता है। यह बहुत आसान है: यदि 1 सेमी या 10 मिमी (दूरी) को 50 मिमी / सेकंड (गति) से विभाजित किया जाता है, तो हमें 0.2 एमएस (समय) मिलता है।
- प्रांग आर। अटरिया के माध्यम से उत्तेजना के प्रसार को प्रदर्शित करता है।
- पी-क्यू (या पी-आर) अंतराल पी तरंग की शुरुआत से अगली लहर की शुरुआत तक की दूरी है - क्यू या आर।
- क्यूआरएस कॉम्प्लेक्स। यदि पी आलिंद कार्य का प्रतिनिधित्व करता है, तो अगली तरंगें, क्यू, आर, एस और टी, वेंट्रिकुलर फ़ंक्शन का प्रतिनिधित्व करती हैं, और विध्रुवण और पुन: ध्रुवीकरण के विभिन्न चरणों के अनुरूप होती हैं।
- क्यू लहर। इंटरवेंट्रिकुलर सेप्टम के विध्रुवण के अनुरूप है।
- आर तरंग। दोनों निलय के मायोकार्डियम के माध्यम से उत्तेजना के प्रसार को दर्शाता है।
- एस तरंग वेंट्रिकल्स और इंटरवेंट्रिकुलर सेप्टम के निचले (बेसल) हिस्से के साथ आवेग के मार्ग को प्रदर्शित करता है।
- ईसीजी कॉम्प्लेक्स का प्रोंग टी। अंत खंड, निलय के तेजी से पुन: ध्रुवीकरण के चरण को प्रदर्शित करता है।
- एसटी खंड वेंट्रिकुलर क्यूआरएस कॉम्प्लेक्स के अंत से टी तरंग की शुरुआत तक की दूरी है, जो वेंट्रिकुलर उत्तेजना के पूर्ण कवरेज के अनुरूप है।
- Q-T अंतराल Q तरंग की शुरुआत से T तरंग तक की दूरी है।
- यू तरंग। एक असंगत सकारात्मक तरंग, जो 0.02-0.04 सेकेंड के बाद टी तरंग के बाद दर्ज की जाती है। इस दांत की उत्पत्ति पूरी तरह से समझ में नहीं आई है, और इसका कोई नैदानिक मूल्य नहीं है।
अधिकांश लीड में, यह 0.25 एमवी की ऊंचाई और 0.1 एमएस की चौड़ाई के साथ सकारात्मक है। इसके अलावा, दांत का प्रारंभिक भाग दाएं वेंट्रिकल के साथ आवेग के मार्ग से मेल खाता है (क्योंकि यह पहले उत्तेजित होता है), और अंतिम भाग - बाईं ओर।
लीड III, aVL, V1 और V2 में P तरंग ऋणात्मक या द्विभाषी हो सकती है।
यह अंतराल अटरिया के विध्रुवण और एवी जंक्शन के माध्यम से आवेग के पारित होने से मेल खाता है, और आगे उसके और उसके पैरों के बंडल के साथ। अंतराल का आकार हृदय गति (एचआर) पर निर्भर करता है - यह जितना अधिक होगा, अंतराल उतना ही छोटा होगा।
सामान्य मान 0.12 - 0.2 एमएस की सीमा में हैं। एक विस्तृत अंतराल एट्रियोवेंट्रिकुलर चालन में मंदी का संकेत देता है।
क्यूआरएस तरंगों के सेट को वेंट्रिकुलर क्यूआरएस कॉम्प्लेक्स कहा जाता है। आम तौर पर, इसकी चौड़ाई 0.1 एमएस से अधिक नहीं होनी चाहिए। अतिरिक्त इंट्रावेंट्रिकुलर चालन के उल्लंघन का संकेत देता है।
यह दांत हमेशा नकारात्मक होता है। आम तौर पर, इस दांत की चौड़ाई 0.3, ms से अधिक नहीं होती है, और इसकी ऊंचाई समान असाइनमेंट में निम्न R तरंग के से अधिक नहीं होती है। एकमात्र अपवाद लीड एवीआर है, जहां एक गहरी क्यू तरंग दर्ज की जाती है।
शेष लीड में, एक गहरी और चौड़ी क्यू तरंग (मेडिकल स्लैंग - किस में) एक गंभीर हृदय विकृति का संकेत दे सकती है - एक तीव्र रोधगलन या दिल का दौरा पड़ने के बाद निशान।
यद्यपि अन्य कारण संभव हैं - हृदय कक्षों के अतिवृद्धि के साथ विद्युत अक्ष का विचलन, स्थिति परिवर्तन, उसके बंडल के बंडल की नाकाबंदी।
यह दांत सकारात्मक है, और इसकी ऊंचाई अंगों से लीड में 20 मिमी से अधिक नहीं होती है, और छाती में 25 मिमी होती है। अलग-अलग लीड में R तरंग की ऊंचाई समान नहीं होती है।
आम तौर पर, यह लीड II में सबसे बड़ा होता है। अयस्क लीड V1 और V2 में, यह कम है (इस वजह से, इसे अक्सर r अक्षर से दर्शाया जाता है), फिर यह V3 और V4 में बढ़ता है, और V5 और V6 में फिर से घटता है। आर तरंग की अनुपस्थिति में, कॉम्प्लेक्स क्यूएस का रूप ले लेता है, जो ट्रांसम्यूरल या सिकाट्रिकियल मायोकार्डियल इंफार्क्शन का संकेत दे सकता है।
यह एक नकारात्मक दांत है, और इसकी गहराई व्यापक रूप से भिन्न होती है, लेकिन 25 मिमी से अधिक नहीं होनी चाहिए। कुछ लीड में, S तरंग अनुपस्थित हो सकती है।
अधिकांश लीड में, यह दांत सकारात्मक होता है, लेकिन यह V1, V2, aVF में भी नकारात्मक हो सकता है। सकारात्मक दांतों की ऊंचाई सीधे उसी सीसे में R तरंग की ऊंचाई पर निर्भर करती है - R जितना ऊंचा होगा, T उतना ही ऊंचा होगा।
एक नकारात्मक टी तरंग के कारण विविध हैं - छोटे फोकल रोधगलन, डिसहोर्मोनल विकार, पिछले भोजन का सेवन, रक्त की इलेक्ट्रोलाइट संरचना में परिवर्तन, और बहुत कुछ। टी तरंगों की चौड़ाई आमतौर पर 0.25 एमएस से अधिक नहीं होती है।
आम तौर पर, यह खंड आइसोलिन पर स्थित होता है या इससे थोड़ा विचलित होता है - 1-2 मिमी से अधिक नहीं। एसटी के बड़े विचलन गंभीर विकृति का संकेत देते हैं - मायोकार्डियम की रक्त आपूर्ति (इस्किमिया) का उल्लंघन, जो दिल के दौरे में बदल सकता है।
अन्य, कम गंभीर कारण भी संभव हैं - प्रारंभिक डायस्टोलिक विध्रुवण, एक विशुद्ध रूप से कार्यात्मक और प्रतिवर्ती विकार, मुख्य रूप से 40 वर्ष से कम उम्र के युवाओं में।
निलय के सिस्टोल के अनुरूप है। अंतराल का आकार हृदय गति पर निर्भर करता है - हृदय जितना तेज़ धड़कता है, अंतराल उतना ही कम होता है।
भौतिकी के दृष्टिकोण से, हृदय का कार्य विध्रुवण के चरण से हृदय की मांसपेशी के पुन: ध्रुवीकरण के चरण में एक स्वचालित संक्रमण है। दूसरे शब्दों में, मांसपेशियों के ऊतकों के संकुचन और विश्राम की अवस्थाओं में निरंतर परिवर्तन होता है, जिसमें तदनुसार, मायोकार्डियल कोशिकाओं के उत्तेजना को उनकी बहाली से बदल दिया जाता है।
ईसीजी उपकरण का उपकरण आपको इन चरणों में होने वाले विद्युत आवेगों को रिकॉर्ड करने और उन्हें ग्राफिक रूप से पंजीकृत करने की अनुमति देता है। यह वही है जो कार्डियोग्राम ड्राइंग में वक्र की असमानता की व्याख्या करता है।
ईसीजी पैटर्न की व्याख्या करने का तरीका जानने के लिए, आपको यह जानना होगा कि उनमें कौन से तत्व शामिल हैं, अर्थात्:
- दांत - क्षैतिज अक्ष के संबंध में वक्र उत्तल या अवतल का हिस्सा;
- खंड - दो आसन्न दांतों के बीच एक सीधी रेखा खंड;
- अंतराल - दांत और खंड का संयोजन।
हृदय के काम पर डेटा की रिकॉर्डिंग कई चक्रों में की जाती है, क्योंकि न केवल इलेक्ट्रोकार्डियोग्राम के प्रत्येक तत्व की विशेषताओं का चिकित्सीय महत्व है, बल्कि कई चक्रों के भीतर उनकी तुलना भी है।


यह तुरंत ध्यान दिया जाना चाहिए कि इलेक्ट्रोकार्डियोग्राम की मदद से आप यह पता लगा सकते हैं कि हृदय कैसे काम करता है। बहुत से लोग सोच रहे हैं कि हृदय के कार्डियोग्राम को कैसे समझा जाए। घटकों के बीच अंतराल की अवधि का माप लेकर डॉक्टर द्वारा डिक्रिप्शन किया जाता है।
यह गणना लय की दर का अनुमान लगाना संभव बनाती है, और दांत दिल की धड़कन की लय की प्रकृति को दिखाते हैं। यह पूरी प्रक्रिया एक विशिष्ट क्रम में की जाती है, जहां उल्लंघन और मानदंड निर्धारित किए जाते हैं:
- सबसे पहले, हृदय संकुचन और लय के संकेतक दर्ज किए जाते हैं, एक सामान्य इलेक्ट्रोकार्डियोग्राम के साथ, ताल साइनस होगा, और हृदय गति साठ से अस्सी बीट प्रति मिनट होगी;
- फिर वे अंतराल की गणना करना शुरू करते हैं, सामान्य रूप से क्यूटी अंतराल 390-450 एमएस होगा। यदि इस अंतराल को लंबा किया जाता है, तो डॉक्टर को इस्केमिक हृदय रोग, गठिया या मायोकार्डिटिस का संदेह हो सकता है। और अगर, इसके विपरीत, इसकी कमी को नोट किया जाता है, तो हाइपरलकसीमिया पर संदेह किया जा सकता है;
- तब ईओएस की गणना मध्य रेखा से दांतों की ऊंचाई के अनुसार की जाती है (एक सामान्य ईसीजी आर तरंग एस से अधिक होगी);
- क्यूआरएस कॉम्प्लेक्स का अध्ययन किया जा रहा है, आमतौर पर इसकी चौड़ाई एक सौ बीस एमएस से अधिक नहीं होती है;
- अंतिम मोड़ में, एसटी खंडों का वर्णन किया गया है, सामान्य रूप से यह मध्य रेखा पर होना चाहिए। यह खंड हृदय की मांसपेशी विध्रुवण के बाद की वसूली अवधि को दर्शाता है।
इस प्रकार, हृदय के कार्डियोग्राम का डिकोडिंग, फोटो का मानदंड इस तरह दिखेगा: तरंगें Q और S हमेशा नकारात्मक होंगी, P और T, R सकारात्मक होंगी। हृदय गति साठ से अस्सी बीट प्रति मिनट तक भिन्न होगी, और ताल अनिवार्य रूप से साइनस है। R तरंग S तरंग से अधिक होगी, और QRS परिसर एक सौ बीस ms से अधिक चौड़ा नहीं होगा।
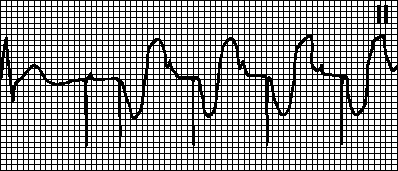
कार्डियोग्राम को डिकोड करना एक लंबी प्रक्रिया है जो कई संकेतकों पर निर्भर करती है। कार्डियोग्राम को डिकोड करने से पहले, हृदय की मांसपेशियों के काम में सभी विचलन को समझना आवश्यक है। आलिंद फिब्रिलेशन अनियमित मांसपेशियों के संकुचन की विशेषता है जो काफी भिन्न हो सकते हैं।
यह उल्लंघन इस तथ्य से तय होता है कि घड़ी साइनस नोड द्वारा निर्धारित नहीं की जाती है, जैसा कि एक स्वस्थ व्यक्ति में होना चाहिए, लेकिन अन्य कोशिकाओं द्वारा। इस मामले में, हृदय गति 350 से 700 तक होती है। इस स्थिति में, निलय पूरी तरह से आने वाले रक्त से नहीं भरते हैं, जिससे ऑक्सीजन की कमी होती है, जिससे मानव शरीर के सभी अंग पीड़ित होते हैं।
इस स्थिति का एक एनालॉग आलिंद फिब्रिलेशन है। इस अवस्था में नाड़ी या तो सामान्य से कम (60 बीट प्रति मिनट से कम), या सामान्य के करीब (60 से 90 बीट प्रति मिनट), या निर्दिष्ट दर से ऊपर होगी। इलेक्ट्रोकार्डियोग्राम पर, आप अटरिया के लगातार और लगातार संकुचन देख सकते हैं और, कम अक्सर, निलय (आमतौर पर 200 प्रति मिनट) के।
यह आलिंद स्पंदन है, जो अक्सर पहले से ही तेज अवस्था में होता है। लेकिन साथ ही, रोगी के लिए झिलमिलाहट से सहन करना आसान होता है। इस मामले में संचार दोष कम स्पष्ट हैं। दिल की विफलता या कार्डियोमायोपैथी जैसी विभिन्न बीमारियों के लिए सर्जरी के परिणामस्वरूप ट्रेपिडेशन विकसित हो सकता है।
किसी व्यक्ति की जांच के समय, तेज लयबद्ध दिल की धड़कन और नाड़ी, गर्दन में सूजी हुई नसों, पसीने में वृद्धि, सामान्य नपुंसकता और सांस की तकलीफ के कारण स्पंदन का पता लगाया जा सकता है। चालन विकार - इस प्रकार के हृदय विकार को नाकाबंदी कहा जाता है।
घटना अक्सर कार्यात्मक विकारों से जुड़ी होती है, लेकिन वे एक अलग प्रकृति के नशा (शराब या दवा लेने की पृष्ठभूमि के खिलाफ) के साथ-साथ विभिन्न बीमारियों का भी परिणाम होते हैं। कई प्रकार के विकार हैं जो हृदय के कार्डियोग्राम द्वारा दिखाए जाते हैं। प्रक्रिया के परिणामों के आधार पर इन उल्लंघनों का डिकोडिंग संभव है।


साइनस अतालता शारीरिक और रोग संबंधी है। शारीरिक रूप में, श्वसन अतालता देखी जाती है, और रोग के रूप में, श्वसन रूप में नहीं। शारीरिक रूप सबसे अधिक बार खेल में शामिल युवा लोगों में होता है, जो न्यूरोसिस, न्यूरोकिरुलेटरी डिस्टोनिया से पीड़ित होते हैं।
साइनस अतालता के साथ, इसकी निम्नलिखित तस्वीर होगी: संरक्षित साइनस लय, सांस लेने के दौरान अतालता गायब हो जाती है, आरआर अंतराल में उतार-चढ़ाव देखा जाता है। साइनस पैथोलॉजिकल अतालता आमतौर पर वृद्ध लोगों में सोते समय या जागने के साथ-साथ इस्केमिक हृदय रोग, कार्डियोमायोपैथी के रोगियों में दिखाई देती है।
इस रूप के साथ, कार्डियोग्राम एक संरक्षित साइनस लय के लक्षण दिखाएगा, जो सांस लेने के दौरान भी नोट किया जाता है, और आरआर अंतराल की अवधि में अचानक परिवर्तन होता है।
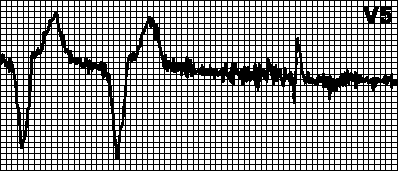
रोधगलन कार्डियोग्राम पर कैसे प्रकट होता है?
रोधगलन इस्केमिक रोग की एक तीव्र स्थिति है, जिसमें हृदय की मांसपेशियों के एक हिस्से में रक्त की आपूर्ति में कमी होती है। यदि यह क्षेत्र पंद्रह से बीस मिनट से अधिक समय तक भूखा रहता है, तो इसका परिगलन होता है, अर्थात परिगलन।
यह स्थिति पूरे कार्डियोवास्कुलर सिस्टम के काम में व्यवधान की ओर ले जाती है और यह बहुत खतरनाक और मानव जीवन के लिए खतरा है। हृदय गतिविधि के उल्लंघन में विशिष्ट लक्षणों की उपस्थिति में, रोगी को एक इलेक्ट्रोकार्डियोग्राम निर्धारित किया जाता है।
दिल के दौरे के साथ दिल के कार्डियोग्राम को समझने से कागज पर स्पष्ट बदलाव होंगे। निम्नलिखित ईसीजी संकेत दिल के दौरे के बारे में बताएंगे:
- हृदय गति में उल्लेखनीय वृद्धि;
- एसटी खंड का उत्थान है;
- एसटी सेगमेंट में लीड्स में काफी लगातार डिप्रेशन होगा;
- क्यूआरएस कॉम्प्लेक्स की अवधि में वृद्धि;
- कार्डियोग्राम पहले से ही पीड़ित दिल के दौरे के लक्षण दिखाता है।
मायोकार्डियल रोधगलन जैसी गंभीर बीमारी के साथ, यह इलेक्ट्रोकार्डियोग्राम है जो हृदय की मांसपेशियों पर मृत क्षेत्रों को पहचानने वाला पहला व्यक्ति हो सकता है, घाव का स्थान और उसकी गहराई निर्धारित कर सकता है। इस अध्ययन की मदद से, डॉक्टर तीव्र रोधगलन को इज़ाफ़ा से आसानी से अलग कर सकते हैं।
एसटी खंड की ऊंचाई के कारण, आर तरंग का विरूपण नोट किया जाएगा, यह चिकना हो जाता है। फिर एक नकारात्मक टी दिखाई देगा। कार्डियोग्राम पर यह कुल एसटी वृद्धि एक धनुषाकार बिल्ली की पीठ के समान होगी। कभी-कभी दिल का दौरा पड़ने पर, कार्डियोग्राम पर क्यू तरंग देखी जा सकती है।
एक इलेक्ट्रोकार्डियोग्राम केवल एक चिकित्सा सुविधा के विशेषज्ञ या रोगी के घर पर एक आपातकालीन चिकित्सक द्वारा किया जाना चाहिए। आज आप एम्बुलेंस को कॉल करके घर पर ही ईसीजी कर सकते हैं। लगभग हर एम्बुलेंस में एक विशेष उपकरण होता है - एक इलेक्ट्रोकार्डियोग्राफ़।
यह छोटा और बहुत सुविधाजनक है, इसलिए, कुछ शिकायतों के साथ, रोगी चिकित्सा संस्थान में आए बिना इस हेरफेर से गुजर सकता है।


रोगी का ईसीजी डेटा कभी-कभी भिन्न हो सकता है, इसलिए यदि आप जानते हैं कि हृदय के ईसीजी को कैसे समझना है, लेकिन आप एक ही रोगी में अलग-अलग परिणाम देखते हैं, तो आपको समय से पहले निदान नहीं करना चाहिए। सटीक परिणामों के लिए विभिन्न कारकों को ध्यान में रखना होगा:
- विकृतियां अक्सर तकनीकी दोषों के कारण होती हैं, उदाहरण के लिए, कार्डियोग्राम की गलत ग्लूइंग।
- रोमन अंकों के कारण भ्रम हो सकता है, जो सामान्य और उलटी दिशाओं में समान होते हैं।
- कभी-कभी आरेख को काटने और पहली पी तरंग या अंतिम टी खोने के परिणामस्वरूप समस्याएं दिखाई देती हैं।
- प्रक्रिया के लिए प्रारंभिक तैयारी भी महत्वपूर्ण है।
- आस-पास चलने वाले विद्युत उपकरण नेटवर्क में प्रत्यावर्ती धारा को प्रभावित करते हैं, और यह दांतों की पुनरावृत्ति में परिलक्षित होता है।
- सत्र के दौरान रोगी की असहज स्थिति या चिंता से बेसलाइन की अस्थिरता प्रभावित हो सकती है।
- इलेक्ट्रोड का विस्थापन या गलत स्थिति कभी-कभी होती है।
इसलिए, मल्टीचैनल इलेक्ट्रोकार्डियोग्राफ़ पर सबसे सटीक माप प्राप्त किए जाते हैं। यह उन पर है कि आप निदान में गलती करने के डर के बिना ईसीजी को अपने दम पर समझने के अपने ज्ञान का परीक्षण कर सकते हैं (उपचार, निश्चित रूप से, केवल एक डॉक्टर द्वारा निर्धारित किया जा सकता है)।


हर कोई नहीं जानता कि दिल के कार्डियोग्राम को अपने दम पर कैसे समझा जाए। हालांकि, संकेतकों की अच्छी समझ होने पर, आप ईसीजी को स्वतंत्र रूप से समझ सकते हैं और हृदय के सामान्य कामकाज में बदलाव का पता लगा सकते हैं।
सबसे पहले, यह हृदय गति संकेतकों को निर्धारित करने के लायक है। आम तौर पर, हृदय ताल साइनस होना चाहिए, बाकी अतालता के संभावित विकास के बारे में बात करते हैं। साइनस लय, या हृदय गति में परिवर्तन, टैचीकार्डिया (तेज ताल) या ब्रैडीकार्डिया (मंदी) का सुझाव देते हैं।
दांतों और अंतराल का असामान्य डेटा भी महत्वपूर्ण है, क्योंकि आप हृदय के कार्डियोग्राम को उनके संकेतकों के अनुसार स्वयं पढ़ सकते हैं:
- क्यूटी अंतराल का लम्बा होना कोरोनरी हृदय रोग, आमवाती रोग, स्क्लेरोटिक विकारों के विकास को इंगित करता है। अंतराल का छोटा होना हाइपरलकसीमिया को इंगित करता है।
- परिवर्तित क्यू तरंग मायोकार्डियल डिसफंक्शन का संकेत है।
- आर तरंग का तेज होना और बढ़ी हुई ऊंचाई दाएं वेंट्रिकुलर हाइपरट्रॉफी को इंगित करती है।
- एक विभाजित और चौड़ी पी तरंग बाएं आलिंद अतिवृद्धि को इंगित करती है।
- पीक्यू अंतराल में वृद्धि और आवेगों के बिगड़ा हुआ चालन एट्रियोवेंट्रिकुलर ब्लॉक के साथ होता है।
- आर-एसटी खंड में आइसोलिन से विचलन की डिग्री मायोकार्डियल इस्किमिया का निदान करती है।
- एसटी खंड को आइसोलिन से ऊपर उठाना तीव्र रोधगलन का खतरा है; खंड में कमी ischemia दर्ज करता है।
एक और तरीका है, दिल का कार्डियोग्राम खुद कैसे पढ़ा जाए। इसके लिए एक इलेक्ट्रोकार्डियोग्राफिक शासक की आवश्यकता होती है। यह ईसीजी को 25 मिमी/सेकेंड या 50 मिमी/सेकेंड की गति से समझने में मदद करता है। कार्डियोमीटर में विभाजन (तराजू) होते हैं जो निर्धारित करते हैं:
- हृदय गति (एचआर);
- क्यूटी अंतराल;
- मिलीवोल्ट;
- आइसोइलेक्ट्रिक लाइनें;
- अंतराल और खंडों की अवधि।
यह सरल और उपयोग में आसान उपकरण सभी के लिए स्वयं ईसीजी को डीकोड करने के लिए उपयोगी है।


ईसीजी के लिए धन्यवाद, हृदय गतिविधि में कई असामान्यताओं का निदान करना संभव है। मुख्य हैं:
- विभागों की अतिवृद्धि।
यह समस्या हेमोडायनामिक गड़बड़ी के कारण होती है। वाहिकाओं के माध्यम से रक्त की गति में विचलन अंग कक्षों के अधिभार का कारण बनता है, जिसके कारण अटरिया या निलय आकार में बढ़ जाते हैं।
इस समस्या को निम्नलिखित मानदंडों द्वारा पहचाना जा सकता है:
- हृदय के विद्युत अक्ष में परिवर्तन।
- उत्तेजना वेक्टर में वृद्धि।
- आर-लहर आयाम वृद्धि।
- संक्रमण क्षेत्र की स्थिति बदलना।
जब रोग के कोई हमले नहीं होते हैं, तो ईसीजी पर इसके लक्षण भी अनुपस्थित हो सकते हैं। इस बीमारी के साथ, निम्नलिखित विशेषताएं प्रकट होती हैं:
- आइसोलाइन के नीचे एस-टी खंड का स्थान।
- टी तरंग के प्रदर्शन में परिवर्तन।
इस विकृति की उपस्थिति में, आवेग गठन विकार होते हैं। इस वजह से, नाड़ी की लय में व्यवधान उत्पन्न होता है।
ईसीजी इस तरह दिखाई देता है:
- पी-क्यू और क्यू-टी मैपिंग में उतार-चढ़ाव होते हैं।
- आर-तरंगों के बीच के अंतराल में आदर्श से विचलन।
यह एक प्रकार का अतालता है जिसमें हृदय गति बढ़ जाती है। कार्डियोग्राम पर उसके संकेत:
- आर-तरंगों के बीच का अंतर सामान्य से कम है।
- P-Q क्षेत्र को घटाता है।
- दांतों का उन्मुखीकरण सामान्य सीमा के भीतर रहता है।
यह एक अन्य प्रकार का अतालता है जिसमें हृदय गति कम हो जाती है। संकेत:
- R और R के बीच का अंतर बढ़ जाता है।
- क्यू-टी सेक्शन में बढ़ोतरी हुई है।
- दांतों की दिशा थोड़ी बदल जाती है।
इस मामले में, प्रसवपूर्व अवधि के दौरान अंग के विकास में मांसपेशियों की परतों या विकृति में परिवर्तन के कारण मायोकार्डियम बढ़ जाता है।
एक्सट्रैसिस्टोल के साथ, दिल में एक फोकस बनता है जो विद्युत आवेग पैदा करने में सक्षम होता है, जो साइनस नोड की लय को बाधित करता है।
यह रोग पेरीकार्डियम की परतों की सूजन की विशेषता है।
कार्डियोग्राम के माध्यम से जिन अन्य बीमारियों का पता लगाया जा सकता है उनमें कोरोनरी धमनी रोग, मायोकार्डियल इंफार्क्शन, मायोकार्डिटिस, दिल की विफलता आदि शामिल हैं।
यह रोग पेरीकार्डियम की परतों की सूजन की विशेषता है। कार्डियोग्राम के माध्यम से जिन अन्य बीमारियों का पता लगाया जा सकता है उनमें कोरोनरी धमनी रोग, मायोकार्डियल इंफार्क्शन, मायोकार्डिटिस, दिल की विफलता आदि शामिल हैं।
कार्डियलजी
अध्याय 5. इलेक्ट्रोकार्डियोग्राम का विश्लेषण


वीचालन में गड़बड़ी।बाएं बंडल शाखा की पूर्वकाल शाखा की नाकाबंदी, उनके बाएं बंडल की पिछली शाखा की नाकाबंदी, उनके बाएं बंडल का पूरा ब्लॉक, उनके दाहिने बंडल का ब्लॉक, 2 डिग्री एवी ब्लॉक और पूर्ण एवी ब्लॉक।
जी।अतालता- देखें चौ. 4.
वी.आई.इलेक्ट्रोलाइट गड़बड़ी
ए।हाइपोकैलिमिया। PQ अंतराल लंबा होना। क्यूआरएस कॉम्प्लेक्स का विस्तार (दुर्लभ)। उच्चारण यू तरंग, चपटा उलटा टी लहर, एसटी खंड का अवसाद, क्यूटी अंतराल का मामूली लंबा होना।
बी।हाइपरकलेमिया
आसान(5.5-6.5 meq / l)। उच्च बिंदु सममित टी लहर, क्यूटी अंतराल को छोटा करना।
उदारवादी(6.5-8.0 meq / l)। पी तरंग के आयाम में कमी; PQ अंतराल का लंबा होना। क्यूआरएस कॉम्प्लेक्स का विस्तार, आर तरंग के आयाम में कमी। एसटी खंड का अवसाद या उन्नयन। वेंट्रिकुलर समय से पहले धड़कता है।
अधिक वज़नदार(9-11 एमईक्यू / एल)। पी तरंग की अनुपस्थिति क्यूआरएस कॉम्प्लेक्स का विस्तार (साइनसॉइडल कॉम्प्लेक्स तक)। धीमी या त्वरित इडियोवेंट्रिकुलर लय, वेंट्रिकुलर टैचीकार्डिया, वेंट्रिकुलर फाइब्रिलेशन, एसिस्टोल।
वीहाइपोकैल्सीमिया।क्यूटी अंतराल का लम्बा होना (एसटी खंड के लंबे होने के कारण)।
जी।अतिकैल्शियमरक्तता।क्यूटी अंतराल का छोटा होना (एसटी खंड के छोटा होने के कारण)।
vii.दवाओं की कार्रवाई
ए।कार्डिएक ग्लाइकोसाइड्स
चिकित्सीय क्रिया। PQ अंतराल लंबा होना। एसटी खंड का झुका हुआ अवसाद, क्यूटी अंतराल का छोटा होना, टी तरंग में परिवर्तन (चपटा, उल्टा, बाइफैसिक), स्पष्ट यू तरंग। आलिंद फिब्रिलेशन में हृदय गति में कमी।
विषाक्त प्रभाव।वेंट्रिकुलर प्रीमेच्योर बीट्स, एवी ब्लॉक, एवी ब्लॉक के साथ एट्रियल टैचीकार्डिया, त्वरित एवी नोडल रिदम, सिनोट्रियल ब्लॉक, वेंट्रिकुलर टैचीकार्डिया, बाइडायरेक्शनल वेंट्रिकुलर टैचीकार्डिया, वेंट्रिकुलर फाइब्रिलेशन।
ए।डाइलेटेड कार्डियोम्योंपेथि।बाएं आलिंद के बढ़ने के संकेत, कभी-कभी दाएं। दांतों का कम आयाम, छद्म रोधगलन वक्र, बाईं बंडल शाखा की नाकाबंदी, बाईं बंडल शाखा की पूर्वकाल शाखा। एसटी खंड और टी तरंग में गैर-विशिष्ट परिवर्तन। वेंट्रिकुलर समयपूर्व धड़कन, एट्रियल फाइब्रिलेशन।
बी।हाइपरट्रॉफिक कार्डियोमायोपैथी।बाएं आलिंद के बढ़ने के संकेत, कभी-कभी दाएं। बाएं निलय अतिवृद्धि के लक्षण, असामान्य क्यू तरंगें, छद्म रोधगलन वक्र। गैर-विशिष्ट एसटी खंड और टी तरंग परिवर्तन शिखर बाएं निलय अतिवृद्धि में, बाईं छाती में विशाल नकारात्मक टी तरंगें आगे बढ़ती हैं। सुप्रावेंट्रिकुलर और वेंट्रिकुलर अतालता।
वीदिल का अमाइलॉइडोसिस।दांतों का कम आयाम, छद्म रोधगलन वक्र। आलिंद फिब्रिलेशन, एवी नाकाबंदी, वेंट्रिकुलर अतालता, साइनस नोड की शिथिलता।
जी।डचेन मायोपैथी। PQ अंतराल को छोटा करना। लीड वी 1, वी 2 में उच्च आर तरंग; लीड वी 5, वी 6 में डीप क्यू वेव। साइनस टैचीकार्डिया, अलिंद और निलय समय से पहले धड़कन, सुप्रावेंट्रिकुलर टैचीकार्डिया।
डी।मित्राल प्रकार का रोग।बढ़े हुए बाएं आलिंद के लक्षण। दाएं वेंट्रिकल की अतिवृद्धि है, हृदय के विद्युत अक्ष का दाईं ओर विचलन है। अक्सर - आलिंद फिब्रिलेशन।
इ।माइट्रल वाल्व प्रोलैप्स।टी-तरंगें चपटी या ऋणात्मक होती हैं, विशेषकर सीसा III में; एसटी खंड का अवसाद, क्यूटी अंतराल का थोड़ा लंबा होना। वेंट्रिकुलर और एट्रियल समयपूर्व धड़कन, सुप्रावेंट्रिकुलर टैचिर्डिया, वेंट्रिकुलर टैचिर्डिया, कभी-कभी एट्रियल फाइब्रिलेशन।
जे।पेरिकार्डिटिस। PQ खंड का अवनमन, विशेष रूप से लीड II, aVF, V 2 —V 6 में। I, II, aVF, V 3 —V 6 में ऊपर की ओर उभार के साथ एसटी खंड का फैलाना उन्नयन। कभी-कभी - लीड एवीआर में एसटी खंड का अवसाद (दुर्लभ मामलों में - लीड एवीएल, वी 1, वी 2) में। साइनस टैचीकार्डिया, आलिंद ताल गड़बड़ी। ईसीजी परिवर्तन 4 चरणों से गुजरते हैं:
एसटी खंड ऊंचाई, टी लहर सामान्य;
एसटी खंड आइसोलिन में उतरता है, टी तरंग आयाम कम हो जाता है;
आइसोलिन पर एसटी खंड, टी लहर उलटा है;
आइसोलिन पर एसटी खंड, टी तरंग सामान्य है।
जेडबड़ा पेरिकार्डियल बहाव।दांतों का कम आयाम, क्यूआरएस कॉम्प्लेक्स का प्रत्यावर्तन। पैथोग्नोमोनिक संकेत पूर्ण विद्युत प्रत्यावर्तन (पी, क्यूआरएस, टी) है।
तथा।डेक्स्ट्रोकार्डिया।लेड I में P तरंग ऋणात्मक है। क्यूआरएस कॉम्प्लेक्स लीड I, R / S . में उलटा< 1 во всех грудных отведениях с уменьшением амплитуды комплекса QRS от V 1 к V 6 . Инвертированный зубец T в I отведении.
प्रति।आट्रीयल सेप्टल दोष।दाएं आलिंद के बढ़ने के संकेत, कम अक्सर बाएं आलिंद; PQ अंतराल का लंबा होना। आरएसआर "लीड वी 1 में; ओस्टियम सेकुंडम प्रकार के दोष के साथ दिल की विद्युत धुरी दाईं ओर विक्षेपित होती है, बाईं ओर - ओस्टियम प्राइमम प्रकार के दोष के साथ। लीड वी 1, वी 2 में उलटी टी तरंग कभी-कभी आलिंद फिब्रिलेशन।
एलफुफ्फुसीय धमनी स्टेनोसिस।बढ़े हुए दाहिने आलिंद के लक्षण। लीड वी 1, वी 2 में उच्च आर तरंग के साथ दाएं वेंट्रिकल की अतिवृद्धि; हृदय के विद्युत अक्ष का दाईं ओर विचलन। लीड वी 1, वी 2 में उलटा टी तरंग।
एम।सिक साइनस सिंड्रोम।साइनस ब्रैडीकार्डिया, सिनोट्रियल ब्लॉक, एवी ब्लॉक, साइनस नोड अरेस्ट, ब्रैडीकार्डिया-टैचीकार्डिया सिंड्रोम, सुप्रावेंट्रिकुलर टैचीकार्डिया, अलिंद फिब्रिलेशन / स्पंदन, वेंट्रिकुलर टैचीकार्डिया।
IX.अन्य रोग
ए।सीओपीडीबढ़े हुए दाहिने आलिंद के लक्षण। हृदय के विद्युत अक्ष का दाईं ओर विचलन, संक्रमण क्षेत्र का दाईं ओर विस्थापन, दाएं निलय अतिवृद्धि के संकेत, दांतों का कम आयाम; ईसीजी प्रकार एस आई-एस II-एस III। लीड वी 1, वी 2 में टी तरंग उलटा। साइनस टैचीकार्डिया, एवी नोडल लय, एवी ब्लॉक सहित चालन की गड़बड़ी, इंट्रावेंट्रिकुलर चालन का धीमा होना, बंडल शाखा ब्लॉक।
बी।तेला.सिंड्रोम एस आई-क्यू III-टी III, दाएं वेंट्रिकुलर अधिभार के संकेत, दाएं बंडल शाखा के क्षणिक पूर्ण या अपूर्ण नाकाबंदी, दिल की विद्युत धुरी के दाईं ओर विस्थापन। लीड वी 1, वी 2 में टी तरंग उलटा; एसटी खंड और टी लहर में गैर-विशिष्ट परिवर्तन साइनस टैचीकार्डिया, कभी-कभी आलिंद ताल गड़बड़ी।
वी Subarachnoid रक्तस्राव और केंद्रीय तंत्रिका तंत्र के अन्य घाव।कभी-कभी - पैथोलॉजिकल क्यू वेव। हाई वाइड पॉजिटिव या डीप नेगेटिव टी वेव, एसटी सेगमेंट का एलिवेशन या डिप्रेशन, यू वेव का उच्चारण, क्यूटी इंटरवल का लंबा होना। साइनस ब्रैडीकार्डिया, साइनस टैचीकार्डिया, एवी-नोडल रिदम, वेंट्रिकुलर प्रीमैच्योर बीट्स, वेंट्रिकुलर टैचीकार्डिया।
जी।हाइपोथायरायडिज्म PQ अंतराल लंबा होना। क्यूआरएस कॉम्प्लेक्स का कम आयाम। चपटी टी तरंग। साइनस ब्रैडीकार्डिया।
डी।चिरकालिक गुर्दा निष्क्रियता।एसटी खंड लंबा होना (हाइपोकैल्सीमिया के कारण), उच्च सममित टी तरंगें (हाइपरकेलेमिया के कारण)।
इ।अल्प तपावस्था। PQ अंतराल लंबा होना। क्यूआरएस कॉम्प्लेक्स (ओस्बोर्न टूथ - देखें) के अंतिम भाग में एक पायदान। क्यूटी अंतराल का लम्बा होना, टी तरंग का उलटा होना। साइनस ब्रैडीकार्डिया, अलिंद फिब्रिलेशन, एवी नोडल लय, वेंट्रिकुलर टैचीकार्डिया।
भूतपूर्व ।मुख्य प्रकार के पेसमेकर को तीन-अक्षर कोड द्वारा वर्णित किया गया है: पहला अक्षर इंगित करता है कि हृदय का कौन सा कक्ष उत्तेजित है (ए - एट्रायम - एट्रियम, वी - वीएंट्रिकल - वेंट्रिकल, डी - डी ual - एट्रियम और वेंट्रिकल दोनों), दूसरा अक्षर - जिस कैमरे की गतिविधि को माना जाता है (ए, वी या डी), तीसरा अक्षर कथित गतिविधि की प्रतिक्रिया के प्रकार को दर्शाता है (I - मैंनिषेध - अवरुद्ध, टी - टीहेराफेरी - प्रक्षेपण, डी - डी ual - दोनों)। तो, वीवीआई मोड में, उत्तेजक और प्राप्त करने वाले इलेक्ट्रोड दोनों वेंट्रिकल में स्थित होते हैं, और जब सहज वेंट्रिकुलर गतिविधि होती है, तो इसकी उत्तेजना अवरुद्ध हो जाती है। डीडीडी मोड में, एट्रियम और वेंट्रिकल दोनों में दो इलेक्ट्रोड (उत्तेजक और संवेदन) होते हैं। प्रतिक्रिया प्रकार डी का अर्थ है कि जब सहज आलिंद गतिविधि होती है, तो इसकी उत्तेजना अवरुद्ध हो जाएगी, और एक प्रोग्राम किए गए समय अंतराल (एवी-अंतराल) के बाद वेंट्रिकल को एक उत्तेजना जारी की जाएगी; जब सहज वेंट्रिकुलर गतिविधि होती है, इसके विपरीत, वेंट्रिकुलर पेसिंग अवरुद्ध हो जाएगी, और प्रोग्राम किए गए वीए अंतराल के बाद एट्रियल पेसिंग शुरू हो जाएगी। विशिष्ट एकल कक्ष पेसमेकर मोड वीवीआई और एएआई हैं। विशिष्ट दोहरे कक्ष ईसीएस मोड डीवीआई और डीडीडी हैं। चौथा अक्षर है R ( आरएट-एडेप्टिव) का अर्थ है कि पेसमेकर मोटर गतिविधि या व्यायाम-निर्भर शारीरिक मापदंडों (जैसे, क्यूटी अंतराल, तापमान) में परिवर्तन के जवाब में पेसिंग दर को बढ़ाने में सक्षम है।
ए।ईसीजी व्याख्या के सामान्य सिद्धांत
लय की प्रकृति का आकलन करें (उत्तेजक या लगाए गए आवधिक सक्रियण के साथ स्वयं की लय)।
निर्धारित करें कि कौन से कक्ष (ओं) को उत्तेजित किया जाता है।
निर्धारित करें कि कौन सा कैमरा (ओं) गतिविधि उत्तेजक द्वारा माना जाता है।
अलिंद (ए) और वेंट्रिकुलर (वी) पेसिंग कलाकृतियों से क्रमादेशित पेसमेकर अंतराल (वीए, वीवी, एवी अंतराल) निर्धारित करें।
पेसमेकर मोड निर्धारित करें। यह याद रखना चाहिए कि एकल-कक्ष पेसमेकर के ईसीजी संकेत दो कक्षों में इलेक्ट्रोड होने की संभावना को बाहर नहीं करते हैं: उदाहरण के लिए, उत्तेजित वेंट्रिकुलर संकुचन एकल-कक्ष पेसमेकर और दो-कक्ष पेसमेकर दोनों के साथ देखे जा सकते हैं, जिसमें वेंट्रिकुलर पी तरंग (डीडीडी मोड) के बाद एक निश्चित अंतराल पर उत्तेजना होती है ...
घुसपैठ और पता लगाने के उल्लंघन को खत्म करें:
ए। बाधा विकार: उत्तेजना कलाकृतियां हैं, जो संबंधित कक्ष के विध्रुवण परिसरों द्वारा पीछा नहीं की जाती हैं;
बी। असामान्यताओं का पता लगाना: यदि आलिंद या निलय विध्रुवण का सामान्य रूप से पता लगाया जाता है, तो पेसिंग कलाकृतियां अवरुद्ध होनी चाहिए।
बी।अलग ईसीएस मोड
एएआई।यदि आंतरिक दर क्रमादेशित पेसमेकर दर से कम हो जाती है, तो निरंतर अंतराल AA अलिंद पेसिंग शुरू की जाती है। सहज आलिंद विध्रुवण (और इसकी सामान्य पहचान) के साथ, पेसमेकर टाइम काउंटर रीसेट हो जाता है। यदि, निर्दिष्ट एए अंतराल के बाद, सहज आलिंद विध्रुवण दोहराया नहीं जाता है, तो आलिंद पेसिंग शुरू की जाती है।

वीवीआई।सहज वेंट्रिकुलर विध्रुवण (और इसकी सामान्य पहचान) के साथ, पेसमेकर टाइम काउंटर रीसेट हो जाता है। यदि, एक पूर्व निर्धारित वीवी अंतराल के बाद, सहज वेंट्रिकुलर विध्रुवण दोहराया नहीं जाता है, तो वेंट्रिकुलर पेसिंग शुरू की जाती है; अन्यथा, टाइम काउंटर फिर से रीसेट हो जाता है और पूरा चक्र फिर से शुरू हो जाता है। अनुकूली वीवीआईआर-पेसमेकर में, शारीरिक गतिविधि के स्तर में वृद्धि (हृदय गति की निर्धारित ऊपरी सीमा तक) के साथ ताल आवृत्ति बढ़ जाती है।
डीडीडी।यदि आंतरिक दर क्रमादेशित पेसमेकर दर से कम हो जाती है, तो एट्रियल (ए) और वेंट्रिकुलर (वी) पेसिंग दालों ए और वी (एवी अंतराल) और वी दालों और बाद में ए दालों (वीए अंतराल) के बीच निर्दिष्ट अंतराल पर शुरू की जाती है। स्वतःस्फूर्त या मजबूर वेंट्रिकुलर विध्रुवण (और उसकी सामान्य पहचान) के साथ, पेसमेकर टाइम काउंटर रीसेट हो जाता है और वीए उलटी गिनती शुरू हो जाती है। यदि इस अंतराल में अटरिया का स्वतःस्फूर्त विध्रुवण होता है, तो आलिंद गति अवरुद्ध हो जाती है; अन्यथा, एक अलिंद आवेग जारी किया जाता है। सहज या मजबूर अलिंद विध्रुवण (और इसकी सामान्य पहचान) के साथ, पेसमेकर टाइम काउंटर रीसेट हो जाता है और एवी अंतराल की गिनती शुरू हो जाती है। यदि इस अंतराल में निलय का स्वतःस्फूर्त विध्रुवण होता है, तो निलय की गति अवरुद्ध हो जाती है; अन्यथा, एक निलय आवेग जारी किया जाता है।

वीपेसमेकर की शिथिलता और अतालता
घुसपैठ का उल्लंघन।उत्तेजना के विरूपण साक्ष्य के बाद एक विध्रुवण परिसर नहीं होता है, हालांकि मायोकार्डियम दुर्दम्य अवस्था में नहीं है। कारण: उत्तेजक इलेक्ट्रोड का विस्थापन, हृदय का वेध, उत्तेजना थ्रेशोल्ड में वृद्धि (मायोकार्डिअल रोधगलन के साथ, फ्लीकेनाइड, हाइपरकेलेमिया लेना), इलेक्ट्रोड को नुकसान या इसके अलगाव का उल्लंघन, बिगड़ा हुआ पल्स पीढ़ी (डिफिब्रिलेशन के बाद या कमी के कारण) शक्ति स्रोत), साथ ही गलत तरीके से पेसमेकर पैरामीटर सेट करें।

पता लगाने का उल्लंघन।पेसमेकर का टाइम काउंटर रीसेट नहीं होता है जब संबंधित कक्ष का एक आंतरिक या लगाया हुआ विध्रुवण होता है, जो एक अनियमित लय की ओर जाता है (लगाया गया लय आंतरिक एक पर आरोपित होता है)। कारण: कथित संकेत का कम आयाम (विशेषकर वेंट्रिकुलर एक्सट्रैसिस्टोल के साथ), पेसमेकर की गलत तरीके से सेट संवेदनशीलता, साथ ही ऊपर सूचीबद्ध कारण (देखें)। यह अक्सर पेसमेकर की संवेदनशीलता को पुन: प्रोग्राम करने के लिए पर्याप्त होता है।

पेसमेकर की अतिसंवेदनशीलता।अपेक्षित समय पर (उचित अंतराल के बाद), कोई उत्तेजना नहीं होती है। टी तरंगों (पी तरंगों, मायोपोटेंशियल्स) को आर तरंगों के रूप में गलत समझा जाता है और पेसमेकर टाइम काउंटर रीसेट हो जाता है। यदि T तरंग का गलती से पता चल जाता है, तो VA अंतराल उससे प्रारंभ हो जाता है। इस मामले में, पता लगाने की संवेदनशीलता या दुर्दम्य अवधि को पुन: क्रमादेशित किया जाना चाहिए। आप टी तरंग से वीए अंतराल की गिनती भी सेट कर सकते हैं।

मायोपोटेंशियल द्वारा अवरुद्ध करना।हाथ की गतिविधियों से उत्पन्न होने वाली मायोपोटेंशियल को मायोकार्डियम और ब्लॉक उत्तेजना से संभावित के रूप में गलत तरीके से समझा जा सकता है। इस मामले में, लगाए गए परिसरों के बीच का अंतराल अलग हो जाता है, और ताल गलत हो जाता है। अक्सर, ऐसे उल्लंघन एकध्रुवीय पेसमेकर का उपयोग करते समय होते हैं।
सर्कुलर टैचीकार्डिया।एक पेसमेकर के लिए अधिकतम आवृत्ति के साथ लयबद्ध लय। यह तब देखा जाता है जब वेंट्रिकुलर पेसिंग के बाद प्रतिगामी अलिंद उत्तेजना को एट्रियल इलेक्ट्रोड द्वारा महसूस किया जाता है और वेंट्रिकुलर पेसिंग को ट्रिगर करता है। यह आलिंद उत्तेजना का पता लगाने वाले दो-कक्ष पेसमेकर के लिए विशिष्ट है। ऐसे मामलों में, यह पता लगाने की दुर्दम्य अवधि को बढ़ाने के लिए पर्याप्त हो सकता है।
तचीकार्डिया अलिंद क्षिप्रहृदयता द्वारा प्रेरित।एक पेसमेकर के लिए अधिकतम आवृत्ति के साथ लयबद्ध लय। यह तब देखा जाता है जब दोहरे कक्ष वाले पेसमेकर वाले रोगियों में एट्रियल टैचीकार्डिया (उदाहरण के लिए, अलिंद फिब्रिलेशन) होता है। बार-बार आलिंद विध्रुवण पेसमेकर द्वारा महसूस किया जाता है और वेंट्रिकुलर पेसिंग को ट्रिगर करता है। ऐसे मामलों में, वे वीवीआई मोड पर स्विच करते हैं और अतालता को समाप्त करते हैं।
एक ईसीजी मशीन का आविष्कार एक अंग्रेज वैज्ञानिक ने एक सदी पहले किया था। उन्होंने हृदय की मांसपेशी की विद्युत गतिविधि को रिकॉर्ड किया और इस डेटा को एक विशेष पेपर टेप पर रिकॉर्ड किया। स्वाभाविक रूप से, अपने अस्तित्व की पूरी अवधि में, इसका बार-बार आधुनिकीकरण किया गया है, लेकिन संचालन का मूल सिद्धांत, जो विद्युत आवेगों की रिकॉर्डिंग पर आधारित है, अपरिवर्तित रहा है।
अब वह किसी भी अस्पताल में है, एम्बुलेंस टीम और जिला चिकित्सक इससे लैस हैं। लाइटवेट और मोबाइल, इलेक्ट्रोकार्डियोग्राफ अपनी तेज ईसीजी क्षमता के साथ जीवन बचाता है। फुफ्फुसीय अन्त: शल्यता, रोधगलन, मंदनाड़ी, और ऐसी बीमारियों के रोगियों के लिए गति और सटीकता महत्वपूर्ण हैं जिन्हें आपातकालीन चिकित्सा ध्यान देने की आवश्यकता होती है।
एक अनुभवी डॉक्टर के लिए ईसीजी संकेतकों को समझना कोई समस्या नहीं है। इस निगरानी के आधार पर कई हृदय संबंधी निदान किए जाते हैं, और उनमें से अधिकांश स्पष्ट रूप से हृदय संबंधी विकृति का संकेत देते हैं।
ईसीजी सिद्धांतों के बारे में आपको क्या जानने की जरूरत है
एक बाहरी व्यक्ति, जो कार्डियोलॉजी का कोई भी रोगी है, इलेक्ट्रोकार्डियोग्राफ़ के रिकॉर्डर द्वारा प्रदर्शित अतुलनीय दांतों और चोटियों को समझने में सक्षम नहीं है। विशेष शिक्षा के बिना लोगों के लिए यह समझना मुश्किल है कि डॉक्टर वहां क्या देखता है, लेकिन दिल के सामान्य सिद्धांत सभी के लिए बिल्कुल स्पष्ट हैं।
मनुष्य स्तनधारियों से संबंधित है और उसके हृदय में 4 कक्ष होते हैं। ये दो पतली दीवारों वाले अटरिया हैं जो सहायक कार्य करते हैं, और दो निलय, जो मुख्य भार का सामना कर सकते हैं। दाएं और बाएं दिल के बीच कुछ अंतर हैं। शरीर के लिए फुफ्फुसीय परिसंचरण से रक्त के साथ दाएं वेंट्रिकल को बाएं से बड़े सर्कल में रक्त को धक्का देना आसान होता है। इसलिए, वामपंथ अधिक विकसित है, लेकिन इसे प्रभावित करने वाली और भी बीमारियाँ हैं। लेकिन इस मूलभूत अंतर के बावजूद, मानव स्वास्थ्य काफी हद तक अंग के सभी हिस्सों के काम के समन्वय और एकरूपता पर निर्भर करता है।
इसके अलावा, हृदय के हिस्से उनकी संरचना और विद्युत गतिविधि की तीव्रता में भिन्न होते हैं। मायोकार्डियम, यानी सिकुड़ा हुआ परिसर, और तंत्रिकाएं, वाल्व, वसा ऊतक, रक्त वाहिकाएं, वास्तव में - अपरिवर्तनीय तत्व, विद्युत आवेगों की प्रतिक्रिया की डिग्री और गति में भिन्न होते हैं।
हृदय रोग विशेषज्ञ हृदय संबंधी असामान्यताओं को पहचानते हैं, हृदय के सिद्धांतों के गहन ज्ञान और इलेक्ट्रोकार्डियोग्राम को समझने की क्षमता के लिए धन्यवाद। अंतराल, तरंगों और लीड को एक ही संदर्भ में देखा जाना चाहिए जो सामान्य हृदय रोग को परिभाषित करता है।
हृदय के इतने विशिष्ट कार्य नहीं हैं, इसमें हैं:
- ऑटोमैटिज्म, यानी अनायास आवेग उत्पन्न करता है, जो इसके उत्तेजना को जन्म देता है।
- उत्तेजना, जो एक रोमांचक आवेग के प्रभाव में हृदय की सक्रियता की संभावना के लिए जिम्मेदार है।
- चालकता। हृदय अपनी उत्पत्ति के स्थान से प्रक्रिया में शामिल संकुचन संरचना तक आवेग का संचालन प्रदान कर सकता है।
- सिकुड़न। यह हृदय की मांसपेशियों की वर्तमान आवेग के नियंत्रण में सिकुड़ने और आराम करने की क्षमता है।
- तानवाला। जब डायस्टोल में हृदय अपना आकार नहीं खोता है और शारीरिक चक्र के अनुसार निरंतर गतिविधि प्रदान करने में सक्षम होता है।
हृदय की शांत अवस्था, जिसे स्थैतिक ध्रुवीकरण कहा जाता है, विद्युत रूप से तटस्थ होती है, और एक विद्युत प्रक्रिया को लागू करने वाले रोमांचक आवेगों के निर्माण और चालन के चरण में, विशिष्ट जैव-धाराएँ बनती हैं।
ईसीजी को कैसे डिक्रिप्ट किया जाता है: डॉक्टर किस पर ध्यान केंद्रित करता है
आजकल, ईसीजी प्रक्रिया को अंजाम देना मुश्किल नहीं है, कोई भी अस्पताल इन उपकरणों से लैस है। लेकिन जोड़तोड़ के परिसर में क्या शामिल है और शर्तों के आदर्श के रूप में क्या माना जाता है? इलेक्ट्रोकार्डियोग्राम करने की तकनीक केवल उन चिकित्सा कर्मचारियों से परिचित है जो एक अतिरिक्त प्रशिक्षण चक्र से गुजरते हैं। दूसरी ओर, रोगी को ईसीजी की तैयारी के नियमों के बारे में पता होना चाहिए। निगरानी से पहले आपको चाहिए:
- स्थानांतरण न करें।
- धूम्रपान, कॉफी और शराब पीना छोड़ दें।
- दवाएं लेने से बचें।
- प्रक्रिया से पहले ज़ोरदार शारीरिक गतिविधि से बचें।
यह सब टैचीकार्डिया या अधिक गंभीर विकारों के रूप में इलेक्ट्रोकार्डियोग्राम के परिणामों को प्रभावित करेगा। रोगी, जो शांत अवस्था में होता है, कमर के कपड़े उतारता है, अपने जूते उतारता है और सोफे पर लेट जाता है। नर्स एक विशेष समाधान के साथ लीड के स्थानों का इलाज करती है, इलेक्ट्रोड को ठीक करती है और रीडिंग लेती है। फिर उसका डेटा डिक्रिप्शन के लिए कार्डियोलॉजिस्ट को ट्रांसफर कर दिया जाता है।
ईसीजी पर प्रत्येक तरंग को बड़े लैटिन अक्षर, पी, क्यू, आर, एस, टी, यू के रूप में नामित किया गया है।
- पी - अटरिया का विध्रुवण। क्यूआरएस तरंगों के एक परिसर के साथ, वे निलय के विध्रुवण की बात करते हैं।
- टी - वेंट्रिकुलर रिपोलराइजेशन। एक स्मीयर यू तरंग चालन प्रणाली के बाहर के हिस्सों के पुन: ध्रुवीकरण को इंगित करता है।
- यदि दांत ऊपर की ओर निर्देशित होते हैं, तो वे सकारात्मक होते हैं, जो नीचे की ओर निर्देशित होते हैं वे नकारात्मक होते हैं। क्यू और एस तरंगें हमेशा नकारात्मक होंगी, और आर तरंगें हमेशा सकारात्मक होंगी।
डेटा एकत्र करने के लिए, 12 लीड का उपयोग किया जाता है:
- मानक: मैं, द्वितीय, तृतीय।
- मजबूत एकध्रुवीय अंग लीड - तीन।
- प्रबलित एकध्रुवीय छाती - छह।
स्पष्ट अतालता या हृदय की असामान्य स्थिति के साथ, अतिरिक्त छाती लीड, द्विध्रुवी और एकध्रुवीय (डी, ए, आई) का उपयोग करना आवश्यक हो जाता है।
परिणामों का निर्धारण करते हुए, डॉक्टर प्रत्येक ईसीजी संकेतक के बीच अंतराल की अवधि को मापता है। इस प्रकार, लय की आवृत्ति का आकलन दिया जाता है, जब विभिन्न कार्यों में तरंग का आकार और आकार ताल की प्रकृति, हृदय में होने वाली विद्युत घटना और मायोकार्डियम के प्रत्येक भाग की विद्युतीयता को निर्धारित करता है। वास्तव में, ईसीजी एक ही अवधि में हृदय के जटिल कार्य को प्रदर्शित करता है।
विस्तृत ईसीजी व्याख्या: आदर्श, विकृति विज्ञान और रोग
यदि एक सख्त डिकोडिंग आवश्यक है, तो वेक्टर सिद्धांत के अनुसार, दांतों के क्षेत्र का विश्लेषण और गणना अतिरिक्त लीड का उपयोग करके की जाती है। लेकिन रोजमर्रा के अभ्यास में, वे अक्सर ऐसे संकेतक का सहारा लेते हैं जैसे कि विद्युत अक्ष की दिशा। यह कुल क्यूआरएस वेक्टर है। स्वाभाविक रूप से, प्रत्येक व्यक्ति में छाती की संरचना की व्यक्तिगत शारीरिक विशेषताएं होती हैं, और हृदय को स्थान के सामान्य बिंदु से विस्थापित किया जा सकता है। इसके अलावा, निलय के वजन का अनुपात, उनके भीतर चालन की तीव्रता और गति भी भिन्न हो सकती है। इसलिए, डिकोडिंग के लिए इस वेक्टर के साथ लंबवत और क्षैतिज दोनों दिशाओं के विवरण की आवश्यकता होती है।
डिकोडिंग केवल एक निश्चित क्रम में किया जा सकता है, जो मानदंड के संकेतकों को पहचाने गए उल्लंघनों से अलग करने में मदद करता है:
- हृदय गति का अनुमान लगाया जाता है, हृदय गति को मापा जाता है। एक सामान्य ईसीजी में 60-80 बीट्स/मिनट की हृदय गति के साथ साइनस लय होती है।
- सिस्टोल (संकुचन चरणों) की अवधि को इंगित करने वाले अंतराल की गणना की जाती है। यह एक विशेष Bazett सूत्र का उपयोग करके किया जाता है। क्यूटी सामान्य है - 390/450ms, यदि इसे लंबा किया जाता है, तो इस्केमिक हृदय रोग, मायोकार्डिटिस, गठिया, एथेरोस्क्लेरोसिस का निदान किया जा सकता है। एक छोटे अंतराल के साथ, हाइपरलकसीमिया का संदेह होता है। अंतराल दालों की चालकता को दर्शाता है, इसकी गणना विशेष स्वचालित कार्यक्रमों का उपयोग करके की जाती है, जो केवल परिणामों के नैदानिक मूल्य को बढ़ाता है।
- ईओएस की स्थिति की गणना आइसोलिन से की जाती है और यह दांतों की ऊंचाई से निर्देशित होती है। सामान्य परिस्थितियों में, R तरंग हमेशा S तरंग से अधिक होगी। लेकिन यदि, इसके विपरीत, अक्ष के दाईं ओर एक साथ विचलन के साथ, सही वेंट्रिकल में कार्यात्मक विफलताओं को माना जाता है। बाईं ओर अक्ष के विचलन के साथ, क्रमशः, बाईं ओर, बशर्ते कि S II और III असाइनमेंट में R से अधिक हो। यह बाएं निलय अतिवृद्धि को इंगित करता है।
- वेंट्रिकल्स की मांसपेशियों में आवेगों का संचालन करते समय गठित क्यूआरएस कॉम्प्लेक्स की जांच करें। जटिल निलय के कार्यात्मक भार को निर्धारित करता है। एक सामान्य अवस्था में, कोई पैथोलॉजिकल क्यू तरंग नहीं होती है, और पूरे परिसर की चौड़ाई 120ms से अधिक नहीं होती है। जब इस अंतराल को विस्थापित किया जाता है, तो बंडल शाखा के पूर्ण या आंशिक नाकाबंदी का निदान किया जाता है, या वे चालन गड़बड़ी की बात करते हैं। अधूरा दायां पैर नाकाबंदी दाएं वेंट्रिकल में हाइपरट्रॉफिक परिवर्तनों के इलेक्ट्रोकार्डियोग्राफिक संकेतक के रूप में कार्य करता है, और अपूर्ण बाएं पैर नाकाबंदी बाएं वेंट्रिकुलर हाइपरट्रॉफी का प्रमाण है।
- एसटी खंडों का वर्णन किया गया है, जो हृदय की मांसपेशियों की प्रारंभिक अवस्था की बहाली की अवधि को इसके पूर्ण विध्रुवण के क्षण से दर्शाते हैं। वे आइसोलिन के साथ सामान्य हैं। और टी तरंग भी, जो वेंट्रिकुलर रिपोलराइजेशन की प्रक्रिया को दर्शाती है। प्रक्रिया को विषमता के साथ ऊपर की ओर निर्देशित किया जाता है, और इसका आयाम सामान्य रूप से टी तरंग से नीचे होना चाहिए। अवधि में, यह क्यूआरएस कॉम्प्लेक्स से अधिक लंबा है।
एक पूर्ण डिक्रिप्शन केवल एक डॉक्टर द्वारा किया जा सकता है, लेकिन यदि आवश्यक हो, तो एम्बुलेंस पैरामेडिक भी ऐसा कर सकता है।
असामान्यताएं: शारीरिक पहलू

यह एक स्वस्थ व्यक्ति की सामान्य ईसीजी की छवि है।उसका हृदय नियमित लय के साथ और सही ढंग से सुचारू रूप से काम करता है। लेकिन ये संकेतक विभिन्न शारीरिक स्थितियों में बदल सकते हैं और भिन्न हो सकते हैं। इन्हीं स्थितियों में से एक है गर्भावस्था। एक बच्चे को ले जाने वाली महिलाओं में, हृदय छाती में अपनी सामान्य शारीरिक स्थिति के सापेक्ष थोड़ा विस्थापित होता है, इसलिए विद्युत अक्ष भी विस्थापित होता है। यह सब अवधि पर निर्भर करता है, क्योंकि हर महीने हृदय पर भार बढ़ता है। गर्भावस्था के दौरान, इन सभी परिवर्तनों को ईसीजी पर प्रदर्शित किया जाएगा, लेकिन इसे एक सशर्त मानदंड माना जाएगा।
बच्चों का कार्डियोग्राम भी अलग होता है, जिसके संकेतक बच्चे के बढ़ने के साथ-साथ उम्र के अनुसार बदलते जाते हैं। और 12 साल के बाद ही बच्चों का ईसीजी बड़ों जैसा दिखने लगता है।
कभी-कभी ऐसी स्थितियां उत्पन्न होती हैं जब एक रोगी के लिए दो ईसीजी, केवल कुछ घंटों के अंतर के साथ भी लिए जाते हैं, आश्चर्यजनक रूप से भिन्न होते हैं। ये क्यों हो रहा है? सटीक परिणाम प्राप्त करने के लिए, विचार करने के लिए कई प्रभावशाली कारक हैं:
- विकृत ईसीजी रिकॉर्डिंग डिवाइस की खराबी या अन्य तकनीकी समस्याओं का परिणाम हो सकती है। उदाहरण के लिए, यदि परिणाम स्वास्थ्य देखभाल पेशेवर द्वारा गलत तरीके से चिपकाए गए थे। यह ध्यान दिया जाना चाहिए कि कुछ रोमन पदनाम उल्टा और सामान्य स्थिति में समान दिखते हैं। ऐसी स्थितियां होती हैं जब ग्राफ गलत तरीके से काटा जाता है, जिससे अंतिम या पहला दांत खराब हो जाता है।
- यह भी महत्वपूर्ण है कि रोगी ने कितनी अच्छी तैयारी की। जो कुछ भी हृदय गति को उत्तेजित करता है वह निश्चित रूप से ईसीजी परिणामों को प्रभावित करेगा। प्रक्रिया से पहले स्नान करने की सलाह दी जाती है, लेकिन आप शरीर के लिए सौंदर्य प्रसाधनों का उपयोग नहीं कर सकते। और कार्डियोग्राम लेने की प्रक्रिया में, रोगी को आराम की स्थिति में होना चाहिए।
- इलेक्ट्रोड के विकल्प और गलत व्यवस्था से इंकार नहीं किया जा सकता है।
दिल की जांच के लिए इलेक्ट्रोकार्डियोग्राफ पर भरोसा करना सबसे अच्छा है, वे अधिकतम सटीकता के साथ विश्लेषण करते हैं। ईसीजी पर पाए गए निदान की पुष्टि करने के लिए, डॉक्टर हमेशा कई अतिरिक्त अध्ययन निर्धारित करता है।

