تفضل العديد من النساء الحماية باستخدام موانع الحمل الفموية ، ويرجع ذلك إلى عدة عوامل: منع الحمل غير المتوقع ، وتحسين مظهر الجلد والشعر والأظافر ، وتطبيع المستويات الهرمونية. من بين أوجه القصور اكتشاف الفترات بين الفترات ، ونقص الحماية من الأمراض المنقولة جنسياً ، وصعوبة الاختيار وفقًا للخصائص الفردية. يعتبر العامل الأخير حاسمًا في العلاج الناجح للوقاية والعلاج بالهرمونات البديلة.
التصنيف والأنواع
أيهما أفضل لاختيار وسائل منع الحمل الموثوقة؟ تنتج صناعة الأدوية عددًا كافيًا من الجيل الجديد من موانع الحمل الفموية. خلافا للاعتقاد السائد حول مخاطر الهرمونات على جسد الأنثى ، الأدوية الحديثة لا تزيد الوزن (حتى في بعض الحالات تقلل من وزن الجسم) ، لا تزيد من نمو الشعر في الأماكن غير المرغوب فيها ، لا تؤثر على الرغبة الجنسية وصحة المرأة. غالبًا ما تصبح سهولة الاستخدام وفوائد جمال الجسم والوجه شرطًا محددًا لهذا النوع المعين من وسائل منع الحمل. قبل اختيار حبوب منع الحمل ، تحتاج إلى معرفة الأنواع الحالية من الأجهزة اللوحية.
أقراص أحادية الطور (وإلا ، أحادية الطور)
السمة المميزة لهذه الأقراص هي نفس نسبة هرمونات الاستروجين والبروجستين. الأدوية الرئيسية للمجموعة هي الأجهزة اللوحية التالية:
يختار الطبيب حبوب منع الحمل أحادية الطور لتصحيح الخلفية الهرمونية بعد الإجهاض ، في حالة عدم انتظام الدورة الشهرية.
موانع الحمل ثنائية الطور
يحتوي قرص واحد من الأدوية ثنائية الطور على تركيز ثابت معين من الإستروجين وجرعة متغيرة من البروجستيرون ، والتي تتغير في الفترتين الأولى والثانية من الدورة الشهرية. هناك الأنواع التالية من الأجهزة اللوحية:

توصف هذه المجموعة من الأدوية للنساء ذوات الحساسية الخاصة للجيستاغنز ، وكذلك مع تاريخ من فرط الأندروجين. يتم العلاج وفقًا لمؤشرات الدواء.
منع الحمل على ثلاث مراحل
تحتوي المستحضرات ثلاثية الطور على جرعة من الهرمونات تتغير ثلاث مرات خلال الدورة الشهرية. الأدوية الرئيسية في هذه المجموعة هي:

يتم وصف الأجهزة اللوحية ذات التأثير ثلاثي المراحل للنساء فوق سن 35 عامًا والفتيات دون سن 18 عامًا. بالنظر إلى أن الموانع الرئيسية لاستخدام الأجهزة اللوحية هي التدخين ، فيمكن عندئذٍ تناول الهرمونات ثلاثية الطور من قبل النساء المدخنات. الميزة هي الكفاءة العالية في السمنة في أي مرحلة من مراحل التطور. العيب الرئيسي هو مخطط التطبيق المعقد وتواتر النزيف بين الفترات.
حبوب صغيرة
العنصر النشط في أقراص الحبوب الصغيرة هو البروجستيرون فقط. تؤثر المادة على المناطق المحلية للجهاز التناسلي الأنثوي ، وتطبيع مخاط عنق الرحم وتكوينه البيوكيميائي. ينخفض حجم المخاط في ظل الظروف الطبيعية في منتصف الدورة ، ولكن على خلفية استخدام الدواء ، تظل اللزوجة مرتفعة بشكل ثابت وتمنع حركة الحيوانات المنوية. عادة ما يقع الاختيار على هذه الحبوب الفعالة:
لاكتينيت ، شاروزيتا (على أساس عقار ديسوجيستريل) ؛
Microlut ، Exluton ، Orgametril (على أساس لينسترينول).
تحدث التغييرات على خلفية تناول حبة صغيرة على مستوى العمليات الكيميائية الحيوية ، وكذلك في طبقة بطانة الرحم. من الصعب زرع البويضة المخصبة. في كثير من النساء ، يتم حظر الإباضة تمامًا.حتى هذه الحبوب بدون طبيب يصعب التقاطها.
يتمثل المبدأ الأساسي لعمل موانع الحمل الفموية المشتركة في منع الإباضة تمامًا وزرع البويضة في جدار الرحم. توفر موانع الحمل الفموية نوعًا من الانحدار الغدي في الهياكل المخاطية للرحم. تتكاثف المكونات المخاطية في قناة عنق الرحم ، مما يمنع تغلغل الحيوانات المنوية. هذه التغييرات ناتجة عن تأثير منع الحمل من استخدام الأجهزة اللوحية.
التصنيف حسب حجم المكونات الهرمونية
ترجع الاختلافات في حبوب منع الحمل أيضًا إلى التركيز الكلي للهرمونات في قرص واحد. المعلومات معروضة في الجدول التالي:
|
فيما يتعلق بالمجموعة |
ميزات الموعد |
أسماء الصيدليات |
|---|---|---|
|
الأدوية ذات الجرعات الدقيقة |
Zoeli (أحادي الطور) ؛ قليرة (ثلاث مراحل) ؛ ليندينيت. ميرسيلون. مينيستون. |
|
|
عوامل الجرعة المنخفضة |
للأقراص تأثير مضاد للأندروجين واضح ، يتم وصفها مع غلبة الأندروجين في الهرمونات الأنثوية (زيادة نمو الشعر ، خشونة الصوت ، حب الشباب ، البشرة الدهنية). يوصف الدواء للشابات الأصحاء اللاتي وضعن مريضات لمنع الحمل ، لتقليل النزيف بين الفترات عند وصف الأدوية ذات الجرعات المنخفضة. |
ميكروجينون. مارفيلون. ريجيفيدون. مينيستون. |
|
الأدوية ذات الجرعات العالية |
موانع الحمل الحديثة التي تحتوي على نسبة عالية من الهرمونات موصوفة لأمراض الرحم (على سبيل المثال ، الانتباذ البطاني الرحمي) أو للاضطرابات الهرمونية. لا يمكن استخدام هذه المجموعة إلا بوصفة طبية. |
غير أوفلون. تراي ريجول تريكويلار. تريسيستون. |
ميزات اختيار حبوب منع الحمل
من الصعب جدًا اختيار حبوب منع الحمل بمفردك ، لذلك ينصح الأطباء بعدم التدرب على صحتك. في بعض الحالات حتى بعد إجراء الفحوصات واستشارات المتخصصين يعد اختيار الدواء المناسب في المرة الأولى أمرًا مستحيلًا بشكل مثالي. تتعذب النساء من خلال التبقيع المستمر بين الحيض ، ولا توجد فعالية للتأثيرات العلاجية وزيادة في أعراض أمراض النساء. عند وصف الدواء ، يؤخذ في الاعتبار عدد من معايير التشخيص:
التاريخ السريري العام
عدد الولادات والإجهاض ؛
الظروف المعيشية (التغذية ، وجود عادات سيئة ، اتصالات جنسية ، طبيعة الحيض) ؛
مؤشرات التحليل (أخذ عينات من قناة عنق الرحم والبول واختبارات الدم) ؛
الموجات فوق الصوتية لأعضاء الصفاق والحوض الصغير.
فحص الثدي
تقييم نوع المرأة على الخلفية الهرمونية.
لا يمكن الحصول على كل هذه البيانات في المنزل. لا يؤدي الإعطاء الذاتي إلى انخفاض في وظيفة منع الحمل فحسب ، بل يؤدي أيضًا إلى عدد من الآثار الجانبية.
قبل التعيين بحاجة إلى استشارة طبيب الغدد الصماء وطبيب العيون. يعتمد اختيار موانع الحمل الفموية أيضًا على معايير أخرى لتقييم المعلمات الفسيولوجية العامة:
نوع الغدد الثديية.
طبيعة مسار الحيض.
وجود أمراض مزمنة للأعضاء والأنظمة ، بما في ذلك أمراض النساء ؛
الحالة العامة للجلد والشعر.
نوع نمو شعر منطقة العانة.
وفقًا لجميع البيانات السريرية ، يتم تجميع النمط الظاهري للمرأة ، وهو المعيار الرئيسي لاختيار الحبوب المناسبة لمنع الحمل وعلاج أمراض النساء ، بما في ذلك العقم.
النساء من هذا النوع ذات قامة متوسطة أو قصيرة ، والشعر والجلد جافان. يتم تعريف الأنوثة. يصاحب الحيض نزيف حاد للدم لفترات طويلة. مدة الدورة الشهرية أكثر من 4 أسابيع. توصف هؤلاء النساء بجرعات عالية وجرعة عادية من موانع الحمل. الأدوية الرئيسية هي Milvane و Femoden و Triregol و Rigevidon و Lindinet و Microgynon و Logest و Triziston. لا يتم تخصيص هذه الأموال لنفسه.
مستويات هرمون الاستروجين المتوازنة
يتميز نوع المرأة بمتوسط الطول وثديين متوسطين وبشرة طبيعية وشعر. عادة ما تكون علامات المتلازمة السابقة للحيض غائبة أو خفيفة. لا تزيد مدة الحيض عن 5 أيام ، والمدة الكلية للدورة الشهرية طبيعية. يمكن للمرأة اختيار الأدوية التالية:
ليندينيت 30 ؛
تريكويلار.
مارفيلون.
ميكروجينون.
تراي ميرسي.
يترافق المحتوى المتوازن من الهرمونات الأنثوية مع أنوثة معتدلة ونمو طبيعي للشعر في منطقة العانة وأجزاء أخرى من الجسم.
غلبة المركبات بروجستيرونية المفعول (خلاف ذلك ، الأندروجين)
النساء في الغالب طويل القامة بمظهر صبياني. تتطور الغدد الثديية بشكل ضعيف ، وهناك زيادة في الزيت في الشعر والجلد. يتم التعبير عن مظاهر الأندروجين في النمو المفرط لشعر الإبط والعانة. يصاحب الدورة الشهرية اكتئاب وألم في البطن. مدة الدورة الشهرية قصيرة ، أقل من 28 يومًا. لا يستمر الحيض نفسه أكثر من 3-4 أيام. الأقراص التالية موصوفة:
يارينا ، جيس ، ديميا ، جاز تحتوي على دروسبيرينون وإيثينيل استراديول ؛
Erica-35 و Chloe و Diana-35 مع ethinyl estradiol و cyproterones في التركيبة ؛
Siluet و Jeanine ، التي يغلب عليها dienogest و ethinyl estradiol ؛
Zoely مع استراديول و نوميجسترول.
يتميز كل نمط ظاهري بخصائصه وخصائصه الفردية من الناحية السريرية والحياة.
موانع الحمل حسب العمر
من المستحيل إجراء تقييم مستقل للتغيرات المرتبطة بالعمر في الجسم دون عواقب على الجسم وضمان وظيفة منع الحمل الطبيعية. لا يمكن تقييم فوائد ومضار بعض الحبوب إلا بعد التشخيص المناسب. اختيار موانع الحمل الفموية هو مهمة أطباء أمراض النساء المحترفين. الهدف الرئيسي هو منع الحمل غير المرغوب فيه والتأثيرات العلاجية الإضافية إذا لزم الأمر. تعتبر الخصائص العمرية للمرأة جانبًا مهمًا من الوصفات الطبية الناجحة والفعالة للأدوية. تتغير المعلمات البيوكيميائية لجسم الأنثى مع تقدم العمروتنقسم إلى عدة فترات رئيسية:
فتاة مراهقة (من 11 إلى 18 سنة) ؛
الإنجاب المبكر (من 19 إلى 33 سنة) ؛
تأخر الإنجاب (من 34 إلى 45 سنة) ؛
بعد سن اليأس (2-3 سنوات بعد توقف الحيض).
يجب أن يبدأ البدء في استخدام وسائل منع الحمل المناسبة في وقت مبكر من سن المراهقة إذا لزم الأمر. وفقا للإحصاءات ، فإن عمر المرأة أثناء المخاض آخذ في التناقص بشكل ملحوظ ، وتواتر الإجهاض آخذ في الازدياد. موانع الحمل المركبة هي السائدة في سن المراهقة بجرعات منخفضة من الهرمونات. يتم عرض الأدوية التالية للفتيات الصغيرات: Tri-regol و Triquilar و Triziston و Mercilon و Marvelon و Silest و Femoden. لا تحمي هذه الأدوية من الحمل غير المرغوب فيه فحسب ، بل تحسن مظهر الجلد المصاب بحب الشباب ، وتطبيع الدورة الشهرية ، وتمنع تطور الأمراض النسائية.
التعيين للنساء من 20 إلى 35 سنة
في هذا العمر ، تُستخدم عادةً جميع طرق الحماية من الحمل غير المرغوب فيه على نطاق واسع. يعتبر استخدام الأقراص المركبة عن طريق الفم فعالاً بشكل خاص مع الاتصال الجنسي المستمر. العيب الرئيسي للأدوية هو عدم وجود حماية كاملة ضد الأمراض المنقولة جنسيا. عادة ما توصف النساء في هذه الفئة العمرية بأدوية ذات جرعة دنيا من الهرمونات أو جرعات منخفضة من الأدوية التي تضمن استقرار الخلفية الهرمونية. هذه الأموال لا تضر بالصحة الإنجابية للمرأة ، وتطبيع الدورة الشهرية. الأدوية الرئيسية هي Yarina و Regulon و Janine.
النساء فوق سن 35
يجب إعطاء النساء فوق سن الثلاثين وسائل منع الحمل الكافية ضد الحمل غير المرغوب فيه بسبب ارتفاع مخاطر الفترة المحيطة بالولادة. عادة في هذا العمر لا يفكرون في الأطفال ، فالكثير من النساء يدخن ، ويبنون مهنة. غالبًا ما تكون هناك أمراض في الأعضاء التناسلية الأنثوية واضطرابات الغدد الصماء ودوالي الأوردة. يتم وصف الهرمونات هنا فقط بعد تشخيص شامل واستشارة طبية.
الوكلاء المفضلون هم Triziston و Silest و Marvelon و Tri-regol و Triquilar. موانع الحمل من مجموعة حبوب منع الحمل المصغرة ذات المحتوى الهرموني المنخفض مناسبة للنساء. بعد 35 عامًا ، من المهم وصف الأدوية ذات التأثير العلاجي الواضح ، مثل Femulen. الدواء مناسب للعديد من الأمراض الأنثوية والأضرار المزمنة للكبد والكلى مهما كان الأصل. يؤدي التدخين والأمراض المزمنة الجهازية إلى تعقيد كبير في اختيار وسائل منع الحمل الفموية للنساء في أي عمر.
التعيين بعد 45 سنة
بعد 40 عامًا ، تقل الوظيفة الإنجابية للمرأة بشكل كبير ، ويقل نشاط المبايض. تمر العديد من النساء بسن اليأس ، وبعضهن يستمر في الإباضة. تقل احتمالية الحمل بشكل كبير ، لكن الحماية لا تزال ضرورية. قد يحدث خطر الحمل ، لكن الحمل الكامل يمثل مشكلة بالفعل: الأمراض الموجودة ، شيخوخة أنسجة أعضاء الحوض ، والأمراض الجنينية المحتملة تؤثر. جانب آخر مهم هو تربية الطفل - فالكثير من النساء بعد سن 45 لديهن أحفادهن. عند حدوث الحمل ، يتم اللجوء إلى الإجهاض في 90٪ من الحالات ، الأمر الذي له تأثير سلبي بشكل خاص على صحة المرأة ، وصولاً إلى الإصابة بالانتباذ البطاني الرحمي وسرطان الرحم.
وجود أمراض مزمنة في الأعضاء والأنظمة ، والعجز الجنسي ، والعادات السيئة - كل هذا يمكن أن يكون موانع لتعيين موانع الحمل الفموية. بعد 45 عامًا ، يعتبر استخدام الحبوب الهرمونية والغرسات عن طريق الحقن والمشروبات الصغيرة من وسائل منع الحمل الواعدة. في هذا العمر ، يُمنع استخدام موانع الحمل الفموية في حالات السمنة ، والفشل الكبدي أو الكلوي الحاد ، وداء السكري. قد يكون Femulen ، مع احتمالية منخفضة من الآثار الجانبية ، مثاليًا.
القواعد الأساسية لأخذ حبوب منع الحمل
حبوب منع الحمل التقليدية تؤخذ في اليوم الأول من بداية المرحلة النشطة من الدورة الشهرية، عندها فقط تبدأ الأجهزة اللوحية عملها النشط. مع فترات غير منتظمة ، يمكنك البدء في تناول الدواء من اليوم الأول من الدورة مع الاستبعاد المطلق للحمل. بعد الولادة يجب تناول الأقراص بعد 3 أسابيع (في اليوم 21) بشرط عدم الإرضاع. إذا واصلت الرضاعة الطبيعية ، يجب تأجيل تناول موانع الحمل الفموية لمدة ستة أشهر. بعد الإجهاض بأي تعقيد ، يجب أن تبدئي بتناول موانع الحمل في يوم العملية.
نظام الجرعات
يوحي الوضع الكلاسيكي مدة الدورة 21 يومًا ، وبعد ذلك يأخذون استراحة لمدة 7 أيام. علاوة على ذلك ، يستمر الاستقبال المستمر لحزمة جديدة. ظهور إفرازات تلطيخ بين الحيض يحدث في الفترة الفاصلة بين أخذ.
يتضمن المخطط المعقد نظامًا خاصًا عندما يشربون حبوب منع الحمل لمدة 24 يومًا ، مع أخذ استراحة لمدة 4 أيام (مخطط 24 + 4).
يتكون النظام المطول من الاستخدام المستمر للأقراص مع الهرمونات النشطة. لذلك ، 63 يومًا من الأقراص أحادية الطور مع استراحة لمدة 7 أيام. مع هذا المخطط ، يتم تقليل التفريغ بين الحيض حتى 4 مرات.
تعتبر وسائل منع الحمل المناسبة موضع اهتمام الفتيات من لحظة الحيض الأول. لا يحمي الاختيار الصحيح للحبوب الهرمونية من الحمل غير المخطط له فحسب ، بل يحسن أيضًا مظهر المرأة بشكل كبير. في الوقت نفسه ، مع تطبيع الخلفية الهرمونية ، تتحسن حالة الشعر والأظافر وبشرة الوجه والجسم. لا تؤثر الأدوية الحديثة عمليًا على وزن المرأة ، وفي بعض الحالات ، يمكن أن يقلل العلاج الهرموني منه.
يعد فهم الخلفية الهرمونية بمفردك مهمة صعبة ، لذا فأنت بحاجة إلى الوثوق بالمتخصصين للحصول على وسائل منع حمل مريحة دون عواقب على الصحة والحياة.
ظهرت حبوب منع الحمل الأولى في سوق الأدوية الأمريكية عام 1960. حتى هذه اللحظة ، لم يتم حماية النساء فقط. تم استخدام سدادات قطنية مبللة بالخل ومراهم خاصة مصنوعة من العسل والقرفة أو الرصاص. بناء على نصيحة أبقراط ، تغسل النساء بولهن. نصحهم أطباء آخرون مشهورون في العصور القديمة ، على سبيل المثال ، ديوسكوريدس ، بشرب ديكوتيون من الفرس ، أو العرعر أو الحلتيت.
اعتبر كل من الأطباء المشهورين أن طريقته مثالية وموثوقة ، لكن في الممارسة العملية ، لم تنجح كل هذه الأساليب دائمًا. فقط مع ظهور حبوب منع الحمل ، تلقت المرأة طريقة موثوقة حقًا لمنع الحمل غير المخطط له.
تطور وأنواع حبوب منع الحمل
أول موانع للحمل ، تسمى Enovid ، تحتوي على جرعات ضخمة من الهرمونات بالمعايير الحديثة. وهو يتألف من 10 ملغ نوريتينودريلاسيتات و 150 ميكروغرام من ميسترانول. ليس من المستغرب أن يكون لديه العديد من الآثار الجانبية. ومع ذلك ، تتميز وسائل منع الحمل الحديثة بتركيبة بسيطة ونادرًا ما تسبب عواقب سلبية للاستخدام. يحتوي كل دواء على مكونين: البروجستيرون والإستروجين. يبدو التصنيف الحديث للأدوية كما يلي:
- الأدوية أحادية الطور - كمية الهرمونات في كل قرص هي نفسها.
- ثنائي الطور - تحتوي الأقراص المعدة للإعطاء في المرحلة الثانية من الدورة على كمية أكبر من البروجستيرون.
- الأدوية ثلاثية الطور - يزداد محتوى هرمون الاستروجين في الأجهزة اللوحية المخصصة للنصف الأول من الدورة ، وفي الثانية ، على العكس من ذلك ، يتناقص ، وتتغير كمية الجستاجين في الاتجاه المعاكس.
بشكل منفصل ، يجدر تسليط الضوء على مجموعة من موانع الحمل تسمى "mini-drank" ، والتي تحتوي على هرمون واحد فقط في تركيبتها - البروجستوجين.
كيف تختار حبوب منع الحمل؟
لا توجد حبوب منع الحمل جيدة أو سيئة. حيث لا يوجد فاعلية أو غير فعالة. تحتوي معظم الأدوات الحديثة على مؤشر لؤلؤي أقل من واحد. هذا يعني أنه مع الاستخدام الصحيح لحبوب منع الحمل ، من بين مائة امرأة تمت حمايتهن بواسطة هذا الدواء لمدة عام ، حملت واحدة فقط. لا توجد طريقة أخرى للحماية يمكنها التباهي بهذه الموثوقية.
حسب مدة الاستقبال
كيف تختار حبوب منع الحمل؟ بادئ ذي بدء ، سيعتمد الأمر على ما إذا كنت تخطط لتناولها لفترة طويلة أو أنك بحاجة إلى الحماية مرة واحدة فقط. بناءً على ذلك ، يمكن تقسيم المجموعة الكاملة من موانع الحمل الفموية الحديثة إلى تلك التي تُستخدم طوال الشهر وتلك التي تُشرب مرة واحدة.
الدورات الدراسية
من السهل التمييز بين عقاقير منع الحمل هذه. تم تصميم عبواتهم ليتم تناولها طوال الشهر وتحتوي على 21 أو 28 قرصًا. اعتمادًا على التركيب ، يجب تناول موانع الحمل الفموية من اليوم الأول أو الثاني أو الخامس من الحيض. من الأفضل أن تشرب في نفس الوقت ، بحيث يتناسب تناول الهرمونات مع الإيقاع الطبيعي والفسيولوجي لجسم المرأة قدر الإمكان.
بعد شرب العبوة بأكملها حتى النهاية ، يتم إجراء استراحة في الاستقبال لمدة سبعة أيام ، حيث يأتي الحيض. ثم يمكنك البدء في شرب العبوة التالية. موانع الحمل الفموية الحديثة آمنة جدًا بحيث يمكن تناولها لعدة سنوات مع الاختيار الصحيح.
يمكن للطبيب فقط اختيار موانع الحمل الفموية المناسبة لك ، بعد الفحص وسلسلة الاختبارات.
حالة طوارئ
على عكس الحبوب طويلة الأمد ، تحتوي موانع الحمل الطارئة أو التالية للجماع على حبة أو اثنتين في كل عبوة. وهي تشمل جرعة صدمة من الهرمون ، تهدف إلى منع إخصاب البويضة ، أو في حالة استمرار حدوث ذلك ، منعها من الالتصاق بجدار الرحم.
تهدف هذه الأدوية إلى منع الحمل في ظروف قاهرة ، على سبيل المثال ، إذا انكسر الواقي الذكري. تكون فعالة في موعد لا يتجاوز 72 ساعة بعد حادثة ممارسة الجنس دون وقاية.
الجرعات العالية من الهرمونات تجعل هذه الأدوية خطرة جدًا على صحة المرأة ، لذلك يمكن استخدامها نادرًا وفقط في حالات استثنائية.
اعتمادا على الخلفية الهرمونية
تحدد الهرمونات ليس فقط كيف تشعر المرأة ، ولكن أيضًا كيف تبدو. يميز الأطباء ثلاثة أنواع من المظهر ، اعتمادًا على ما إذا كان هرمون الاستروجين والبروجسترون هو السائد في جسمها ، أو أن كلا هذين الهرمونين لهما تأثير مكافئ. وفقًا للجدول ، من السهل جدًا تحديد النوع الذي أنت عليه.
|
صفة مميزة |
النوع الذي يهيمن عليه هرمون الاستروجين | الإستروجين-
نوع البروجسترون |
اكتب مع غلبة البروجسترون |
| نمو | في كثير من الأحيان أقل من المتوسط
في بعض الأحيان متوسط |
وسط | في كثير من الأحيان عالية |
| ميزات الشكل | الشكل أنثوي ، مع ثديين متطورين وفخذين عريضين. | نسائي متوسط الحجم | أشبه بصبي
مع الصدور الصغيرة والوركين الضيقة |
| الجلد والشعر | عرضة للجفاف والهشاشة | طبيعي | يمكن أن يعاني الشعر من الزيت ، والجلد عرضة لحب الشباب |
| حجم ومدة الحيض | عادة ما تكون الدورة أكثر من 28 يومًا ، ويكون الحيض غزيرًا وطويلًا | - الدورة 28 يوم ، والحيض معتدل ، ومدتها من ثلاثة إلى خمسة أيام | دورة قصيرة ، عادة 21 يوما ، طمث هزيلة ، لا تزيد مدتها عن ثلاثة أيام. |
| أعراض ما قبل الحيض | احتقان الثدي وتقلب المزاج والعصبية. | غائب أو ضعيف التعبير ، لا توجد تقلبات مزاجية تقريبًا. | يتجلى في كثير من الأحيان بألم في البطن وأسفل الظهر ، والتعب ، والمزاج السيئ |
اعتمادًا على خصائص الخلفية الهرمونية ، سيختار الطبيب الأدوية التي لها تأثير هرمون الاستروجين أو البروجستيرون المعزز.
حسب العمر

كيف تختار موانع الحمل الهرمونية حسب العمر؟ يتم وصف المستحضرات التي تحتوي على الحد الأدنى من الهرمونات للفتيات اللائي لم يولدن دون سن 25 عامًا. ليس لديهم تأثير كبير على الخلفية الهرمونية الطبيعية. بعد انتهاء الاستقبال ، يمكنك التخطيط للحمل في غضون ستة أشهر.
في سن 25 إلى 40 عامًا ، يتم اختيار موانع الحمل بشكل فردي ، اعتمادًا على الخصائص الهرمونية للمرأة ، ووجود حالات حمل أو إجهاض في الماضي ، ومدة رغبتها في تناول الأدوية وما إذا كانت تخطط لذلك تصبح أما قريبا. بعد تناول بعض الأدوية ، يجب تأجيل الحمل لمدة عام على الأقل.
بعد 40 عامًا ، يتناقص إنتاج الهرمونات ، وخاصة هرمون الاستروجين ، في جسم المرأة تدريجيًا. تقلبات مزاجية ، مشاكل في الجلد والشعر ، تظهر في الوزن الزائد. كقاعدة عامة ، يصف الأطباء الأدوية التي تحتوي على نسبة عالية من هرمون الاستروجين ، والتي ، بالإضافة إلى تأثير منع الحمل ، تساعد المرأة على التخلص من الأعراض غير السارة المرتبطة بنقص هذا الهرمون.
يجب عدم تناول أي دواء مانع للحمل إلا بعد استشارة الطبيب. ستؤدي الأقراص المختارة بشكل صحيح وظيفتها الرئيسية ولن يكون لها آثار جانبية.
قواعد الاختيار
كيفية اختيار حبوب منع الحمل بحيث يكون تأثيرها بحد أقصى والآثار الجانبية قليلة ، لا يمكن إلا لطبيبك الإجابة. لا يمكنك التعامل مع هذا بنفسك. على الرغم من البساطة الظاهرة في الاختيار حسب العمر أو الخصائص الهرمونية ، فمن الممكن تحديد الدواء المناسب لك فقط بعد سلسلة من الاختبارات. سيكون مخطط الاختيار مثل هذا:
- التشاور مع طبيب أمراض النساء الذي سيجمع معلومات حول ميزات دورتك وأسلوب حياتك ، ووجود الأمراض وحالات الحمل في الماضي.
- تحليل لعلم الأورام ، وهو موانع لمعظم الأدوية الهرمونية.
- استشارة طبيب الثدي.
- تحليل الكيمياء الحيوية للدم والتي تشمل تحديد مستويات الهرمون.
- الموجات فوق الصوتية لأعضاء الحوض في اليوم الخامس أو السابع من الدورة.
خلال فترة الإدمان على موانع الحمل الهرمونية ، والتي تستمر عادة من شهر إلى ثلاثة أشهر ، قد تظهر بقع ضعيفة ، وتقلبات مزاجية ، وتغيرات في تفضيلات التذوق وأعراض أخرى مرتبطة بالتغيرات الهرمونية. عادة ما يذهبون من تلقاء أنفسهم.
أصدقائي الأعزاء ، مرحبًا!
لماذا يوجد هذا العدد الكبير؟ بل لماذا؟ حقًا كان من المستحيل إطلاق 3-4 أدوية والتوقف عند هذا الحد؟
لماذا تخدع النساء وأطباء النساء والتوليد وبالطبع المبتدئين الذين يضطرون للإجابة على السؤال القديم المتمثل في العملاء "ما هو الأفضل"؟
علاوة على ذلك ، غالبًا ما يريدون ، بمعنى المشترين ، معرفة كل شيء "هنا والآن" ، ولا يريدون بشكل قاطع الذهاب إلى الطبيب للحصول على وصفة طبية لعلاج الأنثى "".
لكن عليك أن ... أنت تعرف أكثر مني كم عدد موانع الاستعمال الموضحة في تعليمات موانع الحمل الهرمونية ، وكم عدد الآثار الجانبية التي يمكن أن تسببها.
دعنا نحاول معك فهم وفرة الحبوب الهرمونية التي لا تترك اللقلق فرصة تقريبًا لإنجاب طفل بشري في منقار الزوجين.
لكن هذه المقالة ليست مخصصة للاختيار الذاتي للهرمون!
عندما أبدأ الحديث عن الأدوية الموصوفة ، أخشى أن تتخلص من هذه المعلومات بطريقتك الخاصة وتوصي بها يمينًا ويسارًا ، كما يحدث للأسف.
عندما أبدأ هذه المحادثة ، حددت لنفسي أربعة أهداف:
المزيد عن الدورة الشهرية
حول الجهاز التناسلي الأنثوي والدورة الشهرية ، نحن بالفعل مرة واحدة.
قبل الشروع في تحليل موانع الحمل الهرمونية ، سوف أذكرك بقصة تحدث في جسد المرأة كل شهر.
يتحكم الوطاء والغدة النخامية في الدورة الشهرية.
يبدأ كل شيء بحقيقة أن الوطاء يوجه الغدة النخامية لإفراز الهرمون المنبه للجريب في مجرى الدم.
تحت إشرافه الصارم ، تبدأ العديد من الحويصلات التي تحتوي على بويضات في النمو والنضج في المبايض ، وتصنيع هرمون الاستروجين الضروري لنضوجها. بعد مرور بعض الوقت ، تتقدم إحدى البصيلات في تطورها ، بينما تتعافى البصيلات الأخرى.
في هذه الأثناء ، في الرحم ، وتحت تأثير هرمون الاستروجين ، يبدأ تحضير "وسادة" البويضة الملقحة ، بحيث تكون دافئة ومريحة ومرضية هناك. يثخن الغشاء المخاطي للرحم.
في المتوسط ، بعد أسبوعين من بداية الدورة ، يصل مستوى الإستروجين إلى الحد الأقصى ، وتصل خلية البويضة إلى "عمرها". "الضوء الأخضر" لخروجها من عشها الأصلي هو إفراز الغدة النخامية للهرمون اللوتيني (استجابة لزيادة مستويات هرمون الاستروجين). تنفجر الجريب ، ويتم إطلاق البويضة (وهذا ما يسمى "الإباضة") ، وتدخل قناة فالوب وتشق طريقها إلى تجويف الرحم.
وبدلاً من الجريب المتفجر ، يتكون الجسم الأصفر الذي ينتج البروجسترون.
يشارك البروجسترون بحماس في عملية تحضير الرحم لاستقبال البويضة الملقحة. يمكن القول إنه يخفف بطانة الرحم ، "ينفث فراش الريش" للعروسين (إذا حدث الاجتماع المصيري) ، ويقلل من نبرة الرحم من أجل الحفاظ عليه ، ويغير خصائص مخاط عنق الرحم لمنع العدوى ، و يجهز الغدد الثديية للحمل المحتمل.
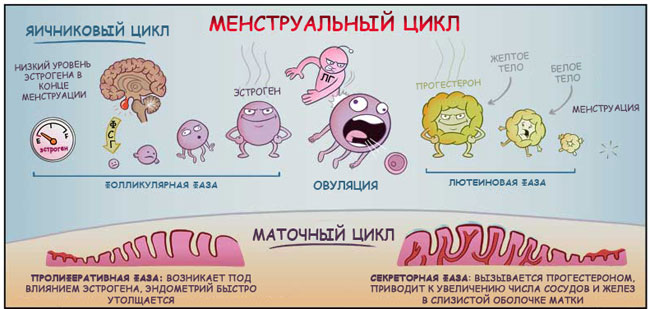
إذا لم يحدث الإخصاب ، ينخفض مستوى هرمون البروجسترون ، ويتم رفض الطبقة الوظيفية المتضخمة لبطانة الرحم باعتبارها غير ضرورية. هذا هو الحيض.
يقع الحد الأقصى من هرمون الاستروجين في فترة الإباضة والبروجسترون - تقريبًا في اليوم 22-23 من الدورة.
وسائل منع الحمل الهرمونية لمختلف الجماهير المستهدفة
قسمتُ جميع مستحضرات منع الحمل الهرمونية إلى 3 مجموعات:
المجموعتان الأوليان مخصصتان لأولئك الذين لديهم حياة جنسية منتظمة مع شريك واحد ، لأنهم لا ينقذون من الالتهابات الجنسية ، التي تشتهر بها العلاقات العرضية. صحيح أن الحياة مع شريك واحد لا تنقذهم دائمًا ، لكننا سنفترض أن الجميع مخلصون لبعضهم البعض ، مثل البجع ، ولا يمشي أي من الزوجين إلى اليسار أو اليمين ، لا بشكل مائل ولا في دائرة .
إلى المجموعة "المسؤول"(حسب تصنيفي) يشمل الأدوية التي يجب تناولها كل يوم ويفضل في نفس الوقت.
وتشمل هذه:
- موانع الحمل الفموية المركبة. تحتوي على مزيج من الاستروجين والبروجستيرون ، الذي يحاكي الدورة الشهرية. ومن هنا الاسم.
- ميني شرب. هذا هو اسم الصناديق التي تحتوي فقط على الجستاجين.
موافق ، لن تتمكن كل امرأة (بسبب ذاكرة البنات) من ابتلاع الحبوب كل يوم ، وحتى في نفس الوقت ، غالبًا لعدة سنوات.
في مجموعة "مشغول أو" سعيد "هناك عقاقير لا تحتاج إلى تناولها كل يوم ، لذلك ينخفض خطر فقدان حبوب منع الحمل.
"سعيد" لأنه ، كما قال الكلاسيكي ، "لا يتم الالتزام بساعات السعادة".
مشغولون للغاية ، ومحملين بمشاكلهم من خلال السقف ، يمكنهم تذكر الحبوب في غضون أيام قليلة ، أو حتى على الإطلاق فقط في حالة عدم وجود أيام حمراء في التقويم. لذلك ، الشيء الأمثل بالنسبة لهم هو شيء قاموا بلصقه وإدخاله وحقنه ونسيانه لعدة أيام / شهور / سنوات.
تعد استعدادات هذه المجموعة ملائمة بشكل خاص للقائمين بالقطارات والمضيفات ولأولئك الذين يسافرون باستمرار في رحلات عمل وجولات ومسابقات ، وفي نفس الوقت ، كما قلت ، يتمكنون من التمتع بحياة جنسية منتظمة.
لديها 5 مجموعات فرعية:
- نظام Evra العلاجي عبر الجلد.
- الحلقة المهبلية NovaRing.
- اللوالب داخل الرحم.
- غرسات منع الحمل.
- حقن منع الحمل.
إلى المجموعة "لغير المسؤولين"لقد وضعت موانع الحمل الطارئة. آسف إذا أساءت لأي شخص.
كقاعدة عامة ، يتم أخذها من قبل أولئك الذين يبحثون عن سعادة غير أرضية ، مثل "الاسترخاء" في أيام العطلات وعطلات نهاية الأسبوع ، ويفقدون ما تبقى من أذهانهم من التفوه في الأذن: "عزيزي ، ممارسة الجنس في الواقي الذكري هو مثل شم وردة في قناع غاز "، وتأمل في" ربما ".
توتال تحولت المجموع 8المجموعات الفرعية ، والتي سنقوم بتحليلها بالترتيب.
موانع الحمل الفموية المركبة
اخترع الرجال موانع الحمل الفموية المركبة في الستينيات. هؤلاء هم الكيميائي كارل جيراسي ، والصيادلة غريغوري بينكوس وجون روك. وكان أول موانع حمل عن طريق الفم يسمى Enovid.
ما ألهمهم لهذا الاختراع ، التاريخ ، بالطبع ، صامت. ربما كانت مدفوعة بالرغبة في إنقاذ أحبائهم من "الصداع" المتكرر.
احتوت موانع الحمل الأولى على جرعات الحصان فقط من الإستروجين والبروجستيرون ، لذلك على خلفية استخدامها ، بدأت النساء في النمو في المكان الخطأ ، وظهر حب الشباب على الجسم ، بل ومات البعض بسبب نوبة قلبية أو سكتة دماغية.
هدفت جميع الأبحاث اللاحقة إلى تحسين سلامة موانع الحمل الفموية وتقليل عدد الآثار الجانبية. انخفضت جرعات الاستروجين والبروجستيرون تدريجيًا. ولكن كان من المهم عدم تجاوز الخط عندما يكون تأثير موانع الحمل تحت التهديد.
لا تتوقف هذه العملية حتى يومنا هذا ، حيث لم يتم اختراع COC المثالي بعد ، على الرغم من تحقيق نجاح هائل في هذا الاتجاه.
ربما سمعت عن مؤشر اللؤلؤة. هذا هو معدل الفشل ، ويوضح عدد حالات الحمل لكل 100 امرأة يستخدمن وسيلة أو أخرى لمنع الحمل.
حتى تفهم: بالنسبة إلى موانع الحمل الفموية الحديثة ، فهو أقل من واحد ، بينما بالنسبة للواقي الذكري هو 10 ، ومبيدات الحيوانات المنوية وعشاق الجماع - 20.
كيف تعمل موانع الحمل الفموية المركبة؟
- نظرًا لوجود هرمون الاستروجين في الجسم (والذي يأتي من الخارج) ، يدرك ما تحت المهاد أن "كل شيء هادئ في بغداد" ، ولا يأمر الغدة النخامية بإنتاج هرمون محفز للجريب.
- نظرًا لعدم إنتاج الهرمون المنبه للجريب ، تكون الجريبات الموجودة في المبايض في حالة نصف نائمة ، ولا تنتج هرمون الاستروجين ، وإذا نمت ، فإنها تكون بطيئة للغاية ومترددة. لذلك ، فإن البويضة لا تنضج.
- إذا لم تصل البيضة إلى "سن الرشد" ، فإنها تُحرم من فرصة مغادرة منزل الوالدين والذهاب بحثًا عن رفيقة الروح. لا يوجد إباضة.
- نظرًا لأن مستوى هرمون الاستروجين لا يرتفع ، لا يحدث إطلاق هرمون اللوتين ، ولا يتشكل الجسم الأصفر ، ولا يتم إنتاج البروجسترون. ولماذا هو بحاجة؟ بعد كل شيء ، يأتي من الخارج.
- هذا البروجسترون "الغريب" يثخن المخاط الذي تنتجه غدد عنق الرحم ، وبغض النظر عن مدى رشاقة الحيوانات المنوية ، فإنها لا تستطيع اختراق الرحم.
- هناك مستوى آخر من الحماية: لأنه في الجهاز التناسلي للمرأة ، أثناء تناول موانع الحمل الفموية ، ما يجب أن يحدث لا يحدث ، لا يمكن للرحم تحضير "وسادة" لتلقي البويضة المخصبة. تنمو الطبقة الوظيفية لبطانة الرحم قليلاً. ثم يخرج على شكل نزيف حيض. وحتى لو ، بمعجزة ما ، نضجت خلية البويضة على الرغم من كل الأعداء ، وتركت البصيلة ، وتغلبت الخلية المنوية على جميع العقبات ، واندمجت في نوبة من العاطفة ، فلن تتمكن البويضة الملقحة من الاستقرار. الغشاء المخاطي للرحم.
وماذا يحدث؟
اتضح أنه عندما يدخل COC الجسم ، فإن هرمون الاستروجين والبروجستيرون اللذان جاءا في تكوينهما يشير إلى منطقة ما تحت المهاد بأن كل شيء على ما يرام في الجسم ، وهناك ما يكفي من الهرمونات ، والجميع سعداء وهادئون ، بشكل عام ، كل شخص ينام!
وفي الجهاز التناسلي الأنثوي ، تبدأ مملكة نعسان ...
لذا فإن COC هو تخدير عميق لمنطقة ما تحت المهاد والغدة النخامية والمبيض. خداع الطبيعة. الجميع ينامون بهدوء ، ويتشممون ، ويقومون بمحاولات خجولة لإعادة التأهيل فقط في أيام نادرة من فترة خالية من الهرمونات.
وسائل منع الحمل الهرمونية: أسرار الوصفات الطبية
لأكون صريحًا ، حتى الخوض في هذا الموضوع ، اعتقدت أنه من أجل اختيار وسيلة منع الحمل ، تحتاج إلى فحص المرأة بعناية بحثًا عن الحالة الهرمونية ، ووجود أورام خبيثة ، وحالة ، ونظام التخثر ، وما إلى ذلك.
اتضح أنه لا يوجد شيء مثله!
يطلب طبيب التوليد وأمراض النساء من المرأة بالتفصيل تحديد مشاكلها الصحية ونمط الحياة والاستعداد والقدرة على تناول الحبوب يوميًا.
يشرح الطبيب:
- هل المرأة ترضع الطفل؟
- كم مضى على آخر ولادة؟
- هل توجد كتلة في الغدة الثديية مجهولة المصدر؟
- هل يوجد أي ضرر يصيب صمامات القلب؟
- هل يوجد صداع نصفي؟ مع أو بدون هالة؟
- ما إذا كان هناك؟ إذا كان الأمر كذلك ، فهل يتم تعويضها أم لا؟
- هل أصبت بنوبة قلبية أو سكتة دماغية أو مرض الشريان التاجي في الماضي؟
- هل توجد مشاكل خطيرة في الكبد والقنوات الصفراوية؟
- هل أصبت بالتهاب الوريد الخثاري وانسداد رئوي في الماضي؟
- هل هناك عملية جراحية كبرى مخطط لها في المستقبل القريب ، والتي في حد ذاتها تزيد بشكل كبير من خطر الإصابة بالتجلط والانسداد الرئوي؟
مع حبي لك ، مارينا كوزنتسوفا
النوع الهرموني ، أو بالأحرى النمط الظاهري- هذا هو هيكل الجسد الأنثوي ، اعتمادًا على غلبة هرمون جنسي واحد أو آخر في الجسم. من خلال الحصول على هذه المعلومات ، يمكنك معرفة خصائص جسمك بشكل أفضل واختيار وسائل منع الحمل الهرمونية وحساب آثارها الجانبية.
في المجموع ، تم تحديد 3 أنماط ظاهرية للإناث سابقًا ، لكن ما زلت أقول إن هناك 5 منها.
أتروجين فينتيب(النوع 1) ، النمط الظاهري المتوازن(النوع 2)، النمط الظاهري البروجسترون(النوع 3) كان يُعتبر سابقًا هرمون البروجسترون / الأندروجين ، لكنني كنت أفرده وفقًا للملاحظات السريرية النمط الظاهري أندروجينيفي قالب منفصل (النوع 4). بجانب نوع هيبوستروجينمعزولة في مجموعة منفصلة (مع نقص الإيتروجين).
النمط الظاهري للاستروجين (أي النمط الظاهري لفرط الاستروجين): نوع الدهون العلمية ، endomorphic. الهرمون السائد هو استراديول.
هؤلاء هم النساء من النوع "الكمثرى" ، مع تطور واضح في الوركين والغدد الثديية ، مما يجعلها عرضة لظاهرة اعتلال الخشاء والورم الغدي الليفي للثدي. عرضة للسمنة ، مع تكون مرض حصوة المرارة. وهي تتميز ببشرة جيدة ، خالية من حب الشباب ، ولكنها تتميز بشعر جاف ورقيق وأحيانًا مجعد على الرأس.
الشعرانية (نمو الشعر نشط على الوجه والبطن والظهر والوركين) وفرط الشعر (نمو الشعر أكثر نشاطًا على الساعدين وأسفل الساقين) ليست نموذجية بالنسبة لهم - وهذا ينطبق على النساء الروسيات ، والنساء من جنسيات أخرى - يعتمد على شدة نمو الشعر في الأسرة - قد يكون فرط الشعر الدستوري موجودًا.
النساء من هذا النوع متوسطات القامة ، مع جرس صوت مرتفع و "مظهر جميل". مع ميل إلى المتلازمة السابقة للحيض (مثل "الهستيريا" والبكاء). غالبًا ما تكون الدورة الشهرية منتظمة أو لا تتجاوز التأخير 60 يومًا (أي اضطرابات من نوع نقص هرمون البروجسترون ونقص اللوتين) ، يمكن أن تكون الدورة وفيرة ، مع ميل إلى تضخم بطانة الرحم في فترة ما قبل انقطاع الطمث - في وجود السمنة.
إن استقبال دوفاستون جيد التحمل (لديهم "نوع كلاسيكي من ردود الفعل" تجاهه - مع بداية الحيض بعد 3-6 أيام من التوقف عن تناول الدواء).
بطبيعتها ، هذا هو أكثر من "محب للمرأة" ، نشط (أكثر كوليًا) ، بحاجة إلى اهتمام دائم من الذكور.
هم عرضة للأورام الليفية الرحمية ، وتشكيل الخراجات الجريبية والدوالي. يحملن بسرعة ، ولكن يمكن أن يكون الحمل معقدًا بسبب نقص هرمون البروجسترون والتهديدات بالانقطاع. إنها مناسبة تمامًا لموانع الحمل الفموية التي تحتوي على جيستودين ، ديسوجيستريل ، ليفونوجيستريل (ميكروجينون ، ليندينت -20 ، إلخ.) يمكن أن تعاني من الهبات الساخنة لفترة طويلة بعد انقطاع الطمث ، وأحيانًا مدى الحياة.
النمط الظاهري المتوازن, نوع من "المرأة المثالية". تمت موازنة استراديول / البروجسترون في مراحل الدورة.
هيكل الجسم متناسب ، والجلد نظيف ، ورطوبة طبيعية ومحتوى دهون. الشعر كثيف وكثيف. الحيض منتظم ، المتلازمة السابقة للحيض ليست نموذجية أو يتم التعبير عنها قليلاً. صوت السوبرانو. كثرة الشعر غير معهود ، قد يكون هناك فرط شعر طفيف - أكثر دستورية. إنهن يحملن ويحملن دون مشاكل.
من موانع الحمل الفموية المشتركة ، تعتبر موانع الحمل الفموية ثلاثية الطور مع ديسوجيستريل وجيستودين مناسبة. (Three-merci ، Marvelon ، Lindinet-20 ، إلخ.)
النمط الظاهري البروجسترون. علميا يسمى أيضا العظام ، ectomorphic. يسود البروجسترون.
هؤلاء هم من النساء مع النوع التالي من الشكل: تم تطوير كل من الكتفين والوركين بشكل متساوٍ ، "النوع الرياضي من الشكل" ، وتوزيع الأنسجة تحت الجلد حتى ، أحيانًا وفقًا لنوع android (ذكور) (هذا مع السمنة ، أي ، ترسب الكتل الدهنية في الجزء العلوي من البطن والظهر). البشرة المعرضة للدهون (الزهم الدهني) في كل من الوجه وفروة الرأس. يحدث حب الشباب ، واحد.
عادة ما يكون النمو أعلى من المتوسط (يعتمد أكثر على الخصائص الجينية) ، والغدد الثديية متطورة بشكل معتدل ، مع غلبة الدهون بدلاً من الأنسجة الغدية. لذلك ، قليلا عرضة لاعتلال الخشاء. الحيض - في كثير من الأحيان هزيلة ، أو och. قصير أو طويل ، حتى 7 أيام. تحدث الدورة الشهرية ، ولكن مع ميل إلى الحزن والبكاء والتورم.
يمكن أن يؤدي تناول دوفاستون (وفقًا للإشارات) إلى زيادة مظاهر الدورة الشهرية والتورم. يمكن أن يكون رد الفعل تجاه دوفاستون "غير كلاسيكي" - لا يبدأ الحيض بعد 7 أيام من تناول الدواء (بسبب النقص الأولي في هرمون الاستروجين). الشخصية أكثر تفاؤلاً ، نوع "المرأة - الأم" - مع الحاجة إلى رعاية الآخرين.
إنها تظهر نشاطًا جنسيًا في كثير من الأحيان فقط في وجود شيء محبوب ، وفي غيابه قد تكون غير نشطة جنسيًا ، مما يميزها عن النساء من نوع الإستروجين. لذلك ، غالبًا ما تكون الدورة الشهرية غير منتظمة عند النساء من نوع البروجسترون ، وفي بعض الأحيان يكون هناك ميل إلى أنه إذا كان هناك اتصال جنسي منتظم ، فإن الدورة الشهرية تكون منتظمة (يتم تحفيز إنتاج هرمون الاستروجين) ، وإذا لم يكن الأمر كذلك ، فإن الدورة تكون غير منتظمة. لذلك ، لا تحمل على الفور - بعد وقت معين من العلاقات الجنسية المنتظمة ، فإنها تتحمل دون تهديدات (هذا ، من الناحية النظرية ، بناءً على نشاط هرمون البروجسترون) ، ولكنها عرضة لزيادة الوزن بشكل كبير!
عرضة لمقاومة الأنسولين وزيادة الوزن أيضًا بعد الولادة. موانع الحمل الفموية مع دينوجيست ودروسبيرينون مناسبة تمامًا. (يارينا ، جيس ، بوناد ، إلخ.)
النمط الظاهري أندروجيني. عضلي أو متوسط الشكل.
تبدو المرأة اعتمادًا على غلبة الأندروجينات (هرمونات الذكورة) من المبايض أو الغدد الكظرية.
فرط الأندروجين في الغدة الكظرية (يسود هرمون 17-أوه بروجسترون ، أندروستينيديون أو DHA-C) هي امرأة طويلة ، واهنة (رقيقة) ، "نوع عضلي" ، مع أنسجة تحت الجلد ضعيفة النمو. "الشكل الصبياني" ، الغدد الثديية ضعيفة النمو ، الجلد يميل إلى أن يكون دهنيًا ، حب الشباب واضح. مثال على ذلك هو النماذج الفائقة الحديثة.
نشطة جنسياً بشكل معتدل ، لا تحمل على الفور ، تحمل تهديدات بالمقاطعة. غالبًا ما تكون الدورة الشهرية غير منتظمة. الصوت منخفض.
المرأة التي تسودها أندروجينات المبيض (أو مع إفراز مختلط ، غلبة من التستوستيرون الكلي / الحر) تكون قصيرة القامة ، مع حزام كتف واضح ، وبشرة دهنية وحب الشباب ، والشعرانية وفرط الشعر. تم تطوير الغدد الثديية بشكل معتدل. الصوت منخفض مثل ميزو سوبرانو. إنهن يحملن بصعوبة ويحملن التهديدات. نشط جنسيًا جدًا (هرمون التستوستيرون هو الهرمون الرئيسي للنشاط الجنسي). هم ليسوا عرضة لمتلازمة ما قبل الدورة الشهرية ، مثل الإباضة غير المنتظمة ، والتي هي "ضمان" الدورة الشهرية.
إذا كانوا يعانون من السمنة المفرطة ، غالبًا مع ظاهرة فرط الأنسولين وضعف التمثيل الغذائي للكربوهيدرات ، فإنهم يفقدون وزنًا جيدًا مع النشاط البدني المختار بشكل صحيح ، ولكن هناك خطر "ضخ" العضلات. سلوك المرأة على نوع "الصديق".
مثال على ذلك النساء المصابات بمتلازمة تكيس المبايض. موانع الحمل الفموية مع أسيتات سيبروتيرون ودروسبيرينون ودينوجيست مناسبة تمامًا. (ديانا 35 ، يارينا ، كليرا ... وغيرهم).
النمط الظاهري hypoestrogenic- هؤلاء نساء أو طويلات أو قصيرات (يعتمدن على وراثيا) ، بنية طفولية - أثداء صغيرة ، ذراعين وأرجل طويلة بشكل غير متناسب ، جلد رقيق ، "مخطوطة" ، متعب بسرعة. الدورة الشهرية ليست نموذجية. تتعطل الدورة الشهرية حتى انقطاع الطمث - تتأخر حتى 6-12 شهرًا. الحيض مؤلم. سلوك الفتاة المراهقة. الصوت عالٍ ، نغمات رديئة. تنخفض الرغبة الجنسية بشكل حاد أو تكون غائبة إذا كان هناك نقص في الأندروجينات في نفس الوقت. الحمل مشكلة. مثال على ذلك الفتيات المصابات بفقدان الشهية.
معروض - العلاج بالهرمونات البديلة ، موانع الحمل الفموية ثلاثية الطور ، موانع الحمل الفموية مع الليفونوجيستريل.
يمكن الجمع بين عدة أنماط ظاهرية.
بحلول عام 2011-2015 ، ظهرت معلومات أنه خلال فترة ما قبل انقطاع الطمث ، يمكن أن يتشكل النمط الظاهري السادس أيضًا: نقص الأندروجين (وفقًا لـ Apetov SS) ينخفض مستوى الأندروجين في الغدد الكظرية ، مما يؤدي أيضًا إلى عواقبه - انخفاض في العضلات القوة والقدرة على التحمل ، وندرة نمو شعر الإبط والعانة ، وتساقط الشعر على الرأس ، وزيادة الوزن بشكل تدريجي غير متناسب في منطقة الخصر. انخفاض حاد في الرغبة الجنسية. قد يتطلب تصحيح هذه الظواهر العلاج بالهرمونات البديلة.
وفقًا للمعلومات التي تم الحصول عليها من دراسة سريرية شملت 300 امرأة ، تسود النساء من النوع الأول.
* في طور الكتابة - 6 تصنيفات تم تحليلها.
الأهمية! رسالة من إدارة الموقع حول الأسئلة الموجودة في المدونة:
القراء الأعزاء! من خلال إنشاء هذه المدونة ، وضعنا لأنفسنا هدفًا يتمثل في تزويد الأشخاص بمعلومات عن مشاكل الغدد الصماء وطرق التشخيص والعلاج. وأيضًا في القضايا ذات الصلة: التغذية والنشاط البدني ونمط الحياة. وظيفتها الرئيسية هي التعليمية.
كجزء من المدونة للرد على الأسئلة ، لا يمكننا تقديم استشارات طبية كاملة ، ويرجع ذلك إلى نقص المعلومات حول المريض والوقت الذي يقضيه الطبيب لدراسة كل حالة. فقط الإجابات العامة ممكنة على المدونة. لكننا نتفهم أنه لا توجد فرصة في كل مكان للتشاور مع أخصائي الغدد الصماء في مكان الإقامة ، في بعض الأحيان يكون من المهم الحصول على رأي طبي آخر. في مثل هذه الحالات ، عندما تحتاج إلى الانغماس بشكل أعمق ، دراسة المستندات الطبية ، لدينا تنسيق استشارات مراسلات مدفوعة الأجر حول السجلات الطبية في مركزنا.
كيف افعلها؟ في قائمة أسعار مركزنا ، توجد استشارة بالمراسلة حول الوثائق الطبية ، بتكلفة 1200 روبل. إذا كان هذا المبلغ يناسبك ، يمكنك إرساله إلى العنوان [بريد إلكتروني محمي]مسح الموقع لمستندات طبية وتسجيل فيديو ووصف تفصيلي وكل ما تعتبره ضروريًا لمشكلتك والأسئلة التي تريد الحصول على إجابات لها. سيرى الطبيب ما إذا كان من الممكن إعطاء استنتاج كامل وتوصيات بناءً على المعلومات المقدمة. إذا كانت الإجابة بنعم ، فسنرسل التفاصيل ، وستدفع ، وسيقوم الطبيب بإرسال استنتاج. إذا كان من المستحيل ، وفقًا للوثائق المقدمة ، تقديم إجابة يمكن اعتبارها استشارة طبيب ، فسنرسل رسالة تفيد بأنه في هذه الحالة ، لا يمكن تقديم توصيات أو استنتاجات الغائبين ، وبالطبع سنقوم لا تأخذ الدفع.
مع خالص التقدير ادارة المركز الطبي "القرن الواحد والعشرون"
نسخة الفيديو:
للوهلة الأولى ، قد يبدو غريباً أنه على الرغم من حقيقة أنه خلال السنوات القليلة الماضية ، سادت الوفيات في روسيا على معدل المواليد ، تظل مشكلة منع الحمل واحدة من أهم المشاكل في أمراض النساء. لكن هذا الموقف يمكن أن يكون غريباً فقط لمن لا يعتبر منع الحمل إلا من موقع منع الحمل.
من الحقائق الواضحة أن منع الحمل غير المرغوب فيه ، ونتيجة لذلك ، يعتبر الإجهاض عاملاً في الحفاظ على الصحة الإنجابية للمرأة.
لقد تجاوزت وسائل منع الحمل الهرمونية الحديثة خصائصها الأصلية. في الواقع ، يمكن للتأثير العلاجي والوقائي لهذه الأدوية أن يغير بشكل كبير بنية المراضة النسائية بشكل عام ، حيث ثبت أن تناول موانع الحمل الهرمونية يقلل من مخاطر معظم أمراض النساء والأمراض العامة. وسائل منع الحمل "تحافظ" على الجهاز التناسلي للمرأة ، وتوفر لها حياة شخصية مريحة ، وتقيها من الأمراض وعواقب الإجهاض. وبالتالي ، فإن التخفيض الفعال في عدد حالات الحمل غير المرغوب فيه هو القوة الدافعة الرئيسية وراء الزيادات في القدرة الإنجابية للمرأة.
لا أجرؤ على القول على وجه اليقين ، ولكن على الأرجح في بلدنا تعيش النساء اللاتي سجلن نوعًا من الأرقام القياسية في عدد حالات الإجهاض. الحقيقة الأكثر إحباطًا هي أن "وسيلة منع الحمل" الأكثر شيوعًا في روسيا كانت ولا تزال حتى يومنا هذا - الإجهاض.
بالطبع ، كان هناك اتجاه إيجابي مؤخرًا ، وبدأ المزيد والمزيد ، ومعظمهم من الشابات ، في استخدام موانع الحمل الفموية. الغريب بما فيه الكفاية ، ولكن إلى حد كبير يتم تسهيل ذلك من خلال المجلات النسائية العصرية ، والتي ، بدرجة كافية من الكفاءة ، تتحدث عن جميع أنواع جوانب أسلوب الحياة الصحي والنظافة ، مع إيلاء اهتمام كبير لمشاكل منع الحمل. على ما يبدو ، فإن هذه المطبوعات هي التي ندين بها إلى فضح الأسطورة السائدة حول ضرر "الحبوب الهرمونية". لكن في الوقت نفسه ، حتى نظرة خاطفة على إعلانات المجلات والصحف الشعبية في قسم "الطب" تظهر أن الخدمة السائدة المقدمة للسكان تبقى: "الإجهاض في يوم العلاج. أي شروط "، ولكن كما تعلم: الطلب يخلق العرض.
بضع نقاط حول وسائل منع الحمل
- لا توجد طريقة مثالية لمنع الحمل.جميع وسائل منع الحمل المتاحة حاليًا أكثر أمانًا من العواقب التي يمكن أن تنتج عن إنهاء الحمل غير المرغوب فيه بسبب عدم استخدام وسائل منع الحمل. في الوقت نفسه ، من المستحيل إنشاء وسيلة منع حمل تكون فعالة بنسبة 100٪ وسهلة الاستخدام وتوفر عودة كاملة للوظيفة الإنجابية وليس لها أي آثار جانبية. لكل امرأة ، أي وسيلة من وسائل منع الحمل لها مزاياها وعيوبها ، وكذلك موانع الاستعمال المطلقة والنسبية. تعني الطريقة المقبولة لمنع الحمل أن فوائدها تفوق إلى حد كبير مخاطر استخدامها.
- يجب على النساء اللواتي يستخدمن وسائل منع الحمل زيارة طبيب أمراض النساء مرة واحدة على الأقل في السنة.يمكن أن تكون المشاكل المرتبطة باستخدام وسائل منع الحمل مباشرة وغير مباشرة. قد تتطلب زيادة تواتر الاتصال الجنسي أو التغيير المتكرر للشركاء تغيير طريقة منع الحمل.
- تعتمد فعالية معظم وسائل منع الحمل على دافع المستخدم.بالنسبة لعدد من النساء ، قد يكون الحلزوني أو الحلقة أو الرقعة وسيلة أكثر ملاءمة لمنع الحمل ، لأنهن ، على سبيل المثال ، ليس لديهن الرغبة في تناول حبوب منع الحمل يوميًا ، مما قد يؤدي إلى تناول غير صحيح ويقلل من خصائص منع الحمل في طريقة. تأثير منع الحمل لما يسمى بطريقة التقويم ، من بين عوامل أخرى ، يعتمد إلى حد كبير على موقف الزوجين لحساب ومراقبة أيام الامتناع عن الجماع.
- تتساءل معظم النساء عن الحاجة إلى وسائل منع الحمل بعد إجراء عملية إجهاض واحدة أو أكثر. غالبًا ما يحدث أن بداية النشاط الجنسي ، على ما يبدو بسبب بعض التجارب العاطفية القوية ، لا تكون مصحوبة بالعناية الواجبة لمنع الحمل. في بلدنا ، هناك ممارسة للوصفات "الطوعية الإجبارية" لوسائل منع الحمل للنساء اللاتي أتين من أجل الإجهاض ، بدلاً من نهج "توضيحي - توضيحي" لجميع النساء اللائي يخططن أو يخططن للتو لبدء حياة جنسية.
وسائل منع الحمل الهرمونية عن طريق الفم
موانع الحمل الفموية (OCs) هي من بين أفضل فئة من الأدوية المدروسة. أكثر من 150 مليون امرأة حول العالم يتناولن موانع الحمل الفموية يوميًا ، ومعظمهن لا يعانين من آثار جانبية خطيرة. في عام 1939 ، اقترح طبيب أمراض النساء بيرل مؤشرًا لقياس الخصوبة:
مؤشر اللؤلؤة = عدد التصورات * 1200 / عدد شهور المراقبة
يعكس هذا المؤشر عدد حالات الحمل في 100 امرأة خلال العام دون استخدام وسائل منع الحمل. في روسيا ، هذا الرقم هو في المتوسط 67-82. يستخدم مؤشر بيرل أيضًا على نطاق واسع لتقييم موثوقية وسيلة منع الحمل - فكلما انخفض هذا المؤشر ، زادت موثوقية هذه الطريقة.
مؤشر اللؤلؤ لأنواع مختلفة من وسائل منع الحمل
تعقيم الذكور والإناث 0.03-0.5
موانع الحمل المركبة عن طريق الفم 0.05-0.4
البروجستين النقي 0.5-1.2
البحرية (لولبية) 0.5-1.2
طرق الحواجز (الواقي الذكري) 3-19 (3-5)
مبيدات الحيوانات المنوية (مستحضرات محلية) 5-27 (5-10)
الجماع المقاطعة 12-38 (15-20)
طريقة التقويم 14-38.5
يتراوح مؤشر Pearl for OK من 0.03 إلى 0.5. وبالتالي ، فإن موانع الحمل الفموية هي وسيلة فعالة وقابلة للعكس لمنع الحمل ، بالإضافة إلى أن موانع الحمل الفموية لها عدد من التأثيرات الإيجابية غير المانعة للحمل ، والتي يستمر بعضها لعدة سنوات بعد انتهاء تناول الدواء.
تنقسم المعكرونة الحديثة إلى مركب (COC) وبروجستين نقي. يتم تقسيم OK مجتمعة إلى أحادي الطور ، مرحلتين وثلاث مراحل. حاليًا ، لا يتم استخدام المستحضرات ثنائية الطور عمليًا.
كيف نفهم تنوع الأدوية؟
يتضمن تكوين الدواء المركب مكونين - هرمونين: هرمون الاستروجين والبروجسترون (بتعبير أدق ، نظائرهما الاصطناعية). الاستروجين الشائع الاستخدام هو ethinyl estradiol ويشار إليه باسم "EE". نظائرها من البروجسترون لعدة أجيال تسمى "البروجستين". يوجد الآن في السوق أدوية تشمل البروجستين من الجيل الثالث والرابع.
تختلف الأدوية عن بعضها البعض في المؤشرات التالية:
- محتوى الإستروجين (15 ، 20 ، 30 و 35 ميكروغرام)
- نوع البروجستين (أجيال مختلفة)
- إلى الشركة المصنعة (قد يكون لنفس تركيبة الدواء أسماء مختلفة)
موانع الحمل الفموية هي:
- جرعات عالية (35mcg) ومنخفضة (30mcg) وجرعات دقيقة (15-20mcg) (اعتمادًا على محتوى هرمون الاستروجين) - يتم الآن وصف الأدوية منخفضة الجرعات في الغالب.
- أحادي الطور وثلاثي الأطوار - في الغالبية العظمى من الحالات ، يوصف أحادي الطور ، لأن مستوى الهرمونات في هذه الحبوب هو نفسه وتوفر "الرتابة الهرمونية" الضرورية في جسم المرأة
- تحتوي فقط على البروجستين (نظائر البروجسترون) ، لا يوجد هرمون الاستروجين في مثل هذه المستحضرات. تستخدم هذه الحبوب في الأمهات المرضعات وأولئك الذين يمنعون من تناول هرمون الاستروجين.
كيف يتم اختيار وسائل منع الحمل في الواقع؟
إذا كانت المرأة تتمتع بصحة جيدة بشكل عام وتحتاج إلى اختيار دواء لمنع الحمل ، فعندئذٍ يكفي فقط فحص أمراض النساء بالموجات فوق الصوتية واستبعاد جميع موانع الاستعمال. لا تشير الاختبارات الهرمونية لدى المرأة السليمة إلى الدواء الذي يجب اختياره.
في حالة عدم وجود موانع ، يتم تحديد نوع وسائل منع الحمل المفضل: الحبوب ، أو الرقعة ، أو الحلقة ، أو نظام Mirena.
يمكنك البدء في تناول أي من الأدوية ، ولكن أسهل طريقة للبدء هي باستخدام Marvelon "الكلاسيكي" - حيث أن هذا الدواء هو الأكثر دراسة ، ويستخدم في جميع الدراسات المقارنة للأدوية الجديدة ، كمعيار يتم على أساسه منتج جديد مقارنة. التصحيح والحلقة موجودان في إصدار واحد ، لذلك لا يوجد خيار.
علاوة على ذلك ، يتم تحذير المرأة من أن الفترة الطبيعية للتكيف مع الدواء هي شهرين. خلال هذه الفترة ، يمكن أن تحدث أحاسيس غير سارة مختلفة: ألم في الصدر ، بقع دم ، تغيرات في الوزن والمزاج ، انخفاض الرغبة الجنسية ، غثيان ، صداع ، إلخ. لا ينبغي التعبير عن هذه الظواهر بقوة. كقاعدة عامة ، إذا كان الدواء مناسبًا ، تختفي كل هذه الآثار الجانبية بسرعة. إذا استمرت ، فيجب تغيير الدواء - تقليل أو زيادة جرعة الإستروجين أو تغيير مكون البروجستين. يتم اختيار هذا حسب نوع التأثير الجانبي. وهذا كل شيء!
في حالة إصابة المرأة بأمراض نسائية مصاحبة ، يمكنك في البداية اختيار دواء له تأثير علاجي أكثر وضوحًا على المرض الموجود.
أشكال أخرى من إدارة الهرمونات لمنع الحمل
في الوقت الحالي ، هناك خياران جديدان لإدخال هرمونات لمنع الحمل - رقعة وحلقة مهبلية.
لصقة إيفرا لمنع الحمل
"Evra" هي رقعة رقيقة باللون البيج ، مساحة التلامس مع الجلد منها 20 سم 2. تحتوي كل لصقة على 600 ميكروغرام من إيثينيل إستراديول (EE) و 6 ملغ من نورلجيسترومين (NG).
لدورة شهرية واحدة ، تستخدم المرأة 3 لصقات ، يتم وضع كل منها لمدة 7 أيام. يجب تغيير التصحيح في نفس اليوم من الأسبوع. يتبع ذلك استراحة لمدة 7 أيام ، يحدث خلالها تفاعل يشبه الدورة الشهرية.
تشبه آلية عمل Evra المانعة للحمل تأثير موانع الحمل لـ COCs وتتألف من قمع الإباضة وزيادة لزوجة مخاط عنق الرحم. لذلك ، فإن فعالية منع الحمل لصقة Evra مماثلة لفعالية وسائل منع الحمل عن طريق الفم.
التأثيرات العلاجية والوقائية لـ Evra هي نفس التأثيرات الخاصة بوسائل منع الحمل المركبة عن طريق الفم.
فعالية لصقة "إيفرا" لا تعتمد على مكان وضعها (المعدة ، الأرداف ، العضد أو الجذع). الاستثناء هو الغدد الثديية. لا تتأثر خصائص الرقعة عمليًا بارتفاع درجة الحرارة المحيطة ، ورطوبة الهواء ، والنشاط البدني ، والغطس في الماء البارد.
الحلقة المهبلية خاتم نوفو
كان الحل الثوري الجديد أساسًا هو استخدام الطريق المهبلي لإعطاء هرمونات منع الحمل. بسبب وفرة تدفق الدم إلى المهبل ، يحدث امتصاص الهرمونات بشكل سريع ومستمر ، مما يجعل من الممكن ضمان دخولها بشكل موحد إلى الدم خلال النهار ، وتجنب التقلبات اليومية ، كما هو الحال عند استخدام موانع الحمل الفموية.
إن حجم وشكل المهبل ، وتعصيبه ، وإمداد الدم الغني به ، ومساحة السطح الظهارية الكبيرة تجعله موقعًا مثاليًا لإدارة الأدوية.
للإعطاء المهبلي مزايا مهمة على الطرق الأخرى لإعطاء هرمونات منع الحمل ، بما في ذلك الطرق الفموية وتحت الجلد.
تضمن الميزات التشريحية للمهبل الاستخدام الناجح للحلقة ، مما يضمن موقعها المريح والتثبيت الآمن بالداخل.
نظرًا لوجود المهبل في الحوض الصغير ، فإنه يمر عبر عضلة الحجاب الحاجز البولي التناسلي والعضلة العانية في الحجاب الحاجز. تشكل طبقات العضلات هذه عضلات عاصرة وظيفية تضيق مدخل المهبل. بالإضافة إلى العضلة العاصرة ، يتكون المهبل من قسمين: ثالث سفلي ضيق ، ويمر إلى الجزء العلوي الأعرض. إذا كانت المرأة واقفة ، فإن المنطقة العلوية تكون أفقية تقريبًا ، حيث ترتكز على الهيكل العضلي الأفقي الذي يتكون من الحجاب الحاجز للحوض والرافعة.
حجم وموضع الجزء العلوي من المهبل ، العضلة العاصرة عند المدخل ، تجعل المهبل مكانًا مناسبًا لإدخال حلقة منع الحمل.
يأتي تعصيب الجهاز المهبلي من مصدرين. يتم تغذية الربع السفلي من المهبل بشكل أساسي بالأعصاب الطرفية ، والتي تعتبر شديدة الحساسية للتأثيرات اللمسية ودرجة الحرارة. الأرباع الثلاثة العلوية من المهبل تتغذى أساسًا بالألياف العصبية اللاإرادية التي لا تتأثر نسبيًا بالمنبهات اللمسية ودرجة الحرارة. هذا النقص في الإحساس في الجزء العلوي من المهبل يفسر سبب عدم قدرة المرأة على الشعور بأجسام غريبة مثل السدادات القطنية أو حلقة منع الحمل.
يتم إمداد المهبل بكثرة بالدم من أنظمة الرحم والأعضاء التناسلية الداخلية والشرايين البواسير. يضمن الإمداد الدموي الغزير دخول الأدوية التي يتم تناولها عن طريق المهبل بسرعة إلى مجرى الدم ، متجاوزًا تأثير المرور الأول عبر الكبد.
NuvaRing عبارة عن حلقة مرنة ومرنة للغاية ، والتي عند إدخالها في المهبل "تتكيف" مع ثنايا الجسم قدر الإمكان ، وتأخذ الشكل المطلوب. في نفس الوقت يتم تثبيته بإحكام في المهبل. لا يوجد موضع خاطئ أو صحيح للحلقة - سيكون الوضع الذي ستتخذه نوفارينج هو الأمثل
نقطة البداية لبداية الحلقة هي تغيير تدرج التركيز عند إدخاله في المهبل. يسمح نظام الأغشية المعقد بإطلاق كمية محددة بدقة من الهرمونات باستمرار طوال فترة استخدام الحلقة. يتم توزيع المكونات النشطة بالتساوي داخل الحلقة بطريقة لا تتشكل داخل خزانها.
بالإضافة إلى ذلك ، فإن درجة حرارة الجسم شرط ضروري لعمل الحلقة. في الوقت نفسه ، لا تؤثر التغيرات في درجة حرارة الجسم في الأمراض الالتهابية على فعالية موانع الحمل للحلقة.
يتم إدخال NuvaRing وإزالته بسهولة من قبل المرأة نفسها.
يتم ضغط الحلقة بين الإبهام والسبابة وإدخالها في المهبل. يجب أن يكون وضع نوفارينج في المهبل مريحًا. إذا شعرت المرأة بذلك ، فمن الضروري تحريك الخاتم بعناية إلى الأمام. على عكس الحجاب الحاجز ، لا تحتاج الحلقة إلى وضعها حول عنق الرحم ، لأن موضع الحلقة في المهبل لا يؤثر على فعاليتها. يضمن الشكل الدائري والمرونة للحلقة تثبيتًا جيدًا في المهبل. قم بإزالة NuvaRing عن طريق إمساك حافة الخاتم بإصبع السبابة أو الوسطى والسبابة وسحب الحلقة برفق للخارج.
تم تصميم كل حلقة لدورة استخدام واحدة ؛ دورة واحدة تتكون من 3 أسابيع من استخدام الحلقة وأسبوع راحة. بعد الإدخال ، يجب أن تظل الحلقة في مكانها لمدة ثلاثة أسابيع ، ثم يتم إزالتها في نفس اليوم من الأسبوع الذي تم فيه إدخالها. على سبيل المثال ، إذا تم إدخال NuvaRing يوم الأربعاء الساعة 22.00 ، فيجب إزالة الحلقة بعد 3 أسابيع يوم الأربعاء حوالي الساعة 22.00. في يوم الأربعاء المقبل ، يجب تقديم خاتم جديد.
معظم النساء لا يشعرن بالحلقة أبدًا أو نادرًا جدًا أثناء الجماع. رأي الشركاء مهم جدًا أيضًا ؛ على الرغم من أن 32٪ من النساء لاحظن أن شركائهن يشعرن أحيانًا بالحلقة أثناء الجماع ، إلا أن معظم الشركاء في كلا المجموعتين لم يعترضوا على استخدام NuvaRing من قبل النساء.
وفقًا لنتائج مشروع بحث All-Russian الذي أجري في عام 2004 ، فإن NovaRing له تأثير إيجابي على الحياة الجنسية للمرأة:
- 78.5٪ من النساء يعتقدن أن نوفارينج لها تأثير إيجابي على الحياة الجنسية
- يعتقد 13.3٪ أن نوفارينج توفر أحاسيس جنسية إيجابية إضافية
- ما يقرب من 60٪ من النساء لم يشعرن بنوفارينج مطلقًا أثناء الجماع. النساء اللواتي شعرن بـ NuvaRing قالوا إنه محايد (54.3٪) أو حتى لطيف (37.4٪)
- كان هناك زيادة في وتيرة النشاط الجنسي وتواتر تحقيق النشوة الجنسية.
ميرينا
Mirena هو نظام على شكل حرف T من البولي إيثيلين (مشابه للجهاز الرحمي العادي) يحتوي على حاوية تحتوي على الليفونورجيستريل (البروجستين). هذه الحاوية مغطاة بغشاء خاص يوفر إطلاقًا متحكمًا مستمرًا لـ 20mcg من الليفونورجستريل يوميًا. موثوقية منع الحمل في Mirena أعلى بكثير من موانع الحمل الأخرى داخل الرحم ويمكن مقارنتها بالتعقيم.
بسبب التأثير الموضعي للليفونورجستريل في الرحم ، تمنع Mirena الإخصاب. على عكس Mirena ، فإن الآلية الرئيسية لتأثير منع الحمل للأجهزة التقليدية داخل الرحم هي عقبة أمام زرع البويضة المخصبة ، أي يحدث الإخصاب ، لكن البويضة المخصبة لا تلتصق بالرحم. بمعنى آخر ، عند استخدام Mirena ، لا يحدث الحمل ، ومع اللوالب التقليدية يحدث الحمل ولكن ينقطع على الفور.
أظهرت الدراسات أن موثوقية Mirena في موانع الحمل يمكن مقارنتها مع التعقيم ، ومع ذلك ، على عكس التعقيم ، توفر Mirena وسائل منع الحمل القابلة للعكس.
يوفر Mirena تأثيرًا مانعًا للحمل لمدة 5 سنوات ، على الرغم من أن مورد موانع الحمل الحقيقي لـ Mirena يصل إلى 7 سنوات. بعد تاريخ انتهاء الصلاحية ، يتم إزالة النظام ، وفي حالة رغبة المرأة في الاستمرار في استخدام Mirena ، في نفس الوقت الذي يتم فيه إزالة النظام القديم ، يمكن تقديم نظام جديد. يتم استعادة القدرة على الحمل بعد إزالة Mirena بنسبة 50٪ بعد 6 أشهر وفي 96٪ بعد 12 شهرًا.
ميزة أخرى مهمة لـ Mirena هي القدرة على استعادة القدرة على الحمل بسرعة. لذلك ، على وجه الخصوص ، يمكن إزالة "Mirena" في أي وقت بناءً على طلب المرأة ، يمكن أن يحدث الحمل بالفعل في الدورة الأولى بعد إزالته. كما يتضح من الدراسات الإحصائية ، تحمل 76 إلى 96٪ من النساء خلال السنة الأولى بعد إزالة Mirena ، وهو ما يتوافق بشكل عام مع مستوى الخصوبة لدى السكان. وتجدر الإشارة أيضًا إلى حقيقة أن جميع حالات الحمل لدى النساء اللاتي استخدمن Mirena قبل ظهورها استمرت وانتهت بشكل طبيعي. في النساء المرضعات ، لا يؤثر تناول Mirena ، الذي تم إدخاله بعد 6 أسابيع من الولادة ، سلبًا على نمو الطفل.
في معظم النساء ، بعد تثبيت Mirena ، تُلاحظ التغييرات التالية في الدورة الشهرية: في الأشهر الثلاثة الأولى ، يظهر نزيف غير منتظم بين الحيض ، في الأشهر الثلاثة المقبلة ، يصبح الحيض أقصر وأضعف وأقل إيلامًا. بعد مرور عام على تركيب Mirena ، 20٪ من النساء قد لا يصبن بالحيض على الإطلاق.
مثل هذه التغييرات في الدورة الشهرية ، إذا لم يتم إبلاغ المرأة عنها مسبقًا ، يمكن أن تسبب قلق المرأة وحتى الرغبة في التوقف عن استخدام Mirena ، في هذا الصدد ، يوصى باستشارة مفصلة للمرأة قبل تثبيت Mirena.
التأثيرات غير المانعة للحمل من Mirena
على عكس موانع الحمل الرحمية الأخرى ، فإن Mirena لها عدد من التأثيرات غير المانعة للحمل. يؤدي استخدام Mirena إلى تقليل حجم ومدة الحيض ، وفي بعض الحالات ، إلى وقفها التام. كان هذا التأثير هو الأساس لاستخدام Mirena في المرضى الذين يعانون من الحيض الثقيل الناجم عن الأورام الليفية الرحمية والعضال الغدي.
يؤدي استخدام "ميرينا" إلى تسكين الآلام بشكل كبير عند النساء المصابات بألم الدورة الشهرية ، خاصة بسبب الانتباذ البطاني الرحمي. بمعنى آخر ، يعتبر Mirena علاجًا فعالًا للألم المصاحب للانتباذ البطاني الرحمي ، بالإضافة إلى أنه يؤدي إلى تراجع تكوينات بطانة الرحم ، أو على الأقل له تأثير استقرار عليها. يعتبر Mirena أيضًا أحد مكونات العلاج بالهرمونات البديلة في علاج أعراض انقطاع الطمث.
نظم منع الحمل الهرمونية الجديدة
نتيجة لسنوات عديدة من البحث حول وسائل منع الحمل الهرمونية ، أصبح من الممكن تغيير نمط استخدام هذه الأدوية ، مما جعل من الممكن تقليل حدوث الآثار الجانبية وزيادة تأثيرها في منع الحمل نسبيًا.
حقيقة أنه بمساعدة وسائل منع الحمل الهرمونية يمكنك إطالة الدورة الشهرية وتأخير دورتك الشهرية معروفة منذ فترة طويلة. وقد نجحت بعض النساء في استخدام هذه الطريقة في الحالات التي يحتجن إليها ، على سبيل المثال ، الإجازات أو المسابقات الرياضية. ومع ذلك ، كان هناك رأي مفاده أنه لا ينبغي إساءة استخدام هذه الطريقة.
في الآونة الأخيرة نسبيًا ، تم اقتراح مخطط جديد لأخذ موانع الحمل الهرمونية - نظام مطول. مع هذا الوضع ، يتم أخذ موانع الحمل الهرمونية بشكل مستمر لعدة دورات ، وبعد ذلك يتم استراحة لمدة 7 أيام ويتم تكرار النظام مرة أخرى. النظام الأكثر شيوعًا هو 63 + 7 ، أي أن موانع الحمل الهرمونية تؤخذ باستمرار لمدة 63 يومًا ، وبعد ذلك تأتي فترة راحة فقط. إلى جانب نظام 63 + 7 ، تم اقتراح مخطط - 126 + 7 ، والذي لا يختلف من حيث قابلية النقل عن نظام 63 + 7.
ما هي ميزة النظام الموسع لوسائل منع الحمل الهرمونية؟ وفقًا لإحدى الدراسات ، في أكثر من 47 ٪ من النساء خلال فترة راحة لمدة 7 أيام ، ينضج الجريب إلى حجم التبويض ، والذي يتم كبح نموه عند بدء الحزمة التالية من الدواء. من ناحية أخرى ، من الجيد ألا يتم إيقاف تشغيل النظام تمامًا وعدم تعطل وظيفة المبيضين. من ناحية أخرى ، يؤدي انقطاع استخدام موانع الحمل الهرمونية إلى انتهاك الرتابة القائمة على خلفية استخدامها ، والتي تضمن "الحفاظ" على الجهاز التناسلي. وهكذا ، مع المخطط الكلاسيكي للإدارة ، فإننا "نسحب" النظام ، ونشغله ونغلقه بالفعل ، ونمنع الجسم من التعود بشكل كامل على نموذج العمل الهرموني الرتيب الجديد. يمكن مقارنة هذا النموذج بتشغيل السيارة ، حيث يقوم السائق بإيقاف تشغيل المحرك في كل مرة يتوقف فيها على الطريق ثم يبدأ تشغيله مرة أخرى. يسمح لك الوضع الممتد بإيقاف تشغيل النظام وبدء تشغيله بمعدل أقل - مرة كل ثلاثة أشهر أو مرة كل ستة أشهر. بشكل عام ، يتم تحديد مدة الاستخدام المستمر لوسائل منع الحمل الهرمونية إلى حد كبير من خلال العامل النفسي.
إن وجود الحيض عند المرأة عامل مهم في إحساسها بذاتها كإمرأة ، وضمانة أنها ليست حاملاً وصحة جهازها التناسلي. أكدت العديد من الدراسات الاجتماعية حقيقة أن معظم النساء ، بشكل عام ، يرغبن في أن يكون لهن نفس إيقاع الدورة الشهرية التي لديهن. من غير المرجح أن تصاب بالحيض أولئك النساء اللواتي ترتبط فترة الحيض بتجارب فسيولوجية شديدة - ألم شديد ، نزيف حاد ، شعور بعدم الراحة بشكل عام. بالإضافة إلى ذلك ، فإن تفضيل إيقاع الدورة الشهرية أو ذاك يختلف بين سكان البلدان المختلفة ويعتمد بشكل كبير على الحالة الاجتماعية والانتماء العرقي. هذه البيانات مفهومة تمامًا.
لقد تطور موقف النساء من الدورة الشهرية على مر القرون ، ولا يمكن إلا لجزء صغير من النساء أن يتخيلن بشكل صحيح ماهية هذه الظاهرة الفسيولوجية وسبب الحاجة إليها. هناك العديد من الأساطير التي تنسب وظائف التطهير إلى الحيض (إنه أمر مضحك ، لكن معظم مواطناتنا يستخدمن مصطلح "التطهير" فيما يتعلق بكشط تجويف الرحم ، وغالبًا ما يقولون "لقد تم تنظيفي"). في مثل هذه الحالة ، من الصعب جدًا تقديم وسائل منع الحمل المطولة للمرأة ، في حين أن فوائد الإدارة المطولة أكبر ويكون مثل هذا النظام أفضل تحملاً.
في 2000 سولاك وآخرون. أظهر أن جميع الآثار الجانبية تقريبًا مع استخدام موانع الحمل الفموية المشتركة تكون أكثر وضوحًا خلال فترة انقطاع لمدة 7 أيام في القبول. أطلق المؤلفون على هذه "أعراض الانسحاب". طُلب من النساء زيادة مدخولهن من COC إلى 12 أسبوعًا وتقصير الفترة إلى 4-5 أيام. إن زيادة مدة تناول الحبوب وتقصير الفترة الفاصلة بين تناول الحبوب يقلل من تكرار وشدة "أعراض الانسحاب" بمقدار 4 مرات. على الرغم من أن الدراسة استمرت 7 سنوات ، إلا أن 26 امرأة فقط من أصل 318 امرأة (8٪) تسربن من المتابعة.
وفقًا لدراسات أخرى ، على خلفية تناول الطعام لفترات طويلة ، تتوقف النساء عمليا عن مواجهة المشاكل الشائعة مثل الصداع وعسر الطمث والتوتر في الغدد الثديية والتورم.
عندما لا يكون هناك انقطاع في تناول موانع الحمل الهرمونية ، يكون هناك قمع ثابت لهرمونات موجهة الغدد التناسلية ، ولا تنضج الجريبات في المبايض ، ويتم إنشاء نمط رتيب من المستويات الهرمونية في الجسم. هذا ما يفسر تقليل أو اختفاء أعراض الدورة الشهرية وتحمل أفضل لوسائل منع الحمل بشكل عام.
أحد الآثار الجانبية الأكثر لفتًا للانتباه لوسائل منع الحمل الهرمونية ممتدة المفعول هو اكتشاف الدورة الشهرية. يزداد تواترها في الأشهر الأولى من تناول الأدوية ، ولكن مع مرور الدورة الثالثة يقل تواترها ، وكقاعدة عامة ، تختفي تمامًا. بالإضافة إلى ذلك ، فإن إجمالي مدة التبقع على خلفية نظام مطول أقل من مجموع كل أيام النزيف في النظام التقليدي.
حول وصف موانع الحمل
الدواء الذي يتناوله المريض مهم أيضًا. كما هو مذكور أعلاه ، يجب أن يناسب الدواء المرأة ويمكن تقييم ذلك بالفعل في الدورات الأولى من الإعطاء. يحدث أن المرأة بالفعل خلال الدورة الأولى قد طالت فترة اكتشافها أو أنها لا تتسامح بشكل عام مع الدواء. في مثل هذه الحالة ، يجب أن نستبدله بآخر: إما بجرعة مختلفة من الإستروجين أو تغيير مكون البروجستيرون. لذلك ، من الناحية العملية ، ليس من الضروري أن تنصح المرأة على الفور بشراء ثلاث عبوات من موانع الحمل الهرمونية. يجب أن تبدأ بالعلاج الذي اقترحته عليها ، وبعد ذلك يجب عليها تقييم مدى تحملها له. إذا كان تواتر الآثار الجانبية مناسبًا لفترة بدء تناول موانع الحمل الهرمونية ، فيمكنها الاستمرار في تناولها لفترة طويلة ، إذا لم يكن الأمر كذلك ، فعليها تناول الدواء حتى النهاية ، وبعد 7 أيام استراحة ، ابدأ بأخذ واحدة أخرى. كقاعدة عامة ، في معظم الحالات ، من الممكن اختيار دواء تشعر المرأة بالراحة تجاهه ، على الرغم من حقيقة أنه على خلفية الأدوية الأخرى كان لديها العديد من الآثار الجانبية.
من المهم جدًا تحضير المرأة التي لم تتناول أبدًا موانع الحمل الهرمونية بشكل صحيح ، أو التي تناولتها وفقًا للمخطط الكلاسيكي ، للبدء في تناول موانع الحمل الهرمونية بشكل مطول. من المهم أن تنقل إليها بشكل صحيح وسهل مبدأ عمل الجهاز التناسلي ، وشرح سبب حدوث الحيض وما هو معناها الحقيقي. تنشأ العديد من المخاوف لدى المرضى من الجهل التافه بالتشريح وعلم وظائف الأعضاء ، والجهل يؤدي في الواقع إلى إضفاء الطابع الأسطوري على الوعي. من الناحية الموضوعية ، ليس فقط فيما يتعلق بمنع الحمل ، ولكن أيضًا فيما يتعلق بالحالات الأخرى ، فإن تثقيف المرضى يزيد بشكل كبير من التزامهم بالعلاج وتناول الأدوية والوقاية من الأمراض اللاحقة.
السؤال الأكثر شيوعًا الذي تطرحه النساء عند الحديث عن وسائل منع الحمل الهرمونية ، وخاصةً عن استخدامها في الوضع المطول ، هو مسألة سلامة وإمكانية عكس طريقة منع الحمل هذه. في هذه الحالة ، يعتمد الكثير على الطبيب ومعرفته وقدرته على شرح ما يحدث في الجسم عند تناول وسائل منع الحمل الهرمونية بطريقة يسهل الوصول إليها. أهم شيء في هذا الحديث هو التركيز على التأثير غير المانع للحمل لوسائل منع الحمل الهرمونية والأثر السلبي للإجهاض على جسد المرأة. التجربة السلبية للمرأة في استخدام موانع الحمل في الماضي ، كقاعدة عامة ، ترجع إلى النهج الخاطئ في تعيينها. في كثير من الأحيان ، ترتبط التجربة السلبية بتلك المواقف عندما يتم وصف دواء للمرأة فقط للأغراض العلاجية وتركيبة معينة فقط لفترة قصيرة. من الواضح أنه لا يناسب المرأة ، فقد عانت من العديد من الآثار الجانبية ، لكنها استمرت في تناولها ، وتحمل الصعوبات من أجل الشفاء. في مثل هذه الحالة ، فإن التغيير الفعلي للدواء (وتنوعها يسمح بذلك) من شأنه أن يزيل الآثار الجانبية ولا يخلق موقفًا سلبيًا في ذهن المرأة. هذا مهم أيضًا للتعبير عنه.
حول إمكانية عكس موانع الحمل
من القضايا الحادة للغاية بين أطباء أمراض النساء مشكلة انعكاس موانع الحمل الهرمونية ، وأصبحت حادة بشكل خاص عندما تم اقتراح أنظمة دوائية طويلة الأمد.
يجادل العديد من أطباء أمراض النساء ، الذين يلخصون تجربتهم ، أنه في كثير من الأحيان ، على خلفية تناول موانع الحمل الهرمونية ، تحدث متلازمة فرط التثبيط لـ HHSS (نظام المبيض - الغدة النخامية - نظام تنظيم الدورة الشهرية) ، مما يؤدي إلى انقطاع الحيض لفترة طويلة (غياب من الحيض) ، وهو أمر يصعب التعامل معه.
هذه المشكلة ، مثل العديد من مشاكل منع الحمل الأخرى ، هي أسطورة إلى حد كبير. إن تواتر انقطاع الطمث بعد التوقف عن استخدام موانع الحمل الهرمونية مبالغ فيه إلى حد كبير. هذه هي ظاهرة التحليل الشخصي للتجربة السريرية للفرد ، والتي غالبًا ما تنهار ضد الإحصاءات المحايدة. يحدث أنه خلال الأسبوع قد يأتي العديد من المرضى الذين يعانون من نفس الحالة المرضية إلى الموعد ، أو يحدث نفس التأثير الجانبي على عقار طويل الاستخدام وقد تشعر أن الإصابة بمرض معين قد زادت مؤخرًا أو أن الدواء الذي تتناوله تعرف أصبح الناس عديمي الضمير وهمية. لكن هذه مجرد أحاسيس ، سلسلة من الصدف التي لا يمكن أن تشكل نمطاً. في الإحصاء ، توجد قواعد تصف الأنماط ، وتحدد درجة موثوقيتها اعتمادًا على العينة والأخطاء المختلفة. بفضل الإحصائيات ، من الممكن إثبات ما إذا كانت هذه الحقيقة موثوقة أم لا ، بينما مع زيادة العينة ، أي عدد الحالات ، قد تتغير الموثوقية.
لماذا يتعين علينا أن نتعامل مع مشكلة انقطاع الطمث أكثر نسبيًا بعد تناول موانع الحمل الهرمونية؟ من بين النساء اللواتي نوصيهن في أغلب الأحيان باستخدام وسائل منع الحمل ، في أغلب الأحيان مرضانا ، أي النساء اللاتي يعانين بالفعل من اضطرابات أمراض النساء. في كثير من الأحيان ، تأتي النساء الأصحاء إلى موعد لغرض وحيد هو اختيار وسائل منع الحمل الهرمونية لها. إذا كانت المرأة تعاني بالفعل من خلل في الدورة الشهرية ، فإن احتمالية استمرار هذه الاضطرابات بعد التوقف عن تناول الدواء تكون أعلى منها لدى المرأة السليمة. هنا يمكن القول أن موانع الحمل الهرمونية تستخدم لعلاج حالات اختلال وظيفي في الجهاز التناسلي وهناك "تأثير انسحاب" عندما يبدأ HHSS بعد "إعادة الضبط" في العمل بشكل طبيعي ، ومع ذلك ، فإن الانتهاكات في HHSS مختلفة والسبب لتنميتها حتى الآن بشكل لا لبس فيه.
بالنسبة لحالة واحدة ، يعد القمع المؤقت لإنتاج الجونادوتروبين عاملاً إيجابياً يزيل الفشل في عملهم الدافع ، ومن ناحية أخرى ، يمكن أن يتسبب قمع وظيفة نظام الغدة النخامية في حدوث اضطرابات في إنتاجها. من المحتمل أن يكون هذا بسبب العديد من الاضطرابات الوظيفية الدقيقة ، حيث يتم انتهاك البرنامج الدوري فقط ، أو يكون علم الأمراض أكثر خطورة. الشيء الأكثر إثارة للاهتمام هو أن هذه الفروق الدقيقة في الخلل الوظيفي في نظام الغدة النخامية موصوفة بشكل عام - هناك قصور وظيفي ، وفرط وظيفي ، واختلال وظيفي وغياب كامل للوظيفة ، على الرغم من أن مفهوم الخلل الوظيفي يجب فك تشفيره وتصنيفه.
كقاعدة عامة ، تكون النساء ، اللائي يكون اختلالهن الوظيفي أكثر خطورة ، في حالة تعويض ثانوي ، وبالنسبة لهن ، يمكن أن يصبح أي محفز ملموس عاملاً محفزًا يؤدي إلى تعويض هذا النظام. المرض الشديد والإجهاد والحمل والإجهاض والغريب تناول موانع الحمل الهرمونية - كل هذا يمكن أن يعزى إلى عوامل فعالة يمكن أن تسبب اضطرابات في النظام.
يمكننا مقارنة مجموعتين من النساء - اللواتي لا يؤثر الإجهاض المتكرر على الجهاز التناسلي بالنسبة لهن ، وأولئك اللائي يتسبب إجهاض واحد لهن في العقم المستمر والضعف التناسلي بشكل عام. تتأثر بعض النساء بالتوتر لدرجة أن انقطاع الطمث يتطور ، بينما تحافظ النساء الأخريات في المواقف الأكثر صعوبة على الدورة الشهرية المنتظمة. الأمراض والولادة - تقسم النساء أيضًا إلى مجموعتين. يمكن أن تستمر هذه المقارنات لفترة طويلة ، لكن الاستنتاج يشير إلى نفسه - التشغيل الطبيعي لـ HHNS له هامش كبير من القدرات التعويضية ويمكن أن يتكيف بشكل مناسب مع المواقف المختلفة التي تحدث مع الجسم. إذا تعطل عمل الآليات التعويضية ، فسوف يفشل النظام عاجلاً أم آجلاً ولا يهم ما الذي يؤدي إلى ذلك - تناول وسائل منع الحمل الهرمونية أو الإجهاض الذي حدث في غيابه. لذلك ، لا تلعب مدة منع الحمل دورًا حاسمًا ، حيث يتم قمع HHSS تمامًا بالفعل في نهاية الدورة الأولى من تناول الأدوية.
هل من الممكن معرفة حالة HHNS مسبقًا وما إذا كان استخدام الأدوية الهرمونية يمكن أن يعطل عملها بشكل دائم؟ ليس بعد. الدراسات الهرمونية المختلفة غير قادرة على أن تعكس بشكل كامل الحالة الحقيقية لـ HHSS ، وأكثر من ذلك لتوقع احتمالية حدوث انتهاكات. تعتبر دراسات مستويات الغدد التناسلية مفيدة في حالات الاضطرابات الشديدة (انقطاع الطمث ، متلازمة تكيس المبايض ، بروتوكولات التحفيز ، إلخ). نظرًا لأن هرمونات الغدة النخامية يتم إنتاجها في نبضات ، فإن قيمتها بقياس واحد لا تكون مفيدة بشكل عام ، لأنك لا تعرف في أي لحظة من الدافع أجريت الدراسة في ذروة التركيز أو في النهاية.
سيكون من الممكن في المستقبل حل مشكلة توقع الانتهاكات المحتملة أثناء تناول موانع الحمل الهرمونية ، في فترة ما بعد الولادة أو ما بعد الإجهاض. يوجد الآن بالفعل أدوات تجعل من الممكن تقييم سمات الاضطرابات الدقيقة بطريقة مختلفة وتسليط الضوء على أنماط الحالات الفردية. في الوقت الحالي ، يمكن وصف موانع الحمل الهرمونية إذا لم تكن هناك موانع ثابتة لاستخدامها. يمكن حل مشكلة انقطاع الطمث ، في حالة حدوثه ، باستخدام الأدوية لتحفيز الإباضة.
منع الحمل لمختلف الحالات الطبية
من أكثر القضايا إثارة للجدل فيما يتعلق بمنع الحمل مشكلة استخدامه لدى النساء المصابات بأمراض مختلفة وتحت ظروف مختلفة من الجسم.
منع الحمل في فترة النفاس
تتميز فترة ما بعد الولادة بخصائص فرط تخثر الدم (زيادة تخثر الدم) ، وبالتالي ، لا ينصح باستخدام الأدوية التي تحتوي على هرمون الاستروجين. بعد ثلاثة أسابيع من الولادة ، عندما تعود خصائص تخثر الدم إلى طبيعتها ، يمكن وصف وسائل منع الحمل المركبة للنساء غير المرضعات دون أي قيود. أما موانع الحمل التي تحتوي على البروجستين فقط ، فيُسمح بتحديدها من أي يوم ، لأنها لا تؤثر على نظام تخثر الدم ، ومع ذلك ، لا يُنصح باستخدامها في الأسابيع الستة الأولى بعد الولادة - الشرح أدناه. يمكن أيضًا تركيب الأجهزة الرحمية ونظام Mirena بدون حدود زمنية ، ولكن يفضل القيام بذلك في أول 48 ساعة بعد الولادة ، لأنه في هذه الحالة لوحظ أقل تكرار لطردهم.
فترة الرضاعة (فترة الرضاعة)
خلال فترة الرضاعة ، يتم تحديد اختيار وسائل منع الحمل حسب نوعها والوقت المنقضي منذ الولادة. وفقًا لتوصيات منظمة الصحة العالمية ، يمكن أن يكون لاستخدام موانع الحمل الهرمونية المركبة في الأسابيع الستة الأولى بعد الولادة تأثير سلبي على كبد ودماغ الوليد ، لذلك يُحظر استخدام هذه الأدوية. في الفترة من 6 أسابيع إلى 6 أشهر ، يمكن أن تقلل موانع الحمل الهرمونية التي تحتوي على هرمون الاستروجين من كمية الحليب المنتج وتزيد من جودته. بعد 6 أشهر من الولادة ، عندما يبدأ الطفل في تناول الطعام الصلب ، يمكن استخدام وسائل منع الحمل المركبة.
الرضاعة الطبيعية في الأشهر الستة الأولى بعد الولادة في حد ذاتها تمنع احتمال الحمل إذا كانت المرأة لا تحيض. ومع ذلك ، وفقًا للبيانات المحدّثة ، يصل تواتر حالات الحمل على خلفية انقطاع الطمث الإرضاع إلى 7.5٪. تشير هذه الحقيقة إلى الحاجة الواضحة إلى وسائل منع الحمل الكافية والموثوقة خلال هذه الفترة.
خلال هذه الفترة ، عادة ما يتم وصف موانع الحمل التي تحتوي على البروجستين فقط (نظائر البروجسترون). أشهر الأدوية هي الحبوب الصغيرة. تؤخذ هذه الاقراص يوميا دون انقطاع.
فترة ما بعد الإجهاض
في فترة ما بعد الإجهاض ، وبغض النظر عن الشكل الذي أجريت به ، من الآمن والمفيد البدء فورًا في استخدام وسائل منع الحمل الهرمونية. بالإضافة إلى حقيقة أن المرأة في هذه الحالة لا تحتاج إلى استخدام طرق إضافية لمنع الحمل في الأسبوع الأول من تناول الدواء ، فإن موانع الحمل الهرمونية ، إذا كنا نتحدث عن وسائل منع الحمل أحادية الطور ، يمكن أن تحيد آثار إجهاد الوطاء ، والتي يمكن أن يؤدي إلى تطور متلازمة التمثيل الغذائي ، وسوف ينخفض المزيد عن هذا. أيضا ، مباشرة بعد الإجهاض ، يمكن تركيب جهاز داخل الرحم أو نظام Mirena.
صداع نصفي
الصداع النصفي هو مرض شائع إلى حد ما بين النساء في سن الإنجاب. لا يؤثر صداع التوتر على خطر الإصابة بالسكتة الدماغية بأي شكل من الأشكال ، في حين أن الصداع النصفي يمكن أن يؤدي إلى مثل هذه المضاعفات الشديدة ، لذا فإن التشخيص التفريقي للصداع مهم عند اتخاذ قرار بشأن تناول موانع الحمل الهرمونية.
أبلغت بعض النساء عن الراحة من أعراض الصداع النصفي باستخدام موانع الحمل الفموية واستخدام هذه الأدوية في نظام مطول لتجنب اشتعال الدورة الشهرية خلال فترة الراحة التي تستغرق سبعة أيام. في الوقت نفسه ، يعاني البعض الآخر من زيادة في أعراض هذا المرض.
من المعروف أن موانع الحمل الفموية تزيد من خطر الإصابة بالسكتة الدماغية عند النساء المصابات بالصداع النصفي ، في حين أن مجرد وجود الصداع النصفي لدى المرأة يزيد من خطر الإصابة بالسكتة الدماغية بنسبة 2-3.5 مرة مقارنة بالنساء في نفس العمر اللائي لا يعانين من هذا المرض.
من المهم التمييز بين الصداع النصفي المصحوب بالأورة والصداع النصفي المنتظم لأن الصداع النصفي المصحوب بأورة من المرجح أن يؤدي إلى السكتة الدماغية الإقفارية. يزداد خطر الإصابة بالسكتة الدماغية أثناء تناول موانع الحمل الفموية عند النساء المصابات بالصداع النصفي بمقدار 2-4 مرات مقارنة بالنساء المصابات بالصداع النصفي ، ولكن لا يتناولن موانع الحمل الفموية 8-16 مرة مقارنة بالنساء غير المصابات بالصداع النصفي ولا يتناولن موانع الحمل الفموية. فيما يتعلق بوسائل منع الحمل المحتوية على البروجستين ، خلصت منظمة الصحة العالمية إلى ما يلي فيما يتعلق باستخدامها في النساء المصابات بالصداع النصفي: "فوائد الاستخدام تفوق المخاطر".
لذلك ، يجب على النساء اللواتي يعانين من الصداع النصفي عدم تناول موانع الحمل الفموية. بالنسبة لمنع الحمل ، من الممكن استخدام وسائل منع الحمل داخل الرحم ، ووسائل منع الحمل ، وربما وسائل منع الحمل المحتوية على البروجستين.
بدانة
يمكن أن يؤثر الوزن الزائد للجسم بشكل كبير على عملية التمثيل الغذائي لهرمونات الستيرويد من خلال زيادة معدل الأيض الأساسي ، وزيادة نشاط إنزيمات الكبد و / أو التخمر المفرط في الأنسجة الدهنية.
تشير بعض الدراسات إلى أن موانع الحمل الفموية منخفضة الجرعة وموانع الحمل المحتوية على البروجستين قد تكون أقل فعالية عند النساء ذوات الوزن الزائد. تبين أن خطر الحمل أعلى بنسبة 60٪ لدى النساء اللواتي يكون مؤشر كتلة الجسم (BMI) (مؤشر كتلة الجسم) به> 27.3 وأعلى بنسبة 70٪ لدى النساء ذوات مؤشر كتلة الجسم> 32.2 مقارنة بالنساء ذوات مؤشر كتلة الجسم الطبيعي. على الرغم من ذلك ، يتم التعرف على فعالية موانع الحمل الفموية كأفضل من وسائل منع الحمل الحاجزة ، بينما تزداد فعالية موانع الحمل الفموية مع فقدان الوزن والاستخدام الصحيح للأدوية.
من المعروف أن النساء ذوات الوزن الزائد معرضات لخطر الإصابة بالخثار الوريدي.
يؤدي تناول موانع الحمل الفموية في حد ذاته إلى زيادة خطر الإصابة بالتجلط الوريدي ، ويزيد هذا الخطر عند النساء اللواتي يعانين من زيادة وزن الجسم. في الوقت نفسه ، لم يكن هناك دليل موثوق به على تأثير موانع الحمل المحتوية على البروجستين على زيادة مخاطر تجلط الدم الوريدي. بالإضافة إلى ذلك ، عند استخدام نظام Mirena ، لم يكن هناك أي تغيير في التمثيل الغذائي للبروجستين لدى النساء ذوات الوزن الزائد. وبالتالي ، نظرًا للمخاطر الموصوفة ، يجب أن يُنصح النساء المصابات بالسمنة بوسائل منع الحمل المحتوية على البروجستين أو يفضل نظام Mirena ، والذي بدوره سيضمن الوقاية من عمليات فرط التنسج في بطانة الرحم ، والتي غالبًا ما تُلاحظ عند النساء ذوات الوزن الزائد.
داء السكري
نتيجة للدراسات المقارنة ، تم الحصول على البيانات التالية: جميع أنواع موانع الحمل الهرمونية ، باستثناء الجرعات العالية من موانع الحمل الفموية ، ليس لها تأثير كبير على استقلاب الكربوهيدرات والدهون لدى مرضى السكري من النوع الأول والنوع الثاني. الطريقة الأكثر تفضيلاً لمنع الحمل هي النظام الهرموني داخل الرحم "ميرينا". يمكن استخدام موانع الحمل الفموية ذات الجرعات المنخفضة والعالمية من قبل النساء المصابات بكلا النوعين من مرض السكري اللائي لا يعانين من اعتلال الكلية أو الشبكية أو ارتفاع ضغط الدم أو عوامل الخطر الأخرى لنظام القلب والأوعية الدموية ، مثل التدخين أو العمر فوق 35 عامًا.
التأثيرات غير المانعة للحمل لموانع الحمل الفموية
يمكن أن يوفر الاستخدام السليم لحبوب منع الحمل الهرمونية مزايا مانعة للحمل وغير موانع للحمل لهذه الطريقة. من قائمة مزايا هذه الطريقة أدناه ، بالإضافة إلى تأثير منع الحمل ، هناك أيضًا بعض التأثيرات العلاجية.
- موثوقية بنسبة 100٪ تقريبًا وتأثير فوري تقريبًا ؛
- عكس الطريقة وإتاحة الفرصة للمرأة للتحكم بشكل مستقل في بداية الحمل. تتم استعادة وظيفة الإنجاب لدى النساء اللائي لم يولدن دون سن الثلاثين اللائي تناولن موانع الحمل الفموية المشتركة في النطاق من شهر إلى ثلاثة أشهر بعد التوقف عن تناول الدواء في 90٪ من الحالات ، وهو ما يتوافق مع المستوى البيولوجي للخصوبة. خلال هذه الفترة الزمنية ، هناك ارتفاع سريع في مستويات FSH و LH. لذلك ، يوصى بالتوقف عن تناول موافق قبل 3 أشهر من بداية الحمل المخطط له.
- معرفة كافية بالطريقة ؛
- انخفاض معدل حدوث الآثار الجانبية.
- سهولة الاستخدام النسبية
- لا يؤثر على الشريك الجنسي ومسار الجماع ؛
- استحالة التسمم بسبب جرعة زائدة ؛
- انخفاض وتيرة الحمل خارج الرحم بنسبة 90٪ ؛
- انخفاض في تواتر الأمراض الالتهابية لأعضاء الحوض بنسبة 50-70٪ بعد عام واحد من القبول بسبب انخفاض كمية دم الحيض المفقود ، وهو ركيزة مثالية لتكاثر مسببات الأمراض ، فضلاً عن توسع أصغر من قناة عنق الرحم أثناء الحيض بسبب الانخفاض الموضح في فقدان الدم. يقلل الانخفاض في شدة تقلصات الرحم والنشاط التمعجي لقناتي فالوب من احتمالية الإصابة بالعدوى الصاعدة. المكون بروجستيرونية المفعول لـ OK له تأثير محدد على اتساق مخاط عنق الرحم ، مما يجعل من الصعب المرور ليس فقط للحيوانات المنوية ، ولكن أيضًا لمسببات الأمراض ؛
- منع تطور الأورام الحميدة في المبايض والرحم. يرتبط استخدام OC ارتباطًا وثيقًا بانخفاض خطر الإصابة بسرطان المبيض. ربما ترتبط آلية العمل الوقائي لـ OK بقدرتها على تثبيط الإباضة. كما تعلم ، هناك نظرية مفادها أن "الإباضة المستمرة" طوال الحياة ، المصحوبة بصدمة في ظهارة المبيض مع الإصلاح (الإصلاح) اللاحق ، هي عامل خطر كبير لتطور اللانمطية ، والتي ، في الواقع ، يمكن أن تكون تعتبر المرحلة الأولى من تكوين سرطان المبيض. يُلاحظ أن سرطان المبيض غالبًا ما يتطور عند النساء اللواتي كان لديهن دورة طمث طبيعية (تبويض). العوامل الفسيولوجية التي "توقف" الإباضة هي الحمل والرضاعة. تحدد الخصائص الاجتماعية للمجتمع الحديث الوضع الذي تتحمل فيه المرأة ، في المتوسط ، مرة أو مرتين فقط من حالات الحمل في حياتها. أي أن الأسباب الفسيولوجية للحد من وظيفة التبويض ليست كافية. في هذه الحالة ، يبدو أن تناول OC يحل محل "نقص العوامل الفسيولوجية" التي تحد من الإباضة ، وبالتالي تحقيق تأثير وقائي على خطر الإصابة بسرطان المبيض. يقلل استخدام موانع الحمل الفموية لمدة عام تقريبًا من خطر الإصابة بسرطان المبيض بنسبة 40٪ مقارنة بمن لا يستخدم موانع الحمل الفموية.تستمر الحماية المزعومة ضد سرطان المبيض المرتبط بموانع الحمل الفموية لمدة 10 سنوات أو أكثر بعد التوقف عن استخدامها. بالنسبة لأولئك الذين استخدموا OK لأكثر من 10 سنوات ، يتم تقليل هذا الرقم بنسبة 80 ٪ ؛
- تأثير إيجابي في أمراض الثدي الحميدة. يتم تقليل اعتلال الخشاء الليفي بنسبة 50-75٪. هناك مشكلة لم يتم حلها وهي مسألة ما إذا كانت موانع الحمل الفموية تزيد من خطر الإصابة بسرطان الثدي لدى الشابات (حتى 35-40 سنة). تدعي بعض الدراسات أن موانع الحمل الفموية لا يمكنها إلا تسريع تطور سرطان الثدي السريري ، ولكن بشكل عام تبدو البيانات مطمئنة لمعظم النساء. لوحظ أنه حتى في حالة الإصابة بسرطان الثدي أثناء تناول الطعام بشكل جيد ، فإن المرض غالبًا ما يكون له طابع موضعي ودورة أكثر اعتدالًا وتوقعات جيدة للعلاج.
- انخفاض في حدوث سرطان بطانة الرحم (بطانة الرحم) مع الاستخدام طويل الأمد لـ OK (يتم تقليل الخطر بنسبة 20 ٪ سنويًا بعد عامين من القبول). أظهرت دراسة عن السرطان وهرمون الستيرويد التي أجرتها مراكز السيطرة على الأمراض والمعاهد الوطنية للصحة بالولايات المتحدة انخفاضًا بنسبة 50٪ في خطر الإصابة بسرطان بطانة الرحم ، والذي ارتبط باستخدام مانعات الحمل الفموية لمدة 12 شهرًا على الأقل. يستمر التأثير الوقائي حتى 15 عامًا بعد التوقف عن استخدام OK ؛
- تخفيف أعراض عسر الطمث (الحيض المؤلم). يقل حدوث عسر الطمث ومتلازمة ما قبل الحيض (40٪).
الحد من توتر ما قبل الحيض. - تأثير إيجابي (يصل إلى 50٪ عند تناوله لمدة عام واحد) مع فقر الدم الناجم عن نقص الحديد بسبب انخفاض فقدان دم الدورة الشهرية ؛
- تأثير إيجابي في الانتباذ البطاني الرحمي - يرتبط التأثير الإيجابي على مسار المرض بنخر ساقطي واضح لبطانة الرحم المفرطة التنسج. يمكن أن يؤدي استخدام OK في الدورات المستمرة إلى تحسين حالة المرضى الذين يعانون من هذه الحالة المرضية بشكل كبير ؛
- وفقًا لدراسة شملت مجموعة كبيرة من النساء ، فقد تبين أن استخدام موانع الحمل الفموية على المدى الطويل يقلل من خطر الإصابة بالأورام الليفية الرحمية. على وجه الخصوص ، مع مدة خمس سنوات من تناول موافق ، ينخفض خطر الإصابة بأورام الرحم الليفية بنسبة 17٪ ، ولمدة عشر سنوات - بنسبة 31٪. وجدت دراسة إحصائية أكثر تمايزًا ، شملت 843 امرأة مصابات بأورام ليفية رحمية و 1557 امرأة ضابطة ، أن خطر الإصابة بالأورام الليفية الرحمية يتناقص مع زيادة مدة استخدام OC المستمر.
- انخفاض في وتيرة تطور تكوينات احتباس المبيض (الخراجات الوظيفية - اقرأ عن أكياس المبيض في القسم ذي الصلة) (حتى 90 ٪ عند استخدام تركيبات هرمونية حديثة) ؛
- تقليل مخاطر الإصابة بالتهاب المفاصل الروماتويدي بنسبة 78٪
- تأثير إيجابي على مسار فرفرية نقص الصفيحات مجهول السبب ؛
- انخفاض بنسبة 40٪ في خطر الإصابة بسرطان القولون والمستقيم (سرطان القولون والمستقيم)
- تأثير علاجي على الجلد المصاب بحب الشباب (البثور) ، الشعرانية (زيادة نمو الشعر) والزهم (عند تناول أدوية الجيل الثالث) ؛
- الحفاظ على كثافة عظام أعلى لدى أولئك الذين استخدموا OK في العقد الأخير من سن الإنجاب.
- كانت العلاقة بين موانع الحمل الفموية وسرطان عنق الرحم موضوع عدد كبير من الدراسات. لا يمكن اعتبار الاستنتاجات من هذه الدراسات لا لبس فيها. يُعتقد أن خطر الإصابة بسرطان عنق الرحم يزداد عند النساء اللواتي تناولن موانع الحمل الفموية لفترة طويلة - أكثر من 10 سنوات. في الوقت نفسه ، فإن إثبات حقيقة وجود صلة مباشرة بين سرطان عنق الرحم وعدوى فيروس الورم الحليمي يفسر جزئياً هذا الاتجاه ، لأنه من الواضح أن النساء اللائي يستخدمن موانع الحمل الفموية نادراً ما يستخدمن وسائل منع الحمل.
- أنواع أخرى من وسائل منع الحمل
من غير المحتمل أن تفقد الواقيات الذكرية ، بالإضافة إلى طرق منع الحمل الأخرى ، أهميتها في المستقبل القريب ، لأن وسائل منع الحمل هذه هي الوحيدة التي تجمع بين تأثير موانع الحمل والقدرة على الحماية من الأمراض المنقولة جنسياً. من المعروف أن مشاركة مبيدات النطاف مع الواقي الذكري أو الأغشية تزيد من موثوقيتها. من الواضح أن طريقة منع الحمل هذه موصوفة بشكل خاص للنساء اللواتي ليس لديهن علاقة أحادية الزواج مستقرة ، معرضات للانحلال ، وأيضًا في الحالات التي ، لسبب أو لآخر ، يتم تقليل تأثير موانع الحمل عن طريق الفم. في الواقع ، يُشار إلى الاستخدام الروتيني لطرق الحاجز أو مبيدات الحيوانات المنوية فقط في حالة وجود موانع مطلقة لاستخدام اللولب أو اللولب ، والنشاط الجنسي غير المنتظم ، وأيضًا إذا رفضت المرأة بشكل قاطع طرق منع الحمل الأخرى.
من المعروف أن طريقة التقويم لمنع الحمل هي واحدة من أقل الطرق موثوقية ، ولكن هذه الطريقة لها ميزة خاصة ، فقط طريقة منع الحمل هذه مقبولة من قبل كل من الكنيسة الكاثوليكية والأرثوذكسية.
يعتبر التعقيم وسيلة لا رجعة فيها لمنع الحمل ، على الرغم من أنه إذا رغبت في ذلك ، يمكن استعادة الخصوبة إما باستخدام جراحة تجميل البوق أو تقنية الإنجاب المساعدة. إن تأثير التعقيم لمنع الحمل ليس مطلقًا ، وفي بعض الحالات يحدث الحمل بعد هذا الإجراء ، وفي معظم الحالات يكون هذا الحمل خارج الرحم.
على الرغم من وجود مؤشرات واضحة لمن توصف لهم طريقة منع الحمل هذه ، أي النساء اللائي حققن الوظيفة الإنجابية ، لا يزال من الضروري مراعاة حقيقة أن التعقيم هو تدخل جراحي في البطن يتطلب تخديرًا عامًا. السؤال هو - هل من المنطقي تحقيق تأثير منع الحمل بهذا السعر؟ من الواضح ، بالنسبة لهذه الفئة من النساء ، قد تكون Mirena أفضل وسيلة لمنع الحمل. نظرًا لحقيقة أن الأمراض مثل الأورام الليفية الرحمية وانتباذ بطانة الرحم هي الأكثر شيوعًا في هذه الفئة العمرية ، فإن استخدام Mirena لن يكون له تأثير علاجي و / أو وقائي أيضًا في هذه الفئة العمرية. لا ينبغي للطبيب أن ينسى أبدًا أن اختيار المرأة لوسائل منع الحمل يتحدد إلى حد كبير من خلال قدرتها على شرح مزايا وعيوب كل نوع من أنواع وسائل منع الحمل بطريقة سهلة الوصول ومقنعة.
في رأينا ، تشغل موانع الحمل القابلة للحقن مكانًا منفصلاً تمامًا ، وربما يرجع ذلك أساسًا إلى درجة معينة من الإزعاج في استخدامها. بالإضافة إلى طريقة إدارتها (الحقن ، الخياطة في الكبسولات) ، غالبًا ما تسبب المشاعر السلبية لدى المرأة اكتشاف البقع. بشكل عام ، من الصعب تحديد مجموعة النساء الأكثر ملاءمة لهذه الطريقة من منع الحمل.
وبالتالي ، يمكن حل مشكلة منع الحمل في الوقت الحالي بنجاح باستخدام موانع الحمل الفموية ، والبقع والخواتم ، أو الأجهزة الرحمية أو وسائل Mirena والحاجز. جميع وسائل منع الحمل المذكورة أعلاه موثوقة تمامًا وآمنة قدر الإمكان وقابلة للعكس وسهلة الاستخدام.

