7.1. هيكل وتوصيلات ووظائف CEREBELLA
يقع المخيخ (المخيخ) تحت الأم الجافية المكررة المعروفة باسم مخطط المخيخ(خيمة المخية) ، والتي تقسم التجويف القحفي إلى فضاءين غير متساويين - فوق المخي وتحت المخي. الخامس مساحة فرعية ،أسفلها الحفرة القحفية الخلفية ، بالإضافة إلى المخيخ ، هو جذع الدماغ. يبلغ متوسط حجم المخيخ 162 سم 3. يتراوح وزنه بين 136-169 جم.
يقع المخيخ فوق الجسر والنخاع المستطيل. إلى جانب الأشرعة الدماغية العلوية والسفلية ، فإنها تشكل سقف البطين الرابع للدماغ ، والذي يكون قاعه ما يسمى بالحفرة المعينية (انظر الفصل 9). يوجد فوق المخيخ الفصوص القذالية للدماغ الكبير ، مفصولة عنه بخيمة المخيخ.
يوجد اثنان في المخيخ نصفي الكرة الأرضية(نصف الكرة المخية). بينهما في المستوى السهمي فوق البطين الرابع للدماغ هو أقدم جزء من المخيخ من الناحية التطورية - إنه الفيروس المتنقل(دودة دماغية). يتم تجزئة نصفي الكرة الأرضية والدماغ إلى فصيصات بواسطة أخاديد عرضية عميقة.
يتكون المخيخ من مادة رمادية وبيضاء. تشكل المادة الرمادية القشرة المخيخية ونواة النوى المزدوجة الموجودة في عمقها (الشكل 7.1). أكبرهم حبات خشنة(النواة dentatus) - تقع في نصفي الكرة الأرضية. يوجد في الجزء المركزي من الدودة النوى خيمة(نوى
أرز. 7.1.نوى المخيخ.
1 - لب مسنن 2 - نواة الفلين. 3 - قلب الخيمة ؛ 4 - نواة كروية.
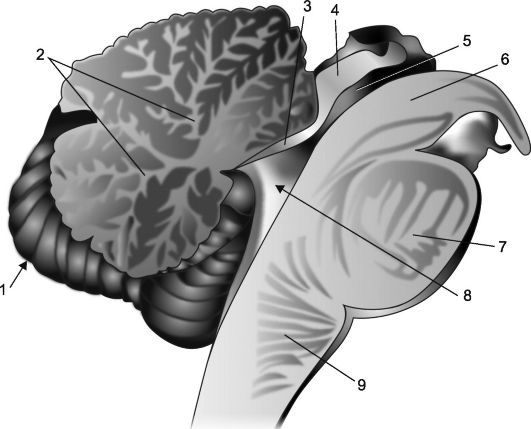
أرز. 7.2مقطع سهمي من المخيخ وجذع الدماغ.
1 - المخيخ 2 - "شجرة الحياة" ؛ 3 - شراع الدماغ الأمامي. 4 - صفيحة رباعية ؛ 5 - قناة الدماغ. 6 - ساق الدماغ. 7 - الجسر 8 - البطين الرابع ، الضفيرة المشيمية والخيمة ؛ 9 - النخاع المستطيل.
fastigii) ، بينهم وبين النوى المسننة كرويو نوى فلين(nuctei.globosus et emboliformis).
نظرًا لحقيقة أن القشرة تغطي كامل سطح المخيخ وتخترق عمق أخاديدها ، في مقطع سهمي من المخيخ ، يكون لأنسجتها نمط أوراق ، تتشكل الأوردة من مادة بيضاء (الشكل . 7.2) ، والتي تشكل ما يسمى ب شجرة حياة المخيخ (أربور فيتاي سيريبلي). يوجد في قاعدة شجرة الحياة شق على شكل إسفين ، وهو الجزء العلوي من تجويف البطين الرابع ؛ حواف هذه العطلة تشكل خيمته. سقف الخيمة هو الدودة المخيخية ، وجدرانها الأمامية والخلفية عبارة عن صفائح دماغية رفيعة تعرف بالجزء الأمامي والخلفي أشرعة الدماغ(فيلا النخاع الأمامي والخلفي).
بعض المعلومات حول الهندسة المعمارية المخيخية ،إعطاء أسباب للحكم على وظيفة مكوناتها. لديك قشرة المخيخهناك طبقتان من الخلايا: الطبقة الداخلية حبيبية ، تتكون من خلايا حبيبية صغيرة ، والطبقة الخارجية جزيئية. يوجد بينهما عدد من الخلايا الكبيرة على شكل كمثرى تحمل اسم العالم التشيكي I. Purkinje الذي وصفها (Purkinje I ، 1787-1869).
تدخل النبضات إلى القشرة المخيخية من خلال الألياف المطحونة والزاحفة التي تخترقها من المادة البيضاء ، والتي تشكل المسارات الواردة للمخيخ. من خلال ألياف طحلبية ، نبضات من النخاع الشوكي
يتم نقل النوى الدهليزي ونواة الجسر إلى خلايا الطبقة الحبيبية للقشرة. محاور هذه الخلايا ، جنبًا إلى جنب مع الألياف الزاحفة التي تمر عبر الطبقة الحبيبية في العبور وتحمل النبضات من الزيتون السفلي إلى المخيخ ، تصل إلى الطبقة السطحية الجزيئية من المخيخ. هنا ، تنقسم محاور خلايا الطبقة الحبيبية والألياف الزاحفة على شكل حرف T ، وفي الطبقة الجزيئية تأخذ فروعها اتجاهًا طوليًا إلى سطح المخيخ. النبضات التي وصلت إلى الطبقة الجزيئية من القشرة ، بعد أن مرت عبر جهات الاتصال المشبكية ، تقع على التشعبات المتفرعة لخلايا بركنجي الموجودة هنا. ثم يتبعون تشعبات خلايا بركنجي إلى أجسامهم الواقعة على حدود الطبقات الجزيئية والحبيبية. ثم ، على طول محاور نفس الخلايا التي تعبر الطبقة الحبيبية ، تخترق عمق المادة البيضاء. تنتهي محاور خلايا بركنجي في نوى المخيخ. أساسا في نواة المسنن. النبضات المتدفقة القادمة من المخيخ على طول محاور الخلايا التي تشكل نواتها والمشاركة في تكوين ساقي المخيخ تترك المخيخ.
المخيخ لديه ثلاثة أزواج من الأرجل:القاع والوسط والعليا. يربطها الجزء السفلي من الساق مع النخاع المستطيل ، والوسط - مع الجسر ، والجزء العلوي - مع الدماغ المتوسط. تشكل أرجل الدماغ المسارات التي تحمل النبضات من وإلى المخيخ.
تضمن دودة المخيخ استقرار مركز ثقل الجسم ، وتوازنه ، واستقراره ، وتنظيم نغمة مجموعات العضلات المتبادلة ، وخاصة العنق والجذع ، وظهور التآزر المخيخي الفسيولوجي الذي يعمل على استقرار توازن الجسم.
للحفاظ على توازن الجسم بنجاح ، يتلقى المخيخ باستمرار معلومات تمر على طول المسارات المخيخية من المستقبِلات الأولية لأجزاء مختلفة من الجسم ، وكذلك من النوى الدهليزي والزيتون السفلي والتكوين الشبكي والتكوينات الأخرى المشاركة في التحكم في موضع الجسم أجزاء في الفضاء. تمر معظم المسارات الواردة المؤدية إلى المخيخ عبر السويقة السفلية للدماغ ، وبعضها يقع في العنيق المخيخي العلوي.
نبضات حساسية التحسس ، الذهاب إلى المخيخ ، مثل النبضات الحسية الأخرى ، بعد التشعبات من الخلايا العصبية الحسية الأولى ، تصل إلى أجسامها الموجودة في العقد الشوكية. بعد ذلك ، يتم توجيه النبضات المتجهة إلى المخيخ على طول محاور العصبونات نفسها إلى أجسام الخلايا العصبية الثانية ، والتي تقع في الأجزاء الداخلية لقاعدة القرون الخلفية ، وتشكل ما يسمى أركان كلارك. تقع محاورها في الأجزاء الجانبية من الحبال الجانبية للحبل الشوكي ، حيث تتشكل مسارات العمود الفقري المخيخي ، في هذه الحالة ، يقع جزء من المحاور في العمود الجانبي من نفس الجانب ويتشكل هناك المسار الخلفي للمخيخ النخاعي لـ Flexig (السبيل الشوكي المخيخي الخلفي). يمر جزء آخر من محاور خلايا القرون الخلفية إلى الجانب الآخر من الحبل الشوكي ويدخل الحبل الجانبي المقابل ، ويتشكل فيه المسار الأمامي النخاعي المخيخي من Govers (السبيل النخاعي المخيخي الأمامي). تتزايد المسالك النخاعية المخيخية في الحجم على مستوى كل جزء من العمود الفقري ، وترتفع إلى النخاع المستطيل.
في النخاع المستطيل ، ينحرف المسار الخلفي المخيخي الخلفي في الاتجاه الجانبي ، وبعد أن مر من خلال العنيق المخيخي السفلي ، يخترق المخيخ. يمر المسار الأمامي النخاعي المخيخي بالعبور عبر النخاع المستطيل ، وأجزاء الدماغ ويصل إلى الدماغ المتوسط ، وفي مستواه يقوم بالعبور الثاني في الجزء الأمامي من المخيخ ويمر إلى المخيخ عبر السويقة المخيخية العليا.
وهكذا ، من بين المسالك الشوكية ، لا يتم عبور أحدهما أبدًا (مسار فليكسيج غير المتقاطع) ، ويمر الآخر إلى الجانب الآخر مرتين (عبر مسار Govers مرتين). ونتيجة لذلك ، يقوم كلاهما بإجراء نبضات من كل نصف من الجسم ، وبشكل أساسي إلى النصف الجانبي المتماثل للمخيخ.
بالإضافة إلى السبيل النخاعي المخيخي في Fleksig ، تمر النبضات إلى المخيخ عبر السيقان المخيخية السفلية على طول الجهاز الدهليزي المخيخي (tractus vestibulocerebellaris) ، تبدأ بشكل رئيسي في النواة الدهليزية العلوية من التهاب الفقار اللاصق ، وعلى طول المسالك olivomocerebellar (tractus olivocerebellaris) قادم من الزيتون السفلي. جزء من محاور خلايا النوى الرقيقة والوتدية الشكل ، عدم المشاركة في تكوين السبيل البصلي ، على شكل ألياف مقوسة خارجية (ألياف قوسية خارجية) يدخل أيضًا إلى المخيخ من خلال ساق المخيخ السفلي.
من خلال أرجله الوسطى ، يتلقى المخيخ نبضات من القشرة الدماغية. تمر هذه النبضات المسارات القشرية المخيخية ، تتكون من اثنين من الخلايا العصبية. توجد أجسام الخلايا العصبية الأولى في القشرة الدماغية ، بشكل رئيسي في قشرة الأجزاء الخلفية من الفص الجبهي. تمر محاورهم كجزء من التاج المشع ، والساق الأمامية للكبسولة الداخلية وتنتهي في نواة الجسر. محاور خلايا الخلايا العصبية الثانية ، التي تقع أجسامها في نواة الجسر الخاصة بها ، اذهب إلى جانبها المقابل وشكل ، بعد التقاطع ، عنيق المخيخ الأوسط ،
تنتهي في نصف الكرة المعاكس للمخيخ.
تصل بعض النبضات التي نشأت في القشرة المخية إلى نصف الكرة المعاكس للمخيخ ، مما يجلب معلومات ليس عن الناتج ، ولكن فقط عن الحركة النشطة المخطط لها. وبعد تلقي هذه المعلومات ، يرسل المخيخ على الفور نبضات تصحح الحركات الإرادية ، خاصة، عن طريق إطفاء القصور الذاتي و الأكثر عقلانية تنظيم نغمة العضلات المتبادلة - ناهضات ومناهضات العضلات. نتيجة لذلك ، نوع من ايميتريجعل الحركات التعسفية واضحة ومتكاملة وخالية من المكونات غير المناسبة.
تتكون المسارات التي تغادر المخيخ من محاور الخلايا التي تشكل أجسامها نواتها. معظم المسارات المؤثرة ، بما في ذلك المسارات من النوى المسننة ، اترك المخيخ من خلال الجزء العلوي من ساقه. على مستوى الدرنات السفلية للرباعي ، يتقاطع السبيل المخيخي الصادر (تقاطع أرجل المخيخ العلوية في Werneking). بعد عبور كل واحد منهم تصل إلى النوى الحمراء للجانب الآخر من الدماغ المتوسط. في النواة الحمراء ، تتحول النبضات المخيخية إلى العصبون التالي ثم تتحرك على طول محاور الخلايا التي تكون أجسامها مطمورة في النواة الحمراء. تتشكل هذه المحاور في مسارات العمود الفقري النووية الحمراء (tracti rubro spinalis) ، مسارات موناكوف ، والتي سرعان ما تكون مخارج من الحبات الحمراء تمر عبر صليب (إطار متقاطع أو صليب سمك السلمون المرقط) ، وبعد ذلك ينزلون إلى النخاع الشوكي. في النخاع الشوكي ، توجد مسارات العمود الفقري الأحمر النووي في الحبال الجانبية ؛ تنتهي الألياف المكونة لها في خلايا القرون الأمامية للنخاع الشوكي.
يمكن استدعاء المسار الصادر بأكمله من المخيخ إلى خلايا القرون الأمامية للحبل الشوكي المخيخ - الأحمر - النووية - العمود الفقري (tractus cerebello-rubrospinalis). يعبر مرتين (تقاطع أرجل المخيخ العلوية وتقاطع الإطار) وفي النهاية يربط كل نصف كرة مخيخية بالخلايا العصبية الحركية الطرفية الموجودة في القرون الأمامية للنصف الجانبي المتماثل للحبل الشوكي.
من نوى دودة المخيخ ، تنتقل المسارات الصادرة بشكل رئيسي عبر السيقان المخيخية السفلية إلى التكوين الشبكي لجذع الدماغ والنواة الدهليزي. من هنا ، على طول المسارات الشبكية الشوكية والدهليز الشوكي التي تمر على طول الحبال الأمامية للحبل الشوكي ، تصل أيضًا إلى خلايا القرون الأمامية. جزء من النبضات القادمة من المخيخ ، مرورا بالنواة الدهليزي ، يدخل الحزمة الطولية الإنسي ، ويصل إلى النوى الثالث والرابع والسادس من الأعصاب القحفية التي توفر حركة مقل العيون ، وتؤثر على وظيفتها.
للتلخيص ، يجب التأكيد على ما يلي:
1- يستقبل كل نصف من المخيخ نبضات بشكل رئيسي أ) من النصف الوحشي من الجسم ، ب) من نصف الكرة الأرضية المقابل للدماغ ، والذي له وصلات قشرية - شوكية مع نفس النصف من الجسم.
(2) من كل نصف من المخيخ ، يتم توجيه النبضات الصادرة إلى خلايا القرون الأمامية للنصف الوحشي من الحبل الشوكي وإلى نوى الأعصاب القحفية التي توفر حركة مقل العيون.
هذه الطبيعة للوصلات المخيخية تجعل من الممكن فهم لماذا ، عندما يصاب نصف المخيخ ، تحدث اضطرابات المخيخ بشكل رئيسي في نفس الشيء ، أي. جانبي ، نصف الجسم. يكون هذا واضحًا بشكل خاص عندما يتأثر نصفي الكرة المخية.
7.2 بحث في وظائف CEREBELLA
والتظاهرات السريرية لهزاته
مع تلف المخيخ ، تتميز الاضطرابات الساكنة وتنسيق الحركات ونقص التوتر العضلي والرأرأة.
آفة المخيخ أولا دودتهيؤدي إلى انتهاكات للستاتيكا - القدرة على الحفاظ على وضع ثابت لمركز ثقل جسم الإنسان والتوازن والاستقرار. عندما تتعطل هذه الوظيفة ، ترنح ثابت (من الرنح اليوناني - الفوضى وعدم الاستقرار). لوحظ عدم استقرار المريض. لذلك ، في وضع الوقوف ، يفرد ساقيه على نطاق واسع ، ويتوازن بيديه. تم الكشف عن ترنح ثابت بشكل واضح بشكل خاص مع انخفاض مصطنع في منطقة الدعم ، على وجه الخصوص في وضع Romberg. المريض مدعو للوقوف ، مع تحريك قدميه بإحكام ورفع رأسه قليلاً. في حالة وجود اضطرابات المخيخ ، يلاحظ عدم استقرار المريض في هذا الوضع ، ويتأرجح جسمه ، وأحيانًا "يسحب" في اتجاه معين ، وإذا لم يتم دعم المريض ، فقد يسقط. في حالة تلف الدودة المخيخية ، يتأرجح المريض عادةً من جانب إلى آخر وغالبًا ما يتراجع. مع علم أمراض نصف الكرة المخيخية ، هناك ميل للسقوط بشكل أساسي نحو التركيز المرضي. إذا تم التعبير عن الاضطراب الساكن بشكل معتدل ، فمن الأسهل تحديده فيما يسمى معقدأو وضع رومبيرج الحساس. يُطلب من المريض وضع قدميه في سطر بحيث يستقر إصبع القدم على كعب الأخرى. تقييم الاستقرار هو نفسه كما هو الحال في موقف رومبيرج المعتاد.
عادة ، عندما يكون الشخص واقفًا ، تكون عضلات ساقيه متوترة. (رد فعل الدعم) ، مع التهديد بالسقوط على الجانب ، تتحرك ساقه على هذا الجانب في نفس الاتجاه ، وتخرج الساق الأخرى من الأرض. (رد فعل القفز). مع تلف المخيخ (الدودة بشكل رئيسي) ، تتأثر ردود أفعال المريض
الدعم والقفز. يتجلى انتهاك رد فعل الدعم من خلال عدم استقرار المريض في وضع الوقوف ، خاصة في وضع Romberg. يؤدي انتهاك رد فعل القفز إلى حقيقة أنه إذا كان الطبيب يقف خلف المريض ويؤمنه يدفع المريض في اتجاه أو آخر ، فإن المريض يسقط بدفعة خفيفة (دفع الأعراض).
مع تلف المخيخ ، عادة ما تتغير مشية المريض بسبب التطور رنح حركي عضلي. مشية المخيخ يشبه في نواحٍ كثيرة مشية الشخص المخمور ، لذلك يطلق عليه أحيانًا "مشية السكارى". بسبب عدم الاستقرار ، يمشي المريض في حالة من عدم اليقين ، ويفصل بين ساقيه على نطاق واسع ، بينما "يُلقى" من جانب إلى آخر. وعندما يتضرر نصف الكرة المخيخية ، فإنه ينحرف عند السير من اتجاه معين نحو التركيز المرضي. يظهر عدم الاستقرار بشكل خاص عند الانعطاف. إذا تم نطق الرنح ، فإن المرضى يفقدون تمامًا القدرة على التحكم في أجسادهم ولا يمكنهم الوقوف والمشي فحسب ، بل حتى الجلوس.
تؤدي الآفة السائدة في نصفي الكرة المخية إلى اضطراب في آثارها المضادة للقصور الذاتي ، ولا سيما ظهور ترنح حركي. يتجلى ذلك في حرج الحركات ويظهر بشكل خاص مع الحركات التي تتطلب الدقة. يتم إجراء اختبارات تنسيق الحركة للكشف عن الترنح الحركي. بعضها موضح بالأسفل.
اختبار ديادوتشوكينيسيس (من اليونانية. diadochos - تسلسل). يُدعى المريض إلى إغلاق عينيه ، ومد ذراعيه إلى الأمام وبسرعة ، واستلقاء اليدين بشكل متناغم واختراقهما. في حالة حدوث تلف في نصف الكرة المخيخية ، تصبح حركات اليد على جانب العملية المرضية أكثر شمولاً (نتيجة لخلل التماثل ، وبصورة أدق ، فرط التناظر) ، ونتيجة لذلك ، تبدأ اليد في التخلف. هذا يشير إلى وجود adiadochokinesis.
اختبار الاصبع. يجب على المريض ذي العين المغلقة أن يسحب يده ، ثم يلمس طرف الأنف ببطء بإصبعه السبابة. في حالة علم أمراض المخيخ ، فإن اليد الموجودة على جانب التركيز المرضي تقوم بحركة مفرطة في الحجم (فرط القياس) ،ونتيجة لذلك يغيب المريض. يكشف اختبار الإصبع عن خصائص أمراض المخيخ رعاش مخيخي (متعمد) ، السعة التي تزداد كلما اقترب الإصبع من الهدف. يسمح لك هذا الاختبار بتحديد ما يسمى بطء الحركة. (أعراض اللجام):بالقرب من الهدف ، تتباطأ حركة الإصبع ، وأحيانًا تتوقف مؤقتًا ، ثم تستأنف مرة أخرى.
اختبار الاصبع. يُدعى المريض ذو العيون المغلقة إلى فرد ذراعيه على نطاق واسع ثم تقريب أصابع السبابة من بعضهما البعض ، محاولًا إدخال الإصبع في الإصبع ، بينما ، كما هو الحال مع اختبار الإصبع ، يتم الكشف عن رعاش متعمد وأعراض اللجام.
اختبار مفصل الركبة (الشكل 7.3). يُطلب من المريض ، وهو مستلقي على ظهره وعيناه مغمضتان ، رفع إحدى رجليه عالياً ثم ضرب ركبة الساق الأخرى بكعبها. مع علم أمراض المخيخ ، لا يستطيع المريض أو يصعب عليه إدخال كعبه في ركبة الساق الأخرى ، خاصة عند إجراء اختبار مع ساق متجانسة الجانب لنصف الكرة المخيخي المصاب. ومع ذلك ، إذا وصل الكعب إلى الركبة ، يُقترح إمساكه ، بلمس السطح الأمامي للجزء السفلي من الساق قليلاً ، وصولاً إلى مفصل الكاحل ، بينما في حالة أمراض المخيخ ، ينزلق الكعب من أسفل الساق إلى جانب أو آخر في كل وقت.

أرز. 7.3.اختبار مفصل الركبة.
الاختبار الإرشادي: والمريض مدعو لضرب رأس المطرقة المطاطي الموجود في يد الفاحص بإصبعه السبابة عدة مرات. في حالة أمراض المخيخ في يد المريض على جانب نصف الكرة المخيخي المصاب ، هناك اختلال في المحاذاة بسبب خلل التماثل.
أعراض توم جومنتي: إذا التقط المريض شيئًا ، مثل الزجاج ، فإنه ينشر أصابعه بشكل مفرط.
رأرأة مخيخية. يعتبر ارتعاش مقل العيون عند النظر إلى الجانبين (الرأرأة الأفقية) نتيجة رعاش مقصود في مقل العيون (انظر الفصل 30).
اضطراب الكلام: يفقد الكلام سيولته ، ويصبح متفجرًا ، ومشتتًا ، ومرتددًا مثل عسر التلفظ المخيخي (انظر الفصل 25).
تغيير خط اليد: بسبب الاضطراب في تنسيق حركات اليد ، يصبح خط اليد غير متساو ، والحروف مشوهة ، وكبيرة بشكل مفرط (ميغالوغرافيا).
ظاهرة مسببة: يُطلب من المريض إبقاء ذراعيه ممدودتين في وضع الاستلقاء ، بينما يحدث الكب التلقائي قريبًا على جانب نصف الكرة المخيخي المصاب.
أعراض هوفا شيلدر: إذا كان المريض يمد ذراعيه للأمام ، ثم على جانب نصف الكرة المصاب ، يتم سحب الذراع للخارج قريبًا.
ظاهرة التقليد. يجب على المريض ذي العيون المغلقة أن يعطي اليد بسرعة وضعًا مشابهًا للوضع الذي أعطاه الفاحص ليده الأخرى سابقًا. عندما يتضرر نصف الكرة المخيخية ، تقوم اليد المتجانسة الجانبية بحركة مفرطة في السعة.
ظاهرة دوينيكوف. ظاهرة الاصبع. يُدعى المريض الجالس إلى وضع يديه متباعدتين مع فصل الأصابع على فخذيه وإغلاق عينيه. في حالة حدوث آفة في المخيخ على جانب التركيز المرضي ، يحدث انثناء تلقائي للأصابع وكب في اليد والساعد قريبًا.
أعراض ستيوارت هولمز. يطلب الفاحص من المريض الجالس على الكرسي أن يثني ساعديه المرتدتين وفي نفس الوقت يقاومه بأخذ يديه من معصميه. إذا ، في نفس الوقت ، تم تحرير يدي المريض فجأة ، فإن اليد الموجودة على جانب الآفة ، التي تنحني بسبب القصور الذاتي ، ستضربه بقوة في صدره.
انخفاض ضغط الدم العضلي. عادة ما تؤدي هزيمة داء المخيخ إلى انخفاض ضغط الدم المنتشر في العضلات. مع هزيمة نصف الكرة المخية ، تكشف الحركات السلبية عن انخفاض في توتر العضلات على جانب العملية المرضية. يؤدي نقص التوتر العضلي إلى احتمال فرط تمدد الساعد وأسفل الساق (أعراض أولشانسكي) مع الحركات السلبية للمظهر أعراض تدلي اليد أو القدم عندما يهتزون بشكل سلبي.
التلاشي المخيخي المرضي. تم الكشف عن انتهاكات التآزر الفسيولوجي أثناء الأعمال الحركية المعقدة ، على وجه الخصوص ، خلال الاختبارات التالية (الشكل 7.4).
1. Asynergy حسب Babinsky في وضع الوقوف.إذا حاول المريض الواقف مع ساقيه المتحركتين الانحناء للخلف ، ورمي رأسه للخلف ، فعادة في هذه الحالة ، يحدث ثني مفاصل الركبة. في علم أمراض المخيخ بسبب انعدام الطاقة ، هذه الحركة الودية غائبة ، والمريض ، الذي يفقد التوازن ، يتراجع.
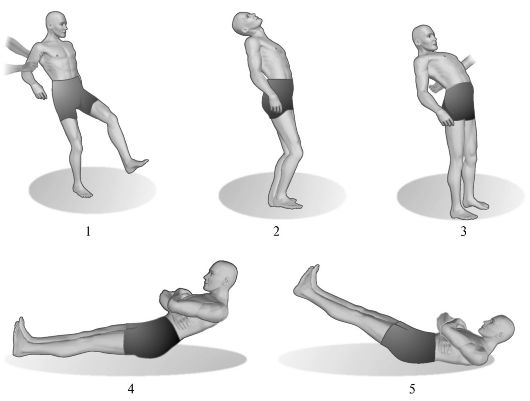
أرز. 7.4.فقدان الطاقة في المخيخ.
1 - مشية مريض يعاني من رنح مخيخي شديد. 2 - الميل الخلفي للجسم أمر طبيعي ؛ 3 - مع تلف المخيخ ، لا يستطيع المريض ، الانحناء للخلف ، الحفاظ على التوازن ؛ 4 - إجراء اختبار لزمن المخيخ من قبل شخص سليم ؛ 5 - اجراء نفس الاختبار لمرضى يعانون من آفات المخيخ.
2. Asynergy حسب Babinsky في وضع ضعيف.المريض ، الذي كان مستلقيًا على طائرة ثابتة ورجلاه ممدودتان ، منتشرًا في عرض حزام الكتف ، مدعوًا إلى وضع ذراعيه فوق صدره ثم الجلوس. في ظل وجود أمراض المخيخ بسبب عدم وجود تقلص ودي لعضلات الألوية (مظهر من مظاهر عدم الطاقة) ، لا يستطيع المريض تثبيت الساقين والحوض في منطقة الدعم ، ونتيجة لذلك ، ترتفع الساقين ولا يمكنه الجلوس. لا ينبغي المبالغة في أهمية هذه الأعراض في المرضى المسنين ، في الأشخاص الذين يعانون من جدار البطن المترهل أو السمنة.
تلخيص ما سبق ، ينبغي التأكيد على تنوع وأهمية الوظائف التي يؤديها المخيخ. كجزء من آلية تنظيم ردود الفعل المعقدة ، يعمل المخيخ كنقطة محورية لتحقيق التوازن في الجسم والحفاظ على قوة العضلات. كما يلاحظ P. Duus (1995) ، يوفر المخيخ القدرة على أداء حركات منفصلة ودقيقة ،علاوة على ذلك ، يعتقد المؤلف بشكل معقول أن المخيخ يعمل مثل الكمبيوتر ، ويتتبع وينسق المعلومات الحسية عند الإدخال ويحاكي إشارات المحرك عند الخرج.
7.3. انحرافات الأنظمة المتعددة
مع علامات أمراض المخيخ
تنكسات الأنظمة المتعددة هي مجموعة من الأمراض التنكسية العصبية ، السمة المشتركة لها هي الطبيعة متعددة البؤر للآفة مع إشراك مختلف أنظمة الناقلات العصبية والوظيفية للدماغ في العملية المرضية ، وبالتالي ، الطبيعة متعددة النظم للمظاهر السريرية.
7.3.1. رنح مخيخي
تشمل حالات الرنح المخيخي النخاعي الأمراض التنكسية الوراثية التقدمية ، حيث تتأثر بشكل أساسي هياكل المخيخ وجذع الدماغ ومسارات الحبل الشوكي ، والتي ترتبط بشكل أساسي بالنظام خارج السبيل الهرمي.
7.3.1.1. رنح فريدريك الوراثي
وصف مرض وراثي في عام 1861 من قبل عالم الأمراض العصبية الألماني ن. فريدريك (فريدريك ن. ، 1825-1882). يتم توريثه بطريقة وراثية متنحية أو (في كثير من الأحيان) بطريقة جسمية سائدة مع اختراق غير كامل وتعبير جيني متغير. من الممكن أيضًا حدوث حالات متفرقة من المرض.
طريقة تطور المرضالمرض غير محدد. على وجه الخصوص ، لا توجد فكرة عن الخلل البيوكيميائي الأساسي الذي يشكل أساسه.
علم الأمراض.تكشف الدراسات المرضية عن ترقق واضح في النخاع الشوكي بسبب العمليات الضمورية في الحبال الخلفية والجانبية. كقاعدة عامة ، يعاني المسار الهرمي المتقاطع الذي يحتوي على
العديد من الألياف المتعلقة بالنظام خارج الهرمية. يتم التعبير عن العمليات التنكسية أيضًا في المخيخ ، في مادته البيضاء وجهازه النووي.
الاعراض المتلازمة. يظهر المرض في الأطفال أو الشباب دون سن 25 عامًا. س. لاحظ Davidenkov (1880-1961) أن العلامات السريرية للمرض تحدث في كثير من الأحيان عند الأطفال الذين تتراوح أعمارهم بين 6 و 10 سنوات. عادة ما تكون العلامة الأولى للمرض هي الرنح. يعاني المرضى من عدم اليقين ، والذهول عند المشي ، وتغير المشية (عند المشي ، تكون الأرجل متباعدة). يمكن أن يُطلق على المشية في مرض فريدريك اسم مخيخي التابوت ، نظرًا لأن تغيراتها ناتجة عن مزيج من الرنح الحساس والمخيخي ، فضلاً عن انخفاض واضح عادةً في توتر العضلات. ومن السمات المميزة أيضًا اضطرابات في الإحصائيات ، وعدم تناسق في اليدين ، ورعاش متعمد ، وعسر التلفظ. رأرأة محتملة ، فقدان السمع ، عناصر ترديد الكلام ، علامات القصور الهرمي (فرط المنعكسات في الأوتار ، ردود الفعل المرضية للقدم ، أحيانًا زيادة طفيفة في توتر العضلات) ، الرغبة الملحة في التبول ، انخفاض الفاعلية الجنسية. يظهر فرط الحركة في بعض الأحيان.
يؤدي اضطراب الحساسية العميقة الذي يبدأ مبكرًا إلى انخفاض تدريجي في ردود فعل الأوتار: أولاً على الساقين ، ثم على الذراعين. بمرور الوقت ، يتشكل تضخم عضلات الساق البعيدة. من السمات المميزة وجود حالات شاذة في تطور الهيكل العظمي. بادئ ذي بدء ، يتجلى هذا في الوجود قدم فريدريك: يتم تقصير القدم ، "مجوفة" ، مع قوس عالٍ جدًا. الكتائب الرئيسية لأصابعها غير مثنية ، والباقي عازمة (الشكل 7.5). تشوه محتمل في العمود الفقري والصدر. غالبًا ما تكون هناك مظاهر لاعتلال القلب. يتطور المرض ببطء ، ولكنه يؤدي بثبات إلى إعاقة المرضى الذين يصبحون طريح الفراش في النهاية.
علاج او معاملة. لم يتم تطوير العلاج الممرض. وصف الأدوية التي تعمل على تحسين التمثيل الغذائي في هياكل الجهاز العصبي ، والعوامل المحصنة. مع تشوه شديد في القدمين ، يشار إلى أحذية تقويم العظام.
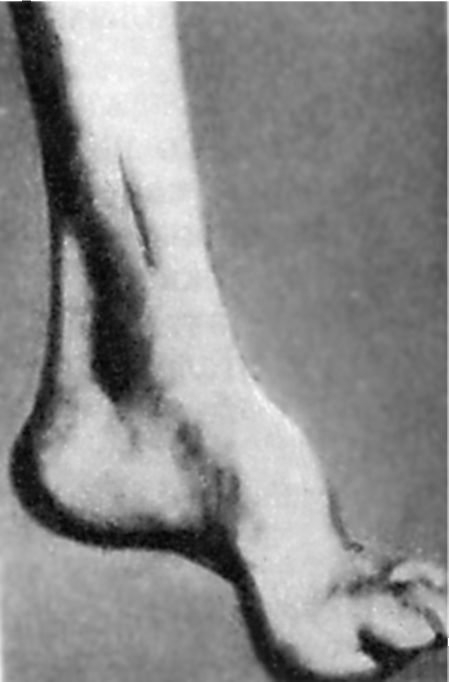
أرز. 7.5قدم فريدريك.
7.3.1.2. رنح مخيخي وراثي (مرض بيير ماري)
هذا مرض وراثي تدريجي مزمن ، يتجلى في سن 30-45 سنة ، مع اضطرابات المخيخ التي تنمو ببطء إلى جانب علامات القصور الهرمي ، في حين أن ترنح المخيخي الساكن والديناميكي ، والهزات المتعمدة ، والكلام المرتد ، وفرط المنعكسات الوترية هي خصائص مميزة. استنساخ محتمل ، ردود فعل هرمية مرضية ، حول ، انخفاض في الرؤية ، تضييق في المجالات البصرية بسبب الضمور الأولي للأعصاب البصرية وتنكس صباغ الشبكية. مسار المرض يتقدم ببطء. هناك انخفاض في حجم المخيخ ، تنكس الخلايا
بركنجي ، زيتون سفلي ، مسارات شوكي مخيخي. يتم توريثها بطريقة وراثية سائدة. تم وصف المرض في عام 1893 من قبل عالم الأمراض العصبية الفرنسي آر. ماري (1853-1940).
في الوقت الحالي ، لا يوجد إجماع في فهم مصطلح "مرض بيير ماري" ، ومسألة إمكانية فصله إلى شكل تصنيف مستقل أمر قابل للنقاش.
لم يتم تطوير أي علاج. عادة ما يتم استخدام منشط عام ونشط استقلابي ، وكذلك عوامل أعراض.
7.3.2. حثل المخيخ Olivopontocerebellar (داء Dejerine-Thom)
هذه مجموعة من الأمراض الوراثية المزمنة التقدمية التي تحدث فيها تغيرات ضمورية بشكل رئيسي في المخيخ ، والزيتون السفلي ، وفي نوى الجذور وفي هياكل الدماغ المرتبطة.
مع تطور المرض في سن مبكرة ، يتم توريث حوالي نصف الحالات بطريقة سائدة أو متنحية ، والباقي متقطع. في الحالات المتفرقة من المرض ، تكون مظاهر المتلازمة الجامدة اللاإرادية والفشل اللاإرادي التدريجي أكثر شيوعًا. يبلغ متوسط عمر المريض مع ظهور الشكل الوراثي للمرض في النمط الظاهري 28 عامًا ، مع متقطع - 49 عامًا ، ومتوسط العمر المتوقع هو 14.9 و 6.3 عامًا ، على التوالي. في شكل متقطع ، بالإضافة إلى ضمور الزيتون والجسر والمخيخ ، غالبًا ما توجد آفات الحبال الجانبية للحبل الشوكي والمادة السوداء والمخطط ، وهي بقعة مزرقة في الحفرة المعينية للبطين الرابع للدماغ.
أعراض متلازمة المخيخ المتنامية مميزة. الاضطرابات المحتملة للحساسية ، عناصر من المتلازمات الصليبية والصلبة الحركية ، فرط الحركة ، لا سيما اضطراب النظم العضلي في اللسان والحنك الرخو ، خزل العين ، انخفاض حدة البصر ، الاضطرابات الذهنية. تم وصف المرض في عام 1900 من قبل أخصائيو أمراض الأعصاب الفرنسيين J. Dejerine و A. Thomas.
غالبًا ما يظهر المرض لأول مرة مع اضطرابات في المشي - من الممكن عدم الاستقرار وعدم التناسق والسقوط غير المتوقع. قد تكون هذه الاضطرابات هي المظهر الوحيد للمرض في غضون 1-2 سنوات. في المستقبل ، تظهر اضطرابات التنسيق في اليدين وتنمو: التلاعب بالأشياء الصغيرة أمر صعب ، والكتابة اليدوية مضطربة ، ويحدث رعشة متعمدة. يصبح الكلام متقطعًا ، وضبابيًا ، مع وجود مسحة من الأنف وإيقاع تنفس لا يتوافق مع بنية الكلام (يتكلم المريض كما لو كان يتعرض للخنق). في هذه المرحلة من المرض ، تنضم مظاهر القصور اللاإرادي التدريجي ، وتظهر علامات متلازمة الصلابة الحركية. في بعض الأحيان تكون الأعراض السائدة للمريض هي عسر البلع ، نوبات الاختناق الليلي. تتطور بالارتباط مع شلل جزئي مختلط للعضلات البصلية ويمكن أن تكون مهددة للحياة.
في عام 1970 ، قام أخصائيو أمراض الأعصاب الألمان ب. Konigsmark و L.P. خص وينر 5 أنواع رئيسيةالحثل المخيخي olivopontocerebellar ، يختلف إما في المظاهر السريرية والمورفولوجية ، أو في نوع الوراثة.
أنا اكتب (نوع مينزل). في سن 14-70 (غالبًا 30-40) عامًا ، يتجلى ذلك في ترنح ، عسر النطق ، بحة الصوت ، نقص التوتر العضلي ، في المرحلة المتأخرة - رعشة جسيمة في الرأس والجذع والذراعين والعضلات وعلامات عدم الحركة- متلازمة جامدة. علامات هرمية مرضية محتملة ، شلل جزئي في النظر ، شلل العين الخارجي والداخلي ، اضطرابات الحساسية ، الخرف. يتم توريثها بطريقة وراثية سائدة. تم تحديده كشكل مستقل في عام 1891 بواسطة P. Menzel.
II النوع (نوع Fickler-Winkler) ... في سن 20-80 ، يتجلى على أنه ترنح ، وانخفاض قوة العضلات وردود فعل الأوتار. يتم توريثها بطريقة وراثية متنحية. حالات متفرقة ممكنة.
ثالثا اكتب مع تنكس الشبكية. يتجلى في ترنح الطفولة أو الشباب (حتى 35 عامًا) ، ورعاش في الرأس والأطراف ، وعسر التلفظ ، وعلامات قصور هرمي ، وانخفاض تدريجي في الرؤية مع النتيجة في العمى ؛ رأرأة محتملة ، شلل عيني ، اضطرابات حسية منفصلة في بعض الأحيان. يتم توريثها بطريقة وراثية سائدة.
رابعا اكتب (نوع Jester-Highmaker). في سن 17-30 عامًا ، ظهر لأول مرة مع ترنح مخيخي أو علامات انخفاض شلل سفلي تشنجي ، في كلتا الحالتين ، بالفعل في المرحلة المبكرة من المرض ، يتم تشكيل مزيج من هذه المظاهر ، والتي تؤدي إلى عناصر متلازمة بصلي ، شلل جزئي من عضلات الوجه ، ثم تضاف اضطرابات الحساسية العميقة. الموروثة المهيمنة.
الخامس نوع من. يتجلى في سن 7-45 سنة من الممكن حدوث ترنح ، وعسر التلفظ ، وعلامات متلازمة الصلابة الحركية واضطرابات أخرى خارج هرمية ، وشلل العين التدريجي والخرف. الموروثة المهيمنة.
7.3.3. تنكس مخيخي أوليفوروبروكيليار (متلازمة ليجون ليرميت ، مرض ليرميت)
يتميز المرض بضمور تدريجي في المخيخ ، وخاصة في قشرته ، ونواة مسننة وسيقان مخيخية عليا ، وزيتون أدنى ، ونواة حمراء. يتجلى في المقام الأول من خلال ترنح ثابت وديناميكي ؛ في المستقبل ، من الممكن ظهور علامات أخرى لمتلازمة المخيخ وتلف جذع الدماغ. تم وصف المرض من قبل أخصائى أمراض الأعصاب الفرنسيين J.
7.3.4. ضمور متعدد الأجهزة
في العقود الأخيرة ، تم التعرف على مرض تنكس عصبي متقطع ومتدرج يسمى الضمور متعدد الأنظمة على أنه شكل مستقل. يتميز بآفة مشتركة للعقد القاعدية والمخيخ وجذع الدماغ والحبل الشوكي. المظاهر السريرية الرئيسية: الشلل الرعاش ، ترنح المخيخ ، علامات القصور الهرمي والمستقلي (ليفين أو إس ، 2002). اعتمادًا على غلبة سمات معينة للصورة السريرية ، يتم تمييز ثلاثة أنواع من الضمور متعدد الأنظمة.
1) نوع olivopontocerebellar ، الذي يتميز بغلبة علامات هجوم المخيخ ؛
2) نوع ستريونيغرال ، حيث تسود علامات باركنسون ؛
3) متلازمة شاي دراجر ، وتتميز بغلبة علامات الفشل اللاإرادي التدريجي مع أعراض انخفاض ضغط الدم الشرياني الانتصابي في الصورة السريرية.
أساس الضمور متعدد الأنظمة هو التنكس الانتقائي لمناطق معينة من المادة الرمادية بالدماغ مع تلف الخلايا العصبية والعناصر الدبقية. لا تزال أسباب المظاهر التنكسية في أنسجة المخ غير معروفة حتى يومنا هذا. مظاهر الضمور متعدد الأنظمة من نوع olivopontocerebellar مرتبطة بتلف خلايا Purkinje في قشرة المخيخ ، وكذلك الخلايا العصبية للزيتون السفلي ، نواة pontocerebellar ، إزالة الميالين والتنكس ، بشكل رئيسي في مسارات pontocerebellar.
عادة ما تكون الاضطرابات المخيخية ترنحًا ثابتًا وديناميكيًا مع ضعف الحركة الحركية. تتميز بعدم الاستقرار في وضعية رومبيرج ، ترنح عند المشي ، خلل في التناسق ، تذبذب حركي ، رعاش متعمد ، قد يكون هناك رأرأة (رأسية أفقية ، ضرب لأسفل) ، حركات نظرة متقطعة وبطيئة ، تقارب العينين الضعيفين ، ترديد الكلام.
يحدث الضمور متعدد الأجهزة عادة في مرحلة البلوغ ويتطور بسرعة. يعتمد التشخيص على الأدلة السريرية ويتميز بمجموعة من علامات مرض باركنسون والفشل المخيخي والاضطرابات اللاإرادية. لم يتم تطوير علاج المرض. مدة المرض - في غضون 10 سنوات ، تنتهي بالموت.
7.4. الأمراض الأخرى المصاحبة لعلامات التلف الدماغي
إذا أظهر المريض علامات على آفة المخيخ ، ففي معظم الحالات ، أولاً وقبل كل شيء عليك التفكير في الاحتمالأورام المخيخ(الورم النجمي ، الورم الأرومي الوعائي ، الورم الأرومي النخاعي ، الأورام النقيلية) أو التصلب المتعدد. في أورام المخيختظهر العلامات المبكرة لارتفاع ضغط الدم داخل الجمجمة. في حالات التصلب المتعدد ، من الممكن عادةً تحديد المظاهر السريرية للضرر الذي يصيب الهياكل الأخرى للجهاز العصبي المركزي ، وخاصةً الأنظمة البصرية والهرمية ، بالإضافة إلى أمراض المخيخ. في علم الأعصاب الكلاسيكي ، سمة من سمات تصلب متعددثالوث شاركو: رأرأة ، رعاش متعمد وهتاف الكلام ، و متلازمة نون:اضطراب تنسيق الحركات ، وخلل في التناسق ، وهتاف الكلام ، وانعدام الطاقة المخيخي.
الاضطرابات المخيخية كبيرة وداخلية متلازمة مان بعد الصدمة ،الذي يتميز بالرنح ، عدم التناسق ، التثاقل ، الرأرأة. يمكن أن تسبب الصدمة أو العدوى المخيخ متلازمة غولدشتاين-ريتشمان:اضطرابات الاستاتيكات وتنسيق الحركات ، انعدام الطاقة ، الرعاش المتعمد ، انخفاض توتر العضلات ، فرط التناظر ، الضخامة ، ضعف إدراك كتلة (وزن) الجسم في اليدين.
يمكن أن تكون اضطرابات وظيفة المخيخية أيضًا في الطبيعة ، وتتجلى ، على وجه الخصوص ، متلازمة زيمان:ترنح ، تأخر في تطور الكلام ، وبالتالي خلل النطق المخيخي.
رنح مخيخي خلقي يتجلى ذلك في تأخر تطور الوظائف الحركية للطفل (في سن 6 أشهر لا يستطيع الجلوس ، ويبدأ في المشي متأخرًا ، في حين أن المشية لا تتمشى) ، وكذلك تأخر الكلام ، والحفاظ المطول على خلل النطق ، أحيانًا التخلف العقلي ، والمظاهر القحفية الدقيقة ليست شائعة. في التصوير المقطعي المحوسب ، يتم تقليل نصفي الكرة المخية. بحلول سن العاشرة تقريبًا ، يحدث تعويض وظائف المخ عادةً ، ومع ذلك ، يمكن أن يتم تعطيله تحت تأثير التأثيرات الخارجية الضارة. الأشكال التقدمية للمرض ممكنة أيضًا.
من مظاهر نقص تنسج المخيخ الخلقي متلازمة فانكوني تيرنر.يتميز بضعف الاستاتيكات وتنسيق الحركات ، رأرأة ، والتي عادة ما تكون مصحوبة بتخلف عقلي.
تشمل الخلقية أيضًا نوعًا وراثيًا وراثيًا وراثيًا نادرًا ما يوجد مرض بيتن:يتميز بترنح مخيخي خلقي ، يظهر في السنة الأولى من العمر من خلال إعاقة ثابتة وتنسيق الحركات ، ورأرأة ، واضطراب تنسيق النظرة ، ونقص توتر عضلي معتدل. علامات خلل التنسج ممكنة. يتأخر الطفل ، أحيانًا في عمر 2-3 سنوات فقط ، ويبدأ في إمساك رأسه ، حتى في وقت لاحق - للوقوف والمشي والتحدث. يتم تغيير كلامه حسب نوع عسر التلفظ المخيخي. الاضطرابات الخضرية الحشوية المحتملة ، مظاهر كبت المناعة. بعد بضع سنوات ، تستقر الصورة السريرية عادة ، يتكيف المريض إلى حد ما مع العيوب الموجودة.
رنح تشنجي بناءً على اقتراح A. Bell و E. Carmichel (1939) ، تم تسمية رنح مخيخي موروث من نوع جسمي سائد ، والذي يتميز بظهور المرض في عمر 3-4 سنوات ويتجلى من خلال مزيج من المخيخ ترنح مع عسر التلفظ ، فرط انعكاس الأوتار وزيادة قوة العضلات حسب النوع التشنجي ، في حين أنه من الممكن (ولكن لا يلزم علامات المرض) ضمور الأعصاب البصرية ، تنكس الشبكية ، رأرأة ، اضطرابات حركية للعين.
وراثي سائد وراثي متلازمة فيلدمان(وصفها الطبيب الألماني هـ. فيلدمان ، مواليد 1919): رنح مخيخي ، رعاش متعمد وشيب مبكر للشعر. يتجلى في العقد الثاني من العمر ثم يتقدم ببطء ، مما يؤدي إلى الإعاقة في 20-30 سنة.
ضمور المخيخ المتأخر أو متلازمة توموصفه طبيب الأعصاب الفرنسي أ. توماس (1867-1963) عام 1906 ، وعادة ما يتجلى في الأشخاص الذين تزيد أعمارهم عن 50 عامًا والذين يعانون من ضمور تدريجي في قشرة المخ. في النمط الظاهري ، تظهر علامات متلازمة المخيخ ، في المقام الأول رنح مخيخي ثابت ورنح حركي ، وترديد الكلام ، وتغيرات في خط اليد. في مرحلة متقدمة جدًا ، تكون مظاهر القصور الهرمي ممكنة.
يتميز مزيج الاضطرابات المخيخية مع الرمع العضلي بـ اصطياد خلل التنسج الرمع العضلي ،أو رمع عضلي ،مع هذه الأعراض المعقدة في الصورة السريرية ، يتجلى رعشة متعمدة ، رمع عضلي ينشأ في اليدين ، ثم يكتسب لاحقًا طابعًا معممًا ، ترنح وخلل في الحركة ، رأرأة ، ترديد الكلام ، وانخفاض في نغمة العضلات. إنه نتيجة تنكس نوى المخيخ ، النوى الحمراء ووصلاتها ، وكذلك الهياكل القشرية تحت القشرية.
في مرحلة متقدمة من المرض ، نوبات الصرع والخرف ممكنة. التكهن سيء. يشير إلى شكل نادر من ترنح وراثي تدريجي. يتم توريثها بطريقة وراثية متنحية. يظهر عادة في سن مبكرة. الاستقلالية التصنيفية لمركب الأعراض متنازع عليها. وصف طبيب الأعصاب الأمريكي ر. هانت (1872-1937) المرض في عام 1921.
من بين العمليات التنكسية ، يتم احتلال مكان معين تنكس هولمز المخيخي ،أو ضمور مخيخي عائلي ،أو الضمور التدريجي للجهاز المخيخي ، خاصة النوى المسننة ، وكذلك النوى الحمراء ، بينما يتم التعبير عن مظاهر إزالة الميالين في العنيق المخيخي العلوي. يتميز بالرنح الساكن والديناميكي ، عدم القدرة على الحركة ، الرأرأة ، عسر التلفظ ، انخفاض قوة العضلات ، خلل التوتر العضلي ، رعشة الرأس ، الرمع العضلي. تظهر نوبات الصرع في وقت واحد تقريبًا. عادة ما يتم الاحتفاظ بالذكاء. يُظهر مخطط كهربية الدماغ خلل النظم الانتيابي. يتم التعرف على المرض على أنه وراثي ، لكن نوع الوراثة غير محدد. وصف المرض في عام 1907 من قبل عالم الأمراض العصبية الإنجليزي جي هولمز
(1876-1965).
تنكس المخيخ الكحولي - نتيجة التسمم المزمن بالكحول. تتأثر الدودة المخيخية بشكل أساسي ، مع ترنح المخيخ وضعف تنسيق حركات الساق يتجلى في المقام الأول ، في حين أن حركات اليد والوظائف الحركية للعين والكلام تضعف بدرجة أقل بكثير. عادة ما يكون هذا المرض مصحوبًا بفقدان واضح للذاكرة مع اعتلال الأعصاب المتعدد.
يتجلى على أنه رنح مخيخي ، والذي يمكن أن يكون أحيانًا هو العرض السريري الوحيد المرتبط بورم خبيث ، دون وجود علامات محلية تشير إلى مكان حدوثه. تنكس المخيخقد يكون ، على وجه الخصوص ، مظهر ثانوي لسرطان الثدي أو سرطان المبيض.
متلازمة باراكير بورداس رويز لارا تتجلى على أنها اضطرابات مخيخية تنشأ عن ضمور مخيخي سريع التقدم. وصف الطبيب الإسباني الحديث L. Barraquer-Bordas (مواليد 1923) متلازمة في مرضى سرطان القصبات المصحوبة بتسمم عام.
نادرا ما وجدت ترنح الكروموسومات المتنحية X- مرض وراثي يتجلى بشكل حصري تقريبًا في الرجال الذين يعانون من قصور تدريجي بطيء في المخيخ. ينتقل بشكل متنحي مرتبط بالجنس.
جدير بالملاحظة و رنح الانتيابي العائلي ،أو ترنح دوري.يظهر لأول مرة في كثير من الأحيان في مرحلة الطفولة ، ولكن يمكن أن يظهر أيضًا لاحقًا - حتى 60 عامًا. يتم تقليل الصورة السريرية إلى مظاهر انتيابية للرأرأة ، وعسر التلفظ ، وترنح ، وانخفاض توتر العضلات ، والدوخة ، والغثيان ، والقيء ، والصداع ، وتستمر من عدة دقائق إلى 4 أسابيع.
يمكن أن تحدث نوبات الرنح الانتيابي العائلي عن طريق الإجهاد العاطفي ، والتعب البدني ، والحمى ، وتناول الكحول ، بينما لا يتم اكتشاف الأعراض العصبية البؤرية في معظم الحالات بين النوبات ، ولكن في بعض الأحيان من الممكن ظهور أعراض رأرأة وأعراض مخيخية خفيفة.
يتم التعرف على الركيزة المورفولوجية للمرض كعملية ضامرة بشكل رئيسي في الجزء الأمامي من الدودة المخيخية. لأول مرة وصف المرض عام 1946 م. باركر. يتم توريثها بطريقة وراثية سائدة. في عام 1987 ، مع ترنح الانتيابي العائلي ، تم العثور على انخفاض في نشاط نازعة هيدروجين البيروفات من كريات الدم البيضاء إلى 50-60 ٪ من المستوى الطبيعي. في عام 1977 ، قام R. Lafrance et al. لفت الانتباه إلى التأثير الوقائي العالي للدياكارب ، فيما بعد تم اقتراح فلوناريزين لعلاج ترنح الانتيابي العائلي.
رنح مخيخي حاد أو متلازمة ليدن ويستفال ،هو مركب أعراض محدد جيدًا ، وهو مضاعفة عدوى. يحدث في كثير من الأحيان عند الأطفال بعد أسبوع إلى أسبوعين من الإصابة العامة (الأنفلونزا والتيفوس وداء السلمونيلات وما إلى ذلك). يتميز بالرنح الكلي الساكن والديناميكي ، الرعاش المتعمد ، فرط التناظر ، عدم ترقق العضلات ، الرأرأة ، ترديد الكلام ، انخفاض توتر العضلات. في السائل الدماغي النخاعي ، تم الكشف عن كثرة الخلايا الليمفاوية ، زيادة معتدلة في البروتين. في بداية المرض ، من الممكن حدوث دوار واضطرابات في الوعي وتشنجات. في التصوير المقطعي المحوسب والتصوير بالرنين المغناطيسي ، لم يتم الكشف عن علم الأمراض. الدورة حميدة. في معظم الحالات ، بعد بضعة أسابيع أو أشهر - الشفاء التام ، في بعض الأحيان - الاضطرابات المتبقية في شكل قصور خفيف في المخيخ.
مرض ماري فويكس-ألجوانين - ضمور قشري متماثل متأخر في المخيخ مع آفة سائدة في العصبونات الكمثرية (خلايا بركنجي) والطبقة الحبيبية من القشرة ، وكذلك الجزء الفموي من الدودة المخيخية وتنكس الزيتون. يتجلى في الأشخاص الذين تتراوح أعمارهم بين 40-75 عامًا الذين يعانون من اضطراب التوازن ، والرنح ، واضطراب المشي ، واضطرابات التنسيق ، وانخفاض قوة العضلات ، وخاصة في الساقين ؛ الرعاش المتعمد في اليدين ليس واضحًا جدًا. اضطرابات النطق ممكنة ، لكنها لا تنتمي إلى العلامات الملزمة للمرض. تم وصف المرض في عام 1922 من قبل أخصائيو أمراض الأعصاب الفرنسيين P.Mary، Ch. Foix وث. العجوانين. المرض متقطع. لم يتم توضيح مسببات المرض. هناك آراء حول الدور الاستفزازي للتسمم ، وفي المقام الأول تعاطي الكحول ، وكذلك نقص الأكسجة ، العبء الوراثي. يتم تأكيد الصورة السريرية من خلال بيانات التصوير المقطعي المحوسب للرأس ، والتي تكشف عن انخفاض واضح في حجم المخيخ على خلفية العمليات الضمورية المنتشرة في الدماغ. بالإضافة إلى ذلك ، يتم التعرف على مستوى عالٍ من ناقلات الأمين في بلازما الدم على أنه خاصية مميزة (Ponomareva E.N. et al. ، 1997).

