7.1. VÄIKE STRUKTUUR, ÜHENDUSED JA FUNKTSIOONID
Väikeaju (väikeaju) asub duplikaadi kõvakesta all, mida tuntakse kui väikeaju kontuur(tentorium cerebelli), mis jagab koljuõõne kaheks ebavõrdseks ruumiks - supratentoriaalseks ja subtentoriaalseks. V subtentoriaalne ruum, mille põhjas on tagumine kraniaalne lohk, lisaks väikeajule on ajutüvi. Väikeaju maht on keskmiselt 162 cm3. Selle kaal varieerub vahemikus 136-169 g.
Väikeaju asub silla ja pikliku medulla kohal. Koos ülemise ja alumise ajupurjega moodustab see aju neljanda vatsakese katuse, mille põhjaks on nn rombiline lohk (vt 9. peatükk). Väikeaju kohal on suure aju kuklasagarad, mis on sellest eraldatud väikeaju tentoriumiga.
Väikeajus on neid kaks poolkerad(hemispherum cerebelli). Nende vahel, aju IV vatsakese kohal sagitaaltasandil, asub väikeaju fülogeneetiliselt kõige iidsem osa - selle uss(vermis cerebelli). Vermis ja väikeaju poolkerad killustuvad sügavate põikivagudega sagarateks.
Väikeaju koosneb hallist ja valgest ainest. Hallollus moodustab väikeaju ajukoore ja selle sügavuses paiknevad paarituumad tserebelli tuumad (joon. 7.1). Suurimad neist on sakilised tuumad(nucleus dentatus) - paikneb poolkerades. Ussi keskosas on telgi südamikud(tuumad
Riis. 7.1. Väikeaju tuumad.
1 - hammastega südamik; 2 - korkjas südamik; 3 - telgi südamik; 4 - sfääriline tuum.
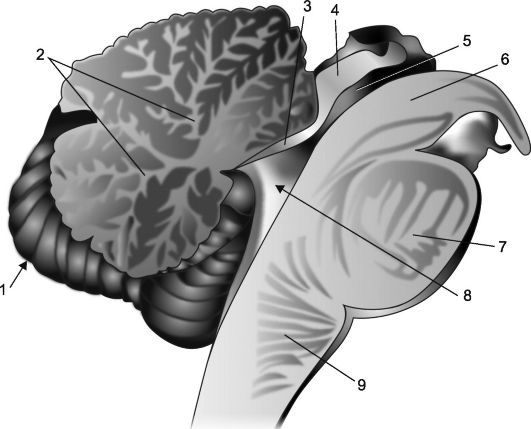
Riis. 7.2.Väikeaju ja ajutüve sagitaalne osa.
1 - väikeaju; 2 - "elupuu"; 3 - eesaju puri; 4 - neljakordse plaat; 5 - aju akvedukt; 6 - aju jalg; 7 - sild; 8 - IV vatsakese, selle koroidpõimiku ja telk; 9 - piklik medulla.
fastigii), nende ja dentate tuumade vahel on sfääriline ja korgituumad(nuctei.globosus et emboliformis).
Kuna ajukoor katab kogu väikeaju pinna ja tungib selle vagude sügavustesse, on väikeaju sagitaalsel lõigul selle koel lehemuster, mille veenid moodustuvad valgeainest (joon. 7.2), mis moodustab nn väikeaju elupuu (arbor vitae cerebelli). Elupuu aluses on kiilukujuline sälk, mis on IV vatsakese õõnsuse ülemine osa; selle süvendi servad moodustavad tema telgi. Telgi katus on väikeajuuss ning selle eesmised ja tagumised seinad on õhukesed ajuplaadid, mida tuntakse eesmise ja tagumisena. ajupurjed(vella medullare anterior et posterior).
Veidi infot selle kohta väikeaju arhitektoonika, annab alust hinnata selle komponentide funktsiooni. On väikeaju ajukoor Rakukihte on kaks: sisemine on teraline, mis koosneb väikestest terarakkudest ja välimine on molekulaarne. Nende vahel on hulk suuri pirnikujulisi rakke, mis kannavad neid kirjeldanud Tšehhi teadlase I. Purkinje nime (Purkinje I., 1787-1869).
Impulsid sisenevad väikeaju ajukooresse läbi sammaldunud ja valgeainest sinna tungivate roomavate kiudude, mis moodustavad väikeaju aferentsed rajad. Läbi sammaldunud kiudude impulsid seljaajust
vestibulaarsed tuumad ja silla tuumad kantakse üle ajukoore granulaarse kihi rakkudesse. Nende rakkude aksonid koos roomavate kiududega, mis läbivad teralist kihti ja kannavad impulsse madalamatelt oliividelt väikeajusse, jõuavad väikeaju pindmisse molekulaarsesse kihti. Siin jagunevad teralise kihi rakkude aksonid ja roomavad kiud T-kujuliselt ning molekulaarkihis võtavad nende harud väikeaju pinnaga pikisuunalise suuna. Ajukoore molekulaarkihti jõudnud impulsid, mis on läbinud sünaptilisi kontakte, langevad siin paiknevatele Purkinje rakkude hargnevatele dendriitidele. Seejärel järgivad nad Purkinje rakkude dendriite oma kehadesse, mis asuvad molekulaarse ja granulaarse kihi piiril. Seejärel tungivad nad mööda samade rakkude aksoneid, mis läbivad granulaarset kihti, valge aine sügavusse. Purkinje rakkude aksonid lõpevad väikeaju tuumades. Peamiselt dentaadi tuumas. Väikeajust väljuvad eferentsed impulsid, mis tulevad selle tuuma moodustavate rakkude aksoneid mööda ja osalevad väikeaju käppade moodustamises.
Väikeajul on kolm paari jalgu: alumine, keskmine ja ülemine. Sääre alumine osa ühendab selle pikliku medullaga, keskmine - sillaga, ülemine - keskajuga. Aju jalad moodustavad rajad, mis kannavad impulsse väikeaju ja sealt tagasi.
Väikeaju vermis tagab keha raskuskeskme stabiliseerumise, selle tasakaalu, stabiilsuse, vastastikuste lihasrühmade, peamiselt kaela ja kehatüve toonuse reguleerimise ning keha tasakaalu stabiliseeriva füsioloogilise väikeaju sünergia tekkimise.
Keha tasakaalu edukaks säilitamiseks saab väikeaju pidevalt teavet, mis liigub mööda spinotserebellaarseid radu erinevate kehaosade proprioretseptoritelt, aga ka vestibulaarsetelt tuumadelt, alumistest oliividest, retikulaarsest moodustisest ja muudest moodustistest, mis on seotud keha kontrolliga. kehaosade asukoht ruumis. Suurem osa väikeajusse viivatest aferentsetest radadest läbib alumise väikeaju pedikuli, osa neist paikneb ülemises väikeaju pedikule.
propriotseptiivse tundlikkuse impulsid, väikeajusse minnes jõuavad nagu teised sensoorsed impulsid, järgides esimeste sensoorsete neuronite dendriite, nende kehadesse, mis paiknevad seljaaju sõlmedes. Järgnevalt suunatakse samade neuronite aksoneid mööda väikeajusse suunduvad impulsid teise neuronite kehadesse, mis paiknevad tagumise sarve aluse sisemistes osades, moodustades nn. Clarki sambad. Nende aksonid langevad seljaaju külgmiste nööride külgmistesse osadesse, kus need moodustuvad spinotserebellaarsed rajad, sel juhul langeb osa aksonitest sama külje külgsambasse ja moodustub seal Flexigi tagumine spinotserebellaarne trakt (tractus spinocerebellaris posterior). Teine osa tagumiste sarvede rakkude aksonitest läheb seljaaju teisele küljele ja siseneb vastasküljele, moodustades selles Goversi eesmine spinotserebellaarne trakt (tractus spinocerebellaris anterior). Spinatserebellaarsed traktid, mille maht suureneb iga selgroo segmendi tasemel, tõusevad medulla piklikusse.
Medulla oblongata puhul kaldub tagumine spinotserebellar rada külgsuunas ja läbides alumise väikeaju pedikuli, tungib väikeajusse. Eesmine spinotserebellaarne rada läbib aju pikliku medulla silla ja jõuab keskajuni, mille tasemel teeb see teise ristumiskoha aju eesmises velumis ja läheb ülemise väikeaju varre kaudu väikeaju.
Seega ei ristu kahest seljaaju traktist üks kunagi (ületamata Fleksigi tee) ja teine läheb kaks korda vastasküljele (kaks korda ületab Govers). Selle tulemusena juhivad mõlemad impulsse mõlemast kehapoolest, peamiselt väikeaju homolateraalsesse poole.
Lisaks Fleksigi spinotserebellaarsetele traktidele läbivad impulsid väikeaju alumisest väikeaju pedikulist mööda vestibulotserebellaarne trakt (tractus vestibulocerebellaris), alustades peamiselt anküloseeriva spondüliidi ülemisest vestibulaarsest tuumast ja mööda olivomotserebellaarne trakt (tractus olivocerebellaris), mis on pärit alumisest oliivist. Osa õhukeste ja kiilukujuliste tuumade rakkude aksonitest, ei osale bulbotalamuse trakti moodustamises väliste kaarekujuliste kiudude kujul (fiber arcuatae externae) siseneb väikeajusse ka alumise väikeajuvarre kaudu.
Keskmiste jalgade kaudu saab väikeaju impulsse ajukoorest. Need impulsid lähevad läbi kortikaalsed-tserebellopontiini rajad, mis koosnevad kahest neuronist. Esimeste neuronite kehad paiknevad ajukoores, peamiselt otsmikusagarate tagumiste osade ajukoores. Nende aksonid läbivad osana kiirgavast kroonist, sisemise kapsli eesmisest jalast ja lõpevad silla tuumades. Teiste neuronite rakkude aksonid, mille kehad asuvad nende silla tuumades, minge selle vastasküljele ja moodustage pärast ristmikku keskmine väikeaju jalalaba,
mis lõpeb väikeaju vastaspoolkeral.
Osa ajukoores tekkinud impulsse jõuab väikeaju vastaspoolkera, tuues infot mitte toodetud, vaid ainult planeeritud aktiivse liikumise kohta. Olles saanud sellise teabe, väikeaju saadab koheselt välja impulsse, mis korrigeerivad tahtlikke liigutusi, peamiselt, kustutades inertsi ja kõige ratsionaalsem vastastikuse lihastoonuse reguleerimine - lihase agonistid ja antagonistid. Selle tulemusena omamoodi eimeetria, vabatahtlike liigutuste tegemine selgeks, täiuslikuks, sobimatute komponentideta.
Väikeajust väljuvad teed koosnevad rakkude aksonitest, mille kehad moodustavad selle tuumad. Enamik efferentseid teid, sealhulgas rajad hambatuumadest, jätke väikeaju läbi ülemise jala. Neliku alumiste mugulate tasemel ristub efferentne väikeajutrakt (Wernekingi ülemiste väikeaju jalgade ristumiskoht). Pärast igaühe ületamist jõuab keskaju vastaskülje punastesse tuumadesse. Punastes tuumades lülituvad väikeaju impulsid järgmisele neuronile ja liiguvad seejärel mööda rakkude aksoneid, mille kehad on põimitud punastesse tuumadesse. Need aksonid moodustuvad punase-seljaaju rajad (tracti rubro spinalis), Monakovi teed, mis varsti pärast seda punastest tuumadest väljumised läbivad risti (rehvirist või forellirist), mille järel nad laskuvad seljaajusse. Seljaajus paiknevad punase tuumaga seljaaju rajad külgmistes nöörides; nende koostisosad kiud lõpevad seljaaju eesmiste sarvede rakkudega.
Kogu eferentset rada väikeajust seljaaju eesmiste sarvede rakkudeni võib nimetada väikeaju-punane-tuuma-seljaaju (tractus cerebello-rubrospinalis). Ta ületab kaks korda (ülemiste väikeajuvarrede ristumiskoht ja operkulumi ristumiskoht) ja lõpuks ühendab iga väikeaju poolkera perifeersete motoorsete neuronitega, mis paiknevad seljaaju homolateraalse poole eesmistes sarvedes.
Väikeaju vermise tuumadest kulgevad eferentsed rajad peamiselt läbi ajutüve ajutüve retikulaarsesse moodustumisse ja vestibulaarsetesse tuumadesse. Siit, mööda seljaaju eesmisi nööre kulgevaid retikulospinaalseid ja vestibulospinaalseid radu, jõuavad nad ka eesmiste sarvede rakkudeni. Osa väikeajust tulevatest impulssidest, läbides vestibulaarseid tuumasid, siseneb mediaalsesse pikikimbu, jõuab kraniaalnärvide III, IV ja VI tuumadesse, mis tagavad silmamunade liikumist ning mõjutavad nende funktsiooni.
Kokkuvõttes tuleks rõhutada järgmist:
1. Väikeaju kumbki pool saab impulsse peamiselt a) homolateraalsest kehapoolest, b) aju vastaspoolkerast, millel on kortiko-spinaalsed ühendused sama kehapoolega.
(2) Igast väikeaju poolest suunatakse eferentsed impulsid seljaaju homolateraalse poole eesmiste sarvede rakkudesse ja kraniaalnärvide tuumadesse, mis tagavad silmamunade liikumist.
Selline väikeaju ühenduste iseloom võimaldab mõista, miks ühe poole väikeaju kahjustuse korral tekivad väikeaju häired peamiselt samas, s.o. homolateraalne, pool keha. See on eriti väljendunud, kui kahjustatud on väikeaju poolkerad.
7.2. VÄIKE FUNKTSIOONIDE UURIMINE
JA SELLE LÕIDAMISTE KLIINILISED AVALDUSED
Väikeaju kahjustuse korral on iseloomulikud staatika ja liigutuste koordineerimise häired, lihaste hüpotoonia ja nüstagm.
Väikeaju kahjustus Esiteks tema uss, toob kaasa staatika rikkumisi - võime säilitada inimkeha raskuskeskme stabiilset asendit, tasakaalu, stabiilsust. Kui see funktsioon on häiritud, staatiline ataksia (kreeka keelest ataksia - häire, ebastabiilsus). Märgitakse patsiendi ebastabiilsust. Seetõttu sirutab ta seisvas asendis jalad laiali, tasakaalustab kätega. Eriti selgelt tuvastatakse staatiline ataksia koos tugiala kunstliku vähenemisega Rombergi poosis. Patsiendil palutakse püsti tõusta, liigutades kindlalt jalgu ja veidi tõstes pead. Väikeaju häirete esinemisel täheldatakse patsiendi ebastabiilsust selles asendis, tema keha kõigub, mõnikord "tõmbab" teatud suunas ja kui patsienti ei toetata, võib ta kukkuda. Väikeajuussi kahjustuse korral õõtsub patsient tavaliselt küljelt küljele ja kukub sageli tagasi. Väikeaju poolkera patoloogiaga on kalduvus langeda peamiselt patoloogilise fookuse suunas. Kui staatiline häire on mõõdukalt väljendunud, on seda lihtsam tuvastada nn keeruline või sensibiliseeritud Rombergi poos. Patsiendil palutakse asetada jalad ühte ritta, nii et ühe jala varvas toetub teise kannale. Stabiilsushinnang on sama, mis tavapärasel Rombergi positsioonil.
Tavaliselt, kui inimene seisab, on tema jalalihased pinges. (toetusreaktsioon), külili kukkumise ohuga liigub tema jalg sellel küljel samas suunas ja teine jalg tuleb põrandast lahti (hüppereaktsioon). Väikeaju (peamiselt ussi) kahjustusega on patsiendi reaktsioonid häiritud
toetada ja hüpata. Tugireaktsiooni rikkumine väljendub patsiendi ebastabiilsuses seisvas asendis, eriti Rombergi asendis. Hüppereaktsiooni rikkumine toob kaasa asjaolu, et kui arst patsiendi selja taga seistes ja teda kindlustades surub patsienti ühes või teises suunas, siis patsient kukub kerge tõukega. (tõukamise sümptom).
Väikeaju kahjustusega muutub patsiendi kõnnak tavaliselt arengu tõttu statolokomotoorne ataksia. Väikeaju kõnnak meenutab paljuski purjus inimese kõnnakut, seetõttu nimetatakse seda mõnikord ka "joodiku kõnnakuks". Ebastabiilsuse tõttu kõnnib patsient ebakindlalt, sirutades jalad laiali, samal ajal kui ta "visatakse" küljelt küljele. Ja kui väikeaju poolkera on kahjustatud, kaldub see etteantud suunast patoloogilise fookuse poole kõndides kõrvale. Ebastabiilsus tuleb eriti esile kurvides. Kui ataksia on väljendunud, kaotavad patsiendid täielikult oma keha kontrollimise võime ja ei saa mitte ainult seista ja kõndida, vaid isegi istuda.
Peaaju poolkerade domineeriv kahjustus põhjustab selle inertsivastase toime häireid, eriti kineetiline ataksia. See väljendub liigutuste kohmakuses ja eriti väljendub täpsust nõudvate liigutuste puhul. Kineetilise ataksia tuvastamiseks tehakse liigutuste koordineerimise testid. Mõnda neist kirjeldatakse allpool.
Diadohokineesi test (kreeka keelest. diadochos - järjestus). Patsiendil palutakse silmad sulgeda, käed ette sirutada ja kiiresti, rütmiliselt supineerida ja käte vahele tungida. Väikeaju poolkera kahjustuse korral osutuvad käe liigutused patoloogilise protsessi poolel pühkivamaks (düsmeetria, täpsemalt hüpermeetria tagajärg), mille tulemusena hakkab käsi maha jääma. See näitab adiadochokineesi esinemist.
Sõrme test. Suletud silmadega patsient peaks käe tagasi tõmbama ja seejärel aeglaselt nimetissõrmega puudutama ninaotsa. Väikeaju patoloogia korral teeb patoloogilise fookuse poolne käsi mahult liigset liigutust (hüpermeetria), mille tagajärjel patsient jääb vahele. Sõrme-nina test näitab väikeaju patoloogia tunnust väikeaju (tahtlik) treemor, mille amplituud suureneb, kui sõrm läheneb sihtmärgile. See test võimaldab teil tuvastada nn bradütelekineesiat. (valjade sümptom): mitte kaugel sihtmärgist sõrme liikumine aeglustub, mõnikord isegi peatub ja jätkub siis uuesti.
Sõrme-sõrme test. Suletud silmadega patsiendil palutakse käed laiali sirutada ja seejärel nimetissõrmed üksteisele lähemale tuua, püüdes sõrm sõrme saada, samal ajal, nagu sõrmetesti puhul, ilmneb tahtlik värin ja valjade sümptom.
Calcaneal põlve test (joon. 7.3). Suletud silmadega selili lamaval patsiendil palutakse tõsta üks jalg kõrgele ja seejärel lüüa kannaga vastu teise jala põlve. Väikeajupatoloogiaga patsient ei saa või on tal raske kanda teise jala põlve sisse, eriti kui tehakse test kahjustatud väikeaju poolkera suhtes homolateraalse jalaga. Kui kand siiski ulatub põlveni, siis soovitatakse seda hoida, puudutades kergelt sääre esipinda kuni hüppeliigeseni, samas kui väikeajupatoloogia korral libiseb kand säärest maha. aega ühes või teises suunas.

Riis. 7.3.Calcaneal põlve test.
Indikatiivne test: Patsienti kutsutakse üles lööma nimetissõrmega mitu korda vastu läbivaataja käes olevat haamri kummiotsa. Kui tegemist on väikeaju patoloogiaga patsiendi käes kahjustatud väikeaju poolkera küljel, esineb düsmeetria tõttu nihe.
Tom-Jumenti sümptom: Kui patsient võtab kätte mõne eseme, näiteks klaasi, ajab ta sõrmi liigselt laiali.
Väikeaju nüstagm. Silmamunade tõmblemist külgedele vaadates (horisontaalne nüstagm) peetakse silmamunade tahtliku värisemise tagajärjeks (vt ptk 30).
Kõnehäire: Kõne kaotab oma voolavuse, muutub plahvatusohtlikuks, katkeb, skandeeritakse nagu väikeaju düsartria (vt ptk 25).
Käekirja muutmine: Käe liigutuste koordineerimise häire tõttu muutub käekiri ebaühtlaseks, tähed on deformeerunud, liialt suured (megalograafia).
Pronatoorne nähtus: Patsiendil palutakse hoida oma käed väljasirutatud supinatsiooniasendis, samal ajal kui kahjustatud väikeaju poolkera küljel tekib peagi spontaanne pronatsioon.
Hoff-Schilderi sümptom: Kui patsient hoiab oma käsi ette sirutatud, siis kahjustatud poolkera küljel tõmmatakse käsi varsti väljapoole.
Imitatsiooninähtus. Suletud silmadega patsient peaks kiiresti andma käele asendi, mis on sarnane sellega, mille uurija oli varem andnud oma teisele käele. Kui väikeaju poolkera on kahjustatud, teeb homolateraalne käsi liiga suure amplituudiga liigutuse.
Doinikovi fenomen. Sõrme fenomen. Istuval patsiendil palutakse asetada reitele supineeritud käed, mille sõrmed on laiali, ja sulgeda silmad. Patoloogilise fookuse poolse väikeaju kahjustuse korral tekib peagi sõrmede spontaanne fleksioon ning käe ja küünarvarre pronatsioon.
Stuart-Holmesi sümptom. Eksamineerija palub toolil istuval patsiendil painutada lamavas asendis olevaid käsivarsi ja osutab samal ajal käsi randmetest kinni võttes talle vastupanu. Kui vabastate samal ajal ootamatult patsiendi käed, lööb kahjustatud poolel olev käsi inertsist painutades teda jõuliselt vastu rindu.
Lihaste hüpotensioon. Väikeaju vermise lüüasaamine põhjustab tavaliselt lihaste hajutatud hüpotensiooni. Väikeaju poolkera lüüasaamisega näitavad passiivsed liigutused lihastoonuse vähenemist patoloogilise protsessi poolel. Lihase hüpotoonia põhjustab küünarvarre ja sääre hüperekstensiooni võimalust (Olshansky sümptom) passiivsete liigutustega, välimusele rippuva käe või jala sümptomid nende passiivse raputusega.
Patoloogiline väikeaju asünergia. Füsioloogilise sünergia rikkumised keeruliste motoorsete toimingute ajal ilmnevad eelkõige järgmiste testide käigus (joonis 7.4).
1. Asünergia Babinsky järgi seisvas asendis. Kui nihutatud jalgadega seisev patsient üritab tagasi painutada, visates pead tagasi, siis tavaliselt toimub sel juhul põlveliigeste paindumine. Asünergiast tingitud väikeaju patoloogias see sõbralik liigutus puudub ja tasakaalu kaotanud patsient langeb tagasi.
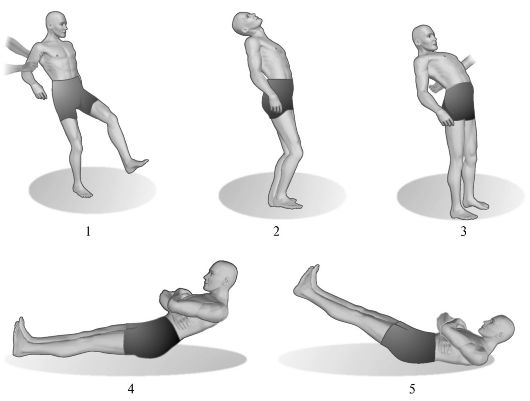
Riis. 7.4.Väikeaju asünergia.
1 - raske väikeaju ataksiaga patsiendi kõnnak; 2 - keha kalle taha on normaalne; 3 - väikeaju kahjustusega ei suuda tahapoole painutatud patsient tasakaalu säilitada; 4 - terve inimese poolt väikeaju asünergia testi läbiviimine Babinsky järgi; 5 - sama testi läbiviimine väikeaju kahjustustega patsientidel.
2. Asünergia Babinsky järgi lamavas asendis. Patsient, kes lamab kindlal tasapinnal ja jalad on sirutatud õlavöötme laiusele, kutsutakse üles tõstma käed rinnal ja seejärel istuma. Väikeaju patoloogia esinemisel tuharalihaste sõbraliku kontraktsiooni puudumise tõttu (asünergia ilming) ei saa patsient jalgu ja vaagnat tugipiirkonnale kinnitada, mistõttu jalad tõusevad ja ta ei saa istuda. Selle sümptomi olulisust ei tohiks ülehinnata eakatel patsientidel, lõtvunud või rasvunud kõhuseinaga inimestel.
Ülaltoodut kokku võttes tuleb rõhutada väikeaju poolt täidetavate funktsioonide mitmekesisust ja tähtsust. Kompleksse tagasiside reguleerimismehhanismi osana toimib väikeaju fookuspunktina keha tasakaalustamiseks ja lihaste toonuse säilitamiseks. Nagu märgib P. Duus (1995), väikeaju annab võimaluse teha diskreetseid ja täpseid liigutusi, autor usub põhjendatult, et väikeaju töötab nagu arvuti, jälgides ja koordineerides sensoorset teavet sisendis ning simuleerides motoorseid signaale väljundis.
7.3. MULTISÜSTEEMID DEGENERATSIOONID
Väikeaju patoloogia tunnustega
Multisüsteemsed degeneratsioonid on rühm neurodegeneratiivseid haigusi, mille ühiseks tunnuseks on kahjustuse multifokaalne iseloom koos aju erinevate funktsionaalsete ja neurotransmitterisüsteemide kaasamisega patoloogilises protsessis ning seega ka kliiniliste ilmingute polüsüsteemsus.
7.3.1. Väikeaju ataksia
Spinotserebellaarsete ataksiate hulka kuuluvad progresseeruvad pärilikud degeneratiivsed haigused, mille puhul on kahjustatud peamiselt väikeaju struktuurid, ajutüve ja seljaaju teed, mis on seotud peamiselt ekstrapüramidaalsüsteemiga.
7.3.1.1. Friedreichi pärilik ataksia
Pärilik haigus, mida kirjeldas 1861. aastal saksa neuropatoloog N. Friedreich (Friedreich N., 1825-1882). See pärineb autosoomselt retsessiivsel viisil või (harvemini) autosomaalselt domineerival viisil mittetäieliku läbitungimise ja muutuva geeniekspressiooniga. Võimalikud on ka haiguse juhuslikud juhud.
Patogeneeshaigus pole täpsustatud. Eelkõige puudub aimu esmasest biokeemilisest defektist, mis selle aluseks on.
Patomorfoloogia.Patoloogilised uuringud näitavad seljaaju märgatavat hõrenemist selle tagumise ja külgmiste nööride atroofiliste protsesside tõttu. Reeglina kannatavad Goversi ja Fleksigi kiilukujulised (Burdach) ja õrnad (Gaulle) teed ning spinotserebellaarsed teed, samuti ristuvad püramiidsed rajad, mis sisaldavad
palju ekstrapüramidaalsüsteemiga seotud kiude. Degeneratiivsed protsessid väljenduvad ka väikeajus, selle valgeaines ja tuumaaparaadis.
Kliinilised ilmingud. Haigus avaldub lastel või alla 25-aastastel noortel. S.N. Davidenkov (1880-1961) märkis, et sagedamini esinevad haiguse kliinilised tunnused 6-10-aastastel lastel. Esimeseks haiguse tunnuseks on tavaliselt ataksia. Patsiendid kogevad ebakindlust, kõnnimisel koperdamist, kõnnaku muutusi (kõndimisel on jalad laiali). Friedreichi tõve kõnnakut võib nimetada tabeti-tserebellaarseks, kuna selle muutused on põhjustatud tundliku ja väikeaju ataksia kombinatsioonist, aga ka tavaliselt väljendunud lihastoonuse langusest. Iseloomulikud on ka staatikahäired, koordinatsioonihäired kätes, tahtlik treemor, düsartria. Võimalik nüstagm, kuulmislangus, laulmiskõne elemendid, püramiidse puudulikkuse nähud (kõõluste hüperrefleksia, jala patoloogilised refleksid, mõnikord lihastoonuse kerge tõus), tungiv tung urineerida, seksuaalse potentsi langus. Mõnikord ilmneb athetoidne hüperkinees.
Varajane sügava tundlikkuse häire viib kõõluste reflekside järkjärgulise vähenemiseni: esmalt jalgadel ja seejärel kätel. Aja jooksul moodustub distaalsete jalgade lihaste hüpotroofia. Iseloomulik on anomaaliate esinemine luustiku arengus. Esiteks avaldub see kohalolekus Friedreichi jalad: jalg on lühenenud, "õõnes", väga kõrge kaarega. Tema sõrmede peamised falangid on painutamata, ülejäänud on painutatud (joonis 7.5). Võimalik lülisamba, rindkere deformatsioon. Sageli on kardiopaatia ilminguid. Haigus progresseerub aeglaselt, kuid viib pidevalt voodihaigete patsientide puudeni.
Ravi. Patogeneetiline ravi ei ole välja töötatud. Määrake ravimid, mis parandavad ainevahetust närvisüsteemi struktuurides, tugevdavad ained. Jalade raske deformatsiooni korral on näidustatud ortopeedilised kingad.
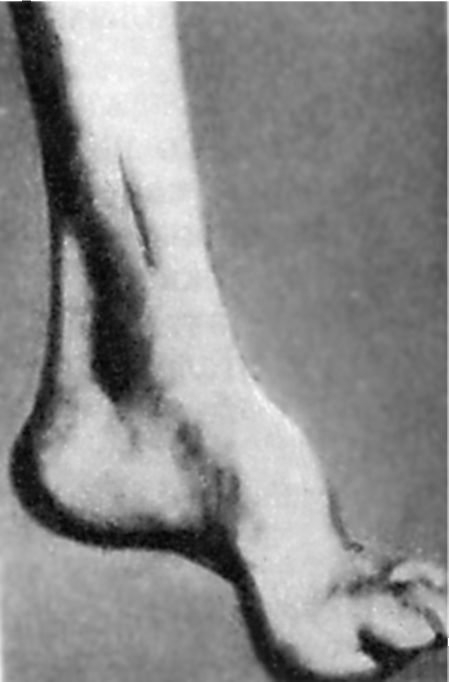
Riis. 7.5.Friedreichi jalg.
7.3.1.2. Pärilik väikeaju ataksia (Pierre Marie tõbi)
See on krooniline progresseeruv pärilik haigus, mis avaldub vanuses 30-45 aastat, aeglaselt kasvavate väikeaju häiretega koos püramiidse puudulikkuse tunnustega, samas kui iseloomulikud on staatiline ja dünaamiline väikeaju ataksia, tahtlik värinad, skandaalne kõne, kõõluste hüperrefleksia. Võimalikud kloonused, patoloogilised püramiidrefleksid, kõõrdsilmsus, nägemise vähenemine, nägemisnärvide primaarsest atroofiast ja võrkkesta pigmentide degeneratsioonist tingitud nägemisväljade ahenemine. Haiguse kulg on aeglaselt progresseeruv. Toimub väikeaju suuruse vähenemine, rakkude degeneratsioon
Purkinje, madalamad oliivid, spinotserebellaarsed traktid. See on päritud autosoomselt domineerival viisil. Seda haigust kirjeldas 1893. aastal prantsuse neuropatoloog R. Marie (1853-1940).
Praegu puudub mõiste "Pierre Marie tõbi" mõistmises üksmeel ja vaieldav on küsimus selle eraldamise võimalikkusest iseseisvaks nosoloogiliseks vormiks.
Ravi pole välja töötatud. Tavaliselt kasutatakse metaboolselt aktiivseid ja taastavaid, samuti sümptomaatilisi aineid.
7.3.2. Olivopontotserebellaarne düstroofia (Dejerine-Thomi tõbi)
See on krooniliste progresseeruvate pärilike haiguste rühm, mille puhul düstroofsed muutused arenevad peamiselt väikeajus, madalamates oliivides, silla enda tuumades ja nendega seotud ajustruktuurides.
Haiguse arenedes noores eas on umbes pooled juhtudest päritud dominantselt või retsessiivselt, ülejäänud on juhuslikud. Haiguse sporaadilistel juhtudel on sagedasemad akineetilise-riidilise sündroomi ja progresseeruva autonoomse puudulikkuse ilmingud. Patsiendi keskmine vanus, kellel on fenotüübis haiguse pärilik vorm, on 28 aastat, sporaadilise - 49 aastat, keskmine eluiga on vastavalt 14,9 ja 6,3 aastat. Sporaadilise vormi korral leitakse lisaks oliivide, tiigi ja väikeaju atroofiale sagedamini seljaaju külgmiste nööride, mustandi ja juttkeha kahjustusi, sinakas laik aju neljanda vatsakese rombjas. .
Iseloomulikud on kasvava väikeaju sündroomi sümptomid. Võimalikud on tundlikkuse häired, bulbar- ja akineetilis-jäika sündroomide elemendid, hüperkinees, eriti keele ja pehme suulae müorütmiad, oftalmoparees, nägemisteravuse langus, intellektuaalsed häired. Seda haigust kirjeldasid 1900. aastal prantsuse neuropatoloogid J. Dejerine ja A. Thomas.
Haigus algab sageli kõndimishäiretega - ebastabiilsus, koordinatsioonihäired, ootamatud kukkumised on võimalikud. Need häired võivad olla ainsaks haiguse ilminguks 1-2 aasta jooksul. Edaspidi tekivad ja kasvavad käte koordinatsioonihäired: manipuleerimine väikeste esemetega on raskendatud, käekiri on häiritud, tekib tahtlik värin. Kõne muutub katkendlikuks, uduseks, nasaalse varjundiga ja kõne struktuurile mittevastava hingamisrütmiga (patsient räägib nii, nagu teda kägistatakse). Selles haiguse staadiumis ühinevad progresseeruva autonoomse puudulikkuse ilmingud, ilmnevad akineetilise-jäika sündroomi tunnused. Mõnikord on patsiendi jaoks domineerivad sümptomid düsfaagia, öised lämbumishood. Need arenevad seoses sibulalihaste segapareesiga ja võivad olla eluohtlikud.
1970. aastal leidsid Saksa neuropatoloogid B.W. Königsmark ja L.P. Weiner tõstis esile 5 peamist tüüpi olivopontotserebellaarne düstroofia, mis erineb kas kliiniliste ja morfoloogiliste ilmingute või pärilikkuse tüübi poolest.
ma tüüp (Menzeli tüüp). 14-70-aastaselt (sagedamini 30-40-aastaselt) avaldub see ataksia, düsartria, düsfoonia, lihaste hüpotoonia, hilises staadiumis - pea, kehatüve, käte, lihaste äge treemor, akineetilised nähud. jäik sündroom. Võimalikud patoloogilised püramiidsed nähud, pilgu parees, väline ja sisemine oftalmopleegia, tundlikkuse häired, dementsus. See on päritud autosoomselt domineerival viisil. Iseseisva vormina tõi selle välja 1891. aastal P. Menzel.
II tüüp (Fickler-Winkleri tüüp) ... 20-80-aastaselt väljendub see ataksia, lihastoonuse ja kõõluste reflekside vähenemises. See on päritud autosoomselt retsessiivsel viisil. Võimalikud on juhuslikud juhtumid.
III tüüp võrkkesta degeneratsiooniga. See avaldub lapsepõlves või noorukieas (kuni 35-aastastel) ataksia, pea ja jäsemete treemor, düsartria, püramidaalse puudulikkuse tunnused, nägemise progresseeruv halvenemine, mille tulemuseks on pimedus; võimalik nüstagm, oftalmopleegia, mõnikord dissotsieerunud sensoorsed häired. See on päritud autosoomselt domineerival viisil.
IV tüüp (Jester-Highmaker tüüp). 17-30-aastaselt debüteerib ta väikeaju ataksia või madalama spastilise parapareesi tunnustega, mõlemal juhul moodustub juba haiguse varases staadiumis nende ilmingute kombinatsioon, millele lisanduvad bulbar-sündroomi, pareesi elemendid. näolihaseid ja seejärel lisanduvad sügavad tundlikkuse häired. Dominant päritud.
V tüüp. See avaldub vanuses 7–45 aastat, võimalikud on ataksia, düsartria, akineetilise-riidilise sündroomi tunnused ja muud ekstrapüramidaalsed häired, progresseeruv oftalmopleegia ja dementsus. Dominant päritud.
7.3.3. Olivorubrotsebellaarne degeneratsioon (Lejeune-Lermitte'i sündroom, Lermitte'i tõbi)
Seda haigust iseloomustab väikeaju, peamiselt selle ajukoore, dentate tuumade ja ülemiste väikeajuvarte, madalamate oliivide ja punaste tuumade progresseeruv atroofia. See avaldub eelkõige staatilise ja dünaamilise ataksiaga, tulevikus on võimalikud ka muud väikeaju sündroomi ja ajutüve kahjustuse tunnused. Seda haigust kirjeldasid prantsuse neuropatoloogid J. Lhermitte (Lhermitte J.J., 1877-1959) ja J. Lezhon (Lejonne J., sünd. 1894).
7.3.4. Multisüsteemne atroofia
Viimastel aastakümnetel on iseseisva vormina tuvastatud sporaadiline progresseeruv neurodegeneratiivne haigus, mida nimetatakse multisüsteemseks atroofiaks. Seda iseloomustab basaalganglionide, väikeaju, ajutüve, seljaaju kombineeritud kahjustus. Peamised kliinilised ilmingud: parkinsonism, väikeaju ataksia, püramidaalse ja autonoomse puudulikkuse nähud (Levin O.S., 2002). Sõltuvalt kliinilise pildi teatud tunnuste ülekaalust eristatakse kolme tüüpi multisüsteemset atroofiat.
1) olivopontotserebellaarne tüüp, mida iseloomustab väikeaju rünnaku tunnuste ülekaal;
2) strionigraalne tüüp, milles domineerivad parkinsonismi tunnused;
3) Shai-Drageri sündroom, mida iseloomustab progresseeruva autonoomse puudulikkuse tunnuste domineerimine kliinilises pildis koos ortostaatilise arteriaalse hüpotensiooni sümptomitega.
Multisüsteemse atroofia aluseks on aju valdavalt halli aine teatud piirkondade selektiivne degeneratsioon koos neuronite ja gliiaelementide kahjustusega. Ajukoe degeneratiivsete ilmingute põhjused on tänapäeval teadmata. Olivopontotserebellaarset tüüpi multisüsteemse atroofia ilmingud on seotud väikeaju ajukoore Purkinje rakkude, aga ka madalamate oliivide neuronite, pontotserebellaarsete tuumade, demüelinisatsiooni ja degeneratsiooniga, peamiselt pontotserebellaarsete radade kahjustustega.
Väikeaju häired on tavaliselt staatiline ja dünaamiline ataksia, millega kaasneb lokomotoorsete liikumiste kahjustus. Iseloomustab ebastabiilsus Rombergi asendis, ataksia kõndimisel, düsmetria, adiadochokinees, tahtlik treemor, võib esineda nüstagm (horisontaalne vertikaalne, allalöömine), vahelduvad ja aeglased jälgivad pilguliigutusi, silmade konvergentsi halvenemine, skandeeritud kõne.
Multisüsteemne atroofia tekib tavaliselt täiskasvanueas ja areneb kiiresti. Diagnoos põhineb kliinilistel tõenditel ja seda iseloomustab parkinsonismi, väikeaju puudulikkuse ja autonoomsete häirete kombinatsioon. Haiguse ravi ei ole välja töötatud. Haiguse kestus - 10 aasta jooksul, lõpeb surmaga.
7.4. MUUD AJUHAIGUSE SÜMPTOMIDEGA SEOTUD HAIGUSED
Kui patsiendil on väikeaju kahjustuse nähud, siis enamikul juhtudel kõigepealt sa pead mõtlema võimalusele väikeaju kasvajad(astrotsütoom, angioblastoom, medulloblastoom, metastaatilised kasvajad) või hulgiskleroos. Kell väikeaju kasvajad ilmnevad intrakraniaalse hüpertensiooni varajased nähud. Sclerosis multiplex'i korral on tavaliselt võimalik lisaks väikeaju patoloogiale tuvastada ka kesknärvisüsteemi teiste struktuuride, eelkõige nägemis- ja püramiidsüsteemi kahjustuse kliinilisi ilminguid. Klassikalises neuroloogias on iseloomulik hulgiskleroos Charcoti kolmkõla: nüstagm, tahtlik värin ja skandeeritud kõne ning Nonne'i sündroom: liigutuste koordinatsiooni häired, düsmeetria, lauldud kõne ja väikeaju asünergia.
Väikeaju häired on suured ja sisse posttraumaatiline Manni sündroom, mida iseloomustab ataksia, koordinatsioonihäired, asünergia, nüstagm. Trauma või infektsioon võib põhjustada väikeaju Goldstein-Reichmanni sündroom: staatika ja liigutuste koordinatsiooni häired, asünergia, tahtlik treemor, lihastoonuse langus, hüpermeetria, megalograafia, kätes oleva eseme massi (kaalu) tajumise halvenemine.
Väikeaju funktsiooni häired võivad olla ka kaasasündinud, väljendudes eelkõige Zeemani sündroom: ataksia, kõne arengu hilinemine ja seejärel väikeaju düsartria.
Kaasasündinud väikeaju ataksia See väljendub lapse motoorsete funktsioonide arengu hilinemises (6 kuu vanuselt ei saa ta istuda, hakkab hilja kõndima, samal ajal kui kõnnak on taktiline), samuti kõne hilinemises, düsartria pikaajalises säilimises, mõnikord vaimses. aeglustumine ja mikrokraniaalsed ilmingud ei ole haruldased. CT-l vähenevad väikeaju poolkerad. Umbes 10. eluaastaks saabub tavaliselt ajufunktsioonide kompensatsioon, mis aga võib kahjulike eksogeensete mõjude mõjul katkeda. Võimalikud on ka haiguse progresseeruvad vormid.
Väikeaju kaasasündinud hüpoplaasia ilming on ja Fancony-Turneri sündroom. Seda iseloomustab staatika ja liigutuste koordinatsiooni halvenemine, nüstagm, millega tavaliselt kaasneb vaimne alaareng.
Kaasasündinud hõlmab ka autosoom-retsessiivset pärilikku tüüpi, mida leidub harva Betteni haigus: Seda iseloomustab kaasasündinud väikeaju ataksia, mis avaldub esimesel eluaastal staatika ja liigutuste koordinatsiooni, nüstagmi, pilgu koordinatsiooni häire ja mõõduka lihashüpotooniaga. Võimalikud on düsplastilised nähud. Laps hilineb, mõnikord alles 2-3-aastaselt, hakkab pead hoidma, veelgi hiljem - seisma, kõndima, rääkima. Tema kõnet muudetakse vastavalt väikeaju düsartria tüübile. Võimalikud on vegetatiivsed-vistseraalsed häired, immunosupressiooni ilmingud. Mõne aasta pärast kliiniline pilt tavaliselt stabiliseerub, patsient kohaneb mingil määral olemasolevate defektidega.
Spastiline ataksia A. Belli ja E. Carmicheli (1939) ettepanekul nimetati autosomaalse dominantse tüübiga pärilik väikeaju ataksia, mida iseloomustab haiguse algus 3-4-aastaselt ja mis avaldub väikeaju kombinatsioonina. ataksia koos düsartriaga, kõõluste hüperrefleksia ja suurenenud lihastoonus spastilise tüübi järgi, samas kui võimalik (kuid mitte kohustuslikud haiguse tunnused) nägemisnärvide atroofia, võrkkesta degeneratsioon, nüstagm, okulomotoorsed häired.
Autosoomne dominantne on pärilik Feldmani sündroom(kirjeldanud saksa arst H. Feldmann, sünd 1919): väikeaju ataksia, tahtlikud värinad ja varajane juuste hallinemine. See avaldub teisel elukümnendil ja areneb edasi aeglaselt, viies puudeni 20-30 aasta pärast.
Hiline väikeaju atroofia või Tomi sündroom kirjeldas 1906. aastal prantsuse neuroloog A. Thomas (1867-1963), avaldub tavaliselt üle 50-aastastel inimestel, kellel on progresseeruv väikeajukoore atroofia. Fenotüübis ilmnevad väikeaju sündroomi tunnused, peamiselt väikeaju staatiline ja lokomotoorne ataksia, skandeeritud kõne ja muutused käekirjas. Kaugele arenenud staadiumis on võimalikud püramidaalse puudulikkuse ilmingud.
Väikeaju häirete kombinatsiooni müokloonusega iseloomustab Hunt müoklooniline väikeaju düssünergia, või müokloonuse ataksia, Selle sümptomikompleksiga kliinilises pildis ilmneb tahtlik treemor, kätes tekkiv ja hiljem üldistatud iseloomu omandav müokloonus, ataksia ja düssünergia, nüstagm, skandeeritud kõne, lihastoonuse langus. See on väikeaju tuumade, punaste tuumade ja nende ühenduste, samuti kortikaalsete-subkortikaalsete struktuuride degeneratsiooni tagajärg.
Haiguse kaugelearenenud staadiumis on võimalikud epilepsiahood ja dementsus. Prognoos on halb. Viitab progresseeruva päriliku ataksia haruldasele vormile. See on päritud autosoomselt retsessiivsel viisil. Tavaliselt ilmneb see noores eas. Sümptomite kompleksi nosoloogiline sõltumatus on vaidlustatud. Ameerika neuroloog R. Hunt (1872-1937) kirjeldas haigust 1921. aastal.
Degeneratiivsete protsesside hulgas on teatud koht hõivatud Holmesi väikeaju degeneratsioon, või perekondlik väikeaju atroofia, või väikeajusüsteemi, peamiselt dentate tuumade, aga ka punaste tuumade progresseeruv atroofia, samas kui demüelinisatsiooni ilmingud väljenduvad ülemises väikeaju pedikules. Iseloomustab staatiline ja dünaamiline ataksia, asünergia, nüstagm, düsartria, lihastoonuse langus, lihasdüstoonia, pea treemor, müokloonus. Epileptilised krambid ilmnevad peaaegu samaaegselt. Intelligentsus on tavaliselt säilinud. EEG näitab paroksüsmaalset rütmihäiret. Haigus tunnistatakse pärilikuks, kuid pärilikkuse tüüpi pole täpsustatud. Seda haigust kirjeldas 1907. aastal inglise neuropatoloog G. Holmes
(1876-1965).
Alkohoolne väikeaju degeneratsioon - kroonilise alkoholimürgistuse tagajärg. Mõjutatud on peamiselt väikeajuuss, kusjuures esmajoones avaldub väikeaju ataksia ja jalaliigutuste koordinatsiooni häired, märksa vähemal määral kahjustuvad aga käeliigutused, okulomotoorsed ja kõnefunktsioonid. Tavaliselt kaasneb selle haigusega väljendunud mälukaotus koos polüneuropaatiaga.
avaldub väikeaju ataksiana, mis mõnikord võib olla ainsaks pahaloomulise kasvajaga kaasnevaks kliiniliseks sümptomiks, ilma selle esinemiskohta näitavate kohalike tunnusteta. Paraneoplastiline väikeaju degeneratsioon võib olla eelkõige rinna- või munasarjavähi sekundaarne ilming.
Barraquer-Bordas-Ruiz-Lara sündroom avaldub väikeaju häiretena, mis tekivad seoses väikeaju kiiresti progresseeruva atroofiaga. Kaasaegne Hispaania arst L. Barraquer-Bordas (sünd. 1923) kirjeldab bronhiaalvähiga patsientide sündroomi, millega kaasneb üldine mürgistus.
Harva leitud retsessiivne X-kromosomaalne ataksia- pärilik haigus, mis avaldub peaaegu ainult aeglaselt progresseeruva väikeaju puudulikkusega meestel. See edastatakse retsessiivsel, sugulisel teel.
Tähelepanuväärne ja perekondlik paroksüsmaalne ataksia, või perioodiline ataksia. Ta teeb oma debüüdi sagedamini lapsepõlves, kuid see võib ilmneda ka hiljem - kuni 60 aastat. Kliiniline pilt väheneb nüstagmi, düsartria ja ataksia paroksüsmaalsete ilmingute, lihastoonuse languse, pearingluse, iivelduse, oksendamise, peavaludeni, mis kestavad mitu minutit kuni 4 nädalat.
Perekondliku paroksüsmaalse ataksia rünnaku võib vallandada emotsionaalne stress, füüsiline väsimus, palavik, alkoholi tarbimine, samal ajal kui rünnakute vahel fokaalseid neuroloogilisi sümptomeid enamikul juhtudel ei tuvastata, kuid mõnikord on võimalikud nüstagm ja kerged väikeaju sümptomid.
Haiguse morfoloogiline substraat on atroofiline protsess peamiselt väikeaju ussi esiosas. Esimest korda kirjeldas haigust 1946. aastal M. Parker. See on päritud autosoomselt domineerival viisil. 1987. aastal leiti perekondliku paroksüsmaalse ataksiaga vere leukotsüütide püruvaadi dehüdrogenaasi aktiivsuse langus 50–60% -ni normaalsest tasemest. Aastal 1977 R. Lafrance et al. juhtis tähelepanu diakarbi kõrgele profülaktilisele toimele, hiljem pakuti flunarisiini perekondliku paroksüsmaalse ataksia raviks.
Äge väikeaju ataksia või Leiden-Westphali sündroom, on täpselt määratletud sümptomite kompleks, mis on parainfektsioosne tüsistus. See esineb sagedamini lastel 1-2 nädalat pärast üldist infektsiooni (gripp, tüüfus, salmonelloos jne). Iseloomustab raske staatiline ja dünaamiline ataksia, tahtlik treemor, hüpermeetria, asünergia, nüstagm, skandeeritud kõne, lihastoonuse langus. Tserebrospinaalvedelikus tuvastatakse lümfotsüütiline pleotsütoos, valgusisalduse mõõdukas suurenemine. Haiguse alguses on võimalik pearinglus, teadvusehäired, krambid. CT ja MRI puhul patoloogiat ei tuvastata. Kursus on healoomuline. Enamasti mõne nädala või kuu pärast - täielik taastumine, mõnikord - jääkhäired kerge väikeaju puudulikkuse kujul.
Marie-Foix-Alajuanini tõbi - väikeaju hiline sümmeetriline kortikaalne atroofia koos piriformsete neuronite (Purkinje rakud) ja ajukoore granulaarse kihi domineerivate kahjustustega, samuti väikeaju vermise suuosa ja oliivi degeneratsioon. See avaldub 40-75-aastastel inimestel, kellel on tasakaaluhäire, ataksia, kõnnihäired, koordinatsioonihäired ja lihastoonuse langus, peamiselt jalgades; tahtlik värin kätes ei ole eriti väljendunud. Kõnehäired on võimalikud, kuid ei kuulu haiguse kohustuslike tunnuste hulka. Seda haigust kirjeldasid 1922. aastal prantsuse neuropatoloogid P. Marie, Ch. Foix ja Th. Alajouaniin. Haigus on juhuslik. Haiguse etioloogiat ei ole selgitatud. On arvamusi joobeseisundi, eeskätt alkoholi kuritarvitamise, aga ka hüpoksia, päriliku koormuse provotseeriva rolli kohta. Kliinilist pilti kinnitavad pea CT-andmed, mis näitavad väikeaju mahu märgatavat vähenemist aju hajusate atroofiliste protsesside taustal. Lisaks peetakse iseloomulikuks aminotransferaaside kõrget taset vereplasmas (Ponomareva E.N. et al., 1997).

