क्रैनियोटॉमी या क्रैनियोटॉमी एक जटिल चिकित्सा ऑपरेशन है जिसे पुरातनता में जाना जाता है। यह विशेष मामलों में किया जाता है जब डॉक्टर को मस्तिष्क और उसकी झिल्लियों, विकृतियों और वाहिकाओं तक पहुंच प्राप्त करने की आवश्यकता होती है। आधुनिक चिकित्सा सर्जरी को रोगी के लिए अतीत की तुलना में अधिक सुरक्षित बनाती है, जब यह उच्च मृत्यु दर के साथ थी।
क्रैनियोटॉमी - यह क्या है?

दायीं ओर, क्रैनियोटॉमी को सबसे कठिन सर्जिकल प्रक्रियाओं में से एक माना जाता है। अस्थि ट्रेपनेशन का अर्थ है कपाल की अखंडता का उल्लंघन, जिसमें एक उद्घाटन, एक चीरा बनता है। ऑपरेशन स्थानीय या सामान्य संज्ञाहरण के तहत किया जाता है। अधिकतम सटीकता के लिए सिर को एक विशेष धारक के साथ सुरक्षित किया जाता है। नेविगेशन सिस्टम की मदद से डॉक्टर दिमाग के जिस हिस्से की जरूरत होती है, ठीक उसी तरह उसे एक्सपोज कर देते हैं। क्रैनियोटॉमी न्यूरोसर्जरी में सबसे आम है, जो केंद्रीय तंत्रिका तंत्र और मस्तिष्क की सर्जरी के लिए जिम्मेदार है।
क्रैनियोटॉमी क्यों आवश्यक है?
डॉक्टरों को खोपड़ी तक पहुंच की आवश्यकता हो सकती है, दोनों नियमित और तत्काल, उदाहरण के लिए, गंभीर आघात और मस्तिष्क रक्तस्राव के लिए। इन मामलों और अन्य में, क्रैनियोटॉमी किया जाता है, जिसके लिए संकेत व्यापक हैं, लेकिन हर साल उपचार के नए, बख्शते तरीकों के उद्भव के कारण वे संकुचित हो जाते हैं। ऑपरेशन उन स्थितियों को ठीक करने के लिए किया जाता है जो बिना सर्जरी के गंभीर समस्याएं पैदा कर सकती हैं। इसमे शामिल है:
- ब्रेन ट्यूमर (घातक और सौम्य);
- फोड़ा और अन्य शुद्ध प्रक्रियाएं;
- हेमेटोमा, खरोंच;
- जटिल सिर की चोट;
- रक्तस्राव;
- संवहनी धमनीविस्फार;
- तंत्रिका संबंधी घटनाएं जैसे तीव्र मिर्गी;
- खोपड़ी या मस्तिष्क की विकृति;
- स्ट्रोक में क्रैनियोटॉमी (रक्तस्राव के साथ)।
क्रैनियोटॉमी - प्रकार

कई विकृतियों को खत्म करने के लिए, ट्रेपनेशन का उपयोग किया जाता है, जिसके प्रकारों को मस्तिष्क तक पहुंच के स्थानीयकरण और ऑपरेशन करने की विधि के आधार पर नामित किया जाता है। खोपड़ी की हड्डियों (तिजोरी पर) को कई प्लास्टिक द्वारा दर्शाया जाता है, जो ऊपर से पेरीओस्टेम से ढका होता है और नीचे से मेनिन्जेस से सटा होता है। पेरीओस्टेम को नुकसान होने की स्थिति में, मुख्य पोषक ऊतक के रूप में, परिगलन और हड्डी की मृत्यु का खतरा होता है। इससे बचने के लिए, निम्न विधियों द्वारा क्रैनियोटॉमी किया जाता है:
- शास्त्रीय ऑस्टियोप्लास्टिक;
- उच्छेदन;
- डीकंप्रेसन के उद्देश्य के लिए;
- सचेत संचालन;
- स्टीरियोटैक्सी - कंप्यूटर का उपयोग करके मस्तिष्क का अध्ययन।
ऑस्टियोप्लास्टिक क्रैनियोटॉमी
सबसे प्रसिद्ध प्रकार का क्रैनियोटॉमी, खोपड़ी को खोलने की क्लासिक विधि, जिसके दौरान पेरीओस्टेम को नुकसान पहुंचाए बिना पार्श्विका हड्डी का एक छोटा सा हिस्सा काट दिया जाता है। आरी का टुकड़ा कपाल तिजोरी के साथ पेरीओस्टेम से जुड़ा होता है। पैर पर त्वचा का फ्लैप वापस मुड़ा हुआ है और ऑपरेशन के बाद जगह में रखा गया है या हटा दिया गया है। पेरीओस्टेम सिला हुआ है। सर्जरी के बाद कोई हड्डी दोष नहीं देखा जाता है। खोपड़ी के ट्रेपनेशन (ऑस्टियोप्लास्टिक) को दो प्रकारों में बांटा गया है:
- एक साथ त्वचा-पेरीओस्टियल-हड्डी फ्लैप को काटने के साथ (वैगनर-वुल्फ के अनुसार)।
- एक त्वचा-एपोन्यूरोटिक फ्लैप को काटने के साथ, जिसमें एक विस्तृत आधार होता है, और फिर एक संकीर्ण पैर पर एक हड्डी-पेरीओस्टियल फ्लैप (ओलिवक्रॉन के अनुसार ट्रेपनेशन)।
डीकंप्रेसिव ट्रेपनेशन

इंट्राक्रैनील दबाव को कम करने और मस्तिष्क की स्थिति (और कार्य) में सुधार करने के लिए डिज़ाइन की गई विधियों में से एक डीकंप्रेसन क्रैनियोटॉमी (डीटीसी) या कुशिंग ट्रेपनेशन है, जिसका नाम एक प्रसिद्ध न्यूरोसर्जन के नाम पर रखा गया है। इसके साथ, खोपड़ी की हड्डियों में एक छेद बनाया जाता है जिसके माध्यम से परिणामी उच्च रक्तचाप का कारण बनने वाले हानिकारक तत्व समाप्त हो जाते हैं। यह मवाद, रक्त, मस्तिष्कमेरु द्रव, सूजन द्रव हो सकता है। सर्जरी के बाद नकारात्मक स्वास्थ्य परिणाम न्यूनतम होते हैं, और पुनर्वास अल्पकालिक होता है।
लकीर ट्रेपनेशन
पुनर्वास के लिए एक कम अनुकूल पूर्वानुमान में एक स्नेहन ऑपरेशन होता है, इसके दौरान क्रैनियोटॉमी एक मिलिंग छेद लगाकर होता है और फिर इसे आवश्यक आकार में विस्तारित करता है (इसके लिए, निपर्स का उपयोग किया जाता है)। कटे हुए क्षेत्र को संभव बहाली के बिना पेरीओस्टेम के साथ हटा दिया जाता है। अस्थि दोष कोमल ऊतकों से ढका होता है। एक नियम के रूप में, इस तकनीक का उपयोग तब किया जाता है जब पश्च कपाल फोसा की ट्रेपनिंग आवश्यक होती है, साथ ही कपाल घावों का उपचार भी होता है।
सचेत क्रैनियोटॉमी

सर्जरी के आधुनिक तरीकों में से एक एनेस्थीसिया के बिना ट्रेपनेशन है। रोगी होश में है, उसका दिमाग बंद नहीं हुआ है। उसे आराम करने के लिए दवाओं का इंजेक्शन लगाया जाता है और स्थानीय एनेस्थीसिया का इंजेक्शन लगाया जाता है। इस तरह के हस्तक्षेप की आवश्यकता तब होती है जब पैथोलॉजिकल क्षेत्र रिफ्लेक्सोजेनिक ज़ोन के बहुत करीब स्थित होता है (और इसे नुकसान पहुंचाने का खतरा होता है)। ऑपरेशन के दौरान, सर्जन प्रक्रिया को नियंत्रित करते हुए, रोगी की स्थिति और अंग गतिविधि की लगातार निगरानी करते हैं।
क्रैनियोटॉमी - सर्जरी के बाद के परिणाम
क्रैनियोटॉमी लंबे समय से और सफलतापूर्वक किया गया है, लेकिन इसका उपयोग चरम मामलों में किया जाता है जब रोगी का जीवन खतरे में हो। इस ऑपरेशन का डर उचित है, क्योंकि क्रैनियोटॉमी के सबसे नकारात्मक परिणाम हो सकते हैं और वे ऑपरेशन की जटिलता, रोगी की उम्र और स्वास्थ्य की स्थिति पर निर्भर करते हैं। प्रत्येक स्थिति में जटिलताओं का खतरा होता है, और कोई फर्क नहीं पड़ता कि दवा कैसे आगे बढ़ती है, हस्तक्षेप को पूरी तरह से सुरक्षित बनाना संभव नहीं है। क्रैनियोटॉमी के बाद सबसे आम परिणाम हैं:
- संक्रामक जटिलता, जैसा कि अन्य ऑपरेशनों के मामले में होता है;
- रक्त के थक्कों की उपस्थिति;
- खून बह रहा है;
- मस्तिष्क संबंधी विकार;
- हड्डी के उत्तेजित क्षेत्र की विकृति;
- सरदर्द;
- दृष्टि और श्रवण की गिरावट;
- अंगों का पक्षाघात।
ट्रेपनेशन के बाद कोमा
क्रैनियोटॉमी के बाद सबसे गंभीर जटिलता कोमा है। एक व्यक्ति ऑपरेशन से पहले भी इसमें गिर सकता है और सभी आवश्यक जोड़तोड़ करने के बाद नहीं छोड़ सकता है। जब हृदय का संकुचन मस्तिष्क प्रांतस्था की गतिविधि पर निर्भर नहीं करता है, तो रोगी की श्वास तंत्र द्वारा समर्थित होती है। मस्तिष्क में जटिलताओं सहित, ट्रेपनेशन के संभावित परिणामों के बारे में रोगी को पहले से चेतावनी दी जाती है।
ट्रेपनेशन के बाद रिकवरी
ऑपरेशन के बाद की वसूली की अवधि अस्पताल में और घर पर, छुट्टी के बाद की जाती है। पहले दिन, रोगी संज्ञाहरण से दूर चला जाता है, दूसरे दिन उसे उठने दिया जाता है, अगले दिन (3-7) शरीर के बुनियादी कार्यों को बहाल कर दिया जाता है। अस्पताल में एक सप्ताह के बाद, स्टेपल हटा दिए जाते हैं और रोगी को छुट्टी दे दी जाती है। इससे कोई फर्क नहीं पड़ता कि किस तकनीक को चुना गया था: ऑस्टियोप्लास्टिक ट्रेपनेशन या कोई अन्य। यदि हेरफेर बिना किसी परिणाम के हुआ, तो रोगी सामान्य जीवन जीने में सक्षम होगा, लेकिन कुछ प्रतिबंधों के अधीन:
- खेल खेलने से इनकार;
- बुरी आदतों की अस्वीकृति;
- तंत्रिका झटके से परहेज;
- चिकित्सा संस्थानों का आवधिक दौरा;
- विशेष आहार;
- नियमित सैर;
- आवर्तक रक्तगुल्म की संभावना को कम करना।
क्रैनियोटॉमी एक जटिल शल्य प्रक्रिया है, और विभिन्न कारक इसके पाठ्यक्रम को प्रभावित कर सकते हैं। लेकिन अगर सभी चिकित्सकीय सिफारिशों का पालन किया जाए तो कम समय में सामान्य जीवन में वापस आना संभव होगा। जटिल रोगों को ठीक करने के क्षेत्र में, क्रैनियोटॉमी असीमित संभावनाएं प्रदान करता है, और रोगियों के लिए अनुकूल पूर्वानुमान सुनिश्चित करने के लिए चिकित्सा तकनीकों में लगातार सुधार किया जा रहा है।
क्रैनियोटॉमी - सर्जरी के लिए संकेत, इसके सभी प्रकार के कार्यान्वयन और परिणाम - जर्नल और वजन घटाने की वेबसाइट
और हमारे पास भी है

साइट पर सभी सामग्री सर्जरी, शरीर रचना विज्ञान और विशेष विषयों के विशेषज्ञों द्वारा तैयार की गई थी।
सभी सिफारिशें सांकेतिक हैं और आपके डॉक्टर से परामर्श के बिना लागू नहीं की जा सकती हैं।
क्रैनियोटॉमी को सबसे कठिन सर्जिकल प्रक्रियाओं में से एक माना जाता है।ऑपरेशन को प्राचीन काल से जाना जाता है, जब उन्होंने इस तरह से चोटों, ट्यूमर और रक्तस्राव का इलाज करने की कोशिश की। बेशक, प्राचीन चिकित्सा ने विभिन्न जटिलताओं से बचने की अनुमति नहीं दी थी, इसलिए इस तरह के जोड़तोड़ उच्च मृत्यु दर के साथ थे। अब उच्च योग्य सर्जनों द्वारा न्यूरोसर्जिकल अस्पतालों में ट्रेपनेशन किया जाता है और इसे सबसे पहले रोगी के जीवन को बचाने के लिए डिज़ाइन किया गया है।
क्रैनियोटॉमी में हड्डियों में एक छेद का निर्माण होता है, जिसके माध्यम से डॉक्टर मस्तिष्क और उसकी झिल्लियों, वाहिकाओं, पैथोलॉजिकल संरचनाओं तक पहुंच प्राप्त करता है। यह आपको बढ़ते इंट्राकैनायल दबाव को जल्दी से कम करने की अनुमति देता है, जिससे रोगी की मृत्यु को रोका जा सकता है।
कपाल खोलने का ऑपरेशन योजना के अनुसार किया जा सकता है, ट्यूमर के मामले में, उदाहरण के लिए, और तत्काल, स्वास्थ्य कारणों से, चोटों और रक्तस्राव के साथ। सभी मामलों में, प्रतिकूल परिणामों का एक उच्च जोखिम होता है, क्योंकि हड्डियों की अखंडता का उल्लंघन होता है, ऑपरेशन के दौरान तंत्रिका संरचनाओं और रक्त वाहिकाओं को नुकसान संभव है। इसके अलावा, ट्रेपनेशन का कारण हमेशा बहुत गंभीर होता है।
ऑपरेशन के सख्त संकेत हैं, और इसके लिए बाधाएं अक्सर सापेक्ष होती हैं,चूंकि रोगी के जीवन को बचाने के लिए, सर्जन सहवर्ती विकृति की उपेक्षा कर सकता है। क्रैनियोटॉमी को टर्मिनल स्थितियों, गंभीर सदमे, सेप्टिक प्रक्रियाओं में नहीं किया जाता है, और अन्य मामलों में यह रोगी की स्थिति में सुधार कर सकता है, भले ही आंतरिक अंगों का गंभीर उल्लंघन हो।
क्रैनियोटॉमी के लिए संकेत
उपचार के नए, अधिक कोमल तरीकों के उद्भव के कारण क्रैनियोटॉमी के संकेत धीरे-धीरे कम हो रहे हैं, लेकिन फिर भी, कई मामलों में, यह रोग प्रक्रिया को जल्दी से समाप्त करने और रोगी के जीवन को बचाने का एकमात्र तरीका है।

मस्तिष्क पर हस्तक्षेप के बिना डीकंप्रेसिव ट्रेपनेशन किया जाता है
डीकंप्रेसिव ट्रेपनेशन (लकीर) का कारणरोग बन जाते हैं, जिससे इंट्राकैनायल दबाव में तेजी से और खतरनाक वृद्धि होती है, साथ ही साथ मस्तिष्क की सामान्य स्थिति के सापेक्ष विस्थापन होता है, जो मृत्यु के उच्च जोखिम के साथ इसकी संरचनाओं के उल्लंघन से भरा होता है:
- इंट्राक्रेनियल हेमोरेज;
- चोटें (तंत्रिका ऊतक का कुचलना, हेमटॉमस के साथ संयोजन में चोट लगना, आदि);
- मस्तिष्क के फोड़े;
- बड़े निष्क्रिय नियोप्लाज्म।
ऐसे रोगियों के लिए ट्रेपनेशन है उपशामक प्रक्रिया, बीमारी को खत्म नहीं करना, बल्कि सबसे खतरनाक जटिलता (अव्यवस्था) को खत्म करना।
ऑस्टियोप्लास्टिक ट्रेपनेशनमस्तिष्क, रक्त वाहिकाओं, झिल्लियों तक पहुंच प्रदान करते हुए, इंट्राक्रैनील पैथोलॉजी के सर्जिकल उपचार के प्रारंभिक चरण के रूप में कार्य करता है। इसे यहां दिखाया गया है:

ब्रेन सर्जरी के लिए ऑस्टियोप्लास्टिक ट्रेपनेशन
खोपड़ी के अंदर स्थित एक हेमेटोमा को हटाने के लिए, दोनों लकीर ट्रेपनेशन का उपयोग दबाव को कम करने और रोग की तीव्र अवधि में मस्तिष्क के विस्थापन को रोकने के लिए किया जा सकता है, साथ ही साथ ऑस्टियोप्लास्टिक ट्रेपनेशन, यदि डॉक्टर रक्तस्राव के फोकस को हटाने का कार्य निर्धारित करता है। और सिर के ऊतकों की अखंडता को बहाल करना।
सर्जरी की तैयारी
यदि कपाल गुहा में प्रवेश करना आवश्यक है, तो एक महत्वपूर्ण स्थान ऑपरेशन के लिए रोगी की अच्छी तैयारी का है। यदि पर्याप्त समय है, तो डॉक्टर एक व्यापक परीक्षा निर्धारित करता है, जिसमें न केवल प्रयोगशाला परीक्षण, सीटी और एमआरआई शामिल हैं, बल्कि संकीर्ण विशेषज्ञों के परामर्श, आंतरिक अंगों की परीक्षा भी शामिल है। एक चिकित्सक द्वारा एक परीक्षा अनिवार्य है, जो रोगी के लिए हस्तक्षेप की सुरक्षा पर निर्णय लेता है।

हालांकि, ऐसा होता है कि खोपड़ी का उद्घाटन तत्काल किया जाता है, और फिर सर्जन के पास बहुत कम समय होता है, और रोगी को सामान्य और जैव रासायनिक रक्त परीक्षण, कोगुलोग्राम, एमआरआई और / या सीटी सहित आवश्यक न्यूनतम अध्ययन से गुजरना पड़ता है। मस्तिष्क की स्थिति और रोग प्रक्रिया का स्थानीयकरण। आपातकालीन ट्रेपनेशन के मामले में, जीवन को संरक्षित करने के रूप में लाभ सहवर्ती रोगों की उपस्थिति में संभावित जोखिमों से अधिक होते हैं, और सर्जन ऑपरेशन करने का निर्णय लेता है।
एक नियोजित ऑपरेशन के दौरान, एक दिन पहले शाम को छह बजे के बाद, खाने-पीने की मनाही होती है, रोगी एक बार फिर सर्जन और एनेस्थेसियोलॉजिस्ट से बात करता है, स्नान करता है। आराम करने और शांत होने की सलाह दी जाती है, और मजबूत उत्तेजना के मामले में, शामक निर्धारित किया जा सकता है।
हस्तक्षेप से पहले, सिर पर बालों को सावधानी से मुंडाया जाता है, सर्जिकल क्षेत्र को एंटीसेप्टिक समाधान के साथ इलाज किया जाता है, सिर को वांछित स्थिति में तय किया जाता है। एनेस्थिसियोलॉजिस्ट रोगी को एनेस्थीसिया में पेश करता है, और सर्जन हेरफेर करने के लिए आगे बढ़ता है।
कपाल गुहा को खोलना अलग-अलग तरीकों से किया जा सकता है, इसलिए, निम्न प्रकार के ट्रेपनेशन को प्रतिष्ठित किया जाता है:
- अस्थि प्लास्टिक।
- उच्छेदन।
नियोजित सर्जरी के प्रकार के बावजूद, रोगी को सामान्य संज्ञाहरण (आमतौर पर नाइट्रस ऑक्साइड) के अधीन किया जाना चाहिए। कुछ मामलों में, नोवोकेन के समाधान के साथ स्थानीय संज्ञाहरण के तहत ट्रेपनेशन किया जाता है। फेफड़ों के कृत्रिम वेंटिलेशन की संभावना के लिए, मांसपेशियों को आराम देने वाले पेश किए जाते हैं। ऑपरेशन के क्षेत्र को सावधानीपूर्वक मुंडाया जाता है और एंटीसेप्टिक समाधान के साथ इलाज किया जाता है।
ऑस्टियोप्लास्टिक ट्रेपनेशन
ओस्टियोप्लास्टिक ट्रेपनेशन का उद्देश्य न केवल कपाल को खोलना है, बल्कि विभिन्न जोड़तोड़ (चोट, ट्यूमर के बाद हेमेटोमा और क्रश फॉसी को हटाना) के लिए अंदर जाना है, और इसका अंतिम परिणाम हड्डियों सहित ऊतकों की अखंडता की बहाली होना चाहिए। ऑस्टियोप्लास्टिक ट्रेपनेशन के मामले में, हड्डी का टुकड़ा अपने स्थान पर वापस आ जाता है, इस प्रकार गठित दोष समाप्त हो जाता है, और दूसरे ऑपरेशन की आवश्यकता नहीं रह जाती है।
इस प्रकार के ऑपरेशन में गड़गड़ाहट का छेद बनाया जाता है जहां मस्तिष्क के प्रभावित क्षेत्र का रास्ता सबसे छोटा होगा। पहला कदम सिर के कोमल ऊतकों का एक घोड़े की नाल के आकार का चीरा है। यह महत्वपूर्ण है कि इस फ्लैप का आधार नीचे है, क्योंकि त्वचा और अंतर्निहित ऊतक की आपूर्ति करने वाले जहाजों को नीचे से रेडियल रूप से गुजरना पड़ता है, और सामान्य रक्त प्रवाह और उपचार सुनिश्चित करने के लिए उनकी अखंडता से समझौता नहीं किया जाना चाहिए। फ्लैप बेस की चौड़ाई लगभग 6-7 सेमी है।
एपोन्यूरोसिस के साथ मस्कुलोक्यूटेनियस फ्लैप को हड्डी की सतह से अलग करने के बाद, इसे नीचे की ओर घुमाया जाता है, खारा या हाइड्रोजन पेरोक्साइड में डूबा हुआ नैपकिन पर तय किया जाता है, और सर्जन अगले चरण में आगे बढ़ता है - ओस्टियो-पेरीओस्टियल फ्लैप का गठन।

वैगनर-वुल्फ के अनुसार ऑस्टियोप्लास्टिक ट्रेपनेशन के चरण
पेरीओस्टेम को कटर के व्यास के अनुसार विच्छेदित और एक्सफोलिएट किया जाता है, जिससे सर्जन कई छेद करता है। छिद्रों के बीच संरक्षित हड्डी के वर्गों को गिगली की आरी की मदद से काट दिया जाता है, लेकिन एक "पुल" बरकरार रहता है, और इस जगह पर हड्डी टूट जाती है। अस्थि प्रालंब खंडित क्षेत्र के क्षेत्र में पेरीओस्टेम के माध्यम से खोपड़ी से जुड़ा होगा।
यह सुनिश्चित करने के लिए कि खोपड़ी की हड्डी का टुकड़ा अपने मूल स्थान पर रखे जाने के बाद अंदर की ओर न गिरे, कट को 45 ° के कोण पर बनाया जाता है। हड्डी के प्रालंब की बाहरी सतह का क्षेत्रफल भीतरी भाग से बड़ा होता है और इस टुकड़े को उसके स्थान पर वापस करने के बाद उसमें मजबूती से टिका होता है।
ड्यूरा मेटर तक पहुंचने के बाद, सर्जन इसे विच्छेदित करता है और कपाल गुहा में प्रवेश करता है, जहां वह सभी आवश्यक जोड़तोड़ कर सकता है। इच्छित लक्ष्य प्राप्त होने के बाद, ऊतकों को उल्टे क्रम में सीवन किया जाता है। शोषक धागों से टांके मस्तिष्क के ड्यूरा मेटर पर लगाए जाते हैं, हड्डी के फ्लैप को उसके स्थान पर वापस कर दिया जाता है और तार या मोटे धागों के साथ तय किया जाता है, मस्कुलोक्यूटेनियस क्षेत्र को कैटगट से सुखाया जाता है। घाव में, निर्वहन के बहिर्वाह के लिए जल निकासी छोड़ना संभव है। सर्जरी के बाद पहले सप्ताह के अंत तक टांके हटा दिए जाते हैं।
वीडियो: ऑस्टियोप्लास्टिक ट्रेपनेशन
लकीर ट्रेपनेशन
रिसेक्शन ट्रेपनेशन इंट्राक्रैनील दबाव को कम करने के लिए किया जाता है, इसलिए इसे अन्यथा डीकंप्रेसिव कहा जाता है। इस मामले में, खोपड़ी में एक स्थायी छेद बनाना आवश्यक हो जाता है, और हड्डी का टुकड़ा पूरी तरह से हटा दिया जाता है।
तंत्रिका संरचनाओं के अव्यवस्था के जोखिम के साथ हेमटॉमस के कारण मस्तिष्क शोफ में तेजी से वृद्धि के साथ, इंट्राक्रैनील ट्यूमर के लिए रिसेक्शन ट्रेपनेशन किया जाता है जिसे अब हटाया नहीं जा सकता है। इसके कार्यान्वयन का स्थान आमतौर पर अस्थायी क्षेत्र होता है। इस क्षेत्र में, खोपड़ी की हड्डी एक शक्तिशाली अस्थायी पेशी के नीचे स्थित होती है, इसलिए ट्रेपनेशन विंडो इसके द्वारा कवर की जाएगी, और मस्तिष्क को संभावित क्षति से मज़बूती से संरक्षित किया जाता है। इसके अलावा, टेम्पोरल लोब ट्रेपनेशन अन्य संभावित ट्रेपनिंग क्षेत्रों की तुलना में बेहतर कॉस्मेटिक परिणाम प्रदान करता है।

ऑपरेशन की शुरुआत में, डॉक्टर मस्कुलोस्केलेटल फ्लैप को रैखिक रूप से या घोड़े की नाल के आकार में काटता है, इसे बाहर की ओर मोड़ता है, तंतुओं के साथ अस्थायी पेशी को विच्छेदित करता है और पेरीओस्टेम को काटता है। फिर एक कटर के साथ हड्डी में एक छेद बनाया जाता है, जिसे विशेष हड्डी लुएर सरौता का उपयोग करके विस्तारित किया जाता है। यह एक गोल ट्रेपनेशन छेद में परिणत होता है, जिसका व्यास 5-6 से 10 सेमी तक भिन्न होता है।
हड्डी के टुकड़े को हटाने के बाद, सर्जन मस्तिष्क के ड्यूरा मेटर की जांच करता है, जो गंभीर इंट्राकैनायल उच्च रक्तचाप के साथ, तनावपूर्ण और महत्वपूर्ण रूप से फैल सकता है। इस मामले में, इसे तुरंत विच्छेदित करना खतरनाक है, क्योंकि मस्तिष्क जल्दी से ट्रेपनेशन विंडो की ओर शिफ्ट हो सकता है, जिससे ट्रंक को फोरामेन मैग्नम में क्षति और वेडिंग हो जाएगी। अतिरिक्त डीकंप्रेसन के लिए, मस्तिष्कमेरु द्रव को काठ के पंचर के माध्यम से छोटे भागों में हटा दिया जाता है, जिसके बाद ड्यूरा मेटर को विच्छेदित किया जाता है।
ड्यूरा मेटर के अपवाद के साथ ऊतकों के क्रमिक सिवनी द्वारा ऑपरेशन पूरा किया जाता है। अस्थि क्षेत्र को जगह में नहीं लगाया जा सकता है, जैसा कि ऑस्टियोप्लास्टिक सर्जरी के मामले में होता है, लेकिन बाद में, यदि आवश्यक हो, तो सिंथेटिक सामग्री की मदद से इस दोष को समाप्त किया जा सकता है।
पश्चात की अवधि और वसूली
हस्तक्षेप के बाद, रोगी को गहन देखभाल इकाई या पोस्टऑपरेटिव वार्ड में ले जाया जाता है, जहां डॉक्टर महत्वपूर्ण अंगों के कार्य की सावधानीपूर्वक निगरानी करते हैं। दूसरे दिन, एक सफल पोस्टऑपरेटिव अवधि के साथ, रोगी को न्यूरोसर्जरी विभाग में स्थानांतरित कर दिया जाता है और वहां दो सप्ताह तक रहता है।

ड्रेनेज डिस्चार्ज को नियंत्रित करना बहुत महत्वपूर्ण है, साथ ही रिसेक्शन ट्रेपनेशन के दौरान उद्घाटन भी।ड्रेसिंग की सूजन, चेहरे के ऊतकों की सूजन, आंखों के आसपास चोट लगना सेरेब्रल एडिमा में वृद्धि और पोस्टऑपरेटिव हेमेटोमा की उपस्थिति का संकेत दे सकता है।
ट्रेपनेशन विभिन्न जटिलताओं के एक उच्च जोखिम के साथ है,घाव, मेनिन्जाइटिस और एन्सेफलाइटिस में संक्रामक और भड़काऊ प्रक्रियाओं सहित, अपर्याप्त हेमोस्टेसिस के साथ माध्यमिक हेमटॉमस, टांके की असंगति, आदि।
क्रैनियोटॉमी के परिणाम मेनिन्जेस, संवहनी प्रणाली और मस्तिष्क के ऊतकों को नुकसान के साथ विभिन्न न्यूरोलॉजिकल विकार हो सकते हैं: मोटर और संवेदी क्षेत्रों के विकार, बुद्धि, ऐंठन सिंड्रोम। प्रारंभिक पश्चात की अवधि की एक बहुत ही खतरनाक जटिलता घाव से मस्तिष्कमेरु द्रव का रिसाव है, जो मेनिंगोएन्सेफलाइटिस के विकास के साथ संक्रमण के अतिरिक्त होने से भरा होता है।
ट्रेपनेशन का एक दीर्घकालिक परिणाम हड्डी के एक हिस्से के उच्छेदन के बाद खोपड़ी की विकृति है, पुनर्जनन प्रक्रियाओं के उल्लंघन में केलोइड निशान का गठन। इन प्रक्रियाओं में सर्जिकल सुधार की आवश्यकता होती है। मस्तिष्क के ऊतकों की रक्षा के लिए और कॉस्मेटिक उद्देश्यों के लिए, रिसेक्शन ट्रेपनेशन के बाद के उद्घाटन को सिंथेटिक प्लेटों के साथ बंद कर दिया जाता है।
क्रैनियोटॉमी के बाद कुछ रोगियों को बार-बार सिरदर्द, चक्कर आना, याददाश्त और प्रदर्शन में कमी, थकान और मनो-भावनात्मक परेशानी की शिकायत होती है। पश्चात के निशान के क्षेत्र में संभावित दर्द। ऑपरेशन के बाद के कई लक्षण हस्तक्षेप से ही नहीं जुड़े हैं, लेकिन मस्तिष्क की विकृति के साथ, जो कि ट्रेपनेशन (हेमेटोमा, संलयन, आदि) का मूल कारण था।

क्रैनियोटॉमी के बाद रिकवरी में ड्रग थेरेपी और न्यूरोलॉजिकल विकारों का उन्मूलन, रोगी का सामाजिक और श्रम अनुकूलन दोनों शामिल हैं। टांके हटाने से पहले, घाव की देखभाल की आवश्यकता होती है, जिसमें दैनिक निगरानी और ड्रेसिंग परिवर्तन शामिल हैं। आप ऑपरेशन के दो सप्ताह से पहले अपने बाल नहीं धो सकते हैं।
तीव्र दर्द के लिए, एनाल्जेसिक का संकेत दिया जाता है, दौरे के मामले में - एंटीकॉन्वेलेंट्स, डॉक्टर गंभीर चिंता या उत्तेजना के लिए शामक लिख सकते हैं। सर्जरी के बाद रूढ़िवादी उपचार पैथोलॉजी की प्रकृति से निर्धारित होता है जो रोगी को ऑपरेटिंग टेबल पर लाता है।
मस्तिष्क के विभिन्न हिस्सों को नुकसान होने पर, रोगी को चलना, बोलना, याददाश्त बहाल करना और अन्य बिगड़ा हुआ कार्य सीखना पड़ सकता है। पूर्ण मनो-भावनात्मक आराम दिखाया गया है, शारीरिक गतिविधि को मना करना बेहतर है। पुनर्वास के चरण में एक महत्वपूर्ण भूमिका रोगी के रिश्तेदारों द्वारा निभाई जाती है, जो पहले से ही घर पर रोजमर्रा की जिंदगी में कुछ असुविधाओं से निपटने में मदद कर सकते हैं (उदाहरण के लिए, स्नान या खाना बनाना)।
अधिकांश रोगी और उनके रिश्तेदार इस बात को लेकर चिंतित रहते हैं कि क्या ऑपरेशन के बाद विकलांगता स्थापित हो जाएगी। कोई निश्चित उत्तर नहीं है। एक विकलांगता समूह को परिभाषित करने के लिए ट्रेपनेशन अपने आप में अभी तक एक कारण नहीं है, और सब कुछ तंत्रिका संबंधी विकारों और विकलांगता की डिग्री पर निर्भर करेगा। यदि ऑपरेशन सफल रहा, कोई जटिलता नहीं है, रोगी अपने सामान्य जीवन और काम पर लौट आता है, तो आपको विकलांगता पर भरोसा नहीं करना चाहिए।
पक्षाघात और पैरेसिस, बिगड़ा हुआ भाषण, सोच, स्मृति, आदि के साथ गंभीर मस्तिष्क क्षति के साथ, रोगी को अतिरिक्त देखभाल की आवश्यकता होती है और न केवल काम पर जा सकता है, बल्कि अपना ख्याल भी रख सकता है। बेशक, ऐसे मामलों में विकलांगता की स्थापना की आवश्यकता होती है। क्रैनियोटॉमी के बाद, विकलांगता समूह का निर्धारण विभिन्न विशेषज्ञों के एक विशेष चिकित्सा आयोग द्वारा किया जाता है और यह रोगी की स्थिति की गंभीरता और विकलांगता की डिग्री पर निर्भर करता है।
वीडियो: टीबीआई के उपचार में डीकंप्रेसिव क्रैनियोटॉमी
कैंसर और ब्रेन ट्यूमरवीडियो
मस्तिष्क को खोपड़ी की हड्डियों द्वारा मज़बूती से संरक्षित किया जाता है, इसलिए चिकित्सीय और नैदानिक दोनों उद्देश्यों के लिए इसका उपयोग करना बहुत मुश्किल है। खोपड़ी को खोलने की शल्य प्रक्रिया को क्रैनियोटॉमी या क्रैनियोटॉमी कहा जाता है। इस ऑपरेशन "क्रैनियोटॉमी" के नाम में दो जड़ें हैं और इसका मतलब है कि यह खोपड़ी ("क्रैनियो") में एक छेद ("टोमिया") के गठन से जुड़ा है।
क्रैनियोटॉमी के लिए सर्जिकल प्रक्रिया के दौरान, खोपड़ी को खोला जाता है और खोपड़ी के एक हिस्से (बोन ग्राफ्ट) को हटा दिया जाता है ताकि डॉक्टर बोन ग्राफ्ट के तहत मस्तिष्क तक पहुंच सके। बोन ग्राफ्ट को आमतौर पर प्रक्रिया के बाद छोटी प्लेटों और स्क्रू से बदल दिया जाता है।
समस्या के आधार पर क्रैनियोटॉमी छोटा या बड़ा हो सकता है। यह विभिन्न न्यूरोलॉजिकल रोगों, आघात, या ब्रेन ट्यूमर, हेमटॉमस, एन्यूरिज्म, धमनीविस्फार विकृतियों या खोपड़ी के फ्रैक्चर जैसे रोगों के लिए सर्जरी के दौरान किया जा सकता है। क्रैनियोटॉमी के अन्य कारण: विदेशी वस्तुओं (गोलियों, आदि) को हटाना, मस्तिष्क शोफ, संक्रमण। क्रैनियोटॉमी के कारण के आधार पर, इस ऑपरेशन के लिए रोगी को कई दिनों से लेकर कई हफ्तों तक अस्पताल में रहने की आवश्यकता होती है।
एक क्रैनियोटॉमी किसी भी हड्डी का उद्घाटन है जिसे खोपड़ी में काटा जाता है। कई प्रकार के क्रैनियोटॉमी होते हैं, जिन्हें खोपड़ी के विशिष्ट क्षेत्रों के लिए नामित किया जाता है। आमतौर पर हड्डी के फ्लैप को बदल दिया जाता है। यदि इसे प्रतिस्थापित नहीं किया जाता है, तो प्रक्रिया को "खोपड़ी हटाना" या उच्छेदन कहा जाता है।
क्रैनियोटॉमी को इसके आकार और जटिलता के आधार पर अलग-अलग नाम भी दिया जाता है। छोटे आकार को रिसेक्शन ट्रेपनेशन या "कीहोल" कहा जाता है, क्योंकि हड्डी के उद्घाटन को संदंश के साथ बाहर निकाला जाता है। कभी-कभी स्टीरियोटैक्सिक इमेजिंग फ्रेम या एंडोस्कोप का उपयोग इन छोटे छिद्रों के माध्यम से उपकरणों को सीधे सटीक रूप से सम्मिलित करने के लिए किया जाता है। उच्छेदन ट्रेपनेशन के बाद, एक हड्डी दोष रहता है। यदि संकेत दिया गया है, तो पोस्टऑपरेटिव हड्डी दोष विभिन्न प्लास्टिक सामग्री के साथ बंद कर दिया गया है।
क्रैनियोटॉमी के लिए कीहोल छेद का उपयोग न्यूनतम इनवेसिव प्रक्रियाओं के लिए किया जाता है:
मस्तिष्कमेरु द्रव (हाइड्रोसेफालस) को निकालने के लिए निलय में एक शंट डालना
- पार्किंसंस रोग के उपचार के लिए एक गहन मस्तिष्क उत्तेजक का सम्मिलन;
- एक इंट्राकैनायल दबाव मॉनिटर (आईसीपी) का सम्मिलन;
असामान्य ऊतक का एक छोटा सा नमूना निकालना (बायोप्सी)
- रक्त के थक्के का जल निकासी (स्टीरियोटैक्सिक हेमेटोमा);
- इंट्राक्रैनील हेमटॉमस को हटाने;
- इंट्राकैनायल दबाव को कम करने के लिए;
- खोपड़ी की हड्डियों के फ्रैक्चर का इलाज करते समय:
- छोटे ट्यूमर या एन्यूरिज्म को हटाते समय एंडोस्कोप लगाने के लिए।
बड़े और जटिल क्रैनियोटॉमी को अक्सर "खोपड़ी आधार सर्जरी" या ऑस्टियोप्लास्टिक ट्रेपनेशन के रूप में जाना जाता है। इन क्रैनियोटॉमी में खोपड़ी के उस हिस्से को हटाना शामिल है जो मस्तिष्क के निचले हिस्से को सहारा देता है जहां नाजुक कपाल तंत्रिकाएं, धमनियां और नसें स्थित होती हैं। खोपड़ी के आधार का पुनर्निर्माण अक्सर आवश्यक होता है और इसके लिए सिर और गर्दन की अतिरिक्त जांच की आवश्यकता हो सकती है, साथ ही एक ओटोलॉजिकल या प्लास्टिक सर्जन के काम की भी आवश्यकता हो सकती है।
सर्जन अक्सर जटिल क्रैनियोटॉमी योजनाओं का उपयोग करते हैं। एक खोपड़ी आधार क्रैनियोटॉमी का उपयोग किया जा सकता है:
बड़े ब्रेन ट्यूमर, एन्यूरिज्म या एवीएम को हटाना या उनका इलाज करना;
- खोपड़ी के फ्रैक्चर या चोट के बाद मस्तिष्क का इलाज करना (उदाहरण के लिए, बंदूक की गोली का घाव);
- खोपड़ी की हड्डियों को प्रभावित करने वाले ट्यूमर को हटाना।
क्रैनियोटॉमी कब आवश्यक है?
क्रैनियोटॉमी के लिए सबसे आम संकेत हैं:

सौम्य और घातक ब्रेन ट्यूमर;
- आघात (सबड्यूरल और एपिड्यूरल हेमटॉमस) से एक स्ट्रोक, आघात या रक्त के थक्के (हेमटॉमस) के परिणामस्वरूप रक्तस्राव (रक्तस्राव);
- धमनी की दीवार में कमजोरी (सेरेब्रल एन्यूरिज्म);
- मस्तिष्क को ढकने वाले ऊतकों को नुकसान;
- मस्तिष्क में संक्रमण का केंद्र (मस्तिष्क के फोड़े);
- गंभीर नसों या चेहरे का दर्द (जैसे ट्राइजेमिनल न्यूराल्जिया);
- मिर्गी
- सिर या मस्तिष्क से विदेशी वस्तुओं को हटाना।
क्रैनियोटॉमी प्रक्रिया कौन करता है?
क्रैनियोटॉमी एक न्यूरोसर्जन द्वारा किया जाता है, और कुछ डॉक्टरों के पास खोपड़ी आधार सर्जरी में अतिरिक्त प्रशिक्षण होता है। एक न्यूरोसर्जन सिर और गर्दन के साथ काम कर सकता है, कान के साथ एक ओटोलॉजिकल सर्जन, आंखों और चेहरे के साथ एक ऑकुलोप्लास्टिक सर्जन।
क्रैनियोटॉमी की तैयारी कैसे करें?
सर्जरी से कई दिन पहले रोगी का आमतौर पर परीक्षण (जैसे, रक्त परीक्षण, ईसीजी, छाती का एक्स-रे) होगा। डॉक्टर के कार्यालय में, वह सहमति दस्तावेजों पर हस्ताक्षर करता है और सर्जन को अपने चिकित्सा इतिहास (एलर्जी, दवाएं, संज्ञाहरण की प्रतिक्रिया, पिछले ऑपरेशन) के बारे में पूरी जानकारी देता है। रोगी को सर्जरी से 1 सप्ताह पहले सभी गैर-स्टेरायडल विरोधी भड़काऊ दवाएं (नेप्रोक्सन, एडविल, इबुप्रोफेन, आदि) और रक्त पतले (कौमाडिन, एस्पिरिन, आदि) बंद कर देना चाहिए। सर्जरी के 2 हफ्ते पहले और 2 हफ्ते बाद किसी भी तरह के तंबाकू और शराब का धूम्रपान बंद करना भी जरूरी है, क्योंकि इन सभी क्रियाओं से रक्तस्राव सहित गंभीर स्वास्थ्य समस्याएं हो सकती हैं।
क्रैनियोटॉमी कैसे की जाती है?
क्रैनियोटॉमी के 6 बुनियादी चरण हैं। अंतर्निहित समस्या के इलाज और जटिलता के आधार पर, प्रक्रिया में 3 से 5 घंटे या उससे अधिक समय लग सकता है।
चरण 1 - रोगी की तैयारी।सर्जरी से पहले की रात को आधी रात के बाद खाने या पीने की अनुमति नहीं है। क्रैनियोटॉमी के मरीजों को सुबह अस्पताल में भर्ती कराया जाता है। सामान्य संज्ञाहरण को अंतःशिर्ण रूप से प्रशासित किया जाता है, जबकि रोगी ऑपरेटिंग टेबल पर होता है। व्यक्ति सो जाता है और उसका सिर एक 3-पिन खोपड़ी निर्धारण उपकरण में होता है, जो टेबल से जुड़ा होता है और प्रक्रिया के दौरान सिर को सीधा रखता है। पीठ के निचले हिस्से में एक काठ (सेरेब्रोस्पाइनल) नाली डालने से मस्तिष्कमेरु द्रव (सीएसएफ) को हटाने में मदद मिलती है, जिससे सर्जरी के दौरान मस्तिष्क को आराम मिलता है। रोगी को मनिट नामक मस्तिष्क को आराम देने वाली दवा दी जा सकती है।
चरण 2 - त्वचा चीरा।खोपड़ी पर एंटीसेप्टिक लगाने के बाद, त्वचा में एक चीरा लगाया जाता है - आमतौर पर हेयरलाइन के पीछे। सर्जन ऑपरेशन के बाद एक अच्छा कॉस्मेटिक परिणाम सुनिश्चित करने की कोशिश करता है। बालों को कभी-कभी धीरे से मुंडाया जा सकता है।
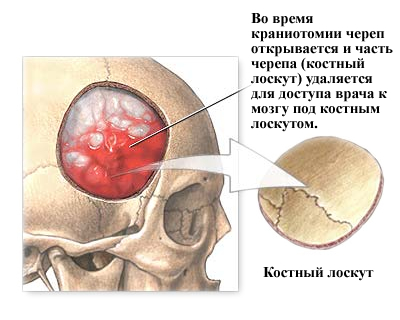
चरण 3 - खोपड़ी को खोलना, क्रैनियोटॉमी करना।त्वचा और मांसपेशियों को हड्डी तक उठा लिया जाता है। सर्जन तब एक ड्रिल के साथ खोपड़ी में एक या अधिक छोटे गड़गड़ाहट छेद बनाता है। गड़गड़ाहट के छेद के माध्यम से एक विशेष आरा स्थापित करके, सर्जन हड्डी के फ्लैप के समोच्च को छोटा करता है। कटे हुए हड्डी के फ्लैप को उठा लिया जाता है और मस्तिष्क के एक सुरक्षात्मक आवरण के साथ इलाज किया जाता है जिसे "ड्यूरा मेटर" कहा जाता है। प्रक्रिया के अंत में इसे बदलने तक हड्डी फ्लैप को सुरक्षित रूप से संग्रहीत किया जाता है।
चरण 4 - मस्तिष्क विच्छेदन।सर्जिकल कैंची से ड्यूरा मेटर को खोलने के बाद, सर्जन मस्तिष्क को बेनकाब करने के लिए इसे वापस नीचे रख देता है। मस्तिष्क पर रखे गए रिट्रैक्टर को मरम्मत या हटाने की आवश्यकता होती है। ठीक नसों और रक्त वाहिकाओं को देखने के लिए न्यूरोसर्जन विशेष आवर्धक चश्मे (आवर्धक कांच, या ऑपरेटिंग माइक्रोस्कोप) का उपयोग करते हैं।
चरण 5 - समस्या को ठीक करना।इस तथ्य के कारण कि मस्तिष्क हड्डी की खोपड़ी के भीतर कसकर घिरा हुआ है, ऊतकों को आसानी से किनारे पर नहीं ले जाया जा सकता है, और उन तक पहुंचना और सभी समस्याओं को खत्म करना मुश्किल है। मस्तिष्क में गहराई से काम करने के लिए न्यूरोसर्जन कई तरह के बहुत छोटे उपकरणों का उपयोग करते हैं। इनमें लंबे समय तक संभाले जाने वाली कैंची, डिसेक्टर, ड्रिलिंग रिग, लेजर, अल्ट्रासोनिक एस्पिरेटर्स (ट्यूमर को तोड़ने और मलबे को चूसने के लिए), लक्ष्यीकरण प्रणालियों की कम्प्यूटरीकृत इमेजिंग शामिल हैं। कुछ मामलों में, निगरानी का उपयोग विशिष्ट कपाल नसों को उत्तेजित करने के लिए किया जाता है, जबकि मस्तिष्क में प्रतिक्रिया की निगरानी की जाती है। यह नसों के कार्य को बनाए रखने के लिए और यह सुनिश्चित करने के लिए किया जाता है कि ऑपरेशन के दौरान बाद में वे क्षतिग्रस्त न हों।
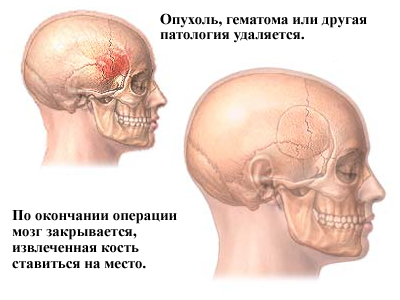
चरण 6 - क्रैनियोटॉमी को बंद करना।रिट्रैक्टर को हटाने या मरम्मत करने की समस्या के साथ, टांके के साथ बंद ड्यूरा मेटर भी मस्तिष्क से हटा दिया जाता है। बोन फ्लैप को उसकी मूल स्थिति में वापस रख दिया जाता है और टाइटेनियम प्लेट और स्क्रू के साथ खोपड़ी से जुड़ा होता है। खोपड़ी को सहारा देने के लिए प्लेटों और शिकंजे को स्थायी रूप से रखा जाता है, जिसे कभी-कभी त्वचा के नीचे महसूस किया जा सकता है। कुछ मामलों में, रक्त या सर्जिकल तरल पदार्थ को निकालने के लिए कई दिनों तक त्वचा के नीचे जल निकासी ट्यूब रखी जा सकती है। मांसपेशियों और त्वचा को एक साथ वापस सिला जाता है।
पूरी प्रक्रिया में 180-240 मिनट लगते हैं।
आपकी सर्जरी के बाद क्या होता है?
ऑपरेशन के बाद, मरीज को रिकवरी रूम में रखा जाता है, जहां एनेस्थीसिया से जागते ही उसके सभी महत्वपूर्ण संकेतों की निगरानी की जाती है। श्वास नली (वेंटीलेटर) को आमतौर पर तब तक छोड़ दिया जाता है जब तक कि रोगी पूरी तरह से एनेस्थीसिया से ठीक नहीं हो जाता। इसके अलावा, उन्हें निकट अवलोकन और निगरानी के लिए न्यूरोलॉजी और गहन देखभाल विभागों में स्थानांतरित कर दिया गया है। उसे बार-बार अपने हाथों, उंगलियों और पैर की उंगलियों और पैरों को हिलाने के लिए कहा जाएगा।
ऑपरेशन की जटिलता और किसी भी जटिलता के विकास के आधार पर अस्पताल में रहने की अवधि 2-3 दिनों से 2 सप्ताह तक होती है। जब मरीज को अस्पताल से छुट्टी मिल जाती है, तो उसे कई तरह के निर्देश दिए जाएंगे। डॉक्टर के कार्यालय में सर्जरी के 7-10 दिनों के बाद टांके या स्टेपल हटा दिए जाते हैं।
क्रैनियोटॉमी के बाद रिकवरी
क्रैनियोटॉमी अपेक्षाकृत लंबी वसूली अवधि के साथ एक जटिल शल्य प्रक्रिया है। यहां कुछ सुझाव दिए गए हैं जो क्रैनियोटॉमी के बाद रोगी की स्थिति को कम कर सकते हैं:
- बेचैनी।सर्जरी के बाद, सिरदर्द को मादक दवाओं से नियंत्रित किया जाता है। चूंकि मादक गोलियां नशे की लत होती हैं, इसलिए उनका उपयोग सीमित अवधि (2-4 सप्ताह से अधिक नहीं) के लिए किया जाता है। इन्हें नियमित रूप से खाने से कब्ज भी हो सकता है, इसलिए आपको इनका सेवन करते समय खूब पानी पीना चाहिए और फाइबर से भरपूर खाद्य पदार्थों का सेवन करना चाहिए। जुलाब (जैसे डुलकोलेक्स, सेनोकॉट, सेनाडेक्सिन, मैग्नेशिया मिल्क) को बिना प्रिस्क्रिप्शन के खरीदा जा सकता है। दर्द को तब एसिटामिनोफेन (जैसे टाइलेनॉल) और एनएसएआईडी (जैसे एस्पिरिन, इबुप्रोफेन, एडविल, मोट्रिन, नुप्रिन, नेप्रोक्सन, एलेव) द्वारा नियंत्रित किया जाता है।
दौरे को रोकने के लिए एक एंटीकॉन्वेलसेंट अस्थायी रूप से निर्धारित किया जा सकता है। आम एंटीकॉन्वेलेंट्स: दिलान्टिन (फ़िनाइटोइन), टेग्रेटोल (कार्बामाज़ेपिन), और न्यूरोंटिन (गैबापेंटिन)। कुछ रोगियों में इन एंटीकॉन्वेलेंट्स (जैसे, उनींदापन, संतुलन की समस्या, दाने) के कारण होने वाले दुष्प्रभाव विकसित होते हैं। ऐसे मामलों में, दवा के स्तर की निगरानी और दुष्प्रभावों का प्रबंधन करने के लिए रक्त के नमूने लिए जाते हैं।
- प्रतिबंध।क्रैनियोटॉमी के बाद, आपको तब तक गाड़ी नहीं चलानी चाहिए जब तक कि उपस्थित सर्जन अनुमति न दे, विस्तारित अवधि के लिए। इसके अलावा, बच्चों सहित भारी भार (उदाहरण के लिए, 2 लीटर पानी की बोतल) न उठाएं।
ऑपरेशन के बाद पहले हफ्तों में, घर और कार्यालय में भारी काम की अनुमति नहीं है। इसमें शामिल हैं: बागवानी, घास काटना, वैक्यूम करना, इस्त्री करना और डिशवॉशर, वॉशर या ड्रायर को लोड / अनलोड करना।
किसी भी मामले में आपको मादक पेय पदार्थों का सेवन नहीं करना चाहिए।
- गतिविधि।धीरे-धीरे, आपको अपनी सामान्य गतिविधियों पर लौटने की आवश्यकता है। थकान होना आम बात है।
प्रारंभिक व्यायाम कार्यक्रम - गर्दन और पीठ को धीरे से फैलाने की सिफारिश की जा सकती है। चलने की सलाह दी जाती है। आपको छोटी सैर से शुरुआत करनी चाहिए और धीरे-धीरे दूरी बढ़ानी चाहिए। अपने सर्जन की अनुमति के बिना व्यायाम के अन्य रूपों में शामिल न हों।
- नहाना।सर्जरी के 3-4 दिन बाद मरीज शैंपू से नहा सकता है। टांके या स्टेपल जो मरीज के डिस्चार्ज होने पर बने रहते हैं, उन्हें सर्जरी के 7 से 14 दिनों के बाद हटा दिया जाना चाहिए। रोगी को अपने सर्जन से पूछना चाहिए या कार्यालय को फोन करना चाहिए कि यह कब किया जा सकता है।
- स्वास्थ्य लाभ।उपचार की अंतर्निहित स्थिति और आपके समग्र स्वास्थ्य के आधार पर, पुनर्प्राप्ति समय 1 से 4 सप्ताह तक भिन्न होता है। पूर्ण पुनर्प्राप्ति में 8 सप्ताह तक का समय लग सकता है। चलना आपके गतिविधि स्तर को बढ़ाने का एक अच्छा तरीका है। आपको घर में छोटी, लगातार सैर से शुरुआत करनी चाहिए और धीरे-धीरे बाहर जाने की कोशिश करनी चाहिए। यह महत्वपूर्ण है कि इसे ज़्यादा न करें, खासकर यदि व्यक्ति विकिरण या कीमोथेरेपी उपचार जारी रखे हुए है। सर्जन अपने मरीज को बता सकता है कि वह धीरे-धीरे काम पर कब लौट सकता है।
क्रैनियोटॉमी (क्रैनियोटॉमी) के जोखिम और जटिलताएं
कोई भी सर्जिकल हस्तक्षेप जोखिम के बिना नहीं है। किसी भी सर्जरी से होने वाली सामान्य जटिलताओं में शामिल हैं: रक्तस्राव, संक्रमण, रक्त के थक्के और एनेस्थीसिया की प्रतिक्रिया। क्रैनियोटॉमी से जुड़ी विशिष्ट जटिलताएं हो सकती हैं: आक्षेप; सेरेब्रल एडिमा, जिसके लिए दूसरी क्रैनियोटॉमी की आवश्यकता हो सकती है; तंत्रिका क्षति, जिससे मांसपेशी पक्षाघात या कमजोरी हो सकती है; रिसाव जिसे ठीक करने की आवश्यकता हो सकती है; मानसिक कार्यों का नुकसान; अपरिवर्तनीय मस्तिष्क क्षति के साथ संगत अक्षमता, आदि।
क्रैनियोटॉमी (क्रैनियोटॉमी) का पूर्वानुमान
क्रैनियोटॉमी के परिणाम अंतर्निहित बीमारी के इलाज पर निर्भर करते हैं.
क्रैनियोटॉमी एक जटिल सर्जरी है जिसमें मस्तिष्क तक पहुंचने के लिए हड्डी में एक कृत्रिम छेद बनाना शामिल है। इस प्रक्रिया में, जटिलताएं उत्पन्न हो सकती हैं, जिनमें से कुछ सर्जन के कौशल पर निर्भर नहीं करती हैं और रोगी की विकलांगता या मृत्यु का कारण बन सकती हैं। और भले ही सब कुछ ठीक हो जाए, क्रैनियोटॉमी के बाद रिकवरी लंबी होगी और रोगी को उपस्थित चिकित्सक की आवश्यकताओं का सख्ती से पालन करने की आवश्यकता होगी।
मस्तिष्क को प्रभावित करने वाला सर्जिकल हस्तक्षेप इतना गंभीर है कि इसे केवल एक ही मामले में किया जाता है - यदि न केवल किसी व्यक्ति का स्वास्थ्य जोखिम में है, बल्कि उसका जीवन भी है। ट्रेपनेशन निर्धारित है:
- यदि रोगी के मस्तिष्क में एक रसौली परिपक्व हो रही है - भले ही इसका ऑन्कोलॉजी से कोई लेना-देना न हो, जैसे-जैसे यह बढ़ता है, यह मस्तिष्क के कुछ हिस्सों को निचोड़ देगा, राक्षसी माइग्रेन और मतिभ्रम का कारण बनेगा, जिससे सामान्य जीवन लगभग असंभव हो जाएगा;
- यदि रोगी के मस्तिष्क में कैंसर विकसित होता है, जैसे कि नियोप्लाज्म विकसित होता है, तो यह न केवल आसन्न वर्गों को निचोड़ना शुरू कर देगा, बल्कि उन्हें मेटास्टेस से भी प्रभावित करेगा, जिससे विकलांगता हो सकती है, और बाद में मृत्यु हो सकती है;
- यदि रोगी के मस्तिष्क में एक भड़काऊ संक्रामक प्रक्रिया होती है, तो यह जितना आगे बढ़ता है, अपरिवर्तनीय क्षति की संभावना उतनी ही अधिक होती है जो कुछ विभागों की विफलता और, तदनुसार, शरीर के कार्यों को जन्म देगी;
- यदि दर्दनाक मस्तिष्क की चोट के परिणामस्वरूप रोगी की खोपड़ी क्षतिग्रस्त हो गई थी - हड्डी के टुकड़ों को हटाने, क्षति का आकलन करने और यदि संभव हो तो इसकी भरपाई करने के लिए ट्रेपनेशन किया जा सकता है;
- यदि रोगी घनास्त्रता द्वारा उकसाए गए स्ट्रोक से बच गया है - एक थके हुए रक्त के थक्के को हटाने के लिए ट्रेपनेशन किया जाता है;
- यदि रोगी घनास्त्रता से पीड़ित है और स्ट्रोक का खतरा बहुत अधिक है, तो रक्त के थक्कों को हटाने के लिए ट्रेपनेशन किया जाता है;
- यदि रोगी मस्तिष्क रक्तस्राव से पीड़ित है, पोत के अचानक टूटने से उकसाया जाता है, तो ट्रेपनेशन को मस्तिष्क तक डॉक्टर की पहुंच और रक्तस्राव से निपटने की क्षमता को खोलने के लिए डिज़ाइन किया गया है;
- यदि मस्तिष्क कैंसर का संदेह है और बायोप्सी की आवश्यकता है, तो ट्रेपनेशन मस्तिष्क को खोलता है ताकि इससे ऊतक के नमूने लिए जा सकें।
कम गंभीर कारणों से, ट्रेपनेशन नहीं किया जाता है - जबकि यह संभव है, डॉक्टर हमेशा इस तरह के गंभीर हस्तक्षेप के बिना करने का प्रयास करते हैं। उनके प्रयास विशेष रूप से महान हैं यदि रोगी की जटिलताओं के बिना ऑपरेशन के जीवित रहने की संभावना बहुत अधिक नहीं है।
जटिलताओं के जोखिम को बढ़ाने वाले कारक
क्रैनियोटॉमी हमेशा जटिलताओं के एक निश्चित जोखिम के साथ आता है, लेकिन ऐसे कारक हैं जो इसे महत्वपूर्ण रूप से बढ़ा सकते हैं - साथ ही पुनर्प्राप्ति अवधि के दौरान जटिलताओं का जोखिम भी। किसी तरह इसकी भरपाई करने के लिए, यह ध्यान में रखा जाना चाहिए कि निम्नलिखित खतरे में हैं:
- बुजुर्ग लोग। हृदय और मस्तिष्क के घिसे हुए बर्तन सामान्य संज्ञाहरण के तहत भार का सामना नहीं कर सकते हैं, कम जीवन शक्ति और चयापचय दर पुनर्प्राप्ति प्रक्रिया की सफलता को महत्वपूर्ण रूप से प्रभावित कर सकती है, सहवर्ती रोग (और यहां तक कि सबसे स्वस्थ और सबसे सफल लोग उन्हें बुढ़ापे तक विकसित कर सकते हैं) ऑपरेशन के परिणाम को प्रभावित करते हैं।
- संतान। बच्चे के शरीर के प्रतिपूरक तंत्र अभी तक पर्याप्त रूप से विकसित नहीं हुए हैं, साथ ही साथ उसकी प्रतिरक्षा भी, इसलिए कोई भी सर्जिकल हस्तक्षेप बच्चों के लिए एक महत्वपूर्ण जोखिम है। इसके अलावा, एक छोटे बच्चे को क्रैनियोटॉमी के बाद शासन का पालन करने की आवश्यकता को समझाना असंभव है, वह खुद को नुकसान पहुंचा सकता है।
- जो लोग पहले से ही अपने जीवन में खोपड़ी की सर्जरी का अनुभव कर चुके हैं। अक्सर, पहले ऑपरेशन के बाद, मस्तिष्क की झिल्लियों और उसके पदार्थ के बीच आसंजन बनते हैं, जो हड्डी के उस हिस्से के खिलाफ दबाते हैं जो एक बार खोला गया था। बार-बार हस्तक्षेप से, पूरे ढांचे को नुकसान पहुंचाने का एक उच्च जोखिम है।
- रक्त रोग से पीड़ित लोग। हीमोफिलिया, एनीमिया - रक्त के थक्के की दर को प्रभावित करने वाली कोई भी बीमारी सर्जरी के दौरान रक्तस्राव की संभावना को काफी बढ़ा देती है और किसी तरह इसकी भरपाई करने के लिए समस्याओं को जोड़ देती है।
- मधुमेह से पीड़ित लोग। इस बीमारी की विशिष्ट विशेषताओं के कारण, सभी रक्त वाहिकाएं एक डिग्री या किसी अन्य तक क्षतिग्रस्त हो जाती हैं, जो पुनर्प्राप्ति अवधि को बहुत जटिल करती हैं।
- किसी भी प्रकार के प्रतिरक्षा कमी सिंड्रोम से पीड़ित लोग। यदि वे मौजूद हैं, तो सर्जरी के परिणामस्वरूप एक संक्रामक भड़काऊ प्रक्रिया विकसित होने की संभावना काफी बढ़ जाती है। यदि संभव हो तो, डॉक्टर इस समूह के रोगियों के लिए क्रैनियोटॉमी निर्धारित करने से बचते हैं - लेकिन यदि यह अभी भी आवश्यक है, तो बीमारी की भरपाई के लिए बहुत प्रयास करने की आवश्यकता है।

हालांकि, भले ही कोई व्यक्ति पूरी तरह से स्वस्थ हो, वसूली प्रक्रिया लंबी होगी और जटिलताओं के विकास के खिलाफ बीमा करना संभव नहीं होगा।
संभावित जटिलताएं
जटिलताओं के लिए दो विकल्प हैं जो एक रोगी में विकसित हो सकते हैं जिसे सर्जरी के लिए सौंपा गया है:
- शीघ्र। उनकी घटना सीधे हस्तक्षेप के दौरान होती है और अक्सर सर्जन के कौशल पर भी निर्भर नहीं करती है। उनमें से:
- खून बह रहा है। चूंकि मस्तिष्क को प्रचुर मात्रा में रक्त की आपूर्ति की जाती है, नुकसान तेजी से और विपुल होगा - यही कारण है कि सर्जनों के पास रक्त आधान के लिए हमेशा तैयार रहता है।
- मज्जा को नुकसान। चिकित्सा के विकास के वर्तमान स्तर पर, वे दुर्लभ हैं, लेकिन वे मस्तिष्क के प्रभावित क्षेत्र की पूर्ण विफलता का कारण बन सकते हैं।
- शोफ। यह उनके लिए है कि मस्तिष्क किसी भी आपात स्थिति पर प्रतिक्रिया करता है। गलत ट्रेपनेशन के साथ, मज्जा हस्तक्षेप के क्षेत्र में स्थानांतरित हो सकता है - अक्सर विकृति और टूटने के साथ।
- घातक परिणाम। यह कई कारणों से विकसित हो सकता है, एनेस्थीसिया और परिणामी अधिभार के कारण एक साधारण हृदय विफलता तक।
- देर। पुनर्प्राप्ति अवधि के दौरान, ट्रेपनेशन के बाद उनकी घटना की उम्मीद की जानी चाहिए। उन्हें डॉक्टर की सिफारिशों का पालन न करने से उकसाया जा सकता है, हस्तक्षेप के बाद सावधानीपूर्वक किए गए ऑपरेशन और शरीर की कमजोरी नहीं। उनमें से:
- घाव संक्रमण। यदि स्वच्छता मानकों का सख्ती से पालन नहीं किया गया, तो एक मौका है कि घाव के किनारों में सूजन और सूजन हो जाएगी, जिससे रोगी को दर्द हो सकता है।
- मस्तिष्क में संक्रमण। वे बहुत दुर्लभ हैं, लेकिन भयानक परिणाम हैं, विस्मृति को भड़काने, अपरिवर्तनीय व्यक्तित्व परिवर्तन, दौरे और कुछ विभागों के इनकार।
- रक्त के थक्के और रक्त जमाव। ऑपरेशन के बाद, एक व्यक्ति आमतौर पर थोड़ा आगे बढ़ता है, इसलिए घनास्त्रता की एक उच्च संभावना है, जो पहले से ही इसकी जटिलताओं, स्ट्रोक और दिल के दौरे तक की धमकी देता है।
- मस्तिष्क संबंधी विकार। मस्तिष्क के ऊतकों में सूजन आ सकती है, जिससे इसके विभागों का काम बाधित होगा। घाव की सीमा के आधार पर एक व्यक्ति को भाषण से लेकर समन्वय - स्थायी या अस्थायी हर चीज में समस्या हो सकती है।
इसके अलावा, रोगी उदास महसूस कर सकता है, नींद और भूख में समस्या हो सकती है, बिगड़ा हुआ भाषण और समन्वय से पीड़ित हो सकता है, चिड़चिड़ा या कर्कश हो सकता है। मुख्य बात यह है कि किसी भी संदिग्ध लक्षण की सावधानीपूर्वक निगरानी करें और जब क्रैनियोटॉमी के बाद पुनर्वास होता है, तो सावधानीपूर्वक अपने डॉक्टर को उनके बारे में सूचित करें।
कोई महत्वहीन लक्षण नहीं हैं - यदि रोगी में कुछ चिंता का कारण बनता है, तो आपको इसके बारे में बात करने की आवश्यकता है।
अस्पताल में ठीक होने की अवधि
भले ही ऑपरेशन पूरी तरह से सफल रहा हो, मरीज को एक सप्ताह के लिए अस्पताल में अवलोकन और हस्तक्षेप के परिणामों के मुआवजे के लिए छोड़ दिया जाता है। इस समय के दौरान:
- पहले दिन पर। पहले कुछ घंटों के लिए, जब रोगी एनेस्थीसिया से ठीक हो रहा होता है, उस पर एक ऑक्सीजन मास्क रहता है, कैथेटर हाथ से जुड़े होते हैं, जो नाड़ी को रिकॉर्ड करते हैं और नस को पोषक तत्व की आपूर्ति करते हैं, और सिर को एक सेंसर जो इंट्राक्रैनील रिकॉर्ड करता है दबाव। रोगी जैसे ही जागता है, डॉक्टर उसकी सामान्य स्थिति का आकलन करता है कि वह समन्वय के साथ कितना अच्छा है, क्या वह पर्याप्त है। मुखौटा हटा दिया जाता है, और कैथेटर भी हटा दिए जाते हैं।
- दूसरे दिन में। रोगी को उठने और स्वतंत्र रूप से शौचालय जाने की अनुमति है। जल निकासी हटा दी जाती है, यदि रोगी इसके लिए सक्षम महसूस करता है, तो उसे अपने आप भोजन लेने की अनुमति है। उसका चेहरा अभी भी झुलसा हुआ और सूजा हुआ है।
- तीन से सात दिनों में। रोगी शरीर के बुनियादी कार्यों को बहाल करता है, घाव और सूजन धीरे-धीरे गायब हो जाती है, डॉक्टर उसकी स्थिति की बारीकी से निगरानी करते हैं। यदि जटिलताओं का संदेह है, तो वे शुरुआत में ही उन्हें रोकने की कोशिश करते हैं।
- सातवें दिन। ट्रेपनेशन के बाद बचे हुए स्टेपल को हटा दिया जाता है और रोगी को सभी आवश्यक निर्देश देने के बाद, उन्हें घर से छुट्टी दे दी जाती है।

हर समय, जबकि क्रैनियोटॉमी ऑपरेशन के बाद रिकवरी चल रही है, रोगी निम्नलिखित दवाएं प्राप्त कर सकता है:
- दर्द निवारक - वे आपको सिर के घाव में लगातार दर्द से राहत देने की अनुमति देते हैं;
- विरोधी भड़काऊ - वे संक्रामक जटिलताओं के विकास की संभावना को लगभग कम कर देते हैं;
- शामक - वे रोगी को एक निरंतर शांत और यहां तक \u200b\u200bकि मनोदशा प्रदान करने की अनुमति देते हैं, जो उपयोगी है, क्योंकि वह घबरा नहीं सकता है;
- निरोधी और वमनरोधी - वे रोगी को अप्रिय दुष्प्रभावों से बचा सकते हैं;
- स्टेरॉयड - वे शरीर से अनावश्यक पानी निकालते हैं, जिससे दबाव में कमी आती है।
इसके अलावा, घाव को हर दिन साफ किया जाता है, जो आवश्यक है ताकि यह सूजन और फीके न हो जाए। दवाओं के अलावा, रोगी को आमतौर पर निर्धारित किया जाता है:
- आहार। एक कमजोर शरीर को अपनी सारी ऊर्जा ठीक होने पर खर्च करनी चाहिए, न कि भोजन को पचाने पर, इसलिए, पहले सप्ताह में, अस्पताल का भोजन आमतौर पर पचाना जितना आसान होता है। उबले और मसले हुए आलू, कॉम्पोट और जेली, थोड़ी सी रोटी। अक्सर दवाओं का संयोजन रोगी में कब्ज पैदा कर सकता है, और फिर उसे अधिक पीने की सलाह दी जाती है।
- श्वास व्यायाम। एक गतिहीन जीवन शैली के साथ, फेफड़े हमेशा पीड़ित होते हैं, इसलिए, पहले दिन से, रोगी को व्यायाम का एक सेट दिखाया जाता है जिसे उसे लेटते समय करना चाहिए - आमतौर पर ये विभिन्न साँस लेना और छोड़ना होता है।
पहले सप्ताह में, आप सक्रिय रूप से आगे नहीं बढ़ सकते हैं और नर्वस हो सकते हैं। केवल आराम और चिकित्सा पर्यवेक्षण आपको छुट्टी के लिए पर्याप्त रूप से ठीक होने की अनुमति देता है।
घर पर रिकवरी की अवधि
एक सफल ऑपरेशन के बाद भी, आपको पुनर्प्राप्ति अवधि पर बहुत ध्यान देने की आवश्यकता है - यह कम से कम छह महीने तक चलना चाहिए। चाहिए:
- बुरी आदतों को छोड़ दें - वे परेशानी को भड़का सकती हैं।
- वजन न उठाएं - तीन किलोग्राम से अधिक भार पूरी तरह से contraindicated हैं।
- तंत्रिका उत्तेजना से बचना चाहिए - यदि यह काम नहीं करता है, तो आपको सुखदायक जड़ी बूटियों का एक कोर्स पीना चाहिए। यदि उनका कोई प्रभाव नहीं पड़ता है, तो यह एक विकासशील न्यूरोलॉजिकल बीमारी का प्रमाण हो सकता है और आपको डॉक्टर से परामर्श करना चाहिए।
- झुकने से परहेज करें - अगर आपको कुछ उठाना है तो बैठ जाना ही बेहतर होगा।
- हर दिन चलना, बहुत तेज गति से नहीं। शहर की हलचल से दूर, चलने के लिए एक शांत, शांत जगह चुनना उचित है। एक छायादार पार्क या छोटा ग्रोव करेगा।
- आहार लेना - स्वस्थ रहने के लिए अच्छी तरह से भोजन करना आवश्यक है।
यदि क्रैनियोटॉमी सफल होती है, तो ठीक होने की अवधि रोगी को अपेक्षाकृत कम समय में पूर्ण जीवन में लौटने की अनुमति देती है। मुख्य बात यह है कि डॉक्टर की बात सुनें, अपने स्वास्थ्य की निगरानी करें और अपना समय लें।
इस तथ्य के बावजूद कि मानव जाति को मस्तिष्क के बारे में सब कुछ नहीं पता है, हमारे समय में न्यूरोसर्जरी ने बड़ी सफलता हासिल की है। लेकिन ब्रेन सर्जरी का स्तर कितना भी ऊंचा क्यों न हो, वाक्यांश "क्रैनियोटॉमी" ज्यादातर लोगों में अप्रिय जुड़ाव पैदा करता है। हालांकि, इस जटिल और लंबी सर्जिकल प्रक्रिया ने कई लोगों की जान बचाई। आप इस लेख में इस तरह के ऑपरेशन, इसके प्रकार और संभावित परिणामों के संकेतों से खुद को परिचित कर सकते हैं।
इतिहास संदर्भ
न्यूरोसर्जरी में, मस्तिष्क में सीधे ऊतक तक पहुंचने के लिए खोपड़ी के कुछ हिस्से में छेद का छिद्रण होता है। हालांकि, इस तरह के ऑपरेशन को आधुनिक चिकित्सा का आविष्कार नहीं माना जाना चाहिए। पुरातात्विक खोजों से संकेत मिलता है कि हमारे पूर्वजों ने कई हज़ार साल पहले चिकित्सीय उद्देश्यों के लिए खोपड़ी में छेद किए होंगे। पुरापाषाण काल (40-11 हजार साल पहले) के बाद से, ग्रह के लगभग सभी कोनों में ट्रेपनेशन का उपयोग किया गया है। ऑपरेशन का इस्तेमाल प्राचीन ग्रीक और रोमन डॉक्टरों, अफ्रीका, दक्षिण अमेरिका और दक्षिण प्रशांत के कई हिस्सों में चिकित्सकों द्वारा किया गया था।
हिप्पोक्रेट्स ने सिर के घावों के इलाज के तरीके के रूप में ट्रेपनेशन का प्रस्ताव रखा, जिसमें आघात के बाद मस्तिष्क से हड्डी के टुकड़े को हटाना भी शामिल है। इस प्रक्रिया के लिए, उनके अनुयायी एक विशेष अभ्यास के साथ आए। पेरू की प्राचीन सभ्यताओं की संस्कृति में प्रागैतिहासिक ट्रेपनेशन टुमी नामक एक औपचारिक चाकू के साथ किया गया था। दक्षिण प्रशांत महासागर के निवासियों ने नुकीले नुकीले गोले का उपयोग करके सर्जरी की। यूरोप में, चकमक पत्थर और ओब्सीडियन का उपयोग समान उद्देश्यों के लिए किया जाता था।
ट्रेपनेशन का उद्देश्य हमेशा आगे के हेरफेर के लिए मस्तिष्क तक पहुंच खोलना नहीं था। प्राचीन काल में, खोपड़ी में एक छेद अक्सर बुरी आत्माओं के लिए एक आउटलेट के रूप में कार्य करता था, जिन्हें बीमारी का कारण माना जाता था। इसके अलावा, खोपड़ी में छेद विशेष ज्ञान और आध्यात्मिक अनुभव प्राप्त करने के लिए एक प्रकार का चैनल प्रतीत होता था। मिस्र में, फिरौन ने इस तरह के एक ऑपरेशन को अंजाम दिया, संभवतः आत्मा के लिए मृत्यु के बाद शरीर को छोड़ना आसान बनाने के लिए।
क्रेनियोटॉमी के बाद उचित सैनिटरी स्थितियों और नशीली दवाओं के पुनर्वास की कमी के बावजूद, कई मामलों में, प्रागैतिहासिक सर्जनों के रोगी न केवल जीवित रहने में कामयाब रहे, बल्कि कई वर्षों तक केवल त्वचा की एक पट्टी द्वारा बंद सिर में एक छेद के साथ रहने में कामयाब रहे।
ट्रेपनेशन के प्रकार और उनके लिए संकेत
आधुनिक चिकित्सा में, क्रैनियोटॉमी को क्रैनियोटॉमी भी कहा जाता है (लेकिन ब्रेन ट्रेपनेशन नहीं)। दूसरा नाम इस तथ्य को नहीं बदलता है कि यह एक बहुत ही कठिन शल्य प्रक्रिया है। मस्तिष्क के कई रोगों से निपटने के नए तरीकों का उदय पहले की तुलना में कम बार इसका सहारा लेना संभव बनाता है। हालांकि, खोपड़ी पर इस तरह के दो प्रकार के ऑपरेशन अभी भी न्यूरोसर्जिकल अभ्यास में होते हैं - ऑस्टियोप्लास्टिक, रिसेक्शन ट्रेपनेशन।
ऑस्टियोप्लास्टिक क्रैनियोटॉमी की विशेषताएं
ट्रेपनेशन तब किया जाता है जब आपको सर्जिकल उपचार के लिए खोपड़ी की सामग्री को सीधे एक्सेस करने की आवश्यकता होती है:
ऑपरेशन गड़गड़ाहट के लिए एक साइट चुनने के साथ शुरू होता है: यह यथासंभव प्रभावित क्षेत्र के करीब होना चाहिए। सबसे पहले, सर्जन नरम ऊतक को घोड़े की नाल के आकार में इस तरह से काटता है कि फ्लैप का आधार निचले हिस्से में स्थित हो, क्योंकि रक्त वाहिकाएं नीचे से ऊपर की ओर जाती हैं, और यह बहुत महत्वपूर्ण है कि उनकी अखंडता का उल्लंघन करते हैं। इसके अलावा, विशेष उपकरणों की मदद से पेरीओस्टेम और हड्डी को 45 ° के कोण पर विच्छेदित किया जाता है। इस तरह के एक काटने के कोण की आवश्यकता होती है ताकि हड्डी के फ्लैप की बाहरी सतह आंतरिक एक से अधिक हो, और जब खोपड़ी की अखंडता को बहाल किया जाता है, तो हटाया गया टुकड़ा अंदर की ओर नहीं गिरता है। मेनिन्जेस तक पहुंचने के बाद, सर्जन सीधे कपाल गुहा में जोड़तोड़ करता है (ट्यूमर को हटाता है, रक्तस्राव को समाप्त करता है)।
क्रैनियोटॉमी सीवन के साथ समाप्त होता है:
- ड्यूरा मेटर को सोखने योग्य टांके से सिल दिया जाता है;
- फ्लैप विशेष धागे या तार के साथ तय किया गया है;
- त्वचा और मांसपेशियों को कैटगट से सुखाया जाता है।

लस ट्रेपनेशन को अंजाम देना
एक लकीर क्रैनियोटॉमी करने के बहाने विकृति हैं जो इंट्राकैनायल दबाव में तेजी से वृद्धि, जीवन को खतरे में डालने, या मस्तिष्क संरचनाओं के विस्थापन में योगदान करते हैं, जो उनके उल्लंघन और मृत्यु से भरा होता है। इन शर्तों में शामिल हैं:
- मस्तिष्कीय रक्तस्राव;
- मस्तिष्क की सूजन;
- आघात (चोट, हेमटॉमस, एक झटका के परिणामस्वरूप ऊतकों का कुचलना);
- बड़े निष्क्रिय ट्यूमर।
ऐसे मामलों में ट्रेपनेशन एक उपशामक प्रक्रिया है, अर्थात यह रोग को समाप्त नहीं करता है, बल्कि केवल एक खतरनाक जटिलता को समाप्त करता है।
खोपड़ी के एक लकीर के क्रैनियोटॉमी को डीकंप्रेसन क्रैनियोटॉमी भी कहा जाता है, क्योंकि यह खोपड़ी के अंदर के दबाव को कम करने के लिए किया जाता है। इसकी ख़ासियत यह है कि हड्डी का टुकड़ा अपने स्थान पर वापस नहीं आता है। यदि जीवन के लिए खतरा समय के साथ गायब हो जाता है, तो छेद को सिंथेटिक सामग्री से बंद किया जा सकता है।
सर्जरी के लिए सबसे अच्छा स्थान टेम्पोरल लोब है। यहां हड्डी के फ्लैप को हटाने के बाद मस्तिष्क की परत को एक शक्तिशाली अस्थायी पेशी द्वारा संरक्षित किया जाएगा।
क्रैनियोटॉमी कैसे की जाती है? ऑस्टियोप्लास्टिक क्रैनियोटॉमी की तरह, नरम ऊतक और हड्डी को काट दिया जाता है। हड्डी के टुकड़े को हटा दिया जाता है ताकि छेद का व्यास 5 - 10 सेमी हो। मस्तिष्क के अस्तर की सूजन पाए जाने पर, सर्जन को इसे काटने की कोई जल्दी नहीं है ताकि मस्तिष्क की संरचनाएं शिफ्ट न हों। इंट्राक्रैनील उच्च रक्तचाप को खत्म करने के लिए, आपको पहले मस्तिष्कमेरु द्रव के कई पंचर करने होंगे, और फिर मस्तिष्क की परत को काटना होगा। जब यह हेरफेर किया जाता है, तो ऊतकों (ड्यूरा मेटर के अपवाद के साथ) को सुखाया जाता है।
किसी भी प्रकार के क्रैनियोटॉमी में कई घंटे लग सकते हैं और इसका उपयोग केवल गंभीर संकेतों के लिए किया जाता है जो रोगी के जीवन को खतरे में डालते हैं। कोई भी ऐसा ऑपरेशन नहीं करेगा, उदाहरण के लिए, एक माइक्रोस्ट्रोक के साथ - इसके परिणामों को खत्म करने के लिए, चिकित्सा के अधिक कोमल तरीके हैं।
ट्रेपनेशन के लिए विरोधाभास टर्मिनल स्थितियां (गंभीर झटका, अत्यधिक कोमा), सेप्टिक प्रक्रियाएं हैं।

संभावित जटिलताएं
ऑपरेशन सामान्य संज्ञाहरण के तहत किया जाता है, कुछ मामलों में, हस्तक्षेप का हिस्सा स्थानीय संज्ञाहरण के तहत होता है, अर्थात व्यक्ति सचेत होता है। ट्रेपनेशन के बाद, रोगी को गहन देखभाल इकाई या रिकवरी रूम में भर्ती कराया जाता है। जब रोगी बिना किसी घटना के अपने होश में आता है, तो उसे न्यूरोसर्जरी विभाग में स्थानांतरित कर दिया जाता है, वहां रहने की अवधि लगभग 2 सप्ताह होती है।
ट्रेपनेशन (एनेस्थीसिया) के परिणाम प्यास, सिरदर्द हो सकते हैं, लेकिन यह महत्वपूर्ण नहीं है। लेकिन चेहरे के सूजे हुए ऊतक, आंखों के आसपास चोट लगना सेरेब्रल एडिमा की प्रगति का संकेत हो सकता है। इस सर्जरी के बाद कई अन्य संभावित जटिलताएं हैं।
- घाव, एन्सेफलाइटिस, मेनिन्जाइटिस में भड़काऊ प्रक्रियाओं का कोर्स संक्रमण की शुरूआत का एक परिणाम है।
- तंत्रिका संबंधी विकार (दौरे, आंदोलनों के समन्वय के साथ समस्याएं, बौद्धिक क्षेत्र के विकार) मेनिन्जेस और ऊतकों को नुकसान से जुड़े हैं।
- हड्डी के एक हिस्से को हटाने के बाद खोपड़ी की विकृति, एक केलोइड निशान का निर्माण।
क्रैनियोटॉमी (सिरदर्द, चक्कर आना, स्मृति हानि) के बाद अप्रिय परिणाम ऑपरेशन के साथ ही नहीं, बल्कि मस्तिष्क की बीमारी से जुड़े हो सकते हैं, जिसके कारण हस्तक्षेप किया गया था।

वसूली प्रक्रिया
मस्तिष्क की विकृति के आधार पर, क्रैनियोटॉमी के बाद पुनर्वास अवधि अलग-अलग समय तक रहती है। सबसे पहले, आपको घाव की सावधानीपूर्वक देखभाल, सीम की स्थिति पर नियंत्रण की आवश्यकता है। एनाल्जेसिक से तीव्र दर्द से राहत मिलती है, शामक द्वारा गंभीर चिंता। रोगी को शारीरिक और भावनात्मक आराम की सलाह दी जाती है - डॉक्टर कहेगा कि उसे कब तक काम पर जाने की अनुमति नहीं है।
आपका डॉक्टर जल्दी ठीक होने के लिए आहार की सिफारिश कर सकता है। सबसे अधिक संभावना है, आपको उचित पोषण पर स्विच करना होगा, ऐसे खाद्य पदार्थों को छोड़ना होगा जो रक्तचाप बढ़ाते हैं और कोलेस्ट्रॉल के साथ रक्त वाहिकाओं को रोकते हैं। हम कैफीनयुक्त पेय, शराब, वसायुक्त, तले हुए खाद्य पदार्थों के बारे में बात कर रहे हैं।
यदि इस बीमारी के कारण मस्तिष्क के कुछ हिस्से क्षतिग्रस्त हो गए हैं और कार्यात्मक विकार हो गए हैं, तो ट्रेपनेशन तुरंत सब कुछ ठीक करने में सक्षम नहीं है। ऐसी स्थितियों में, पुनर्वास में चलने, बात करने आदि के लिए फिर से सीखने की आवश्यकता शामिल हो सकती है।
यदि मस्तिष्क की बीमारी ने अपरिवर्तनीय प्रक्रियाओं को जन्म दिया है, और कोई व्यक्ति स्वयं की सेवा करने में सक्षम नहीं है, तो उसे एक विकलांगता समूह सौंपा गया है। हालांकि, यदि रोगी ऑपरेशन से पहले की तरह जीना जारी रखता है, तो क्रैनियोटॉमी स्वयं विकलांगता का निर्धारण करने का एक कारण नहीं है।

