Լայմի հիվանդությունը՝ բորելիոզը, վարակիչ հիվանդություն է, որը տարածվում է տզերի միջոցով։ Խայթոցի միջոցով միկրոբները ներթափանցում են արյան մեջ և առաջացնում մարմնի տարբեր համակարգերի պաթոլոգիաներ՝ մաշկի, կենտրոնական նյարդային համակարգի, հոդերի և սրտի: Համապատասխան բուժման դեպքում տիզերով փոխանցվող բորելիոզից (Լայմի հիվանդություն) ապաքինվելու հավանականությունը բավականին մեծ է: Այնուամենայնիվ, ներխուժումը կարող է նաև հոսել գրեթե անբուժելի քրոնիկական ձևի:
Ինֆեկցիայի ուսումնասիրության պատմությունը սկսվել է համեմատաբար վերջերս: 1975 թվականին առաջին վարակվածները գրանցվել են ամերիկյան գավառական Լայմ քաղաքում։ Այստեղից էլ առաջացել է հիվանդության անվանումը, որն օգտագործվում է համաճարակաբանության կողմից։ Վերջերս ստեղծվել է իմունոչիպ հակամարմինների համար, որոնք դիմակայում են վարակի զարգացմանը: Այս մեթոդը բարելավել է Լայմի հիվանդության ախտորոշման ճշգրտությունը։
Վարակման պատճառները
Մարդու մարմնի համար ամենավտանգավորը երեք տեսակի պաթոգեն է.
- Borrelia burgdorferi.
- Borrelia garini.
- Borrelia afzelii.
Մանրէների չափերը չեն գերազանցում 10-26 միկրոնը, իսկ ձևով դրանք պարուրաձև մարմին են հիշեցնում։ Բացիլների բնական միջավայրը կաթնասունն է, և նրանք տարածվում են ixodid ticks-ի միջոցով:
Մարդու համար չափազանց մեծ է ixodid tick-ով առաջացած բորելիոզով հիվանդանալու հավանականությունը։ Վարակը վտանգավոր է հղիների համար, քանի որ բացիլը ներթափանցում է երեխայի օրգանիզմ, ինչը կարող է հանգեցնել բարդությունների և նույնիսկ վիժման։
Վարակման և հիվանդության զարգացման ուղիները
Մարդու հիվանդության միակ աղբյուրը տիզերի խայթոցն է.
- Տիզերի թքի հետ ներթափանցելով ավշային հանգույցներ՝ մանրէաբանական հարուցիչը սկսում է ինտենսիվ բաժանվել։
- Մեկ-երկու շաբաթ հետո, որի ընթացքում տեղի է ունենում ինկուբացիոն շրջանը, նախակենդանիները ներխուժում են շրջանառության համակարգ և արյան հոսքով տարածվում ամբողջ մարմնով՝ ներթափանցելով մկանային հյուսվածքներ, կենտրոնական նյարդային համակարգի օրգաններ, հոդեր, սիրտ և այլն։
- Այնտեղ նրանք նույնպես ինտենսիվորեն բաժանվում են՝ վերածվելով հսկայական գաղութի։
- Արդեն վարակի սկզբնական փուլերում հիվանդի օրգանիզմը արտադրում և ուղարկում է բորելիոզին հարմար հակամարմիններ, որոնք կարող են ոչնչացնել հարուցիչը: Այնուամենայնիվ, քանի որ մանրէները բաժանվում են, իմունիտետն այլևս չի կարող հաղթահարել:
- Համապատասխան բուժման բացակայության դեպքում հիվանդությունն անցնում է քրոնիկ փուլի, որից քչերն են լիովին ապաքինվել։
Կծումից մինչև հիվանդության զարգացման առաջին փուլը, երբ բորելիոզի հարուցիչը ներթափանցում է ավշային հանգույց, կարելի է անվանել ինկուբացիոն շրջան։ Այն տեւում է 2-ից 30, ավելի հազվադեպ՝ 50 օր։ Այնուամենայնիվ, որոշ դեպքերում մարդը կարող է տարիներ շարունակ ապրել պաթոգենով, մինչև հիվանդությունը կսկսի դրսևորվել:
Ախտանիշներ
Ներխուժման անհատական նշանները տեղի են ունենում կախված երեք փուլերից մեկից: Ինկուբացիոն շրջանի ավարտից հետո սկսվում է Լայմի հիվանդության առաջին փուլը։ Բորելիոզի ախտանշաններն ի հայտ են գալիս ավշային հանգույցներում մանրէների վերարտադրության շրջանում, որը բնորոշ է այս փուլին։
Երկրորդ փուլը բնութագրվում է ներքին օրգանների վնասմամբ, որտեղ պաթոգենը ներթափանցում է արյան միջոցով:
Երրորդ փուլում տիզերով փոխանցվող բորելիոզ հիվանդությունը դառնում է խրոնիկ և դրսևորվում է, առավել հաճախ, կանոնավոր ախտանիշներով ախտահարված մարմնի համակարգերից որևէ մեկում:
Հարկ է նշել, որ առանձին փուլերի միջև սահմանները բավականին անորոշ են՝ առանց մի փուլից մյուսը ընդգծված անցումների։
բեմադրում եմ
Ընդհանուր ախտանիշներ.
- ցավ գլխում;
- սրտխառնոց, փսխում;
- ավշային հանգույցների չափի մեծացում;
- համատեղ ցավ, մկանային ցավ;
- բարձր ջերմաստիճան մինչև 38 աստիճան;
- ընդհանուր թուլություն և ցրտահարություն:
Հաճախ բորելիոզի այս ձեւով նկատվում են սովորական շնչառական վարակի նման երեւույթներ։
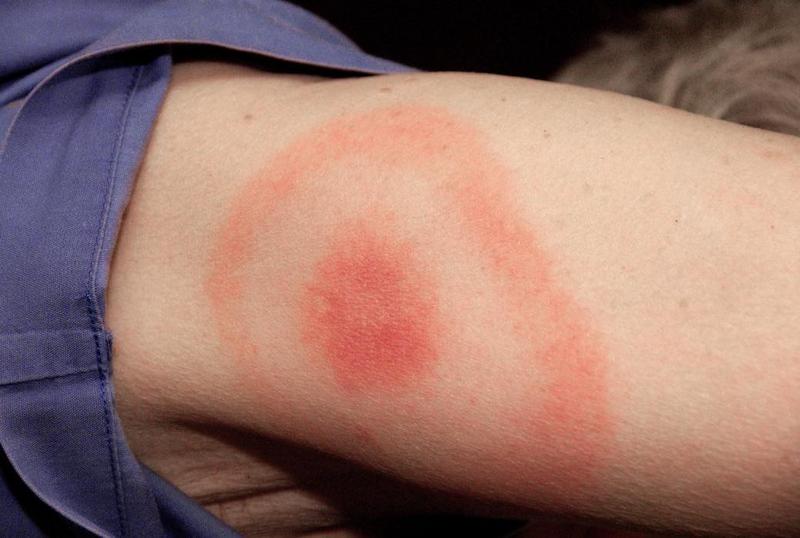
Հիվանդության առաջին փուլը բնութագրվում է ախտանիշների ինքնուրույն դադարեցմամբ, առանց դեղորայքային թերապիայի: Այնուամենայնիվ, ընդհանուր բարելավումը կարող է ապակողմնորոշիչ լինել, քանի որ առաջին փուլին, ամենայն հավանականությամբ, կհաջորդի երկրորդը: Այսպիսով, ախտանիշների ակնհայտ անհետացման դեպքում բուժումը շարունակելու արդիականությունը չի վերանում:
II փուլ
Լայմի հիվանդության այս փուլի ախտանշանները կախված են հիմքում ընկած բորելիայի ախտահարումից:
CNS ախտահարում
Կենտրոնական նյարդային համակարգի օրգաններ բացիլի ներթափանցման դեպքում ամենից հաճախ զարգանում է թաղանթների բորբոքում, որն արտահայտվում է.
- ավելացել է ֆոտոզգայունություն;
- գլխացավ;
- ծանր հոգնածություն;
- ծանրություն ուղեղի օքսիպիտալ շրջանում;
- հիշողության խանգարում և թերևս մտածողություն;
- ողնուղեղի հեղուկում սպիտակուցների և լիմֆոցիտների պարունակության ավելացում:
Խնդիրներ կան նաև գանգուղեղային գոտու նյարդերի գործունեության մեջ.
- դեմքի միմիկ մկանների կաթված;
- օպտիկական նյարդի խանգարումներ, որոնք դրսևորվում են ստրաբիզմով և աչքերը շարժելու անկարողությամբ.
- լսողության թերություններ.
Այնուամենայնիվ, այս պաթոլոգիաները մշտական չեն և մեծ հավանականություն կա, որ դրանք կվերացվեն բորելիոզի բուժման ընթացքում:

Լայմի հիվանդությունը ազդում է նաև ողնուղեղի արմատական նյարդերի վրա: Սա արտահայտվում է մարմնի տարբեր հատվածներում՝ կոնքի, կրծքավանդակի, ձեռքերի և ոտքերի կրակոցներով։ Որոշ ժամանակ անց այս ախտանիշներին ավելացվում է մկանային հյուսվածքի ընդհանուր վնասվածք: Թուլություն է հայտնվում, զգայունությունը նվազում կամ ավելանում է:
Կենտրոնական նյարդային համակարգում վարակի օջախ ունեցող հիվանդների մոտավորապես մեկ տասներորդը կորցնում է խոսքի գործառույթը, դժվարությամբ է կուլ տալիս, նրանց մոտ առաջանում են ցնցումներ, դողում են ձեռքերում և ոտքերում:
Ցավոք, երկար ժամանակ կպահանջվի այս ախտանիշներից վերականգնվելու համար:
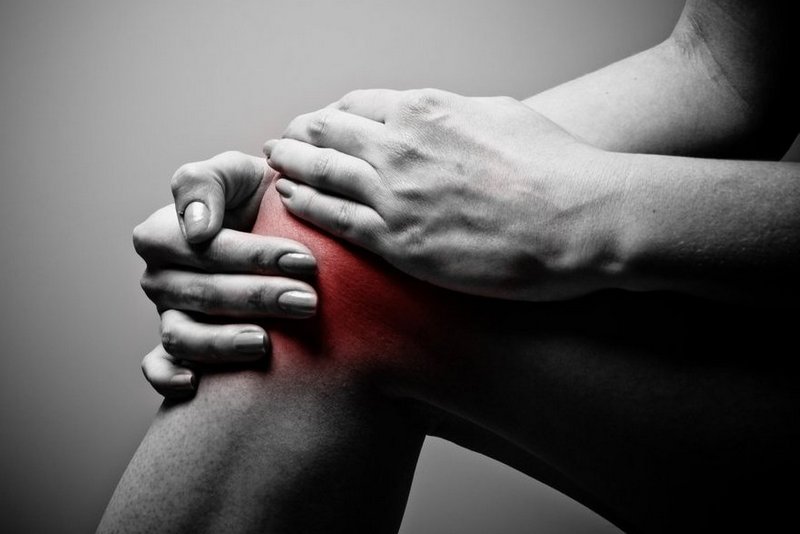
Համատեղ պարտություն
Այս դեպքում նրանց գործառույթները խախտվում են՝ ընդհուպ մինչեւ հոդերի շարժունակության ամբողջական կորուստ։ Առավել հաճախ վտանգի տակ են ծնկները, արմունկները, կոնքերը և կոճերը: Նվազեցված շարժունակության ֆոնի վրա ցավ է առաջանում։
Սրտի կանգ
Սրտում վարակի զարգացումը ունի հետևյալ կլինիկական ձևերը.
- անցկացման դժվարություն;
- պերիկարդիտ;
- միոկարդիտ;
- տախիկարդիա;
- Սրտի կանգ;
- ցավ կրծքավանդակում;
- շնչառություն.
Բորելիոզի դեպքում նշանները II փուլում դրսևորվում են լիմֆոցիտների տեսքով: Սա փոքրիկ վառ կարմիր մաշկի ձևավորում է, որը պարունակում է մեծ քանակությամբ լիմֆատիկ բջիջներ:

Բացի այդ, հնարավոր են այնպիսի ախտանիշներ, ինչպիսիք են մաշկի ցանը, քորը և փոքր երկրորդական օղակաձև erythema:
III փուլ
Վարակման երրորդ փուլը կարող է ախտանշաններ դրսևորել նույնիսկ տարիներ անց: Արտաքինից, նման բորելիոզը կապված է մաշկի ատրոֆիկ ախտահարումների հետ. դա ուղեկցվում է ծնկների տակ, արմունկների տարածքում, ափերի և ոտքերի վրա կապտակարմիր բծերով: Այս հատվածներում մաշկը ձեռք է բերում սեղմված բնույթ, իսկ անտեսված վիճակում այն մեռնում է և դառնում ծխախոտի փաթաթան։
Այս փուլը հոսում է քրոնիկ բորելիոզի մեջ և կարող է դրսևորվել հետևյալ ախտանիշներով.
- մկանային-կմախքային համակարգի խախտում;
- շարժումների համակարգման կորուստ;
- ցավային սենսացիաներ;
- լսողության, տեսողության կարճաժամկետ կորուստ;
- ցնցումներ և ցնցումներ;
- միզասեռական և աղեստամոքսային համակարգերի խնդիրներ.
քրոնիկ փուլ
Հարկ է նշել, որ վարակի ուշ հայտնաբերումը կարող է առաջացնել նաև քրոնիկ բորելիոզ, որը բնութագրվում է երկրորդ և երրորդ փուլերի ախտանիշների մշտական կրկնությամբ.
- լիմֆոցիտ;
- համատեղ խնդիրներ;
- կապտավուն և կարմիր բծերի առաջացում;
- կենտրոնական նյարդային համակարգի դիսֆունկցիան.
Ախտորոշում
Բորելիոզի ախտորոշումը կատարվում է հիվանդի արտաքին հետազոտության, մաշկի գոյացությունների տեսքով կլինիկական նշանների առկայության, անամնեզից ցուցումների հիման վրա, որոնցից հիմնականը տիզերի խայթոցն է, ինչպես նաև թեստերի արդյունքները: , որոնց տեսակները ժամանակակից մանրէաբանությունն առաջարկում է շատ.
Վարակի առկայության ախտորոշումը տալիս է առավել ճշգրիտ արդյունքներ: Այնուամենայնիվ, Borrelia-ն դժվար է հայտնաբերել մարդկանց մոտ: Հետևաբար, օգտագործվում են լաբորատոր հետազոտության մի քանի մեթոդներ, որոնք առավել հաճախ օգտագործվում են համակցված.
- Արյան ստուգում բորելիոզի համար և մարմնի այլ հեղուկների ուսումնասիրություն: Այնուամենայնիվ, արդյունքների մեկնաբանությունն ունի որոշակի սխալ.
- Տուժած մաշկի տարածքների բիոպսիա. այն վայրերում, որտեղ տեղակայված է էրիթեման, նմուշառում լիմֆոցիտոմներում:
- Պաթոգենի դեմ հակամարմինների իմունոչիպ: Դա իմունոչիպն է, որը ծառայում է որպես վարակի հայտնաբերման ամենահուսալի միջոցներից մեկը:
Բացի միկրոբի ուղղակի հայտնաբերման մեթոդներից, բժշկական լաբորատորիաներում օգտագործվում են բորելիոզի ախտորոշման անուղղակի մեթոդներ.
- արյուն նվիրաբերելով բորելիոզի համար, դուք կարող եք հայտնաբերել բակտերիայի ԴՆԹ-ն.
- սերոլոգիական թեստավորում, որը նույնպես կպահանջի արյան դոնորություն.
- Իմունոբլոտը կարող է ցույց տալ բորելիոզը մոտ 10-20% սխալով, ինչը ախտորոշման այս մեթոդը բավականին ճշգրիտ է դարձնում:
Առանձին-առանձին այս մեթոդներից յուրաքանչյուրը 100% արդյունք չի տալիս: Հետևաբար, ճշգրիտ ախտորոշում հաստատելու համար, եթե երեխաների և մեծահասակների մոտ տիզերով փոխանցվող բորելիոզի կասկածներ կան, կատարվում են համապարփակ ուսումնասիրություններ, որոնց համար կպահանջվեն մի քանի թեստեր:
Խնդիրներ չկան, թե ուր տանել վերլուծությունը: Քանի որ անհրաժեշտ հետազոտությունը կարող է իրականացվել ցանկացած բժշկական լաբորատորիայում։
Բուժում
Դրական իմունոչիպը կամ պաթոգենների այլ վերլուծությունը, ինչպես նաև բորելիոզի ախտանիշների առկայության դեպքում, կպահանջվի հիվանդի անհապաղ հոսպիտալացում ինֆեկցիոն հիվանդանոցում: Ներխուժումը կարող է չափազանց վտանգավոր հետևանքներ առաջացնել ինչպես երեխայի, այնպես էլ մեծահասակների մոտ։ Հետեւաբար, բորելիոզի բուժումը ժողովրդական միջոցներով չի թույլատրվում:
Լայմի հիվանդությունը մեկն է այն հիվանդություններից, որոնք կարող են բուժվել միայն բժշկական մասնագետների կողմից՝ օգտագործելով ճիշտ դեղամիջոցներ և բժշկական սարքեր: Տզերի միջոցով փոխանցվող բորելիոզի և նմանատիպ այլ վարակների տնային պայմաններում բուժումը դրական արդյունք չի տալիս: Իր անտեսված ձևով բորելիոզը կարող է հանգեցնել անդառնալի հետևանքների՝ ընդհուպ մինչև հիվանդի հաշմանդամություն: Բայց ամեն դեպքում, դա բուժելի է:
Հիմնական թերապևտիկ մարտավարությունը կախված է վարակի փուլից: Բայց հիմնական միջոցը հակաբիոտիկներն են, մասնավորապես՝ Դոքսիցիկլինը։
Վաղ փուլերում նշանակվում են Amoxicillin, Doxycycline, Cefuroxime և Tetracycline: Դեղորայքը ոչնչացնում է միկրոբը, ինչպես նաև զգալիորեն նվազեցնում է էրիթեմայի ներծծման ժամանակը:
Պենիցիլինը նշվում է երկրորդ փուլում՝ կենտրոնական նյարդային համակարգի վնասով։ Նշանակվում է նաև ցեֆտրիաքսոն:
Բայց հիշեք, որ Doxycycline-ը և ցանկացած այլ դեղամիջոց արգելվում է ինքնուրույն ընդունել: Դրանք պետք է նշանակվեն ներկա բժշկի կողմից մանրակրկիտ ախտորոշումից հետո: Բորելիոզի բուժումն առանց մասնագետների հսկողության ոչ միայն անարդյունավետ է, այլեւ իր կողմնակի ազդեցություններով կարող է ավելի շատ վնասել հիվանդին։
Պենիցիլինի պարունակող հակաբիոտիկները նույնպես նշանակվում են տիզերի բորելիոզի III փուլում: Այնուամենայնիվ, շատ բժիշկներ այս օրերին օգտագործում են Extencillin: Երկու դեղամիջոցներն էլ ներարկվում են ներարկումների տեսքով։
Լայմի հիվանդության կանխարգելման համար հակաբիոտիկների պլանշետային կուրսը կարելի է սկսել խայթոցից հետո հինգ օրվա ընթացքում: Դոքսիցիկլինը լավագույնն է: Տզերի միջոցով առաջացող բորելիոզի նման կանխարգելումը կերաշխավորի բորելիոզով վարակման մինչև 80%-ը:
Կախված հիվանդության ձևից, փուլից և տուժած տարածքից, ներկա բժիշկը նշանակում է լրացուցիչ դեղամիջոցներ և նշանակում է բուժման ընթացակարգեր: Օգտագործվում են նաև հիվանդի օրգանիզմի ընդհանուր հզորացման մեթոդներ, այդ թվում՝ վիտամինային բարդույթներով թերապիա։ Բացի այդ, թարմ մթերքներով դիետան ավելորդ չի լինի։
Ավելի մանրամասն, թե ինչպես բուժել վարակը, կարող է ասել միայն մասնագետը։
Բարդություններ
Հիվանդության առաջին և երկրորդ փուլերը՝ ժամանակին ախտորոշմամբ և պատշաճ բուժմամբ, անցնում են առանց մնացորդային հետևանքների և լուրջ բարդությունների։
Տիզերով փոխանցվող բորելիոզը, որը ծանր հետևանքներով հիվանդություն է, կարող է առաջանալ, երբ ներխուժումը հասնում է երրորդ փուլի և զարգանում է քրոնիկական ձևի: Այս բարդությունները ներառում են.
- քրոնիկ պարեզ, որը դրսևորվում է վերջույթների մկանային հյուսվածքների ատրոֆիայում;
- հիվանդի դեմքի դեմքի մկանների կաթված;
- զգայունության կորուստ կամ դրա ուժեղ նվազում;
- աչքերի և լսողության օրգանների թերություններ;
- սրտի անբավարարություն, առիթմիա;
- շեղում քայլելիս;
- էպիլեպտիկ նոպաներ;
- հոդերի լուրջ վնաս, ինչը հանգեցնում է դրանց ամբողջական անշարժացմանը:

Հաճախ այդ բարդություններն այլեւս ենթակա չեն շտկման, բայց դա ամեն դեպքում այդպես չէ։ Այսպիսով, լիակատար ապաքինման հույս միշտ կա:
Կանխարգելում
Լայմի վարակի զարգացման դեմ հիմնական պրոֆիլակտիկ միջոցը տիզերի խայթոցից հետո կանխարգելիչ հակաբիոտիկ բուժումն է, քանի որ բորելիոզի դեմ պատվաստանյութը դեռ չի մշակվել:
Այնուամենայնիվ, հակաբիոտիկները ունեն հակացուցումների լայն շրջանակ և լուրջ կողմնակի ազդեցություններ, ուստի դրանց չափազանց հաճախակի օգտագործումը խորհուրդ չի տրվում:
Հետևաբար, լավագույնն է հոգ տանել տիզերի խայթոցների կանխարգելման մասին.
Եթե բորելիոզի կանխարգելումը չի կարողացել փրկել ձեզ խայթոցից, ապա անպայման պետք է թեստավորվեք բորելիոզի և տզերի միջոցով փոխանցվող այլ հիվանդությունների համար։ Սա հատկապես վերաբերում է այն վայրերին, որտեղ կան այդ վտանգավոր վարակների համաճարակի կենտրոններ։
Լայմի հիվանդությունը վտանգավոր վարակ է, որը փոխանցվում է տզերի միջոցով: Հիվանդության տարբերակիչ առանձնահատկությունն են բորելիոզի յուրահատուկ ախտանշանները՝ կարմիր օղակների տեսքով՝ էրիթեմա։ Ախտանիշները շատ տարբեր են և կախված են վարակի փուլից: Ախտորոշումը հաստատվում է, առաջին հերթին, լաբորատոր հետազոտությունների ընթացքում, օրինակ՝ իմունոչիպը իրեն լավ է դրսևորել։ Այս ամենը բուժվում է հակաբիոտիկներով:
Ընդլայնված ձևերով և ոչ պատշաճ բուժման դեպքում համակարգային տիզերի բորելիոզը կարող է հանգեցնել անդառնալի հետևանքների՝ առաջացնելով հիվանդի հաշմանդամություն: Բուժված անձը որոշ դեպքերում կարող է զգալ ռեցիդիվ: Հետևաբար, թույլ մի տվեք այս վարակը և հետևեք ձեր առողջությանը:

