Le prolapsus génital est une violation de l'appareil ligamentaire du vagin et de l'utérus, entraînant un déplacement et un prolapsus des organes génitaux internes, du rectum et de la vessie dans le vagin ou au-delà. Les troubles fonctionnels affectent l'état psycho-émotionnel et physique d'une femme, entraînent des dysfonctionnements sexuels et une incapacité partielle.
Stocker
Les raisons du développement de la pathologie
La maladie débute en âge de procréer et est progressive. Les facteurs de risque sont :
- une histoire de deux ou plusieurs naissances;
- la nature du travail (gros fœtus, accouchement avec complications et aide instrumentale);
- ruptures du périnée avec violation de l'intégrité des muscles du plancher pelvien;
- violation du statut hormonal et des processus métaboliques;
- physique asthénique;
- pieds plats, scoliose et cyphose;
- dysfonctionnement végétatif-vasculaire;
- phlébeurisme.
Symptômes du prolapsus génital
Le prolapsus des organes génitaux se caractérise par une sensation d'inconfort, des douleurs tiraillantes au niveau du périnée et du bas-ventre, une sensation de « corps étranger » dans le vagin. Il existe une incontinence urinaire lors des éternuements, de la toux et des rires, ce qui limite considérablement la liberté de mouvement.
Diagnostic de la maladie
Traitements du prolapsus génital
Un traitement conservateur
Aux premiers stades de la maladie, les patients se voient prescrire un traitement pour les maladies chroniques et des exercices de physiothérapie visant à renforcer les muscles du plancher pelvien. Il est recommandé de modifier les conditions de travail et de vie, de limiter l'activité physique. La carence en œstrogènes (hormones sexuelles féminines) est nécessairement corrigée par l'introduction de suppositoires vaginaux ou de crème.
Opération
Avec une forme compliquée de la maladie, une intervention chirurgicale est indiquée, dont le but est d'éliminer les violations de la position anatomique des parois du vagin et de l'utérus, de renforcer les ligaments qui retiennent le rectum et la vessie.
La correction des organes génitaux internes est réalisée par les méthodes chirurgicales suivantes:
- chirurgie ouverte classique;
- fixation laparoscopique avec fixation des parois de l'utérus à la paroi abdominale antérieure;
- colpopexie vaginale extrapéritonéale avec suture d'un filet en polypropylène ;
- colpopexie vaginale avec ablation de l'utérus et fixation des parois vaginales aux ligaments internes du petit bassin.
L'utilisation des dernières technologies médicales et le choix de l'accès vaginal donnent un excellent effet, minimisent le risque de complications postopératoires, permettant des interventions chirurgicales dans les cas les plus difficiles.
Traitement du prolapsus génital dans le réseau de cliniques "Best Clinic"
Les médecins - gynécologues et chirurgiens de "Best Clinic" sont prêts à aider toutes les femmes souffrant d'une pathologie, quel que soit son degré de gravité, les maladies concomitantes et l'âge de la patiente.
Nous offrons:
- méthodes innovantes d'examen et de correction chirurgicale;
- équipements modernes de fabricants européens renommés;
- les meilleurs consommables ;
- le traitement le plus doux et le plus efficace;
- coût compétitif.
Le professionnalisme des chirurgiens et du personnel médical leur permet de déterminer avec précision les tactiques de traitement, ce qui contribue à une récupération et à une rééducation rapides.
Si vous souhaitez connaître les conditions et le coût du traitement, remplissez le formulaire de commentaires ou appelez le numéro de téléphone spécifié.
Les organes du système reproducteur d'une femme devraient fonctionner comme une horloge. Si une défaillance survient dans ce système, il est alors nécessaire d'en établir la cause pour un traitement rapide. Avec l'âge, surtout après avoir donné naissance à plus de 2 enfants, une femme présente des changements dans les organes pelviens, en particulier, il y a parfois un prolapsus des organes génitaux. Ce que c'est?
Qu'est-ce que le prolapsus génital ?
Le prolapsus génital est le prolapsus et/ou le prolapsus des organes génitaux internes chez la femme : l'utérus, les appendices et le vagin. En fait, ce n'est pas une maladie, mais une condition dans laquelle les organes génitaux internes sont dans une position anormale par rapport aux repères anatomiques du petit bassin.
Symptômes de prolapsus des organes génitaux chez la femme
Le plus souvent, de tels changements dans la disposition anatomique des organes sont observés chez les femmes de plus de 40 ans, bien qu'ils surviennent parfois entre 25 et 30 ans. Le prolapsus des organes génitaux se développe lentement, entraînant le développement de complications et l'apparition de maladies concomitantes. La cause la plus fréquente de prolapsus des organes génitaux est l'accouchement. Porter un bébé affecte également l'état des muscles. Les autres raisons les plus courantes sont considérées comme :
- obésité;
- toux chronique des femmes fumeuses ;
- travail physique pénible pendant la période post-partum;
- Position incorrecte de l'utérus (courbure postérieure);
- malformations congénitales ;
- faiblesse musculaire héréditaire ;
- Affaiblissement des muscles à la suite d'opérations antérieures.
À la suite d'un prolapsus ou d'un prolapsus des organes, il se produit une violation de l'action articulaire des muscles liés à la cavité abdominale. Les muscles perdent la capacité de maintenir les intestins, l'utérus avec les appendices dans un état normal, les organes abaissés commencent à appuyer sur les sections sous-jacentes et le plancher pelvien.
Progressivement, les organes génitaux se déplacent vers le bas. Les ligaments sur lesquels sont suspendus les organes génitaux internes sont fortement étirés, comme les vaisseaux. Pour cette raison, il y a une violation de la circulation sanguine et de la circulation lymphatique dans les organes génitaux, une stagnation du sang et de la lymphe se produit.
Les symptômes du prolapsus génital sont :
o prolapsus de la paroi du vagin ou de l'utérus (une partie de celui-ci) ;
o l'apparition de lourdeurs ou de douleurs dans le bas du dos, le sacrum, sensation de « corps étranger » dans le périnée ;
o l'apparition de symptômes au niveau des organes adjacents (augmentation de la miction, incontinence urinaire ou difficulté à uriner, constipation, douleur pendant l'activité sexuelle).
Le déplacement et le prolapsus des organes génitaux altèrent considérablement la qualité de vie, perturbent le fonctionnement des organes adjacents.
Il est d'usage de distinguer 3 degrés de prolapsus des organes génitaux :
o l'utérus est déplacé vers le bas, mais le col est à l'intérieur du vagin (déterminé par un examen gynécologique),
o le corps de l'utérus est dans le vagin, et le col de l'utérus est à la veille du vagin ou même légèrement plus bas (parfois cette condition est appelée prolapsus partiel),
o l'utérus entier et les parois vaginales éversées se trouvent sous la fente génitale (cette condition est également appelée prolapsus complet).
Le prolapsus des organes génitaux est dangereux par la formation de hernies des parois antérieure et postérieure du vagin. Avec le prolapsus complet de l'utérus, le vagin se tourne vers l'extérieur, la vessie tombe en dessous, tout comme la paroi antérieure du rectum, les boucles intestinales.
Comment traite-t-on le prolapsus génital?
Cette pathologie est le plus souvent traitée chirurgicalement. Il ne faut pas attendre le prolapsus complet de l'utérus ; dès les premiers symptômes, il faut consulter un médecin. Plus vous consultez un médecin tard, plus il sera difficile de remettre les organes à leur emplacement anatomique. Au début, il est possible de renforcer les muscles du plancher pelvien à l'aide d'exercices physiques, de procédures aquatiques. L'intervention chirurgicale peut être évitée en installant un anneau utérin - un scribe, qui maintient le col de l'utérus et l'utérus lui-même. Si le prolapsus est de stade 2 ou 3, une intervention chirurgicale ne peut être évitée.
Prévention du prolapsus des organes pelviens
La prévention consiste à réduire les blessures, restaurer l'intégrité des muscles du plancher pelvien après l'accouchement, une bonne alimentation, le repos et le sommeil.
Si vous avez besoin d'un traitement chirurgical d'un prolapsus génital, appelez-nous aux numéros indiqués sur le site Web et prenez rendez-vous avec un médecin.
Les problèmes médicaux dans la sphère intime sont un sujet dont la plupart des femmes ont du mal à parler. Même si les problèmes sont tels qu'ils aggravent considérablement la qualité de vie, les patients ne consultent pas toujours le médecin, bien qu'un traitement adéquat et opportun aide à faire face aux difficultés qui sont survenues. Ces pathologies purement féminines incluent le prolapsus génital, une maladie répandue qui survient chez près de la moitié des femmes de plus de 45 ans. Nous discutons de cette pathologie, des options et de l'efficacité de son traitement avec un professeur de la clinique MEDSI Oleg Nikolaïevitch Chalaïev.
Oleg Nikolaevich, je voudrais commencer par la question la plus générale - qu'est-ce que le prolapsus génital ?
Le prolapsus génital, au sens le plus large du terme, est un type de hernie dans l'orifice vaginal. Nous savons qu'il existe des hernies inguinales, des hernies fémorales, et la même chose peut se produire chez les femmes ayant des organes génitaux internes, lorsque la vessie, le rectum ou l'utérus, ainsi que les parois du vagin, descendent dans l'orifice vaginal ou en tombent.
Quelle est la cause de cette pathologie ?
L'étiologie et la pathogenèse du prolapsus génital n'ont pas encore été complètement expliquées. À ce jour, de nombreuses années de discussion sur les aspects étiologiques et les facteurs de risque du prolapsus génital n'ont pas encore abouti à un consensus unifié. Sans doute, seulement que la maladie est polyétiologique (multifactorielle).
Il existe plusieurs des facteurs prédisposants les plus importants : accouchement traumatique, y compris un gros fœtus, compliqué par une dissection ou une rupture du tissu périnéal, insuffisance hormonale chez les femmes ménopausées, exercice excessif, soulever des charges lourdes, constipation prolongée et maladie entraînant une augmentation des troubles intraveineux chroniques. -pression abdominale. Le rôle de la prédisposition héréditaire au développement de cette maladie est incontestable.
Le prolapsus des organes génitaux chez les "jeunes" femmes, souvent sans facteurs provoquants, fait supposer aux chercheurs que la condition préalable à cela est la pathologie du tissu conjonctif. À cet égard, la théorie du développement du prolapsus génital s'est généralisée en tant que manifestation de la dysplasie du tissu conjonctif ou de la faiblesse congénitale du tissu conjonctif (se manifestant également par une pathologie du système musculo-squelettique, des malformations cardiaques, la présence de hernies de localisation diverse , varices des membres inférieurs, réactions allergiques multiples sévères, etc.).
En raison d'un si grand nombre de facteurs provoquants, cette maladie est très répandue. Par exemple, dans le groupe d'âge de plus de 40 ans, environ 50 % des femmes ont un prolapsus, et le pourcentage augmente avec l'âge. Et la croyance répandue que le prolapsus se développe dans la vieillesse est une idée fausse profonde. Il est extrêmement important de noter que la maladie commence à un jeune âge, progressant lentement. Et le début de la ménopause ne fait qu'exacerber le processus. J'ai pas mal de patients qui n'ont pas encore 35 ans, et ils doivent subir des opérations assez compliquées en lien avec cette maladie.
Comment se manifeste cette pathologie ?
Tout d'abord, en plus des problèmes cosmétiques et esthétiques, le prolapsus est lourd de dysfonctionnements des organes voisins : la vessie et le rectum, ce qui peut entraîner l'apparition de nombreuses maladies chroniques, difficiles à traiter. Avec l'omission prédominante de la paroi antérieure du vagin, des problèmes de miction apparaissent (incontinence urinaire lors de la toux, des éternuements, des efforts physiques, des envies fréquentes d'uriner, une sensation de vidange incomplète de la vessie), et avec une lésion isolée de la partie postérieure paroi, problèmes de selles (sensation de vidange incomplète de l'intestin, besoin de s'aider soi-même pour vider l'intestin par le vagin ou directement l'intestin).
Le symptôme principal et le plus courant du prolapsus des parois du vagin et de l'utérus est la formation, souvent détectée par le patient, dépassant de la fente génitale. Il est également possible l'apparition d'inconfort pendant l'activité sexuelle, de douleurs dans le bas-ventre. Le prolapsus et le prolapsus des organes génitaux internes se caractérisent par une progression lente du processus, bien qu'une évolution relativement rapide puisse être observée.
Quel traitement est possible ? Est-ce uniquement chirurgical ?
Un traitement conservateur est possible aux stades initiaux de la maladie, ainsi que des mesures préventives, en traitement pré- et postopératoire. Les méthodes orthopédiques - le traitement avec des pessaires (anneaux vaginaux), qui étaient répandus auparavant, sont maintenant rarement utilisés en raison de la menace d'escarres, d'une infection ascendante et de la nécessité d'une surveillance médicale constante.
Ces méthodes ont une utilisation strictement limitée - uniquement s'il est impossible d'effectuer une opération chirurgicale, en raison, par exemple, d'une pathologie somatique grave ou de la vieillesse, ainsi qu'avant une opération planifiée pour améliorer la cicatrisation de la muqueuse vaginale.
Thérapie de renforcement général, bonne nutrition, procédures d'eau, exercices thérapeutiques, modifications des conditions de travail, ne peuvent aujourd'hui être considérés que comme un complément au traitement chirurgical.
Le seul traitement efficace du prolapsus génital et de l'insuffisance des muscles du plancher pelvien est la chirurgie. Le traitement chirurgical dans chaque cas spécifique consiste à effectuer une opération pour créer une fixation fiable des parois vaginales, ainsi qu'à corriger chirurgicalement les troubles fonctionnels existants.
Actuellement, il existe de nombreuses options pour les opérations. Il y a des opérations complexes, elles sont traumatisantes, mais l'effet est meilleur. Il y a des opérations plus simples, elles sont plus faciles à réaliser, elles se déroulent avec moins de complications, mais donnent plus de rechutes.
Par exemple, l'une des méthodes modernes de traitement du prolapsus est la prothèse. La prothèse est un maillage léger fait d'un matériau non résorbable qui est implanté dans les tissus du patient. Cela crée un cadre artificiel pour les organes pelviens, et ils sont maintenus dans une position normale pour fonctionner.
Ces opérations sont-elles abdominales ou sont-elles réalisées par endoscopie ?
Il existe diverses approches chirurgicales - chirurgie abdominale (incision abdominale), laparoscopique, vaginale, automatisée (robotique). Si nécessaire, nous effectuons à la fois des opérations abdominales et endoscopiques ou laparoscopiques. Mais 90 % des opérations du prolapsus génital sont réalisées par voie vaginale. C'est le sens de la chirurgie, lorsque l'accès à un organe se fait par une ouverture naturelle du corps, similaire à N.O.T.E.S. chirurgie en endoscopie. En cas de prolapsus, de telles opérations permettent, d'une part, le recours à l'anesthésie rachidienne ou péridurale, qui n'ont pas le même effet sur le patient que l'anesthésie générale, permettant le traitement chirurgical des patientes atteintes de maladies concomitantes, et d'autre part, l'opération vaginale ne ne laisse aucun défaut esthétique... Pendant l'opération, les patients peuvent communiquer avec le chirurgien, suivre les étapes de l'opération, s'ils sont intéressés. Nous avions des patients qui écoutaient de la musique et regardaient un film pendant l'opération.
La méthode est sans doute moins traumatisante ?
Oui, si l'opération se déroule sans complications, les patients rentrent chez eux dans 2-3 jours. Beaucoup d'entre elles retournent immédiatement à leurs activités habituelles, ce qui est important pour une « business woman ».
La fonction de reproduction est-elle préservée après la chirurgie ?
Habituellement, la chirurgie plastique du prolapsus est pratiquée sur des patientes qui ont déjà accouché. S'il s'agit de jeunes femmes, alors tout est fait pour qu'elles puissent accoucher par la suite. Pour éviter la récidive du prolapsus génital, nous recommandons aux patientes d'accoucher par césarienne. Actuellement, il n'y a pas de données suffisantes sur l'accouchement vaginal après l'installation de matériel synthétique pour la correction du prolapsus génital. Par conséquent, nous recommandons également la livraison chirurgicale à ces patients.
Les méthodes utilisées pour traiter le prolapsus génital dans MEDSI diffèrent-elles des technologies occidentales modernes ?
Non, les cliniques MEDSI utilisent toutes les méthodes progressives utilisées à l'étranger. Une autre chose est qu'il est impossible de distinguer une ou deux technologies répandues partout : elles sont nombreuses. De manière générale, le niveau des opérations gynécologiques pratiquées aujourd'hui au MEDSI n'est pas inférieur à celui des cliniques occidentales, ce que confirme notre expérience de participation à divers congrès internationaux. Des scientifiques d'autres pays confirment les qualifications des médecins, l'équipement et le travail de tous les services des cliniques MEDSI. L'équipement technique est au niveau des normes européennes.
En quoi voyez-vous alors les avantages de MEDSI ?
Tout d'abord, Medsi dispose de très grandes cliniques équipées des dernières technologies. De plus, dans le cadre d'une clinique, des examens préopératoires complexes, des opérations et des soins aux patients peuvent être effectués au plus haut niveau. L'examen diagnostique des patients souffrant de troubles pelviens est nécessaire pour sélectionner une opération adéquate, de haute technologie, économique, mais en même temps efficace et unique.
L'implication de spécialistes apparentés permet d'exclure une pathologie concomitante même au stade préhospitalier et de corriger les maladies identifiées simultanément avec les gynécologues, excluant ainsi une anesthésie supplémentaire.
De plus, le principal avantage des cliniques MEDSI est la continuité des liaisons ambulatoires et hospitalières pour améliorer la qualité des services pour les femmes. Nos patients sont surveillés en permanence. La plupart des petites cliniques commerciales de Moscou n'ont pas de telles opportunités.
Comment évaluez-vous les qualifications des gynécologues MEDSI en général ?
Les qualifications sont très élevées. Les médecins améliorent constamment leur niveau de connaissances. MEDSI organise des séminaires sur diverses nosologies, une formation aux nouvelles méthodes de diagnostic. La clinique MEDSI de la Belorusskaya accueille des conférences, y compris celles de niveau international ; des recherches scientifiques sont menées. De plus, la clinique emploie des professeurs et des scientifiques de renom qui partagent leur expérience avec les médecins et fournissent rapidement une assistance professionnelle dans des situations difficiles.
Quelles perspectives voyez-vous pour la chirurgie plastique en gynécologie au MEDSI ? Est-ce une destination populaire ?
Très demandé. Le nombre de femmes souffrant de prolapsus génital reste important aujourd'hui, il y a un « rajeunissement » du problème, et une augmentation du nombre de patientes est attendue à l'avenir. Ainsi, le besoin de chirurgie reconstructive est élevé. Nous essayons d'améliorer cette technique en utilisant de nouveaux matériaux pour réduire le nombre de prolapsus génitaux récurrents. La robotique, qui prend de l'ampleur dans divers domaines de la médecine, améliorera les résultats du traitement du prolapsus génital. Probablement, dans un avenir pas trop lointain, nous devrons travailler avec des organes créés artificiellement et cultivés au moyen du génie génétique.
Viennent-ils à Moscou des régions ?
Oui, ils le font. Bien que de nombreuses régions aient maintenant leurs propres bonnes opportunités de traitement. Nous essayons de transmettre notre expérience et l'expérience de collègues étrangers à nos médecins. À cette fin, nous organisons régulièrement des séminaires dans les conditions des cliniques MEDSI et organisons des conférences hors site dans de nombreuses régions de Russie.
Parlant de manière générale de la gynécologie au MEDSI, quelles priorités mettriez-vous en avant, qu'est-ce qui est le plus demandé ?
Je pense que le principal problème qui doit être résolu est l'infertilité. Cela inclut les problèmes de fausse couche, de FIV et d'autres.
Si nous parlons de gynécologie opératoire, aujourd'hui à MEDSI nous pouvons effectuer les opérations les plus complexes, à l'exception des opérations oncologiques, mais uniquement parce que nous n'avons actuellement pas de licence pour ce type d'activité. Bien que techniquement possible.
L'incidence élevée des maladies gynécologiques nécessitant un traitement chirurgical chez les jeunes patientes dicte la nécessité d'utiliser des opérations de haute technologie, peu traumatisantes et peu invasives.
Chez les femmes de plus de 50 ans, le prolapsus génital survient dans près de 50 % des cas. Les formes graves de cette pathologie nécessitent une intervention chirurgicale, ce qui contribue à améliorer considérablement la qualité de vie d'une femme.
Qu'est-ce que le prolapsus génital
Le prolapsus génital est le prolapsus des organes génitaux internes chez la femme. Cette pathologie est fréquente et plus de 15% des opérations en gynécologie sont réalisées précisément à cause d'un prolapsus génital.
Fait intéressant, la prévalence du prolapsus génital varie selon la géographie. Par exemple, en Inde, ce problème est trop répandu (presque épidémique), et aux États-Unis, selon diverses estimations, un prolapsus génital survient chez 15 millions de femmes.
Avec l'âge, la probabilité de développer un prolapsus génital augmente, mais pas seulement les femmes âgées souffrent de cette pathologie. Selon les statistiques, chez les femmes de moins de 30 ans, le prolapsus génital survient dans 10 % des cas ; chez les femmes de 30 à 45 ans - dans 40%; chez les femmes après 50 ans, un prolapsus génital est diagnostiqué à chaque seconde.
Souvent, la maladie commence à l'âge de procréer et est généralement progressive. Au début, les femmes n'y prêtent souvent pas attention, mais avec le développement du processus pathologique, les troubles fonctionnels qui causent des problèmes physiques s'aggravent également. La pathologie est compliquée au point qu'une femme peut devenir partiellement ou complètement handicapée.
Prolapsus génital - les principales causes
Les facteurs physiques, génétiques et psychologiques jouent un rôle important dans le développement du prolapsus génital. Parmi les raisons et les facteurs qui affectent négativement l'état du plancher pelvien, on peut distinguer les suivants :
- âge;
- hérédité;
- dur travail physique;
- blessure pelvienne;
- traumatisme à la naissance;
- augmentation de la pression intrapéritonéale;
- cicatrices après la chirurgie;
- maladies inflammatoires;
- changements dans la production d'hormones sexuelles;
- défaillance des muscles du plancher pelvien;
- autres raisons.
Les principaux facteurs du développement du prolapsus génital sont l'augmentation de la pression intrapéritonéale et la défaillance des muscles du plancher pelvien. Il y a quatre raisons principales à ce problème, à savoir :
- blessures du plancher pelvien (le plus souvent pendant l'accouchement);
- défaillance systémique des tissus conjonctifs, qui se manifeste sous la forme de hernies ou de prolapsus d'autres organes internes;
- changements hormonaux (violation de la synthèse des hormones stéroïdes);
- maladies métaboliques chroniques.
Avec une augmentation de la pression intrapéritonéale, les organes commencent à sortir du plancher pelvien. Si un organe est situé entièrement à l'intérieur du plancher pelvien extrêmement dilaté, alors, ayant perdu tout support, il est expulsé à travers le plancher pelvien.
Lorsque la paroi antérieure du vagin et de la vessie descend, une cystocèle se forme, qui augmente sous l'influence de sa propre pression interne. Ainsi, un cercle vicieux se forme et avec le temps, une femme développe une incontinence urinaire (elle est notée chez une femme sur deux présentant un prolapsus génital).
De même, une cystocèle est formée par une rectocèle - une combinaison de prolapsus de la paroi postérieure du vagin et du rectum. Des complications du rectum et du côlon se forment chez une femme sur trois présentant un prolapsus génital.

Classification du prolapsus génital
Il existe la classification suivante du prolapsus génital:
je suis diplômé- le col de l'utérus ne descend pas à plus de la moitié de la longueur du vagin.
II degré- le col de l'utérus et/ou les parois vaginales descendent jusqu'à l'entrée du vagin.
III degré- le col de l'utérus et/ou les parois du vagin descendent au-delà de l'entrée du vagin, et le corps de l'utérus est situé au-dessus.
IV degré- l'ensemble de l'utérus et/ou des parois vaginales sont en dehors de l'orifice vaginal.
Il existe également une classification standardisée plus moderne du prolapsus génital POP-Q (Pelvic Organ Prolapse Quantification). Elle a été acceptée dans de nombreuses sociétés urogynécologiques à travers le monde. Il est utilisé pour décrire la plupart des recherches qui traitent de ce sujet. Cette classification est assez difficile à comprendre, mais elle présente un certain nombre d'avantages pour établir un diagnostic précis et prescrire un schéma thérapeutique optimal.
Symptômes du prolapsus génital
Au stade initial, le prolapsus génital peut ne se manifester d'aucune façon. Les femmes ne ressentent aucun inconfort ou conditions douloureuses qui les obligeraient à demander l'aide d'un médecin.
Avec la progression du prolapsus des organes pelviens, les femmes peuvent ressentir un corps étranger dans l'anneau vulvaire, elles s'inquiètent de la sensation d'inconfort et de lourdeur au niveau du périnée et du bas-ventre. En règle générale, le soir, la sensation d'inconfort augmente et après le repos et le repositionnement des organes, elle disparaît.
Les principaux symptômes du prolapsus génital comprennent :
- rapports sexuels douloureux;
- douleur vaginale;
- sensation de pression;
- sensations douloureuses dans le périnée en position debout;
- sensation désagréable lors d'une position assise prolongée;
- douleurs lombaires douloureuses fréquentes irradiant vers l'aine;
- saignement ou saignement;
- irritation;
- saillie de la fissure de la paroi vaginale;
- lourdeur (dans la région vaginale);
- retard dans la miction;
- Difficulté à uriner
- faible pression du jet;
- incontinence urinaire avec un petit effort émotionnel ou physique.
En règle générale, avec une telle pathologie, les patients ne ressentent pas de douleur intense. Seule forme prononcée de rectocèle, l'entérocèle peut donner des douleurs épisodiques au niveau de l'abdomen dues à la traction du mésentère. Avec une rétention urinaire aiguë, une femme ressent une douleur intense dans le bas-ventre. La plupart des femmes atteintes d'un prolapsus génital sévère présentent un dysfonctionnement sexuel.
Avec le prolapsus génital, la probabilité de développer des maladies infectieuses augmente, de sorte que les patients se plaignent souvent de colpites récurrentes, l'apparition de leucorrhée. Un utérus prolapsus, souvent en contact avec le linge, peut entraîner la formation d'ulcères sur les muqueuses.
Diagnostic du prolapsus génital
Le diagnostic du prolapsus des organes génitaux féminins comprend les activités suivantes:
- collection d'anamnèse;
- examen gynécologique;
- échographie transvaginale;
- recherche urodynamique;
- recherche instrumentale.
Examinons plus en détail les procédures de diagnostic de cette pathologie.
Lors de la collecte de l'anamnèse, les médecins s'intéressent aux caractéristiques du déroulement du travail, ainsi qu'à la présence de maladies extragénitales, qui peuvent s'accompagner d'une augmentation de la pression intra-abdominale. Les opérations, blessures et autres maladies qui pourraient nuire à la santé de la femme sont en train d'être clarifiées.
Lors de l'examen physique, la principale méthode de diagnostic est un examen gynécologique à deux mains. Lors de l'examen, le médecin détermine le degré de prolapsus des parois du vagin ou de l'utérus et la présence de défauts dans le diaphragme urogénital. En cas de prolapsus de l'utérus et des parois vaginales, des tests d'effort sont obligatoires, ainsi que des tests de modélisation de la bonne position des organes génitaux. Avec un examen recto-vaginal, le médecin reçoit des informations sur l'état du sphincter anal et la gravité de la rectocèle.
Les études instrumentales pour le prolapsus génital comprennent les activités suivantes :
- Échographie transvaginale... Il est nécessaire d'effectuer une échographie transvaginale de l'utérus et des appendices. La détection de changements dans les organes génitaux internes peut élargir la portée de la chirurgie dans le traitement chirurgical du prolapsus avant leur ablation. Les capacités modernes de diagnostic par ultrasons fournissent des informations supplémentaires sur l'état du sphincter de la vessie et des tissus para-urétraux. Cela doit également être pris en compte lors du choix d'une méthode de traitement chirurgical. L'échographie pour évaluer le segment urétrovésical est supérieure à la cystographie en contenu informatif, et par conséquent les méthodes d'examen aux rayons X sont utilisées pour des indications limitées.
- Étude urodynamique... Une étude urodynamique combinée du prolapsus génital est réalisée pour étudier la contractilité du détrusor, ainsi que la capacité de fermeture de l'urètre et du sphincter. Chez les femmes présentant un prolapsus prononcé de l'utérus et des parois vaginales, une étude adéquate des fonctions de miction est difficile en raison de la luxation simultanée de la paroi vaginale antérieure et de la paroi postérieure de la vessie. Lors de la réalisation d'une étude urodynamique complète, la patiente est placée sur une chaise gynécologique. Des capteurs spéciaux sont attachés pour montrer la pression dans la vessie et la pression intra-abdominale. Après un certain temps, le patient est transplanté dans un débitmètre urinaire, où commence une étude qui dure 20 à 30 minutes. Cette procédure ne nécessite pas de préparation particulière et est réalisée sur une vessie vide. Immédiatement avant ou immédiatement après l'examen, un antibiotique est toujours prescrit pour prévenir une infection urinaire. Une étude urodynamique complète pour les patients atteints de prolapsus génital révèle une incontinence urinaire latente, une vessie hyperactive, ainsi que le degré de lésion des voies urinaires inférieures, ce qui est utile pour prédire les résultats de la chirurgie et d'autres types de traitement du prolapsus génital. À la suite de cette étude, formez clairement les attentes du patient - pour expliquer comment le processus de miction se produira après la restauration de l'anatomie des organes pelviens
- Méthodes de recherche endoscopique. Le diagnostic instrumental du prolapsus génital comprend la réalisation d'examens endoscopiques de l'utérus, de la vessie et du rectum. À ces fins, d'autres spécialistes peuvent également être impliqués - un urologue et un proctologue. En fonction de la suspicion des causes du développement du prolapsus génital, le patient subit une hystéroscopie, une cystoscopie et une rectoscopie.
Après avoir effectué tous les types de recherche, le conseil des médecins examine attentivement les informations reçues et établit un diagnostic, sur la base duquel il prescrit un schéma thérapeutique acceptable.

Traitement du prolapsus génital
L'objectif principal du traitement est de restaurer l'anatomie du périnée et du diaphragme pelvien, ainsi que le fonctionnement normal des organes adjacents. Les indications d'hospitalisation d'une femme sont un dysfonctionnement des organes adjacents, un prolapsus des parois vaginales du 3ème degré, un prolapsus complet de l'utérus et des parois vaginales, ainsi qu'une progression prononcée de la maladie, qui nécessite une intervention médicale.
Le traitement du prolapsus génital est non médicamenteux, médicamenteux et chirurgical.
- Traitement non médicamenteux du prolapsus génital. Les stades non compliqués du prolapsus génital peuvent se prêter à un traitement et à des méthodes non médicamenteuses (en particulier, nous parlons du prolapsus de l'utérus de 1 et 2 degrés). À l'aide d'exercices de physiothérapie, d'exercices spéciaux, vous pouvez renforcer considérablement les muscles du plancher pelvien. En règle générale, le médecin prescrit un ensemble d'exercices au patient, qui doivent être effectués régulièrement pour atteindre cet objectif. De plus, il peut être conseillé à une femme d'utiliser des applicateurs vaginaux spéciaux pour la stimulation électrique des muscles du plancher pelvien.
- Des médicaments. Avec un déséquilibre des hormones, il est nécessaire de contrôler les œstrogènes dans le sang. En l'absence de celui-ci, une femme se voit prescrire des œstrogènes locaux, par exemple sous forme de suppositoires ou de crème vaginale. En cas de problèmes avec le travail des intestins, une femme se voit prescrire des médicaments qui normalisent le péristaltisme.
Avec le prolapsus de l'utérus à 3 et 4 degrés et les parois du vagin, le traitement du prolapsus génital est chirurgical. L'objectif du traitement chirurgical est d'éliminer la violation des troubles anatomiques et fonctionnels des organes pelviens.
Lors de la formation du programme chirurgical, dans chaque cas, une opération chirurgicale de base est réalisée pour créer une fixation des parois vaginales, ainsi qu'une correction chirurgicale des troubles fonctionnels.
La chirurgie du prolapsus génital est réalisée selon les approches chirurgicales suivantes :
- Accès vaginal. Dans ce cas, une hystérectomie vaginale est réalisée.
- Accès laparotomique. Les opérations les plus courantes sont la vaginopexie avec ses propres ligaments, la fixation aponévrotique et parfois la sacrovaginopexie.
Types de traitement chirurgical du prolapsus génital
Selon le degré de prolapsus des organes reproducteurs, une femme se voit proposer les types d'intervention chirurgicale suivants:
- Colpopexie vaginale extrapéritonéale. Cette opération est réalisée sous anesthésie par conduction, péridurale, intraveineuse ou endotrachéale. Le médecin insère une sonde urinaire, puis une incision est pratiquée dans la muqueuse vaginale. Lors de l'opération, la paroi rectale antérieure est mobilisée, et une prothèse maillée originale est installée sous la paroi vaginale. Ensuite, la muqueuse vaginale est suturée avec une suture continue et l'excès de prothèse à mailles est coupé par voie sous-cutanée, après quoi le vagin est étroitement tamponné. La durée d'une telle opération ne dépasse pas 90 minutes et la perte de sang est de 50 à 100 ml. Le tampon et le cathéter sont retirés le lendemain.
- Sacrocolpopexie laparoscopique. Dans ce cas, l'anesthésie endotrachéale est utilisée pour l'anesthésie. La couche postérieure du péritoine est ouverte sur toute la longueur du promontoire à l'espace de Douglas. Les éléments de la cloison recto-vaginale (la paroi antérieure du rectum, la paroi postérieure du vagin) sont isolés au niveau des muscles qui soulèvent l'anus. Avec une intervention laparoscopique, une activation précoce dans la période postopératoire est possible. En règle générale, la période postopératoire moyenne est de 3 à 4 jours et la durée de la rééducation ambulatoire peut aller jusqu'à 6 semaines.
Après le traitement, les patients doivent suivre les directives suivantes :
- limiter l'haltérophilie à 5-7 kg maximum pendant 6 semaines;
- éviter les rapports sexuels pendant 6 semaines;
- se reposer pendant 2 semaines, après quoi une activité physique légère est autorisée.
Par la suite, les femmes doivent éviter de soulever des poids de plus de 10 kg et traiter en temps voulu les maladies respiratoires accompagnées de toux. De plus, le cyclisme, le vélo d'appartement, l'aviron ne sont pas recommandés. Pendant longtemps, une femme se voit prescrire des médicaments contenant des œstrogènes sous forme de suppositoires vaginaux. Selon la situation, un traitement des troubles urinaires est prescrit.
Syndrome de descente du périnée (prolapsus des parois vaginales, prolapsus de l'utérus) Est un phénomène très courant. Cependant, beaucoup pensent simplement qu'il s'agit d'une variante de la norme, que l'on peut vivre avec et, surtout, que j'ai honte de le dire! Ils s'habituent juste à cet état.
En effet, dans les premières étapes, rien d'inquiétant. Ce n'est que pendant l'activité sexuelle que les sensations changent (le vagin s'élargit). Au fil du temps, des plaintes d'incontinence urinaire se rejoignent, des maladies inflammatoires chroniques du vagin, une cystite, un écoulement pathologique du tractus génital se produisent. Un traitement conservateur à long terme n'apporte pas le résultat souhaité.
 Et tout est lié au fait que les parois du vagin dépassent les limites de la crevasse génitale, constamment en contact avec les sous-vêtements et la zone rectale.
Et tout est lié au fait que les parois du vagin dépassent les limites de la crevasse génitale, constamment en contact avec les sous-vêtements et la zone rectale.
Les principales raisons qui poussent les femmes à consulter un médecin sont les suivantes :
- inconfort pendant l'activité sexuelle et manque de sensations;
- zone d'entrejambe laide;
- symptômes d'incontinence urinaire;
- inflammation chronique du vagin et écoulement pathologique du tractus génital.
Essayons d'expliquer un peu ce qui se passe et ce qui conduit à un tel changement d'anatomie :
Les raisons du prolapsus et du prolapsus des organes génitaux féminins (prolapsus des parois vaginales, prolapsus et prolapsus de l'utérus) sont les suivantes:
- déchirures dans le vagin et le périnée pendant le travail
- pathologie congénitale du tissu conjonctif (dysplasie)
Dans les premier et deuxième cas, il y a un affaiblissement des interconnexions entre les muscles du plancher pelvien, ils s'affaiblissent et cessent de soutenir les organes pelviens par le bas. Cela conduit au fait que les parois du vagin commencent à descendre progressivement de haut en bas (omission des parois du vagin), dépassant la fente génitale. Par la suite, il y a un prolapsus et un prolapsus de l'utérus, qui, pour ainsi dire, étire le vagin derrière lui.
 Le plan du plancher pelvien se déplace vers le bas, ce qui entraîne un prolapsus des organes pelviens (vagin, utérus, rectum), une incontinence anale, une incontinence urinaire. Malgré le fait que la maladie soit souvent rencontrée et sérieusement étudiée, le mécanisme de son apparition est pratiquement inconnu. En outre, il n'y a pas de définition univoque du syndrome de prolapsus périnéal et une classification claire.
Le plan du plancher pelvien se déplace vers le bas, ce qui entraîne un prolapsus des organes pelviens (vagin, utérus, rectum), une incontinence anale, une incontinence urinaire. Malgré le fait que la maladie soit souvent rencontrée et sérieusement étudiée, le mécanisme de son apparition est pratiquement inconnu. En outre, il n'y a pas de définition univoque du syndrome de prolapsus périnéal et une classification claire.
Comme on peut le voir sur la figure, la vessie est présente devant le vagin et le rectum est à l'arrière. La base du plancher pelvien est constituée de muscles, qui sont normalement étroitement épissés ensemble au centre du périnée.
Prolapsus génital(en particulier, prolapsus de l'utérus) est leur déplacement vers le bas. L'organe entier ou l'une de ses parois peut être déplacé.
L'incidence du prolapsus de l'utérus et du vagin est de 12 à 30 % chez les femmes multipares et de 2 % chez les femmes nullipares !
Et selon la littérature, le risque de subir une intervention chirurgicale pour corriger un prolapsus du vagin et de l'utérus au cours de la vie est de 11%.
En termes médicaux pour le prolapsus des organes génitaux, il y a la terminaison "tsele". Et bien souvent, cela soulève un certain nombre de questions chez les patients. Traduit du grec, ce mot signifie "gonfler, gonfler". Pour faciliter la compréhension de la terminologie médicale, vous pouvez lire
Cystocèle- gonflement (comme s'il s'agissait d'une saillie) de la paroi postérieure de la vessie dans la lumière du vagin.
Cystourethrocèle- une association d'une cystocèle avec un déplacement de la partie proximale de l'urètre.
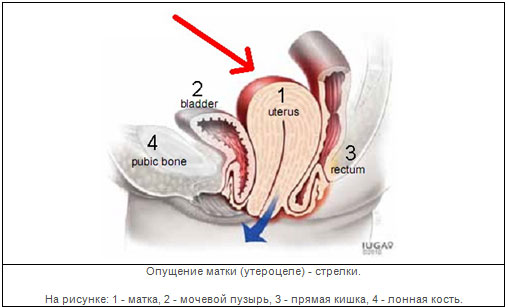 Rectocèle- gonflement du rectum dans la lumière du vagin.
Rectocèle- gonflement du rectum dans la lumière du vagin. 
Entérocèle- gonflement de l'anse de l'intestin grêle dans la lumière du vagin.
La combinaison la plus courante de cystocèle et de rectocèle, qui nécessite une correction supplémentaire
La position des organes pelviens (du prolapsus du vagin et du prolapsus de l'utérus à son degré extrême : prolapsus de l'utérus) est généralement évaluée subjectivement à l'aide d'une échelle de 0 à 3 ou de 0 à 4 points. Le point zéro correspond à la norme, le point le plus élevé correspond à une perte totale d'organe. En cas de prolapsus, l'utérus s'étend au-delà de la fente génitale complètement (prolapsus complet) ou partiellement, parfois uniquement du col (prolapsus incomplet).
Il existe une classification du prolapsus et du prolapsus du vagin et de l'utérus(M.S.Malinovsky)
Perte du diplôme I :
- les parois du vagin atteignent l'entrée du vagin
- il y a un prolapsus de l'utérus (l'orifice externe du col est en dessous du plan rachidien)
Perte II degré :
- le col s'étend au-delà de la fente génitale,
- le corps de l'utérus est situé au-dessus
Perte III degré (perte complète):
- l'utérus entier est sous la fente génitale.
Les facteurs suivants peuvent devenir des conditions préalables au prolapsus des organes pelviens:
- défaillance congénitale de l'appareil ligamentaire et de soutien de l'utérus et maladies du tissu conjonctif
- malformations de l'utérus
- un grand nombre de naissances
- blessure périnéale pendant l'accouchement
- adhérences dans le petit bassin
- tumeurs et formations semblables à des tumeurs des organes pelviens
- constipation chronique
- pied plat
- tabagisme (bronchite chronique)
- obésité ou perte de poids drastique
- activité physique sérieuse (travail, sport professionnel)
- asthénie générale
- vieillesse
Le problème du prolapsus et du prolapsus du vagin et de l'utérus continue d'être au centre de l'attention des chirurgiens gynécologues, car, malgré la variété des différentes méthodes de traitement chirurgical, des rechutes de la maladie se produisent souvent. La solution à ce problème est particulièrement importante dans le traitement des patients en âge de procréer et de travailler. En présence de signes minimes de prolapsus des parois vaginales, il est nécessaire de prendre des mesures préventives.
Méthodes de traitement
Ces dernières années, l'utilisation de prothèses synthétiques, qui fournissent un soutien supplémentaire aux organes pelviens et empêchent le développement de rechutes, est devenue d'une grande importance dans la chirurgie pelvienne reconstructive.
Pour le traitement du prolapsus, une maille spéciale en polypropylène GYNEMESH PS (Johnson & Johnson) est utilisée, ainsi que le système PROLIFT (Johnson & Johnson) pour restaurer les sections antérieures, postérieures ou la restauration complète du plancher pelvien. Le système PROLIFT a été développé par les principaux chirurgiens pelviens et est aujourd'hui l'approche la plus moderne pour la reconstruction du plancher pelvien chez la femme.
Le but de l'utilisation du système PROLIFT est l'élimination anatomique complète des défauts du plancher pelvien selon une technique standardisée. Selon la localisation du défaut et les préférences du chirurgien, la procédure peut être réalisée sous forme de reconstruction des sections antérieures ou postérieures, ainsi que de restauration complète du plancher pelvien. L'essence de l'intervention consiste en l'installation d'un ou deux implants en maille de polypropylène synthétique (GYNEMESH PS) par voie vaginale.
Ces implants sont placés sans tension et sont conçus pour fermer tous les défauts existants et potentiels du plancher pelvien.
Plus de la moitié des cas de prolapsus des organes pelviens sont associés à une incontinence urinaire.
Actuellement, les médecins avec les techniques chirurgicales TVT, GYNEMESH PS et PROLIFT peuvent combiner ces opérations tout en renforçant les organes du plancher pelvien et en éliminant l'incontinence urinaire d'effort. Cette procédure est facilement tolérée et permet au patient de reprendre une vie normale le plus rapidement possible.

