Elektrokardiografi (EKG) spiller en viktig rolle i diagnostisering av hjerteinfarkt. Teknikken er enkel og informativ. Moderne bærbare enheter lar deg ta et EKG hjemme, i et helsesenter på fabrikken. Og på sykehus har det dukket opp en flerkanalsteknikk som utfører forskning i løpet av få minutter, hjelper til med dekoding.
EKG for hjerteinfarkt fungerer som det ubestridte autoritative beviset for legen. Hjerteinfarktlignende endringer er mulige og forekommer ved akutt pankreatitt, kolecystitt, men i slike tilfeller er det bedre å gjøre en feil og starte behandling.
Arten av EKG, som gjenspeiler den potensielle forskjellen mellom sunt og berørt vev, varierer avhengig av forløpet av den patologiske prosessen i vevene. Derfor er resultatene av gjentatte studier viktige.
For å dechiffrere EKG, er det nødvendig å ta hensyn til mange parametere.
Hvilken informasjon inneholder EKG-teknikken?
En metode ble utviklet for 100 år siden for å registrere elektriske endringer i hjertemuskelen. Elektrokardiografi er en metode som lar deg registrere virkningsstrømmene som oppstår i et bankende hjerte. I deres fravær skriver galvanometerets pil en rett linje (isolin), og i forskjellige faser av eksitasjon av myokardceller vises karakteristiske tenner med en oppadgående eller nedadgående retning. Prosessene som skjer i hjertevevet kalles depolarisering og repolarisering.
Han vil fortelle deg mer om mekanismene for reduksjon, endringer i depolarisering og repolarisering.
EKG blir registrert i tre standardavledninger, tre forsterkede og seks brystavledninger. Om nødvendig, legg til spesielle ledninger for studiet av de bakre delene av hjertet. Hver ledning er festet med sin egen linje og brukes i diagnostisering av hjerteskade. Det er 12 grafiske bilder i det komplekse EKG, som hver må studeres.
Totalt skilles det ut 5 tenner (P, Q, R, S, T) på EKG, det vises sjelden en ekstra U. De er normalt rettet i sin retning, har bredde, høyde og dybde. Det er intervaller mellom tennene, som også måles. I tillegg registreres intervallets avvik fra isolinen (opp eller ned).
Hver av tennene gjenspeiler funksjonaliteten til en bestemt del av hjertemuskelen. Forholdet mellom individuelle tenner i høyde og dybde, retning er tatt i betraktning. Den innhentede informasjonen lar oss fastslå forskjellene mellom den normale funksjonen til myokardiet fra det endrede EKG av forskjellige sykdommer.
Egenskapene til EKG ved hjerteinfarkt gjør det mulig å identifisere og registrere tegn på sykdommen som er viktige for diagnose og etterfølgende terapi.
Hva indikerer perioden og varigheten av sykdommen
Akutt infarkt med typisk forløp varer 3 utviklingsperioder. Hver av dem har sine egne manifestasjoner på EKG.

1 og 2 - indikerer en akutt periode, med 3 dannes en sone med nekrose, deretter vises gradvis arrdannelse, 9 - fullstendig gjenoppretting, 10 - et arr gjenstår
Den tidlige perioden - de første 7 dagene, er delt inn i følgende stadier:
- stadium av iskemi (vanligvis de første 2 timene) - en høy T-bølge vises over fokuset;
- skadestadiet (fra en dag til tre) - ST-intervallet stiger og T-bølgen faller ned, det er viktig at disse endringene er reversible, ved hjelp av behandling er det fortsatt mulig å stoppe myokardskade;
- dannelsen av nekrose - en utvidet og dyp Q-bølge vises, R reduseres betydelig. Fokuset for nekrose er omgitt av en sone med skade og iskemi. Hvor store de er, indikerer fordelingen av endringer i ulike leads. På grunn av skade kan et hjerteinfarkt øke. Derfor er behandlingen rettet mot å hjelpe cellene i disse områdene.
Samtidig oppstår ulike rytmeforstyrrelser, derfor forventes de første symptomene på arytmi fra EKG.
Subakutt - fra 10 dager til en måned går EKG gradvis tilbake til det normale, ST-intervallet faller til isolinen (leger ved funksjonsdiagnostikkkontoret sier "setter seg ned"), og tegn på et arr dannes på nekrosestedet:
- Q avtar, kan forsvinne helt;
- R vokser til sitt forrige nivå;
- bare negativ T.
Arrdannelsesperioden er fra en måned eller mer.
Dermed kan legen i henhold til EKG-et fastslå varigheten av sykdomsutbruddet. Noen forfattere skiller separat dannelsen av kardiosklerose på stedet for det overførte hjerteinfarktet.
Hvordan bestemmes stedet for et hjerteinfarkt?
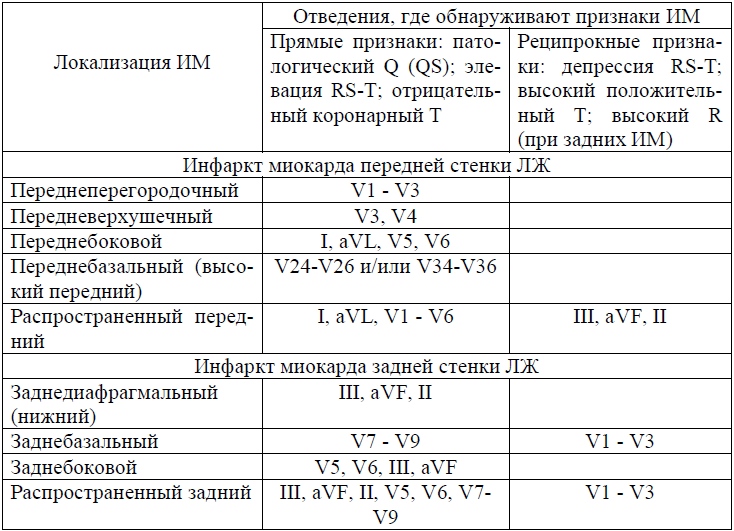
I de fleste tilfeller av iskemi er infarktet lokalisert i myokardiet i venstre ventrikkel, høyresidig lokalisering er mye mindre vanlig. Tildel nederlaget til de fremre, laterale og bakre overflatene. De gjenspeiles i forskjellige EKG-avledninger:
- med fremre infarkt vises alle karakteristiske tegn i brystavledninger V1, V2, V3, 1 og 2 standard, i forbedret AVL;
- infarkt av sideveggen er sjelden isolert sett, sprer seg oftere fra fremre eller bakre vegg av venstre ventrikkel, er preget av endringer i ledninger V3, V4, V5, i kombinasjon med 1 og 2 standard og forbedret AVL;
- bakre infarkt er delt inn i: lavere (diafragmatisk) - patologiske endringer finnes i den forbedrede AVF-ledningen, den andre og tredje standarden; øvre (basal) - manifestert av en økning i R-bølgen i lederne til venstre for brystbenet, V1, V2, V3, Q-bølgen er sjelden.
Høyre ventrikkel og atrieinfarkt er svært sjeldne, vanligvis er de "dekket" av symptomer på lesjoner i venstre hjerte.

Det brukes et 4-kanals apparat, det beregner rytmefrekvensen selv
Er det mulig å finne ut hvor omfattende området med hjerteskade er
Forekomsten av et hjerteinfarkt bedømmes ved å identifisere endringer i ledningene:
- lite fokalt infarkt manifesteres bare ved negativ "koronar" T og forskyvning av ST-intervallet, ingen patologi av R og Q observeres;
- et utbredt hjerteinfarkt forårsaker endringer i alle avledninger.
Diagnostikk av dybden av myokardnekrose
Avhengig av dybden av penetrering av nekrose, er det:
- subepicardial lokalisering - det berørte området ligger under det ytre laget av hjertet;
- subendokardial - nekrose er lokalisert nær det indre laget;
- transmuralt infarkt - påvirker hele tykkelsen av myokardiet.
Ved avkoding av EKG må legen angi estimert dybde på lesjonen.
Vanskeligheter med EKG-diagnostikk
Plasseringen av tennene og intervallene påvirkes av ulike faktorer:
- pasientens fylde endrer den elektriske posisjonen til hjertet;
- cicatricial endringer etter et tidligere overført hjerteinfarkt tillater ikke å identifisere nye;
- brudd på ledning i form av fullstendig blokade langs venstre buntgren av His gjør det umulig å diagnostisere iskemi;
- Et "frosset" EKG mot bakgrunnen av en utviklende hjerteaneurisme viser ikke ny dynamikk.
De moderne tekniske egenskapene til de nye EKG-enhetene gjør det mulig å forenkle legens beregninger (de gjøres automatisk). Holterovervåking gir kontinuerlig opptak gjennom hele dagen. Hjerteovervåking i avdelingen med hørbar alarm lar deg raskt reagere på endringer i hjertefrekvens.
Diagnosen stilles av en lege, under hensyntagen til de kliniske symptomene. EKG er en hjelpemetode som kan bli den viktigste i avgjørende situasjoner.
Er en sykdom forårsaket av blokkering av lumen i karene som leverer blod til hjertet. Pasientens tilstand avhenger helt av rettidig diagnose. Studien utføres av leger som bruker EKG. Under prosedyren mottar spesialisten notater på papir i form av bølgete linjer som viser sammentrekning og avspenning av hjertemuskelen.
Forberedelse til prosedyren
EKG-prosedyren utføres i medisinske institusjoner i spesialutstyrte rom. Det er vanligvis et stasjonært apparat for registrering av EKG, men i nødstilfeller kan også bærbare apparater brukes, hvis for eksempel pasienten ringte en ambulanse hjem.
For å oppnå et nøyaktig resultat, er elektroder festet til brystet og underbena til personen. For å forbedre kontakten påfører legen en gjennomsiktig gel på huden, noe som øker strømledningsevnen. Det er også viktig at pasienten må sove godt for EKG-avlesninger med høy presisjon. Siden et kardiogram oftest er foreskrevet om morgenen, bør en person unngå en solid frokost. Hvis EKG utføres på dagtid, er det bedre for pasienten å slutte å spise mat et par timer før prosedyren.
Før EKG er energidrikker, te, kaffe, røyking, samt noen vasodilatorer forbudt, siden avlesningene kan være unøyaktige.
Ikke bruk kremer eller lotioner på huden din før du går til en økt. Produktene kan danne en fet film, som reduserer ledningsevnen til elektrodene.
Gjennomføring av EKG for et hjerteinfarkt
EKG-prosedyren utføres i følgende rekkefølge:
- Pasienten tar av eller løsner klær for bedre feste av elektrodene.
- Så legger personen seg på sofaen.
- Festepunktene til elektrodene er avfettet med alkohol. En spesiell gel påføres.
- Legen slår på enheten og venter på resultatet i 15-20 minutter.
På slutten av økten kan pasienten vente på at kardiogrammet blir dechiffrert, eller resultatene blir overført til hans behandlende lege.
Hvilke elektroder og grener brukes?
Elektroder er spesielle sensorer som trengs under et EKG for å undersøke en persons bryst. De fungerer som en kanal for informasjon om tilstanden til hjertet, som deretter vises på enhetens monitor og på papir.
Det finnes to typer EKG-elektroder: gjenbrukbare og engangselektroder. Den første typen etter hver økt må desinfiseres grundig. Dette for å unngå bakterier og bakterier. Engangselektroder er praktiske å bruke, da bruken forkorter undersøkelsestiden. Nå bruker nesten hver medisinsk institusjon denne spesielle typen.
For å oppnå et mer nøyaktig EKG-resultat brukes avledninger til å registrere avlesningene til elektrodene. I moderne medisin brukes 12 ledninger, som er som følger:
- Standard. Antall leads er tre.
- Forsterket. Det er også tre spor her.
- Pectoral. Det totale antallet kundeemner er seks.
Standard eller, som de også kalles, bipolare ledninger er festet på menneskekroppen med spesielle klips på anklene. En elektrode brukes som jord, festet til høyre ben.
Forsterkede dobbelt- eller enpolede kraner danner et seksakset system. Standard og forsterket abduksjon har en 60-graders vinkel. Aksen deles i to av hjerteelektrosenteret.
Brystbøyene festes til pasientens hud ved hjelp av seks sugekopper, som kobles til honning med tape. Sugekopper registrerer impulsene til hjertefeltet. De er merket med bokstaven "V" på papirgrafikk.
Hver av de seks avledningene viser en bestemt hjerteregion:
- Standard ledninger 1 og 2 rapporterer fremre og bakre veggresultater. Standard ledning 3 er ansvarlig for begge avlesningene.
- Sideveggen til hjertet til høyre er "aVR".
- Sideveggen av hjertet foran og til venstre - "aVL".
- Den nedre hjerteveggen bak - "aVF"
- Høyre ventrikkel i hjertet er "V1" og "V2".
- Septumet som ligger mellom ventriklene er "V3".
- Den øvre delen av hjertet er "V4".
- Sideveggen til venstre hjertekammer foran - "V5".
- Venstre ventrikkel i hjertet er "V6".

Studieparametere
Det er parametere som den behandlende legen er avhengig av når han undersøker en pasient ved hjelp av et EKG:
- Mellomrom "R-R-R". Normalt er alle mellomrommene mellom tennene like lange. Men det hender at avstander har ulik betydning. Dette kan indikere hjertesykdom: svakhet i sinusknuten.
- Puls. Hos en frisk person er det fra 60 til 90 slag per minutt. Ved økte sammentrekninger - mer enn 90 slag / min - stilles en diagnose. Hvis under 60 slag / min -.
- Atriekontraksjon - bølge "P". Plassert foran hver "R"-bølge. Hvis høyden og bredden på tannen økes utover henholdsvis 3 og 5 mm, indikerer dette en fortykkelse av atriene. Flere saglignende tenner mellom "R"-toppene - myokard-flimmer.
- Gap "P-Q". Plassert på diagrammet mellom "P" og "Q". Hvis EKG under prosedyren viste for lange intervaller (mer enn 1 cm), så har pasienten atrioventrikulær hjerteblokk. Gapet er mindre enn 3 mm - WPW syndrom.
- "QRS". Dette komplekset er lik en lengde på 0,1 sek. - 5 mm. Plassert etter hver "T"-bølge. Det er også en horisontal linje. Hvis EKG viste en økning i QRS-avstanden på diagrammet, betyr det at pasienten har utviklet myokardhypertrofi av begge ventriklene. Hvis det ikke er hull i det hele tatt, er dette det.
- "Q" spissen. Peker ned. Har en dybde på ca 1/4 "R". Denne parameteren kan være helt fraværende i indikasjonene til en sunn person. En "Q"-bølge som er for dyp og for bred indikerer hjerteinfarkt.
- "R" tapp. Tilgjengelig i alle leads. Høyden er 10-15 mm. Parameteren kan ha forskjellige høyder på alle ledninger, men hvis verdiene overstiger normen, betyr det at en person har forlatt ventrikulær hypertrofi av hjertet.
- "S"-tapp. Også til stede i lederne. Har et spisset utseende med en dybde på 5 mm. Den bør ikke overstige en avlesning på 20 mm.
- "S-T" segment. Ligger på diagrammet mellom "S" og "T" utstikkere. Det skjer at segmentet på EKG har avviket oppover eller nedover med mer enn 2 mm. Dette tyder på at pasienten har hjerteinfarkt, eller.
- "T" tapp. Har et buet utseende. Nedovervendt. Dybden på spissen er mindre enn 1/2 "R" spenn. Hvis kardiogrammet viser høye og skarpe "T"-bølger i de vanlige avledningene, betyr det at det er overbelastning av hjertet og iskemisk sykdom. "T"-bølgen har slått seg sammen med "S-T"-segmentet -.
Dekoding av resultatene
EKG-dekoding er prosessen med å evaluere grafen som er oppnådd på båndet etter at pasienten har gjennomgått prosedyren. Spesialisten gjennomfører en fullstendig studie av tennene, segmentene og hullene, med utgangspunkt i normens parametere.
Trinnene for å gjenkjenne et elektrokardiogram er som følger:
- Papiret med diagrammet er brettet ut. Den kan enten være smal eller bred og nå opptil 20 cm. Avlesningene består av taggete linjer. De går parallelt. Tennene avbrytes hver 1-2 cm. Hver graf er merket med blysymboler - "aVR", "aVL", "V1", "V2", etc.
- En av standardledningene har den høyeste "R"-bølgen. Vanligvis er den plassert på ledning 2. Legen tar mål av lumen i "R-R-R"-gapet. Den resulterende verdien indikerer frekvensen av hjertesammentrekninger. Her brukes en enkel millimeterlinjal.
- Regelmessigheten av hjerterytmen bestemmes ved samme "R-R-R"-intervall. De kan være like eller forskjellige.
- Videre vurderer legen alle tennene.

Det er nødvendig å overvåke lengden på båndet. Det kan være 25 eller 50 mm/s. Dette er nødvendig for nøyaktig pulstelling.
I løpet av sitt arbeid bygger spesialisten på standardparametrene til studien:
- Spissen "P". Denne indikatoren indikerer den eksiterte tilstanden til atriene. Et positivt resultat indikerer sinusrytme.
- Gap "P-Q". Denne parameteren viser tiden brukt på impulsen som går gjennom musklene i atriene og hjertets ventrikler.
- "QRS". Dette er en parameter for den elektriske aktiviteten til ventriklene.
- "Q" spissen. Viser impuls i det interventrikulære rommet til venstre.
- "R" tapp. Snakker om eksitasjonen av hjertekamrene nedenfra.
- "S"-tapp. Parameteren for slutten av den eksiterte tilstanden til nedre venstre hjertekammer.
- "S-T" segment. Dette intervallet viser et tegn på eksitasjon av begge ventriklene i hjertet.
- "T" tapp. Informerer spesialisten om fornyelsen av det elektriske potensialet til organets nedre kamre.
- Gap "Q-T". Sammentrekningen av ventriklene er indikert her. Parameteren er konstant og typisk for kjønn og alder.
- "T-R" segment. Indikerer avslapning av atriene og ventriklene i hjertet.
Stadier av et hjerteinfarkt på et EKG
Det er fire hovedstadier av sykdommen, som hver har sine egne tegn på EKG-tapen. En spesialist, med utgangspunkt i indikasjonene, kan bestemme nøyaktig på hvilket stadium sykdommen er:
- Utvikler stadium av sykdommen - fra 0 til 6 timer. På elektrokardiogrammet er "S-T"-segmentet plassert over isolinen og smelter sammen med "T"-bølgen. "R"-bølgen er høyere enn normalt og "Q"-bølgen er lav.
- Skarp stadium - fra 6 timer til 7 dager. EKG indikerer en "T"-bølge i negativ posisjon. Ved "R"-bølgen er amplituden undervurdert. "Q"-bølgen blir dypere enn normalt.
- Helbredelse hjerteinfarkt. 7 til 28 dager. Kardiogrammet indikerer en negativ indeks for "T"-bølgen og tilnærmingen til "S-T"-segmentet til isolinen.
- Helbredt hjerteinfarkt. Fra 29 dager til flere år. Diagrammet viser "Q"-bølgen i en stabil posisjon. Amplituden til "R"-bølgen reduseres, "T"-bølgen har en positiv parameter, og "S-T"-segmentet er satt på isolinen.
EKG-forandringer ved ulike typer hjerteinfarkt (bilde)
På et EKG kan hjerteinfarkt vise seg på helt andre måter. Det avhenger av det berørte området av organet. Det er to typer, som hver har forskjellige tegn og manifestasjoner på elektrokardiogrammet:
- .
Det skjer transmuralt, der det berørte området av organet dekker hele hjerteveggen. Med denne visningen er det ingen "R"-bølge på EKG, "Q"-bølgen utvides. "S-T"-segmentet og "T"-bølgen smelter sammen i infarktområdet og er plassert mye høyere enn linjen. "S-T"-segmentet er plassert under isolinen, og "T"-bølgen har negative verdier.
Q-infarkt er også subepikardielt. Det er preget av plasseringen av det berørte området på det ytre skallet av organet. Diagrammet viser en redusert "R"-bølge og en forstørret "Q"-bølge. "S-T"-segmentet er plassert over infarktområdet, men mye lavere enn andre linjer. "T" bølge - minus. - .
Den er delt inn i intramural og subendokardiell. Først påvirkes muskellaget. Det er preget av fraværet av patologier i "Q" og "R" på EKG, "S-T" segmentet uten endringer og "T" bølge med en negativ indikator.
I den andre, hvor det berørte området er inne i hjertemembranen, viser EKG-båndet fraværet av patologier i "R", "Q" og "T" bølgene. "S-T"-segmentet er under linjen.
Sykdomsdata samles inn av elektroder plassert på menneskekroppen. Sensorene er plassert på forskjellige måter for å identifisere lesjoner i hjertet. Indikasjonene avhenger av dette.
Skader på forveggen
For mål som brukes:
- Standard leder 1, 2, samt fra venstre hånd. Det er karakteristisk: "Q"-tann er dyp, mye lavere enn normalt, "S-T"-segment og "T"-tann smelter sammen, "T" har en positiv plassering.
- Ledning 3 til og fra høyre lem. Det er karakteristisk: "S-T" ligger under linjen og går over i "T" -bølgen, som har en negativ verdi.
- Bryst fører fra 1 til 4. Karakteristisk er det ingen "R"-bølge på diagrammet. "QS" vises i stedet. Og gapet "S-T" stiger over isolinen med 3 mm.
- Pectorals fra 4 til 6, samt fra høyre hånd. Karakteristikk: "T" tann - flatet, segment "S-T" - litt forskjøvet fra normen nedover.

Skader på bakveggen
Følgende ledetråder gjelder:
- Ledninger er standard 2, 3, samt fra høyre lem. Karakteristisk: dyp posisjon av "Q"-bølgen og dens utvidelse. "T"-bølgen er positiv og berører "S-T"-segmentet på isolinnivået.
- Blystandard 1. Karakteristikk: "S-T" gap synker under linjen.
- Bryst fører fra 1 til 6. Karakteristisk: Plasseringen av "S-T"-segmentet under isolinen, "T"-bølgen er forvrengt til en minusverdi.

For deteksjon brukes standard ledning 3, abduksjon fra venstre arm, høyre lem og brystelektrode 5 og 6. Karakteristikk: "Q"-tann - veldig bred og dyp. Gapet "S-T" økes, og "T"-tannen er koblet til segmentet "S-T".

Krever standard ledninger 1, 3, venstre arm og høyre benledninger. Også brystet fører fra 3 til 6. Karakteristisk: « Q "på diagrammet er en utvidet og dyp tann," S-T "segmentet stiger over isolinen og smelter sammen med" T ", som har en positiv verdi.

Studien bruker en standard lead 1, samt:
- Abduksjon fra venstre hånd, brystledninger 1 og 2 (fremre septalregion). Karakteristikk: spiss « Q "er utdypet, og gapet" S-T ", tvert imot, er hevet over standarden. "T"-bølge - positiv.
- Brystledninger 1 og 2 (posterior septalregion). Det er karakteristisk: ved "R"-bølgen er det en økning, "S-T" er på isolinen eller under, det er en "A-V" blokade av hvilken som helst grad.

Dette inkluderer:
- svikt i blodstrømmen i myokardiet, som oppstår parallelt med konfigurasjonene av hans buntblokade;
- hjerteinfarkt i de tidlige stadiene;
- endringer og forstyrrelser i hjertemuskelen ved arrene.

Dette hjerteinfarktet er vanskelig å diagnostisere. Derfor bør en erfaren spesialist som kjenner til detaljene i prosedyren være engasjert i å dekode pasientens EKG.
Kan et EKG ikke vise et hjerteinfarkt?
EKG er en allsidig måte å diagnostisere hjerteinfarkt på. Metoden gir et positivt resultat på 80 %. Men hos 20% blir sykdommen ikke oppdaget, siden den kan skjules. I slike tilfeller bør pasienten testes og gjennomgå ytterligere prosedyrer for å bekrefte diagnosen fullt ut.
Et elektrokardiogram er en sikker og effektiv metode for å diagnostisere hjerteinfarkt. Prosedyren, som ikke tar mye tid, utføres av leger i enhver medisinsk institusjon. Et EKG kan foreskrives for mennesker i forskjellige aldre og til og med for gravide, siden det ikke har noen kontraindikasjoner.
Foreløpig er hjerteinfarkt en ganske vanlig sykdom. Hvis dens første manifestasjoner er forvekslet med angina pectoris, kan dette føre til triste konsekvenser og ofte død. For å unngå en slik utvikling av hendelser, er det nødvendig å ringe en lege så snart som mulig. EKG ved hjerteinfarkt lar deg noen ganger redde liv og returnere pasientens liv til vanlig rytme.
EKG-ytelse
Hjerteinfarkt kardiogram er "gullstandard"-diagnosen. Det største informasjonsinnholdet skjer i de første timene etter utviklingen av det patologiske fokuset. Det var på dette tidspunktet under registreringen at tegnene på hjerteinfarkt på EKG er spesielt akutte som følge av opphør av blodmetning i hjertevevet.
Filmen som resultatet av undersøkelsen av en allerede utviklet patologi er registrert på, gjenspeiler den første forstyrrelsen av blodstrømmen, med mindre den selvfølgelig ble dannet under prosedyren. Dette manifesteres av et endret ST-segment i forhold til linjene til forskjellige ledninger, som har en sammenheng med behovet for en typisk manifestasjon:
- forstyrret akkompagnement av hjertevev, som dannes etter fullstendig celledød eller nekrose;
- endret elektrolyttsammensetning. Etter et hjerteinfarkt er det en omfattende frigjøring av kalium.
Begge prosessene tar en viss tid. Basert på dette viser et hjerteinfarkt på et EKG seg vanligvis 2-3 timer etter et hjerteinfarkt. Endringene er assosiert med følgende prosesser som oppstår i det berørte området, noe som resulterer i at det separeres: myokardnekrose (nekrose), vevsskade, som deretter kan bli nekrose, utilstrekkelig blodtilførsel, som med rettidig terapi kan resultere i fullstendig gjenoppretting.
Foto av hjerteinfarkt
Tegn på hjerteinfarkt på EKG over området av den dannede patologiske sonen er som følger: fravær av R-bølgen eller en betydelig reduksjon i høyden, tilstedeværelsen av en dyp patologisk Q-bølge, høyde over isolinen av ST-segmentet, tilstedeværelsen av en negativ T-bølge som er plassert under isolinnivået.
Det er viktig å ta hensyn til at, basert på størrelsen på den forstyrrede blodstrømmen, dens plassering i forhold til hjertemuskelens membran, kan diagnostikk bare registrere noen av disse lidelsene.
Som et resultat gjør tegnene som finnes på EKG det mulig å:
- etablere tilstedeværelsen av et hjerteinfarkt;
- finn området i hjertet der hjerteinfarktet skjedde;
- finne ut hvor lenge siden det var et hjerteinfarkt;
- bestemme videre behandlingstaktikk;
- forutsi muligheten for ytterligere komplikasjoner, risikoen for død.
Hvordan EKG ser ut som et hjerteinfarkt av forskjellige tidsperioder
Endringer i EKG vises i samsvar med hvor lenge siden patologien utviklet seg. Denne informasjonen er ekstremt viktig for videre behandling. Den mest levende visningen er funnet i hjerteinfarkt med et stort volum berørt vev. I løpet av studien bestemmes følgende stadier:
- akutt type sykdom har et tidsrom fra flere timer til 3 dager. På EKG ser det ut som en høy plassering av S-T-segmentet sammenlignet med isolinen som ligger over det berørte området. På grunn av dette, under diagnosen, er det umulig å se T-bølgen;
- subakutt stadium varer fra første dag til 3 uker. På kardiogrammet bestemmes det av en langsom reduksjon i S-T-segmentet til isolinen. Hvis isolinen nås av segmentet, er dette stadiet over. Også under prosedyren bestemmes en negativ T;
- arrdannelsesstadiet, hvor det dannes et arr. Dette stadiet varer fra flere uker til 3 måneder. I løpet av denne perioden går T-bølgen gradvis tilbake til isolinen. Det kan være positivt. En økt høyde av R-bølgen bestemmes på båndet. I nærvær av en Q-bølge reduseres dens patologiske størrelse.

Hvordan bestemmes infarkt av forskjellige størrelser?
Under kardiogrammet er det mulig å bestemme de patologiske fociene, avhengig av lesjonens område. Forutsatt at den er plassert nær ytterveggen av hjertevevet, utvikles et fremre infarkt som kan fange opp hele blodkarets vegg. Dette vil forstyrre blodstrømmen til et stort kar. En liten lesjon påvirker enden av grenene av arteriene. Det er følgende typer patologiske lesjoner.
Stort brennpunkt
Det er to alternativer. Transmural type, der det berørte området dekker hele tykkelsen av myokardveggen. I dette tilfellet bestemmer EKG fraværet av R-bølgen, utvidelsen av den dype Q-bølgen. Som et resultat av S-T-segmentet kuttet høyt over isolinen, smelter T-bølgen sammen med infarktsonen. I den subakutte perioden bestemmes en negativ T-bølge.
En storfokal lesjon av subepicardial type er preget av plasseringen av det berørte området nær det ytre skallet. I dette tilfellet registreres en redusert R-bølge, en økning og utvidelse av Q-bølgen. S-T-komplekset ligger over infarktområdet, under linjene til andre ledninger. En negativ T er definert når det er en subakutt type.
Liten fokal
Infarkt av subendokardial type bestemmes av lesjonen i området nær den indre hjertemembranen. I dette tilfellet vil EKG vise en utjevning av bølgen T. Intramural er preget av en lesjon i muskellaget. Samtidig oppdages ikke patologier til Q, R-bølgene.

Endre avhengig av plasseringen av patologien
For å oppdage tilstedeværelsen av endringer, må 12 elektroder installeres. Hvis det til og med er det minste antydning av en infarkttilstand, er det forbudt å bruke et mindre antall elektroder. Basert på plasseringen av det patologiske fokuset, registreres kardiogrammet på forskjellige måter.
Det er forskjellige lokaliseringer av det patologiske fokuset:
- fremre infarkt karakteriserer avgangen fra høyre hånd av en dyp Q-bølge, høyre ben - ST-segmentet, blir til en negativ T-bølge. Sensorer som kommer fra brystområdet registrerer fraværet av R-bølgen, fra høyre hånd - forskyvning av ST-segmentet;
- lateralt infarkt presenteres av endringer som kommer fra venstre arm, høyre ben i form av en utvidet Q-bølge, en økning i ST-segmentet;
- Q-infarkt er preget av endringer som kommer fra brystelektrodene i form av en betydelig forhøyning av ST-segmentet, positiv T;
- den bakre viser en endret tilstand som kommer fra høyre ben i form av en bred Q-bølge, en positiv T-bølge, som er preget av deformitet;
- interventrikulært septuminfarkt presenteres ved endringer fra venstre arm, thoraxregion. I dette tilfellet forskyves det nedre segmentet S-T, en positiv T-bølge bestemmes, Q blir dypere;
- høyre ventrikkelinfarkt på EKG er bestemt ganske vanskelig som et resultat av en vanlig kilde til blodstrøm. Deteksjonen krever pålegging av ekstra elektroder.

Er det alltid mulig å bestemme patologien?
Til tross for den høye effektiviteten til metoden, er det noen vanskeligheter der det blir vanskelig å tyde definisjonen av et hjerteinfarkt med et elektrokardiogram. Disse inkluderer overvekt av emnet, som påvirker ledningsevnen til strømmen, oppdagelsen av nye arr er vanskelig hvis det er cicatricial endringer i hjertet, hvis ledningsevnen til blokaden er forstyrret, gjør gamle aneurismer i hjertemuskelen det vanskelig. å diagnostisere ny dynamikk.
Forutsatt at moderne enheter brukes, er det imidlertid mulig å utføre automatiske beregninger av infarktlesjoner. Hvis du utfører daglig overvåking, kan du spore pasientens tilstand gjennom hele dagen. EKG er den første metoden for å oppdage hjerteinfarkt. Med sin hjelp er det mulig å oppdage patologiske foci i tide, noe som øker sjansen for utvinning.
I. Mogelvang, M.D. Kardiolog, Intensivavdelingen, Hvidovre sykehus 1988
Koronararteriesykdom (CHD)
Hovedårsaken til koronarsykdom er obstruktiv skade på de viktigste koronararteriene og deres grener.
Prognosen for iskemisk hjertesykdom bestemmes av:
antall signifikant stenotiske koronararterier
funksjonell tilstand av myokard
EKG gir følgende informasjon om tilstanden til myokardiet:
potensielt iskemisk myokard
iskemisk myokard
akutt hjerteinfarkt (MI)
tidligere hjerteinfarkt
lokalisering av MI
dybden av IM
størrelsen på MI
Informasjon som er relevant for behandling, kontroll og prognose.
Venstre ventrikkel
Ved IHD er myokard i venstre ventrikkel primært påvirket.
Venstre ventrikkel kan deles inn i segmenter:
Septal segment
Apikalt segment
Sidesegment
Bakre segment
Nedre segment
De første 3 segmentene utgjør den fremre veggen og de siste 3 segmentene den bakre veggen. Sidesegmentet kan dermed være involvert i forveggsinfarkt så vel som bakveggsinfarkt.
SEGMENT AV VENSTRE HAMMER
EKG LEDER
EKG-ledninger kan være unipolare (deriverte av ett punkt), i dette tilfellet er de betegnet med bokstaven "V" (fra den første bokstaven til ordet "spenning").
Klassiske EKG-avledninger er bipolare (avledet fra to punkter). De er betegnet med romertall: I, II, III.
A: forsterket
V: unipolar ledning
R: høyre (høyre hånd)
L: venstre (venstre hånd)
F: ben (venstre ben)
V1-V6: unipolare brystledninger
EKG-avledninger viser endringer i front- og horisontalplanet.
|
Hånd til hånd |
Sidesegment, septum |
|
|
Høyre arm -> venstre ben |
||
|
Venstre hånd -> venstre ben |
Nedre segment |
|
|
(Forsterket unipolar) høyre hånd |
Merk følgende! Mulig feiltolkning |
|
|
(Forsterket unipolar) venstre hånd |
Sidesegment |
|
|
(Forsterket unipolar) venstre ben |
Nedre segment |
|
|
(Unipolar) i høyre kant av brystbenet |
Septum / Bakre segment * |
|
|
(Unipolar) |
||
|
(Unipolar) |
||
|
(Unipolar) |
Topp |
|
|
(Unipolar) |
||
|
(Unipolar) på venstre midtre aksillærlinje |
Sidesegment |
|
|
* - V1-V3 speilbilde av endringer i bakre segment |
||
EKG-avledninger i frontalplanet
EKG-avledninger i horisontalplanet


SPEILBILDE(med en spesifikk diagnostisk verdi funnet i avledninger V1-V3, se nedenfor)

Høyre og venstre ventrikulære tverrsnitt og venstre ventrikulære segmenter:
Forholdet mellom EKG-avledninger og venstre ventrikkelsegmenter

Dybde og dimensjoner
KVALITATIVE EKG-ENDRINGER

KVANTITATIVE EKG-ENDRINGER

LOKALISERING AV INFARKT: FRANSMEGGEN

LOKALISERING AV INFARKT: BAKVEGG

V1-V3; OFTE UTFORDRINGER

Hjerteinfarkt og grenblokk (BNP)
BNP er preget av et bredt QRS-kompleks (0,12 sek).
Høyre benblokk (RBB) og venstre benblokk (LBB) kan skilles fra avledning V1.
RBF er preget av et positivt bredt QRS-kompleks, og LBB er karakterisert ved et negativt QRS-kompleks i bly V1.
Som oftest gir ikke EKG informasjon om hjerteinfarkt i LBB, i motsetning til RBN.

EKG-endringer i hjerteinfarkt over tid

Hjerteinfarkt og stille EKG
Hjerteinfarkt kan utvikles uten at det vises noen spesifikke EKG-forandringer ved LBB, men også i andre tilfeller.
EKG-alternativer for hjerteinfarkt:
subendokardiell MI
transmural MI
ingen spesifikke endringer
EKG ved mistanke om koronarsykdom
Spesifikke tegn på koronar hjertesykdom:
Iskemi/hjerteinfarkt?
Ved hjerteinfarkt:
Subendokardielt / transmuralt?
Lokalisering og størrelse?
Differensialdiagnose

EKG DIAGNOSTISK NØKKEL FOR KORONAR HJERTESYKDOM
|
PD KopT - mistenkt KopT |
||||||||||||
|
Stater: |
EKG-symboler: |
|
1. Iskemi i det fremre segmentet 2. Iskemi i det nedre segmentet 3. Subendokardial inferior MI 4. Subendokardial inferior-posterior MI 5. Subendokardial inferior-postero-lateral MI 6. Subendokardielt fremre infarkt (vanlig) 7. Akutt dårligere MI 8. Akutt bakre MI 9. Akutt frontal MI 10. Transmural inferior MI 11. Transmural posterior MI 12. Transmural anterior MI (vanlig) (septal-apikal-lateral) * Speilbilde (speil) ST G er synlig ikke bare i bakre MI, i dette tilfellet kalles det gjensidige endringer. For enkelhets skyld er dette utgitt i kontekst. Speilbildet av ST Г og ST L kan ikke skilles. |
For å etablere diagnosen hjerteinfarkt brukes spesialutstyr - en elektrokardiograf (EKG). Teknikken som gjør at denne sykdommen er etablert er ganske enkel og informativ. Merk at i medisin brukes også bærbare versjoner av dette utstyret, som gjør det mulig å gjenkjenne skade på pasientens hjertemuskel hjemme for å overvåke helsen til sine kjære selv uten involvering av en sertifisert spesialist. På sykehus brukes flerkanals elektrokardiografisk utstyr, som selv dekrypterer de mottatte dataene.
Hjerteinfarkt type 2 - spasmer og dysfunksjon i sirkulasjonssystemet
Funksjoner av myokard blodtilførsel
 Et elektrokardiogram eller EKG viser et hjerteinfarkt, som kan skje av en rekke årsaker
Et elektrokardiogram eller EKG viser et hjerteinfarkt, som kan skje av en rekke årsaker Først av alt vil jeg nevne mekanikken til blodstrømmen. Myokardiet tilføres blod fra arterier som starter fra den ekspanderende delen av aorta som kalles pæren. De fylles med blod i diastolefasen, og i en annen fase - systole - avsluttes blodstrømmen ved å lukke aortaklaffene, som trer i kraft under sammentrekningen av selve myokardiet.
Fra venstre kranspuls utgår 2 grener som går som en felles stamme til venstre atrium. De kalles de fremre nedadgående og omsluttende grenene. Disse grenene mater følgende deler av hjertet:
- venstre ventrikkel: bakre og anterolaterale;
- venstre atrium;
- fra høyre ventrikkel delvis den fremre veggen;
- 2/3 av interventrikulær septum;
- AV-knutepunkt.
Høyre koronararterie (PC) stammer fra samme sted som venstre. Deretter går den langs koronar sulcus, passerer den og bøyer seg rundt høyre ventrikkel (RV), passerer til den bakre hjerteveggen og mater den bakre interventrikulære sulcus.
Blodet som strømmer gjennom denne arterien lar følgende områder fungere:
- høyre forkammer;
- bakre vegg av bukspyttkjertelen;
- en del av venstre ventrikkel;
- 1/3 av interventrikulær septum (IVS).
Fra høyre VA er det diagonale "motorveier" av blod som mater deler av hjertet:
- den fremre veggen av LV;
- 2/3 MVP;
- venstre atrium (LA).
I halvparten av tilfellene går en annen diagonalgren fra kranspulsåren, og i den andre halvparten mediangrenen.
Det finnes flere typer koronar blodtilførsel:
- I 85 prosent av tilfellene er bakveggen forsynt fra høyre CA.
- I 7-8% - fra venstre KA.
- Lik blodtilførsel fra høyre og venstre CA.
Med en kompetent "lesing" av kardiogrammet oppnådd med hjerteinfarkt, må du se alle tegnene, forstå prosessene som foregår i hjertet og tolke dem nøyaktig. Det er to typer hjerteinfarkttegn: direkte og gjensidige.
Direkte tegn inkluderer de som registreres av elektroden. Omvendte tegn (resiproke) er det motsatte av direkte tegn, de registrerer nekrose av den omvendte hjerteveggen. Når man analyserer pasientens elektrokardiogram, er det viktig å vite hva en patologisk Q-bølge og patologisk ST-segmenthøyde er.
Q-bølgen kalles patologisk under følgende forhold:
- Tilgjengelig i ledninger V1-V.
- I brystavledningene er V4-V6 25 prosent høyere enn høyden R.
- I I og II overstiger den R med 15%.
- I III er overskuddet fra R 60%.
- I alle V-ledninger er segmentet 1 mm høyere fra isolinen, bortsett fra den thoraxale.
- I brystledninger 1-3 overskrides segmentet med 2,5 mm fra isolinen, og i 4-6 fører til en høyde på mer enn 1 mm.
For å forhindre utvidelse av området med nekrose, er det nødvendig med rettidig og konstant diagnose av hjerteinfarkt.
 Tabellen viser hvordan en liste over data om hjertemuskelens arbeid ser ut og en beskrivelse av nekrosestadiet for dem
Tabellen viser hvordan en liste over data om hjertemuskelens arbeid ser ut og en beskrivelse av nekrosestadiet for dem Hjerteinfarkt på EKG: avkoding
 Bildet viser EKG på hjerteinfarkt
Bildet viser EKG på hjerteinfarkt For å dechiffrere dataene innhentet av kardiografen, må du kjenne til visse nyanser. På det registrerte papirarket er segmenter med og uten tenner tydelig observert. De er betegnet med latinske bokstaver, som er ansvarlige for dataene hentet fra en av delene av hjertemuskelen. Disse tennene er EKG-indikatorer, kriterier for hjerteinfarkt.
- Q - viser irritasjon av ventrikkelvevet;
- R - apex av hjertemuskelen;
- S - lar deg analysere graden av irritasjon av veggene i interventrikulær septum. Vektor S er rettet bakover til vektor R;
- T - "hvile" av hjertemuskelens ventrikler;
- ST - tid (segment) av "hvile".
For å ta data fra forskjellige deler av hjertemuskelen, brukes som regel 12 elektroder. For registrering av hjerteinfarkt anses elektroder plassert på venstre side av brystet (festet til ledninger V1-V6) som signifikante.
Når du "leser" det resulterende diagrammet, bruker leger en teknikk for å beregne lengden mellom svingninger. Etter å ha mottatt dataene, kan du analysere rytmen til hjerteslag, mens tennene indikerer kraften som hjertet slår. For å fastslå brudd, må du bruke følgende algoritme:
- Analyser data om hjertemuskelens rytme og sammentrekninger.
- Beregn lengden mellom vibrasjoner.
- Beregn hjertets elektriske akse.
- Undersøk komplekset av indikasjoner under verdiene Q, R, S.
- Analyser ST-segmentet.
Merk følgende! Hvis det var et angrep av hjerteinfarkt uten ST-segmentheving, kan årsaken til dette være brudd på det dannede fettplakket i blodåren. Dette fører til aktiv blodpropp med dannelse av en blodpropp.
EKG-tegn på hjerteinfarkt
Hjerteinfarkt har manifestasjoner av ulik grad av kompleksitet. Det er 4 typer (stadier) av hjerteinfarkt som kan spores på pasientens kardiogram.
Det mest akutte stadiet
 Manifestasjonene av utbruddet av nekrose kan forstås av brystsmerter.
Manifestasjonene av utbruddet av nekrose kan forstås av brystsmerter. Den første fasen kan vare i opptil tre dager, og er den mest akutte i hele sykdomsforløpet. I de innledende stadiene av den første fasen av hjerteinfarkt dannes nekrose - et skadet område, som kan være av to typer: transmuralt og intramuralt hjerteinfarkt. EKG i denne perioden inneholder følgende endringer i hjerteavlesningene:
- ST-segmentet er forhøyet, danner en konveks bue - forhøyning.
- ST-segmentet faller sammen med den positive T-bølgen - monofase.
- Avhengig av alvorlighetsgraden av nekrosen, vil R-bølgen avta i høyde.
Og gjensidige endringer består henholdsvis i en økning i R-bølgen.
Akutt stadium
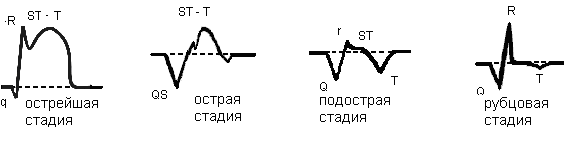 Varianter av stadier av et hjerteinfarkt: fra det andre begynner lengre stadier av sykdommen
Varianter av stadier av et hjerteinfarkt: fra det andre begynner lengre stadier av sykdommen Deretter følger det andre stadiet, som kan vare i 2-3 uker. Det er en reduksjon i fokus på nekrose. På dette tidspunktet manifesteres EKG-tegn på hjerteinfarkt og iskemi på grunn av døde kardiomyocytter i den akutte perioden med hjerteinfarkt. På EKG i den akutte perioden er følgende avlesninger av elektroniske sensorer notert:
- ST-segmentet er nær isolinen sammenlignet med dataene som ble oppnådd i det første trinnet, men det er fortsatt over det.
- QS- og QR-patologier dannes med henholdsvis trans- og ikke-transmurale lesjoner i hjertemuskelen.
- En negativ symmetrisk T-bølge dannes.
Gjensidige endringer er motsatte: T-bølgen øker i høyden, og ST-segmentet stiger til isolinen.
Subakutt stadium av hjerteinfarkt
Varigheten av det tredje trinnet i rekkefølge er enda lengre - opptil 7-8 uker. På dette tidspunktet begynner sykdommen å stabilisere seg, nekrose observeres i sin sanne størrelse. I denne perioden er indikasjonene på hjerteinfarkt på EKG som følger:
- ST-segmentet er på linje med isolinen.
- QR- og QS-patologier vedvarer.
- T-bølgen begynner å bli dypere.
Arrdannelse
Den siste fasen av forløpet av hjerteinfarkt, starter fra 5 uker. Scenen fikk et lignende navn på grunn av det faktum at et arr begynner å dannes på stedet for nekrose. Dette arrdannelsesområdet har ingen elektrisk eller fysiologisk aktivitet. Tegn på arrdannelse vises på EKG med følgende tegn:
- Patologisk Q-bølge tilgjengelig. Det er verdt å huske at med trans- og ikke-transmurale plager observeres henholdsvis patologier i QS- og QR-kompleksene.
- ST-segmentet er på linje med isolinen.
- T-bølgen er positiv, senket eller flatet ut.
I løpet av denne perioden kan de patologiske tennene forsvinne helt og EKG vil ikke kunne identifisere hjerteinfarktet som har oppstått.
Hvordan gjenkjenne det nøyaktige stedet for nekrose
 Lokalisering vises med EKG
Lokalisering vises med EKG For å identifisere lokaliseringen av nekrose (myokardinfarkt) på EKG, er det ikke nødvendig å utføre ytterligere undersøkelser. Et hjerteinfarktkardiogram kan gi nok informasjon til å identifisere det mistenkte området. I dette tilfellet vil hjertekardiogrammet være litt annerledes.
Følgende faktorer påvirker også avlesningene til elektrisk utstyr:
- tidspunkt for utbruddet av sykdommen;
- dybden av lesjonen;
- reversibilitet av nekrose;
- lokalisering av hjerteinfarkt;
- medfølgende brudd.
Ved å klassifisere et hjerteinfarkt ved lokalisering, kan følgende mulige tilfeller av sykdomsforløpet skilles:
- fremre vegginfarkt;
- bakvegg;
- septal;
- side;
- basal.
Definisjonen og klassifiseringen av det berørte området bidrar til å vurdere kompleksiteten og identifisere komplikasjoner av sykdommen. For eksempel, hvis lesjonen påvirker den øvre delen av hjertemuskelen, vil den ikke spre seg, da den er isolert. Nederlaget til høyre ventrikkel er svært sjeldent og har sine egne egenskaper i behandlingen.
For eksempel ser et fremre septalinfarkt på et EKG slik ut:
- Spisse T-bølger i 3-4 avledninger.
- Q - 1-3.
- ST-segmentet har en oppgang i 1-3-segmentet.
WHO klassifisering av hjerteinfarkt
 Metodene og varigheten av behandlingen avhenger av graden av kompleksitet av sykdommen.
Metodene og varigheten av behandlingen avhenger av graden av kompleksitet av sykdommen. For å klassifisere hjerteinfarkt, bruk WHO-klassifiseringen. Disse normene utmerker seg ved det faktum at de bare brukes til klassifisering av store fokale lesjoner, derfor vurderes ikke milde former for sykdomsforløpet i henhold til disse normene.
I henhold til denne klassifiseringen skilles følgende typer skader ut:
- Spontan. Det oppstår på grunn av ødeleggelsen av kolesterolplakk, veverosjon.
- Sekundær. Oksygenmangel forårsaket av en levret blodåre eller spasme.
- Plutselig koronar død. Med dette hjerteinfarktet er det et fullstendig brudd på hjertets kontraktile evne med arrestasjonen.
- Perkutan koronar intervensjon. Årsaken er kirurgisk inngrep, som fører til skade på blodkar eller hjertemuskel.
- Stent trombose.
- Komplikasjon av aorta bypass kirurgi.
Ved å bruke denne kvalifikasjonen er det mulig å bestemme graden av nekrose og årsakene som ga opphav til den. Som regel brukes det til komplekse former for hjerteinfarkt, siden lungene kan bestemmes av tidspunktet for lesjonen og lokalisering.
Tidsklassifisering
For å identifisere kompleksiteten til lesjonen, er det nødvendig å korrekt etablere tidspunktet for sykdomsforløpet. Som regel bestemmes dette først ut fra pasientens historie, som inneholder telefonkortet, og etter den første undersøkelsen. Men de lar deg bare gi førstehjelp og utføre prosedyrer til diagnosen er fullstendig identifisert.
Stadier av et hjerteinfarkt etter dato:
- Forutgående. En pre-infarkt tilstand når symptomene begynner å vises. Varigheten kan være opptil en måned.
- Den skarpeste. I denne perioden fortsetter sykdommen med dannelsen av nekrose. Varighet er ca 2 timer.
- Krydret. Nekrose utvikler seg innen 10 dager, noe som kan oppstå med fullstendig nekrose av enkelte områder.
- Subakutt. Inntil den femte uken fra begynnelsen av utviklingen av sykdommen. På dette stadiet av sykdomsforløpet begynner nekrotiske områder å få arr.
- Perioden etter infarkt fortsetter med tilpasningen av hjertemusklene til de nye funksjonsforholdene og med fullstendig dannelse av arret. Det kan vare opptil seks måneder.
Etter at rehabiliteringsperioden er over, forsvinner endringene i EKG, og tegn på kronisk iskemi forsvinner.

