Publiseringsdato for artikkelen: 10.11.2016
Dato for oppdatering av artikkelen: 06.12.2018
Nesten hver person etter 45–55 år lider av økt blodtrykk (forkortet A/D). Dessverre kan hypertensjon ikke kureres fullstendig, derfor må hypertensive pasienter konstant ta trykkpiller resten av livet for å forhindre hypertensive kriser (anfall av økt trykk - eller hypertensjon), som er fulle av konsekvenser: fra alvorlig hodepine til hjerteinfarkt eller hjerneslag.
Monoterapi (tar ett medikament) gir et positivt resultat bare i den innledende fasen av sykdommen. En større effekt oppnås ved kombinert bruk av to eller tre legemidler fra ulike farmakologiske grupper, som må tas regelmessig. Man bør huske på at kroppen blir vant til eventuelle antihypertensive piller over tid og deres effekt svekkes. Derfor, for stabil stabilisering av det normale nivået av A / D, er deres periodiske utskifting nødvendig, som kun utføres av en lege.
En hypertensiv person bør vite at legemidler som senker blodtrykket er raske og langvarige (langtidsvirkende). Legemidler fra ulike farmasøytiske grupper har ulike virkningsmekanismer, d.v.s. for å oppnå en antihypertensiv effekt, påvirker de ulike prosesser i kroppen. Derfor kan legen foreskrive forskjellige legemidler til forskjellige pasienter med arteriell hypertensjon, for eksempel er atenolol bedre for en å normalisere blodtrykket, og inntaket er uønsket for en annen på grunn av det faktum at det, sammen med den hypotensive effekten, reduserer puls.
I tillegg til å senke trykket direkte (symptomatisk), er det viktig å påvirke årsaken til økningen: for eksempel å behandle aterosklerose (hvis det er en slik sykdom), for å forhindre sekundære sykdommer - hjerteinfarkt, cerebrovaskulær ulykke, etc.
Tabellen viser en generell liste over legemidler fra forskjellige farmasøytiske grupper foreskrevet for hypertensjon:
Legemidler som er foreskrevet for hypertensjonDisse legemidlene er indisert for behandling av hypertensjon (vedvarende trykkøkning) uansett grad. Sykdomsstadiet, alder, tilstedeværelsen av samtidige sykdommer, de individuelle egenskapene til organismen tas i betraktning når du velger et middel, velger dosering, administreringsfrekvens og en kombinasjon av medikamenter.
Tabletter fra Sartan-gruppen anses for tiden som de mest lovende og effektive i behandlingen av hypertensjon. Deres terapeutiske effekt er på grunn av blokkering av reseptorer for angiotensin II, en kraftig vasokonstriktor substans som forårsaker en vedvarende og rask økning i A/D i kroppen. Når de tas i lang tid, gir tabletter en god terapeutisk effekt uten utvikling av uønskede konsekvenser og abstinenssyndrom.
Viktig: bare en kardiolog eller en lokal terapeut bør foreskrive medisiner for høyt blodtrykk, samt overvåke pasientens tilstand under behandlingen. En uavhengig beslutning om å begynne å ta et eller annet hypertensivt legemiddel som hjelper en venn, nabo eller slektning kan føre til katastrofale konsekvenser.
Videre i artikkelen vil vi snakke om hvilke legemidler som oftest er foreskrevet for høyt blodtrykk, deres effektivitet, mulige bivirkninger, samt kombinasjonsregimer. Du vil bli kjent med beskrivelsen av de mest effektive og populære stoffene - Losartan, Lisinopril, Renipril GT, Captopril, Arifon-retarda og Veroshpiron.
Liste over de mest effektive medisinene for høyt blodtrykk
Hurtigvirkende hypertensjonspiller
Liste over hurtigvirkende antihypertensiva:
- Furosemid,
- Anaprilin,
- Captopril,
- Adelfan,
- Enalapril.
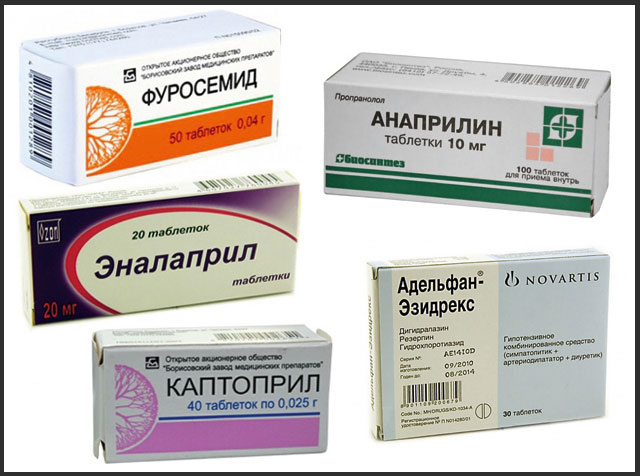 Hurtigvirkende hypertensjonsmedisiner
Hurtigvirkende hypertensjonsmedisiner Ved høyt trykk er det nok å legge en halv eller en hel tablett Captopril eller Adelfan under tungen og løse opp. Trykket vil falle i løpet av 10-30 minutter. Men det er verdt å vite at effekten av å ta slike midler er kortvarig. For eksempel må en pasient ta Captopril opptil 3 ganger om dagen, noe som ikke alltid er praktisk.
Virkningen av Furosemid, et sløyfediuretikum, er den raske inntreden av alvorlig diurese. Innen en time etter å ha tatt 20-40 mg av stoffet og i løpet av de neste 3-6 timene, vil du begynne å urinere ofte. Blodtrykket vil synke på grunn av eliminering av overflødig væske, avslapning av vaskulære glatte muskler og en reduksjon i volumet av sirkulerende blod.
P-piller med forlenget utløsning for hypertensjon
Liste over langtidsvirkende antihypertensiva:
- Metoprolol,
- Diroton,
- Losartan,
- Cordaflex,
- Prestarium,
- Bisoprolol,
- Propranolol.
 Langtidsvirkende legemidler for hypertensjon
Langtidsvirkende legemidler for hypertensjon De har en langvarig terapeutisk effekt og er designet for enkel behandling. Det er nok å ta disse medisinene bare 1 eller 2 ganger om dagen, noe som er veldig praktisk, siden vedlikeholdsterapi for hypertensive pasienter vises konstant til slutten av livet.
Disse midlene brukes til langsiktig kombinasjonsbehandling for hypertensjon på 2-3 grader. Det særegne ved mottaket ligger i den langsiktige kumulative effekten. For å oppnå et varig resultat, må du ta disse medisinene i 3 eller flere uker, så du trenger ikke slutte å ta det hvis trykket ikke har falt umiddelbart.
Vurdering av piller for høyt blodtrykk med deres beskrivelse
Listen over antihypertensiva er satt sammen, alt fra de mest effektive med et minimum av uønskede effekter til legemidler med hyppigere bivirkninger. Selv om alt i denne forbindelse er individuelt, er det ikke forgjeves at du må velge nøye og om nødvendig justere antihypertensiv terapi.
Losartan
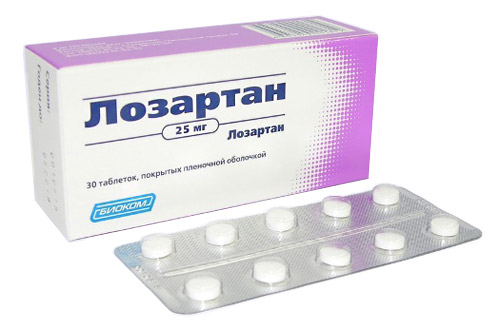
Et stoff fra gruppen av sataner. Virkningsmekanismen er å forhindre den kraftige vasokonstriktorvirkningen til angiotensin II på kroppen. Dette svært aktive stoffet oppnås ved transformasjoner fra renin produsert av nyrene. Legemidlet blokkerer reseptorer av AT1-subtypen, og forhindrer dermed vasokonstriksjon.
Systolisk og diastolisk A/D reduseres etter den første orale administreringen av Losartan, størst etter 6 timer. Effekten varer en dag, hvoretter det er nødvendig å ta neste dose. Vedvarende trykkstabilisering bør forventes etter 3–6 uker fra innleggelsesstart. Legemidlet er egnet for behandling av hypertensjon hos diabetikere med diabetisk nefropati - skade på blodkar, glomeruli, nyretubuli på grunn av metabolske forstyrrelser provosert av diabetes.
Hvilke analoger har den:
- Blocktran,
- Lozap,
- Presartan,
- Xartan,
- Losartan Richter,
- Cardomin Sanovel,
- Vasotenz,
- Lakea,
- Renicard.
Valsartan, Eprosartan, Telmisartan er legemidler fra samme gruppe, men Losartan og dets analoger er mer produktive. Klinisk erfaring har vist sin høye effektivitet i å eliminere forhøyet A/D selv hos pasienter med en komplisert form for arteriell hypertensjon.
Lisinopril
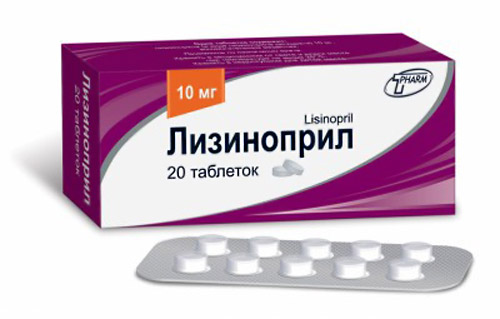
Tilhører gruppen av ACE-hemmere. Den antihypertensive effekten observeres innen 1 time etter inntak av den nødvendige dosen, øker i løpet av de neste 6 timene til maksimalt og varer en dag. Det er et medikament med en langsiktig kumulativ effekt. Den daglige dosen er fra 5 til 40 mg, tatt en gang daglig om morgenen. Ved behandling av hypertensjon merker pasienter en reduksjon i trykket fra de første dagene av innleggelsen.
Liste over analoger:
- Diroton,
- Renipril,
- Lipril,
- Lizinovel,
- Dapril,
- Lizacard,
- Lizinotone,
- Sinopril,
- Lysigamma.
Renipril GT

Det er en effektiv kombinasjonsformulering av enalaprilmaleat og hydroklortiazid. I kombinasjon har disse komponentene en mer uttalt hypotensiv effekt enn hver for seg. Trykket reduseres forsiktig og uten tap av kalium av kroppen.
Hva er analogene til midlet:
- Berlipril Plus,
- Enalapril N,
- Ko-Renitek,
- Enalapril-Acri,
- Enalapril NL,
- Enap-N,
- Enapharm-N.
Captopril
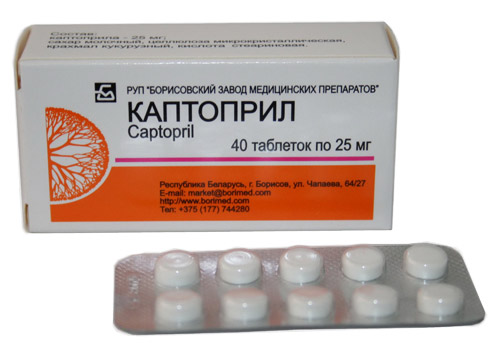
Kanskje det vanligste medikamentet fra gruppen ACE-hemmere. Designet for akutthjelp for å lindre hypertensiv krise. For langtidsbehandling er det uønsket, spesielt hos eldre med cerebral aterosklerose, siden det kan provosere en kraftig reduksjon i trykk med bevissthetstap. Det kan foreskrives sammen med andre hypertensive og nootropiske legemidler, men under streng A/D-kontroll.
Liste over analoger:
- Kopoten,
- Captopres,
- Alkadil,
- Catopil,
- Blokordil,
- Captopril AKOS,
- Angiopril,
- Rilcapton,
- Kapopharm.
Arifon-retard (indopamid)

Vanndrivende og antihypertensiv middel fra gruppen av sulfonamidderivater. I den komplekse terapien for behandling av arteriell hypertensjon brukes den i minimale doser som ikke har en uttalt vanndrivende effekt, men stabiliserer trykket i løpet av dagen. Derfor, når du tar det, bør du ikke forvente en økning i urinproduksjon, det er foreskrevet for å senke trykket.
| proffer | Kontraindikasjoner og spesielle instruksjoner |
|---|---|
| Brukervennlighet (tar en gang om dagen om morgenen før måltider) | Forbudt ved hypokalemi, alvorlig nyresvikt eller alvorlig leverdysfunksjon, allergi mot virkestoffet i legemidlet |
| En av de sikreste rettsmidler for høyt blodtrykk | Anbefales ikke for personer med laktoseintoleranse |
| Ufarlig for personer med endokrine lidelser (diabetes, fedme), siden det ikke påvirker nivået av lipider og glukose i blodet | |
| Har et minimum av bivirkninger og tolereres godt av nesten alle pasienter | |
| Reduserer venstre ventrikkelhypertrofi | |
| Rimelig pris |
- Indopamid,
- Akripamid,
- Perinider,
- Indapamide-Werte,
- Indap,
- Acripamid retard.
Veroshpiron
Kaliumsparende vanndrivende middel. Det tas fra 1 til 4 ganger om dagen i kurs. Den har en uttalt vanndrivende effekt, samtidig som den ikke fjerner kalium fra kroppen, noe som er viktig for hjertets normale funksjon. Brukes kun i kombinasjonsterapi for behandling av arteriell hypertensjon. Hvis dosen som er foreskrevet av legen observeres, forårsaker den ikke bivirkninger, med sjeldne unntak. Langtidsbehandling med høye doser (mer enn 100 mg/dag) kan føre til hormonelle forstyrrelser hos kvinner og impotens hos menn.
Kombinerte legemidler for høyt blodtrykk
For å oppnå maksimal hypotensiv effekt og enkel administrering er det utviklet kombinerte preparater som består av flere optimalt utvalgte komponenter samtidig. Den:
- Noliprel (indopamid + perindopril arginin).
- Aritel pluss (bisoprolol + hydroklortiazid).
- Exforge (valsartan + amlodipin).
- Renipril GT (enalaprilmaleat + hydroklortiazid).
- Lorista N eller Lozap pluss (losartan + hydroklortiazid).
- Tonorma (triamteren + hydroklortiazid).
- Enap-N (hydroklortiazid + enalapril) og andre.

Kombinert inntak av flere legemidler mot høyt blodtrykk
Kombinasjonsterapi er den mest effektive i behandlingen av arteriell hypertensjon. Samtidig administrering av 2-3 legemidler nødvendigvis fra forskjellige farmakologiske grupper bidrar til å oppnå stabile positive resultater.
Hvordan ta høyt blodtrykk piller i kombinasjon:
Sammendrag
Det finnes mange piller for høyt blodtrykk. Med hypertensjon på 2 og 3 grader, er pasienter tvunget til å ta medisiner konstant for å holde blodtrykket normalt. For dette formål er kombinasjonsbehandling å foretrekke, på grunn av hvilken en vedvarende antihypertensiv effekt oppnås uten hypertensive kriser. Bare en lege bør foreskrive noe stoff for press. Før han tar et valg, vil han ta hensyn til alle funksjonene og nyansene (alder, tilstedeværelsen av samtidige sykdommer, stadium av hypertensjon, etc.), og først da vil han velge en kombinasjon av medisiner.
Det utarbeides et individuelt behandlingsregime for hver pasient, som han må følge og regelmessig overvåke sin A/D. Hvis den foreskrevne behandlingen ikke er effektiv nok, må du gå til legen igjen for å justere dosen eller erstatte stoffet med et annet. Selvadministrasjon av medisiner, basert på anmeldelser fra naboer eller venner, hjelper oftest ikke bare ikke, men fører også til progresjon av hypertensjon og utvikling av komplikasjoner.
Essensiell hypertensjon (HD) er en økning i blodtrykket (BP) over 140/80 MHg.
Skille mellom essensiell og symptomatisk hypertensjon. Essensiell hypertensjon, som ofte kalles essensiell hypertensjon (HD), utgjør omtrent 90 % av alle tilfeller av arteriell hypertensjon. Med essensiell hypertensjon kan den spesifikke årsaken til økningen i blodtrykket som regel ikke identifiseres. I utviklingen av denne formen av sykdommen tilhører en viktig rolle aktiveringen av sympatho-binyrene, renin-angiotensin, kalekriein-kinin-systemene. Årsakene til slik aktivering kan være arvelig disposisjon, psykoemosjonell overbelastning, overvekt, fysisk inaktivitet, etc. Hypertensjon kalles symptomatisk eller sekundær hvis årsaken til trykkøkningen er sykdommer eller skader på organer (nyrer, endokrine lidelser, medfødte og ervervede defekter i hjerte og blodårer). Behandling av denne formen for hypertensjon begynner med eliminering av årsaken som forårsaket økningen i blodtrykket. Hypertensjon er ikke farlig i seg selv - komplikasjoner av hypertensjon - hemorragisk slag, hjertesvikt, nefrosklerose, iskemisk hjertesykdom - utgjør en trussel.
Terapi for hypertensive pasienter har to mål:
1. Reduser blodtrykket under 140/90 mm Hg. Kunst.
2. å forhindre eller bremse utviklingen av komplikasjoner;
For tiden brukes et stort antall grupper av medikamenter til å behandle hypertensjon:
1. β-blokkere;
2. ACE-hemmere;
5.diuretika,
4. blokkere av langsomme kalsiumkanaler;
5. a-blokkere;
6. blokkere av AT1-anigiotensinreseptorer;
7. agonister av I1-imidazodinreseptorer;
8.agonister av sentrale α 2 -adrenerge reseptorer
9.vasodilatorer
10. andre grupper av legemidler som reduserer blodtrykket.
Til tross for de mange farmakologiske gruppene, spiller imidlertid de fire første hovedrollen i behandlingen av hypertensjon.
β-ADRENO BLOKKERE.
(for en detaljert beskrivelse av gruppen, se forelesningen om β-blokkere)
β-blokkere tilhører den første linjen av antihypertensiva, spesielt deres bruk hos pasienter med økt aktivitet i sympathoadrenal-systemet, β-blokkere har flere mekanismer som fører til en vedvarende reduksjon i blodtrykket:
Reduksjon i hjertevolum med 15-20 % på grunn av svekkelse av myokardial kontraktilitet og en reduksjon i hjertefrekvens,
Nedgang i aktiviteten til det vasomotoriske senteret,
Redusert sekresjon av renin,
Nedgang i total perifer vaskulær motstand (denne effekten kommer til uttrykk i legemidler med vasodilaterende aktivitet)
Ved behandling av hypertensjon bør β-blokkere med vasodilaterende egenskaper (karvedilol og nebivolol) og kardioselektive legemidler (atenolol, betaxolop, bisoprolol) foretrekkes. Førstnevnte anbefales brukt på grunn av økt perifer vaskulær motstand hos de fleste pasienter. Sistnevnte, i mindre grad enn ikke-selektive medikamenter, påvirker vaskulær tonus negativt. I tillegg er kardioselektive blokkere tryggere når de administreres til pasienter med bronkial astma. Med hypertensjon er det tilrådelig å bruke langtidsvirkende medisiner (betaxolol, talinolol-retard, nadolol, atenolol). For det første er det mer praktisk for pasienter å ta medikamenter en gang om dagen. For det andre har bruken av korttidsvirkende medisiner ulemper: svingninger i aktiviteten til sympathoadrenal-systemet i samsvar med endringer i konsentrasjonen av stoffet i kroppen i løpet av dagen, og med en plutselig tilbaketrekking av stoffet, er det mulig å utvikle "rekyl"-syndromet - en kraftig økning i blodtrykket. En stabil hypotensiv effekt av β-blokkere utvikles 3-4 uker etter oppstart av stoffet. Den er stabil og er ikke avhengig av fysisk aktivitet og psyko-emosjonell tilstand hos pasienten. β-blokkere reduserer venstre ventrikkelhypertrofi og forbedrer myokardial kontraktil aktivitet.
Den antihypertensive effekten av β-blokkere forsterkes når de kombineres med diuretika, kalsiumantagonister, α-blokkere, ACE-hemmere.
α - ADRENO BLOKKERE.
Klassifiseringen av blokkere av α-adrenerge reseptorer er basert på deres selektivitet i forhold til forskjellige α-adrenerge reseptorer:
1. Ikke-selektive α-adrenoblotatorer: dihydrogenerte ergotalkaloider, tropafen, fentolamin;
2. Selektive α-blokkere: prozosin, doxazosin, terazosin.
For tiden brukes selektive α-blokkere for hypertensjon. Legemidler som blokkerer α-adrenerge reseptorer reduserer systemisk vaskulær motstand, reverserer utviklingen av venstre ventrikkelhypertrofi og forbedrer lipidsammensetningen i blodet. Tilstedeværelsen av et stort antall α-adrenerge reseptorer i de glatte musklene i prostatakjertelen og blærehalsen tillater bruk av medikamenter hos pasienter med prostataadenom for å forbedre vannlatingen.
Prazosin er en selektiv korttidsvirkende α 1 -adrenoceptorblokker. Når det tas oralt, absorberes det raskt i mage-tarmkanalen. Biotilgjengeligheten til prazosin er 60 %. Mer enn 90 % av prazosin binder seg til plasmaproteiner. Maksimal konsentrasjon i blodet bestemmes etter 2-3 timer. Halveringstiden til prazosin er 3-4 timer. Den latente perioden av stoffet er 30-60 minutter, virkningsvarigheten er 4-6 timer. Det metaboliseres i leveren. 90 % av prazosin og dets metabolitter skilles ut gjennom tarmene, resten gjennom nyrene. Legemidlet tas 2-3 ganger om dagen, den daglige dosen er 3-20 mg. Prazosin er preget av "første dose" -effekten - en kraftig reduksjon i blodtrykket etter å ha tatt den første dosen av stoffet, så behandlingen startes med lave doser av stoffet (0,5-1 mg). Legemidlet forårsaker postural hypotensjon, svakhet, døsighet, svimmelhet, hodepine.
Doxazosin er en langtidsvirkende α-blokker. Legemidlet har en gunstig effekt på lipidprofilen til blodet, forårsaker ikke "første dose" -effekten. Doxazosin absorberes nesten fullstendig i mage-tarmkanalen. Mat bremser absorpsjonen av stoffet med omtrent 1 time. Biotilgjengeligheten av doxazosia er 65-70%. Maksimal konsentrasjon i blodet bestemmes 2-3,5 timer etter inntak av stoffet. Halveringstiden er 16-22 timer. Handlingsvarighet - 18-36 timer. Doxazosin er foreskrevet en gang daglig.
Fentolamin er en ikke-selektiv α-blokker. Det brukes hovedsakelig i behandlingen av hypertensive kriser assosiert med hyperkatekolemi, for eksempel hos pasienter med feokromocytom. I tillegg brukes fentolamin til diagnostiske formål ved mistanke om feokromocytom.
BLOKKEREα- og β-ADRENORESEPTORER.
Labetalol (Trandat) er et β-adrenerg blokkerende middel som samtidig utøver en α 1 -adrenoceptor blokkerende effekt. Labetalol, som en α-adrenoblockato, er 2-7 ganger mindre aktiv enn fentolamin, og som et β-adrenerg middel er den 5-18 ganger mindre aktiv enn anaprilin. stoffet har en hypotensiv effekt, hovedsakelig ved å redusere den perifere vaskulære motstanden. Labetalol har liten effekt på verdien av hjertevolum og hjertefrekvens. Hovedindikasjonen for bruk av stoffet er en hypertensiv krise.
Diuretika
Diuretika har blitt brukt mot hypertensjon i lang tid, men i begynnelsen ble de brukt som hjelpemidler. Nå kan mange medikamenter brukes til langvarig monoterapi av hypertensjon.
Tatt i betraktning den negative betydningen av å øke konsentrasjonen av natriumioner i plasma og vaskulær vegg i patogenesen av hypertensjon, tilhører hovedrollen i behandlingen saluretiske legemidler - legemidler hvis mekanisme er assosiert med hemming av natrium- og klorreabsorpsjon. Disse inkluderer benzotiadiazinderivater og heterosykliske forbindelser. De siste timene har blitt kalt tiazidlignende diuretika.
I nødssituasjoner, for eksempel i en hypertensiv krise, brukes sterkere medisiner - "loop" diuretika: furosemid og etakrynsyre. Kaliumsparende diuretika spiller en støttende rolle og foreskrives vanligvis sammen med tiazid og loop-diuretika for å redusere kaliumtapet.
Den første reduksjonen i blodtrykk med saluretiske diuretika er assosiert med økt natriumutskillelse, redusert plasmavolum og redusert hjertevolum. Etter to måneder avtar den vanndrivende effekten, hjertevolum normaliseres. Dette skyldes en kompenserende økning i konsentrasjonen av renin og aldosteron, som hemmer væsketap. Den hypotensive effekten av diuretika på dette stadiet forklares av en reduksjon i perifer vaskulær motstand, mest sannsynlig på grunn av en reduksjon i konsentrasjonen av natriumioner i cellene i vaskulær glatt muskulatur. Diuretika reduserer både systolisk og diastolisk trykk, noe som påvirker hjertevolumen litt.
Hydroklortiazid (hypotiazid, esidrex)- et gjennomsnitt i styrke og varighet urinmiddel, en typisk representant for tiaziddiuretika. Legemidlet øker først og fremst utskillelsen av natrium, klor og sekundært vann, hovedsakelig i den innledende delen av nefronets distale tubuli. Hydroklortiazid absorberes godt i mage-tarmkanalen. Legemidlets latente periode er 1-2 timer, maksimal effekt utvikles etter 4 timer, virkningsvarigheten er 6-12 timer. 95 % av hydroklortiazid skilles ut uendret i urinen.
Legemidlet er foreskrevet under eller etter måltider med 25-100 mg / dag i 1-2 doser i første halvdel av dagen. Ved langvarig bruk av stoffet kan hypokalemi, hyponatremi, hypomagnesemi, hypokloremisk alkalose, hyperurikemi utvikles. Hydroklortiazid kan forårsake svakhet, leukocytopeni og hudutslett.
Indapamid (Arifon) har ikke bare en vanndrivende effekt, men også en direkte vasodilator på de systemiske og renale arteriene. En reduksjon i blodtrykket ved bruk av stoffet forklares ikke bare av en reduksjon i natriumkonsentrasjon, men også av en reduksjon i den totale perifere motstanden på grunn av en reduksjon i følsomheten til vaskulærveggen for noradrenalin og angiotensin II, en økning i syntesen av prostaglandiner (E 2), en svak antikalsiumeffekt av stoffet. Ved langvarig bruk hos pasienter med moderat hypertensjon og nedsatt nyrefunksjon, øker indapamid den glomerulære filtrasjonshastigheten. Legemidlet absorberes godt i mage-tarmkanalen, maksimal konsentrasjon i blodet bestemmes etter 2 timer. I blodet binder stoffet seg til proteiner med 75 %, og kan reversibelt bindes til erytrocytter. Halveringstiden til indapamid er ca. 14 timer. 70 % av det skilles ut gjennom nyrene, resten gjennom tarmen. Indapamid i en dose på 2,5 mg én gang daglig har en forlenget hypotensiv effekt. Bivirkninger ved bruk av indapamid er observert hos 5-10 % av pasientene. Utseendet til kvalme, diaré, hudutslett, svakhet er mulig.
Furosemid (lasix)- sterkt, korttidsvirkende vanndrivende middel. Furosemid forstyrrer reabsorpsjonen av natrium- og klorioner i den stigende delen av Henle-løkken. Den latente perioden for furosemid med enteral administrasjon er 30 minutter, med intravenøs administrasjon - 5 minutter. Virkningen av stoffet med åpningen inne varer 4 timer, med intravenøs administrering i 1-2 timer. Intravenøs administrering av stoffet i en dose på opptil 240 mg / dag brukes til å lindre en hypertonisk krise. Bivirkninger: hypokalemi, hyponatremi, hypokloremisk alkalose, svimmelhet, muskelsvakhet, kramper.
Etakrynsyre i farmakodynamiske og farmakokinetiske parametere er nær furosemid.
Spironolakton er et kaliumsparende steroid-strukturert vanndrivende middel. Legemidlet er en aldosteronantagonist, virker på nivået av de distale sammenviklede tubuli og samlekanaler. Det har en svak og ustabil hypotensiv effekt, som manifesterer seg 2-3 uker etter utnevnelsen av stoffet. Indikasjonen for bruk av stoffet er hypertoni i adrenal aldosterom. Bivirkninger: kvalme, oppkast, svimmelhet, gynekomasti, hos kvinner - menstruasjonsuregelmessigheter.
ANGIOTENSINFAKTORHEMMERE (ACE-hemmere).
Renin-angiotensin-systemet vektlegges i utviklingen og progresjonen av arteriell hypertensjon og hjertesvikt. Funksjonen til renin-angiotensin-aldosteron-systemet (RAAS) er å regulere balansen mellom væske og elektrolytter, arterielt trykk og blodvolum. Hovedkomponentene i RAAS er angiotensinogen, angiotensin I, angiotensin II. Renin, et angiotensin-konverterende enzym, og angiotensinase, et enzym som ødelegger angiotensin II, er involvert i aktiveringen og inaktiveringen av disse komponentene.
I sekresjonen av renin spilles hovedrollen av cellene til det juxtaglomerulære (JH) apparatet i veggen til de afferente arteriolene i nyreglomeruli. Reninsekresjon oppstår som respons på et blodtrykksfall i nyrekarene under 85 mm eller på en økning i β 1 -sympatisk aktivitet. Reninsekresjon hemmes av angiotensin II, vasopressin. Renin omdanner α-globulin - angiotesinogen (syntetisert i leveren) til angiotensin I. Et annet enzym - angiotensin-konverterende enzym (ACE) omdanner angiotensin I til angiotensin II. Effekten av angiotensin II på målceller medieres gjennom angioeisinreseptorer (AT). Informasjon overføres intracellulært av regulatoriske G-proteiner. De innser inhiberingen av adenylatcyklase eller aktiveringen av fosfolipase C eller åpner kalsiumkanalene i cellemembranen. Disse prosessene er ansvarlige for de ulike cellulære effektene av målorganer. Først av alt gjelder dette endringer i tonen til glatte muskelceller i vaskulære vegger. Aktiveringen av RAAS fører til vasokonstriksjon som et resultat av den direkte virkningen av AP på vaskulære glatte muskelceller og, sekundært, som et resultat av aldosteronavhengig natriumretensjon. Den resulterende økningen i blodvolum øker preload og hjertevolum.
Studiet av RAAS førte til etableringen av ACE-hemmere, som har en terapeutisk effekt i en rekke patologier, først og fremst ved hypertensjon og hjertesvikt.
Mekanismen for den hypotensive virkningen av ACE-hemmere:
1. Legemidler, ved å hemme aktiviteten til ACE, reduserer dannelsen eller frigjøringen av slike vasokonstriktor- og natriumretensjonsstoffer som angiotensin II, aldosteron, noradrenalin, vasopressin.
2. Legemidlene øker innholdet i vev og blod av slike vasorelaksanter som bradykinin, prostaglandiner E 2 og I 1, endotelavslapningsfaktor, atrialt natriuretisk hormon.
3. Redusert natriumretensjon som følge av redusert aldosteronsekresjon og økt nyreblodstrøm.
ACE-hemmere er relativt uvanlige for bivirkninger. I tillegg til allergiske reaksjoner, er den mest kjente utseendet til en tørr hoste. Det er en antagelse om at årsaken til dette kan være overdreven frigjøring av bradykinin i bronkial slimhinne. Hoste er notert hos 8 % av pasientene som tar langvarige ACE-hemmere.
Fra gruppen av angiotensin-konverterende enzymhemmere brukes kaptopril, enalaprilmaleat, lisinopril, som er en metabolitt av enaprilin, og ramipril i klinisk praksis.
Det finnes korttidsvirkende legemidler (kaptopril) og langtidsvirkende (mer enn 24 timer) legemidler (enalapril, lnzinopril, ramipril).
Kaptopril (kapoten) senker blodtrykket ved et hvilket som helst baseline reninnivå, men i større grad ved forhøyede nivåer. Kaptopril øker serumkaliumnivået. Kaptopril absorberes raskt fra mage-tarmkanalen. Matinntak reduserer biotilgjengeligheten med 35-40%. Bare 25-30 % av stoffet binder seg til plasmaproteiner. Dens maksimale konsentrasjon i blodet nås innen 1 time. Halveringstiden for fri kaptopril er 1 time, og i kombinasjon med metabolitten er den 4 timer Legemidlet administreres oralt med start i en dose på 25 mg 2-3 ganger om dagen. De vanligste bivirkningene er hoste, hudutslett og smaksforstyrrelser. Etter avsluttet behandling forsvinner disse symptomene.
Enaladrylmaleat (renitec), når det tas oralt, hydrolyseres og omdannes til den aktive formen - enalaprilat. Dens biotilgjengelighet er omtrent 40%. Etter oral administrering hos friske og pasienter med arteriell hypertensjon finnes stoffet i blodet etter 1 time og konsentrasjonen når maksimalt etter 6 timer T 1/2 er 4 timer I blodet binder enalaprilmaleat seg til proteiner med 50 % og skilles ut i urinen. Legemidlet er foreskrevet for arteriell hypertensjon og hjertesvikt i en dose på 5-10 mg 2 ganger daglig. Bivirkninger er svært sjeldne.
1-ANGIOTENSIN RESEPTOR BLOKKERE (AT1)
For behandling av hypertensjon brukes 1-angiotensinreseptorblokkere (AT1). De viktigste kardiovaskulære og nevroendokrine effektene av AT1-reseptorblokkere:
Systemisk arteriell vasodilatasjon (reduksjon i blodtrykk, reduksjon i total perifer vaskulær motstand og etter belastning på venstre ventrikkel);
Koronar vasodilatasjon (økt koronar blodstrøm), forbedring av regional blodsirkulasjon i nyrene, hjernen, skjelettmuskulaturen og andre organer;
Omvendt utvikling av venstre ventrikkelhypertrofi (kardiobeskyttelse);
Økt natriurese og diurese, retensjon av kalium i kroppen (kaliumsparende effekt);
Redusert sekresjon av aldosteron,
Redusert funksjonell aktivitet av det symlatiske binyresystemet.
Når det gjelder virkningsmekanismen, ligner AT1-reseptorblokkere på mange måter ACE-hemmere. Derfor er de farmakologiske effektene av AT1-blokkere og ACE-hemmere generelt like, men førstnevnte, som er mer selektive RAAS-hemmere, har mindre sannsynlighet for å gi bivirkninger.
Losartan er den første ikke-peptid AT1-reseptorblokkeren. Etter oral administrering absorberes losartan i mage-tarmkanalen, konsentrasjonen av stoffet i blodplasma når et maksimum innen 30-60 minutter. Den antihypertensive effekten av stoffet vedvarer i 24 timer, noe som forklares av tilstedeværelsen av en aktiv metabolitt i det, som blokkerer AT1-reseptorer 10-40 ganger sterkere enn losartan. I tillegg har metabolitten en lengre halveringstid i blodplasma - fra 4 til 9 timer Den anbefalte dosen losartan for behandling av arteriell hypertensjon er 50-100 mg / dag i en dose. Kontraindikasjoner for utnevnelse av AT1-reseptorblokkere er: individuell legemiddelintoleranse, graviditet, amming.
Langsomme kalsiumkanalblokkere
Den hypotensive effekten av kalsiumantagonister er assosiert med en reduksjon i innholdet av fritt kalsium i cytoplasmaet til cellene på grunn av svekket inntreden av kalsium i cellen gjennom spenningsstyrte langsomme kalsiumkanaler. Dette fører til avslapning av vaskulære glatte muskelceller (reduksjon i total perifer motstand) og en reduksjon i den kontraktile aktiviteten til kardiomyocytter. Langtidsvirkende legemidler brukes i behandlingen av hypertensjon. de forårsaker ikke refleksstimulering av det sympatiske nervesystemet. Disse stoffene inkluderer amlodipin, mibefradil og retardformer av verapamil, diltiazem, nifedipin.
Kalsiumkanalblokkere tolereres relativt godt av pasienter. Minimum antall bivirkninger i amlodipin, diltiazem og mibefradil. Bivirkningen av legemidler bestemmes av den kjemiske strukturen. Så når du bruker verapamil, noteres ofte forstoppelse, utvikling av skarp bradykardi, ledningsforstyrrelser, hjertesvikt er mulig. Mottak av dihydropyridiner er ofte ledsaget av rødhet i huden, en følelse av varme, ødem, vanligvis lokalisert på føttene og bena.
Medisiner av den sentrale virkningsmekanismen.
Sentralt virkende legemidler reduserer aktiviteten til det vasomotoriske senteret av medulla oblongata.
Klonidin, et imidazolinderivat, er en sentral mimetikum av α2-adreno- og I 1-imidazolinreseptorer. Legemidlet stimulerer reseptorene til kjernene i den ensomme kanalen i den pro-lange hjernen, noe som fører til hemming av nevronene i det vasomotoriske senteret og en reduksjon i sympatisk innervasjon. Den hypotensive effekten av stoffet er en konsekvens av en reduksjon i hjerteaktivitet og generell perifer vaskulær motstand. Klonidin absorberes godt fra mage-tarmkanalen. Når det administreres oralt, er den latente perioden for stoffet 30-60 minutter, med intravenøs administrering - 3-6 minutter. Virkningens varighet varierer fra 2 til 24 timer. Klonidin skilles ut fra kroppen via nyrene hovedsakelig i form av metabolitter. Med en plutselig tilbaketrekking av stoffet oppstår et "rekyl" syndrom - en kraftig økning i blodtrykket. Clonidin har en beroligende og hypnogen effekt, potenserer de sentrale effektene av alkohol, beroligende midler, depressiva. Clofeliv reduserer appetitten, sekresjonen av spyttkjertlene, holder på natrium og vann.
Moxonidin (sink)- en selektiv agonist av I 1 -imidazolinreseptorer. Aktivering av imidazolinreseptorer i sentralnervesystemet fører til en reduksjon i aktiviteten til det vasomotoriske senteret og en reduksjon i perifer vaskulær motstand. I tillegg hemmer stoffet renin-angiotensin-aldosteron-systemet. Legemidlet absorberes godt fra mage-tarmkanalen og har høy biotilgjengelighet (88%). Maksimal konsentrasjon i blodet registreres etter 0,5 -3 timer. 90 % av legemidlet skilles ut av nyrene, hovedsakelig (70 %) uendret. Til tross for den korte halveringstiden (ca. 3 timer), kontrollerer moxodonin blodtrykket gjennom dagen. Legemidlet er foreskrevet med 0,2-0,4 mg en gang daglig om morgenen. Moxonidin kan forårsake tretthet, hodepine, svimmelhet og søvnforstyrrelser.
Vasodilatorer.
Vasodilatatorer for behandling av arteriell hypertensjon er representert av legemidler fra to grupper; arteriolar (hydrolazin, dysacoid og minokoid) og blandet (natriumnitroprussid og isosorbiddinitrat). Arteriolære vasodilatatorer utvider resistive kar (arterioler i små arterier) og reduserer total perifer motstand. I dette tilfellet er det en refleksøkning i hjerteaktivitet og en økning i hjertevolum. Aktiviteten til det sympathoadrenadiske systemet øker, og bak det sekresjonen av renin. Legemidlene forårsaker natrium- og vannretensjon. Legemidler med blandet virkning forårsaker også utvidelse av kapasitive kar (venuler, små vener) med en reduksjon i venøs retur av blod til hjertet.
Hydralazin (apressin)- på grunn av det store antallet bivirkninger (takykardi, smerter i hjertet, rødhet i ansiktet, hodepine, lupus erythematosus syndrom) brukes det sjelden og kun i form av ferdige kombinasjoner (adelfan). Hydralazin er kontraindisert ved magesår, autoimmune prosesser.
Diazoksid (hyperstat)- arteriolær vasodilator - aktivator av kaliumkanaler. Effekten på kaliumkanaler fører til hyperpolarisering av membranen til muskelceller, noe som reduserer inntaket av kalsiumioner i cellene, som er nødvendige for å opprettholde vaskulær tonus. Legemidlet brukes intravenøst for hypertensiv krise. Handlingens varighet er ca. 3 timer.
Minoxidil - arteriolær vasodilator - aktivator av kaliumkanaler. Legemidlet absorberes godt i mage-tarmkanalen. Halveringstiden er 4 timer. Mnnoxidil administreres oralt 2 ganger daglig.
Natriumnitroprussid (niprid)- blandet vasodilator. Den hypotensive effekten av legemidlet er assosiert med frigjøring av nitrogenoksid fra legemiddelmolekylet, som virker på samme måte som den endogene endotelavslappende faktoren. Dermed er dens virkningsmekanisme lik den for nitroglyserin. Natriumnitroprussid er foreskrevet intravenøst for hypertensive kriser, akutt venstre ventrikkelsvikt. Bivirkninger: hodepine, angst, takykardi.
Sympatolytika
(se foredraget "Adrenolytika") Sympatolytika inkluderer reserpin, oktadin.
Reserpin er et rauwolfia-alkaloid. Legemidlet forstyrrer avsetningen av noradrenalin i vesiklene, noe som fører til ødeleggelse av cytoplasmatisk monoaminoksidase og en reduksjon i konsentrasjonen i åreknuter. Reserpin reduserer innholdet av noradrenalin i hjertet, blodårene, sentralnervesystemet og andre organer. Den hypotensive effekten av reserpin når det administreres oralt utvikler seg gradvis over flere dager, etter intravenøs administrering av stoffet - innen 2-4 timer. Bivirkninger av reserpin: døsighet, depresjon, magesmerter, diaré, bradykardi, bronkosyasme. Legemidlet forårsaker natrium- og vannretensjon i kroppen.
Ektadin forstyrrer frigjøringen av noradrenalin og forhindrer gjenopptak av nevrotransmitteren ved sympatiske avslutninger. Nedgangen i blodtrykket skyldes en reduksjon i hjertevolum og en reduksjon i den totale perifere vaskulære motstanden. Biotilgjengeligheten til legemidlet er 50%. Halveringstiden er ca. 5 dager. Legemidlet forårsaker postural hypotensjon, natrium- og vannretensjon i kroppen, svimmelhet, svakhet, hevelse i neseslimhinnen, diaré. Den brukes sjelden.
27. april 2012
Ved behandling av hypertensjon er det to tilnærminger: medikamentell behandling og bruk av ikke-medikamentelle metoder for å senke blodtrykket.
Ikke-medikamentell behandling av hypertensjon
Hvis du nøye studerer tabellen "Risikostratifisering hos pasienter med arteriell hypertensjon", vil du legge merke til at risikoen for alvorlige komplikasjoner, som hjerteinfarkt, slag, påvirkes ikke bare av graden av økning i blodtrykket, men også av mange andre faktorer, for eksempel røyking, fedme, stillesittende livsstil.
Derfor er det svært viktig for pasienter som lider av essensiell hypertensjon å endre livsstil: å slutte å røyke. begynne å følge en diett, samt velge fysisk aktivitet som er optimal for pasienten.
Det bør forstås at livsstilsendringer forbedrer prognosen for hypertensjon og andre kardiovaskulære sykdommer, ikke mindre enn blodtrykket ideelt kontrollert ved hjelp av medisiner.
Å slutte å røyke
Dermed er forventet levealder for en røyker i gjennomsnitt 10-13 år mindre enn for ikke-røykere, med hjerte- og karsykdommer og onkologi som de viktigste dødsårsakene.
Hvis du slutter å røyke, reduseres risikoen for å utvikle eller forverre hjerte- og karsykdommer i løpet av to år til nivået for ikke-røykere.
Slanking
Overholdelse av et lavkaloridiett med bruk av store mengder plantemat (grønnsaker, frukt, urter) vil redusere pasientens vekt. Det er kjent at hver 10. kilo overvekt øker blodtrykket med 10 mm Hg.
I tillegg vil utelukkelse av kolesterolholdige matvarer fra mat redusere nivået av kolesterol i blodet, et høyt nivå som, som det fremgår av tabellen, også er en av risikofaktorene.
Begrensning av bordsalt til 4-5 gram per dag har vist seg å redusere nivået av blodtrykk, siden med en nedgang i saltinnholdet vil mengden av væske i karsengen også avta.
I tillegg vil reduksjon av vekt (spesielt midjeomkrets) og begrensning av søtsaker redusere risikoen for å utvikle diabetes, noe som betydelig forverrer prognosen til pasienter med arteriell hypertensjon. Men selv hos pasienter med diabetes kan vekttap føre til normalisering av blodsukkeret.
Fysisk trening
Trening er også svært viktig for hypertensive pasienter. Med fysisk aktivitet reduseres tonen i det sympatiske nervesystemet: konsentrasjonen av adrenalin, noradrenalin avtar, som har en vasokonstriktor effekt og øker hjertesammentrekninger. Og som du vet, er det ubalansen i reguleringen av hjertevolum og blodårenes motstand mot blodstrøm som forårsaker en økning i blodtrykket. I tillegg, med moderate belastninger utført 3-4 ganger i uken, trenes kardiovaskulære og respiratoriske systemer: blodtilførsel og oksygentilførsel til hjertet og målorganene forbedres. I tillegg fører trening, kombinert med kosthold, til vekttap.
Det skal bemerkes at hos pasienter med lav og moderat risiko for kardiovaskulære komplikasjoner, begynner behandling av hypertensjon med avtale i flere uker eller til og med måneder (med lav risiko) av ikke-medikamentell behandling, hvis formål er å redusere volumet av magen (mindre enn 102 hos menn, mindre enn 88 cm), samt eliminering av risikofaktorer. Hvis det ikke er noen dynamikk mot bakgrunnen av slik behandling, tilsettes piller.
Hos pasienter med høy og svært høy risiko, i henhold til risikostratifiseringstabellen, bør medikamentell behandling foreskrives allerede i det øyeblikket hypertensjon først blir diagnostisert.
Medikamentell behandling for hypertensjon.
Behandlingsutvalget for pasienter med essensiell hypertensjon kan formuleres i flere avhandlinger:
- Hos pasienter med lav til moderat risiko begynner behandlingen med et enkelt blodtrykkssenkende medikament.
- For pasienter med høy og svært høy risiko for kardiovaskulære komplikasjoner er det tilrådelig å foreskrive to legemidler i en liten dose.
- Hvis målblodtrykket (minst under 140/90 mm Hg, ideelt 120/80 og under) ikke oppnås hos pasienter med lav og moderat risiko, må du enten øke dosen av legemidlet de får, eller begynne å gi legemidlet fra en annen grupper i en liten dose. Ved gjentatt svikt er det tilrådelig å behandle med to legemidler av forskjellige grupper i små doser.
- Hvis BP-målene ikke nås hos pasienter med høy og svært høy risiko, kan du enten øke dosen av pasientens legemidler eller legge til et tredje legemiddel fra en annen gruppe til behandlingen.
- Hvis, med en reduksjon i blodtrykket til 140/90 eller under, pasientens velvære har forverret seg, er det nødvendig å la ta medikamenter med denne dosen til kroppen blir vant til de nye blodtrykkstallene, og deretter fortsette å senke blodet trykk til målverdiene - 110 / 70-120 / 80 mm Hg
Grupper av legemidler for behandling av arteriell hypertensjon:
Valget av legemidler, deres kombinasjoner og doser bør gjøres av en lege, mens det er nødvendig å ta hensyn til tilstedeværelsen av samtidige sykdommer og risikofaktorer hos pasienten.
De seks hovedgruppene av legemidler for behandling av hypertensjon er listet opp nedenfor, samt absolutte kontraindikasjoner for legemidler i hver gruppe.
- Angiotensin-konverterende enzymhemmere - ACE-hemmere: enalapril (Enap, Enam, Renitek, Berlipril), lisinopril (Diroton), ramipril (Tritace®, Amprilan®), fosinopril (Fozicard, Monopril) og andre. Legemidler i denne gruppen er kontraindisert for høyt blodkalium, graviditet, bilateral stenose (innsnevring) av nyrekarene, angioødem.
- Angiotensin-1-reseptorblokkere - ARB: valsartan (Diovan, Valsakor®, Valz), losartan (Kozaar, Lozap, Lorista), irbesartan (Aprovel®), candesartan (Atakand, Kandekor). Kontraindikasjoner er de samme som for ACE-hemmere.
- β-blokkere - β-AB: nebivolol (Nebilet), bisoprolol (Concor), metoprolol (Egilok®, Betalok®) . Legemidler i denne gruppen kan ikke brukes hos pasienter med atrioventrikulær blokk 2 og 3 grader, bronkial astma.
- Kalsiumantagonister - AK. Dihydropyridin: nifedipin (Cordaflex®, Corinfar®, Cordipin®, Nifecard®), amlodipin (Norvask®, Tenox®, Normodipin®, Amlotop). Ikke-dihydropyridin: Verapamil, Diltiazem.
MERK FØLGENDE! Nonhydropyridin kalsiumkanalantagonister er kontraindisert ved kronisk hjertesvikt og atrioventrikulær blokkering på 2-3 grader.
- Diuretika (diuretika). Tiazid: hydroklortiazid (hypotiazid), indapamid (Arifon, Indap). Loopback: spironolakton (Veroshpiron).
MERK FØLGENDE! Diuretika fra gruppen aldosteronantagonister (Veroshpiron) er kontraindisert ved kronisk nyresvikt og høyt blodkalium.
- Reninhemmere. Dette er en ny gruppe medikamenter som har vist seg godt i kliniske studier. Den eneste reninhemmeren som for øyeblikket er registrert i Russland er Aliskiren (Rasilez).
Effektive kombinasjoner av legemidler som reduserer blodtrykket
Siden pasienter ofte må foreskrive to eller noen ganger flere legemidler som har en antihypertensiv (trykksenkende) effekt, er følgende de mest effektive og sikre gruppekombinasjonene.
- ACE-hemmere + vanndrivende middel;
- ACE-hemmere + AK;
- ARB + vanndrivende;
- ARRA + AK;
- AK + vanndrivende middel;
- AK dihydropyridin (nifedipin, amlodipin, etc.) + β-AB;
- β-AB + vanndrivende middel:;
- β-AB + α-AB: Carvedilol (Dilatrend®, Acridilol®)
Irrasjonelle kombinasjoner av antihypertensiva
Bruken av to legemidler fra samme gruppe, samt kombinasjoner av legemidler som er angitt nedenfor, er uakseptabel, siden legemidler i slike kombinasjoner øker bivirkningene, men ikke forsterker de positive effektene av hverandre.
- ACE-hemmere + kaliumsparende vanndrivende middel (Veroshpiron);
- β-AB + nondihydropyridin AA (Verapamil, Diltiazem);
- β-AB + sentralt virkende medikament.
Kombinasjoner av legemidler som ikke finnes i noen av listene tilhører en mellomgruppe: deres bruk er mulig, men det må huskes at det er mer effektive kombinasjoner av antihypertensiva.
Likte (0) (0)
nr. 7. Sentralt virkende legemidler for behandling av arteriell hypertensjon
Du leser en serie artikler om antihypertensive (antihypertensive) legemidler. Hvis du ønsker et mer helhetlig syn på temaet, vennligst start helt fra begynnelsen: en oversikt over antihypertensiva som virker på nervesystemet.
I medulla oblongata (dette er den nederste delen av hjernen) er vasomotorisk (vasomotorisk) senter... Den har to avdelinger - pressor og depressor... som henholdsvis øker og reduserer blodtrykket, virker gjennom nervesentrene til det sympatiske nervesystemet i ryggmargen. Fysiologien til det vasomotoriske senteret og reguleringen av vaskulær tonus er beskrevet mer detaljert her: http://www.bibliotekar.ru/447/117.htm(tekst fra en lærebok om normalfysiologi for medisinstudier).
Det vasomotoriske senteret er viktig for oss fordi det er en gruppe medikamenter som virker på reseptorene og dermed senker blodtrykket.
Avdelinger i hjernen.
Klassifisering av sentralt virkende legemidler
Til medisiner som først og fremst påvirker på sympatisk aktivitet i hjernen... relatere:
- klonidin (klonidin) ,
- moxonidin (fysiotens) ,
- metyldopa(kan brukes til gravide kvinner),
- guanfacine ,
- guanabenz .
I jakten på apotek i Moskva og Hviterussland, no metyldopa, guanfacin og guanabenza... men solgt klonidin(strengt etter oppskriften) og moksonidin .
Serotoninreseptorblokkere har også en sentral virkningskomponent. om dem - i neste del.
Klonidin (klonidin)
Klonidin (klonidin) hemmer utskillelsen av katekolaminer fra binyrene og stimulerer alfa 2 -adrenerge reseptorer og I 1 -imidazolinreseptorer i det vasomotoriske senteret. Det reduserer blodtrykket (ved å slappe av blodårene) og hjertefrekvensen (pulsen). Clonidin har også hypnotisk og smertestillende effekt .
Ordningen for regulering av hjerteaktivitet og blodtrykk.
I kardiologi brukes klonidin hovedsakelig til behandling av hypertensive kriser... Dette stoffet er elsket av kriminelle og. pensjonerte bestemødre. Angripere liker å blande klonidin i alkohol, og når offeret blir "kuttet ut" og sovner, raner de medreisende ( aldri drikk alkohol på veien med fremmede!). Dette er en av grunnene til at klonidin (clonidin) lenge har blitt solgt på apotek. utelukkende på resept .
Populariteten til klonidin som et middel for arteriell hypertensjon hos bestemødre, skyldes "klonidin" (som ikke kan leve uten å ta klonidin, som røykere uten sigarett) flere årsaker:
- høy effektivitet legemiddel. Lokale leger foreskriver det for behandling av hypertensive kriser, så vel som for fortvilelse når andre medikamenter ikke er effektive nok eller pasienten ikke har råd til det, men noe må behandles. Clonidin senker blodtrykket selv når andre legemidler er ineffektive. Gradvis utvikler de eldre mental og til og med fysisk avhengighet av dette stoffet.
Clonidin anbefales til bruk kun for behandling av hypertensive kriser... for vanlig inntak 2-3 ganger om dagen er det uønsket, siden det er mulig med raske betydelige svingninger i blodtrykket i løpet av dagen, noe som kan være farlig for blodårene. Hoved bivirkninger. munntørrhet, svimmelhet og sløvhet(ikke for sjåfører), utvikling er mulig depresjon(da bør klonidin avbrytes).
Ortostatisk hypotensjon (senker blodtrykket i oppreist stilling) klonidin ikke forårsaker .
Farligst bivirkning av klonidin - abstinenssyndrom... Bestemødre - "klofelinschitsy" tar mange piller per dag, og bringer det gjennomsnittlige daglige inntaket til høye daglige doser. Men siden stoffet er reseptbelagt, vil det ikke være mulig å lage en seks måneders forsyning av klonidin hjemme. Hvis lokale apotek, av en eller annen grunn, har avbrudd i tilførselen av klonidin... disse pasientene utvikler alvorlige abstinenssymptomer. Som med en binge. Fraværende i blodet, hemmer ikke klonidin lenger frigjøringen av katekolaminer i blodet og senker ikke blodtrykket. Pasientene er bekymret agitasjon, søvnløshet, hodepine, hjertebank og svært høyt blodtrykk... Behandlingen består i administrering av klonidin, alfablokkere og betablokkere.
Huske! Regelmessig å ta klonidin bør ikke slutte brått... Du må avbryte stoffet gradvis... erstatte α- og β-blokkere.
Moxonidin (Physiotens)
Moxonidin er et moderne lovende stoff som kort kan kalles " forbedret klonidin". Moxonidin tilhører andre generasjons legemidler som virker på sentralnervesystemet. Legemidlet virker på de samme reseptorene som klonidin (klonidin), men effekten på I 1 - imidazolinreseptorer det er mye mer uttalt enn effekten på alfa2-adrenerge reseptorer. På grunn av stimulering av I 1-reseptorer hemmes frigjøringen av katekolaminer (adrenalin, noradrenalin, dopamin), noe som senker blodtrykket (blodtrykket). Moxonidin opprettholder på lang sikt et redusert nivå av adrenalin i blodet. I noen tilfeller, som klonidin, i løpet av den første timen etter oral administrering før en reduksjon i blodtrykket, kan det øke med 10 %, noe som skyldes stimulering av alfa1- og alfa2-adrenerge reseptorer.
I kliniske studier Moxonidin reduserte det systoliske (øvre) trykket med 25-30 mm Hg. Kunst. og diastolisk (lavere) trykk på 15–20 mm uten å utvikle medikamentresistens over 2 års behandling. Effektiviteten av behandlingen var sammenlignbar med den til en betablokker atenolol og ACE-hemmere kaptopril og enalapril .
Antihypertensiv effekt Moxonidin varer i 24 timer, stoffet tas En gang om dagen... Moxonidin øker ikke blodsukkeret og lipider, og effekten er uavhengig av kroppsvekt, kjønn og alder. Moxonidin redusert LVH ( venstre ventrikkel hypertrofi), som lar hjertet leve lenger.
Den høye antihypertensive aktiviteten til moxonidin gjorde det mulig å bruke det til kompleks behandling av pasienter med CHF (kronisk hjertesvikt) med II-IV funksjonsklasse, men resultatene i studien MOXCON (1999) var deprimerende. Etter 4 måneders behandling måtte den kliniske studien avsluttes tidlig på grunn av høy dødelighet i forsøksgruppen sammenlignet med kontrollgruppen (5,3 % versus 3,1 %). Den totale dødeligheten økte på grunn av økte forekomster av plutselig død, hjertesvikt og akutt hjerteinfarkt.
Moxonidin årsaker færre bivirkninger sammenlignet med klonidin... selv om de er veldig like. I en komparativ kryss 6-ukers studie av moxonidin med klonidin ( hver pasient mottok begge sammenlignet medikamenter i en tilfeldig rekkefølge) bivirkninger førte til seponering av behandlingen hos 10 % av pasientene behandlet med klonidin, og bare hos 1,6 % av pasientene... tar moxonidin. Oftere forstyrret munntørrhet, hodepine, svimmelhet, tretthet eller døsighet .
Abstinenssyndrom ble observert den første dagen etter seponering av stoffet hos 14 % av de som fikk klonidin, og bare hos 6 % av pasientene som fikk moxonidin.
Dermed viser det seg:
- klonidin er billig, men har mange bivirkninger,
- moksonidin koster mye mer, men tas en gang om dagen og tolereres bedre. Det kan foreskrives hvis legemidler fra andre grupper ikke er effektive nok eller er kontraindisert.
Produksjon... dersom økonomisk situasjon tillater det, mellom klonidin og moksonidin for konstant bruk er det bedre å velge sistnevnte (1 gang per dag). Clonidin tas kun i tilfelle hypertensive kriser, det er ikke et stoff for hver dag.
Behandling av arteriell hypertensjon
Hvilke metoder brukes for å behandle arteriell hypertensjon? I hvilke tilfeller er sykehusinnleggelse nødvendig for hypertensjon?
Ikke-medikamentelle behandlinger for hypertensjon
- Lavkaloridiett (spesielt hvis du er overvektig). Med en reduksjon i overflødig kroppsvekt noteres en reduksjon i blodtrykket.
- Begrense inntaket av bordsalt til 4 - 6 g per dag. Dette øker følsomheten for antihypertensiv behandling. Det er salt "erstatninger" (kaliumsaltpreparater - sanasol).
- Inkludering i kostholdet av mat rik på magnesium (belgfrukter, hirse, havregryn).
- Økt fysisk aktivitet (gymnastikk, dosert gange).
- Avspenningsterapi, autogen trening, akupunktur, elektrosøvn.
- Eliminering av skade (røyking, drikking av alkohol, bruk av hormonelle prevensjonsmidler).
- Ansettelse av pasienter som tar hensyn til hans sykdom (unntatt nattarbeid osv.).
Medikamentfri behandling utført med en mild form for arteriell hypertensjon. Hvis etter 4 uker med slik behandling forblir det diastoliske trykket 100 mm Hg. Kunst. og over, så går de over til medikamentell behandling. Hvis det diastoliske trykket er under 100 mm Hg. Kunst. deretter fortsettes ikke-medikamentell behandling i opptil 2 måneder.
Hos personer med en belastet historie, med venstre ventrikkelhypertrofi, startes medikamentell behandling tidligere eller kombinert med ikke-medikamentell behandling.
Medisiner for behandling av arteriell hypertensjon
Det er mange blodtrykksmedisiner. Når du velger et medikament, tas mange faktorer i betraktning (pasientens kjønn, mulige komplikasjoner).
- For eksempel sentralt virkende legemidler som blokkerer sympatiske påvirkninger (klonidin, dopegit, alfa-metyl-DOPA).
- Hos kvinner i overgangsalderen, når det er lav aktivitet av renin, relativ hyperaldosteronisme, en reduksjon i nivået av progesteron, er hypervolumiske tilstander ofte notert, og "ødematøse" hypertensive kriser utvikles. I en slik situasjon er det valgte stoffet et vanndrivende middel (saluretikum).
- Det er kraftige medisiner - ganglionblokkere, som brukes til lindring av hypertensiv krise eller sammen med andre antihypertensive medisiner i behandlingen av ondartet hypertensjon. Ganglieblokkere bør ikke brukes hos eldre som er utsatt for ortostatisk hypotensjon. Med introduksjonen av disse stoffene må pasienten være i horisontal stilling i noen tid.
- Betablokkere gir en hypotensiv effekt ved å redusere hjertets minuttvolum og plasmareninaktivitet. Hos unge mennesker er de de foretrukne stoffene.
- Kalsiumantagonister er foreskrevet når hypertensjon er kombinert med koronar hjertesykdom.
- Alfa-adrenerge reseptorblokkere.
- Vasodilatorer (f.eks. minoksidil). De brukes i tillegg til hovedterapien.
- Angiotensin-konverterende enzym (ACE-hemmere) hemmere. Disse stoffene brukes til alle former for hypertensjon.
Ved forskrivning av legemidler tas tilstanden til målorganene (hjerte, nyrer, hjerne) i betraktning.
For eksempel er bruk av betablokkere hos pasienter med nyresvikt ikke indisert, siden de svekker nyreblodstrømmen.
Det er ikke nødvendig å strebe etter en rask reduksjon i blodtrykket, siden dette kan føre til en forverring av pasientens velvære. Derfor er stoffet foreskrevet med små doser.
Behandlingsregime for arteriell hypertensjon
Det er et behandlingsregime for arteriell hypertensjon: i det første stadiet brukes betablokkere eller diuretika; i andre trinn "betablokkere + diuretika", muligens en ACE-hemmer; ved alvorlig hypertensjon utføres kompleks terapi (muligens en operasjon).
En hypertensiv krise utvikler seg ofte når medisinske anbefalinger ikke følges. I kriser er medisiner oftest foreskrevet: klonidin, nifedipin, kaptopril.
Indikasjoner for sykehusinnleggelse
- Avklaring av arteriell hypertensjon (hvis det er umulig å utføre studier på poliklinisk basis).
- Komplikasjon av forløpet av arteriell hypertensjon (krise, hjerneslag, etc.).
- Refraktær arteriell hypertensjon, ikke mottagelig for antihypertensiv terapi.
Hypertensjon er et av de vanligste problemene i den eldre befolkningen. Høyt blodtrykk er et brudd på det kardiovaskulære systemet, noe som kan føre til alvorlige komplikasjoner og forårsake for tidlig død.... På bakgrunn av hypertensjon kan hjertesvikt, hjerneslag, hjerteinfarkt og andre patologiske alvorlige tilstander utvikle seg. Trykket i karene provoserer ofte dannelsen av aneurismer og andre unormale fenomener som utgjør en trussel ikke bare for folks helse, men også for deres liv. Hyppige anfall av hypertensjon tvinger pasienter til systematisk å ta hypertensive medisiner for å opprettholde ytelsen og tilstanden under normale forhold.
I terapi av patologi brukes forskjellige medisiner som er forskjellige i deres handling, sammensetning og grunnleggende egenskaper. Vanndrivende legemidler spiller en viktig rolle i den komplekse behandlingen av høyt blodtrykk.... La oss prøve å finne ut hva disse farmakologiske midlene er og hva er deres rolle i behandlingen av hypertensjon.
Diuretika for hypertensjon
Legemidler i denne gruppen er diuretika og er mye brukt for sykdommer i hjerte og blodårer, som er ledsaget av en økning i blodtrykket. Disse medisinene er blant hovedmidlene for behandling av sykdommen. Diuretika for hypertensjon hjelper til med å rense kroppen for overflødig salt og vann, som skilles ut fra kroppen sammen med urin.
Etter en viss tid etter starten av å ta medisinene, blir kroppen assimilert, og prosessen med å fjerne overflødig væske skjer på en naturlig måte. Effekten av å senke trykket er også bevart, som er videre normalisert ikke under påvirkning av diuretika, men mot bakgrunnen av en svekkelse av motstanden mot blodstrømmen.
Det finnes forskjellige typer diuretika, og hver av dem har forskjellig effekt på kroppen og forårsaker visse bivirkninger. Imidlertid er deres inkludering i terapi mer hensiktsmessig enn behandling med moderne legemidler som senker blodtrykket, slik som ACE-hemmere og kalsiumantagonister. Bruken av sistnevnte er ledsaget av en rekke bivirkninger.
Den store fordelen med diuretika er deres relativt lave kostnader kombinert med høy effekt.
Vanndrivende legemidler reduserer risikoen for komplikasjoner som ofte oppstår ved hypertensjon betydelig. Risikoen for hjerteinfarkt reduseres med 15%, og risikoen for hjerneslag - med 40%.
Typer diuretika
- Tiazid - fjerner salt og væske svakt fra kroppen, men er svært effektive for å redusere blodtrykket. Denne typen inkluderer: Hydroklortiazid, Klotiazid, Benztiazid.
- Tiazid-lignende - er analoger av den forrige typen. Handelsnavn på legemidler: Indapamid, Chlorthalidone, Klopamid.
- Loop - påvirker filtreringsfunksjonene til nyrene. De takler vellykket oppgaven med å aktivere prosessene med å fjerne fuktighet og salt, men samtidig forårsaker de en rekke bivirkninger fra kroppens systemer. Loop diuretika er representert av slike stoffer: Torasemid, Furasemid, Etacrynic acid.
- Bevaring av kalium - påvirker nyrenefronene, fremmer utskillelsen av natrium og klorid fra kroppen. Dessuten forstyrrer slike stoffer den aktive utskillelsen av kalium, på grunn av hvilket stoffene fikk navnet sitt. Denne typen vanndrivende midler inkluderer: triamteren, amilorid, spironolakton.
- Aldosteronantagonister er medisiner for hypertensjon, som er forskjellig i deres virkning fra resten, siden en reduksjon i trykket ikke oppstår ved å skille ut væske, men gjennom å blokkere frigjøringen av aldosteron, et hormon som bidrar til å holde på fuktighet og salt i kroppen.
I behandlingen av hypertensjon brukes hovedsakelig tiazid og tiazid-lignende typer diuretika som kombineres med andre legemidler for høyt blodtrykk. I tilfeller der terapi er ineffektiv og en hypertensiv krise utvikler seg med alle påfølgende komplikasjoner, foreskrives loop-diuretika til pasienten.
Behandlingsfunksjoner
Diuretika for hypertensjon brukes i små doser, men i lange kurer. Hvis pasientene ikke opplever bedring i tilstanden, og blodtrykket fortsetter som før, justeres behandlingen. Det anbefales ikke å øke det daglige inntaket av diuretika, siden et slikt tiltak ikke vil bidra til å takle hypertensjon, men det kan ha alvorlige konsekvenser.
Å ta diuretika i høye doser fører til utvikling av diabetes mellitus, samt til en økning i kolesterolnivået i blodet. Derfor er det tilrådelig å ikke øke dosen av legemidler, men erstatte dem med kraftigere diuretika, og supplere med andre legemidler for behandling av hypertensjon.
Diuretika er vanligvis ikke foreskrevet for unge mennesker som har høyt blodtrykk. Også legemidler fra denne gruppen er kontraindisert for hypertensive pasienter som lider av diabetes mellitus og fedme. Etter legens skjønn kan pasienter foreskrives diuretika Indapamid og Torasemid. Disse to typene midler har et minimum av kontraindikasjoner og bivirkninger, derfor forårsaker de ikke uønskede metabolske hendelser i kroppen.
Hvilke medisiner brukes for hypertensjon?
Farmakologi på helsevakt
Utviklingen av legemidler mot hypertensjon har pågått i flere tiår. Men selv i dag står medisin og farmakologi fortsatt overfor problemet med å utvikle nye, mer effektive og sikre midler for å redusere og kontrollere press.
I dag er det et bredt spekter av slike legemidler, men de er alle forskjellige i type effekt, effektivitet, indikasjoner og kontraindikasjoner. Kostnadene deres spiller også en viktig rolle.
Derfor, for hver pasient, velger legen et individuelt medikamentell behandlingsregime for hypertensjon, hovedsakelig basert på årsakene som forårsaket det.
Folk har slitt med høyt blodtrykk i mange år.
Hovedgruppene av legemidler for hypertensjon
Hypertensjon er en ekstremt kompleks og mangefasettert sykdom, som kan være forårsaket av en lang rekke faktorer. Derfor, i hvert enkelt tilfelle, velger legen legemidler fra den aktuelle gruppen. De mest brukte kategoriene er:
Diuretika
En omfattende gruppe vanndrivende legemidler som lar deg fjerne overflødig væske fra kroppen, redusere belastningen på hjertet og blodårene. Men de kan bare brukes hvis det ikke er nyresykdommer, diabetes, fedme. De er ofte foreskrevet for eldre mennesker med hypertensjon. Denne gruppen inkluderer Arifon, Triamtaren, Indap, Indapamid.
Kalsiumantagonister
Disse stoffene blokkerer delvis kalsiumkanaler, og gir en vasodilaterende effekt. De anbefales hvis det samtidig med hypertensjon er karsykdommer, men er kontraindisert hos personer som har hatt hjerteinfarkt. De er ganske trygge og kan brukes under graviditet og amming. Denne gruppen er ekstremt omfattende, først og fremst Kalchek, Blokaltsin, Cordipin, Kordaflex, Lomir, Lazipin, Felodip og så videre tilhører den.
ACE-hemmere
Disse stoffene reduserer produksjonen av angiotensin-konverterende enzym, som stimulerer vasokonstriksjon. De er svært effektive, godt tolerert av pasienter med hypertensjon, og har en gunstig effekt på det kardiovaskulære systemet. De anbefales ofte etter et hjerteinfarkt, så vel som med økt blodtrykk mot bakgrunnen av diabetes mellitus. De mest populære medisinene i gruppen er: Aceten, Kapoten, Monopril, Enap, Ednit, Dapril, Akcupro, Gopten.
Medisinen som senker blodtrykket bør velges av en lege.
Beta-adrenobokatorer
De senker pulsen og reduserer styrken. De har et bredt spekter av bruksområder og kan anbefales for angina pectoris, takykardi, etter et hjerteinfarkt, mot bakgrunn av hjertesvikt. Likevel bør de ikke foreskrives til pasienter med sykdommer i luftveiene og blodårene. De vanligste representantene for gruppen: Metakard, Nebilet, Atenolol, Betak, Serdol, Metocard, Egilok.
Selektive imidazolinreseptoragonister
Gruppen av disse stoffene senker ikke bare blodtrykket, men reduserer også appetitten, noe som gjør dem spesielt effektive i behandlingen av hypertensjon assosiert med fedme. Gruppen inkluderer Cint, Albarel, Physiotens.
Angiotensin II-reseptorantagonister
I sin handling ligner de på ACE-hemmere og er i stand til å erstatte det i tilfelle intoleranse eller ved andre kontraindikasjoner. Men de brukes sjelden på grunn av deres høye kostnader. Representanter for denne gruppen: Diovan, Kozaar, Atakand, Teveten, Aprovel.
Dette er ikke alle grupper av legemidler som brukes til å behandle hypertensjon, men det er de som oftest anbefales. Selvfølgelig presenteres de kun for informasjonsformål. Det er strengt forbudt å kjøpe og begynne å ta noe på egen hånd, siden bare en lege, og bare etter konsultasjon og undersøkelse, vil være i stand til å velge det mest effektive og sikre middelet og utarbeide en ordning for å ta det.
Det må forstås at de fleste legemidler kun har effekt under administrering, uten å påvirke årsakene til hypertensjon. Derfor er det nødvendig å behandle denne sykdommen på en omfattende måte, ved å bruke både medisiner og ikke-medisiner.
Medisiner for nødtrykkreduksjon
Alle de ovennevnte medisinene tas i lange kurs som en del av den komplekse behandlingen av hypertensjon. Samtidig oppstår det noen ganger en situasjon når presset må reduseres akutt. Oftest skjer dette under en hypertensiv krise, når blodtrykket i en kort periode blir mye høyere enn arbeidsområdet. I slike tilfeller anbefales følgende taktikk:
1. Drikk et beroligende middel: ekstrakt av morurt, valerian, peonrot.
2. Legg 1-2 dråper nitroglyserin under tungen.
3. Ta en pille av stoffet for nødtrykkreduksjon: Captopril, Nifedepin, Clonidin.
Hos personer som er utsatt for høyt blodtrykk, bør disse legemidlene alltid være tilgjengelige i tilfelle en hypertensiv krise. Men etter de første nødhandlingene er det nødvendig å ringe en ambulanse og fortsette behandlingen under tilsyn av en lege.
Bruk av Valsacor for arteriell hypertensjon: resultater fra en slovensk multisenterstudie
Ostroumova O.D. Guseva T.F. Shorikova E.G.
For tiden til behandling arteriell hypertensjon(AH) anbefalte fem hovedklasser av antihypertensiva narkotika... angiotensin-konverterende enzymhemmere, angiotensin 1-reseptorblokkere (ARB), kalsiumantagonister, b-blokkere, diuretika.
Å velge legemiddel påvirket av mange faktorer, hvorav de viktigste er: tilstedeværelsen av risikofaktorer hos pasienten, skade på målorganer, assosierte sykdommer, nyreskade, diabetes mellitus, metabolsk syndrom, samtidige sykdommer der det er nødvendig å foreskrive eller begrense applikasjon antihypertensive narkotika ulike klasser, tidligere individuelle reaksjoner av pasienten til narkotika ulike klasser (farmakologisk historie), sannsynligheten for interaksjoner med medisiner som er foreskrevet til pasienten av andre grunner, samt sosioøkonomiske faktorer, inkludert kostnadene ved behandling.
Når du velger et antihypertensivt middel legemiddel det er først og fremst nødvendig å vurdere effektiviteten, sannsynligheten for å utvikle bivirkninger og fordelene med stoffet i en viss klinisk situasjon. De russiske retningslinjene for diagnostisering og behandling av hypertensjon understreker spesifikt at kostnaden for et legemiddel ikke skal være den viktigste avgjørende faktoren.
Basert på resultater multisenter randomisert forskning... det kan antas at ingen av hovedklassene av antihypertensiva har en betydelig fordel når det gjelder å redusere arteriell trykk (BP). Samtidig, i hver spesifikk klinisk situasjon, er det nødvendig å ta hensyn til særegenhetene ved virkningen av forskjellige antihypertensive legemidler funnet under randomiserte forskning .
ARB har vist seg å være effektive for å bremse progresjonen av målorganlesjoner og muligheten for regresjon av deres patologiske endringer. De viste seg å være effektive for å redusere alvorlighetsgraden av venstre ventrikkel myokardhypertrofi, inkludert dens fibrøse komponent, samt redusere alvorlighetsgraden av mikroalbuminuri, proteinuri og forhindre en reduksjon i nyrefunksjonen.
De siste årene har indikasjoner for applikasjon ARB-er har utvidet seg betydelig. Tidligere stillinger (nefropati ved type 2 diabetes mellitus, diabetisk mikroalbuminuri, proteinuri, venstre ventrikkel myokardhypertrofi, hoste ved bruk av ACE-hemmere) ble supplert med slike elementer som kronisk hjertesvikt, hjerteinfarkt, atrieflimmer, metabolsk syndrom og diabetes mellitus.
For tiden brukes flere ARB-er eller gjennomgår kliniske studier i verdensmedisinsk praksis - valsartan, irbesartan, kandesartan, losartan, telmisartan, eprosartan, zolarsartan, tazosartan, olmesartan (olmesartan, zolarsartan og tazosartan er ennå ikke registrert i Russland). Ulike sartaner er forskjellige i settet med indikasjoner for deres applikasjon(fig. 1), som skyldes graden av kunnskap om den kliniske effekten av legemidler i tilsvarende store forskning.
Valsartan er en av de mest studerte ARBene. Mer enn 150 kliniske forskning med studiet av mer enn 45 poeng for ytelsesevaluering. Totalt antall pasienter inkludert i klinisk forskning... når 100 tusen av dem mer enn 40 tusen er inkludert i studier med studiet av sykelighet og dødelighet. Effekten av valsartan på pasientoverlevelse og kardiovaskulære komplikasjonsfri overlevelse er studert i en rekke store randomiserte multisenter forskning: VALUE, Val-HeFT, VALIANT, JIKEI Heart.
Den antihypertensive effekten av valsartan og andre angiotensin II-antagonister skyldes en reduksjon i den totale perifere vaskulære motstanden på grunn av eliminering av pressoreffekten (vasokonstriktor) av angiotensin II, en reduksjon i natriumreabsorpsjon i nyretubuli, og en reduksjon i aktiviteten til renin-angiotensin-aldosteron-systemet i det sympatiske systemet og det mediatoriske nervesystemet. Antihypertensiv effekt med langvarig applikasjon stabil, siden den også er forårsaket av regresjon av patologisk ombygging av vaskulærveggen. Effekten av den originale valsartan ved hypertensjon, dens gode toleranse og sikkerhet over lang tid applikasjon fullt bekreftet i et stort antall kliniske studier.
Alle de ovennevnte effektene av angiotensin II er på en eller annen måte involvert i reguleringen av blodtrykket under normale forhold, så vel som i å opprettholde det på et patologisk høyt nivå ved hypertensjon. Selektiv blokkering av AT1-reseptorer reduserer den patologisk økte tonen i vaskulærveggen, fremmer regresjon av myokardhypertrofi og forbedrer den diastoliske funksjonen til hjertet, og reduserer stivheten til myokardveggen hos hypertensive pasienter.
Det er en sterk sammenheng mellom blodtrykk og sannsynligheten for hjerneslag eller koronarhendelser. Selv om aktiviteten til RAAS mer eller mindre vellykket kan kontrolleres ved hjelp av ACE-hemmere, antas blokkering av virkningen av angiotensin II på reseptornivå å ha en rekke fordeler i forhold til ACE-hemmere - blokkering av effekten av angiotensin II uansett av sin opprinnelse, ingen "flukteffekt" , samt mangel på innflytelse på nedbrytningen av bradykinin og prostaglandiner.
Ved hypertensjon foreskrives valsartan én gang i en dose på 80-320 mg per dag; den hypotensive effekten er doseavhengig. Legemidlet absorberes raskt fra mage-tarmkanalen, maksimal plasmakonsentrasjon nås omtrent 2-4 timer etter inntak av legemidlet. Den antihypertensive effekten vises innen 2 timer hos de fleste pasienter etter en enkelt dose av legemidlet. Den maksimale reduksjonen i blodtrykket utvikler seg etter 4-6 timer. Etter å ha tatt stoffet, varer varigheten av den hypotensive effekten mer enn 24 timer. Ved gjentatt bruk oppnås den maksimale reduksjonen i blodtrykket, uavhengig av dosen som tas, vanligvis innen 2-4 uker og opprettholdes på det oppnådde nivået under langtidsbehandling. Stabiliteten til effekten skyldes styrken av bindingen til valsartan med AT1-reseptorene, samt den lange halveringstiden (ca. 9 timer). Samtidig opprettholdes den normale daglige blodtrykkets rytme. I randomiserte studier ble det vist at den hypotensive effekten av valsartan vedvarer ved langvarig bruk - i 1 år, 2 år eller mer.
I 2008 ble et av de første generiske valsartan-legemidlene, Valsakor, produsert av KRKA (Slovenia), registrert i Russland. Først og fremst ble det bevist det Valsacor bioekvivalent med den originale valsartanen (fig. 2).
Imidlertid bør ethvert generisk legemiddel ha studier der de kliniske effektene av dette stoffet ble studert, og ikke bare konsentrasjonen i blodet hos friske frivillige. For antihypertensiva er dette i det minste en effekt på blodtrykket. Dessverre er det bare noen få generiske legemidler som kan skryte av dette.
Derfor bør spesiell oppmerksomhet rettes mot resultater nylig avsluttet multisenter forskning utført av vår slovensk kollegaer. Målet med denne studien var å evaluere effekten og sikkerheten til valsartan (Valsacor) hos pasienter med mild til moderat hypertensjon. Totalt antall pasienter var 1119 (53 % menn, 44 % kvinner, gjennomsnittsalder 63,5 ± 11,7 år). Av disse hadde 174 pasienter (15,5 %) ikke tidligere mottatt antihypertensiv behandling, og 944 pasienter (84,4 %) hadde allerede fått antihypertensiva. Pasienter som fikk behandling før de ble inkludert i studien fikk oftest enalapril (20,4 %), ramipril (13,5 %), valsartan (11,3 %), indapamid (7,9 %) og perindopril (7,5 %). Siden 24-timerseffekten av valsartan ble påvist, fikk pasientene 40, 80, 160 eller 320 mg valsartan (Valsacor®, Krka) en gang daglig og ble undersøkt 3 ganger over 3 måneder. Ved det første besøket og to besøk ble blodtrykket målt over tid, informasjon om toleranse ble samlet inn, og behandlingens effektivitet ble vurdert ved slutten av observasjonsperioden.
I første omgang før avtalen Valsacora... Blodtrykket var i gjennomsnitt 155,4 mm Hg. for systolisk blodtrykk (SBP) og 90,9 mm Hg. for diastolisk blodtrykk (DBP) (fig. 3). I løpet av en måned nådde SBP 142,6 mm Hg. og DBP falt også til 84,9 mm Hg. Ved det tredje besøket ble det observert en ytterligere reduksjon i blodtrykket, og gjennomsnittlig SBP var 136,4 mm Hg. Kunst. en DBP 81,6 mm Hg Generelt var den gjennomsnittlige reduksjonen i SBP 19 mm Hg. Kunst. (12,2%), DBP - 9,3 mm Hg. (-10,2 %). Alle disse endringene var statistisk signifikante.
Over hele observasjonsperioden ble det registrert 52 bivirkninger hos 42 pasienter (3,8 %) av totalt 1119 pasienter. De hyppigst observerte bivirkningene var: hodepine (15 pasienter, 1,3 %), svimmelhet (8 pasienter, 0,7 %) og tretthet (4 pasienter, 0,4 %). Hoste ble rapportert hos 3 pasienter (0,3 %). Avbrutt behandling på grunn av bivirkninger hos 13 pasienter (1,2 %).
Ved slutten av studien hadde 64 % av pasientene nådd BP mindre enn 140/90 mm Hg. og hadde ingen bivirkninger (klinisk vurdering av behandling "utmerket") (fig. 4); 20 % av pasientene oppnådde blodtrykksnivåer under 140/90 mm Hg. og hadde milde bivirkninger (klinisk vurdering av behandlingen "veldig bra"); hos 8 % av pasientene ble SBP redusert med minst 10 mm Hg. og DBP med minst 5 mm Hg. Kunst. uten manifestasjon av uønskede bivirkninger (klinisk vurdering av behandling "god") (fig. 4). Resten av pasientene nådde målblodtrykksnivåer og hadde moderate eller alvorlige bivirkninger (vurdert som "tilfredsstillende" eller "utilfredsstillende").
Mottatt inn resultatet av denne studien tillot dataene forfatterne å konkludere med det Valsacor & reg; er et effektivt og trygt antihypertensivt legemiddel for behandling av pasienter med mild til moderat hypertensjon.
Fremveksten Valsacora i Russland vil gjøre ARB-behandling mer tilgjengelig for et bredt spekter av pasienter, noe som vil øke effektiviteten av hypertensjonsbehandling og redusere kardiovaskulær og cerebrovaskulær sykelighet og dødelighet.
Litteratur
1. Diagnostikk og behandling arteriell hypertensjon. Russiske anbefalinger (tredje revisjon). Kardiovaskulær terapi og forebygging - 2008 - nr. 6 (vedlegg 2) - Sider. 3-32.
2. Studie av effekt og sikkerhet av valsartan (Valsacor) ved behandling av pasienter med mild til moderat hypertensjon. Krkas egne data, Novoe mesto, 2009.
- Farmakodynamiske egenskaper
- Slipp form og komposisjon
- Instruksjoner for Moxonidine
- Hvordan virker stoffet?
- Hvordan Moxonidine interagerer med andre medisiner
- Vanlige bivirkninger på Moxonidine
- De viktigste kontraindikasjonene for å ta Moxonidine
- Moxonidin og dets utenlandske analoger
- Moxonidin og alkohol
- Funksjoner ved behandling av gravide kvinner
- Påvirkning på evnen til å kjøre transport
- Effektiviteten til stoffet
- Overdoselindring
- Hvem er indisert og hvem er kontraindisert i Physiotens
- Anmeldelser om Mosconidine
Moxonidin er et legemiddel som brukes av kardiologer og nevrologer for å behandle pasienter med høyt blodtrykk. Hovedstoffet med samme navn, som er en del av stoffet, virker på imidazolinreseptorene i nervesystemet, som er lokalisert i den ventrolaterale delen av medulla oblongata.
Stoffet senker blodtrykket, bekjemper hypertensjon. Legemidlet, når det tas i lang tid, lindrer venstre ventrikkel myokardhypertrofi, vevsfibrose som utvikler seg mot bakgrunnen av den underliggende sykdommen.
Prisen på Moxonidine er rimelig, den er tilgjengelig for salg i alle apotek. Det krever ikke resept fra lege for å kjøpe det. stoffet tilhører kategorien relativt nytt, det har nylig blitt brukt i medisinsk praksis, men har allerede vunnet tilliten til pasienter og leger.
Stress, traumer, dårlige vaner, høyt kolesterol, infeksjoner, aldersrelaterte endringer i blodårer og dårlig arvelighet øker graden av hypertensive pasienter. I dag er minst 40 % av russerne kjent med høyt blodtrykk. I tillegg til å revidere livsstilen, er også adekvat medikamentell behandling viktig.
Et av de moderne legemidlene som effektivt brukes i behandlingen av hypertensive pasienter er Moxonidine Canon. Dette er en handelsversjon av navnet, det internasjonale formatet er Moxonidine canon. Det er også synonymer - Physiotens, Tenzotran, etc. Farmakoterapeutisk gruppe - antihypertensiv medikament med sentral virkning ATC.
Farmakodynamiske egenskaper
Moxonidin er et medikament med antihypertensive egenskaper. Påvirkningsmekanismen er basert på effekten av den aktive komponenten på de sentrale leddene som regulerer blodtrykket. Legemidlet tilhører gruppen av selektive antagonister av imidazolinreseptorer som kontrollerer det sympatiske nervesystemet. Ved å stimulere disse reseptorene, hemmer midlet, gjennom interneuronblokkere, aktiviteten til synkende sympatiske påvirkninger på hjertet og blodårene. Dette lar deg gradvis redusere øvre og nedre grense for blodtrykk både ved engangsbruk og ved regelmessig bruk. Selv ved langvarig bruk opprettholdes hjertefrekvens og hjertevolum.
Ved langvarig behandling reduserer Physiotens venstre ventrikkel myokardhypertrofi, reduserer symptomer på mikroarteriopati, myokardfibrose og gjenoppretter kapillærblodstrømmen i myokardiet. På bakgrunn av slik terapi er noradrenalin, epinefrin, angiotensin II, renin inaktive.
Moxonidin skiller seg fra analogene ved en svak likhet med α2-adrenerge reseptorer, noe som gir den lav sannsynlighet for sedasjon og symptomer på munntørrhet. Hos hypertensive pasienter med overvekt, høy insulinresistens, øker stoffet cellefølsomheten for insulin med 21 % (når man sammenligner effekten med placebo). Legemidlet påvirker ikke lipidmetabolismen.
Farmakokinetiske effekter
Ved intern bruk behandles Moxonidin, som angitt i bruksanvisningen, raskt og fullstendig i mage-tarmkanalen med en biotilgjengelighet på opptil 88 %. Den største terapeutiske effekten av midlet oppnås innen en time. Maksimal konsentrasjon (C max) i blodet observeres etter 30-180 minutter ved intern bruk og når 1-3 ng / ml. Distribusjonsvolumet er 1,4-3 l / kg.
 Legemidlets farmakokinetikk avhenger ikke av tidspunktet for måltidet. Moxonidin binder seg til blodprotein med 7,2 %. Hovedmetabolittene til stoffet er guanidinderivater og dehydrert moksonidin. Den siste av dem har en farmakodynamisk aktivitet på opptil 10 % (sammenliknet med originalen).
Legemidlets farmakokinetikk avhenger ikke av tidspunktet for måltidet. Moxonidin binder seg til blodprotein med 7,2 %. Hovedmetabolittene til stoffet er guanidinderivater og dehydrert moksonidin. Den siste av dem har en farmakodynamisk aktivitet på opptil 10 % (sammenliknet med originalen).
Halveringstiden til Moxonidin er to og en halv time, for metabolitten er den omtrent fem timer. I løpet av dagen skilles 90% av stoffet ut av nyrene, andelen av tarmene er ikke mer enn 1%.
Farmakokinetikk for hypertensjon og nyresvikt
Ved hypertensjon ble ingen endringer i farmakokinetikken til legemidlet registrert. Mindre endringer i disse parameterne observeres i voksen alder. Dette skyldes en reduksjon i metabolsk aktivitet, noe økt biotilgjengelighet.
Ved nyrepatologier er farmakokinetikken til Physiotens hovedsakelig korrelert med CC (kreatininclearance). Hvis symptomene på nyrepatologi er moderate (med CC 30-60 ml / min), er blodnivået og den siste perioden T / 2 i 2 og 1,5 r høyere enn hos hypertensive pasienter med normale nyrer (med CC mer enn 90 ml / min).
Med alvorlige nyrepatologier (CC - opptil 30 ml / min.), er konsentrasjonen i blodet og den siste perioden T / 2 tre ganger høyere sammenlignet med et normalt fungerende organ. Hos pasienter med diagnosen nyresvikt i sluttstadiet (CC mindre enn 10 ml / min), er de samme indikatorene 6 og 4 ganger høyere. For alle disse pasientkategoriene bestemmes dosen forskjellig.
For fordelene med stoffet, se videoen "Lege, foreskriv Physiotens!"
Slipp form og komposisjon
Den aktive ingrediensen er moxonidin. Fyllstoffer inkluderer tween, magnesiumstearat, cellulose, aerosil, lakserolje.
Legemidlet leveres til apotekkjeden i papiremballasje. En boks inneholder 10-98 runde, konvekse på begge sider hvite tabletter med rosa filmskall. Overflaten på pillene kan være matt. Tablettene er pakket i blisterpakninger, 14 stykker hver. En boks kan inneholde fra 1 til 7 blemmer.
Tabletter med forskjellige doser har forskjellige markeringer: "0,2", "0,3", "0,4". Denne merkingen er veldig praktisk når du foreskriver forskjellige doser. Moxonidin tolereres godt av hypertensive pasienter med fedme og diabetikere (andre type). Ved regelmessig bruk av stoffet observeres til og med et lite vekttap (1-2 kg på seks måneder).
Instruksjoner for Moxonidine
Detaljerte instruksjoner for bruk av Moxonidine er inneholdt i hver pakke med denne medisinen. Dens vanlige form er piller. En blisterpakning inneholder 14 eller 20 tabletter, som hver inneholder 200 mg aktiv ingrediens, som er en standard enkeltdose.
Den daglige dosen i alvorlige tilfeller kan økes til 600 mg, det vil si tre tabletter. Det er ønskelig å dele dem inn i flere metoder. Denne påføringsmetoden er tilrådelig for symptomatisk behandling av høyt blodtrykk; en enkelt dose bør ikke overstige to tabletter.
Virkningen av stoffet observeres raskt. For å bestemme effektiviteten er det nødvendig å måle blodtrykket hvert 10.-15. minutt under en hypertensiv krise. Mange pasienter med disse tilstandene opplever ingen medfølgende symptomer når de har alvorlig høyt blodtrykk.
Dette er et alvorlig problem fordi de kan gå glipp av øyeblikket når de trenger å oppsøke lege umiddelbart. Konsekvensene av denne tilstanden er triste.
 Som et resultat av hypertensjon oppstår hjerneblødninger, hjerteinfarkter og andre alvorlige problemer i det kardiovaskulære og nervesystemet. Noen ganger er det ikke lenger mulig å hjelpe slike pasienter.
Som et resultat av hypertensjon oppstår hjerneblødninger, hjerteinfarkter og andre alvorlige problemer i det kardiovaskulære og nervesystemet. Noen ganger er det ikke lenger mulig å hjelpe slike pasienter.
For å forhindre slike konsekvenser, er det nødvendig å konstant overvåke trykket, reagere i tide på selv den minste økningen i det, følge legens anbefalinger for behandling og ikke bruke Moxonidin bare symptomatisk.
Medisinen er beregnet på innvortes bruk. Drikk en tablett med vann på samme tid på dagen (helst om morgenen), som regel på en gang, uavhengig av måltidet. Ved den første fasen av behandlingen overstiger ikke dosen 200 mcg. Ta det en gang om dagen. Hvis kroppen reagerer normalt på stoffet, kan du gradvis justere dosen innen 600 mcg, og fordele denne hastigheten i to. Maksimal dosering brukes sjelden.
Med nyrepatologi av moderat alvorlighetsgrad og over, så vel som med hemodialyse, overstiger den initiale dosen av stoffet Moxonidine Canon i henhold til instruksjonene ikke 200 μg / dag. Med en normal reaksjon av kroppen, tillates dosen å justeres til maksimalt 400 mgq / dag.
For modne pasienter i fravær av nyreproblemer er doseringsråd generelt. I tilfelle en kraftig økning i trykket (for eksempel i varmen, når du stopper en hypertensiv krise), anbefaler ambulanselegen fra alle antihypertensiva bare Physiotens: en tablett inne og en - under tungen.
 Blodtrykket stabiliserer seg garantert, hodepinen forsvinner. Fordelen med Moxonidin er at det ikke vil senke blodtrykket under normen, noe som betyr at pasienten ikke truer med brudd på cerebral sirkulasjon (mikroslag). I fremtiden kan legen foreskrive et annet medikament eller forlate Physiotens, men når det gjelder førstehjelp er det uerstattelig og det er ingen bivirkninger av én dose.
Blodtrykket stabiliserer seg garantert, hodepinen forsvinner. Fordelen med Moxonidin er at det ikke vil senke blodtrykket under normen, noe som betyr at pasienten ikke truer med brudd på cerebral sirkulasjon (mikroslag). I fremtiden kan legen foreskrive et annet medikament eller forlate Physiotens, men når det gjelder førstehjelp er det uerstattelig og det er ingen bivirkninger av én dose.
Legemidlet brukes hovedsakelig til kompleks behandling. Monoterapi garanterer det ønskede resultatet til bare halvparten av hypertensive pasienter. Det er bevis på utilstrekkelig effekt av behandling med Moxonidin hos kvinner i overgangsalderen.
Hvordan virker stoffet?
Moxonidin er en agonist av imidazolinreseptorer, det blokkerer dem ikke, men øker responsen, og lindrer derved vasospasme og reduserer trykket. Effekten av å ta er merkbar etter 20-30 minutter og den varer opptil 12 timer.
 Med konstant inntak av stoffet reduseres ikke bare blodtrykket, men også motstanden til lungekarene. Hvis pasienten har problemer med å puste under en krise, ikke kan puste dypt inn, bekjemper stoffet raskt dette problemet, returnerer den normale tilstanden, tar pasienten ut av sjokk.
Med konstant inntak av stoffet reduseres ikke bare blodtrykket, men også motstanden til lungekarene. Hvis pasienten har problemer med å puste under en krise, ikke kan puste dypt inn, bekjemper stoffet raskt dette problemet, returnerer den normale tilstanden, tar pasienten ut av sjokk.
Fordelen med Moxonidine er at den virker i et kompleks på forskjellige systemer og indre organer til en person, uten å påvirke funksjonene deres negativt. Det anbefales å ta det på kurs i henhold til ordningen foreskrevet av den behandlende legen.
Hvordan Moxonidine interagerer med andre medisiner
Moxonidin er tillatt å tas sammen med diuretika, som ofte er foreskrevet for å bekjempe høyt blodtrykk. Dette stoffet brukes i kombinasjon med kalsiumantagonister. Effektiviteten til legemidler med en så kompleks innleggelse reduseres ikke.
 Det er tillatt å ta Moxonidine med andre antihypertensiva, den totale effekten er forbedret, derfor må beregningen av enkelt- og daglige doser utføres med spesiell forsiktighet. Samtidig mottak med beroligende midler og antidepressiva, betablokkere er uønsket. Bruken av stoffet sammen med beroligende midler øker den beroligende effekten av å ta sistnevnte.
Det er tillatt å ta Moxonidine med andre antihypertensiva, den totale effekten er forbedret, derfor må beregningen av enkelt- og daglige doser utføres med spesiell forsiktighet. Samtidig mottak med beroligende midler og antidepressiva, betablokkere er uønsket. Bruken av stoffet sammen med beroligende midler øker den beroligende effekten av å ta sistnevnte.
Ved å vite om disse egenskapene til stoffet, er legen og pasienten i stand til å samarbeide for å utvikle et optimalt behandlingsregime for å oppnå maksimal terapeutisk effekt.
 Parallell bruk av Physiotens og andre medikamenter som senker blodtrykket gir en additiv effekt. Trisykliske antidepressiva kan redusere evnen til antihypertensiva, derfor mottas de ikke sammen med Moxonidine. Medisinen fremskynder effekten av beroligende og antidepressiva. Hos personer som tar Lorazepam, forbedrer medisinen noe svekket kognitiv funksjon.
Parallell bruk av Physiotens og andre medikamenter som senker blodtrykket gir en additiv effekt. Trisykliske antidepressiva kan redusere evnen til antihypertensiva, derfor mottas de ikke sammen med Moxonidine. Medisinen fremskynder effekten av beroligende og antidepressiva. Hos personer som tar Lorazepam, forbedrer medisinen noe svekket kognitiv funksjon.
Physiotens er en katalysator for de beroligende egenskapene til benzodiazepinderivater, hvis pasienter får dem parallelt. Legemidlet utskilles ved metoden for tubulær sekresjon, andre legemidler med samme egenskaper kommer i kontakt med det.
Vanlige bivirkninger på Moxonidine
Bivirkninger av Moxonidin oppstår fra forskjellige organer og systemer:
De fleste bivirkningene er sjeldne, men hvis de oppstår, og du er sikker på at årsaken til dette er å ta Moxonidine, bør du slutte å ta stoffet helt og oppsøke legen din. Han vil prøve å finne ut hvorfor reaksjonen har oppstått, eliminere den og foreskrive tilstrekkelig terapi slik at den ubehagelige situasjonen ikke gjentar seg.
Sannsynligheten for sidesymptomer er estimert i henhold til WHO-klassifiseringen: svært ofte (over 10 %), ofte (opptil 10 %), sjelden (> 0,1 % og<1%), редко (>0,01 % og<0,1%), очень редко (<0.01%).

De viktigste kontraindikasjonene for å ta Moxonidine
Noen pasienter har strenge eller relative kontraindikasjoner for konstant og periodisk bruk av Moxonidine. Denne listen inkluderer følgende tilstander og sykdommer:

Den endelige beslutningen om å slutte å ta Moxonidine tas av den behandlende legen. Med høyt blodtrykk kan du ikke selvmedisinere. Du bør definitivt kontakte en medisinsk institusjon, hvor de vil gi akutthjelp og foreskrive videre behandling for å stabilisere tilstanden.
Under svangerskapet er bruk av Moxonidin strengt kontraindisert. I løpet av denne perioden oppstår en økning i blodtrykket hos kvinner ofte på grunn av fysiologiske endringer i kroppen, men bruk av imidazolinreseptoragonister i denne perioden er kontraindisert.
Moxonidin og dets utenlandske analoger
 På hyllene til apotekene, i tillegg til den innenlandske Moxonidine, kan du finne utenlandske analoger av dette stoffet. Den mest populære av disse er Physiotens. Dette tyske stoffet inneholder den samme aktive ingrediensen, men prisen er betydelig dyrere. Når du lurer på hva som er best, Physiotens eller Moxonidine, bør du forstå at disse medisinene ikke har signifikante forskjeller. Det gratis salget presenterer også moskonidinpreparater under slike og handelsnavn som Moxonidin-SZ, Moxonidin CANON, Tenzotran. Du kan trygt bruke analoger hvis den vanlige medisinen ikke er til salgs. Doseringen av virkestoffet i alle preparater er den samme.
På hyllene til apotekene, i tillegg til den innenlandske Moxonidine, kan du finne utenlandske analoger av dette stoffet. Den mest populære av disse er Physiotens. Dette tyske stoffet inneholder den samme aktive ingrediensen, men prisen er betydelig dyrere. Når du lurer på hva som er best, Physiotens eller Moxonidine, bør du forstå at disse medisinene ikke har signifikante forskjeller. Det gratis salget presenterer også moskonidinpreparater under slike og handelsnavn som Moxonidin-SZ, Moxonidin CANON, Tenzotran. Du kan trygt bruke analoger hvis den vanlige medisinen ikke er til salgs. Doseringen av virkestoffet i alle preparater er den samme.
Moxonidin, et populært medikament for raskt å normalisere blodtrykket, er tilgjengelig over disk og til en overkommelig pris. For eksempel selges en blister med 14 tabletter for et gjennomsnitt på 120 rubler. Hvis Moxonidine ikke er tilgjengelig på apotek eller medisinen ikke er egnet, erstatter legen med analoger:

Physiotens er et originalt middel, resten har en lignende effekt. Når det gjelder sammensetning, har alternative legemidler noen forskjeller, men de har en felles aktiv basekomponent. Beslutningen om muligheten for å erstatte Moxonidine bør tas av en lege. En detaljert bekjentskap med instruksjonene vil ikke være overflødig.
Moxonidin og alkohol
 Å ta Moxonidine og alkohol sammen er strengt kontraindisert. Noen ganger stiger blodtrykket betydelig når det utsettes for alkoholholdige drikker. I en tilstand av alkoholisk forgiftning utvides pasientens kar, noe som fører til negative konsekvenser. Hvis du allerede har hatt anfall av hypertensjon, er det tilrådelig å slutte å drikke alkoholholdige drikker helt, selv i små doser.
Å ta Moxonidine og alkohol sammen er strengt kontraindisert. Noen ganger stiger blodtrykket betydelig når det utsettes for alkoholholdige drikker. I en tilstand av alkoholisk forgiftning utvides pasientens kar, noe som fører til negative konsekvenser. Hvis du allerede har hatt anfall av hypertensjon, er det tilrådelig å slutte å drikke alkoholholdige drikker helt, selv i små doser.
Hvis en hypertensiv krise oppstår på bakgrunn av bakrus, må du først avgifte kroppen. Det er tilrådelig å utføre slike aktiviteter på et sykehus eller en poliklinikk, eller under tilsyn av en lege. Trykknivået bør overvåkes med jevne mellomrom.
Funksjoner ved behandling av gravide kvinner
 Effekten av stoffet på gravide er ikke tilstrekkelig undersøkt. Og selv om det ikke er noen kliniske data, er den toksiske effekten av stoffet på embryoet til dyr bevist, noe som betyr at det er bedre for gravide kvinner å avstå fra å ta stoffet. Det foreskrives bare når den tiltenkte effekten av terapi for moren betydelig oppveier faren for konsekvensene for barnet.
Effekten av stoffet på gravide er ikke tilstrekkelig undersøkt. Og selv om det ikke er noen kliniske data, er den toksiske effekten av stoffet på embryoet til dyr bevist, noe som betyr at det er bedre for gravide kvinner å avstå fra å ta stoffet. Det foreskrives bare når den tiltenkte effekten av terapi for moren betydelig oppveier faren for konsekvensene for barnet.
Physiotens går inn i morsmelk, derfor, når det er foreskrevet til ammende mødre, er det nødvendig å bestemme seg for avslutning av amming.
Påvirkning på evnen til å kjøre transport
 I løpet av inntaksperioden må man være forsiktig under kjøring, på transportbånd og under andre potensielt farlige aktiviteter, siden oppmerksomhetskonsentrasjon og psykomotoriske reaksjoner kan reduseres.
I løpet av inntaksperioden må man være forsiktig under kjøring, på transportbånd og under andre potensielt farlige aktiviteter, siden oppmerksomhetskonsentrasjon og psykomotoriske reaksjoner kan reduseres.
Effektiviteten til stoffet
Kardiologer og pasienter gir positive anmeldelser om Moxonidine. Det er svært effektivt. Sannsynligheten for at blodtrykket ikke vil synke etter å ha tatt det er ekstremt liten.
Hos noen pasienter observeres en individuell reaksjon på komponentene i medisinen. Hvis du aldri har tatt det før, må den første enkeltdosen halveres for å vurdere kroppens respons på den og ta rettidige tiltak for å eliminere de negative konsekvensene. Hvis det ikke er bivirkninger, er det lov å fortsette behandlingen med fulle doser.
Overdoselindring
En overdose av stoffet kan bestemmes av:

Symptomer på en kraftig økning i blodtrykk, hyperglykemi og økt hjertefrekvens er også tillatt.
En spesifikk motgift mot overdoselindring er ikke utviklet. Umiddelbart etter forgiftning er det tilrådelig for offeret å skylle magen, ta aktivt kull og et avføringsmiddel, ellers - behandling i samsvar med symptomene.
Med et betydelig blodtrykksfall er det nødvendig å gjenopprette blodsirkulasjonen ved å ta ekstra væske og injisere dopamin. Bradyardia elimineres med Atropin.
Antagonister av α-adrenerge reseptorer vil også bidra til å lindre symptomene på forbigående hypertensjon. Physiotens kan tas sammen med tiaziddiuretika og kalsiumkanalblokkere.
Hvem er indisert og hvem er kontraindisert i Physiotens
Moxonidin er kun foreskrevet for hypertensive pasienter. Ikke anbefalt for:

Bruk medisinen forsiktig mot Parkinsons sykdom, glaukom, epileptiske anfall, depresjon, Raynauds sykdom.
Ved behandling av hypertensive pasienter med AV-blokk I-grad, truende hjerterytmeforstyrrelse, koronararteriesykdom, etter hjerteinfarkt, med iskemisk sykdom, ustabil angina pectoris (utilstrekkelig erfaring har blitt akkumulert), er det også nødvendig å kontinuerlig overvåke avlesningene av tonometeret, EKG, CC.
Det er ingen statistikk som hevder at medikamentabstinens øker blodtrykket, men det er bedre å stoppe behandlingen gradvis, redusere dosen over en periode på 2 uker.
Anmeldelser om Mosconidine
Anmeldelser av Moxonidine Canon er stort sett positive. Hypertensive pasienter bemerker sin gode kompatibilitet med andre piller, effektivt arbeid innen 24 timer etter å ha tatt en pille, forbedring av metabolske prosesser med overvekt, uavhengighet av medisiner fra måltider eller frokoster.
Inna Kovalskaya, 40 år gammel: De siste 5 årene har jeg lidd av alvorlig hypertensjon, jeg sliter aktivt med problemet, fordi hjertet mitt allerede er slemt. Jeg fant en god kardiolog, rådet han Moxonidine. Jeg er veldig fornøyd med dette stoffet. Det viktigste er å akseptere det i tide. Trykket avtar gradvis, det er ingen hodepine eller kvalme. Jeg har alltid en blemme av disse pillene i medisinskapet mitt hjemme.
Ivan Kropkin, 64 år gammel: Etter å ha fått hjerneslag er jeg veldig redd for høyt blodtrykk, men hypertensjonsanfall oppstår noen ganger. Legen anbefalte Moxonidine. Først tok jeg den tyske analogen i lang tid, alt var bra med meg, men når han ikke var på apoteket, kjøpte jeg et innenlandsk stoff. Det viste seg at det ikke er så stor forskjell, men prisen er vesentlig forskjellig. Nå behandles jeg sparsomt.
Inna: Moxonidin hjelper meg. Det er praktisk å ta det: Jeg drakk det om morgenen og du føler deg i form hele dagen. Jeg ser ingen bivirkninger. Jeg så lignende tabletter i apotek - Moxonidine Sandoz. Kanskje du burde prøve?
Kirill: Hvis legen fant pillene så vellykket for deg, hvorfor bytte dem? Dessuten er sammensetningen av analogene omtrent den samme. På resept fra kardiolog drikker jeg Physiotens 0,2 mg. Det er bra at det å ta medisinen ikke er avhengig av mat, siden jeg drikker det om natten. Presset plager ikke.
Svetlana: I 15 år har jeg kontrollert blodtrykket mitt med Noliprel A. Jeg vet ikke om jeg er vant til det eller om pillene ikke er av så høy kvalitet nå, men nylig har trykket begynt å hoppe igjen. Legen skrev ut ekstra Moxonidin til meg. Prisen for pensjonister er rimelig - 200 rubler, jeg føler meg mye mer selvsikker. Noen ganger føler jeg frysninger (jeg tar aspirin) eller det blir tett (Validol redder meg), men dette er normalt for helsen min.
Legemidler for hypertensjon
Hypertensjon er preget av en økning i blodtrykket. Mange over 45 år lider av det. Spesielt ofte gjelder problemet pasienter som ikke følger riktig livsstil og har patologier i det kardiovaskulære systemet. Det er umulig å komme seg helt fra sykdommen, over tid utvikler den seg bare. For å lindre tilstanden brukes medikamentell behandling. Det inkluderer ulike piller for hypertensjon basert på naturlige og kunstig syntetiserte komponenter. De kan kun brukes etter godkjenning fra den behandlende legen for å unngå bivirkninger.
Funksjoner ved terapi
 Arteriell hypertensjon registreres når indikatorer som overstiger 140/90 mm Hg oppdages. Kunst. Hvis blodtrykket er jevnt forhøyet, vil legen, etter en rekke målinger til forskjellige tider, diagnostisere hypertensjon. I henhold til den internasjonale klassifiseringen er den av 2 typer:
Arteriell hypertensjon registreres når indikatorer som overstiger 140/90 mm Hg oppdages. Kunst. Hvis blodtrykket er jevnt forhøyet, vil legen, etter en rekke målinger til forskjellige tider, diagnostisere hypertensjon. I henhold til den internasjonale klassifiseringen er den av 2 typer:
- Essensiell (primær) form for hypertensjon forekommer faktisk hos 90 % av pasientene.
- Symptomatisk (sekundær) type patologi, som oppdages i omtrent 10% av tilfellene.
Utviklingen av hypertensjon påvirkes av mange eksterne (konstant stress og overbelastning) og indre faktorer (sykdommer, forstyrrelser i hormonbalansen, graviditet, medisiner). Formen avsløres ved hjelp av en omfattende undersøkelse. Med fokus på allment aksepterte standarder, vil spesialisten utarbeide et terapiregime. Effektiviteten avhenger av riktig valg av legemidler og pasientens overholdelse av alle legens anbefalinger. Behandlingen vil foregå hjemme. Det er mennesker på et sykehus i en alvorlig tilstand som trenger konstant overvåking av medisinsk personell.
Essensen av antihypertensive piller er å senke blodtrykket ved å gi en vasodilaterende effekt. Hvis hypertensjon lider av takykardi, bradykardi, atrieflimmer og andre typer hjerteslagsvikt, brukes medisiner fra den antiarytmiske gruppen. De fleste av dem kan drikkes med arteriell hypertensjon eller kombineres med hovedbehandlingen.
Det anbefales å overlate bestemmelsen av den nødvendige dosen av stoffet til en lege. Hans arbeid inkluderer en vurdering av alle mulige risikoer og valg av de mest effektive medisinene. I nærvær av andre sykdommer som forårsaker trykkstøt og svikt i hemodynamikk (aterosklerose, myokardhypertrofi, iskemi), vil andre midler også inkluderes i terapiregimet.
Effektiviteten av monoterapi (det vil si behandling med 1 medikament) er ganske høy bare i de tidlige stadiene av hypertensjon. Gradvis introduseres andre medisiner i behandlingsregimet, eller de nåværende tablettene erstattes med nye, med kombinert effekt. Det er like viktig å periodisk erstatte legemidler med nære analoger. Dette skyldes kroppens gradvise avhengighet av stoffene, og det er grunnen til at deres terapeutiske effekt går tapt.
Grupper av medisiner med antihypertensive egenskaper
 Det vil ikke være vanskelig å finne gode legemidler med langvarig (forlenget) effekt, gitt antall på det farmakologiske markedet. Det viktigste er å studere stoffets mekanisme, og deretter, med fokus på årsaken til problemet, ta det riktige valget. I henhold til dette kriteriet er antihypertensiva delt inn i følgende grupper:
Det vil ikke være vanskelig å finne gode legemidler med langvarig (forlenget) effekt, gitt antall på det farmakologiske markedet. Det viktigste er å studere stoffets mekanisme, og deretter, med fokus på årsaken til problemet, ta det riktige valget. I henhold til dette kriteriet er antihypertensiva delt inn i følgende grupper:
- adrenerge blokkere;
- medisiner som påvirker RAAS;
- kalsiumantagonister;
- diuretika;
- medikamenter med sentral virkning.
Listen ovenfor anses som den mest relevante ved utarbeidelse av et behandlingsregime for arteriell hypertensjon med legemidler. I tillegg kan leger foreskrive vitaminkomplekser, homøopatiske midler, beroligende tabletter og medisiner basert på naturlige ingredienser.
Adrenalinblokkere
Behandling av hypertensjon med legemidler fra gruppen adrenerge blokkere er å redusere effekten av adrenalin og noradrenalin på hjertemuskelen. Disse eksitatoriske nevrotransmitterne har en hypertensiv effekt, da de bidrar til vasokonstriksjon og økt frekvens av sammentrekninger. Hvis du begynner å blokkere reseptorene som oppfatter dem i tide, vil du kunne unngå hjertesvikt, hypertensiv encefalopati, venstre ventrikkelhypertrofi og andre komplikasjoner.
Medisiner fra denne gruppen, i henhold til deres virkningsmekanisme, er delt inn i 2 typer:
- Ikke-selektive blokkere påvirker alle adrenalinreseptorer i kroppen. På grunn av dem er det en markant reduksjon i øvre og nedre trykkgrenser.
- Selektive (kardioselektive) legemidler påvirker reseptorer lokalisert i hjertet. Kursmottaket deres lar deg fikse trykket innenfor den akseptable grensen uten å provosere utviklingen av alvorlige komplikasjoner, i motsetning til medisiner fra den forrige gruppen.
I veggene i blodårene er alfa- og beta-adrenerge reseptorer. Som behandling for hypertensjon brukes hovedsakelig legemidler som representerer gruppen betablokkere. Deres formål er relevant for en voksen som lider av følgende sykdommer:
- hypertensjon;
- kronisk hjertesvikt;
- økt hjertefrekvens;
- tilstand etter den akutte fasen av et hjerteinfarkt;
- obstruktiv lungesykdom;
- astma;
- høyt intrakranielt trykk;
- nyrepatologi.
 Det anbefales å ta alfablokkere i slike tilfeller:
Det anbefales å ta alfablokkere i slike tilfeller:
- diabetes;
- hypertensjon;
- BPH;
- pulmonal hypertensjon.
- hypertrofisk kardiomyopati;
- vegetativ-vaskulær dystoni;
- hodepine forårsaket av migrene;
- abstinenssymptomer.
Legemidler som påvirker RAAS
RAAS står for renin-angiotensin-aldosteron system. Med dens hjelp forblir den nødvendige konsentrasjonen av vann og salter i kroppen. Balansen opprettholdes ved å justere vaskulær tonus og nyrefunksjon. En liten feil i RAAS er nok til å forårsake blodtrykksproblemer. Du kan forhindre dem ved å bruke nettbrett som påvirker dette systemet. De er delt inn i 2 typer:
- ACE-hemmere bremser syntesen av angiotensin II, som forårsaker vasokonstriksjon og øker blodtrykket. De brukes for å oppnå en rask eller langsom, men langvarig effekt. I det første tilfellet skal pillen tas sublingualt (under tungen), og i det andre, etter å ha våknet, en gang om dagen. Et raskt resultat er spesielt viktig ved utvikling av krise og hjerteinfarkt. Den langvarige virkningen er praktisk for det kroniske sykdomsforløpet i et langt administrasjonsforløp.
- Angiotensinreseptorantagonister (sartaner) hindrer stoffet i å utøve sin effekt, og reduserer derved trykket. I motsetning til den første gruppen medikamenter, gir disse medikamentene faktisk ikke bivirkninger selv med et langt behandlingsforløp.

Doser av legemidler for hypertensjon som påvirker RAAS velges på individuell basis basert på resultatene av undersøkelsen. Denne gruppen av nettbrett er spesielt etterspurt i slike tilfeller:
- primær hypertensjon;
- hjertefeil;
- gjenopprettingsperiode etter et hjerteinfarkt;
- nyrepatologi.
ACE-hemmere og angiotensinreseptorantagonister lar deg raskt og uten utvikling av farlige konsekvenser redusere trykket, men de er faktisk ubrukelige for arytmier og patologier i nervesystemet. For lindring av slike årsaker brukes oftest andre grupper av legemidler.
Kalsiumantagonister
Kalsiumblokkere lar ikke elementet påvirke hjertemuskelen fullt ut. Han slutter å delta i vasokonstriksjon, på grunn av hvilken arytmi stoppes og trykket faller. Hvis du bruker medisiner for hypertensjon fra denne gruppen til andre formål eller velger feil dosering, er det sannsynlighet for bivirkninger. Det er spesielt vanlig at en person som tar kalsiumantagonister opplever generell svakhet, kognitiv svikt og arytmi. For å unngå konsekvenser, må de bare brukes i visse tilfeller. En liste over dem er gitt nedenfor:

Mange av kalsiumblokkerende legemidler som brukes for hypertensjon er bare nødvendig i alvorlige tilfeller. Ved langvarig bruk vil leger gi råd til piller med færre bivirkninger og mildere effekt på hjertemuskelen.
Diuretika
For hypertensjon inkluderer behandlingsregimet ofte legemidler fra gruppen diuretika. På grunn av deres innflytelse forlater overflødig fuktighet kroppen. Volumet av sirkulerende blod avtar raskt og alvorlighetsgraden av sykdommen avtar.
Bivirkninger utløses for det meste av kaliumutvasking og dehydrering. For å unngå komplikasjoner anbefaler leger å ta kaliumsparende diuretika eller medisiner basert på dette elementet. Diuretika brukes i følgende tilfeller:
- primær form for hypertensjon;
- hjertefeil;
- dysfunksjon av nyrene.
Sentralt virkende medisiner
Hvis hypertensjon er forårsaket av forstyrrelser i nervesystemet, brukes medisiner av det sentrale spekteret av virkning. De påvirker direkte delene av hjernen som regulerer blodtrykket, og stabiliserer dermed pasientens tilstand. Slike legemidler tilhører radikale terapitiltak, derfor foreskrives de strengt av den behandlende legen.
Sentralt virkende medisiner er godt kompatible med andre legemidler med hypotensive og antiarytmiske effekter. Når du kombinerer dem, gis spesiell oppmerksomhet til doseringen, siden forskjellige bivirkninger (hypotensjon, psykoemosjonelle forstyrrelser, migrene) kan provoseres.
Tabell over de beste medisinene for hypertensjon
Formen (tabletter, kapsler, oppløsning eller pulver til injeksjonsvæsker) og virkningsmekanismen velges på individuell basis. Spesialisten vil vurdere pasientens tilstand, lære om mulige komorbiditeter og anbefale effektive medisiner. Pasienten må bare følge hans råd og ta det strengt i henhold til instruksjonene.
Mange eksperter mener at det er best å bruke medisiner fra tabellen nedenfor i behandlingen av hypertensjon:
| "Andipal" | Bendazol, papaverin, fenobarbital, natriummatmisol. | Et kombinert middel som lindrer spasmer, utvider blodårene og reduserer smertens alvorlighetsgrad. |
| Valocordin, Corvalol | Etylbromisovalerianat, fenobarbital, mynte og humleolje | Medisiner består av flere hovedingredienser, takket være hvilke de har en beroligende og krampeløsende effekt. Disse stoffene er ofte foreskrevet for søvnløshet på grunn av deres hypnotiske effekt. "Corvalol" skiller seg fra "Valokardin" i fravær av humlekjegleolje og lavere pris. |
| "Hypertostop" (hyperstop, hooperstop) | Ekstrakt fra hjort og hvitpilgevir, johannesurt, biegift, ginkgo biloba, kastanjeekstrakt | Verktøyet er ment å styrke blodårene, normalisere sukker- og kolesterolnivået, gjenopprette den vanlige søvnrytmen og lindre nervøs eksitabilitet. Det brukes ofte til å forbedre hemodynamikken og arbeidet til hjertemuskelen, slik at alvorlighetsgraden av hypertensjon kan reduseres og utviklingen bremses. |
| "Diroton" | Lisinopril | Legemidlet er en gruppe angotensin-konverterende enzymhemmere. Jeg bruker det som et middel til å forbedre hemodynamikk og hjertefunksjon. Etter å ha lidd av et hjerteinfarkt, er "Diroton" foreskrevet for å unngå komplikasjoner. |
| "Captopril" | Captopril | På grunn av sin aktive substans forhindrer denne ACE-hemmeren utviklingen av hjertesvikt, øker treningstoleransen og reduserer graden av myokardspredning. |
| "Cardimap" | Sarpagandha, jatamansi, shankhapushpi, brahmi, pippali | "Cardimap" er et kardiotonisk middel basert på medisinske urter. Utnevnelsen av stoffet er tilrådelig for å roe nervesystemet, lindre spasmer, normalisere metabolske prosesser og forbedre funksjonen til hjertet og fordøyelsessystemet. |
| "Lerkamen" | Lerkanidipin | Legemidlet blokkerer strømmen av kalsium, på grunn av hvilken det er en hypotensiv effekt. Pasientens perifere vaskulære tonus avtar, hjertefrekvensen normaliseres og blodtrykket faller. |
| "Lozap", "Lorista" "Lozap PLUS" | Losartan, hydroklortiazid | Legemidlene tillater ikke dannelsen av angiotensin II, på grunn av hvilket trykket faller og hypertensiv tilstand stabiliseres. De brukes ofte for å forbedre blodtilførselen til hjertet og nyrene og for å øke toleransen for stress (psykoemosjonelt og fysisk). Skiller seg "Lozap PLUS" fra "Lozap" og "Lorista" ved tilstedeværelsen av et vanndrivende middel i sammensetningen (hydroklortiazid), som forsterker den hypotensive effekten. |
| Corvitol, Metoprolol | Metoprolol | Medisiner er effektive i behandlingen av hypertensjon, iskemi, hjertesvikt. De er ikke mindre etterspurt som et middel for å forhindre hjerteinfarkt. Resultatet oppnås på grunn av selektiv blokkering av beta-adrenerge reseptorer. |
| Normalife | Reinsdyrgevirekstrakt, bigift, lerk- og furunålskonsentrat, hvitpilekstrakt. | Midlet er homøopatisk. Den er tilberedt av naturlige ingredienser, på grunn av hvilke dannelsen av blodpropp forhindres, hjertemuskelen styrkes, metabolske prosesser forbedres, nervøs eksitabilitet reduseres og nivået av kolesterol i kroppen reduseres. |
| "Papazol" | Bedazol, papaverin | Medisinen har en kombinert effekt. Det kan bidra til å lindre spasmer og nervøs spenning, utvide blodårene og normalisere blodtrykket. |
| "Tenorisk" | Atenolol, Klortalidon | Kombinasjonen av en kardioselektiv betablokker og et vanndrivende middel forsterker den antihypertensive effekten av stoffet. Regelmessig bruk kan redusere hjertefrekvensen, utvide blodårene og fjerne overflødig fuktighet fra kroppen, og dermed redusere belastningen på hjertet. |
| Moxonidin | Legemidlet har et sentralt virkningsspektrum. På grunn av effekten på det vasomotoriske senteret avtar frigjøringen av adrenalin, arbeidet til det kardiovaskulære systemet stabiliseres, og overvekten av den sympatiske delen av nervesystemet og insulinresistens avtar. | |
| Enalapril | Enalapril | På grunn av undertrykkelsen av produksjonen av angiotensin II hos pasienter som tar "Enalapril", utvider karene seg, noe som fører til stabilisering av trykk og hjertefrekvens. Ved langvarig bruk er det mulig å redusere alvorlighetsgraden og utviklingshastigheten for hjertesvikt og venstre ventrikkelhypertrofi. |
| Anaprilin | Propranolol | En reduksjon i trykket etter å ha tatt denne betablokkeren oppstår etter den første dosen. Nærmere 3-4 uker blir effekten mer vedvarende. I nærvær av koronar hjertesykdom hos pasienter forekommer angina-anfall mye sjeldnere. |
| "Belisa" | Lind, pasjonsblomst, oregano, salvie, sitronmelisse | En effektiv kombinasjon av medisinske planter i sammensetningen av stoffet lar deg roe nervesystemet, lindre spasmer og betennelser, fjerne overflødig fuktighet og forbedre metabolismen. |
| "Dimekolin" | Kaptopril, hydroklortiazid | Medisinen blokkerer de parasympatiske og sympatiske nodene, på grunn av hvilke blodtrykket faller raskt. Det brukes kun for hypertensive kriser i form av intravenøse og intramuskulære injeksjoner. |
| "Normopres" | Kaptopril, hydroklortiazid | Legemidlet har effekten av en ACE-hemmer og et vanndrivende middel, og reduserer derved forbelastningen på myokard, konsentrasjonen av natrium og fuktighet i kroppen og motstand i de perifere karene. |
| "Recardio" (rekardio) | Ginkgo biloba, biegift, pyridoksin, ekstrakter av johannesurt, rhodiola og kaupan, biflavonoider utvunnet fra lerk, nyper, hagtorn, lysin, ekstrakter fra hvitpil og maralgevir. | Legemidlet er basert på nyttige stoffer. Ved langvarig bruk er det mulig å stabilisere blodtrykket, forbedre velvære, redusere sannsynligheten for komplikasjoner, stoppe migrene- og svimmelhetsanfall, styrke blodårene og normalisere metabolske prosesser. |
| "Sedistress" | Pasjonsblomst, alfa-bromisovalerinsyre etylester |
Legemidlet "Sendistress" brukes som et tillegg til behandlingsregimet for arteriell hypertensjon. Det reduserer aktiviteten til det vasomotoriske senteret i hjernen, reduserer nervøs spenning og har en mild hypnotisk og krampeløsende effekt. |
| "Triplexam" | Indapamid, perindopril, amlodipin | Kombinasjonen av en kalsiumantagonist, en ACE-hemmer og et vanndrivende middel er kun nødvendig i alvorlige tilfeller. Tablettene har en trippel effekt, på grunn av hvilken pasientens blodtrykk reduseres betydelig og hjertets arbeid stabiliseres. Det er foreskrevet av den behandlende legen for ikke å forårsake et angrep av hypotensjon og andre komplikasjoner. |
| "Golubitox" | Blåbærekstrakt, pterostilbene, vitamin C, propolis tinktur | Medisinen bidrar til å redusere spasmer, lindre hodepine, normalisere blodtrykket, øke toleransen for fysisk og psykisk stress og forbedre metabolske prosesser i kroppen. |
| "Panangin" | Magnesium, kalium | Legemidlet brukes som et middel for å forebygge og supplere behandlingsregimet for ulike typer arytmier. Det er også foreskrevet for å forbedre toleransen for hjerteglykosider og fylle på næringsstoffer tapt på grunn av diuretika. |
Du kan kjøpe medisinene med lyd på nesten alle store apotek. I mangel av nødvendige midler, er det mulig å spørre farmasøyten hvordan man behandler hypertensjon, og å kjøpe et stoff som er nærme i virkningsmekanismen.
Kontraindikasjoner
Ethvert stoff har visse kontraindikasjoner. Hvis de ikke tas i betraktning, vil bivirkninger vises. I de fleste tilfeller ender det hele med en allergisk reaksjon, men det er komplikasjoner som kan føre til døden. Før du kjøper medisiner, anbefales det at du gjør deg kjent med kontraindikasjonene til de vanligste gruppene av medisiner for hypertensjon:
| Diuretika | Kronisk leversykdom, hypokalemi (lavt kalium) |
| Adrenerge blokkere | Alvorlig bradykardi, nedsatt cerebral (cerebral) sirkulasjon, hjertesjokk, nedsatt nyrefunksjon forårsaket av ulike patologier, KOLS (kronisk obstruktiv lungesykdom), atrioventrikulær blokkering. |
| Kalsiumblokkere | Alvorlige former for arytmi, akutt hjerteinfarkt, arteriell hypotensjon, hjertesvikt, angina pectoris (kaotisk), parkinsonisme. |
| Medisiner som påvirker RAAS | Nyresvikt, alvorlig diurese, lave kaliumnivåer, innsnevring av mitralklaffen, obstruksjon av galleveiene. |
| Sentralt virkende medisiner | Leversvikt, nedsatt ledning eller integritet av cerebrale kar, alvorlig bradykardi, nylig hjerteinfarkt. |
 Det er nødvendig å ta medisiner med forsiktighet i slike tilfeller:
Det er nødvendig å ta medisiner med forsiktighet i slike tilfeller:
- svangerskap;
- barn under 18 år;
- ammingsperiode (amming);
- pasienter over 65-70 år;
- tilstedeværelsen av kroniske patologier i kroppen.
Til tross for det høye nivået av moderne medisin, er det ingen piller som ikke har noen bivirkninger. Eksperter anbefaler at du finner ut all nødvendig informasjon fra legen din og i tillegg leser bruksanvisningen.
Det er tilrådelig å begynne å bruke medisiner for hypertensjon i en minimumsdose og gradvis øke den. Når ønsket resultat er oppnådd, fortsetter medisiner å tas for profylaktiske formål. Bare den behandlende legen har rett til å endre behandlingsregimet og kansellere legemidler. Ved uønskede reaksjoner må du kontakte ham for å erstatte medisinen eller justere dosen.
Medisiner foreskrevet for hypertensjon bidrar til å bremse utviklingen av den patologiske prosessen, forhindre komplikasjoner og forbedre pasientens velvære. For utnevnelsen deres må du gjennomgå en omfattende undersøkelse. Basert på de oppnådde resultatene, vil kardiologen utarbeide et terapiregime og gi nyttige anbefalinger for å korrigere livsstilen.

