Makale, Rusya pazarı için yeni bir inhale glukokortikosteroid olan siklesonid de dahil olmak üzere modern inhale glukokortikosteroidlerin etkinlik ve güvenlik derecesini, farmakodinamik özelliklerini ve farmakokinetiğini etkileyen faktörleri tartışmaktadır.
Bronşiyal astım (BA), solunum yollarının geri dönüşümlü kronik inflamatuar bir hastalığıdır. bronş tıkanıklığı ve bronşiyal hiperreaktivite. İnflamasyonla birlikte ve muhtemelen solunum yollarındaki iyileşme süreçlerinin bir sonucu olarak, yapısal değişiklikler submukozal tabakanın goblet hücrelerinin ve goblet bezlerinin hiperplazisini, düz kas hiperplazisini ve hipertrofisini, submukozal tabakanın artan vaskülarizasyonunu, altta bulunan alanlarda kollajen birikimini içeren bronşiyal yeniden yapılanma (geri dönüşümsüz dönüşüm) süreci olarak kabul edilir. bazal membran ve subepitelyal fibrozis.
Uluslararası (Astım için Küresel Girişim - "Bronşiyal astımın tedavisi ve önlenmesi için küresel strateji", revizyon 2011) ve ulusal fikir birliği belgelerine göre, antiinflamatuar etkiye sahip inhale glukokortikosteroidler (ICS) birinci basamak tedavidir. orta ve şiddetli bronşiyal astım için.
Uzun süreli kullanımda inhale glukokortikosteroidler akciğer fonksiyonunu iyileştirir veya normalleştirir, tepe ekspiratuar akıştaki gündüz dalgalanmaları azalır ve sistemik glukokortikosteroidlere (GCS) olan ihtiyaç tamamen ortadan kalkana kadar azalır. İlaçların uzun süreli kullanımı ile antijen kaynaklı bronkospazm ve geri dönüşü olmayan hava yolu tıkanıklığı gelişmesi önlenir, hastalığın alevlenme sıklığı, hastaneye yatış sayısı ve hastaların mortalitesi azalır.
İnhale glukokortikosteroidlerin etki mekanizması, antialerjik ve antiinflamatuar etkiyi amaçlamaktadır; bu etki, GCS'nin iki aşamalı etki modelinin (genomik ve ekstragenomik etkiler) moleküler mekanizmalarına dayanmaktadır. Glukokortikosteroidlerin (GCS) terapötik etkisi, hücrelerde proinflamatuar proteinlerin (sitokinler, nitrik oksit, fosfolipaz A2, lökosit yapışma molekülleri vb.) oluşumunu engelleme ve anti-inflamatuar proteinlerin oluşumunu aktive etme yetenekleri ile ilişkilidir. inflamatuar etki (lipokortin-1, nötr endopeptidaz, vb.).
İnhale glukokortikosteroidlerin (ICS) lokal etkisi, bronşiyal düz kas hücreleri üzerindeki beta-2 adrenerjik reseptörlerin sayısındaki artışla kendini gösterir; damar geçirgenliğinde azalma, bronşlarda ödem ve mukus sekresyonunda azalma, bronşiyal mukozadaki mast hücrelerinin sayısında azalma ve eozinofillerin apoptozunda artış; T lenfositleri, makrofajlar ve epitel hücreleri tarafından inflamatuar sitokinlerin salınımında azalma; subepitelyal membranın hipertrofisinin azaltılması ve dokuya özgü ve spesifik olmayan hiperreaktivitenin baskılanması. İnhale kortikosteroidler fibroblastların çoğalmasını engeller ve kollajen sentezini azaltır, bu da bronş duvarlarında sklerotik sürecin gelişme hızını yavaşlatır.
İnhale glukokortikosteroidler (ICS), sistemik olanlardan farklı olarak yüksek seçiciliğe, belirgin anti-inflamatuar ve minimal mineralokortikoid aktiviteye sahiptir. İnhalasyon yoluyla uygulandığında nominal dozun yaklaşık %10-50'si akciğerlerde birikir. Birikme yüzdesi, ICS molekülünün özelliklerine, solunum yoluna ilaç verme sistemine (inhaler tipi) ve inhalasyon tekniğine bağlıdır. İKS dozunun çoğu yutulur, gastrointestinal sistemden (GIT) emilir ve karaciğerde hızla metabolize edilir; bu da İKS için yüksek bir terapötik indeks sağlar.
İnhale glukokortikosteroidlerin (ICS) aktivite ve biyoyararlanım açısından farklılık göstermesi, bu gruptaki farklı ilaçlar arasında klinik etkinlik ve yan etkilerin ciddiyeti açısından bazı farklılıklar sağlar. Modern inhale glukokortikosteroidler (ICS), yüksek lipofilikliğe (hücre zarına daha iyi nüfuz etmek için), optimal lokal anti-inflamatuar aktivite sağlayan glukokortikoid reseptörüne (GCR) yüksek derecede afiniteye ve düşük sistemik biyoyararlanıma sahiptir ve bu nedenle, sistemik etkiler geliştirme olasılığı düşüktür.
Bazı ilaçların etkinliği, farklı tipte inhalerler kullanıldığında değişir. İKS dozunun artmasıyla anti-inflamatuar etki artar, ancak belirli bir dozdan başlayarak doz-etki eğrisi bir plato görünümü alır; Tedavinin etkisi artmaz ve sistemik glukokortikosteroidlerin (GCS) karakteristik yan etkilerinin gelişme olasılığı artar. GCS'nin başlıca istenmeyen metabolik etkileri şunlardır:
- glukoneogenez üzerinde uyarıcı etki (hiperglisemi ve glikozüri ile sonuçlanır);
- negatif nitrojen dengesi (kilo kaybı, kas zayıflığı, cilt ve kas atrofisi, çatlaklar, kanamalar, çocuklarda büyüme geriliği) ile kendini gösteren protein sentezinde azalma ve protein parçalanmasında artış;
- yağın yeniden dağıtımı, yağ asitleri ve trigliseritlerin artan sentezi (hiperkolesterolemi);
- mineralokortikoid aktivitesi (dolaşımdaki kan hacminde artışa ve kan basıncında artışa yol açar);
- negatif kalsiyum dengesi (osteoporoz);
- hipotalamik-hipofiz sisteminin inhibisyonu, adrenokortikotropik hormon ve kortizol üretiminin azalmasına (adrenal yetmezlik) neden olur.
İnhale glukokortikosteroidlerle (ICS) tedavinin kural olarak uzun vadeli (ve bazı durumlarda kalıcı) olması nedeniyle, doktorların ve hastaların inhale glukokortikosteroidlerin sistemik yan etkilere neden olma kabiliyetine ilişkin endişeleri doğal olarak artmaktadır. .
İnhale glukokortikosteroid içeren preparatlar
Aşağıdaki inhale glukokortikosteroidler, Rusya Federasyonu topraklarında kullanım için tescil edilmiş ve onaylanmıştır: ilaç budesonid (6 aydan itibaren kullanılan nebülizör süspansiyonu, toz inhaler şeklinde - 6 yıldan itibaren), flutikazon propiyonat (1 yıldan itibaren kullanılır) ), beklometazon dipropiyonat (6 yaşından itibaren kullanılır), mometazon furoat (12 yaş üstü çocuklar için Rusya Federasyonu'nda onaylıdır) ve siklesonid (6 yaş üstü çocuklar için onaylıdır). Tüm ilaçların etkinliği kanıtlanmıştır, ancak kimyasal yapıdaki farklılıklar İKS'nin farmakodinamik ve farmakokinetik özelliklerini ve dolayısıyla ilacın etkinlik ve güvenlik derecesini etkiler.İnhale glukokortikosteroidlerin (ICS) etkinliği öncelikle yüksek afinite (glukokortikoid reseptörüne (GCR) afinite), yüksek seçicilik ve dokularda kalıcılık süresi ile belirlenen lokal aktiviteye bağlıdır. Bilinen tüm modern ICS'ler, yüksek lokal glukokortikoid aktivitesine sahiptir; ICS'nin GCR'ye afinitesi (genellikle aktivitesi 100 olarak alınan deksametazon ile karşılaştırıldığında) ve değiştirilmiş farmakokinetik özellikleri ile belirlenir.
Siklesonid (afinite 12) ve beklometazon dipropiyonat (afinite 53) başlangıçta farmakolojik aktiviteye sahip değildir ve yalnızca inhalasyondan, hedef organlara girdikten ve esterazlara maruz kaldıktan sonra aktif metabolitlerine - descyclesonid ve beklometazon 17-monopropiyonat - dönüştürülür ve farmakolojik olarak hale gelirler. aktif. Glukokortikoid reseptörüne (GCR) yönelik afinite, aktif metabolitler için daha yüksektir (sırasıyla 1200 ve 1345).

Yüksek lipofilisite ve solunum epiteline aktif bağlanmanın yanı sıra GCR ile ilişki süresi ilacın etki süresini belirler. Lipofiliklik, inhale glukokortikosteroidlerin (ICS) solunum yolundaki konsantrasyonunu arttırır, dokulardan salınımını yavaşlatır, afiniteyi arttırır ve GCR ile bağlantıyı uzatır, ancak ICS'nin optimal lipofilitesi henüz belirlenmemiştir.
Lipofiliklik en çok siklesonid, mometazon furoat ve flutikazon propiyonatta belirgindir. Siklesonid ve budesonid, akciğer dokularında hücre içi olarak meydana gelen esterleşme ve yağ asitleri ile descyclesonid ve budesonid'in geri dönüşümlü konjugatlarının oluşumu ile karakterize edilir. Konjugatların lipofilitesi, bozulmamış descyclesonid ve budesonidin lipofilikliğinden onlarca kat daha fazladır; bu, ikincisinin solunum yolu dokularında kalma süresini belirler.
İnhale glukokortikosteroidlerin solunum yolu üzerindeki etkileri ve sistemik etkileri büyük oranda kullanılan inhalasyon cihazına bağlıdır. İltihaplanma ve yeniden şekillenme süreçlerinin, distal kısımlar ve periferik bronşiyoller de dahil olmak üzere solunum yolunun tüm kısımlarında meydana geldiği göz önüne alındığında, optimal doğum yöntemiyle ilgili soru ortaya çıkar. tıbbi ürün Bronş tıkanıklığının durumuna ve inhalasyon tekniğine uygunluğuna bakılmaksızın akciğerlere. İnhale ilacın büyük ve distal bronşlarda eşit dağılımını sağlayan tercih edilen partikül boyutu yetişkinler için 1,0-5,0 mikron, çocuklar için 1,1-3,0 mikrondur.
İnhalasyon tekniğiyle ilişkili hataların sayısını azaltmak, tedavinin etkinliğinin azalmasına ve yan etkilerin sıklığı ve şiddetinin artmasına neden olmak için ilaç dağıtım yöntemleri sürekli olarak geliştirilmektedir. Ölçülü doz inhalatörü (MDI), bir aralayıcıyla birlikte kullanılabilir. Nebülizör kullanımı bronşiyal astımın (BA) alevlenmesini etkili bir şekilde durdurabilir. ayakta tedavi ortamı ihtiyacını azaltmak veya ortadan kaldırmak infüzyon tedavisi.
Dünyanın ozon tabakasının korunmasına ilişkin uluslararası anlaşmaya göre (Montreal, 1987), tüm inhale ilaç üreticileri, CFC içermeyen ölçülü dozlu aerosol inhalatörlerinin (MDI'ler) formlarına geçmiştir. Yeni itici gaz norfluran (hidrofloroalkan, HFA 134a), bazı inhale glukokortikosteroidlerin (ICS), özellikle de siklesonidin parçacık boyutunu önemli ölçüde etkilemiştir: ilaç parçacıklarının önemli bir kısmı, 1,1 ila 2,1 μm (ekstra ince parçacıklar) boyutuna sahiptir. Bu bağlamda, HFA 134a içeren MDI'ler formundaki ICS, en yüksek pulmoner birikim yüzdesine, örneğin siklesonid için %52'ye sahiptir ve bunun birikimi, çevresel parçalar akciğerler %55’tir.
İnhale glukokortikosteroidlerin güvenliği ve sistemik etki geliştirme olasılığı, bunların sistemik biyoyararlanımı (gastrointestinal mukozadan emilim ve pulmoner emilim), ilacın kan plazmasındaki serbest fraksiyonunun seviyesi (plazma proteinlerine bağlanma) ve ilacın etki mekanizması ile belirlenir. Karaciğerden ilk geçiş sırasında GCS'nin inaktivasyon düzeyi (aktif metabolitlerin varlığı/yokluğu).
İnhale glukokortikosteroidler gastrointestinal sistem ve solunum sisteminden hızla emilir. Glukokortikosteroidlerin (GC'ler) akciğerlerden emilimi, solunan parçacıkların boyutundan etkilenebilir, çünkü 0,3 μm'den küçük parçacıklar alveollerde birikip pulmoner dolaşıma emilir.
Ölçülü dozlu aerosol inhaler (MDI) kullanıldığında, solunan dozun yalnızca %10-20'si solunum yoluna iletilirken, dozun %90'a kadarı orofaringeal bölgede birikir ve yutulur. Daha sonra, inhale glukokortikosteroidlerin (ICS) gastrointestinal sistemden emilen bu kısmı, ilacın çoğunun (%80 veya daha fazlasına kadar) etkisiz hale getirildiği hepatik kan dolaşımına girer. İKS sistemik dolaşıma öncelikle inaktif metabolitler şeklinde girer. Bu nedenle, inhale glukokortikosteroidlerin çoğunun (siklesonid, mometazon furoat, flutikazon propiyonat) sistemik oral biyoyararlanımı çok düşüktür, neredeyse sıfırdır.

ICS dozunun bir kısmının (nominal olarak alınan dozun yaklaşık% 20'si ve beklometazon dipropiyonat (beklometazon 17-monopropiyonat) durumunda -% 36'ya kadar) solunum yoluna girdiği ve hızla emildiği akılda tutulmalıdır. , sistemik dolaşıma girer. Ayrıca dozun bu kısmı, özellikle yüksek dozda İKS reçetelendiğinde ekstrapulmoner sistemik olumsuz etkilere neden olabilir. Bu açıdan ICS ile kullanılan inhalatörün türü hiç de azımsanacak bir öneme sahip değildir, çünkü kuru budesonid tozu Turbuhaler aracılığıyla solunduğunda, ilacın akciğerlerde birikmesi, bir MDI'dan soluma göstergesiyle karşılaştırıldığında 2 kat veya daha fazla artar.
İnhale glukokortikosteroidler (ICS) için yüksek fraksiyon inhalasyon biyoyararlanımı (budesonid, flutikazon propiyonat, beklometazon 17-monopropiyonat) sistemik biyoyararlanım, bronş ağacının mukoza zarında inflamatuar süreçlerin varlığında artabilir. Bu, sağlıklı sigara içenlerde ve içmeyenlerde 22 saatte 2 mg'lık bir dozda budesonid ve beklometazon propiyonat'ın tek kullanımından sonra plazma kortizol seviyesindeki azalma seviyesine dayanan sistemik etkilerin karşılaştırmalı bir çalışmasında belirlenmiştir. Budesonidin inhalasyonundan sonra sigara içenlerde kortizol düzeylerinin sigara içmeyenlere göre %28 daha düşük olduğu unutulmamalıdır.
İnhale glukokortikosteroidlerin (ICS) plazma proteinlerine oldukça yüksek bir bağlanma oranı vardır; siklesonid ve mometazon furoat için bu ilişki flutikazon propiyonat, budesonid ve beklometazon dipropionattan (sırasıyla %90, %88 ve %87) biraz daha yüksektir (%98-99). İnhale glukokortikosteroidlerin (ICS) hızlı klerensi vardır, değeri yaklaşık olarak hepatik kan akışı miktarıyla aynıdır ve bu, sistemik istenmeyen etkilerin minimal belirtilerinin nedenlerinden biridir. Öte yandan hızlı temizlenme, ICS'ye yüksek terapötik indeks sağlar. Hepatik kan akış hızını aşan en hızlı klirens, ilacın yüksek güvenlik profilini belirleyen descyclesonid'de bulundu.
Bu nedenle, özellikle uzun süreli tedavi sırasında etkinliklerinin ve güvenliklerinin esas olarak bağlı olduğu inhale glukokortikosteroidlerin (ICS) temel özelliklerini vurgulayabiliriz:
- İlacın akciğerlerin uzak kısımlarında yüksek oranda birikmesini sağlayan büyük oranda ince parçacıklar;
- yüksek yerel aktivite;
- yüksek lipofiliklik veya yağ konjugatları oluşturma yeteneği;
- GCS'nin GCR ile etkileşimini önlemek için sistemik dolaşımda düşük derecede emilim, plazma proteinlerine yüksek bağlanma ve yüksek hepatik klirens;
- düşük mineralokortikoid aktivitesi;
- yüksek uyum ve dozaj kolaylığı.
Siklesonid (Alvesco)
Halojenlenmemiş bir inhale glukokortikosteroid (ICS) olan Ciclesonide (Alvesco), bir ön ilaçtır ve akciğer dokusundaki esterazların etkisi altında, farmakolojik olarak aktif bir forma - descyclesonide dönüştürülür. Desciclesonide, glukokortikoid reseptörüne (GCR) siklesonidden 100 kat daha fazla afiniteye sahiptir.Desikliksonidin yüksek lipofilik yağ asitleri ile geri dönüşümlü konjugasyonu, akciğer dokusunda bir ilaç deposunun oluşmasını ve 24 saat boyunca etkili bir konsantrasyonun korunmasını sağlar, bu da Alvesco'nun günde bir kez kullanılmasına olanak tanır. Aktif metabolit molekülü, glukokortikoid reseptörü (GCR) ile yüksek afinite, hızlı birleşme ve yavaş ayrışma ile karakterize edilir. 
İtici gaz olarak norfluran'ın (HFA 134a) varlığı, ilacın ekstra ince parçacıklarının (1,1 ila 2,1 mikron arası boyut) önemli oranda olmasını ve aktif maddenin küçük solunum yollarında yüksek oranda birikmesini sağlar. İltihaplanma ve yeniden şekillenme süreçlerinin, distal kısımlar ve periferik bronşiyoller de dahil olmak üzere solunum yolunun tüm kısımlarında meydana geldiği göz önüne alındığında, bronş açıklığının durumuna bakılmaksızın ilacın akciğerlere en uygun şekilde ulaştırılması yöntemiyle ilgili soru ortaya çıkmaktadır.
T.W. de Vries ve ark. Lazer kırınım analizi ve farklı inspiratuar akış yöntemi kullanılarak, çeşitli inhale glukokortikosteroid ICS'lerin iletilen dozu ve parçacık boyutu karşılaştırıldı: flutikazon propiyonat 125 μg, budesonid 200 μg, beklometazon (HFA) 100 μg ve siklesonid 160 μg.
Budesonidin ortalama aerodinamik partikül boyutu 3,5 µm, flutikazon propiyonat - 2,8 µm, beklometazon ve siklesonid - 1,9 µm idi. Ortam havasının nemi ve inspiratuar akış hızının partikül boyutu üzerinde anlamlı bir etkisi olmamıştır. Siklesonid ve beklometazon (BFA), boyutları 1,1 ila 3,1 μm arasında değişen en büyük ince parçacık fraksiyonuna sahipti.
Siklesonidin inaktif bir metabolit olması nedeniyle oral biyoyararlanımı sıfıra yaklaşır ve bu aynı zamanda bir dizi çalışmada kanıtlanmış olan orofaringeal kandidiyazis ve disfoni gibi lokal istenmeyen etkilerden kaçınmayı da mümkün kılar.
Siklesonid ve onun aktif metaboliti descyclesonid, sistemik dolaşıma salındığında neredeyse tamamen plazma proteinlerine (%98-99) bağlanır. Karaciğerde desikliksonid, sitokrom P450 sisteminin CYP3A4 enzimi tarafından hidroksillenmiş inaktif metabolitlere dönüştürülür. Siklesonid ve descyclesonid, inhale glukokortikosteroidler (ICS) arasında en hızlı klerense sahiptir (sırasıyla 152 ve 228 l/saat), değeri hepatik kan akış hızını önemli ölçüde aşar ve yüksek bir güvenlik profili sağlar. 
İnhale glukokortikosteroidlerin (ICS) güvenlik sorunları pediatrik pratikte en alakalı olanıdır. Bir dizi uluslararası çalışma, siklesonidin yüksek klinik etkinliğini ve iyi bir güvenlik profilini ortaya koymuştur. Alvesco'nun (ciclesonide) güvenliğini ve etkinliğini inceleyen iki özdeş çok merkezli, çift kör, plasebo kontrollü çalışmaya 4-11 yaş arası 1.031 çocuk dahil edildi. 12 hafta boyunca günde bir kez 40, 80 veya 160 mcg siklesonid kullanımı, hipotalamik-hipofiz-adrenal eksenin fonksiyonunu baskılamamış ve 24 saatlik idrardaki kortizol seviyesini değiştirmemiştir (plaseboya kıyasla). Başka bir çalışmada, 6 ay boyunca siklesonid tedavisi, aktif tedavi grubu ve plasebo grubundaki çocuklarda doğrusal büyüme oranında istatistiksel olarak anlamlı bir farka yol açmadı.
Ekstra ince parçacık boyutu, siklesonidin yüksek pulmoner birikimi ve 24 saat boyunca etkili konsantrasyonun korunması, diğer yandan düşük oral biyoyararlanım, ilacın kan plazmasındaki serbest fraksiyonunun düşük seviyesi ve hızlı klerensi, diğer yandan, Alvesco'nun yüksek terapötik indeksi ve iyi bir güvenlik profili vardır. Siklesonidin dokulardaki kalıcılık süresi, yüksek etki süresini ve günde tek kullanım olasılığını belirler, bu da hastanın tedaviye uyumunu önemli ölçüde artırır. bu ilaç.
© Oksana Kurbacheva, Ksenia Pavlova
Teklif için: Prens N.P. Bronşiyal astım tedavisinde glukokortikosteroidler // Meme Kanseri. 2002. Sayı 5. S.245
Rusya Devlet Tıp Üniversitesi Federal Dahiliye Enstitüsü Göğüs Hastalıkları Anabilim Dalı
İÇİNDE Son yıllarda tedavide önemli ilerlemeler görüldü bronşiyal astım (BA). Görünüşe göre bu, astımın solunum yollarının kronik inflamatuar bir hastalığı olarak tanımlanmasından ve bunun sonucunda inhale gazların yaygın kullanımından kaynaklanmaktadır. glukokortikosteroidler (GCS) temel anti-inflamatuar ilaçlar olarak. Ancak kaydedilen ilerlemeye rağmen hastalığın seyri üzerindeki kontrol düzeyi tatmin edici sayılamaz. Örneğin astımlı hastaların hemen hemen her üçü de ayda en az bir kez geceleri hastalığın belirtileri nedeniyle uyanıyor. Hastaların yarısından fazlasında fiziksel aktivitede kısıtlamalar mevcut ve üçte birinden fazlası okulu kaçırmak veya işe devamsızlık yapmak zorunda kalıyor. Hastaların %40'ından fazlası hastalığın alevlenmesi nedeniyle acil bakıma başvurmak zorunda kalıyor. Bu durumun nedenleri çeşitlidir ve bunda en az rol, doktorun astımın patogenezi konusundaki farkındalığının olmaması ve buna bağlı olarak yanlış tedavi taktiklerinin seçilmesiyle oynanır.
Astımın tanımı ve sınıflandırılması Bronşiyal astım, birçok hücrenin dahil olduğu solunum yollarının kronik bir hastalığıdır: Mast hücreleri, eozinofiller ve T lenfositleri. Duyarlı bireylerde bu iltihaplanma, özellikle geceleri ve/veya sabahın erken saatlerinde tekrarlayan hırıltı, nefes darlığı, göğüste sıkışma ve öksürüğe yol açar. Bu semptomlara, kendiliğinden veya tedaviyle en azından kısmen geri dönüşlü olan yaygın fakat değişken bronş tıkanıklığı eşlik eder. Enflamasyon aynı zamanda hava yollarının çeşitli uyaranlara (aşırı duyarlılık) tepkisini artırmasına da neden olur.
Tanımın temel hükümleri aşağıdakiler olarak değerlendirilmelidir:
1. Astım, ciddiyetine bakılmaksızın, solunum yollarının kronik, kalıcı inflamatuar bir hastalığıdır.
2. Enflamatuar süreç bronşiyal hiperreaktiviteye, tıkanmaya ve solunum semptomlarının ortaya çıkmasına neden olur.
3. Hava yolu tıkanıklığı en azından kısmen geri döndürülebilir.
4. Atopi - E sınıfı immünoglobulinlerin üretimine genetik yatkınlık (her zaman mevcut olmayabilir).
Bronşiyal astım, bronş tıkanıklığının etiyolojisi, şiddeti ve belirtilerine göre sınıflandırılabilir.
Ancak şu anda bronşiyal astımın öncelikle ciddiyetine göre sınıflandırılması gerekir, çünkü bu, ciddiyet derecesini yansıtan şeydir. inflamatuar süreç solunum yollarında antiinflamatuar tedavinin taktiklerini belirler.
Şiddet aşağıdaki göstergelerle belirlenir:
- Haftalık gece semptomlarının sayısı.
- Günlük ve haftalık gündüz semptomlarının sayısı.
- Kısa etkili b2-agonistlerin kullanım sıklığı.
- Fiziksel aktivite ve uyku bozukluklarının şiddeti.
- Tepe ekspiratuar akış (PEF) değerleri ve uygun veya en iyi değere sahip yüzdesi.
- PSV'nin günlük dalgalanmaları.
- Sağlanan terapi hacmi.
Astımın 5 derece şiddeti vardır: hafif aralıklı; hafif kalıcı; orta şiddet kalıcı; şiddetli kalıcı; şiddetli kalıcı steroide bağımlı (Tablo 1).
BA aralıklı: astım semptomları haftada bir kereden az; kısa alevlenmeler (birkaç saatten birkaç güne kadar). Ayda 2 kez veya daha az sıklıkta gece belirtileri; semptomların yokluğu ve normal fonksiyon alevlenmeler arasındaki akciğerler: zirve ekspiratuar akışın (PEF) tahmin edilenin %80'inden fazla olması ve PEF dalgalanmalarının %20'den az olması.Hafif kalıcı astım. Semptomlar haftada bir veya daha sık, ancak günde birden az. Hastalığın alevlenmesi aktiviteyi ve uykuyu etkileyebilir. Gece semptomları ayda iki defadan daha sık görülür. PEF beklenen değerin %80'inden fazladır; PSV'deki dalgalanmalar %20-30.
Orta derecede astım. Günlük semptomlar. Alevlenmeler aktiviteyi ve uykuyu bozar. Gece semptomları haftada bir defadan fazla ortaya çıkar. Kısa etkili b2-agonistlerin günlük kullanımı. PSV'nin vadesi %60-80. PEF dalgalanmaları %30'dan fazladır.
Şiddetli astım: Kalıcı semptomlar, sık alevlenmeler, sık gece semptomları, fiziksel aktivite astım semptomlarıyla sınırlıdır. PEF beklenen değerin %60'ından azdır; %30'dan fazla dalgalanmalar.
Bu göstergeleri kullanarak astımın ciddiyetini belirlemenin ancak tedaviye başlamadan önce mümkün olduğu unutulmamalıdır. Hasta zaten gerekli tedaviyi alıyorsa, hacmi de dikkate alınmalıdır. Bu nedenle, eğer bir hastada klinik tabloya göre hafif inatçı astım varsa, ancak aynı zamanda İlaç tedavisişiddetli inatçı astıma karşılık geliyorsa bu hastaya şiddetli astım tanısı konulur.
Şiddetli steroide bağımlı astım: ne olursa olsun klinik tablo Sistemik kortikosteroidlerle uzun süreli tedavi gören bir hastanın ciddi astımı olduğu düşünülmelidir.
İnhale kortikosteroidler Tavsiye edilen Astım tedavisine adım adım yaklaşım seyrinin ciddiyetine bağlı olarak (Tablo 1). Astım tedavisine yönelik tüm ilaçlar iki ana gruba ayrılır: inflamatuar sürecin uzun süreli kontrolü ve akut astım semptomlarının hafifletilmesi için. Enflamatuar sürecin uzun süreli kontrolüne yönelik tedavinin temeli, ikinci aşamadan (hafif kalıcı seyir) beşinci aşamaya (steroide bağımlı şiddetli seyir) kadar kullanılması gereken inhale glukokortikosteroidlerdir (ICS). Bu nedenle ICS şu anda astım tedavisinde birinci basamak ajanlar olarak kabul edilmektedir. Astımın şiddeti arttıkça, daha yüksek ICS dozları kullanılmalıdır. Bir dizi çalışmaya göre, hastalığın başlangıcından itibaren en geç iki yıl içinde İKS ile tedaviye başlayan hastalar, başlangıçtan itibaren 5 yıldan daha uzun bir süre sonra İKS ile tedaviye başlayan grupla karşılaştırıldığında astım semptomları üzerindeki kontrolün iyileştirilmesinde önemli faydalar gösterdi. hastalığın.
Etki mekanizmaları ve farmakokinetik
ICS, sitoplazmadaki spesifik reseptörlere bağlanabilir, onları aktive edebilir ve onlarla bir kompleks oluşturabilir; bu daha sonra dimerleşerek hücre çekirdeğine doğru hareket eder, burada DNA'ya bağlanır ve anahtar enzimlerin, reseptörlerin ve diğer komplekslerin transkripsiyon mekanizmalarıyla etkileşime girer. proteinler. Bu, farmakolojik ve terapötik etkilerin ortaya çıkmasına yol açar.
İKS'nin anti-inflamatuar etkisi, sitokinlerin üretimi, araşidonik asit metabolizması ve lökotrienlerin ve prostaglandinlerin sentezinin engellenmesi ve inflamatuar hücrelerin göçünün ve aktivasyonunun önlenmesi de dahil olmak üzere inflamatuar hücreler ve aracıları üzerindeki inhibitör etkisi ile ilişkilidir. . İKS, antiinflamatuar proteinlerin (lipokortin-1) sentezini artırır, apoptozu artırır ve interlökin-5'i inhibe ederek eozinofil sayısını azaltır. Böylece İKS, hücre zarlarının stabilizasyonuna yol açar, damar geçirgenliğini azaltır, hem yenilerini sentezleyerek hem de duyarlılıklarını artırarak b-reseptörlerinin fonksiyonunu iyileştirir ve epitel hücrelerini uyarır.
ICS, farmakolojik özellikleri bakımından sistemik glukokortikosteroidlerden farklıdır: lipofiliklik, inaktivasyon hızı, kan plazmasından kısa yarılanma ömrü. İKS tedavisinin lokal (topikal) olduğunu ve bunun doğrudan vücutta belirgin anti-inflamatuar etkiler sağladığını dikkate almak önemlidir. bronş ağacı Minimal sistemik belirtilerle. Solunum yoluna iletilen İKS miktarı ilacın nominal dozuna, inhalatörün tipine, itici gazın bulunup bulunmadığına ve inhalasyon tekniğine bağlıdır. Hastaların %80'e kadarı ölçülü doz aerosolleri kullanırken zorluk yaşamaktadır.
İlacın seçiciliğinin ve dokularda kalma süresinin ortaya çıkmasında en önemli özellik; lipofilite. Lipofilisiteleri nedeniyle İKS solunum yollarında birikerek dokulardan salınımlarını yavaşlatır ve glukokortikoid reseptörüne olan afinitelerini artırır. Yüksek oranda lipofilik olan İKS, bronş lümeninden daha hızlı ve daha iyi emilir ve solunum yolu dokularında uzun süre kalır. ICS farklıdır sistemik ilaçlar onların güncel (yerel) eylemleri. Bu nedenle, inhale sistemik kortikosteroidlerin (hidrokortizon, prednizolon ve deksametazon) reçete edilmesi faydasızdır: bu ilaçlar, uygulama yönteminden bağımsız olarak yalnızca sistemik bir etkiye sahiptir.
Astımlı hastalarda yapılan çok sayıda randomize plasebo kontrollü çalışma, plaseboyla karşılaştırıldığında ICS'nin tüm dozlarının etkinliğini göstermiştir.
Sistem biyoyararlanım oral ve inhalasyondan oluşur. İlacın inhale dozunun %20 ila 40'ı solunum yoluna girer (bu değer, dağıtım aracına ve hastanın inhalasyon tekniğine bağlı olarak önemli ölçüde değişir). Pulmoner biyoyararlanım, ilacın akciğerlere ulaşma yüzdesine, bir taşıyıcının varlığına veya yokluğuna (freon içermeyen inhalerler en iyi sonuçları verir) ve ilacın solunum yolundaki emilimine bağlıdır. İnhalasyon dozunun %60-80'i orofarenkste yerleşir ve yutulur, daha sonra gastrointestinal sistem ve karaciğerde tam veya kısmi metabolizmaya uğrar. Oral kullanılabilirlik, gastrointestinal sistemdeki absorpsiyona ve aktif olmayan metabolitlerin sistemik dolaşıma girmesi nedeniyle karaciğerdeki "ilk geçiş" etkisinin ciddiyetine bağlıdır (beklometazon dipropionatın aktif metaboliti olan beklometazon 17-monopropiyonat hariç). . 1000 mcg/gün'e kadar ICS dozlarının (flutikazon için 500 mcg/gün'e kadar) çok az sistemik etkisi vardır.
Tüm ICS'lerin hızlı sistem temizliği hepatik kan akışının büyüklüğü ile karşılaştırılabilir. Bu da İKS'nin sistemik etkisini azaltan faktörlerden biridir.
En sık kullanılan ilaçların özellikleri
ICS, beklometazon dipropiyonat, budesonid, flutikazon propiyonat, flunisolid, triamsinolon asetonid, mometazon furoatı içerir. Ölçülü dozlu aerosoller, toz inhalerler şeklinde ve ayrıca bir nebülizör (budesonid) yoluyla inhalasyon için çözeltiler halinde mevcutturlar.
Beklometazon dipropiyonat . 20 yılı aşkın süredir klinik uygulamada kullanılmaktadır ve en etkili ve en sık kullanılan ilaçlardan biri olmaya devam etmektedir. İlacın hamile kadınlarda kullanımına izin verilir. Ölçülü dozlu bir aerosol inhaler olarak mevcuttur (Bekotide 50 mcg, Bekloforte 250 mcg, Aldecin 50 mcg, Beklocort 50 ve 250 mcg, Beclomet 50 ve 250 mcg/doz), nefesle etkinleştirilen ölçülü dozlu bir inhaler (Beclazon Easy Breathing 100 ve 250 mcg/doz), toz inhaler (Bekodisk 100 ve 250 mcg/doz, Diskhaler inhaler; Easyhaler çoklu doz inhaler, Beklomet 200 mcg/doz). Bekotide ve Bekloforte inhalerleri için özel ara parçalar üretilmektedir - “Volyumatic” (yetişkinler için büyük hacimli valf ara parçası) ve “Babyhaler” (küçük çocuklar için silikon yüz maskeli küçük hacimli 2 valfli ara parça).
Budesonid . Modern, son derece aktif bir ilaç. Ölçülü doz aerosol inhaler (Budesonide-mite 50 mcg/doz; Budesonide-forte 200 mcg/doz), toz inhaler (Pulmicort Turbuhaler 200 mcg/doz; Benacort Cyclohaler 200 mcg/doz) ve nebulizatör süspansiyonu (Pulmicort 0.5 ve 0.25) olarak kullanılır. mg/doz). Pulmicort Turbuhaler tektir dozaj formu Taşıyıcı içermeyen ICS. Ölçülü doz inhalerleri Budesonide Mite ve Budesonide Forte için bir spacer üretilmiştir. Budesonid, Symbicort kombinasyon ilacının bir parçasıdır.
Budesonid, glukokortikoid reseptörlerine olan yüksek afinitesi ve akciğerlerde ve bağırsaklarda sistemik emilim sonrasında hızlandırılmış metabolizması ile ilişkili en uygun terapötik indekse sahiptir. Budesonid, tek doz kullanımı kanıtlanmış tek İKS'dir. Günde bir kez budesonidin etkinliğini sağlayan faktör, budesonidin geri dönüşümlü esterifikasyon (yağ asidi esterlerinin oluşumu) nedeniyle solunum yollarında hücre içi depo şeklinde tutulmasıdır. Hücredeki serbest budesonid konsantrasyonu azaldığında hücre içi lipazlar aktive olur ve esterlerden salınan budesonid tekrar reseptöre bağlanır. Bu mekanizma diğer kortikosteroidler için tipik değildir ve antiinflamatuar etkinin uzatılmasını mümkün kılar. Bir dizi çalışma, hücre içi depolamanın ilaç aktivitesi açısından reseptör afinitesinden daha önemli olabileceğini göstermiştir.
Pulmicort Turbuhaler ilacıyla ilgili yapılan son araştırmalar, çocuklarda uzun süreli kullanımla nihai büyümeyi, kemik mineralizasyonunu etkilemediğini, anjiyopati ve katarakta neden olmadığını kanıtladı. Pulmicort'un hamile kadınlarda da kullanılması öneriliyor: Kullanımının fetal anormallik sayısında artışa neden olmadığı tespit edildi. Pulmicort Turbuhaler, FDA'nın (Amerika Birleşik Devletleri'ndeki ilaç kontrol kuruluşu) hamilelik sırasında reçete edilen ilaçların derecelendirmesinde "B" kategorisini atadığı ilk ve tek ICS'dir. Bu kategori hamilelik sırasında alınması güvenli olan ilaçları içerir. Geriye kalan ICS'ler "C" kategorisine aittir (hamilelik sırasında alınması önerilmez).
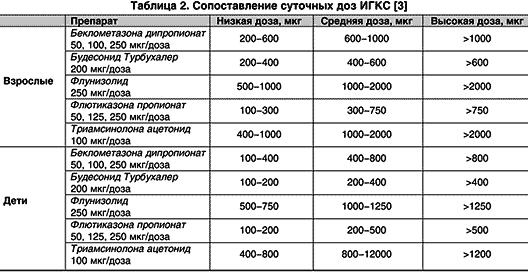
Flutikazon propiyonat . Bugüne kadarki en yüksek derecede aktif ilaç. Minimal oral biyoyararlanıma sahiptir (<1%). Эквивалентные терапевтические дозы флютиказона почти в два раза меньше, чем у беклометазона и будесонида в аэрозольном ингаляторе и сопоставимы с дозами будесонида в Турбухалере (табл. 2). По данным ряда исследований, флютиказона пропионат больше угнетает надпочечники, но в эквивалентных дозах имеет сходную с другими ИГКС активность в отношении надпочечников.
Ölçülü dozlu aerosol inhaler (Flixotide 50, 125 ve 250 mcg/doz) ve toz inhaler (Flixotide Diskhaler - rotadiscs 50, 100, 250 ve 500 mcg/doz; Flixotide Multidisk 250 mcg/doz) şeklinde sunulmaktadır. Aerosol inhalerleri için özel ara parçalar üretilmektedir - “Volyumatic” (yetişkinler için büyük hacimli valf ara parçası) ve “Babyhaler” (küçük çocuklar için silikon yüz maskeli küçük hacimli 2 valfli ara parça). Flutikazon, Seretide Multidisc kombinasyon ilacının bir parçasıdır.
Flunisolid . Düşük glukokortikoid aktivitesi olan bir ilaç. İç piyasada Ingacort ticari markasıyla temsil edilmektedir (ölçülü doz inhaler 250 mcg / doz, ara parçalı). Yüksek terapötik dozlara rağmen, karaciğerden ilk geçiş sırasında zaten% 95'inin aktif olmayan bir maddeye dönüşmesi nedeniyle neredeyse hiçbir sistemik etkisi yoktur. Şu anda klinik pratikte oldukça nadiren kullanılmaktadır.
Triamsinolon asetonid . Düşük hormonal aktiviteye sahip bir ilaç. Ölçülü doz inhaler 100 mcg/doz. Azmacort markası Rusya pazarında temsil edilmiyor.
Mometazon furoat . Glukokortikoid aktivitesi yüksek bir ilaç. Rusya pazarında sadece Nazonex burun spreyi şeklinde sunulmaktadır.
Semptomları ve solunum fonksiyonlarını iyileştirmede ICS'nin etkinliğini karşılaştıran klinik çalışmalar şunları göstermektedir:
- Aerosol inhalerlerinde aynı dozlarda budesonid ve beklometazon dipropionatın etkinliği pratikte farklılık göstermez.
- Flutikazon propiyonat, ölçülü doz aerosoldeki beklometazon veya budesonidin iki katı dozuyla aynı etkiyi sağlar.
- Turbuhaler yoluyla uygulanan budesonid, ölçülü doz aerosoldeki budesonidin iki katı dozu ile aynı etkiye sahiptir.
İstenmeyen etkiler
Modern ICS, terapötik indeksi yüksek ve uzun süreli kullanımda bile yüksek güvenlik profiline sahip ilaçlardır. Sistemik ve lokal istenmeyen etkiler ayırt edilir. Sistemik yan etkiler ancak yüksek dozlar kullanıldığında klinik olarak anlamlı hale gelebilir. Bunlar ilacın reseptöre olan afinitesine, lipofilitesine, dağılım hacmine, yarı ömrüne, biyoyararlanımına ve diğer faktörlere bağlıdır. Şu anda mevcut olan tüm İKS'ler için sistemik olumsuz etki riski, solunum yolunda istenen etkilerle ilişkilidir. İKS'nin orta düzeyde terapötik dozlarda kullanılması sistemik etki riskini azaltır.
İKS'nin ana yan etkileri uygulama yolu ile ilgilidir ve oral kandidiyaz, ses kısıklığı, mukozal tahriş ve öksürüğü içerir. Bu olgulardan kaçınmak için uygun inhalasyon tekniği ve İKS'nin bireysel seçimi gereklidir.
İKS'nin BA tedavisinin temeli olmasına rağmen, bronş ağacındaki iltihaplanma sürecinin ve buna bağlı olarak BA'nın tezahürlerinin her zaman tam kontrolüne izin vermezler. Bu bağlamda, ihtiyaç halinde veya düzenli olarak kısa etkili b2-agonistlerin reçetelenmesine ihtiyaç vardı. Bu nedenle, kısa etkili b2-agonistlerin doğasında bulunan dezavantajlardan arınmış ve solunum yolu üzerinde kanıtlanmış uzun vadeli koruyucu ve antiinflamatuar etkiye sahip yeni bir ilaç sınıfına acil ihtiyaç vardır.
İlaç pazarında iki ilaçla temsil edilen uzun etkili b2-agonistler oluşturulmuş ve şu anda yaygın olarak kullanılmaktadır: formoterol fumarat ve salmeterol ksinafoat. Astım tedavisine yönelik modern kılavuzlar, astımın inhale kortikosteroidlerle monoterapi ile yetersiz kontrol edilmesi durumunda (ikinci aşamadan itibaren) uzun etkili β2-agonistlerin eklenmesini önermektedir. Bir dizi çalışma, inhale kortikosteroidlerin uzun etkili bir b2-agonist ile kombinasyonunun, inhale kortikosteroid dozunun iki katına çıkarılmasından daha etkili olduğunu ve akciğer fonksiyonunda daha belirgin bir iyileşmeye ve astım semptomlarının daha iyi kontrol edilmesine yol açtığını göstermiştir. Kombinasyon tedavisi alan hastalarda alevlenme sayısında azalma ve yaşam kalitesinde önemli bir iyileşme de gösterilmiştir. Bu nedenle, inhale kortikosteroidler ve uzun etkili bir b2 agonisti içeren kombinasyon ilaçlarının ortaya çıkışı, astım tedavisine ilişkin görüşlerin evriminin bir yansımasıdır.
Kombinasyon tedavisinin ana avantajı, daha düşük dozlarda ICS kullanıldığında tedavinin etkinliğinin artmasıdır. Ek olarak, iki ilacı tek bir inhalatörde birleştirmek, hastanın doktor talimatlarına uymasını kolaylaştırır ve potansiyel olarak uyumu artırır.
Seretide Çoklu Disk . Bileşenler salmeterol ksinafoat ve flutikazon propiyonattır. Astım semptomları üzerinde yüksek düzeyde kontrol sağlar. Sadece temel tedavi olarak kullanılır, ikinci aşamadan itibaren reçete edilebilir. İlaç çeşitli dozajlarda sunulmaktadır: 1 dozda 50/100, 50/250, 50/500 mcg salmeterol/flutikazon. Multidisc, inspiratuar akışı azalmış hastalarda kullanılmasına olanak tanıyan düşük dirençli bir inhalasyon cihazıdır.
Symbicort Turbuhaler . Bileşenleri budesonid ve formoterol fumarattır. Rusya pazarında 1 dozda 160/4.5 mcg dozunda sunulmaktadır (ilaç dozları çıkış dozu olarak belirtilmiştir). Symbicort'un önemli bir özelliği, onu hem temel tedavi (iltihaplanma sürecini kontrol etmek için) hem de astım semptomlarının anında giderilmesi için kullanabilmesidir. Bu öncelikle formoterolün özelliklerinden (hızlı etki başlangıcı) ve budesonidin bronş ağacının mukoza zarı üzerinde 24 saat içinde aktif olarak etki etme yeteneğinden kaynaklanmaktadır.
Symbicort bireysel esnek dozaja izin verir (günde 1-4 inhalasyon dozu). Symbicort, 2. aşamadan itibaren kullanılabilir, ancak özellikle ani şiddetli nefes alma güçlüğü ataklarıyla karakterize stabil olmayan astımı olan hastalar için endikedir.
Sistem GCS'si Sistemik kortikosteroidler esas olarak astımın alevlenmesini hafifletmek için kullanılır. Oral kortikosteroidler en etkili olanlardır. İntravenöz erişim daha arzu edilirse astımın alevlenmesi için veya yüksek dozlarda (1 g'a kadar prednizolon, metilprednizolon ve hidrokortizon) kullanılarak gastrointestinal sistemden emilimin bozulması durumunda intravenöz kortikosteroidler reçete edilir. Kortikosteroidler uygulandıktan 4 saat sonra klinik olarak anlamlı iyileşme sağlar.
BA'nın alevlenmesi sırasında, yüksek dozlarla (30-60 mg prednizolon) başlanarak kısa süreli (7-14 gün) oral kortikosteroid tedavisi endikedir. Son yayınlar, yaşamı tehdit etmeyen alevlenmeler için aşağıdaki kısa süreli sistemik kortikosteroid tedavisini önermektedir: 10 gün boyunca sabahları 6 tablet prednizolon (30 mg), ardından kullanımın kesilmesi. Sistemik kortikosteroidlerin tedavi rejimleri farklı olabilse de temel prensip, etkiyi hızlı bir şekilde sağlamak için yüksek dozlarda uygulanması ve ardından hızlı bir şekilde bırakılmasıdır. Hasta inhale kortikosteroid almaya hazır olur olmaz kendisine kademeli olarak reçete edilmesi gerektiği unutulmamalıdır.
Aşağıdaki durumlarda sistemik glukokortikoidler reçete edilmelidir:
- Orta veya şiddetli alevlenme.
- Tedavinin başlangıcında kısa etkili inhale b2-agonistlerin uygulanması iyileşmeye yol açmadı.
- Alevlenme, hastanın uzun süredir oral kortikosteroid tedavisi almasına rağmen gelişti.
- Önceki alevlenmeleri kontrol altına almak için oral kortikosteroidlere ihtiyaç duyuldu.
- Glukokortikoid kürleri yılda 3 veya daha fazla kez uygulandı.
- Hasta mekanik ventilasyondadır.
- Daha önce hayatı tehdit eden alevlenmeler vardı.
Alevlenmeleri hafifletmek ve astımın idame tedavisini sağlamak için sistemik steroidlerin uzun etkili formlarının kullanılması arzu edilmez.
Şiddetli astımda uzun süreli tedavi için sistemik kortikosteroidler (metilprednizolon, prednizolon, triamsinolon, betametazon) etkili en düşük dozda reçete edilmelidir. Uzun süreli tedavide, alternatif reçete rejimi ve günün ilk yarısındaki uygulama (kortizol salgısının sirkadiyen ritimleri üzerindeki etkiyi azaltmak için) en az yan etkiye neden olur. Sistemik steroidlerin reçete edildiği tüm durumlarda, hastaya yüksek dozda inhale kortikosteroid reçete edilmesi gerektiği vurgulanmalıdır. Oral kortikosteroidler arasında minimum mineralokortikoid aktiviteye sahip, nispeten kısa yarı ömre sahip ve çizgili kaslar üzerinde sınırlı etkiye sahip olanlar (prednizolon, metilprednizolon) tercih edilir.
Steroid bağımlılığı
Sürekli sistemik kortikosteroid almak zorunda kalan hastaların özel dikkat göstermesi gerekir. Astımlı hastalarda ve bronş tıkanıklığının eşlik ettiği diğer hastalıklarda steroid bağımlılığının oluşması için çeşitli seçenekler vardır:
- Doktor ve hasta arasında uyum (etkileşim) eksikliği.
- Hastalara inhale kortikosteroidlerin reçete edilmemesi. Birçok doktor, sistemik steroid alan hastalara inhale kortikosteroid reçetelenmesine gerek olmadığına inanmaktadır. Astımlı bir hasta sistemik steroid alıyorsa, yüksek dozda inhale kortikosteroid kullanımına doğrudan endikasyonu olan ciddi astımı olan bir hasta olarak kabul edilmelidir.
- Sistemik hastalıkları olan hastalarda (pulmoner vaskülit, örneğin Charge-Strauss sendromu dahil), bronş tıkanıklığı astım olarak kabul edilebilir. Bu hastalarda sistemik steroidlerin kesilmesine sistemik hastalığın ciddi belirtileri eşlik edebilir.
- Vakaların %5'inde steroid reseptörlerinin steroid ilaçlara direnci ile karakterize edilen steroid direnci oluşur. Şu anda iki alt grup ayırt edilmektedir: gerçek steroid direnci olan (tip II), kullanıldığında hiçbir yan etkisi olmayan hastalar. uzun süreli kullanım yüksek dozda sistemik kortikosteroid kullananlar ve sistemik kortikosteroidlerin yan etkileri olan kazanılmış dirençli (tip I) hastalar. İkinci alt grupta, GCS dozunun arttırılması ve ilave etkisi olan ilaçların reçete edilmesiyle direncin üstesinden büyük olasılıkla gelinebilir.
1. Bronşiyal astım. Küresel strateji: Ulusal Kalp, Akciğer ve Kan Enstitüsü ile Dünya Sağlık Örgütü'nün ortak raporu. Göğüs Hastalıkları, 1996.
2. Bronşiyal astım. Rusya'daki doktorlar için rehber (formüler sistem). “Göğüs Hastalıkları”, ek-99.
3. Bronşiyal astımın tanı ve tedavisinde öncü yönler. EPR-2 Uzman Grubu Raporundan Önemli Noktalar. Ulusal Sağlık Enstitüsü. Ulusal Kalp, Akciğer ve Kan Enstitüsü. NIH yayını-97. Çeviri ed. Prof. Tsoi A.N., M, Grant, 1998.
4. Ilyina N.I. İnhale glukokortikoidler. Astım.ru. Alerjik ve solunum yolu hastalıkları. 0*2001 (pilot bölüm).
5. Ogorodova L.M. İlaçların solunum yoluna inhalasyonla verilmesi için sistemler. Göğüs Hastalıkları, 1999; 1 numara, 84-87
6. Formüler sistem: bronşiyal astımın tedavisi. Astım. ru,0. 2001, 6-9
7. Chuchalin A.G. Bronşiyal astım. Moskova, 1997.
8. Tsoi A.N. İnhale glukokortikoidler: etkinlik ve güvenlik. RMJ 2001; 9: 182-185
9. Tsoi A.N. İnhale glukokortikoidlerin karşılaştırmalı farmakokinetiği. Allergoloji 1999; 3:25-33
10. Agertoft L., Pedersen S. Astımlı çocuklarda inhale budesonid ile uzun süreli tedavinin erişkin boyu üzerine etkisi. N Engl J Med 2000; 343:1064-9
11. Ankerst J., Persson G., Weibull E. Tek bir inhalatörde yüksek dozda budesonid/formoterol astımlı hastalar tarafından iyi tolere edildi. Eur Respir J 2000; 16 (Ek 31): 33s+poster
12. Barnes P.J. Astım için inhale glukokortikoidler. N.Engl. Med. 1995; 332:868-75
13. Beklometazon Dipropiyonat ve Budesonid. Klinik kanıtlar gözden geçirildi. Respir Med 1998; 92 (Ek B)
14. Astım Yönetimine ilişkin İngiliz Kılavuzları. Toraks, 1997; 52 (Ek 1) 1-20.
15. Burney PGJ. Astım epidemiyolojisindeki güncel sorular, Holgate ST ve arkadaşları, Astım: Fizyoloji. İmmünoloji ve Tedavi. Londra, Academic Press, 1993, s. 3-25.
16. Crisholm S ve ark. Hafif astımda günde bir kez budesonid. Respir Med 1998; 421-5
17. Kips JC, O/Connor BJ, Inman MD, Svensson K, Pauwels RA, O/Byrne PM. Astımda düşük doz budesonid artı formoterolün yüksek doz budesonide karşı antiinflamatuar etkisine ilişkin uzun vadeli bir çalışma. Am Respir Crit Care Med 2000; 161:996-1001
18. McFadden ER, Casale TB, Edwards TB ve ark. Stabil astımı olan hastalara Turbuhaler aracılığıyla günde bir kez budesonidin uygulanması. J Allergy Clin Immunol 1999; 104:46-52
19. Miller-Larsson A., Mattsson H., Hjertberg E., Dahlback M., Tunek A., Brattsand R. Budesonidin geri dönüşümlü yağ asidi konjugasyonu: topikal olarak uygulanan steroidin hava yolu dokusunda uzun süreli tutulması için yeni mekanizma. İlaç Metab Dispos 1998; 26: 623-30
20. Miller-Larsson A. ve diğerleri. Muhtemelen esterifikasyona bağlı olarak uzun süreli hava yolu aktivitesi ve budesonidin seçiciliğinin artması. Am J Respir Crit Care Med 2000;162:1455-1461
21. Pauwels RA ve diğerleri. İnhale formoterol ve budesonidin astım alevlenmelerine etkisi. N Engl J Med 1997; 337:1405-11
22. Pedersen S, O/Byrne P. Astımda inhale kortikosteroidlerin etkinliği ve güvenliğinin karşılaştırılması. Alerji 1997; 52 (Ek 39): 1-34.
23. Woolcock A. ve diğerleri. İnhale steroidlere salmeterol eklenmesi ile inhale steroid dozunun iki katına çıkarılmasının karşılaştırılması. Am J Respir Crit Care Med 1996, 153, 1481-8.
Knyazheskaya N.P., Chuchalin A.G.
Şu anda bronşiyal astım(BA), özel bir tedavi olmaksızın bu inflamasyonun ilerleyici seyri ile solunum yollarının özel bir kronik inflamatuar hastalığı olarak kabul edilir. Bu iltihapla etkili bir şekilde mücadele edebilecek yeterli sayıda farklı ilaç vardır. Enflamatuar sürecin uzun süreli kontrolüne yönelik tedavinin temeli, herhangi bir şiddette kalıcı BA için kullanılması gereken ICS'dir.
Arka plan
Yirminci yüzyılın tıbbının en önemli başarılarından biri, glukokortikosteroid ilaçların (GCS) klinik uygulamaya girmesiydi. Bu ilaç grubu göğüs hastalıkları alanında da yaygın olarak kullanılmaktadır.
GCS, geçen yüzyılın 40'lı yıllarının sonlarında sentezlendi ve başlangıçta yalnızca sistemik ilaçlar (oral ve enjekte edilebilir formlar) biçiminde mevcuttu. Hemen hemen şiddetli bronşiyal astım formlarının tedavisinde kullanılmaya başlandı, ancak tedaviye olumlu yanıt verilmesine rağmen, kullanımları belirgin sistemik yan etkiler nedeniyle sınırlıydı: steroid vaskülit gelişimi, sistemik osteoporoz, steroid kaynaklı diyabetes Mellitus, itsenko-Cushing sendromu vb. Bu nedenle doktorlar ve hastalar kortikosteroid kullanımını son çare olarak, bir "umutsuzluğun tedavisi" olarak görüyorlardı. Sistemik kortikosteroidleri inhalasyon yoluyla kullanma girişimleri başarısız oldu, çünkü bu ilaçların uygulama yöntemine bakılmaksızın sistemik komplikasyonları devam etti ve terapötik etki minimum düzeydeydi. Bu nedenle sistemik kortikosteroidlerin nebülizör yoluyla kullanımını düşünmek bile mümkün değildir.
Ve sistemik GCS'nin yaratılmasından hemen sonra topikal formların geliştirilmesi sorunu ortaya çıkmasına rağmen, bu sorunun çözülmesi neredeyse 30 yıl sürdü. Topikal steroidlerin başarılı kullanımına ilişkin ilk yayın 1971 yılına dayanmaktadır ve alerjik rinit için beklometazon dipropiyonat kullanımına ilişkindir ve 1972'de bu ilaç bronşiyal astımı tedavi etmek için başarıyla kullanılmıştır.
Şu anda İKS bronşiyal astımın tedavisinde birinci basamak ajanlar olarak kabul edilmektedir. Bronşiyal astımın şiddeti ne kadar yüksek olursa, inhale steroidlerin de o kadar yüksek dozları kullanılmalıdır. Bir dizi çalışmaya göre, hastalığın başlangıcından itibaren en geç iki yıl içinde İKS ile tedaviye başlayan hastalar, başlangıçtan itibaren 5 yıldan daha uzun bir süre sonra İKS ile tedaviye başlayan grupla karşılaştırıldığında astım semptomları üzerindeki kontrolün iyileştirilmesinde önemli faydalar gösterdi. hastalığın.
İKS temeldir, yani hafif şiddetten başlayarak kalıcı bronşiyal astımın (BA) tüm patojenetik varyantlarının tedavisinde ana ilaçlardır.
Topikal formlar pratik olarak güvenlidir ve yüksek dozlarda uzun süreli kullanımda bile sistemik komplikasyonlara neden olmaz.
Zamansız ve yetersiz İKS tedavisi sadece kontrolsüz astıma değil, aynı zamanda çok daha ciddi sistemik steroid tedavisi gerektiren yaşamı tehdit eden durumların gelişmesine de yol açabilir. Buna karşılık, uzun süreli sistemik steroid tedavisi, küçük dozlarda bile iatrojenik hastalıklara neden olabilir. Hastalığı kontrol altına alacak ilaçların (temel tedavi) günlük olarak ve uzun süre kullanılması gerektiği dikkate alınmalıdır. Bu nedenle onlar için temel gereklilik, yalnızca etkili olmaları değil, her şeyden önce güvenli olmalarıdır.
İKS'nin antiinflamatuar etkisi, sitokin üretimi, araşidonik asit metabolizması ve lökotrien ve prostaglandin sentezine müdahale, mikrovasküler geçirgenliği azaltma, doğrudan migrasyon ve aktivasyonu önleme dahil olmak üzere inflamatuar hücreler ve aracıları üzerindeki inhibitör etkisi ile ilişkilidir. inflamatuar hücrelerin azalması, düz kas reseptörlerinin duyarlılığının arttırılması. İKS, antiinflamatuar proteinlerin (lipokortin-1) sentezini artırır, apoptozu artırır ve interlökin-5'i inhibe ederek eozinofil sayısını azaltır. Böylece İKS, hücre zarlarının stabilizasyonuna yol açar, damar geçirgenliğini azaltır, hem yenilerini sentezleyerek hem de duyarlılıklarını artırarak β-reseptörlerin fonksiyonunu iyileştirir ve epitel hücrelerini uyarır.
ICS, farmakolojik özellikleri bakımından sistemik glukokortikosteroidlerden farklıdır: lipofiliklik, inaktivasyon hızı, kan plazmasından kısa yarılanma ömrü. İKS tedavisinin lokal (topikal) olduğunu ve bunun doğrudan bronş ağacında minimum sistemik belirtilerle belirgin anti-inflamatuar etkiler sağladığını dikkate almak önemlidir. Solunum yoluna iletilen ICS miktarı, ilacın nominal dozuna, inhalatörün tipine, itici gazın bulunup bulunmadığına ve inhalasyon tekniğine bağlı olacaktır.
ICS, beklometazon dipropiyonat (BDP), budesonid (BUD), flutikazon propiyonat (FP), mometazon furoatı (MF) içerir. Ölçülü aerosoller, kuru toz formunda ve ayrıca nebülizörlerde (Pulmicort) kullanıma yönelik çözeltiler formunda mevcutturlar.
İnhale bir glukokortikosteroid olarak budesonidin özellikleri
İnhale edilen tüm glukokortikoidler arasında budesonid, glukokortikoid reseptörlerine olan yüksek afinitesi ve akciğerlerde ve bağırsaklarda sistemik emilimden sonra metabolizmayı hızlandırması ile ilişkili en uygun terapötik indekse sahiptir. Bu gruptaki diğer ilaçlar arasında budesonidin ayırt edici özellikleri şunlardır: orta derecede lipofiliklik, yağ asitleri ile konjugasyon nedeniyle dokuda uzun süre kalma ve kortikosteroid reseptörüne karşı yüksek aktivite. Bu özelliklerin birleşimi, diğer İKS'ler arasında budesonidin olağanüstü yüksek etkinliğini ve güvenliğini belirler. Budesonid, flutikazon ve mometazon gibi diğer modern İKS'lerle karşılaştırıldığında biraz daha az lipofiliktir. Daha az lipofiliklik, daha lipofilik ilaçlarla karşılaştırıldığında budesonidin mukoza zarını kaplayan mukus tabakasına daha hızlı ve daha etkili bir şekilde nüfuz etmesini sağlar. Bu ilacın bu çok önemli özelliği, klinik etkinliğini büyük ölçüde belirler. Alerjik rinit için sulu süspansiyonlar şeklinde kullanıldığında BUD'ın FP'ye kıyasla daha etkili olmasının BUD'ın daha düşük lipofilikliğine dayandığı varsayılmaktadır. Hücre içine girdiğinde budesonid, oleik ve diğerleri gibi uzun zincirli yağ asitleri ile esterler (konjugatlar) oluşturur. Bu tür konjugatların lipofilitesi çok yüksektir, bu nedenle BUD dokularda uzun süre kalabilir.
Budesonid tek kullanıma uygun olduğu kanıtlanmış bir İKS’dir. Budesonidin günde bir kez uygulanmasının etkinliğine katkıda bulunan bir faktör, geri dönüşümlü esterifikasyona (yağ asidi esterlerinin oluşumu) bağlı olarak hücre içi bir depo oluşumu yoluyla budesonidin solunum sisteminde tutulmasıdır. Budesonid, hücrelerin içindeki uzun zincirli yağ asitleri (oleik, stearik, palmitik, palmitoleik) ile konjugatlar (21. pozisyondaki esterler) oluşturma yeteneğine sahiptir. Bu konjugatlar, diğer İKS'lerinkini önemli ölçüde aşan olağanüstü derecede yüksek lipofiliklik ile karakterize edilir. BUD esterlerinin oluşum yoğunluğunun farklı dokularda aynı olmadığı bulunmuştur. İlaç sıçanlara intramüsküler olarak uygulandığında ilacın yaklaşık %10'u kas dokusunda, %30-40'ı ise akciğer dokusunda esterifiye olur. Ayrıca intratrakeal uygulamada BUD'nin en az% 70'i esterleştirilir ve esterleri plazmada tespit edilmez. Bu nedenle BUD, akciğer dokusu için belirgin bir seçiciliğe sahiptir. Hücredeki serbest budesonid konsantrasyonu azaldığında hücre içi lipazlar aktive olur ve esterlerden salınan budesonid tekrar GC reseptörüne bağlanır. Benzer bir mekanizma diğer glukokortikoidlerin özelliği değildir ve anti-inflamatuar etkinin uzamasına katkıda bulunur.
Bir dizi çalışma, hücre içi depolamanın ilaç aktivitesi açısından reseptör afinitesinden daha önemli olabileceğini göstermiştir. BUD'ın sıçanların trakea ve ana bronş dokusunda AF'den önemli ölçüde daha uzun süre kaldığı gösterilmiştir. Uzun zincirli yağ asitleri ile konjugasyonun, ilacın hücre içi deposunu oluşturan ve uzun süreli (24 saate kadar) etkisini sağlayan BUD'un benzersiz bir özelliği olduğu unutulmamalıdır.
Buna ek olarak BUD, kortikosteroid reseptörüne yüksek afinite ve lokal kortikosteroid aktivitesi ile karakterize edilir; bu, "eski" ilaçlar olan beklometazon (aktif metaboliti B17MP dahil), flunisolid ve triamsinolon'unkini aşar ve AF aktivitesiyle karşılaştırılabilir.
BUD'ın kortikosteroid aktivitesi, geniş bir konsantrasyon aralığında pratik olarak AF'ninkinden farklı değildir. Böylece BUD, bu ilaç sınıfının klinik etkinliğini sağlayan inhale kortikosteroidin tüm gerekli özelliklerini birleştirir: orta derecede lipofiliklik nedeniyle mukozaya hızla nüfuz eder; yağ asitleri ile konjugasyon nedeniyle akciğer dokusunda uzun süre kalır; Ayrıca ilacın son derece yüksek kortikosteroid aktivitesi vardır.
İnhale kortikosteroidlerin sistemik etki potansiyeli nedeniyle kullanımıyla ilgili bazı endişeler vardır. Genel olarak İKS'nin sistemik aktivitesi, sistemik biyoyararlanımına, lipofilitesine ve dağılım hacmine ve ayrıca ilacın kan proteinlerine bağlanma derecesine bağlıdır. Budesonid, bu özelliklerin benzersiz bir kombinasyonu ile karakterize edilir ve bu da bu ilacı bilinenler arasında en güvenli hale getirir.
İKS'nin sistemik etkisine ilişkin bilgiler oldukça çelişkilidir. Sistemik biyoyararlanım oral ve pulmonerden oluşur. Oral kullanılabilirlik, gastrointestinal sistemdeki absorpsiyona ve aktif olmayan metabolitlerin sistemik dolaşıma girmesi nedeniyle karaciğerdeki "ilk geçiş" etkisinin ciddiyetine bağlıdır (beklometazon dipropionatın aktif metaboliti olan beklometazon 17-monopropiyonat hariç). . Pulmoner biyoyararlanım, ilacın akciğerlere ulaşma yüzdesine (kullanılan inhalatörün tipine bağlıdır), bir taşıyıcının varlığına veya yokluğuna (Freon içermeyen inhalerler en iyi sonuçlara sahiptir) ve ilacın akciğerlerdeki emilimine bağlıdır. solunum yolu.
İKS'nin genel sistemik biyoyararlanımı, ilacın bronşiyal mukozanın yüzeyinden sistemik dolaşıma giren kısmı ve yutulan kısmın karaciğerden ilk geçiş sırasında metabolize edilmeyen kısmı (oral biyoyararlanım) tarafından belirlenir. Ortalama olarak ilacın yaklaşık %10-50'si terapötik etkisini akciğerlerde gösterir ve daha sonra aktif bir durumda sistemik dolaşıma girer. Bu fraksiyon tamamen pulmoner dağıtımın etkinliğine bağlıdır. İlacın %50-90'ı yutulur ve bu fraksiyonun nihai sistemik biyoyararlanımı, karaciğerde daha sonraki metabolizmanın yoğunluğuna göre belirlenir. BUD oral biyoyararlanımı en düşük ilaçlar arasında yer almaktadır.
Çoğu hasta için, bronşiyal astımı kontrol altına almak için düşük veya orta dozda İKS kullanmak yeterlidir, çünkü doz-etki eğrisi hastalığın semptomları, akciğer fonksiyonu parametreleri ve hava yolu aşırı duyarlılığı gibi göstergeler için oldukça düzdür. Yüksek ve ultra yüksek dozlara geçiş, bronşiyal astımın kontrolünü önemli ölçüde iyileştirmez ancak yan etki riskini artırır. Ancak İKS dozu ile bronşiyal astımın şiddetli alevlenmelerinin önlenmesi arasında açık bir ilişki vardır. Bu nedenle, şiddetli astımı olan bazı hastalarda, yüksek dozda İKS'nin uzun süreli uygulanması tercih edilir; bu, oral GCS dozunun azaltılmasına veya ortadan kaldırılmasına (veya uzun süreli kullanımlarının önlenmesine) olanak tanır. Aynı zamanda, yüksek dozda İKS'nin güvenlik profili, oral GCS'den açıkça daha olumludur.
Budesonidin güvenliğini belirleyen bir sonraki özellik, ara lipofilikliği ve dağılım hacmidir. Lipofilitesi yüksek olan ilaçlar geniş bir dağılım hacmine sahiptir. Bu, ilacın daha büyük bir kısmının sistemik bir etkiye sahip olabileceği anlamına gelir; bu, ilacın daha azının dolaşımda olduğu ve inaktif metabolitlere dönüştürülebileceği anlamına gelir. BUD, BDP ve FP'ye kıyasla orta derecede lipofilikliğe ve nispeten küçük bir dağılım hacmine sahiptir; bu, bu inhale kortikosteroidin güvenlik profilini kesinlikle etkiler. Lipofiliklik ayrıca ilacın sistemik bir etkiye sahip olma potansiyelini de etkiler. Daha fazla lipofilik ilacın önemli bir dağılım hacmi vardır ve buna teorik olarak biraz daha yüksek sistemik yan etki riski eşlik edebilir. Dağılım hacmi ne kadar büyük olursa, ilaç dokulara ve hücrelere o kadar iyi nüfuz eder ve yarı ömrü daha uzun olur. Başka bir deyişle, daha yüksek lipofilikliğe sahip İKS genellikle daha etkili olacaktır (özellikle inhalasyon yoluyla kullanıldığında), ancak daha kötü bir güvenlik profiline sahip olabilir.
Yağ asitleri dışında BUD, halihazırda kullanılan İKS'ler arasında en düşük lipofilikliğe sahiptir ve bu nedenle daha küçük hacimde ekstrapulmoner dağılıma sahiptir. Bu aynı zamanda ilacın kas dokusunda hafif esterifikasyonu (ilacın vücuttaki sistemik dağılımının önemli bir bölümünü belirler) ve sistemik dolaşımda lipofilik esterlerin bulunmaması ile de kolaylaştırılır. Diğer birçok İKS gibi plazma proteinlerine bağlanmayan serbest BUD oranının %10'u biraz aştığı ve yarılanma ömrünün yalnızca 2,8 saat olduğu dikkate alındığında, bu ilacın potansiyel sistemik aktivitesinin oldukça yüksek olacağı varsayılabilir. önemsiz. Bu muhtemelen BUD'un kortizol sentezi üzerindeki etkisinin daha lipofilik ilaçlarla (yüksek dozlarda kullanıldığında) karşılaştırıldığında daha küçük olmasını açıklamaktadır. Budesonid, 6 aylık ve daha büyük çocuklarda yapılan önemli sayıda çalışmada etkinliği ve güvenliği doğrulanan tek inhale CS'dir.
İlacın düşük sistemik aktiviteye sahip olmasını sağlayan üçüncü bileşen, kan plazma proteinlerine bağlanma derecesidir. BUD, BDP, MF ve FP'den farklı olmayan, en yüksek bağlantı derecesine sahip IGCS'yi ifade eder.
Bu nedenle BUD, yüksek kortikosteroid aktivitesi, klinik etkinliğini sağlayan uzun süreli etki ve ayrıca düşük sistemik biyoyararlanım ve sistemik aktivite ile karakterize edilir ve bu da bu inhale kortikosteroidi en güvenlilerden biri yapar.
Ayrıca şunu da belirtmek gerekir ki BUD, bu grupta gebelikte kullanım riski olduğuna dair hiçbir kanıt bulunmayan (kanıt düzeyi B) ve FDA sınıflandırmasına göre tek ilaçtır.
Bildiğiniz gibi FDA, herhangi bir yeni ilacı tescil ettirirken, bu ilacın hamile kadınlarda kullanılmasına yönelik belirli bir risk kategorisi belirler. Kategori, hayvanlarda yapılan teratojenisite çalışmalarının sonuçlarına ve hamile kadınlarda önceki kullanıma ilişkin bilgilere dayanarak belirlenir.
Amerika Birleşik Devletleri'nde resmi olarak kayıtlı farklı ticari isimler altında budesonid (inhalasyon ve intranazal uygulama formları) için talimatlar, hamilelik sırasında aynı kullanım kategorisini gösterir. Ek olarak, tüm talimatlar, budesonidin B kategorisine atandığı veriler dikkate alınarak İsveç'te hamile kadınlar üzerinde yürütülen aynı çalışmaların sonuçlarına atıfta bulunmaktadır.
İsveç'ten bilim adamları araştırma yaparken, inhale budesonid alan hastalardan hamileliğin seyri ve sonuçları hakkında bilgi topladılar. Veriler, İsveç'teki neredeyse tüm gebeliklerin kaydedildiği özel bir kayıt defteri olan İsveç Tıbbi Doğum Kaydı'na girildi.
Dolayısıyla budesonid aşağıdaki özelliklere sahiptir:
etkililik: çoğu hastada astım semptomlarının kontrolü;
iyi güvenlik profili, terapötik dozlarda sistemik etki yok;
solunum yollarının mukozalarında hızlı birikim ve anti-inflamatuar etkinin hızlı başlangıcı;
24 saate kadar eylem süresi;
çocuklarda uzun süreli kullanımda nihai büyümeyi etkilemez, kemik mineralizasyonu, katarakt, anjiyopatiye neden olmaz;
hamile kadınlarda kullanılmasına izin verilir - fetal anormallik sayısında artışa neden olmaz;
iyi tolerans; yüksek uyum sağlar.
Kuşkusuz, inatçı bronşiyal astımı olan hastaların, anti-inflamatuar etki elde etmek için yeterli dozda inhale kortikosteroid kullanmaları gerekir. Ancak ICS için, ilacın akciğerlerde gerekli birikimini sağlamak amacıyla solunum manevrasının doğru ve doğru bir şekilde uygulanmasının (başka hiçbir inhale ilaçta olmadığı gibi) özellikle önemli olduğu unutulmamalıdır.
İlaç uygulamasının inhalasyon yolu, bronşiyal astım için ana yoldur, çünkü solunum yolunda ilacın yüksek konsantrasyonlarını etkili bir şekilde oluşturur ve sistemik istenmeyen etkileri en aza indirmeye izin verir. Farklı dağıtım sistemleri türleri vardır: ölçülü doz inhalerleri, toz inhalerleri, nebülizörler.
"Nebulizatör" kelimesi (Latince "nebula"dan - sis, bulut) ilk kez 1874'te "sıvı bir maddeyi tıbbi amaçlar için bir aerosole dönüştüren" bir cihaza atıfta bulunmak için kullanıldı. Elbette modern nebülizörler, tasarımları, teknik özellikleri, boyutları vb. bakımından tarihsel öncüllerinden farklıdır, ancak çalışma prensibi aynı kalır: sıvı bir ilacın belirli özelliklere sahip terapötik bir aerosole dönüştürülmesi.
Nebülizör tedavisinin mutlak endikasyonları (Muers M.F.'ye göre): ilacın başka herhangi bir inhaler türü ile solunum yoluna verilmesinin imkansızlığı; ilacı alveollere verme ihtiyacı; hastanın durumu başka herhangi bir inhalasyon terapisinin kullanılmasına izin vermiyor. Bazı ilaçları vermenin tek yolu nebülizatörlerdir: antibiyotikler ve mukolitikler için ölçülü doz inhalerleri mevcut değildir. 2 yaşın altındaki çocuklarda nebülizatör kullanılmadan inhalasyon tedavisinin uygulanması zordur.
Böylece, nebülizör tedavisinin en uygun çözüm olduğu çeşitli hasta kategorilerini ayırt edebiliriz:
zihinsel engelli kişiler
reaksiyonları azalmış kişiler
astım ve KOAH alevlenmesi olan hastalar
bazı yaşlı hastalar
Bronşiyal astım tedavisinde nebülizatörler için Pulmicort süspansiyonunun yeri
Diğer inhale glukokortikosteroid tedavisi formlarının etkisiz olması veya 2 yaşın altındaki çocuklar için temel tedavi de dahil olmak üzere diğer uygulama şekillerinin kullanılmasının imkansız olması durumunda temel tedavi.
Pulmicort Su Süspansiyonu yaşamın ilk yıllarındaki çocuklarda kullanılabilir. Pulmicort'un çocuklar için güvenliği birkaç bileşenden oluşur: düşük pulmoner biyoyararlanım, ilacın bronş dokularında esterleşmiş formda tutulması, vb. Yetişkinlerde inhalasyon sırasında oluşturulan hava akışı, nebülizörün oluşturduğu akıştan önemli ölçüde daha fazladır. Ergenlerde gelgit hacmi yetişkinlere göre daha küçüktür, bu nedenle nebülizörün akışı değişmediğinden çocuklar inhalasyon sırasında yetişkinlere göre daha konsantre bir çözelti alırlar. Ancak aynı zamanda inhalasyon şeklinde uygulamadan sonra Pulmicort yetişkinlerin ve farklı yaşlardaki çocukların kanında aynı konsantrasyonlarda bulunur, ancak 2-3 yaş arası çocuklarda alınan dozun vücut ağırlığına oranı yetişkinlere göre birkaç kat daha yüksektir. Bu benzersiz özellik yalnızca Pulmicort'ta bulunur, çünkü başlangıçtaki konsantrasyondan bağımsız olarak ilacın çoğu akciğerlerde "tutulur" ve kana girmez. Böylece Pulmicort süspansiyonu sadece çocuklar için güvenli olmakla kalmaz, aynı zamanda çocuklarda da daha güvenlidir. çocuklarda yetişkinlere göre daha fazladır.
Pulmicort süspansiyonunun etkinliği ve güvenliği, yenidoğan döneminden ve çok erken yaşlardan (çalışmaların çoğunluğu budur) ergenlik ve geç ergenlik dönemine kadar çok çeşitli yaş gruplarında yürütülen çok sayıda çalışma ile doğrulanmıştır. Nebulizatör tedavisi için Pulmicort süspansiyonunun etkinliği ve güvenliği, hastalığın alevlenmelerinin yanı sıra, değişen şiddette kalıcı bronşiyal astımı olan çocuk gruplarında değerlendirildi. Bu nedenle, nebülizör süspansiyonu olan Pulmicort, pediatride kullanılan en çok çalışılan temel tedavi ilaçlarından biridir.
Pulmicort süspansiyonunun nebülizör kullanılarak kullanılmasına, acil ilaçlara olan ihtiyaçta önemli bir azalma, akciğer fonksiyonu üzerinde olumlu bir etki ve alevlenme sıklığı eşlik etti.
Ayrıca Pulmicort süspansiyonu ile tedavi edildiğinde, plaseboya kıyasla önemli ölçüde daha az sayıda çocuğun ilave sistemik kortikosteroid uygulamasına ihtiyaç duyduğu da bulunmuştur.
Nebulizatör için Pulmicort süspansiyonu, bronşiyal astımı olan çocuklarda 6 aylıktan itibaren tedaviye başlamanın bir yolu olarak da kendini kanıtlamıştır.
Sistemik steroidlerin uygulanmasına alternatif olarak bronşiyal astım alevlenmelerinin hafifletilmesi ve bazı durumlarda Pulmicort süspansiyonu ve sistemik steroidlerin ortak uygulanması.
Yüksek doz Pulmicort süspansiyonunun kullanımının astım ve KOAH alevlenmelerinde prednizolon kullanımına eşdeğer olduğu bulunmuştur. Aynı zamanda akciğer fonksiyonunda tedaviden hem 24 hem de 48 saat sonra aynı değişiklikler gözlendi.
Çalışmalar ayrıca Pulmicort süspansiyonu da dahil olmak üzere inhale kortikosteroidlerin kullanımının, tedavinin başlamasından 6 saat sonra prednizolon kullanımına kıyasla önemli ölçüde daha yüksek bir FEV1'e eşlik ettiğini bulmuştur.
Ayrıca yetişkin hastalarda KOAH veya astım alevlenmeleri sırasında Pulmicort süspansiyon tedavisine sistemik kortikosteroid eklenmesinin ek bir etki yaratmadığı gösterilmiştir. Aynı zamanda Pulmicort süspansiyonu ile yapılan monoterapi de sistemik kortikosteroid ile yapılan monoterapiden farklı değildi. Çalışmalar, KOAH alevlenmeleri sırasında Pulmicort süspansiyonunun kullanımına, FEV1'de anlamlı ve klinik olarak anlamlı (100 ml'den fazla) bir artışın eşlik ettiğini bulmuştur.
KOAH alevlenmesi olan hastalarda Pulmicort süspansiyonunun prednizolon ile etkinliğini karşılaştırırken, bu inhale kortikosteroidin sistemik ilaçlardan daha aşağı olmadığı bulundu.
Bronşiyal astım ve KOAH alevlenmesi olan erişkinlerde Pulmicort süspansiyonu ile nebülizör tedavisinin kullanımına, kortizol sentezinde ve kalsiyum metabolizmasında değişiklikler eşlik etmedi. Prednizolon kullanımı, klinik olarak daha etkili olmamakla birlikte, endojen kortikosteroidlerin sentezinde belirgin bir azalmaya, serum osteokalsin seviyesinde bir azalmaya ve idrarla kalsiyum atılımında bir artışa yol açar.
Bu nedenle yetişkinlerde astım ve KOAH alevlenmeleri için Pulmicort süspansiyonu ile nebülizatör tedavisinin kullanılmasına akciğer fonksiyonunda hızlı ve klinik olarak anlamlı bir iyileşme eşlik eder ve genel olarak sistemik kortikosteroidlerle karşılaştırılabilir bir etkinliğe sahiptir. adrenal fonksiyonun baskılanmasına ve kalsiyum metabolizmasında değişikliklere yol açmaz.
Sistemik steroid dozunu azaltmaya yönelik temel tedavi.
Pulmicort süspansiyonu ile yüksek dozda nebülizatör tedavisinin kullanılması, astımı düzenli kullanım gerektiren hastalarda sistemik kortikosteroidlerin etkili bir şekilde kesilmesini mümkün kılar. Günde iki kez 1 mg'lık bir dozda Pulmicort süspansiyonu ile tedavi sırasında, astım kontrolünü korurken sistemik kortikosteroid dozunu etkili bir şekilde azaltmanın mümkün olduğu bulunmuştur. İnhale kortikosteroidlerle nebülizör tedavisinin yüksek etkinliği, 2 aylık kullanımdan sonra, akciğer fonksiyonunu bozmadan sistemik glukokortikosteroid dozunu azaltmanıza olanak tanır.
Budesonid süspansiyonu kullanırken sistemik kortikosteroid dozunun azaltılmasına alevlenmelerin önlenmesi de eşlik eder. Plasebo kullanımıyla karşılaştırıldığında Pulmicort süspansiyonu kullanan hastalarda sistemik ilacın dozu azaltıldığında alevlenme gelişme riskinin yarı yarıya olduğu gösterildi.
Ayrıca, Pulmicort süspansiyonu ile 1 yıl süreyle tedavi sırasında sistemik kortikosteroidlerin kesilmesi durumunda, yalnızca kortizolün temel sentezinin geri kazanıldığı değil, aynı zamanda adrenal bezlerin fonksiyonunun normale döndüğü ve "stresli" sistemik kortikosteroid sağlama yeteneklerinin de normale döndüğü bulunmuştur. aktivite.
Bu nedenle yetişkinlerde Pulmicort süspansiyonu ile nebülizatör tedavisinin kullanılması, başlangıçtaki akciğer fonksiyonunu korurken, semptomları iyileştirirken ve plaseboya kıyasla daha düşük alevlenme sıklığına sahip olurken, sistemik kortikosteroid dozunda etkili ve hızlı bir azalmaya olanak tanır. Bu yaklaşıma aynı zamanda sistemik kortikosteroidlerden kaynaklanan yan etkilerin görülme sıklığında bir azalma ve adrenal fonksiyonun restorasyonu da eşlik etmektedir.
Edebiyat
1. Avdeev S.N., Zhestkov A.V., Leshchenko I.V. ve diğerleri Bronşiyal astımın şiddetli alevlenmesi için nebülize budesonid: sistemik steroidlerle karşılaştırma. Çok merkezli randomize kontrollü çalışma // Göğüs Hastalıkları. 2006. No. 4. S. 58-67. 2.
2. Ovcharenko S.I., Peredelskaya O.A., Morozova N.V., Makolkin V.I. Bronşiyal astımın şiddetli alevlenmesinin tedavisinde bronkodilatörler ve pulmikort süspansiyonu ile nebülizör tedavisi // Pulmonoloji. 2003. No. 6. S. 75-83.
3. Tsoi A.N., Arzhakova L.S., Arkhipov V.V. Bronşiyal astım alevlenmesi olan hastalarda inhale glukokortikosteroidlerin farmakodinamiği ve klinik etkinliği. Göğüs Hastalıkları 2002;- No.3. - S.88.
4. Tsoi A.N. İnhale glukokortikoidlerin karşılaştırmalı farmakokinetiği. Allergoloji 1999; 3:25-33
5. Tsoi A.N. İnhale glukokortikoidler: etkinlik ve güvenlik. RMJ 2001; 9: 182-185
6.Barnes P.J. Astım için inhale glukokortikoidler. N.Engl. Med. 1995; 332:868-75
7. Brattsand R., Miller-Larsson A. Günde bir kez budesonid dozajında ve hava yolu seçiciliğinde hücre içi esterifikasyonun rolü // Clin Ther. - 2003. - Cilt. 25. - S.C28-41.
8. Boorsma M. ve diğerleri. İnhale flutikazon ve budesonidin göreceli sistemik etkisinin değerlendirilmesi // Eur Respir J. - 1996. - Cilt. 9(7). - S.1427-1432. Grimfeld A. ve ark. Orta ila şiddetli astımı olan küçük çocuklarda nebülize budesonidin uzun süreli çalışması // Eur Respir J. - 1994. - Cilt. 7. - S.27S.
9. Federal Düzenlemeler Kodu - Başlık 21 - Gıda ve İlaçlar 21 CFR 201.57(f)(6) http://www.accessdata.fda.gov/scripts/cdrh/cfdocs/cfCFR/CFRSearch.cfmCrisholm S ve ark. Hafif astımda günde bir kez budesonid. Respir Med 1998; 421-5
10. Derom E. ve ark. Yetişkin Astımlı Hastalarda İnhale Flutikazon Propiyonat ve Budesonidin Sistemik Etkileri // Am. J. Respira. Kritik. Bakım Med. - 1999. - Cilt. 160. - S.157-161.
11. FDA Gebelik Etiketleme Görev Gücü http://www.fda.gov/cder/handbook/categc.htm.
Astım tedavisinde ana ilaç olarak glukokortikosteroidler. ICS.
Bilindiği gibi bronşiyal astımın seyrinin temeliBiz (BA) kronik inflamasyondan muzdaripiz ve bu hastalığın ana tedavi yöntemiantiinflamatuar ilaçların kullanımı. Günümüzde glukokortikosteroidler tanınmaktadırAstım tedavisi için ana ilaçlar.
Sistemik kortikosteroidler günümüzde astım alevlenmesinin tedavisinde tercih edilen ilaçlar olmaya devam etmektedir, ancak geçen yüzyılın 60'lı yıllarının sonunda astım tedavisinde yeni bir dönem başlamıştır ve bu, astımın ortaya çıkışı ve klinik uygulamaya girmesiyle ilişkilidir. inhale glukokortikosteroidler (ICS).
Astımlı hastaların tedavisinde ICS şu anda birinci basamak ilaçlar olarak kabul edilmektedir. ICS'nin temel avantajı doğrudan teslimattır aktif madde Solunum sistemine nüfuz eder ve orada ilacın daha yüksek konsantrasyonlarını oluştururken aynı zamanda sistemik yan etkileri ortadan kaldırır veya en aza indirir. Astım tedavisine yönelik ilk İKS, suda çözünebilen hidrokortizon ve prednizolondan oluşan aerosollerdi. Ancak yüksek sistemik ve düşük antiinflamatuar etkileri nedeniyle kullanımları etkisizdi. 1970'lerin başında. lokal antiinflamatuar aktivitesi yüksek ve sistemik etkisi zayıf olan lipofilik glukokortikosteroidler sentezlendi. Bu nedenle, günümüzde İKS her yaştaki hastalarda BA'nın temel tedavisi için en etkili ilaç haline gelmiştir (kanıt düzeyi A).
ICS astım semptomlarının şiddetini azaltabilir, alerjik inflamasyonun aktivitesini baskılayabilir, alerjenlere ve spesifik olmayan tahriş edici maddelere (fiziksel aktivite, soğuk hava, kirleticiler vb.) karşı bronşiyal hiperreaktiviteyi azaltabilir, bronşiyal açıklığı iyileştirebilir, hastaların yaşam kalitesini iyileştirebilir, okula ve işe devamsızlıkların sayısı. Astımlı hastalarda İKS kullanımının alevlenme ve hastaneye yatış sayısında önemli bir azalmaya yol açtığı, astımdan ölüm oranını azalttığı ve ayrıca solunum yollarında geri dönüşü olmayan değişikliklerin gelişmesini önlediği gösterilmiştir (kanıt düzeyi A). ICS aynı zamanda antiinflamatuar aktiviteye sahip en güçlü ilaçlar olan KOAH ve alerjik rinit tedavisinde de başarıyla kullanılmaktadır.
Sistemik glukokortikosteroidlerden farklı olarak İKS, reseptörlere yüksek afinite, daha düşük terapötik dozlar ve minimal yan etkiler ile karakterize edilir.
BA tedavisinde İKS'nin diğer antiinflamatuar ilaç gruplarına göre üstünlüğü şüphe götürmez ve bugün yerli ve yabancı uzmanların çoğunluğuna göre İKS BA hastalarının tedavisinde en etkili ilaçlardır. Ancak tıbbın iyi çalışılmış alanlarında bile yeterince kanıtlanmamış ve bazen yanlış fikirler vardır. İKS tedavisine ne kadar erken başlanması gerektiği, hangi dozda, hangi İKS ile ve hangi cihazla başlanması gerektiği, tedavinin ne kadar uzun süreli yapılması gerektiği ve en önemlisi reçete edilen ilacın doğru olduğundan nasıl emin olunacağı konularında tartışmalar bugüne kadar devam ediyor. ICS tedavisi vücuda zarar vermez. Kortikosteroidlerin sistemik etkisi veya başka bir yan etkisi yoktur. Kanıta dayalı tıp, hem doktorların hem de hastaların görüşüne göre astımın tedavisinin ve önlenmesinin etkinliğini azaltan bu tür eğilimlerle tam olarak mücadele etmeyi amaçlamaktadır.
Şu anda klinik uygulamada aşağıdaki İKS'ler kullanılmaktadır: beklometazon dipropiyonat (BDP), budesonid (BUD), flutikazon propiyonat (FP), triamsinolon asetonid (TAA), flunisolid (FLU) ve mometazon furoat (MF). ICS tedavisinin etkinliği doğrudan şunlara bağlıdır: aktif madde, doz, form ve uygulama yöntemi, uyum. tedaviye başlama zamanlaması, tedavi süresi, astımın şiddeti (alevlenmesi) ve KOAH.
Hangi ICS daha etkilidir?
Eşdeğer dozlarda tüm İKS'ler eşit derecede etkilidir (kanıt düzeyi A). İlaçların farmakokinetiği ve dolayısıyla terapötik etkinliği, GCS moleküllerinin fizikokimyasal özellikleri tarafından belirlenir. İKS'lerin moleküler yapısı farklı olduğundan farklı farmakokinetik ve farmakodinamiğe sahiptirler. İKS'nin klinik etkinliğini ve olası yan etkilerini karşılaştırmak için, terapötik bir indeks kullanılması, pozitif (istenen) klinik ve yan (istenmeyen) etkilerin oranının kullanılması, başka bir deyişle İKS'nin etkinliğinin sistemik etkileriyle değerlendirilmesi önerilmektedir. ve lokal antiinflamatuar aktivite. Yüksek terapötik indeks ile daha iyi bir etki/risk oranı vardır. Terapötik indeksin belirlenmesinde birçok farmakokinetik parametre önemlidir. Bu nedenle, ICS'nin anti-inflamatuar (lokal) aktivitesi, ilaçların aşağıdaki özellikleriyle belirlenir: solunum yollarından daha hızlı ve daha iyi emilmelerine ve solunum organlarının dokularında daha uzun süre kalmalarına olanak tanıyan lipofiliklik; GCS reseptörlerine afinite; karaciğerde yüksek birincil inaktivasyon etkisi; Hedef hücrelerle bağlantı süresi.
En önemli göstergelerden biri, ilacın steroid reseptörlerine olan afinitesi ve yarı ömrü ile ilişkili olan lipofilliktir. Lipofiliklik ne kadar yüksek olursa ilaç o kadar etkili olur çünkü hücre zarlarına kolayca nüfuz eder ve akciğer dokusunda birikimini arttırır. Bu, ilacın rezervuarını oluşturarak genel olarak etki süresini ve lokal antiinflamatuar etkiyi arttırır.
Lipofiliklik en çok FP'de belirgindir, bunu BDP ve BUD takip etmektedir. . FP ve MF oldukça lipofilik bileşiklerdir, bunun sonucunda daha az lipofilik olan BUD, TAA ile karşılaştırıldığında daha büyük bir dağılım hacmine sahiptirler. BUD, FP'den yaklaşık 6-8 kat daha az lipofiliktir ve dolayısıyla BDP'den 40 kat daha az lipofiliktir. Aynı zamanda bir dizi çalışma, daha az lipofilik BUD'un akciğer dokusunda AF ve BDP'den daha uzun süre kaldığını göstermiştir. Bu, budesonid konjugatlarının yağ asitleri ile lipofilitesi ile açıklanmaktadır; bu, solunum yolu dokularında kalma süresini sağlayan sağlam BUD'nin lipofilikliğinden onlarca kat daha yüksektir. BUD'ın solunum yolu dokularındaki yağ asitleri ile hücre içi esterifikasyonu, lokal retansiyona ve inaktif fakat yavaş yavaş yenilenen serbest BUD "deposunun" oluşmasına yol açar. Ayrıca, konjuge BUD'ın büyük bir hücre içi kaynağı ve serbest BUD'ın konjuge formdan kademeli olarak salınması, FP ve BDP ile karşılaştırıldığında GCS reseptörüne daha düşük afinitesine rağmen, reseptörün doygunluğunu ve BUD'un anti-inflamatuar aktivitesini uzatabilir.
FP, GCS reseptörleri için en büyük afiniteye sahiptir (deksametazonunkinden yaklaşık 20 kat daha yüksek, BDP-17-BMP'nin aktif metabolitininkinden 1.5 kat daha yüksek ve BUD'ninkinden 2 kat daha yüksek). Reseptörler için afinite indeksi BUD - 235, BDP - 53, FP - 1800'dür. Ancak BDP'nin afinite indeksi en düşük olmasına rağmen vücuda girdiğinde monopropiyonata dönüşmesi nedeniyle oldukça etkilidir. afinite indeksi 1400'dür. Yani GCS reseptörleri için afinite açısından en aktif olanlar FP ve BDP'dir.
Bilindiği gibi bir ilacın etkinliği, biyoyararlanımı ile değerlendirilmektedir. İKS'nin biyoyararlanımı, gastrointestinal sistemden emilen dozun biyoyararlılığından ve akciğerlerden emilen dozun biyoyararlılığından oluşur.
İntrapulmoner solunum yolundaki yüksek ilaç birikimi yüzdesi normalde ağız boşluğu ve gastrointestinal sistemin mukozalarından emilim nedeniyle sistemik biyoyararlanımı düşük olan İKS'ler için daha iyi bir terapötik indeks sağlar. Bu, örneğin sistemik biyoyararlanımı esas olarak pulmoner emilim nedeniyle olan BUD'un aksine, bağırsak emilimi nedeniyle sistemik biyoyararlanıma sahip olan BDP için geçerlidir. Sıfır biyoyararlanımlı (AF) ICS için tedavinin etkinliği yalnızca ilaç dağıtım cihazının türü ve inhalasyon tekniği ile belirlenir ve bu parametreler terapötik indeksi etkilemez.
ICS'nin metabolizmasına gelince, BDP karaciğerde 10 dakika içinde hızlı bir şekilde metabolize edilir ve bir aktif metabolit - 17BMP ve iki inaktif metabolit - beklometazon 21- oluşur. monopropiyonat (21-BMN) ve beklometazon. FPkısmen aktif (%1 FP aktivitesi) bir metabolit olan 17β-karboksilik asidin oluşmasıyla karaciğerde hızlı ve tamamen etkisiz hale gelir. Budesonid, 2 ana metabolitin oluşumu ile sitokrom p450 3A'nın (CYP3A) katılımıyla karaciğerde hızlı ve tamamen metabolize edilir:6β-hidroksibudesonid (her iki izomeri de oluşturur) ve16β-hidroksiprednizolon (yalnızca 22R oluşturur). Her iki metabolitin de zayıf farmakolojik özellikleri vardır.skaya etkinliği.
Kullanılan İKS'lerin karşılaştırılması, farmakokinetik ve farmakodinamiklerindeki farklılıklar nedeniyle zordur. FP, incelenen tüm farmakokinetik ve farmakodinamik parametreler açısından diğer İKS'lerden üstündür. Son yıllarda yapılan çalışmaların sonuçları FP'nin aynı dozlarda BDP ve BUD'a göre en az 2 kat daha etkili olduğunu göstermektedir.
14 karşılaştırmalı çalışmanın meta-analizinin sonuçları yakın zamanda yayınlandı. klinik denemeler: BDP'li AF (7 çalışma) veya BUD (7 çalışma). 14 çalışmanın tamamında FP, BDP veya BUD'a kıyasla yarı (veya daha az) dozda verildi. BDP'nin (400/1600 mcg/gün) etkinliğini AF (200/800 mcg/gün) ile karşılaştırırken yazarlar, 7 yöntemin hiçbirinde sabah maksimum ekspiratuar akış hızının (PEFR) dinamikleri açısından anlamlı farklılıklar bulamadılar. çalışmalar analiz edilmiştir. Sabah serum kortizol düzeylerinin yanı sıra klinik etkinlik de önemli ölçüde farklı değildi. BUD'ın (400/1600 mcg/gün) etkinliği FP (200/800 mcg/gün) ile karşılaştırıldığında AF'nin PEFR'yi BUD'a göre istatistiksel olarak anlamlı derecede daha fazla artırdığı gösterilmiştir. Düşük dozda ilaç kullanıldığında sabah serum kortizol düzeylerini düşürme açısından bu ilaçlar arasında bir fark görülmezken, daha yüksek dozda ilaç kullanıldığında AF'nin bu gösterge üzerinde daha az etkiye sahip olduğu tespit edildi. Özetle, meta-analizin sonuçları BDP ve yarım doz FP'nin etkinliğinin PEFR ve klinik etkinlik üzerindeki etkileri açısından eşdeğer olduğunu göstermektedir. Yarım doz FP, PEFR üzerine etkisi açısından BUD'a göre daha etkilidir. Bu veriler, üç çalışma ilacının steroid reseptörleri için göreceli afinitesi olan farmakokinetik özelliklerini doğrulamaktadır.
ICS'nin semptomların iyileştirilmesi ve solunum fonksiyonu göstergeleri şeklinde etkinliğini karşılaştıran klinik araştırmalar, aynı dozlarda aerosol inhalatörlerindeki UD ve BDP'nin etkinlik açısından pratik olarak farklı olmadığını, FP'nin aynı etkiyi sağladığını göstermektedir. yani ölçülü bir aerosolde çift doz BDP veya BUD gibi.
Çeşitli İKS'lerin karşılaştırmalı klinik etkinliği şu anda aktif olarak araştırılmaktadır.
İÇİNDESICS'nin bor dozu. Önerilen mi yoksa optimal mi hesaplandı? Hangisi daha etkilidir? Astım semptomlarını kontrol altına almak amacıyla astım için temel tedavi uygulanırken, hekimlerin günlük İKS dozunun ve tedavi süresinin seçimi önemli derecede ilgi çekicidir. Daha yüksek dozda inhale kortikosteroidlerle astımın daha iyi kontrolü daha hızlı sağlanır (Kanıt A, Tablo 1).
İKS'nin başlangıç günlük dozu genellikle 400-1000 mcg (beklometazon açısından) olmalıdır; daha şiddetli astım için daha yüksek İKS dozları önerilebilir veya sistemik kortikosteroidlerle tedaviye başlanabilir (C). ICS'nin standart dozları (800 mcg beklometazon eşdeğeri) etkisizse, beklometazon (A) açısından 2000 mcg'ye yükseltilebilir.
AF gibi doza bağlı etkilerle ilgili veriler karışıktır. Bu nedenle, bazı yazarlar bu ilacın farmakodinamik etkilerinde doza bağlı bir artışa dikkat çekerken, diğer araştırmacılar düşük (100 mcg/gün) ve yüksek dozda (1000 mcg/gün) FP kullanımının neredeyse eşit derecede etkili olduğunu belirtmektedir.
Tablo 1. RICS (mcg) A.G'nin hesaplanan eşdeğer dozları Chuchalin, 2002 değiştirildi
| Düşük | Ortalama | Yüksek | Düşük | Ortalama | Yüksek | |
| BDP (Beklozon Eco Kolay Nefes Alma, Beklat, Beklofort) | 200–500 | 500–1000 | > 1000 | 100- 400 | 400- 800 | > 800 |
| BUD (Budesonid, Budecort) | 200-400 | 400-800 | > 800 | 100-200 | 200-400 | > 400 |
| NEZLE * | 500-1000 | 1000 2000 | > 2000 | 500 750 | 1000 1250 | > 1250 |
| FP (Flixotide, Flochal) | 100-250 | 250-500 | > 500 | 100-200 | 200-500 | > 500 |
| TA* | 400 -1000 | 1000 2000 | > 2000 | 400 800 | 800 1200 | > 1200 |
* preparatları Ukrayna'da kayıtlı olmayan aktif maddeler
Ancak İKS dozunun artmasıyla birliktesistemik istenmeyen etkilerinin ciddiyeti, düşük ve orta dozlarda bu ilaçlarataklar nadiren klinik olarak anlamlı ağrıya neden olurGeç ilaç reaksiyonları ve iyi bir risk/fayda oranıyla karakterize edilirler (kanıt düzeyi A).
ICS'nin günde 2 kez uygulandığında oldukça etkili olduğu kanıtlanmıştır; İKS'yi günde 4 kez aynı günlük dozda kullandığınızda tedavinin etkinliği biraz artar (A).
Pedersen S. ve ark. düşük dozlarda ICS'nin alevlenme sıklığını ve beta2-agonistlere olan ihtiyacı azalttığını, solunum fonksiyonunu iyileştirdiğini, ancak solunum yolundaki inflamatuar sürecin daha iyi kontrol edilmesini sağladığını ve maksimum azalma Bronş aşırı duyarlılığı bu ilaçların yüksek dozlarını gerektirir.
Yakın zamana kadar ICS astım alevlenmelerini tedavi etmek için kullanılmıyordu çünkü alevlenmede sistemik kortikosteroidlere göre daha az etkili oldukları düşünüldü. Bir dizi çalışma, astımın alevlenmesi sırasında sistemik kortikosteroid almanın yüksek etkinliğini göstermektedir (kanıt düzeyi A). Ancak geçen yüzyılın 90'lı yıllarından itibaren yeni aktif İKS'lerin (BUD ve AF) ortaya çıkmasıyla birlikte astım alevlenmelerini tedavi etmek için kullanılmaya başlandı. Bir dizi klinik çalışma, ICS BUD ve FP'nin yüksek dozlarda kısa süreli (2 - 3 hafta) etkinliğinin, deksametazonun etkinliğinden farklı olmadığını kanıtlamıştır. akciğer tedavisi ve astımın şiddetli alevlenmesi. Astımın alevlenmesi sırasında inhale kortikosteroidlerin kullanılması, hastaların klinik durumunun ve solunum fonksiyon göstergelerinin sistemik yan etkilere neden olmadan normalleşmesini mümkün kılar.
Çoğu çalışma, BA alevlenmelerinin tedavisinde ICS'nin orta düzeyde bir etkinliğini ortaya koymuştur; bu, AF'nin çift dozunu (temel tedavi dozunun) kullanırken% 50 ila 70 arasında değişiyordu ve AF ile tedavinin etkinliğinde bir artış vardı. ek kullanım beta 2 agonisti salmeterolün %10-15 oranında uzaması. Bronşiyal astımın tedavisine ilişkin uluslararası fikir birliğinin önerileri doğrultusunda, düşük ve orta dozda İKS kullanarak astımın optimal kontrolünü sağlamak mümkün değilse ilacın dozunu artırmanın bir alternatifi, uzun etkili b- reçetelenmesidir. agonistler.
Uzun süreli beta2-adrenerjik reseptör agonistleri ile kombine edildiğinde ICS'nin etkisinin arttırılması KOAH'lı hastalar 1465 hastayı içeren randomize, kontrollü, çift kör çalışma TRISTAN'da (İnhale Steroidler ve Uzun Etkili Beta2-agonistler Denemesi) kanıtlanmıştır. Kombinasyon tedavisi (FP 500 mcg + salmeterol 50 mcg günde 2 kez) ile KOAH alevlenmelerinin sıklığı plaseboya kıyasla %25 azaldı. Kombinasyon tedavisi daha fazlasını sağladı belirgin etkiŞiddetli KOAH hastalarında, bunların başlangıç FEV1'i beklenenin %50'sinden azdı inci
Astım için kullanılan ilaçların etkinliği büyük oranda veriliş şekline bağlıdır. , bu da ilacın solunum yollarında birikmesini etkiler. Çeşitli dağıtım sistemleri kullanıldığında ilaçların akciğerde birikmesi, uygulanan dozun %4 ila 60'ı arasında değişir. Akciğerde birikim ile ilacın klinik etkisi arasında açık bir ilişki vardır. 1956 yılında klinik uygulamaya giren ölçülü doz aerosol inhalerleri (MDI'ler) en yaygın inhalasyon cihazlarıdır. MDI kullanıldığında ilacın yaklaşık %10-30'u (ara parçası olmadan solunması durumunda) akciğerlere ve ardından sistemik dolaşıma girer. Yaklaşık %70-80 oranındaki ilacın büyük bir kısmı ağız boşluğu ve gırtlakta yerleşerek yutulur. MDI'leri kullanırken yapılan hatalar% 60'a ulaşır, ilacın solunum yoluna yetersiz verilmesine yol açar ve dolayısıyla ICS tedavisinin etkinliğini azaltır. Bir aralayıcının kullanılması, ilacın ağız boşluğundaki dağılımını% 10'a kadar azaltmanıza ve aktif maddenin solunum yoluna akışını optimize etmenize olanak tanır, çünkü hasta eylemlerinin mutlak koordinasyonunu gerektirmez.
Hastanın astımı ne kadar şiddetli olursa, geleneksel ölçülü doz aerosollerle tedavi o kadar az etkili olur, çünkü hastaların yalnızca %20-40'ı bunları kullanırken doğru inhalasyon tekniğini yeniden üretebilir. Bu bağlamda, Son zamanlarda Hastanın inhalasyon sırasında hareketleri koordine etmesini gerektirmeyen yeni inhalerler oluşturuldu. Bu dağıtım cihazlarında, ilacın verilmesi hastanın nefes almasıyla etkinleştirilir; bunlar BOI (Breathe Operated Inhaler) olarak adlandırılan, nefesle etkinleştirilen bir solunum cihazıdır. Bunlara Easi-Breath inhaler (“kolay esinti” hafif nefes alma) dahildir. Şu anda Beclazon Eco Easy Breathing Ukrayna'da kayıtlıdır. Kuru toz inhalerleri (dipihaler (Flochal, Budecort), discus (Flixotide (FP), Seretide - FP + salmeterol), nebülizörler, optimal İKS dozunu sağlayan ve tedavinin istenmeyen yan etkilerini azaltan dağıtım cihazlarıdır. Turbuhaler aracılığıyla uygulanan BUD da aynı özelliklere sahiptir. etki, ölçülü dozlu bir aerosolde çift doz BUD olarak.
İKS ile anti-inflamatuar tedavinin erken başlatılması, hava yollarında geri dönüşü olmayan değişikliklerin gelişme riskini azaltır ve astımın seyrini iyileştirir. İKS tedavisine geç başlanması daha sonra fonksiyonel testlerde daha düşük performansa yol açar (Kanıt Düzeyi: C).
Randomize, çift kör, plasebo kontrollü START (Erken Astım Çalışmasında Düzenli Terapi Olarak İnhale Steroid Tedavisi) çalışması, astım için ICS ile temel tedaviye ne kadar erken başlanırsa hastalığın o kadar hafif ilerlediğini gösterdi. START sonuçları 2003 yılında yayımlandı. Erken BUD tedavisinin etkinliği, solunum fonksiyon göstergelerinin artmasıyla doğrulandı.
İKS ile uzun süreli tedavi, akciğer fonksiyonunu iyileştirir veya normalleştirir, tepe ekspiratuar akıştaki günlük dalgalanmaları, sistemik kullanım için bronkodilatörlere ve kortikosteroidlere olan ihtiyacı tamamen ortadan kalkana kadar azaltır. Ayrıca uzun süreli ilaç kullanımı ile hastaların alevlenme sıklığı, hastaneye yatış ve ölüm oranları azalmaktadır.
NİKS'nin arzu edilen etkileri veya tedavinin güvenliği
İKS'nin solunum yolu üzerinde lokal bir etkiye sahip olmasına rağmen, İKS'nin olumsuz sistemik etkilerinin (AE) ortaya çıkışı hakkında, bunların yokluğundan hastalar, özellikle çocuklar için risk oluşturan belirgin belirtilere kadar çelişkili bilgiler vardır. Bu NE'ler adrenal korteks fonksiyonunun baskılanmasını, kemik metabolizması üzerindeki etkileri, ciltte morarma ve incelmeyi, kandidiyazı içerir. ağız boşluğu, katarakt oluşumu.
ICS ile uzun süreli tedavinin kemik dokusunun yapısında önemli bir değişikliğe yol açmadığı ve kemik dokusunu etkilemediği ikna edici bir şekilde kanıtlanmıştır. Lipid metabolizması, durum bağışıklık sistemi subkapsüler katarakt gelişme riskini arttırmaz. Bununla birlikte, ICS'nin çocukların doğrusal büyüme hızı ve hipotalamik-hipofiz-adrenal (HPA) ekseninin durumu üzerindeki potansiyel etkisine ilişkin sorular tartışılmaya devam etmektedir.
Sistemik etkilerin belirtileri esas olarak ilacın farmakokinetiği tarafından belirlenir ve toplam sayısı GKS geliyor sistemik dolaşıma (sistemik biyoyararlanım)ve GCS'nin temizlenmesi. Bu nedenle İKS'nin etkinliğini ve güvenliğini belirleyen ana faktör ilacın seçiciliğidir.solunum yolu ile ilişkisi - yüksek varlığıdüşük lokal antiinflamatuar aktivite ve düşük sistemik aktivite (Tablo 2).
Tablo 2 . ICS'nin seçiciliği ve ICS'nin sistemik aktivitesi
| ICS | Yerel aktivite | Sistem etkinliği | Yerel/sistemik aktivite oranı |
| tomurcuk | 1,0 | 1,0 | 1,0 |
| BDP | 0,4 | 3,5 | 0,1 |
| NEZLE | 0,7 | 12,8 | 0,05 |
| TAA | 0,3 | 5,8 | 0,05 |
ICS'nin güvenliği esas olarak şu şekilde belirlenir:Bu, gastrointestinal sistemden biyoyararlanımından kaynaklanmaktadır ve bununla ters orantılıdır. PeÇeşitli İKS'lerin oral biyoyararlanımı %1'den %23'e kadar değişmektedir. PrimaBir aralayıcı kullanmak ve inhalasyondan sonra ağzı çalkalamak, oral biyoyararlanımı önemli ölçüde azaltır.Kullanılabilirlik (kanıt düzeyi B). Oral biyoyararlanım AF için neredeyse sıfır ve BUD için %6-13'tür ve ICS'nin inhale biyoyararlanımı ise %6-13'tür.%20 (FP) ile %39 (FLU) arasında değişir.
İKS'nin sistemik biyoyararlanımı, inhalasyon ve oral biyoyararlanımın toplamıdır. BDP'nin sistemik biyoyararlanımı yaklaşık %62'dir ve bu, diğer İKS'lerden biraz daha yüksektir.
ICS'nin temizlenmesi hızlıdır, değeri yaklaşık olarak hepatik kan akışının değeriyle örtüşür ve bu, sistemik NE'nin minimal belirtilerinin nedenlerinden biridir. ICS, karaciğerden geçtikten sonra sistemik dolaşıma, BDP'nin aktif metaboliti olan beklometazon 17-monopropiyonat (17-BMP) (yaklaşık %26) ve sadece küçük bir kısmı hariç, esas olarak aktif olmayan metabolitler formunda girer. (%23 TAA'dan %1'in altına kadar FP) - değişmemiş ilaç formunda. Karaciğerden ilk geçiş sırasında FP ve MF'nin yaklaşık %99'u, BUD'ın %90'ı, TAA'nın %80-90'ı ve BDP'nin %60-70'i inaktive olur. Yeni İKS'lerin yüksek metabolik aktivitesi (sistemik aktivitelerini sağlayan ana fraksiyon olan FP ve MF, alınan dozun %20'sinden fazla değildir (genellikle 750-1000 µg/gün'ü aşmaz)) karşılaştırıldığında daha iyi güvenlik profillerini açıklayabilir. diğer ICS'lere göre değişir ve klinik açıdan anlamlı advers ilaç olaylarının gelişme olasılığı son derece düşüktür ve meydana gelmesi durumunda bunlar genellikle hafiftir ve tedavinin kesilmesini gerektirmez.
İKS'nin listelenen tüm sistemik etkileri, GCS reseptör agonistleri olarak etki etme yeteneklerinin bir sonucudur. hormonal düzenleme GGNS'de. Bu nedenle doktorların ve hastaların İKS kullanımıyla ilgili endişeleri tamamen haklı olabilir. Aynı zamanda bazı çalışmalar ICS'nin HPA ekseni üzerinde anlamlı bir etkisini göstermemiştir.
Biyoyararlanımı olmayan, çok yüksek antiinflamatuar aktiviteye sahip yeni bir İKS olan MF büyük ilgi çekmektedir. Ukrayna'da yalnızca Nasonex burun spreyi ile temsil edilir.
İnhale kortikosteroidlerin kullanımı sırasında kortikosteroidlerin bazı tipik etkileri, örneğin bu sınıftaki ilaçların bağışıklık sistemini baskılayıcı özellikleriyle veya subkapsüler katarakt gelişimiyle ilişkili etkiler hiçbir zaman gözlemlenmemiştir.
Tablo 3. İLEterapötik etkinin belirlenmesini içeren karşılaştırmalı ICS çalışmalarıİleTaktivite ve sistemik aktivite temel serum kortizol seviyelerine veya ACTH analog stimülasyon testine dayanmaktadır.
| Hasta sayısı | İKS/iki ilacın günlük dozu mcg | Verimlilik (sabah PEF*) | Sistem etkinliği |
| 672 yetişkin | FP/100, 200, 400, 800 iBDP/400 | FP 200 = BDP 400 | FP 400 = BDP 400 |
| 36 yetişkin | BDP/1500 ve BUD/1600 | BDP = BUD | BDP = BUD - etkisi yok |
| 398 çocuk | BDP/400 ve FP/200 | FP > BDP | FP = BDP - etkisi yok |
| 30 yetişkin | BDP/400 ve BUD/400 | BDP = BUD | BDP = BUD - etkisi yok |
| 28 yetişkin | BDP/1500 ve BUD/1600 | BDP = BUD | BDP = BUD |
| 154 yetişkin | BDP/2000 ve FP/1000 | FP = BDP | BDP > FP |
| 585 yetişkin | BDP/1000 ve FP/500 | FP = BDP | FP = BDP - etkisi yok |
| 274 yetişkin | BDP/1500 ve FP/1500 | FP > BDP | BDP = AF – etkisi yok |
| 261 yetişkin | BDP/400 ve FP/200 | FP = BDP | BDP > FP |
| 671 yetişkin | BUD/1600 ve FP/1000,2000 | FP 1000 > BUD, FP 2000 > BUD | FP 1000 = BUD, FP 2000 > BUD |
| 134 yetişkin | BDP/1600 ve FP/2000 | FP = BDP | FP > BDP |
| 518 yetişkin | BUD/1600 ve FP/800 | FP > BUD | BUD > FP |
| 229 çocuk | BUD/400 ve FP/400 | FP > BUD | BUD > FP |
| 291 yetişkin | TAA/800 ve FP/500 | FP > TAA | FP = TAA |
| 440 yetişkin | FLU/1000 ve FP/500 | AP > GRİP | FP = GRİP |
| 227 yetişkin | BUD/1200 ve FP/500 | BUD = AF | BUD > FP |
Not: * PEF tepe ekspiratuar akışı
İKS'nin sistemik etkisinin doza bağımlılığıilaç belli değil, araştırma sonuçları çelişkili (Tablo 3). OlumsuzOrtaya çıkan sorulara baktığımızda, sunulan klinik vakalar bizi güvenlik konusunda düşündürüyorYüksek dozda İKS ile uzun süreli tedavinin tehlikeleri. Muhtemelen steroid tedavisine oldukça duyarlı hastalar vardır. AmaçBu tür kişilerde yüksek dozda İKS, sistemik hastalık insidansının artmasına neden olabilir.yan etkiler. Hastanın GCS'ye karşı yüksek duyarlılığını belirleyen faktörler hala bilinmemektedir. Sadece bu türlerin sayısının not edilmesi mümkündür.Çok az sayıda hasta var (her biri için tanımlanan 4 vaka)Yalnızca 16 milyon hasta/yıl kullanımFP 1993'ten beri).
En büyük endişe, bu ilaçlar genellikle uzun süre kullanıldığından, ICS'nin çocukların büyümesini etkileme potansiyelidir. Herhangi bir şekilde kortikosteroid almayan astımlı çocukların büyümesi, eşlik eden atopi, astımın şiddeti, cinsiyet ve diğerleri gibi bir dizi faktörden etkilenebilir. Çocukluk çağı astımının bir miktar büyüme geriliği ile ilişkili olması muhtemeldir, ancak bu, erişkin boyunda bir azalmaya yol açmaz. Astımlı çocuklarda büyümeyi etkileyen birçok faktör nedeniyle araştırmalar bu konuya odaklanmıştır. İnhale kortikosteroidlerin veya sistemik kortikosteroidlerin büyüme üzerindeki etkisiyle ilgilenenler,çelişkili sonuçlar var.
İKS'nin lokal yan etkileri şunlardır: ağız boşluğu ve orofarinks kandidiyazı, disfoni, bazen üst solunum yollarının tahrişinden kaynaklanan öksürük, paradoksal bronkospazm.
Düşük dozda ICS alındığında lokal yan etkilerin görülme sıklığı düşüktür. Bu nedenle, düşük dozda İKS kullanan hastaların %5'inde, bu ilaçların yüksek dozlarını kullanan hastaların ise %34'e varan oranlarda oral kandidiyaz ortaya çıkmaktadır. İKS kullanan hastaların %5-50'sinde disfoni görülür; gelişimi aynı zamanda daha yüksek dozda ilaçla da ilişkilidir. Bazı durumlarda, ICS kullanırken refleks öksürük gelişebilir. Bir MDI kullanılarak ICS uygulanmasına yanıt olarak paradoksal bronkospazm gelişebilir. Klinik uygulamada bronkodilatör ilaçların kullanımı sıklıkla bu tip bronkokonstriksiyonu maskeler.
Bu nedenle, ICS çocuklarda ve yetişkinlerde astım tedavisinin temel taşı olmuştur ve olmaya devam etmektedir. Düşük ve orta dozda İKS'nin uzun süreli kullanımının güvenliği şüphe götürmez. Yüksek dozda ICS'nin uzun süreli uygulanması, en önemlileri çocuklarda CPR'yi yavaşlatmak ve adrenal fonksiyonu baskılamak olan sistemik etkilerin gelişmesine yol açabilir.
Yetişkinlerde ve çocuklarda astımın tedavisine yönelik en son uluslararası öneriler, düşük dozda İKS kullanımının bir etki sağlamadığı tüm vakalarda İKS ve uzun etkili beta-2 agonistleriyle kombinasyon tedavisinin reçete edilmesini önermektedir. Bu yaklaşımın uygulanabilirliği yalnızca daha yüksek verimliliğiyle değil, aynı zamanda daha iyi güvenlik profiliyle de doğrulanıyor.
Yüksek dozda İKS reçetelenmesi yalnızca kombinasyon tedavisinin etkisiz olması durumunda tavsiye edilir. Muhtemelen bu durumda yüksek dozda İKS kullanma kararı göğüs hastalıkları uzmanı veya alerji uzmanı tarafından verilmelidir. Klinik bir etki elde edildikten sonra, ICS dozunun en düşük etkili olana kadar titre edilmesi tavsiye edilir. Astımın yüksek dozda ICS ile uzun süreli tedavisi durumunda, çocuklarda CPR'nin ölçülmesini ve sabah kortizol düzeylerinin belirlenmesini içerebilecek güvenlik izlemesi gereklidir.
Başarılı tedavinin anahtarı, hasta ile doktor arasındaki ilişki ve hastanın tedaviye uyum konusundaki tutumudur.
Lütfen bunun genel bir ayar olduğunu unutmayın. Doktor ilacı, rejimi ve uygulama dozunu seçtiğinde astımlı hastaların tedavisine bireysel bir yaklaşım dışlanmaz. Doktor, astım tedavisine ilişkin anlaşmaların tavsiyelerine dayanarak kendi bilgisi, mevcut bilgileri ve kişisel deneyim, o zaman tedavinin başarısı garanti edilir.
Lyineleme
1. Astımın Yönetimi ve Önlenmesine İlişkin Küresel Strateji. Ulusal Sağlık Enstitüleri, Ulusal Kalp, Akciğer ve Kan Enstitüsü. 2005'te revize edilmiştir. NIH yayını No. 02-3659 // www.ginasthma.com m. Barnes PJ. Astımda inhale kortikosteroidlerin etkinliği. J Allergy Clin Immunol 1998;102(4 pt 1):531-8.
2. Barnes N.C., Hallet C., Harris A. Astımda flutikazon propiyonat ile klinik deneyim: mikrogram dozunun yarısı veya daha azında budesonid ve beklometazon dipropiyonat ile karşılaştırıldığında etkinlik ve sistemik aktivitenin bir meta-analizi. Solunum. Med., 1998; 92:95.104.
3. Pauwels R, Pedersen S, Busse W, ve diğerleri. Hafif inatçı astımda budesonid ile erken müdahale: randomize, çift kör bir çalışma. Lancet 2003;361:1071-76.
4. EPR-2 uzman grubu raporunun ana hükümleri: bronşiyal astımın tanı ve tedavisinde önde gelen eğilimler. Ulusal Kalp, Akciğer ve Kan Enstitüsü. NIH yayını N 97-4051A. Mayıs 1997 / Çev. tarafından düzenlendi BİR. Tsoi. M., 1998.
5. Crocker IC, Church MK, Newton S, Townley RG. Glukokortikoidler, aeroalerjene özgü T yardımcı tip 2 hücre dizileri tarafından proliferasyonu ve interlökin 4 ve interlökin 5 salgılanmasını inhibe eder. Ann Allergy Asthma Immunol 1998;80:509-16.
6. Umland SP, Nahrebne DK, Razac S, ve diğerleri. Topikal olarak aktif glukokortikoidlerin, kültürlenmiş primer CD4+ T hücreleri tarafından IL4, IL5 ve interferon gama üretimi üzerindeki inhibitör etkisi. J. Alerji Kliniği. Immunol 1997;100:511-19.
7. Derendorf H. İnhale kortikosteroidlerin farmakokinetik ve farmakodinamik özellikleri etkililik ve güvenlik açısından önemlidir. Solunum Med 1997;91(ek. A):22-28.
8. Johnson M. İnhale glukokortikoidlerin farmakodinamiği ve farmakokinetiği. J Allergy Clin Immunol 1996;97:169-76.
9. Brokbank W, Brebner H, Pengelly CDR. Aerosol hidrokortizon ile tedavi edilen kronik astım. Lancet 1956:807.
10. Çocukluk Çağı Astım Yönetimi Programı Araştırma Grubu. Astımlı çocuklarda budesonid veya nedokromilin uzun vadeli etkileri // N. Engl. J.Med. – 2000. – Cilt. 343. – S.1054-1063.
11. Suissa S, Ernst P. // J Allergy Clin Immunol.-2001.-Vol 107, N 6.-P.937-944.
12. Suissa S., Ernst P., Benayoun S. ve diğerleri. // N Engl J Med.-2000.-Vol 343, N 5.-P.332. Lipworth B.J., Jackson C.M. İnhale ve intranazal kortikosteroidlerin güvenliği: yeni milenyum için dersler // İlaç Güvenliği. – 2000. – Cilt. 23. – S. 11–33.
13. Smolenov I.V. İnhale glukokortikosteroidlerin güvenliği: eski sorulara yeni cevaplar // Atmosfer. Pulmonoloji ve alerji. 2002. No.3. – s. 10-14.
14. Burge P, Calverley P, Jones P, ve diğerleri. Orta ila şiddetli kronik obstrüktif akciğer hastalığı olan hastalarda Flutikazon propiyonat üzerine randomize, çift bling, plasebo kontrollü çalışma: ISOLDE çalışması. BMJ 2000;320:1297-303.
15. Sutochnikova O.A., Chernyaev A.L., Chuchalin A.G. Bronşiyal astım tedavisinde inhale glukokortikosteroidler // Pulmonoloji. –1995. – Cilt 5. – S. 78 – 83.
16. Allen D.B., Mullen M., Mullen B. Oral ve inhale kortikosteroidlerin büyüme üzerindeki etkisinin meta-analizi // J. Allergy Clin. İmmünol. – 1994. – Cilt. 93. – S.967-976.
17. Hogger P, Ravert J, Rohdewald P. Çözünme, doku bağlanması ve inhale glukokortikoidlerin reseptör bağlanmasının kinetiği. Eur Respir J 1993;6(ek.17):584S.
18. Tsoi A.N. Modern inhale glikokortikosteroidlerin farmakokinetik parametreleri // Pulmonoloji. 1999. No. 2. S. 73-79.
19. Miller-Larsson A., Maltson R.H., Hjertberg E. ve diğerleri Budesonidin geri dönüşümlü yağ asidi konjugasyonu: topikal olarak uygulanan steroidin hava yolu dokusunda uzun süre tutulması için yeni mekanizma // Drug.metabol. İmha. 1998; v. 26 N 7: 623-630.A. K., Sjodin, Hallstrom G. İnsan akciğerinde ve karaciğer mikrozomlarında bir anti-astım glukokortikoid olan budesonidin yağ asidi esterlerinin geri dönüşümlü oluşumu // İlaç. Metabolik. İmha. 1997; 25: 1311-1317.
20. Van den Bosch J.M., Westermann C.J.J., Edsbacker J. ve diğerleri. İnhale budesonidin akciğer dokusu ile kan plazma konsantrasyonları arasındaki ilişki // Biopharm İlaç. İmha. 1993; 14:455-459.
21. Wieslander E., Delander E.L., Jarkelid L. ve arkadaşları Bir sıçan hücre hattında in vitro olarak aşamalandırılan budesonidin tersinir yağ asidi konjugasyonunun farmakolojik önemi // Am. J. Respira. Hücre. Mol. Biyol. 1998;19:1-9.
22. Thorsson L., Edsbacker S. Conradson T. B. Turbuhaler'den budesonidin akciğerde birikmesi, basınçlı ölçülü dozlu inhaler p-MDI // Eur. Solunum. J. 1994; 10: 1839-1844
23. Derendorf H. İnhale kortikosteroidlerin etkinlik ve güvenlikle ilgili farmakokinetik ve farmakodinamik özellikleri // Respir. Med. 1997; 91 (Ek A): 22-28
24. Jackson W. F. Astımda Nebulize Budesonid Tedavisinin bilimsel ve pratik incelemesi. Oxford,1995: 1-64
25. Trescoli-Serrano C., Ward W.J., Garcia-Zarco M. ve diğerleri. İnhale budesonid ve beklometazonun gastrointestinal emilimi: herhangi bir önemli sistemik etkisi var mı? //Am. J. Respira. Kritik. Bakım Med. 1995; 151 (No. 4 bölüm 2):A. Borgstrom L.E., Derom E., Stahl E. ve diğerleri. İnhalasyon cihazı terbutalin //Am'in akciğer birikimini ve bronkodilatör etkisini etkiler. J. Respira. Kritik. Bakım Med. 1996; 153: 1636-1640.
26. Ayres J.G., Bateman E.D., Lundback E., Harris T.A.J. Kronik şiddetli astımı olan hastalarda günlük 1 mg yüksek doz flutikazon propiyonat, günlük 2 mg flutikazon propiyonat veya günlük 1.6 mg budesonid // Eur. Solunum. J. – 1995. – Cilt 8(4). – S.579-586.
27. Boe J., Bakke P., Rodolen T., ve diğerleri. Astımlılarda yüksek dozda inhale steroidler: Orta düzeyde etkinlik kazanımı ve hipotalamik hipofiz-adrenal (HPA) ekseninin baskılanması // Eur. Solunum. J. –1994. – Cilt. 7. – S.2179-2184.
28. Dahl R., Lundback E., Malo J.L., ve diğerleri. Orta derecede astımı olan yetişkin hastalarda flutikazon propiyonat ile ilgili doz ayarlama çalışması // Göğüs. – 1993. – Cilt. 104. – S.1352-1358.
29. Daley-Yates P.T., Price A.C., Sisson J.R. ve diğerleri Beklometazon dipropiyonat: insanda intravenöz, oral, intranazal ve inhale uygulamayı takiben mutlak biyoyararlanım, farmakokinetik ve metabolizma // J. Clin. Farmakol. – 2001. – Cilt. 51. – S.400-409.
30. Mollmann H., Wagner M., Meibohm B. ve diğerleri Farmakokinetik ve farmakodinamik evrim İnhale uygulamadan sonra flutikazon propiyonat// Avro. J. Clin. Farmakol. – 1999. – Cilt. 53. – S.459–467.
31. Ninan T.K., Russell G. Astım, inhale kortikosteroid tedavisi ve büyüme // Arch. Dis. Çocuk. –1992. – Cilt. 67(6). – S.703 705.
32. Pedersen S., Byrne P.O. Astımda inhale kortikosteroidlerin etkinliği ve güvenliğinin karşılaştırılması // Eur. J. Alerji. Klin. İmmünol. – 1997. – V.52 (39). – S.1-34
33. Thompson P. I. Küçük hava yollarına ilaç dağıtımı // Amer. J. Repir. Kritik. Med. – 1998. – V. 157. – S.199 – 202.
34. Boker J., McTavish D., Budesonide. Farmakolojik özelliklerinin ve astım ve rinitteki terapötik etkinliğin güncellenmiş bir incelemesi // İlaçlar. –1992. – v. 44. – Sayı 3. – 375 – 407.
35. Calverley P, Pauwels R, Vestibo J, ve diğerleri. Kronik obstrüktif akciğer hastalığının tedavisinde kombine salmeterol ve Flutikazon: randomize kontrollü bir çalışma. Lancet 2003;361:449-56.
36. Astımda hava yolu inflamasyonunun değerlendirilmesi / A.M. Vignola. J. Bousquet, P. Chanez ve diğerleri. //Am. J. Respira. Kritik. Bakım Med. – 1998. – V. 157. – S. 184–187.
37. Yashina L.O., Gogunska I.V. Bronşiyal astım tedavisinde inhale kortikosteroidlerin etkinliği ve güvenliği // Astım ve alerjiler. – 2002. No. 2. – S. 21 – 26.
38. Acil serviste tedavi gören çocuklarda akut astım ataklarının kontrolünde inhale kortikosteroidlerin etkinliği ve güvenliği: oral prednizolon ile kontrollü karşılaştırmalı çalışma / B. Volovits, B. Bentur, Y. Finkelshtein ve ark. // J. Alerji Kliniği. İmmünol. – 1998. – V. 102. – N. 4. – S.605 – 609.
39. Sinopalnikov A.I., Klyachkina I.L. Bronşiyal astım için solunum yoluna ilaç verme araçları // Rus tıbbi haberleri. -2003. 1. sayfa 15-21.
40. Nicklas RA. İnhale beta agonistlerin kullanımıyla ilişkili paradoksal bronkospazm. J Allergy Clin Immunol 1990;85:959-64.
41. Pedersen S. Astım: Temel Mekanizmalar ve Klinik Yönetim. Ed. P. J. Barnes. Londra 1992, s. 701-722
42. Ebden P., Jenkins A., Houston G., ve diğerleri. Kronik astım için iki yüksek doz kortikosteroid aerosol tedavisinin, beklometazon dipropiyonat (1500 mcg/gün) ve budesonidin (1600 mcg/gün) karşılaştırılması // Toraks. – 1986. – Cilt. 41. – S.869-874.
43. Brown P.H., Matusiewicz S.P., Shearing C. ve diğerleri Yüksek doz inhale steroidlerin sistemik etkileri: sağlıklı deneklerde beklometazon dipropiyonat ve budesonidin karşılaştırılması // Toraks. – 1993.– Cilt. 48. – S.967-973.
44. İnhale ve intranazal kortikosteroidlerin güvenliği: yeni milenyumun faydaları // İlaç Güvenliği. –2000. – Cilt. 23. – S. 11–33.
45. Doull I.J.M., Freezer N.J., Holgate S.T. İnhale beklometazon dipropiyonat ile tedavi edilen hafif astımı olan ergenlik öncesi çocukların büyümesi // Am. J. Respira. Kritik. Bakım Med. – 1995. – Cilt. 151. – S.1715-1719.
46. Goldstein D.E., Konig P. Astımlı çocuklarda inhale beklometazon dipropionatın hipotalamik hipofiz-adrenal eksen fonksiyonu üzerine etkisi // Pediatri. – 1983. – Cilt. 72. – S.60-64.
47. Kamada A.K., Szefler S.J. Astımlı çocuklarda glukokortikoidler ve büyüme // Pediatr. Alerji İmmunol. – 1995. – Cilt. 6. – S. 145-154.
48. Prahl P., Jensen T., Bjerregaard-Andersen H. Yüksek doz steroid aerosol tedavisi alan çocuklarda adrenokortikal fonksiyon // Alerji. – 1987. – Cilt 42. – S.541-544.
49. Priftis K., Milner A.D., Conway E., Honor J.W. Astımda adrenal fonksiyon // Arch. Dis. Çocuk. –1990. – Cilt. 65. – S.838-840.
50. Balfour-Lynn L. Büyüme ve çocukluk çağı astımı // Arch. Dis. Çocuk. – 1986. – Cilt. 61(11). – S.1049-1055.
51. Kannisto S., Korppi M., Remes K., Voutilainen R. Adrenal Supresyon, Düşük Doz Adrenokortikotropin Testi ile Değerlendirildi ve İnhale Steroidlerle Tedavi Edilen Astımlı Çocuklarda Büyüme // Klinik Endokrinoloji ve Metabolizma Dergisi. – 2000. – Cilt. 85. – S. 652 – 657.
52. Prahl P. Beklometazon dipropiyonat ve budesonid ile tedaviyi takiben adrenokortikal baskılama // Clin. Tecrübe. Alerji. – 1991. – Cilt. 21.– S.145-146.
53. Tabachnik E., Zadik Z. Astımlı çocuklarda inhale beklometazon dipropiyonat ile tedavi sırasında günlük kortizol sekresyonu // J. Pediatr. –1991. – Cilt. 118. – S.294-297.
54. Capewell S., Reynolds S., Shuttleworth D. ve diğerleri Purpura ve yüksek doz inhale kortikosteroidlerle ilişkili dermal incelme // BMJ. – 1990. Cilt 300. – S.1548-1551.
Bronşiyal astım tedavisinde inhale glukokortikosteroidler
Günümüzde inhale glukokortikosteroidler (ICS), bronşiyal astımın (BA) temel tedavisinde en etkili ilaçlardır. İÇİNDE çok sayıdaÇalışmalar, ICS'nin astım semptomlarının şiddetini azaltma, dış solunum fonksiyonunu (ERF) iyileştirme ve bronşiyal hiperreaktiviteyi azaltma, sonuçta yaşam kalitesinde iyileşmeye yol açma yeteneğini kanıtlamıştır.
Aşağıdaki İKS'ler şu anda astım için klinik uygulamada kullanılmaktadır (Tablo 1):
Beklometazon dipropiyonat (BDP);
Budesonid (BUD);
Triamsinolon asetonid (TA);
Flunisolid (FLU);
Flutikazon propiyonat (FP).
ICS'nin etki mekanizması
Bir anti-inflamatuar etkinin ortaya çıkması için, glukokortikosteroid (GCS) molekülünün hücre içi bir reseptörü aktive etmesi gerekir. Lipofiliklikleri nedeniyle solunum yolu epitelinin yüzeyinde inhalasyon sırasında biriken GCS molekülleri, hücre zarından yayılır ve hücrenin sitoplazmasına nüfuz eder. Orada steroid reseptörünün bağlanma bölgesi ile etkileşime girerek GCS-reseptör kompleksini oluştururlar. Bu aktif kompleks, bir dimer oluşumu yoluyla nükleer membrana nüfuz eder ve RGC yanıt elemanı adı verilen bir bölgedeki hedef gene bağlanır. Sonuç olarak GCS, transkripsiyonu baskılayarak gen transkripsiyonunu etkiler.
^ A.B. Satırlar
Rusya Devlet Tıp Üniversitesi Klinik Farmakoloji Anabilim Dalı
proinflamatuar moleküllerin transkripsiyonu veya antiinflamatuar moleküllerin transkripsiyonunun arttırılması. Bu işleme işlem adı verilir.
Etkileşim sonunda reseptör kompleksi DNA veya transkripsiyon faktöründen ayrılır, GCS bileşeni salınır ve metabolize olur.
Tablo 1. İKS ilaçları
Ticaret Aktif Sürüm Formu
maddenin adı ( tek doz, µg)
Beclazon Eko
Beclazon Eco Kolay nefes alma
Backlodjet
Bekloforte
Benacort
Pulmikort
süspansiyon
Pulmikort
turbuhaler
Flixotide Seretide*
BDP DAI (100, 250)
BDP MDI, inhalasyon etkinleştirildi (100, 250)
Ara parçalı BDP DAI (250)
BDP DAİ (250)
BDP DAİ (50, 100)
BUD DPI'sı (200)
Nebülizör aracılığıyla inhalasyon için BUD Süspansiyonu (250, 500 mcg/ml)
BUD DPI (100, 200)
FP DAI (25, 50, 125, 250), DPI (50, 100, 250, 500)
Symbicort
turbuhaler*
Salme-DPI (50/100, 50/250, terol + 50/500), DAI (25/50, + FP 25/125, 25/250)
BUD + DPI (80/4,5; 160/4,5) + for-moterol
Tanımlar: MDI - ölçülü doz aerosol inhaleri, DPI - ölçülü doz toz inhaler. *ICS ve uzun etkili bir β2-agonist içeren kombinasyon ilaçları.
Tablo 2. İKS'nin farmakokinetik parametreleri (Uzman Panel Raporu-2, 1997'ye göre; Tsoi A.N., 1999)
Farmakokinetik BDP BUD TA FLU FP
göstergeler
Oral biyoyararlanım, % 20 11 23 20<1
Solunum biyoyararlanımı, % 25 28 22 39 16
İlacın plazmadaki serbest fraksiyonu, % 13 12 29 20 10
?! § o k l CQ 0,1 2,8 2,0 1,6 7,8
Yerel aktivite* 600 980 3 О 3 О 1200
GCS reseptörü ile yarı ayrışma süresi, saat 7,5 5,1 0,9 3, 3,5 10,5
GCS reseptörüne afinite** 13,5 9,6 3, 1,8 18,0
Sistem açıklığı, l/saat 230 84 37 58 69
* Deksametazonun aktivitesinin 1 olarak alındığı McKenzie testinde. ** Deksametazon ile karşılaştırıldığında.
Reseptör yeni bir işleyiş döngüsüne girer.
ICS'nin Farmakokinetiği
ICS sistemik etki ve lokal anti-inflamatuar aktivite oranında farklılık gösterir ve bu genellikle ilaçların cilt üzerindeki vazokonstriktör etkisi (McKenzie testi) ile değerlendirilir.
ICS'nin yerel aktivitesi aşağıdaki özelliklerine göre belirlenir:
Lipofiliklik;
Dokularda oyalanma yeteneği;
Spesifik olmayan (reseptör olmayan) doku afinitesi;
GCS reseptörlerine afinite;
Karaciğerdeki birincil inaktivasyonun derecesi;
Hedef hücrelerle bağlantının süresi.
İKS'nin farmakokinetik parametreleri tabloda sunulmaktadır. 2.
İKS'nin biyoyararlanımı, emilen dozun biyoyararlanımından oluşur.
gastrointestinal sistem (GIT) ve akciğerlerden emilen dozun biyoyararlanımı. MDI (ara parçası olmadan) kullanıldığında, ilaç dozunun yaklaşık %10-20'si akciğerlere ve ardından sistemik dolaşıma girer ve çoğunluğu (yaklaşık %80'i) yutulur. Bu fraksiyonun nihai sistemik biyoyararlanımı karaciğerden ilk geçiş etkisine bağlıdır. İlacın güvenliği esas olarak gastrointestinal sistemden biyoyararlanımı ile belirlenir ve bununla ters orantılıdır.
İlacın orofarinkste birikmesini azaltan önlemler (pMDI'nin solunması ile etkinleştirilen bir aralayıcının kullanılması, soluma sonrasında ağzın ve boğazın çalkalanması) ICS'nin oral biyoyararlanımını önemli ölçüde azaltır. Akciğerlerdeki metabolizması artarsa akciğerlerden kan dolaşımına giren GCS miktarını azaltmak teorik olarak mümkündür, ancak aynı zamanda lokal etkinin gücü de azalır.
ICS ayrıca lipofiliklik açısından da farklılık gösterir. En lipofilik ilaç FP olup bunu BDP ve BUD takip etmekte, TA ve FLU ise hidrofilik ilaçlardır.
İKS'nin klinik etkinliği
Hızlı ve sürdürülebilir bir etkinin elde edilebilmesinin bir sonucu olarak, günlük ICS dozunun seçimi önemli bir ilgi çekicidir.
Astımın alevlenmesini önlemek için gereken İKS dozu, stabil astım semptomlarını kontrol etmek için gereken dozdan farklı olabilir. Düşük dozlarda İKS'nin alevlenmelerin sıklığını ve P2 agonistlerine olan ihtiyacı etkili bir şekilde azalttığı, solunum fonksiyonunu iyileştirdiği, hava yollarındaki inflamasyonun şiddetini ve bronşiyal hiperreaktiviteyi azalttığı, ancak inflamasyonun daha iyi kontrol altına alınması ve bronşiyal reaktivitenin maksimum düzeyde azaltılması için etkili olduğu gösterilmiştir. hiperreaktivite, yüksek dozlar gereklidir.
PS IGKS. Ayrıca daha yüksek dozlarda İKS ile astım kontrolü çok daha hızlı sağlanabilmektedir (Kanıt Düzeyi A). Bununla birlikte, İKS dozu arttıkça sistemik olumsuz etkilerin (AE'ler) olasılığı da artar. Bununla birlikte, düşük ve orta dozlarda ICS nadiren klinik olarak anlamlı advers reaksiyonlara neden olur ve iyi bir risk/fayda oranına sahiptir (kanıt düzeyi A).
Bütün bunlar, hastanın durumuna bağlı olarak ve İKS'nin farmakokinetik profili dikkate alınarak İKS tedavisinin (dozaj, ilaç veya uygulama cihazının değiştirilmesi) ayarlanması ihtiyacını göstermektedir. Astımda inhale kortikosteroid kullanımına ilişkin tıbbi kanıtların ana konumlarını sunalım.
Eş potansiyel dozlardaki tüm İKS ilaçları eşit derecede etkilidir (kanıt düzeyi A).
AF etkilerinin doza bağımlılığına ilişkin veriler belirsizdir. Bu nedenle, bazı yazarlar doza bağlı artışa dikkat çekerken, diğer çalışmalarda düşük (100 mcg/gün) ve yüksek (1000 mcg/gün) dozda FP kullanımının neredeyse eşit derecede etkili olduğu görülmektedir.
Randomize, çift kör, plasebo kontrollü START (Erken Astım Çalışmasında Düzenli Tedavi Olarak İnhale Steroid Tedavisi) çalışması, hafif astımı olan hastalara ICS'nin (budesonid) erken uygulanmasının yararları sorusuna yanıt vermek üzere tasarlanmıştır. Solunum fonksiyonunun dinamikleri analiz edilirken erken İKS tedavisinin faydalı etkisi doğrulandı.
ICS'yi günde 4 kez kullanırken, etkinlikleri günde 2 kez kullanmaya göre biraz daha yüksektir (kanıt düzeyi A).
Astım kontrolü yetersizse, İKS dozunu artırmak yerine İKS'ye başka sınıftan bir ilacın eklenmesi tercih edilir (kanıt düzeyi A). En etkili olarak kabul edildi
ICS'nin uzun etkili β2-agonistlerle (salmeterol veya formoterol) kombinasyonu.
Sürekli sistemik kortikosteroid kullanımına ihtiyaç duyan çok şiddetli astımı olan hastalar, yanlarında inhale kortikosteroidler de almalıdır (kanıt düzeyi A).
Bir dizi kılavuz, astımın alevlenmesi durumunda ICS dozunun iki katına çıkarılmasını önermektedir, ancak bu öneri herhangi bir kanıta dayanmamaktadır. Aksine, astımın alevlenmesi için sistemik kortikosteroidlerin reçetelenmesi önerisi A düzeyinde kanıttır.
ICS güvenliği
Yıllarca İKS almak zorunda kalan astımlı hastaların sayısı göz önüne alındığında, İKS'nin güvenliğinin araştırılması sorunu özellikle önemlidir.
İKS'ye yönelik sistemik NE'ler farklıdır ve dozlarına, farmakokinetik parametrelerine ve inhaler tipine bağlıdır. Potansiyel sistemik AE'ler şunları içerir:
Hipotalamik-hipofiz-adrenal sistemin (HPA) baskılanması;
Çocuklarda doğrusal büyüme oranının azalması;
Kemik metabolizmasına etkisi;
Lipid metabolizması üzerindeki etkisi;
Katarakt ve glokom gelişimi. En sık tartışılan konu
Çocuklarda HPA ekseni ve doğrusal büyüme hızı üzerinde bir etki devam etmektedir.
HPA ekseni üzerindeki etki
HPA ekseni fonksiyonunun değerlendirilmesine yönelik en hassas testler şunları içerir: gün boyunca serum kortizol seviyelerinin izlenmesi; gece veya günde toplanan idrar kortizolünün ölçümü; adrenokortikotropik hormon (ACTH) stimülasyon testi.
Çeşitli ICS'lerin HPA ekseni üzerindeki etkisi birçok çalışmaya konu olmuştur. Sonuçları çoğu zaman çelişkiliydi.
Klinik farmakoloji
Böylece yetişkin gönüllülerde BDP'nin HPA ekseni üzerinde günlük idrar kortizol atılımı ile değerlendirilen BUD'dan daha büyük bir etkiye sahip olduğu kaydedildi. Başka bir çalışmada, 2000 mcg/gün dozunda BDP, BUD, TA ve FP, plazma kortizolünde ve en büyük ölçüde FP'de istatistiksel olarak anlamlı bir baskılanmaya neden oldu. Üçüncü denemede, orta ve şiddetli astım tedavisinde 1 yıl boyunca kullanılan aynı dozlarda FP ve BDP (1500 mcg/gün) karşılaştırıldığında, HPA ekseni (plazma kortizol) durumunda gruplar arasında herhangi bir fark yoktu. seviyeleri ve idrar kortizol atılımı).
Böylece tüm İKS'lerin (özellikle yüksek dozlarda) HPA eksenini baskılama yeteneği gösterilmiş ve astım semptomlarının kontrolünü sağlamak için gerekli olan İKS'nin minimum dozunun kullanılmasının önemli olduğu sonucuna varılmıştır.
Çocuklarda doğrusal büyüme hızına etkisi
START çalışmasında, budesonid ile tedavi edilen 5-15 yaş arası çocuklarda doğrusal büyüme oranı, plasebo kullanımına göre önemli ölçüde daha azdı: gruplar arasındaki fark yılda 0,43 cm idi. Büyüme geriliğinin, 200 veya 400 mcg/gün dozlarında budesonid alan çocuklar arasında anlamlı bir farklılık göstermediğine dikkat edilmelidir. Büyüme geriliği tedavinin ilk yılında daha belirgindi ve daha sonra azaldı. Astımlı çocuklarda İKS ile ilgili diğer uzun süreli çalışmalarda da benzer veriler elde edildi.
Yerel Kuzeydoğu
ICS'nin lokal NE'si ağız boşluğu ve orofarinks kandidiyazı, disfoni, üst solunum yollarının tahrişinden kaynaklanan öksürük, paradoksal bronkospazmı içerir.
Düşük dozda ICS alındığında lokal NE gelişme sıklığı düşüktür. Bu nedenle hastaların %5'inde oral kandidiyaz görülür.
Düşük doz İKS kullanıldığında ortaya çıkar ve yüksek doz kullanıldığında görülme sıklığı %34'e ulaşabilir. İKS kullanan hastaların %5-50'sinde disfoni görülür ve yüksek dozlarla da ilişkilidir.
Bazı durumlarda, kortikosteroidlerin solunmasına yanıt olarak refleks öksürük veya hatta paradoksal bronkospazm geliştirmek mümkündür. Klinik uygulamada bronkodilatörlerin alınması sıklıkla bu tip bronkokonstriksiyonu maskeler. Freon içeren MDI kullanıldığında, bu NE'ler, düşük sıcaklık (soğuk freon etkisi) ve kutunun çıkışında aerosol jetinin yüksek hızının yanı sıra, solunum yolunun ilacın veya ek etkilerin etkilerine aşırı tepki vermesiyle ilişkilendirilebilir. Aerosolün bileşenleri. Freon içermeyen MDI'ler (örneğin Beclazon Eco), refleks öksürük ve bronkospazm olasılığını azaltan daha düşük hız ve daha yüksek aerosol sıcaklığı ile karakterize edilir.
Lokal NE gelişimini önlemek için düzenli İKS alan hastaların inhalasyondan sonra ağızlarını suyla çalkalamaları ve aralayıcı kullanmaları gerekir (Kanıt Düzeyi A). Ara parçalı bir pMDI kullanırken, nefes almayı ve balona basmayı koordine etmeye gerek yoktur. İlacın büyük parçacıkları ara parçanın duvarlarına yerleşir, böylece ağız ve farenks mukozasında birikmesini azaltır ve sonuç olarak ICS'nin sistemik emilimini en aza indirir. Bir pMDI'nin bir aralayıcı ile kombinasyonunun etkinliği, nebülizörlerin kullanılmasıyla karşılaştırılabilir.
ICS dağıtım araçlarının BA tedavisinin etkinliği üzerindeki etkisi
GCS'nin doğrudan solunum yoluna inhalasyon yolu ile verilmesinin ana avantajı, solunum yolunda ilacın yüksek konsantrasyonlarının daha verimli bir şekilde oluşturulması ve sistemik etkilerin en aza indirilmesidir.
karanlık NE. Astım için inhalasyon tedavisinin etkinliği doğrudan ilacın alt solunum yollarında birikmesine bağlıdır. Çeşitli inhalasyon cihazları kullanıldığında ilaçların akciğerde birikmesi, ölçülen dozun% 4 ila 60'ı arasında değişir.
Tüm inhalasyon cihazları arasında geleneksel MDI'ler en az etkili olanıdır. Bunun nedeni, nefes almanın zorlukları ve her şeyden önce, nefes almanın ve kutuya basmanın senkronizasyonudur. Hastaların yalnızca %20-40'ı geleneksel MDI'leri kullanırken doğru inhalasyon tekniğini yeniden üretebilmektedir. Bu sorun özellikle yaşlılarda, çocuklarda ve ayrıca ciddi astım türlerinde akuttur.
İnhalasyon tekniğiyle ilgili problemler, inhalasyon sırasında hastanın hareketlerinin hassas koordinasyonunu gerektirmeyen bir aralayıcı veya diğer tipteki inhalerlerin kullanılmasıyla çözülebilir. Bu tür cihazlar arasında DPI (turbuhaler, multidisc, vb.) ve nefesle etkinleştirilen MDI (Beclazon Eco Easy Breathing) bulunur.
Modern çok dozlu toz inhalerleri (turbuhaler, multidisk), MDI'lere kıyasla ilaçların akciğerlerde birikmesini yaklaşık 2 kat artırmaya olanak tanır. Ancak bazı hastaların subjektif veya objektif nedenlerle DPI kullanamadığı ve yüksek maliyeti nedeniyle dağılımlarının sınırlı olduğu dikkate alınmalıdır.
Nefesle etkinleştirilen MDI'ler, Rusya'da Kolay Solunum adı verilen bir inhalasyon cihazı ile temsil edilmektedir. Böyle bir inhaler formunda ICS beklometazon dipropiyonat (Beclazon Eco Easy Breathing) üretilir. Bu ilaç freon içermiyor ve yeni itici gaz hidrofloroal-kan püskürtüldüğünde çok ince bir BDP aerosolü oluşturuyor. Daha küçük aerosol parçacıkları alt kısımlara daha iyi nüfuz eder
solunum yolu - Beclazone Eco'nun akciğerlerde birikmesi diğer BDP ilaçlarından 2 kat daha fazladır. Bu, Beclazone Eco dozlama yaklaşımına da yansır: Bu ilaca diğer BDP veya budesonid ilaçlarından geçiş yaparken, doz 2 kat azalır ve flutikazon propiyonattan geçiş yaparken aynı kalır.
MDI Kolay nefes alma, nefes alma zorluklarını ortadan kaldırır: inhalerin kapağını açtığınızda, bir yay açılır ve nefes alma anında otomatik olarak bir doz ilaç serbest bırakılır. İnhalere basmaya ve doğru şekilde nefes almaya gerek yoktur, çünkü inhaler inhalasyona "ayarlanır" (ağızlık dudakların etrafına sarılmazsa ve inhalasyon başlatılmazsa, o zaman ilaç salınmaz). Ayrıca yeni itici gaz sayesinde inhalasyondan önce kutuyu sallamaya gerek yoktur.
Çocuklar özellikle teneke kutuya basarken nefes almayı koordine etmekte zorluk çekerler. Bu nedenle Beclazon Eco Easy Breathing pediatrik pratikte de kullanılabilir.
Önemli bir ayrıntı: Beclazon Eco Easy Breathing, NE'ye karşı ek bir önleyici etkiye sahip olan ve tedavi kalitesini artıran kompakt bir aralayıcı olan bir optimizer ile donatılmıştır.
Bronşiyal astımın tedavisi ve önlenmesi için küresel strateji. Revizyon 2002 / Çev. İngilizceden tarafından düzenlendi Chuchalina A.G. M., 2002. Emelyanov A.V., Shevelev S.E., Amosov V.I. ve diğerleri Bronşiyal astım için inhale glukokortikoidlerin tedavi olanakları // Ter. Arşiv. 1999. No. 8. S. 37-40. Tsoi A.N. Modern inhale glukokortikosteroidlerin farmakokinetik parametreleri // Pulmonoloji. 1999. No. 2. S. 73-79.
Chuchalin A.G. Bronşiyal astım. M., 1997.T.2.P.213-269.

