35. lapa no 71
Leptospiroze
Etioloģija.
Leptospirozes izraisītāji ir Leptospira, kas atkarībā no antigēna struktūra sadalīts seroloģiskajos tipos. Pašlaik ir identificēti 124 patogēno Leptospira seroloģiskie veidi, kas apvienoti 18 seroloģiskās grupās. PSRS no cilvēkiem un dzīvniekiem ir izolēti vairāk nekā 25 leptospira seroloģiskie veidi, kas pieder pie 12 seroloģiskajām grupām. PSRS visizplatītākās slimības ir tās, ko izraisa seroloģiskie tipi L. grippotyphosa, L. pomona, L. tarassovi, L. icterohaemorrhagiae, L. canicola uc Leptospira labi saglabājas mitrā vidē. Tie var saglabāt dzīvotspēju ūdenstilpēs 2-3 nedēļas, augsnē līdz 3 mēnešiem, bet uz pārtikas produktiem vairākas dienas. Leptospira labi panes zemu temperatūru, bet ir ļoti jutīga pret paaugstinātu temperatūru un žāvēšanu. Vārot, leptospires iet bojā zibens ātrumā, un, uzkarsējot līdz 55-56°C, iet bojā 25-30 minūšu laikā.
Epidemioloģija.
Galvenie leptospirozes infekcijas rezervuāri dabā ir dažāda veida grauzēji: pelēkās žurkas, parastā straume, sarkanā straume, tumšpulks, sakņu straume uc Grauzējiem slimība norit latenti. Leptospires saglabājas un vairojas vītņotajos nieru kanāliņos līdz 1 gadam un periodiski tiek izdalītas ārējā vidē ar urīnu. Infekcijas avoti var būt arī mājdzīvnieki, kuri ir slimi vai atveseļojušies no leptospirozes (lielas liellopi, cūkas, zirgi, suņi, aitas, kazas). Slims cilvēks praktiski nav bīstams citiem. Ir dabiski leptospirozes infekcijas perēkļi, antropurgiskie (ekonomiskie) un jauktie.
Dabiskie leptospirozes perēkļi biežāk sastopami upju, ezeru palienēs, purvainās un mitrās vietās, kur grauzējiem barību nodrošina bagātīga purva veģetācija (grīšļi, niedres u.c.), ogas un sēklas. No slimiem grauzējiem, kuriem leptospiroze, kā likums, ir hroniska, infekcija tiek pārnesta ar kontaktu, ūdeni un pārtiku.
Antropurgiskajos perēkļos infekcijas avoti ir mājdzīvnieki: cūkas, liellopi, suņi un žurkas. Leptospirozes epizootijā var būt gan mājas, gan savvaļas putni (pīles, zosis, gārņi, tīreļi, melnās pīles, ūdensvistas utt.). Liellopu slimības bieži ir smagas ar dzelti un asiņainu urīnu. Īpaši smagi slimo teļi. Cūkām leptospirozi parasti raksturo viegli klīniski simptomi. Slimi dzīvnieki ar urīnu izvada patogēnus. Leptospira pārvadāšana var ilgt no 1 mēneša. līdz 1 gadam vai ilgāk.
Galvenais faktors Leptospira pārnešanai no slimiem dzīvniekiem uz cilvēkiem ir ūdens. Inficēšanās ar inficētu ūdeni notiek, kad to lieto, īpaši tukšā dūšā, vai norijot ūdeni, peldoties dīķī, kas piesārņots ar dzīvnieku ekskrementiem. Leptospira var iekļūt organismā caur mutes, acu, deguna gļotādu, kā arī caur bojātu ādu, peldoties, strādājot basām kājām applūdušos rīsu laukos vai siena laukos. Retāk cilvēks inficējas, patērējot slimu govju pienu un ar urīnu piesārņotu pārtiku, saskaroties ar inficētiem priekšmetiem, kopjot slimus dzīvniekus, nokaujot un sagriežot līķus.
Katram patogēnās leptospiras seroloģiskajam tipam ir noteikts dzīvnieku loks - bioloģiskie saimnieki. Piemēram, L. icterohae-morrhagiae bioloģiskais saimnieks ir žurkas, kas dzīvo galvenokārt pilsētās. Šī patogēna izraisītā slimība galvenokārt reģistrēta pilsētās starp kanalizācijas darbiniekiem, pārtikas uzņēmumiem, kaitēkļu apkarošanas darbiniekiem uc Suņi un cūkas var būt šīs infekcijas pārnēsātāji. Suņi ir galvenais L. canfcola infekcijas avots un avots. Ūdens drudža (anikteriskās leptospirozes) izraisītāja L. grippotyphosa rezervuārs PSRS teritorijā ir pīles.
Ūdens drudža perēkļi ir sastopami PSRS centrālajos rajonos, Ziemeļkazahstānā, Ziemeļkaukāzā, Krimā un Ukrainas dienvidu stepju reģionos, kur liellopi ir papildu šīs infekcijas avots.
Leptospirozei raksturīga sezonalitāte. Saslimstības pieaugums vasaras-rudens periodā ir saistīts ar grauzēju skaita pieaugumu, klātbūtni optimāli apstākļi Leptospira pavairošanai, lauka darbu intensifikācija, peldēšanās uc Pieaugušie un bērni ir uzņēmīgi pret leptospirozi, bet biežāk slimo pusaudži un jaunieši un pusmūža pieaugušie. Pēc slimības saglabājas tipam specifiska imunitāte.
Patoģenēze.
Infekcijas vieta ir bojāta āda un gļotādas. Nokļūstot asinīs, kur tās tiek konstatētas 1. nedēļas laikā, spirohetas tiek lokalizētas aknās un nierēs.
Saindēšanās dēļ tiek ietekmētas sienas asinsvadi; palielinās to caurlaidība, attīstās hemorāģiskais sindroms. Aknu parenhīmas bojājumi noved pie dzeltes parādīšanās. No 2. nedēļas leptospira lokalizējas galvenokārt nierēs, izraisot bojājumus nieru kanāliņi un urinācijas traucējumi. Tie tiek izvadīti ārējā vidē ar urīnu vairākas nedēļas. Leptospira ir atrodama arī cerebrospinālajā šķidrumā.
Klīnika.
Vēl nesen atkarībā no patogēna seroloģiskā veida tika nošķirta Vasiļjeva-Veila slimība (ikterohemorāģiskā leptospiroze) un ūdens drudzis (anikteriskā leptospiroze).
Novērojumi liecina, ka leptospirozes klīniskā gaita ne vienmēr ir saistīta ar Leptospira serotipu. Vasiļjeva-Veila slimība var būt viegla, bez dzeltes, un ūdens drudzis var būt kopā ar dzelti un būt letāls.
Šajā sakarā leptospiroze tiek uzskatīta par vienu slimību, lai gan patogēni var piederēt dažādiem seroloģiskiem veidiem. Leptospirozes inkubācijas periods ir no 6 līdz 20 dienām, visbiežāk no 7 līdz 12 dienām. Slimība sākas pēkšņi ar drebuļiem un strauju temperatūras paaugstināšanos līdz 39-41° C. Tiek novērots vājums, nogurums, pastāvīgas galvassāpes, bezmiegs, muskuļu sāpes, īpaši ikru un pakauša sāpes. Seja ir hiperēmija, tiek injicēti sklēras trauki, mēle ir pārklāta un sausa. 4-5 slimības dienā uz ādas var parādīties izsitumi (masalu-skarlatīnu vai hemorāģiski) un dzelte. Palpējot aknas ir palielinātas un sāpīgas. Bieža ir deguna, kuņģa, zarnu un dzemdes asiņošana. Trombocītu skaits ir samazināts.
Ir iespējams nefrīts. Plkst viegla plūsma urīnā parādās neliels daudzums olbaltumvielu, atsevišķu eritrocītu, leikocītu un hialīna lējumu. Dzelte nav vai ir viegla. Plkst smaga gaita samazinās urīna daudzums, tajā tiek konstatēts ievērojams daudzums olbaltumvielu, sarkano asins šūnu, balto asins šūnu, hialīna un granulu lējumu. Palielinās atlikušā slāpekļa saturs asinīs. Ar labvēlīgu gaitu līdz 2. slimības nedēļas beigām oligūriju aizstāj ar poliūriju, urīnā pakāpeniski izzūd patoloģiskie piemaisījumi. Ja gaita ir nelabvēlīga akūtas nieru mazspējas dēļ, ir iespējama nāve.
Asinīs ir hipohroma anēmija (2-10 6 -3 10 6 uz 1 μl asiņu), hemoglobīna satura samazināšanās līdz 64-80 g/l, leikocitoze (līdz 10-12-10 3 vai vairāk), neitrofilija ar nobīdi pa kreisi, aneozinofilija , limfopēnija; ESR paaugstinās līdz 50-60 mm/h. Bilirubīna saturs asinīs ir palielināts, tā reakcija ir tieša. Pēc dzelte parādīšanās (6-9 slimības dienas) temperatūra pazeminās kritiski vai īslaicīgi lizējot. Dažiem pacientiem recidīvs notiek 5-6 normālas temperatūras dienā. Drudža perioda ilgums recidīvu laikā svārstās no 3 līdz 9 dienām.
Komplikācijas.
Smagos gadījumos iespējama akūta sirds un asinsvadu mazspēja, meningeālas parādības, pneimonija, azotēmiskā urēmija, asiņošana un acu bojājumi. Diagnoze tiek veikta, pamatojoties uz klīniskajiem un epidemioloģiskajiem datiem. Leptospirozes atpazīšanai ir izšķiroša nozīme laboratorijas metode pētījumiem.
Pirmajās 4-5 slimošanas dienās nepieciešams nosūtīt 10-12 ml asiņu no elkoņa vēnas uz laboratoriju mikroskopiskai izmeklēšanai (2 ml), kultivēšanai krāna ūdenī, pievienojot truša serumu (4 ml). ) un bioloģisko paraugu (tiek defibrinēti 4 ml asiņu) . 2. nedēļā un vēlāk urīns tiek nosūtīts uz laboratoriju, sterili ņemts 0,5-1 ml daudzumā inokulācijai 3-4 mēģenēs barotnes, kas satur truša serumu. 7-8 dienā asinis (2 ml) tiek nosūtītas uz laboratoriju, lai veiktu aglutinācijas un līzes reakciju.
Ārstēšana.
No pirmajām slimības dienām tiek izrakstītas lielas antibiotiku devas: penicilīns 4 000 000-5 000 000 vienību dienā 7-10 dienas vai tetraciklīna antibiotikas (tetraciklīns, hlortetraciklīns utt.) Devā 0,3 g ik pēc 6 stundām 7 - 10 dienas.
Pirmajās 3-4 dienās ieteicams ārstēt ar gamma globulīnu. Antileptospirozes gamma globulīns ir daudzvērtīgs medikaments, kas satur antivielas pret visbiežāk sastopamajiem Leptospira veidiem, kas ir patogēni cilvēkiem.
Ja nav kontrindikāciju un pastiprināta reakcija uz iepriekšēju 0,1 ml atšķaidīta un pēc tam 0,1 ml neatšķaidīta gamma globulīna ievadīšanu, visa terapeitiskā deva, atkarībā no vecuma, tiek ievadīta intramuskulāri šādās devās: bērni no 8 līdz 13 gadiem. veci - 3 ml, bērni vecāki par 13 gadiem un pieaugušie - 5-10 ml. Ārstēšana tiek turpināta 3 dienas. Tiek noteikts vitamīnu komplekss ( askorbīnskābe, rutīns), sirds un asinsvadu zāles, piena-dārzeņu vai augu-piena diēta.
Profilakses un kontroles pasākumi.
Preventīvie pasākumi tiek veikti saistībā ar visiem trim faktoriem epidēmijas process: infekcijas avots, pārnešanas veidi un iedzīvotāju uzņēmība.
Leptospirozes profilaksei nepieciešami sistemātiski deratizācijas pasākumi, lai nodrošinātu pārtikas produktu un dzeramā ūdens apgādes avotu aizsardzību no grauzēju piekļuves un piesārņojuma ar to sekrētiem. Kopīgiem veselības iestāžu un veterinārās uzraudzības centieniem tiek veikta slimu dzīvnieku un leptospirumu pārnēsātāju identificēšana un izolēšana, kā arī tiek veikta vakcinācija starp dzīvniekiem antropurgijas perēkļos.
Liela nozīme ir dabisko un mākslīgo rezervuāru, īpaši ūdens apgādes avotu, aizsardzībai pret piesārņojumu ar grauzēju un lauksaimniecības dzīvnieku urīnu.
Nepieciešams veikt sanitāro uzraudzību pār iedzīvotāju ūdensapgādi (jāizveido ūdens izmantošanas vietas no vietējām atklātajām ūdenskrātuvēm iedzīvotāju dzeršanai un mājsaimniecības vajadzībām un atsevišķas vietas peldēšanai un lopu dzirdināšanai), sanitārā stāvokļa kontrole. valsts akas un novērstu to piesārņošanu ar lauksaimniecības dzīvnieku un grauzēju sekrētiem. Ja dzīvnieku un cilvēku vidū parādās slimības, peldēšanās un dzeramais ūdens dzeršanai un sadzīves vajadzībām no slimu dzīvnieku izmantotajām ūdenskrātuvēm ir aizliegts līdz piesārņojuma cēloņa novēršanai un rezervuāra pašattīrīšanās perioda beigām (2-3 nedēļas no plkst. brīdī, kad tiek novērsts rezervuāru inficēšanās cēlonis). Aizdomīgs par Leptospira piesārņojumu dzeramais ūdens var ēst tikai vārītu.
Personām, kas veic lauka un citus lauksaimniecības darbus, tiek veikti pasākumi, lai novērstu griezumus un nobrāzumus uz rokām un kājām (strādājot gumijas zābakos, dūraiņos utt.).
Leptospirozei nelabvēlīgās vietās jāveic hidrauliskie pasākumi mitrāju nosusināšanai.
Piens no dzīvniekiem ar leptospirozi, kas ir dzeltens vai satur asinis, tiek neitralizēts vārot, pēc tam to izmanto dzīvnieku barībai. Ja nav redzamu izmaiņu, pienu var lietot tikai pēc vārīšanas. Slaucot govis un kopjot dzīvniekus ar leptospirozi, ir jāievēro personīgās profilakses noteikumi. Akūtā slimības periodā dzīvnieku kaušana nav atļauta. Ja pēc kaušanas tiek konstatētas izmaiņas orgānos un audos (dzeltenums, asinsizplūdumi), gaļu nosūta pārstrādei tehniskām vajadzībām vai pārdošanai vārītā veidā. Nogalināto vai beigto dzīvnieku ādu noņem, ievērojot individuālos profilakses pasākumus, un bez ierobežojumiem lieto pēc žāvēšanas 10 dienas.
Personas, kas dzīvo dabiskos un antropoloģiskos perēkļos un ir pakļautas inficēšanās riskam, tiek pakļautas specifiskai imunizācijai ar nogalināto leptospirozes vakcīnu.
Vakcīnu pret leptospirozi ievada subkutāni divas reizes (2 un 2,5 ml, neatkarīgi no vecuma) ar 7-10 dienu intervālu. Revakcinācija tiek veikta reizi gadā 2 ml devā.
Pēc vakcinācijas organismā veidojas imunitāte pret izplatītākajiem patogēnu veidiem.
Notikumi pavardā.
Par katru leptospirozes gadījumu vai aizdomām par to tiek ziņots vietējām veselības iestādēm, pacienti tiek reģistrēti un hospitalizēti. Uzliesmojuma laikā tiek veikta rūpīga epidemioloģiskā izmeklēšana.
Galīgo dezinfekciju veic tāpat kā zarnu infekciju gadījumā.
LEPTOSPIROZE
Leptospiroze ir akūta infekcijas slimība no zoonožu grupas, ko izraisa Leptospira, ar dominējošiem nieru un aknu, sirds un asinsvadu un nervu sistēmu bojājumiem.Slimības, kas iepriekš identificētas atsevišķi atkarībā no Leptospira serotipa, tiek uzskatītas par vienas nozoloģiskās formas klīniskiem variantiem.
Etioloģija. Leptospira ir iegarena, korķviļķa formas šūna, kas nav īpaši izturīga pret nelabvēlīgiem vides apstākļiem.Patogēnam ir dažādas formas. Lielākā daļa uzliesmojumu ir saistīti ar leptospira icterohemorrhagica, canicola, pomona, influenpotyphos, hebdomadis un retāk ar citām daudzām leptospira formām. Visizplatītākie cilvēku infekcijas avoti ir mājlopi, grauzēji, suņi un ūdens. Galvenais patogēna rezervuārs, īpaši pilsētās, ir žurkas, kas ar saviem izdalījumiem piesārņo vidi un ūdenstilpes. Patogēna cirkulācija starp žurkām ir iespējama, ja notekūdeņi vai ūdens avoti ir piesārņoti. Pārtikas produkti var kļūt par infekcijas izraisītāju pārnešanas faktoru tikai tad, ja tie ir intensīvi inficēti ar žurkām.
Pēdējo desmitgažu laikā ir novērotas izmaiņas leptospirozes etioloģiskā struktūrā. Ja pēckara gados Ukrainas PSR dominēja tādi patogēni kā influenpotīfs un pomona, kas saistīti ar ūdens uzliesmojumiem, ko izraisīja infekcija no lauksaimniecības. un mežonīgs dzīvniekiem, tad pēdējos gados par vadošo faktoru kļuvusi ikterohemorāģiskā leptospiroze, kas izraisījusi manāmu smagu klīnisko formu pieaugumu ar augstu mirstību.
Epidemioloģija. Leptospiroze ir izplatīta visos kontinentos. Lielākā daļa slimību ir saistītas ar ūdens faktoru - peldēšanās upēs, dīķos, ezeros un makšķerēšana. Tas izskaidro vasaras sezonalitāti, kas īpaši izteikta karstajās dienās. Bet pat ziemā ir gadījumi, kad cilvēki inficējas, saskaroties ar grauzējiem lopkopības fermās, pārtikas uzņēmumiem, pārtikas preču veikalos, mājās, kurās dzīvo grauzēji. Infekcija var rasties, medījot ondatras vai kopjot nutriju mājas audzēšanas apstākļos. Saslimstība joprojām ir paaugstināta atsevišķās grupās, kas saistītas ar slimu dzīvnieku aprūpi (veterinārārsti, lopkopības speciālisti, slaucējas, cūkkopji), mājlopu kaušanu gaļas pārstrādes uzņēmumos un darbu raktuvēs, kur atrodas grauzēji.
Īpaši pārliecinoši ir saslimšanas gadījumi cilvēkiem, kuriem, klātesot ādas nobrāzumiem, skrāpējumiem, griezumiem, nobrāzumiem, pirmie leptospirozes simptomi parādījās dažas dienas pēc peldes upē vai ūdenskrātuvē ar stāvošu ūdeni. Infekcijas ūdens faktors, ko var uzskatīt par galveno, ļauj uzskatīt leptospirozi par netīrā ūdens slimību. Grupas slimības, īpaši anikteriskās formas, bieži vien ir saistītas ar lauku lauksaimniecības darbiem. Līdz ar to šādu drudzi nosaukumi - “pļava”, “ūdens”, “pļaušana”.
Patoģenēze. Leptospira iekļūst cilvēka ķermenī caur gremošanas sistēmas, konjunktīvas un ādas gļotādām, neatstājot iekaisīgas izmaiņas iespiešanās vietā. Pat neredzami bojājumi. skrāpējumi un nobrāzumi var kļūt par infekcijas vārtiem. Nokļūstot organismā, leptospiri ar asinīm un limfu tiek nogādāti orgānos, kas bagāti ar retikuloendotēlija audiem, galvenokārt aknās, nierēs un liesā. Šeit viņi ātri vairojas. Leptospirēmija pilnībā attīstās līdz slimības 3.-5. dienai. Šajā klīnisko simptomu ģeneralizācijas periodā leptospiras var konstatēt asinīs, kā arī cerebrospinālajā šķidrumā, kur tās nonāk pēc asins-smadzeņu barjeras pārrāvuma. Leptospira sadalīšanās produktu uzkrāšanās asinīs izraisa ķermeņa sensibilizāciju un hipererģisku reakciju rašanos. Vissvarīgākais patoģenētiskais faktors ir asins kapilāru bojājums. To caurlaidības palielināšanās klīniski izpaužas ar hemorāģisko sindromu. Tas izvirzās priekšplānā iekšējo orgānu patoloģisku izmaiņu attēlā, kas izpaužas kā plaši asinsizplūdumi nierēs, aknās, liesā, virsnieru dziedzeros, gremošanas sistēmā.Asinsizplūdumu izcelsmē liela nozīme ir trombocitopēnijai un samazinātai asins recēšanai. Iekaisuma procesu hepatocītos bieži pavada dzelte. Autoimūnie procesi piedalās slimības attīstībā.
Specifisku antivielu ietekmē leptospira no asinīm izzūd līdz 1. slimības nedēļas beigām. To turpmāka intensīva uzkrāšanās notiek nierēs. Saritināto kanāliņu bojājumi izraisa urinēšanas traucējumus, tostarp urēmiju, kas ir galvenais nāves cēlonis. Pēc slimības veidojas spēcīga un ilgstoša aktīva imunitāte.
Klīnika atšķiras ar ievērojamu daudzveidību - no īslaicīga febrila stāvokļa līdz ārkārtīgi smagas formas beidzas ar nāvi. Inkubācijas perioda ilgums ir no 3 līdz 14 dienām.Dažos gadījumos šo periodu var samazināt līdz 2 dienām. Dažkārt, piemēram, vienreiz peldoties dīķī, inkubācijas periodu var noteikt ar maksimālu precizitāti. Tikai retos gadījumos pakāpeniski attīstās savārgums un nespēks.Vairumā gadījumu slimība sākas akūti ar drebuļiem un drudzi.Temperatūra paaugstinās līdz 39-40°C, ir remitējoša rakstura, ilgst 5-8 dienas un pēc tam samazinās kritiski vai kā paātrināta līze.Pēc tam var rasties.otrkārt, īsāks drudža vilnis – slimība atkārtojas. Attīstoties leptospirēmijai, pastiprinās intoksikācija: pazūd apetīte, parādās slikta dūša, vemšana, galvassāpes, dažreiz delīrijs, samaņas zudums. Pacienti var palikt nekustīgi. Vismazākās pūles ir saistītas ar plaši izplatītu mialģiju. Īpaši satraucošas ir sāpes ikru muskuļi, dažreiz izteikts tādā mērā, ka pacientiem ir grūtības pārvietoties un ir grūti noturēties kājās. Dažreiz sāpes var nebūt.Iespējams vēdera sindroms, kas saistīts ar vēdera muskuļu bojājumu.
Pacientam ir raksturīgs izskats: sejas hiperēmija un pietūkums, izteikta sklera asinsvadu injekcija, līdz pat asinsizplūdumiem zem konjunktīvas. Var parādīties agrīni rozo-papulāri īslaicīgi izsitumi, kas smagos gadījumos kļūst par petehiālu raksturu. Herpetiski izsitumi uz lūpām, deguna spārniem un rīkles gļotādas enantēma nav nekas neparasts. Tipiskas ir hemorāģiskās izpausmes - deguna asiņošana, vemšana kafijas biezumu veidā, hematūrija. Intravenozo injekciju vietās paliek plaši zilumi. Izmaiņas plaušās svārstās no viegliem katarāliem simptomiem līdz hemorāģiskai pneimonijai. Tiek atzīmētas klusinātas un trulas sirds skaņas un sistoliskais troksnis virsotnē. Pulss ir lēns, iespējama tahikardija un aritmija.Nosliece uz hipotensiju tiek noteikta galvenokārt diastoliskā spiediena pazemināšanās dēļ. Iespējami ilgstoši sabrukumi, infekciozi toksisks šoks un aizdusa. Elektrokardiogrāfiski tiek atzīmētas sirds muskuļa izmaiņas, funkcionālās kontraktilitātes samazināšanās, akūta toksiski infekcioza miokardīta parādība, ritma un vadīšanas traucējumi. EKG nosaka izmaiņas ventrikulārā kompleksa beigu daļā: S-T segmentu nobīde uz leju un deformācija, viļņa saplacināšana un inversija. T. 3-5.dienā parādās strauji pieaugoša dzelte. Aknu izmērs palielinās. Liesu parasti nevar palpēt. Jau no pirmajām slimības dienām parādās centrālās nervu sistēmas bojājuma simptomi - stipras galvassāpes, bezmiegs, letarģija vai paaugstināta uzbudināmība. Bieži vien neiroloģiskie simptomi aprobežojas ar meningītu, smagos gadījumos var attīstīties serozs meningīts.Smadzeņu spinālais šķidrums izplūst bieži pilienos, caurspīdīgs, dažreiz ksantohroms, opalescējošs.Slimība norisinās kā limfocītu meningīts ar proteīnu-šūnu disociāciju.
Attīstoties slimībai, priekšplānā izvirzās nieru bojājuma simptomi. Manāmi samazinās diurēze, urīnā parādās olbaltumvielas un slāņi, palielinās azotēmija. Glomerulārās filtrācijas un tubulārās reabsorbcijas pārkāpums izraisa anūriju. Pakāpeniska diurēzes palielināšanās norāda uz nieres pavājināšanos. procesu.Oligūriju aizstāj ar poliūriju, izdalītā urīna daudzums dienā var sasniegt 3-4 l, savukārt augsts atlikušā slāpekļa līmenis saglabājas ilgu laiku, kas skaidrojams ar pastiprinātu slāpekļa produktu plūsmu no audiem asinsritē zem cikliska infekcijas procesa apstākļi.Kopējais slimības ilgums ir 3-4 nedēļas.
Saskaņā ar atsevišķu orgānu un sistēmu bojājumu galveno pazīmi var izšķirt šādas leptospirozes klīniskās formas: hepatorenālo, sirds un asinsvadu, plaušu, meningeālo, vēdera dobuma.
Hepatorenāls - viena no izplatītākajām tipiskām formām.Priekšplānā izvirzās dzelte ar hepatarģijas simptomiem un akūtas nieru mazspējas simptomiem.
Sirds un asinsvadu forma izpaužas ar tahikardiju, aritmiju Bieži attīstās hipotensija, ko izraisa galvenokārt diastoliskā asinsspiediena pazemināšanās līdz kolapsa attīstībai. tiek atzīmēta pēkšņa sirdsdarbības apstāšanās, apslāpētas sirds skaņas, sistoliskais troksnis sirds rajonā un tās robežu paplašināšanās, pulsa labilitāte, miokardītam raksturīgi ritma traucējumi, vadīšanas traucējumi
Plaušu formai ir raksturīgi katarāli simptomi elpceļu sāpēm, dažreiz hemorāģiska pneimonija, sāpes krūtīs, tahipneja, asiņainas krēpas, asinsspiediena pazemināšanās.Šai iespējai, kas parasti ir ārkārtīgi smaga, ir īpaši augsts mirstības līmenis
Meningeāls formu pavada asas galvassāpes, kakla muskuļu stīvums, pozitīvi Kerniga un Brudzinska simptomi.Veicot mugurkaula punkciju, tiek atzīmēta mērena citoze, pozitīvas Pandi un Nonne-Apelt reakcijas
Leptospirozi var maskēt akūta vēdera simptomi Vēders formai raksturīgas asas sāpes vēdera augšdaļā Sāpju sindroms atgādina holecistīta, holecistopankreatīta attēlu Dzeltes un hiperleikocitozes parādīšanās šajos gadījumos var izraisīt nevajadzīgu laparotomiju
Dotā klīniskā klasifikācija ir nosacīta, jo atsevišķas iespējas nevar aplūkot atsevišķi, starp tām nav skaidras robežas, tās pašas klīniskās pazīmes (hipertermija, galvassāpes, dzelte, asinsizplūdumi, nieru mazspēja) var atkārtoties atsevišķās formās, bet galvenās , vadošā zīme ļauj orientēties slimības diferenciāldiagnozē
Laboratorijas pētījumā atklājas hiperleikocitoze ar neitrofilu nobīdi, dažreiz līdz jauniem un mielocītiem.Gandrīz vienmēr samazinās eozinofīlo granulocītu skaits, parādās plazmas šūnas.ESR uz īsu brīdi paaugstinās līdz 40-60 mm/h un pat pārsniedz šos rādītājus Hipohroms attīstās mazasinība.Hemoglobīna saturs manāmi samazinās., palēninās asins recēšana, ko apstiprina koagulogramma.Attīstoties dzeltei, bilirubīna saturs asinīs sasniedz augstu līmeni tiešās un mazākā mērā netiešās frakcijas dēļ. Fermentu, īpaši aminotransferāžu, aktivitāte ir mēreni paaugstināta vai paliek normas robežās, kas vairāk liecina par iekaisuma, nevis nekrotisku procesu klātbūtni aknās.Diagnostiski svarīga pazīme ir ievērojams atlikušā slāpekļa līmeņa pieaugums, urīnviela, kreatinīns.Urīnā tiek konstatēts proteīns, parādās sarkanās asins šūnas, nieru epitēlija šūnas un ģipsi.
Smagu leptospirozi raksturo 3 galvenās pazīmes: anūrija, hepatarģija un asiņošana.Tomēr šie simptomi ne vienmēr ir izteikti.Slimība var būt vidēji smaga un viegla forma ar īslaicīgu drudzi, mērenu intoksikāciju, nelielām muskuļu sāpēm.Šajos gadījumos. , aknu palielināšanos nepavada dzelte, izmaiņas nierēs samazinās līdz ātri pārejošai albuminūrijai un cilindrūrijai, nedaudz traucēti aknu un nieru funkcionālie testi, diurēze saglabājas normāla Iespējamas komplikācijas: miokardīts, endokardīts, akūts pankreatīts, polineirīts, irīts, iridociklīts, uveīts, ģeneralizēti muskuļu bojājumi, piemēram, ilgstošs polimiozīts
Diferenciāldiagnoze Leptospirozes atpazīšanā svarīga ir epidemioloģiskā vēsture.Īpaši pārliecinoši ir saslimšanas gadījumi cilvēkiem, kuriem nobrāzumu, skrāpējumu, griezumu klātbūtnē pirmie leptospirozes simptomi parādās 7-12 dienas pēc peldes upē vai ūdenskrātuvē. ar stāvošu ūdeni.Grupu slimības bieži vien ir saistītas ar profesionāliem apstākļiem, lauksaimniecības darbiem Pēdējos gados ir manāms saslimstības pieaugums ar leptospirozi ne tikai vasaras, bet arī rudens-ziemas periodā, kas prasa in- padziļināta vides izpēte un nepieciešamie preventīvie pasākumi.
Dažkārt tipiskas klīniskas ainas, pozitīvas Leptospira līzes reakcijas klātbūtnē, visrūpīgākajā slimo iztaujāšanā infekcijas avots netiek atklāts.Šādos gadījumos rodas doma par pārtikas piesārņojuma iespējamību ar grauzējiem.
Diferenciāldiagnostikas saraksts, kurā ir vairāki desmiti nosoloģisko formu - vīrusu hepatīts, sepse, gripa, pneimonija, meningīts, holecistopankreatīts, hemorāģiskais drudzis ar nieru sindromu, trihineloze, malārija, aknu un nieru kolikas, sekundāra infekciozā dzelte un citas slimības un stāvokļi, norāda uz dažādiem simptomiem, ar kuriem ārsts var saskarties, atpazīstot leptospirozi.
Neraugoties uz šīs slimības tipisko klīnisko ainu, tās diagnostika, īpaši pirmajos posmos, var sagādāt ievērojamas grūtības infekcijas polimorfisma dēļ.Biežas tās “maskas” ir sākuma smaguma pakāpe ar strauju temperatūras paaugstināšanos, kā pie sepses vai gripas, strauji pieaugoša dzelte, vēdera sindroms, liekot aizdomāties par holecistopankreatītu, apendicītu, meningeālajiem simptomiem – pazīmēm, kas vienlīdz raksturīgas daudzām infekcijas un neinfekcijas slimībām.
Salīdzinoši reto leptospirozes gadījumu var nepareizi interpretēt kā vīrusu hepatīts. Akūta parādīšanās, hipertermija un agrīna dzelte tuvina leptospirozi vīrushepatītam A. Taču turpmākā klīnisko un laboratorisko datu dinamika, epidemioloģiskā vēsture (A hepatīta rudens-ziemas sezonalitāte) ļauj salīdzinoši viegli tos atšķirt.
Ikterohemorāģiskā leptospiroze pēc simptomiem ir līdzīga vīrushepatītam B, kam ir arī dzelte un hemorāģiskais sindroms. Atšķirībā no strauji attīstītās leptospirozes ar pieaugošu nieru mazspēju, palielinājās albumīnūrija, azotēmija, hiperleikocitoze. ESR vīrusu B hepatīts vairumā gadījumu attīstās pakāpeniski, pakāpeniski, ko pavada sāpes locītavās, aknu un liesas izmēra palielināšanās, vieglas izmaiņas nierēs, leikopēnija, izteikta seruma enzīmu aktivitāte, īpaši aminotransferāzes, palēnināta ESR. Tam jāpieskaita epidemioloģiskie dati: parenterālas manipulācijas un asins pārliešana premorbid periodā, kas leptospirozei pilnīgi neraksturīgi.
Galvenās diferenciāldiagnostikas pazīmes ir norādītas tabulā. 10.
Ar pēkšņu sākumu ar augstu drudzi, galvassāpēm, vispārēju nogurumu, nespēku, fotofobiju, sklera asinsvadu injekcijām, savārgumu, var aizdomas gripa vai ORZ. Liela nozīme ir epidemioloģiskajai anamnēzei un apšaubāmu avotu ūdens izmantošanai šajā jomā. Jāņem vērā arī akūtu elpceļu infekciju sezonalitāte, vasarā tās novērojamas salīdzinoši reti un skar ne tikai atsevišķas grupas. Ar gripu nav stipru sāpju ikru muskuļos, parasti nav izsitumu, nav dzeltes, hemorāģiskas izpausmes vai acīmredzamas nieru mazspējas pazīmes. Leikocitoze nav tipiska, ESR paliek normāls
Ir nepieciešams atcerēties serozs meningīts, ne tik reti sastopamas dažādu etioloģiju infekcijas slimībās. Smagas galvassāpes, reibonis, kakla stīvums, pozitīva Kerniga pazīme, palielināta cerebrospinālā šķidruma citoze Visišīs pazīmes var novērot pie leptospirozes, kuras galīgā diagnoze tiek noteikta, pamatojoties uz anamnēzi, klīnisko laboratorisko datu dinamiku un seroloģiskā pētījuma rezultātiem
Ir gadījumi, kad leptospiroze, ko pavada vēdera sindroms, dzelte un caureja, kļūdaini tika uzskatīta par holecistīts, holecistopankreatīts, salmoneloze
10. tabula Leptospirozes un vīrusu hepatīta diferenciāldiagnostikas kritēriji
|
Leptospiroe |
Vīrusu hepatīts |
|
|
Slimības sākums |
Akūts bieži ir pēkšņs, bez |
Akūts, īpaši ar A hepatītu, |
|
izteikts prodromāls ne |
lēns B hepatīta gadījumā |
|
|
Temperatūra |
Augsts sākotnējā periodā, |
Sākotnējā hipertermija ar hepa |
|
dažreiz divu viļņu |
Titis A, normāls ar hepatītu |
|
|
Sejas hiperēmijas sklera injekcija |
Skaidri izteikts |
Nav |
|
Mialģija, sāpes nekrozē |
Pazīmes ir tipiskas, bet ne obligāti |
Nav, locītavu sāpes laikā |
|
interesanti |
B hepatīts |
|
|
Hemorāģisks |
Bieži atrasts |
Rodas smagos B hepatīta gadījumos |
|
Agrīna zīme |
Parādās pēc prodroma |
|
|
Hepatolienālais sindroms |
Mērena aknu palielināšanās, liesa ir reti sataustāma |
periods Vairumā gadījumu tas ir skaidri noteikts |
|
Nieru bojājumi Sirds darbība ESR |
Oligūrija anūrija Tahikardija, kolapss Strauji palielinās no pirmās |
Mazāk tipiska Bradikardija, hipotensija Normāla vai lēna |
|
slimības dienas |
||
|
Leikocitoze |
Izteikts ar neitrofilu |
Leikopēnijas neitropēnija |
|
Atlikušā asins slāpekļa aminotransferāzes aktivitāte |
Palielināts Normāls vai nedaudz vājāks |
Normāli rādītāji Manāmi palielinājās jau no pirmajām dienām |
|
Albumīnūrija, cji |
Parasti novērota |
Parasti nav |
|
Lindrūrija |
||
|
Mikroagluta reakcija |
Pozitīvi pieaug |
Negatīvs |
|
tautas ar leptospiru |
||
|
Antigenēmija |
Nav klāt |
Konstatēts ar B hepatītu |
Var sajaukt ar febrilu stāvokli kā vienu no leptospirozes izpausmēm vēdertīfa-paratīfa slimība. Leptospiroze sākas akūti, vēdertīfs un paratīfs pakāpeniski, pacienti ar tīfu ir apātiski, miegaini, bāla seja, raksturīgi rozā krāsas izsitumi, palielināta liesa. Pacienti ar leptospirozi parasti ir uzbudināti, seja hiperēmiska, pietūkusi, izteikta sklera asinsvadu injekcija, dominē nieru bojājuma simptomi, azotēmija, albumīnūrija.Atpazīšanā palīdz seroloģiskie testi (hemokultūra, Widal tests, mikroaglutinācijas reakcija).Akūts sākums, hipertermija var kļūt par iemeslu leptospirozes diferenciāldiagnozei lielapjoma tīfa gadījumā, kurā pacienti sūdzas par asām galvassāpēm un bezmiegu; tiek novērota hiperēmija un sejas pietūkums, injekcijas rezultātā tiek izdzēsts roku trīce, parādās rozola izsitumi, kas pakāpeniski pārvēršas par petehiālu. Liela nozīme ir epidemioloģiskajai anamnēzei un seroloģisko pētījumu rezultātiem.
Leptospiroze ir atkārtoti diagnosticēta hemorāģiskais drudzis ar nieru sindroms tādu līdzību dēļ kā pēkšņa drebuļa parādīšanās un hipertermija, plaši izplatīta mialģija, nieru bojājumi, hemorāģiskas izpausmes, sklera asinsvadu injekcijas, asinsizplūdumi zem konjunktīvas. Bet ar leptospirozi nav asas sāpes muguras lejasdaļā, Pasternatsky simptoms ir negatīvs, urīna relatīvais blīvums ir normāls, un ar hemorāģisko nefrozonefrītu tas strauji samazinās līdz 1002-1003 un dažreiz līdz relatīvajam ūdens blīvumam.
Leptospiroze ir jānošķir no sepses, kurai raksturīgs akūts sākums, hipertermija, asiņošana, hepatorenālais sindroms, sekundāra dzelte, hiperleikocitoze un palielināts ESR. Visas šīs pazīmes ir iespējamas ar leptospirozi. Galīgā diagnoze tiek noteikta, ņemot vērā vides faktorus, epidemioloģiskos priekšnosacījumus, iespējamās endogēnās infekcijas avotu (tromboflebīts, pneimonija, endokardīts, stafilodermija), klīnisko simptomu dinamiku un laboratorijas rezultātus.
Vairākas klīniskas un laboratoriskas pazīmes tuvina leptospirozi meningokokēmija, zibens formā novēro pēkšņu slimības sākšanos un strauju attīstību, plaši izplatītu mialģiju, akūtu nieru mazspēju, hemorāģisko sindromu, hiperleikocitozi un palielinātu ESR. Bet atšķirībā no leptospirozes, meningokokēmijai raksturīgi bagātīgi zvaigžņveida izsitumi ar epitēlija virspusēju nekrozi, meningeālas izpausmes, dažreiz atmiņas zudums, samaņas zudums un dzelte nav; mikroskopējot uztriepi un biezu asins pilienu, atklāj meningokoku. Savlaicīga un tūlītēja pareiza diagnoze lielā mērā nosaka slimības iznākumu.
Raksta saturs
Leptospiroze(sinonīmi: Vasiļjeva-Veila slimība, ūdens drudzis) - akūta infekcijas slimība no baktēriju zoonožu grupas; ko izraisa leptospirāma, pārnēsā pa uztura, kontakta un aspirācijas ceļiem, ko raksturo drudzis, mialģija, sklerīts, nieru, aknu un centrālās nervu sistēmas bojājumi, atsevišķos gadījumos - dzelte un hemorāģiskais sindroms.Leptospirozes vēsturiskie dati
Šīs slimības kā neatkarīgas nosoloģiskas formas esamībai neatkarīgi viens no otra uzmanību pievērsa A. Veils (1886) un M. P. Vasiļjevs (1888), kuri aprakstīja akūtu infekcijas slimību ar dzelti un hemorāģisko sindromu.Ikterohemorāģiskās leptospirozes izraisītājs tika atklāts 1914-1915 pp. japāņu pētnieki R. Inada un Y. Ido, un to nosauca par Spirochaeta icterohaemorrhigae. Turpmākajos gados literatūrā parādījās ziņojumi par morfoloģiski līdzīgu, bet atšķirīgu antigēnu īpašību Leptospira atklāšanu dažādās valstīs. 1973. gadā PVO apakškomiteja sadalīja Leptospira ģints divās sugās: Leptospira interrogans (patogēnā Leptospira), kuras rezervuārs ir dzīvnieku pārnēsātāji; Leptospira biflera (brīvi dzīvojoši saprofīti).
Leptospirozes etioloģija
. Leptospirozes izraisītāji pieder Leptospira ģints, Spirochaetaceae dzimtai. Leptospires ir aerobi mikroorganismi ar spirālveida formu, mobili, garumā no 34 līdz 40 mikroniem vai vairāk, 0,3-0,5 mikronu biezumā. Mūsu valstī ir konstatēta 13 seroloģisko grupu pastāvēšana, kas apvieno 26 leptospira serovārus. Cilvēka patoloģijā vislielākā nozīme ir: L. icterohaemorrhagiae, L. grippotyphosa, L. pomona, L. tarassovi, L. canicola, L. hebdomadis.Leptospira kultivē, protams, šķidrā un pusšķidrā (ūdens-sūkalu) barotnē 28-3O ° C temperatūrā. Mitrā augsnē leptospira saglabā dzīvotspēju 270 dienas, tiek uzglabāta ilgu laiku (dabiskā veidā). rezervuāros - nedēļas) ūdenī, vairākas dienas - pārtikas produktos. Uz tiem kaitīgi iedarbojas tiešais saules un ultravioletais starojums, kā arī skābes un sārmi pat minimālā koncentrācijā (0,1 -1,0%) un dezinfekcijas līdzekļi. No laboratorijas dzīvniekiem jūrascūciņas ir visvairāk uzņēmīgas pret Leptospira.
Leptospirozes epidemioloģija
Leptospirozes infekcijas avots ir slimi un atveseļojušies savvaļas, mājas un komerciālie dzīvnieki, kas izdala Leptospira ar urīnu un inficē vidi, veidojot dažādus infekcijas perēkļus: dabiskos, antropogēnos, jauktos.Dabiskos perēkļus raksturo to etioloģiskā noturība un cilvēku saslimstības vasaras-rudens sezonalitāte. Leptospirozes dabisko perēkļu epidemioloģija ir nesaraujami saistīta ar epizootijām. Galvenie Leptospira pārnēsātāji ir žurkas, lauka peles, ķirbji un eži, kuriem leptospiroze rodas kā latenta infekcija, bet pēc tās leptospirūrija saglabājas daudzus mēnešus.
Leptospirozes izplatība lauksaimniecības dzīvnieku vidū līdz ar antropurgisko šūnu veidošanos izraisīja neatkarīga slimības veida veidošanos, ko tagad var uzskatīt par lauksaimniecības zoonozi bez saiknes ar dabiskajiem infekcijas perēkļiem. Antropurģiskie perēkļi var parādīties arī vietās, kur infekcijas rezervuārs ir žurkas, liellopi, cūkas un suņi. Parasti slimība netiek pārnesta no cilvēka uz cilvēku.
Ir vairāki inficēšanās mehānismi ar Leptospira: uztura – ūdens un ar Leptospira inficētu pārtiku dēļ; kontakts - peldoties ūdenstilpēs, dažādi veidi lauksaimniecības darbi (“vannas”, “pļaušanas” uzliesmojumi), slimu dzīvnieku koduma gadījumā, ādas bojājumi no inficētiem priekšmetiem; aspirācija - novācot sienu un lauksaimniecības produkciju. Ar arodslimībām ievērojama saslimstības daļa ir laukstrādnieku vidū, pilsētās - starp santehniķiem, strādniekiem kautuvēs un gaļas pārstrādes uzņēmumos, dažkārt arī kalnraču vidū (avots – žurkas applūdušajās raktuvēs).
Leptospirozes patoģenēze un patomorfoloģija
Infekcijas ieejas punkti ir āda un mutes gļotādas, acis, deguns, barības kanāls. Pateicoties aktīvai kustībai, leptospira var ātri pārvarēt ādas (īpaši mitrās) un gļotādu aizsardzību un iekļūt asinīs, neatstājot nekādas manāmas iekaisuma izmaiņas iespiešanās vietā. Leptospirozes patoģenēzē ir piecas galvenās fāzes (P. M. Baryshev, 1979):es Leptospirozes iekļūšana organismā, to pavairošana, asimptomātiska primārā bakterēmija, izplatīšanās organismā. Pirmā fāze atbilst slimības inkubācijas periodam.
II. Sekundārā leptospirēmija un parenhīmas izplatība (sākotnējais slimības periods).
III. Toksēmija ar dažādu orgānu bojājumiem, kapilopātija, hemolīze utt. (slimības augstuma periods). Trešās fāzes iedarbināšanas mehānisms ir Leptospira citotoksiskā un hemolizējošā iedarbība. Bieži notiek izkliedēta intravaskulāra koagulācija, kas izraisa dažādus hemorāģiskā sindroma klīniskos variantus. Šajā posmā liela nozīme ir dažādu orgānu un audu (aknu, virsnieru dziedzeru, nieru daivu epitēlija, proksimālo nefronu u.c.) toksiskajiem bojājumiem.
IV. Nesterilās imunitātes fāze, antivielu uzkrāšanās. Leptospira joprojām saglabājas dažos orgānos (nierēs, liesā, aknās, sirds asinsvados utt.). Šī patoģenēzes fāze atbilst slimības klīnisko izpausmju izzušanas periodam.
V. Stabilas imunitātes fāze, kuras laikā notiek intensīva specifisku antivielu uzkrāšanās un organisma funkciju atjaunošana (atveseļošanās periods).
Leptospirozes patomorfoloģija pētīta smagās slimības formās ar vadošajiem nieru mazspējas, aknu mazspējas un hemorāģiskā sindroma sindromiem. Nieru mazspējas gadījumā sekcijas atklāj palielinātas nieres, asinsizplūdumus zem kapsulas un orgāna audos. Histoloģiski tiek atklāti nefronu vītņoto kanāliņu bojājumi ar nieru epitēlija deģenerācijas un nekrozes pazīmēm. Ja klīnikā dominē hemorāģiskais sindroms, tiek konstatēti vairāki asinsizplūdumi uz ādas, gļotādām un iekšējiem orgāniem. Histoloģiski tiek novēroti trombocītu-fibrīna mikrotrombi mazākie kuģi. Aknu mazspējas sindroma pārsvara gadījumā raksturīga dzelte. Histoloģiski tiek konstatēta aknu lobulu diskompleksācija, nakolozinusoidālo telpu paplašināšanās un epitēlija hiperplāzija. žults ceļu, holestāze, atsevišķu hepatocītu granulāra un taukaina deģenerācija. Leptospirozei pilnīga hepatocītu nekroze nav raksturīga (atšķirībā no vīrusu hepatīta).
Leptospirozes klīnika
Leptospirozes klīnisko izpausmju polimorfisms un vadošā sindroma vai individuālā simptoma dažāda smaguma pakāpe apgrūtina attīstību klīniskā klasifikācija slimības. Galvenokārt izšķir leptospirozes anikteriskās un ikteriskās formas.Inkubācijas periods ilgst 7-14 dienas. Slimība sākas akūti, ar drebuļiem, strauju ķermeņa temperatūras paaugstināšanos līdz 39-40 ° C. Pacienti ir noraizējušies par asu vispārējs vājums, galvassāpes, intensīvas muskuļu sāpes, īpaši ikru rajonā. Pēdējā var būt viena no diagnostikas pazīmēm. Muskuļi ir sāpīgi palpējot. Dažreiz sāpes vēdera priekšējās sienas muskuļos ir jānošķir no orgānu ķirurģiskas patoloģijas vēdera dobums.
No pirmajām slimības dienām raksturīgas pazīmes ir hiperēmija un sejas pietūkums, konjunktivīts un sklerīts. 3-6. dienā trešdaļā slimo ekstremitāšu un rumpja var parādīties polimorfi rozo-papulāri izsitumi, bieži ar hemorāģisku komponentu, smagos gadījumos - asinsizplūdumi sklērā, konjunktīvā un ādā. Daudziem pacientiem ir mikropoliadenīts.
Mēle ir pārklāta ar balti pelēku pārklājumu un ir sausa. Palpējot vēderu, dažreiz tiek atzīmētas sāpes, aknas ir palielinātas un jutīgas. Palielināta liesa tiek konstatēta 50% pacientu. Bieži tiek novērota vēdera uzpūšanās.
Febrilā periodā rodas tahikardija, ko, normalizējoties ķermeņa temperatūrai, aizstāj bradikardija (Fageta simptoms).
Sakarā ar asinsvadu tonusa un asinsspiediena pazemināšanos un toksisku miokarda bojājumu attīstību, akūta neveiksme asins cirkulācija Dažkārt attīstās pneimonija, leptospirozes gadījumā hemorāģiskā pneimonija, gaita ar nopietnām sekām.
Lielākajai daļai pacientu ir nieru bojājuma pazīmes: oligūrija, pozitīva Pasternatsky pazīme, olbaltumvielu klātbūtne urīnā, palielināts leikocītu, eritrocītu skaits un dažreiz hialīna un granulu lējumi; paaugstināts atlikušā slāpekļa, kreatinīna, urīnvielas un kālija līmenis asinīs. Glomerulārās filtrācijas traucējumi izraisa anūriju. Nieru bojājumu simptomi ir raksturīgākie slimības augstuma laikā. Pakāpeniska diurēzes palielināšanās un sekojoša poliūrija norāda uz patoloģiskā procesa apgrieztu attīstību. Nieru bojājumi leptospirozes gadījumā nav saistīti ar tūskas un hipertensijas attīstību.
Dažiem pacientiem ar sūdzībām par sliktu dūšu un vemšanu tiek atklāti meningeālie simptomi (augšējā un apakšējā Brudzinska simptomi, kakla stīvums, Kerniga pazīme utt.). Cerebrospinālajā šķidrumā ar leptospirozes meningītu var būt gan neitrofīla, gan limfocitāra pleocitoze, olbaltumvielu daudzums palielinās mēreni.
Leptospirozes ikteriskajā formā no pirmajām slimības dienām ar maksimālu attīstību līdz slimības 4.-6. dienai tiek konstatēta sklēras dzelti un ādas dzelte. Dzelte var būt no smalkas līdz intensīvai (bieži vien burkānu krāsā). To bieži pavada hemorāģiskā sindroma rašanās (pastiprināšanās) - asinsizplūdumi ādā un gļotādās. Tomēr, kad tumša krāsa urīna izkārnījumi reti maina krāsu pat intensīvas dzeltes gadījumā. Aknas un liesa ir arvien lielākas un jutīgākas pret palpāciju. Aknas saglabājas palielinātas visā drudža periodā, un atšķirībā no vīrusu hepatīta tām nav tendences strauji samazināties. Leptospirozei nav raksturīga intensīvu nekrotisku procesu attīstība hepatocītos (dominē distrofiski procesi) vai akūta hepatīta pāreja uz aknu cirozi. Pat slimības beigu stadijā, ja ir izteikta dzelte un hepatarģijas klīniskā aina, aknas saglabājas palielinātas, un citolītisko enzīmu aktivitāte asinīs nedaudz palielinās. Šādos gadījumos komu var uzskatīt nevis par īstu hepatocelulāru komu, bet gan par nieru un aknu mazspējas izraisītu.
Asinīs samazinās sarkano asins šūnu un hemoglobīna skaits, izpaužas ievērojama leikocitoze līdz 10-20-109 1 l, neitrofilija ar leikocītu formulas nobīdi pa kreisi uz mielocītiem, aneozinofilija, relatīvā limfopēnija, trombocitopēnija, ESR palielinās līdz 50-60 mm/gadā. Anēmija ir saistīta ar lentospira toksisko ietekmi uz kaulu smadzenēm, kā arī pastiprinātu hemolīzi.
Lielākajai daļai pacientu atveseļošanās notiek 3-4 slimības nedēļā, bet muskuļu vājums un astēnija tiek novērota ilgstoši. Dažiem pacientiem rodas recidīvi (katram 3-4), kuru gaita ir vieglāka nekā slimības pamatperiods, bet atveseļošanās notiek vēlāk - 8-12 nedēļu laikā. Pacienti tiek izrakstīti pēc pilnīgas klīniskas atveseļošanās ne agrāk kā pēc 10. dienas normālas ķermeņa temperatūras, ar normāli rādītāji vispārējs pētījums asinis, urīns. Pirms izrakstīšanas vēlams pacientus pārbaudīt oftalmologs un neirologs.
Leptospirozes komplikācijas
Leptospirozei raksturīgas komplikācijas ir acu bojājumi – irīts, iridociklīts, uveīts, kas visbiežāk rodas 3-4 nedēļas no saslimšanas sākuma. IN akūts periods slimību var sarežģīt nieru vai nieru un aknu mazspēja, urēmija, asiņošana, miokardīts, smadzeņu tūska, pneimonija, asinsrites mazspēja.Anikteriskās formas un komplikāciju neesamības gadījumā prognoze parasti ir labvēlīga. Galvenais nāves cēlonis ir nieru vai nieru un aknu mazspēja, retāk - leptospirozes hemorāģiskā pneimonija, smaga meningoencefalīta forma. Le, saslimstība ir aptuveni 1-3%, bet epidēmisko uzliesmojumu laikā tas var sasniegt 30-35%.
Leptospirozes diagnostika
Galvenie leptospirozes klīniskās diagnozes simptomi ir akūts slimības sākums, drudzis, muskuļu sāpes, īpaši ikru, hepatosplenomegālija, dzelte, hemorāģiskas izpausmes (izsitumi), nieru bojājuma simptomi (oligūrija), dažreiz meningeālas pazīmes, sklerīts, leikocitoze, ievērojami palielināts ESR. Svarīgs ir epidemioloģiskās vēstures dati. Pievērsiet uzmanību tādiem priekšnosacījumiem kā arodslimības iespējamība gaļas pārstrādes rūpniecībā, lopkopības saimniecībās, lopkopības fermās, veterinārmedicīnā utt., inficēšanās iespējamība peldēšanas, medību, makšķerēšanas un lauksaimniecības darbu laikā mitrāji. Pilsētās infekcija bieži vien var būt saistīta ar pārtikas patēriņu, kas ir piesārņots ar inficētu dzīvnieku urīnu.Specifiska leptospirozes diagnoze
Specifiskās diagnozes pamatā ir leptospira, to antigēnu vai antivielu noteikšana pret tām. Laboratorijas pētījumu materiāls ir asinis, urīns, cerebrospinālais šķidrums. Pirmajās piecās slimības dienās Leptospira var noteikt ar citrētu asiņu mikroskopiju tumšā redzes laukā vai 5-10 mēģenēs inokulējot 0,2-0,5 ml asiņu ar uzturvielu barotne, kas satur inaktivētu asins serumu, kam seko (pēc mēneša) atkārtota tumšā lauka mikroskopija. Urīna nogulumu mikroskopija var dot pozitīvu efektu, ja to veic no 8.-10.dienas 3 mēnešu laikā no slimības sākuma, bet cerebrospinālā šķidruma - no 15.-20.slimības dienas. Klīniskās diagnozes apstiprināšanai visplašāk izmanto seroloģisko izmeklēšanu, lai identificētu aglutinīnus un lizīnus, kas pacientiem parādās asinīs jau no 5.-6.slimības dienas. Tās ir mikroaglutinācijas un līzes reakcijas. Diagnostikas titrs ir 1:100, pētījumi tiek veikti ar sapārotiem pacienta asins serumiem (intervāls 3-7 dienas).Dažreiz tiek izmantots RNGA.
Bioloģisko testu izmanto ierobežotā apjomā, jo lielākā daļa leptospira patogēnu cilvēkiem (izņemot L. icterohaemorrhagiae, L. pomona, L. bataviae) neizraisa slimības dzīvniekiem. Pacienta asinis, cerebrospinālais šķidrums un urīns tiek ievadīts intraperitoneāli jūrascūciņām, un jau 2-3 dienā pēc inficēšanās peritoneālajā eksudātā var konstatēt leptospiru.
Leptospirozes diferenciāldiagnoze
Leptospirozes sākumposmā to diferencē no gripas, infekciozās mononukleozes, Q drudža, tīfoparatīfa slimībām, hemorāģiskā drudža ar nieru sindromu, vīrusu hepatītu. Leptospiroze atšķiras no gripas ar katarālu izpausmju neesamību no augšdaļas elpceļi, agrīna aknu un liesas palielināšanās, nieru darbības traucējumu pazīmes.Atšķirībā no infekciozās mononukleozes, leptospiroze neizraisa sāpes kaklā vai neraksturīgu ievērojamu limfmezglu palielināšanos, lai gan dažos gadījumos ir iespējams mikropoliadenīts. Perifēro asiņu izmaiņām ir būtiska atšķirība. Infekciozās mononukleozes gadījumā uz leikocitozes fona ievērojami palielinās limfocītu un monocītu (nevis neitrofilu, kā leptospirozes gadījumā) skaits, kuru saturs var sasniegt 80% vai vairāk; parādās netipiskas mononukleāras šūnas.
Ar Q drudzi asinīs tiek konstatētas vieglas nieru bojājumu un hemorāģiskā sindroma pazīmes, neraksturīga intensīva mialģija, dzelte, sklerīts, meningeālais sindroms, leikopēnija ar neitropēniju.
Leptospiroze atšķiras no vēdertīfa paratīfa slimībām ar strauju toksiskā sindroma attīstību, agrīnu polimorfu izsitumu parādīšanos, ievērojamu mialģiju un nieru bojājumu sindromu.
Leptospiroze no hemorāģiskā drudža ar nieru sindromu atšķiras ar izteiktu hepatolienālo sindromu, intensīvāku mialģiju un biežiem centrālās nervu sistēmas bojājumiem. Īpašas diagnostikas metodes ir izšķirošas.
Atšķirībā no leptospirozes, ar vīrusu hepatītu slimības sākums ir pakāpenisks, pēc ķermeņa temperatūras pazemināšanās attīstās dzelte, tai ir “burkāna” nokrāsa, izkārnījumi bieži ir mainījuši krāsu, neraksturīga mialģija, meningeālie simptomi, pavājināta nieru darbība un hemorāģiskas izpausmes. parādās gandrīz tikai uz akūtas aknu mazspējas fona. Hemogrammu parasti raksturo leikopēnija un ESR samazināšanās.
Leptospirozes ārstēšana
Etiotropiskā ārstēšana ietver antibiotiku un protileptospirozes imūnglobulīna izrakstīšanu. Antibiotiku terapija jāveic visā drudža periodā un vēl 5-7 dienas pēc temperatūras normalizēšanās. Priekšroka tiek dota nātrija benzilpenicilīnam devā 100 000-200 000 vienības/kg dienā atkarībā no slimības formas, kas jāievada ik pēc 3 stundām. Eksperimentāli ir pierādīts, ka tetraciklīnam, polimiksīnam, streptomicīnam, hloramfenikolam un cefalosporīniem ir antibakteriāla iedarbība uz leptospiru. Smagos gadījumos polivalento antileptospirozes imūnglobulīnu intramuskulāri ievada 10-15 ml pirmajā dienā un 5-10 ml nākamajās divās dienās.Kad parādās pirmās, pat nelielas, nieru vai nieru un aknu mazspējas izpausmes, jāizmanto intensīva terapija un reanimācijas terapija.
Tie aptver detoksikāciju, homeostāzes traucējumu un dzīvībai svarīgu orgānu un sistēmu funkciju korekciju. Detoksikācijas nolūkos uz piespiedu diurēzes fona (ar oligoanūriju) izmanto reopoliglucīnu, reoglumanu, kā arī koncentrētus glikozes šķīdumus, izmantojot lielas furosemīda (Lasix) devas - 10-20-40 ml 1% šķīduma (100- 200-400 mg dienā). Azotēmijas līmeņa samazināšanos veicina ikdienas kuņģa un zarnu skalošana ar Amburgera šķīdumu, lespenefrīla lietošana un līdzīga enterosorbcija.
Pacientiem ar akūtas nieru un aknu mazspējas izpausmēm ieteicams veikt ekstrakorporālu detoksikāciju - hemosorbciju, hemodialīzi. Hemosorbcijas indikācijas ir anūrija, augsts azotēmijas augšanas ātrums, encefalopātija, hiperkaliēmija, intensīva hiperbilirubinēmija. Hemodialīzes pamatā ir akūtas nieru mazspējas progresējošais raksturs, pārmērīga hidratācija un neefektīva sorbcijas detoksikācija. Hemodialīzes lietošana ir kontrindicēta nozīmīga hemorāģiskā sindroma, trombocitopēnijas (mazāk par 60-50-109 uz 1 l), nozīmīgas hipotensijas, cerebrovaskulāru traucējumu, sirds ritma, plaušu tūskas, komas gadījumā.
Izrakstīt prettrombocītu līdzekļus (curantil, trental), antihistamīna līdzekļus, vazodilatatori, reopoliglucīns, antikoagulanti (heparīns), proteolīzes inhibitori (pantripīns, kontrikāls, gordokss, trasilols, antagozāns), kā arī glikokortikosteroīdi, kas palielina šūnu toleranci pret hipoksiju, bloķē vazokonstriktora efektu un novērš šoka orgāna attīstību. Hormonālās zāles tiek izrakstītas īsos kursos, devu nosaka klīniskais efekts un dažos akūtas nieru un aknu mazspējas gadījumos var sasniegt 1000 mg dienā (ar prednizolonu).
Nozīmīgas arteriālās hipotensijas gadījumā līdzās glikokortikosteroīdiem vēlams lietot dopamīnu. Pēdējo ievada intravenozi no vairākām stundām līdz dienām nepārtraukti.
Leptospirozes profilakse
Svarīga loma ir veterinārajiem un sanitārajiem pasākumiem, kas ietver savlaicīgu ar leptospirozi slimo dzīvnieku identificēšanu, izolēšanu un ārstēšanu, karantīnas apmeklējumu veikšanu saimniecībās, kurās atrodas slimi dzīvnieki, ganību un novietņu novietņu noteikumu ievērošanu un sanitāros pasākumus. gaļas pārbaude. Lai novērstu leptospirozes izplatīšanos lauksaimniecības dzīvniekiem, tos šūnās vakcinē ar nogalinātu polivalento leptospirozes vakcīnu. Sistemātiski deratizācijas pasākumi palīdz samazināt perēkļu epidēmisko aktivitāti; svarīgi preventīvie pasākumi ietver pārtikas produktu aizsardzību no piesārņojuma ar slimu dzīvnieku urīnu.Leptospirozes infekcijas draudu gadījumā cilvēkiem (strādājošie fermās, leptospirozes enzootiskie, kanalizācijas strādnieki un citi) ieteicams profilaktiskā vakcinācija nogalināta polivalentā leptospirozes vakcīna.
1999 0
Leptospiroze- akūta zoonotiska infekcijas slimība ar pārsvarā fekāli-orālu transmisijas mehānismu, kam raksturīgs drudzis, intoksikācija, asinsvadu, nieru, aknu un centrālās nervu sistēmas bojājumi.
Vēsture un izplatīšana
Leptospirozi pirmo reizi aprakstīja vācu ārsts A. Veils 1886. gadā, N. P. Vasiļjevs 1888. gadā aprakstīja 17 slimības gadījumus un pamatoja tās identificēšanu kā atsevišķu nosoloģisko formu. 1914. gadā japāņu zinātnieki R. Inada un Y. Ido no pacientiem izolēja slimības izraisītāju - spirohetu, vēlāk nosauktu par Leptospiru - L. icterohaemorragiae.
Turpmākajos gados tika aprakstītas citu serogrupu leptospires. Sākotnēji tika nošķirta ikteriskā leptospiroze (Veila-Vasiļjeva slimība), ko izraisa L. icterohaemorragiae, un anikteriskā leptospiroze, ko izraisa citi patogēna serovari. Taču turpmākie novērojumi liecināja, ka gan ikteriskās, gan anikteriskās formas var izraisīt dažādi serovari, tāpēc šobrīd tās ir apvienotas vienā nosoloģiskā formā – leptospirozē.
Leptospiroze ir plaši izplatīta infekcijas slimība dažādās klimatiskajās zonās, izņemot polāros un tuksnešus.
Leptospirozes etioloģija
Leptospirozes izraisītāji ir Leptospira sugas Interrogans, starp kurām vislielākā nozīme cilvēka patoloģijā ir serogrupām Icterohaemorrhagiae, Hebdomadis, Canicola, Pomona, Tarassowi, Grippotyphosa. Leptospires ir spirālveida ar izliektiem galiem, kustīgi gramnegatīvi aerobie mikroorganismi. Tie ir jutīgi pret žāvēšanu, karsēšanu un dezinfekcijas līdzekļiem, taču var ilgstoši izdzīvot ūdenī un purvainā augsnē. To patogenitāte ir saistīta ar to mobilitāti, spēju veidot endo- un eksotoksīniem līdzīgas vielas, kā arī hemolizīnu, fibrinolizīnu un citus enzīmus.
Epidemioloģija
Leptospiroze izplatās galvenokārt lopkopības teritorijās ar attīstītu ūdenskrātuvju tīklu (upēm, ezeriem) un ūdens pļavu klātbūtni. Krievijas Federācijas teritorijā tie ir Ziemeļrietumu, Centrālā un Ziemeļkaukāza reģioni. Leptospiroze ir dabiska fokusa slimība. Dabiskajos perēkļos infekcijas izraisītāja avots ir daudzas grauzēju un kukaiņēdāju sugas (peles, pīles, ondatras, eži, ķirbji). Sekundārajos antropurgiskajos perēkļos galvenā loma ir lieliem un maziem liellopiem, cūkām, suņiem, žurkām un mājas pelēm. Dzīvnieki ir spējīgi. ilgstoši izvada patogēnu ar urīnu, mazākā mērā ar fekālijām un liellopiem - ar pienu.
Galvenais patogēna pārnešanas mehānisms ir fekālijas (urīns)-orāls, pārnešanas ceļš ir ūdens. Inficēšanās notiek, peldoties ūdenstilpēs, dzerot nedezinficētu ūdeni no atklātām ūdenstilpēm, kā arī ēdot ar grauzēju izdalījumiem piesārņotu pārtiku, dažkārt slimu dzīvnieku gaļu vai pienu. Tāpat patogēns spēj iekļūt cilvēka organismā caur ādas un gļotādu mikrotraumām (pļaušanas laikā, kopjot dzīvniekus, veicot darbus kanalizācijas iekārtās u.c.).
Cilvēka uzņēmība pret leptospirozi ir augsta. Slimības gadījumi tiek reģistrēti visu gadu. Reģionos ar augstu sastopamības biežumu tiek novērota izteikta vasaras-rudens sezonalitāte. Lai gan pacienti Leptospira izdalās ar urīnu, nav aprakstīti inficēšanās gadījumi no cilvēkiem. Pēc saslimšanas veidojas serovarspecifiska imunitāte, tāpēc iespējami atkārtoti gadījumi, ko izraisa citi patogēna serovari.
Leptospirozes patoģenēze
Leptospira iekļūst organismā caur gremošanas trakta vai ādas gļotādām, neizraisot nekādas izmaiņas iekļūšanas vietā. Ar asinsriti tie izplatās pa visu ķermeni, caur histohematiskām barjerām iekļūstot nierēs, aknās, liesā, virsnieru dziedzeros, plaušās un centrālajā nervu sistēmā. Inkubācijas periodā patogēns vairojas un uzkrājas šajos orgānos. Tad Leptospira atkārtoti nonāk asinīs, attīstās masīva bakterēmija (patogēnu viegli atklāj asins uztriepes), toksīnija, ko pavada drudzis un intoksikācija.
Ļoti ātri attīstās ģeneralizēti asinsvadu bojājumi, ko papildina asinsvadu sieniņu caurlaidības palielināšanās, mikrocirkulācijas traucējumi, asiņošana parenhīmas orgānos, smadzeņu membrānās un vielās, serozajās un gļotādās un ādā. Slimības klīniskā aina lielā mērā ir saistīta ar nieru, aknu, muskuļu un centrālās nervu sistēmas bojājumiem.
Slimības gaitā veidojas specifiska humorālā imunitāte, kas pirmajā stadijā pēc būtības ir nesterila. Jo īpaši, neskatoties uz augstu antivielu titru asinīs, patogēns saglabājas nierēs, kas var izraisīt slimības recidīvu. Galu galā patogēns tiek pilnībā izvadīts un notiek atveseļošanās, lai gan nieru disfunkcija un citi atlikušie efekti var saglabāties ilgu laiku.
Patomorfoloģija
Slimības smagumu un iznākumu lielā mērā nosaka nieru bojājumi. Šajā gadījumā tiek konstatēta kortikālā slāņa išēmija, medulla sastrēgums, infiltrāti un asinsizplūdumi intersticiālajos audos; glomerulos - eritrocītu stāze un dūņas, fibrīna trombi. Proksimālo kanāliņu epitēlijs tiek pakļauts nekrozei. Šīs izmaiņas var izraisīt akūtu nieru mazspēju. Aknu bojājumiem raksturīga hepatocītu deģenerācija un nekroze, tūska, intersticiālu audu infiltrācija, kas klīniski izpaužas ar hepatomegāliju, atsevišķos gadījumos ar dzelti, kuras patoģenēzē papildus loma ir hemolīzei.
Raksturīga ir muskuļu šķiedru vaskveida nekroze, asinsizplūdumi un infiltrāti muskuļos, kas klīniski izpaužas kā sāpīgums un spontānas sāpes muskuļos. Pastāvīgi tiek konstatēta splenomegālija, membrānu sastrēgums un smadzeņu vielas pietūkums, serozs meningīts rodas gandrīz 30% pacientu.
Galvenie leptospirozes nāves cēloņi ir akūta nieru vai nieru slimība aknu mazspēja, infekciozi toksisks šoks, sekundāras bakteriālas komplikācijas, trombohemorāģiskais sindroms.
Juščuks N.D., Vengerovs Yu.Ya.
RCHR (Kazahstānas Republikas Veselības ministrijas Republikas Veselības attīstības centrs)
Versija: Kazahstānas Republikas Veselības ministrijas klīniskie protokoli - 2016
Leptospiroze (A27)
Īss apraksts
Apstiprināts
Apvienotā veselības aprūpes kvalitātes komisija
Kazahstānas Republikas Veselības un sociālās attīstības ministrija
no 2016. gada 16. augusta
Protokols Nr.9
Leptospiroze (Vasiļjeva-Veila slimība)- akūta zoonotiska dabiska fokāla infekcijas slimība, ko izraisa dažādu seroloģisko variantu leptospira, ko pārnēsā galvenokārt ar ūdeni, kam raksturīga vispārēja intoksikācija, drudzis, nieru, aknu, centrālās nervu sistēmas bojājumi, hemorāģiskais sindroms un augsta mirstība.
ICD-10 un SSK-9 kodu korelācija
| ICD-10 | ICD-9 | ||
| Kods | Vārds | Kods | Vārds |
| A27 | Leptospiroze | - | - |
| A27.0. | Ikteriskā-hemorāģiskā leptospiroze | - | - |
| A27.8. | Citas leptospirozes formas | - | - |
| A27.9. | Leptospiroze, neprecizēta | - | - |
Protokola izstrādes datums: 2016. gads
Protokola lietotāji: ātrās palīdzības ārsti, feldšeri, ģimenes ārsti, terapeiti, infektologi, gastroenterologi, nefrologi, oftalmologi, neirologi, kardiologi, ķirurgi, dermatovenerologi, alergologi, anesteziologi-reanimatologi, akušieri-ginekologi.
Pierādījumu skala:
| A | Augstas kvalitātes metaanalīze, sistemātisks RCT pārskats vai lieli RCT ar ļoti zemu neobjektivitātes iespējamību (++), kuras rezultātus var vispārināt atbilstošai populācijai. |
| IN | Augstas kvalitātes (++) sistemātisks kohortas vai gadījuma kontroles pētījumu pārskats vai augstas kvalitātes (++) kohortas vai gadījuma kontroles pētījums ar ļoti zemu neobjektivitātes risku, vai RCT ar zemu (+) neobjektivitātes risks, kura rezultātus var vispārināt ar atbilstošu populāciju. |
| AR | Kohortas vai gadījuma kontroles pētījums vai kontrolēts pētījums bez randomizācijas ar zemu novirzes risku (+), kura rezultātus var vispārināt attiecīgajai populācijai vai RCT ar ļoti zemu vai zemu novirzes risku (++ vai +), rezultāti no kuriem nevar tieši sadalīt attiecīgajiem iedzīvotājiem. |
| D | Gadījumu sērija vai nekontrolēts pētījums vai eksperta atzinums. |
Klasifikācija
Klasifikācija
Leptospirozes klīniskā klasifikācija ( UN. Pokrovskis et al., 1979).
Veids:
· ikterisks;
· anikterisks.
Saskaņā ar vadošo sindromu:
· nieru;
· hepatorenāls;
· meningeāls;
· hemorāģisks.
Pēc smaguma pakāpes:
viegls (drudzis, bet bez būtiskiem iekšējo orgānu bojājumiem);
mērens (smags drudzis un plaši izplatīts klīniskā aina slimība);
· smaga (dzelte, trombohemorāģiskais sindroms, meningīts, akūta nieru mazspēja).
Atkarībā no komplikāciju klātbūtnes:
· bez komplikācijām;
ar komplikācijām:
- infekciozi toksisks šoks;
-akūts ievainojums nieres (AKI);
-akūta aknu-nieru mazspēja;
-trombhemorāģiskais sindroms utt.
Atkarībā no plūsmas veida:
· nav recidīvu;
· atkārtojas.
Diagnozes formulēšanas piemēri:
Leptospiroze, ikteriskā forma, smaga. Komplikācija: akūta nieru mazspēja.
Leptospiroze, anikteriskā forma, mērena smaguma pakāpe.
Leptospiroze, ikteriska forma, recidivējoša gaita, smaga smaguma pakāpe. Komplikācija: DIC sindroms.
Diagnostika (ambulatorā klīnika)
AMbulatorā DIAGNOSTIKA
Diagnostikas kritēriji
Sūdzības un anamnēze:
Akūts slimības sākums;
· viļņains drudzis;
· drebuļi;
· galvassāpes;
· sāpes jostas rajonā;
· vispārējs vājums;
· slikta dūša, vemšana;
· apetītes trūkums;
· stipras sāpes ikru muskuļos, kā arī jostas daļas muskuļos, mazāk intensīvas - kakla, muguras, vēdera muskuļos;
· Slimības gaita var būt ilgstoša, bieži vien viļņota.
Epidemioloģiskā vēsture:
Fiziskā pārbaude:
· asas muskuļu sāpes palpējot, īpaši ikru muskuļi;
aknu palielināšanās;
· palielināta liesa;
· nieru bojājumi (sāpes piesitot jostasvietai), samazināta ikdienas diurēze;
· centrālās nervu sistēmas bojājumi (serozais meningīts);
Laboratorijas pētījumi: Nē.
Nē.
Diagnostikas algoritms:
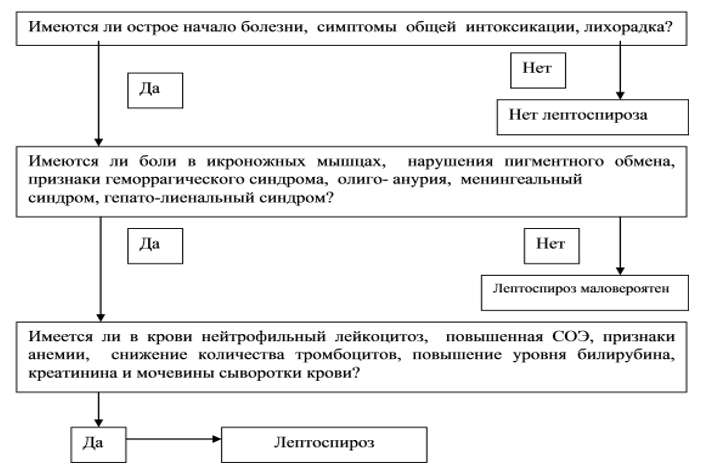
Diagnostika (slimnīca)
DIAGNOSTIKA STACIONĀRA LĪMENĪ
Diagnostikas kritēriji slimnīcas līmenī
Sūdzības un anamnēze:
· inkubācijas periods ir no 2 līdz 30 dienām, biežāk 7-14 dienas.
Akūts slimības sākums;
· ķermeņa temperatūras paaugstināšanās līdz 39-40°C;
· viļņains drudzis;
· drebuļi;
· galvassāpes;
· sāpes jostas rajonā;
· vispārējs vājums;
· slikta dūša, vemšana;
· apetītes trūkums;
· stipras sāpes ikru muskuļos, kā arī jostas daļas muskuļos, mazāk intensīvas - kakla, muguras, vēdera muskuļos;
· pastiprinātas muskuļu sāpes palpējot un ejot, apgrūtinot patstāvīgas kustības;
· ādas un redzamu gļotādu ikterisks krāsojums (ikteriskā formā);
· asiņošana no deguna, smaganām, kuņģa-zarnu trakta asiņošana, hemoptīze (ar trombohemorāģiskā sindroma attīstību);
samazināta diurēze (ar akūtu nieru bojājumu attīstību);
· Slimības gaita var būt ilgstoša, bieži vien viļņota.
Epidemioloģiskā vēsture:
· saskare ar ūdeni no atklātām ūdenskrātuvēm (makšķerēšana, peldēšana, ūdenssports, tūrisms u.c.);
· saskarsme ar savvaļas un mājdzīvniekiem, grauzējiem;
· suņu, žurku, peļu klātbūtne mājā;
· uzturēšanās dabiskos un antropourgiskos leptospirozes perēkļos;
· risks saslimt ar arodslimību ar leptospirozi (lopkopības saimniecību, gaļas kombinātu, kautuvju, kanalizācijas tīklu, noliktavu strādniekiem, laukstrādniekiem, medniekiem u.c.).
Fiziskā pārbaude:
· hiperēmija, sejas pietūkums;
· kakla un krūšu augšdaļas ādas hiperēmija;
· sklerālo asinsvadu injekcijas, asinsizplūdumi, sklerīts;
· izsitumi (parādās 3.-6.slimības dienā, polimorfs pēc būtības (skarlatveidīgs, morbilliforms, hemorāģisks), simetriski;
· dzelte (ikteriskā formā);
· asas muskuļu sāpes palpējot;
· hemorāģiskais sindroms (hemorāģiski izsitumi, asinsizplūdumi uz ādas un gļotādām);
aknu palielināšanās;
· palielināta liesa;
· nieru bojājuma pazīmes (sāpes, piesitot jostasvietai), samazināta ikdienas diurēze;
· centrālās nervu sistēmas bojājumi (meningīta pazīmes);
· sirds un asinsvadu sistēmas bojājumi (tahikardija, hipotensija, apslāpētas sirds skaņas).
Laboratorijas pētījumi :
UAC: neitrofilā leikocitoze, leikocītu formulas nobīde pa kreisi, aneozinofilija, limfopēnija, palielināts ESR. Smagās leptospirozes formās: anēmija (hemoglobīna un sarkano asins šūnu līmeņa pazemināšanās), trombocitopēnija.
OAM: samazināts urīna īpatnējais svars, proteīnūrija, leikocitūrija, cilindrūrija, mikrohematūrija, makrohematūrija (smagā formā), žults pigmenti (ikteriskā formā).
Asins ķīmija:
· leptospirozes ikteriskā formā: kopējā proteīna, albumīna līmeņa pazemināšanās, hiperbilirubinēmija, galvenokārt sakarā ar saistītais bilirubīns, ALT, ASAT, sārmainās fosfatāzes, amilāze;
· ar AKI attīstību: paaugstināts urīnvielas, kreatinīna līmenis, hiperkaliēmija;
· ar pankreatītu: paaugstināts amilāzes līmenis;
· meningīta gadījumā cerebrospinālā šķidruma klīniskajā analīzē: citoze ar pārsvaru vispirms neitrofīli, tad limfocīti, paaugstināts olbaltumvielu līmenis, hemorāģiskā sindroma gadījumā - eritrocīti (pārsvarā izmainīti).
· koagulogramma: asins recēšanas laika un asiņošanas ilguma palielināšanās, protrombīna līmeņa pazemināšanās, protrombīna indekss, protrombīna laika pagarināšanās, APTT pagarināšanās, INR palielināšanās, fibrinogēna satura palielināšanās;
· ekskrementi uz okultās asinis(ja jums ir aizdomas kuņģa-zarnu trakta asiņošana).
Kritēriji slimības smaguma novērtēšanai, pamatojoties uz laboratorijas diagnostikas rezultātiem.
| Pierakstīties | Nav sarežģījumu | Ar komplikācijām |
| Leikocitozes līmenis | Mērena leikocitoze | Augsta leikocitoze ar neitrofīliju un joslu nobīdi |
| Trombocitopēnijas līmenis | Ne mazāk kā 50×10/l 9 | Līdz 50×10/l un mazāk par 9 |
| ESR līmenis | Mērens ESR pieaugums | Ievērojami palielināts ESR |
| Hemoglobīna līmenis | Mērens hemoglobīna līmeņa pazemināšanās | Ievērojams hemoglobīna līmeņa pazemināšanās |
| Sarkano asins šūnu līmenis perifērajās asinīs | Neliels sarkano asins šūnu skaita samazinājums | Ievērojams sarkano asins šūnu skaita samazinājums |
| Olbaltumvielu līmenis vispārējā urīna analīzē | Normālās robežās | Virs normas |
| Cilindru līmenis vispārējā urīna analīzē | Normālās robežās | Virs normas |
| Leikocītu līmenis vispārējā urīna analīzē | Normālās robežās | Virs normas |
| Sarkano asins šūnu līmenis vispārējā urīna analīzē | Normālās robežās | Virs normas |
| Sarkano asins šūnu līmenis koprogrammā | Nav | Atrasts lielā skaitā |
| Kopējais olbaltumvielu līmenis serumā | Normālās robežās | Zem normas |
| Albumīna līmenis serumā | Normālās robežās | Zem normas |
| C-reaktīvā proteīna, aknu transferāžu, sārmainās fosfatāzes, bilirubīna, amilāzes līmenis asins serumā | Normālās robežās | Virs normas |
| Cerebrospinālā šķidruma olbaltumvielu līmenis | Normālās robežās | Virs normas |
| Citozes līmenis cerebrospinālajā šķidrumā | Normālās robežās | Virs normas |
| Urīna amilāzes līmenis | Normālās robežās | Virs normas |
Īpašas izpētes metodes:
-Citrātu asiņu, urīna, cerebrospinālā šķidruma mikroskopiskā izmeklēšana (meningīta gadījumā) tumšā laukā (leptospira noteikšana).
- Seroloģiskās metodes:
Leptospira mikroaglutinācijas reakcija (LMA) (no 6-12 dienām no slimības sākuma): antivielu noteikšana Leptospira interrogans(diagnostikas titrs 1:100, ņemot vērā tā pieaugumu nākotnē);
· RPGA (diagnostikas titrs - 1:80);
· ELISA (specifisku IgM antivielu noteikšana slimības 3.-4. dienā, IgG atveseļošanās periodā).
-Asins, cerebrospinālā šķidruma (meningīta), urīna PCR: specifisku Leptospira DNS fragmentu identificēšana.
Instrumentālie pētījumi:
· Krūškurvja orgānu rentgenogrāfija (pēc indikācijām): pneimonijas pazīmes (infiltrācijas perēklis plaušās), bronhīts;
· elektrokardiogrāfija (ja norādīta) sirds bojājuma pazīmju noteikšanai: difūza miokarda bojājuma pazīmes, ritma un vadīšanas traucējumi, smagos gadījumos infekciozi toksiska miokardīta pazīmes;
· ehokardiogrāfija (pēc indikācijām): miokardīta diagnostikai;
· Vēdera dobuma orgānu ultraskaņas izmeklēšana: identificējot hepatīta, holecistīta, pankreatīta pazīmes;
· Nieru ultraskaņa: nieru bojājuma pazīmju noteikšana;
· Virsnieru dziedzeru ultraskaņa (pēc indikācijām): virsnieru dziedzeru bojājuma pazīmju noteikšana;
· Fibroezofagogastroduodenoskopija (pēc indikācijām): kuņģa-zarnu trakta asiņošanas pazīmju noteikšana;
· Smadzeņu CT/MRI (pēc indikācijām): centrālās nervu sistēmas bojājuma gadījumā diferenciāldiagnozes nolūkos, identificējot subarahnoidālās asiņošanas pazīmes.
Diagnostikas algoritms: ambulatorais līmenis.
Leptospirozes diagnostikas klīniskie kritēriji.
| Pierakstīties | Raksturīgs | UD* |
| Slimības sākums | Akūts | IN |
| Drudzis | Ļoti remitējoša vai pastāvīga ar atkārtotiem drudža viļņiem | IN |
| Intoksikācijas sindroms | IN | |
| Mialģiskais sindroms | No pirmajām slimības stundām tiek novērotas asas spontānas muskuļu sāpes, īpaši ikru muskuļos, mialģiju pavada ādas hiperestēzija. Kāju, augšstilbu un muguras lejasdaļas muskuļu palpācija ir ļoti sāpīga un apgrūtināta kustība. | A |
| Eksantēmas sindroms | Ģeneralizēta kapilāra endotēlija bojājuma rezultātā tiek novērotas raksturīgas vaskulīta pazīmes: sejas, kakla, krūšu augšdaļas hiperēmija un pietūkums, rīkles hiperēmija, makulopapulāri un petehiāli izsitumi uz stumbra un ekstremitātēm (parādās uz 3. 5. slimības diena un ilgst 1-7 dienas, sabiezē uz ekstremitāšu ekstensora virsmas). Leptospirozes ikteriskajai formai raksturīgāki ir hemorāģiskie izsitumu elementi, anikteriskajai formai - makulopapulāri. | IN |
| Acu sindroms | IN | |
| Sirds un asinsvadu sistēmas sindroms | Tahikardija vai relatīva bradikardija, sirds aritmijas, pazemināts asinsspiediens, apslāpētas sirds skaņas, kas liecina par infekciozu kardiopātiju vai leptospirotiskā miokardīta attīstību | AR |
| Aknu sindroms | No 3-5 slimības dienas tiek novērota dzelte, aknu palielināšanās, urīna tumšums, paaugstinās ALAT, ASAT, sārmainās fosfatāzes līmenis un mērens bilirubīna līmeņa paaugstināšanās asins serumā (tiešās un netiešās frakcijas). , kas ir hepatīta izpausmes. Splenomegālija, kā arī akūta aknu mazspēja vieglas un vidēji smagas leptospirozes formās tiek novērota salīdzinoši reti. Smagās slimības formās tiek traucēti asinsreces faktoru sintēzes procesi aknās, kas veicina trombohemorāģiskā sindroma izpausmi. | IN |
| Trombocitopēnija un trombocitopātija | Smagās leptospirozes formās var attīstīties trombocitopēnija (līdz 50×109/l vai mazāk) un trombocitopātija, kā arī hipokoagulācija un mikrovaskulāras sistēmas bojājumi, kas veicina dažādu trombohemorāģiskā sindroma pazīmju parādīšanos (petehijas, purpura, asinsizplūdumi plkst. injekcijas vietās un sklērā, deguna asiņošana, kuņģa-zarnu trakta asiņošana, subarahnoidāla asiņošana, virsnieru asiņošana). | IN |
| Nieru sindroms | Tā ir tipiska un visizplatītākā leptospirozes izpausme, nieru bojājumi pirmajās 2-7 dienās izpaužas ar oligūriju (anūriju), kam seko poliūrija; proteīnūrija; cilindrūrija; azotēmijas palielināšanās (pēdējā norāda uz akūtas nieru mazspējas attīstību). Dažreiz tiek atzīmēta hematūrija un sāpes jostas rajonā. Pīūrijas parādīšanās norāda uz sekundāras infekcijas pievienošanos. Anūrijas ģenēzē nevar izslēgt izteikta asinsspiediena pazemināšanās nozīmi. Nieru darbības atjaunošanās pēc leptospirozes notiek ļoti lēni, un var attīstīties hroniska nieru mazspēja. | IN |
| Centrālās nervu sistēmas sindroms | Akūtā slimības stadijā pacientus nomoka galvassāpes, bezmiegs, dažiem pacientiem rodas konvulsīvs sindroms. Var attīstīties leptospirozes serozs meningīts ar augstu pleocitozi un palielinātu olbaltumvielu daudzumu. | IN |
| Smagās leptospirozes formās tiek novērots toksisks elpas trūkums, asiņošana pleirā, hemoptīze, hemorāģiska plaušu tūska un respiratorā distresa sindroms. | AR | |
| Kuņģa-zarnu trakta sindroms | Tas izpaužas kā sāpes vēderā, dažreiz paroksizmāla rakstura, un dispepsijas traucējumi, ko izraisa pankreatīta un holecistīta attīstība, kas atšķirībā no pieaugušajiem bieži tiek novērota bērniem. | AR |
| Anēmijas sindroms | IN |
Leptospirozes smaguma novērtēšanas kritēriji, pamatojoties uz klīniskajām pazīmēm.
| Pierakstīties | Zīmju raksturojums | ||
| Viegla pakāpe smagums | Vidēja smaguma pakāpe | Smags smagums | |
| Slimības sākums | Akūts | Akūts | Ļoti pikanti |
| Drudzis | Augsts remitīvs vai pastāvīgs drudzis ar atkārtotiem viļņiem | Augsts remitīvs vai pastāvīgs drudzis ar atkārtotiem viļņiem | |
| Intoksikācijas sindroms | Galvassāpes, apetītes zudums, slikta dūša, vemšana | Smagas galvassāpes, apetītes zudums, slikta dūša, vemšana | Smaga trauksme, pēkšņs apetītes zudums, slikta dūša, vemšana |
| Mialģiskais sindroms | Spontānas muskuļu sāpes, īpaši ikru muskuļos, pavada ādas hiperestēzija. Kāju, augšstilbu un muguras lejasdaļas muskuļi ir stipri sāpīgi, un ir apgrūtināta kustība. | Asas spontānas muskuļu sāpes, īpaši ikru muskuļos, pavada ādas hiperestēzija. Muskuļi apakšējās ekstremitātes, muguras lejasdaļa ir asi sāpīga, kustība apgrūtināta. | Apakšējo ekstremitāšu un muguras lejasdaļas muskuļi ir asi sāpīgi, kustība ir apgrūtināta. |
| Ādas sindroms | Bieži tiek atzīmēta dzelte. Hiperēmija un pietūkums sejas, kakla, krūškurvja augšdaļā, rīkles hiperēmija, makulopapulāri un petehiāli izsitumi uz rumpja un ekstremitātēm (rodas 3-5. slimības dienā un ilgst 1-7 dienas, sabiezē uz ekstensora virsmas ekstremitātes). Raksturīgāki ir hemorāģiskie izsitumu elementi, anikteriskiem izsitumiem - makulopapulāri. | Bieži tiek atzīmēta dzelte. Hiperēmija un pietūkums sejas, kakla, krūškurvja augšdaļā, rīkles hiperēmija, makulopapulāri un petehiāli izsitumi uz rumpja un ekstremitātēm (rodas 3-5. slimības dienā un ilgst 1-7 dienas, sabiezē uz ekstensora virsmas ekstremitātes). Raksturīgāki ir hemorāģiskie izsitumu elementi, anikteriskiem izsitumiem - makulopapulāri. | |
| Konjunktīvas bojājumu sindroms, episklerīts | Konjunktivīts, episklerīts ar fotofobiju. | Konjunktivīts, episklerīts ar fotofobiju. | Konjunktivīts, episklerīts ar fotofobiju. |
| Infekciozās kardiopātijas sindroms, leptospirozes miokardīts | Tahikardija vai relatīvā bradikardija, sirds aritmijas, pazemināts asinsspiediens, apslāpētas sirds skaņas - kā infekciozas kardiopātijas izpausmes. | Infekciozās kardiopātijas izpausmes: tahikardija vai relatīva bradikardija, sirds aritmijas, pazemināts asinsspiediens, apslāpētas sirds skaņas. Dažreiz tiek atzīmēta leptospirozes miokardīta attīstība. | Izteiktas infekciozās kardiopātijas izpausmes: tahikardija vai relatīva bradikardija, sirds aritmijas, pazemināts asinsspiediens, apslāpētas sirds skaņas. Bieži tiek atzīmēta leptospirozes miokardīta attīstība. |
| Aknu sindroms | Palielinātas aknas, paaugstināts ALAT, ASAT, sārmainās fosfatāzes līmenis, mērens bilirubīna līmeņa paaugstināšanās serumā. Akūta aknu mazspēja attīstās salīdzinoši reti. | Palielinātas aknas, tumšs urīns, paaugstināts ALAT, ASAT, sārmainās fosfatāzes līmenis, paaugstināts bilirubīna līmenis asins serumā Bieži attīstās akūta aknu mazspēja. Tiek atklātas asinsreces faktoru sintēzes procesu traucējumu pazīmes aknās. | |
| Trombohemorāģiskais sindroms, trombocitopēnija, trombocitopātija | Trombocitopēniju un trombocitopātiju salīdzinoši reti pavada trombohemorāģiskā sindroma pazīmes. | Trombocitopēniju un trombocitopātiju bieži pavada trombohemorāģiskā sindroma pazīmes. | Trombocitopēnija (līdz 50,109/l vai mazāk) un trombocitopātija, kas veicina dažādu trombohemorāģiskā sindroma pazīmju parādīšanos. |
|
Nieru un urīnceļu sindroms veidus |
No 2-7 slimības dienām tiek novērota oligūrija, kam seko poliūrija; proteīnūrija; cilindrūrija. Dažreiz tiek atzīmēta hematūrija un sāpes jostas rajonā. Pyuria norāda uz sekundāras infekcijas pievienošanu. |
No 2-7 dienām slimības, oligūrija, anūrija ar sekojoša poliurija; proteīnūrija; cilindrūrija; palielinot azotēmiju. Dažreiz tiek atzīmēta hematūrija un sāpes jostas rajonā. Pyuria norāda uz sekundāras infekcijas pievienošanu. Nieru darbības atjaunošana notiek ļoti lēni. |
No 2-7 slimības dienām tiek novērota oligūrija, anūrija, kam seko poliūrija; proteīnūrija; cilindrūrija; azotēmijas palielināšanās, kas norāda uz akūtas nieru mazspējas attīstību. Dažreiz tiek atzīmēta hematūrija un sāpes jostas rajonā. Pyuria atspoguļo sekundāras infekcijas pievienošanu. Nieru funkcijas atjaunošanās notiek ļoti lēni, un var attīstīties hroniska nieru mazspēja. |
|
Centrālās nervu sistēmas sindroms |
Bieži tiek novērotas galvassāpes, bezmiegs un krampji. Leptospirozes serozo meningītu raksturo augsts pleocitoze un palielināts olbaltumvielu daudzums. | ||
| Elpošanas trakta sindroms | Leptospirozei nav raksturīgi specifiski elpošanas sistēmas bojājumi. | Leptospirozei nav raksturīgi specifiski elpošanas sistēmas bojājumi. Sekundāras infekcijas pievienošanas dēļ var attīstīties pneimonija. | Iespējami specifiski plaušu bojājumi (pneimonija). Tiek atzīmēts toksisks elpas trūkums, asiņošana pleirā, hemoptīze, hemorāģiska plaušu tūska un respiratorā distresa sindroms. Ir iespējams arī attīstīt plaušu bojājumus sekundāras infekcijas pievienošanas dēļ |
| Gremošanas orgānu sindroms | Tas izpaužas kā sāpes vēderā, dažreiz paroksizmāla rakstura, un dispepsijas traucējumi, ko izraisa kuņģa-zarnu trakta funkcionālo traucējumu attīstība. | Tas izpaužas kā sāpes vēderā, dažreiz paroksizmāla rakstura, un dispepsijas traucējumi, ko izraisa kuņģa-zarnu trakta funkcionālo traucējumu attīstība. Simptomus dažos gadījumos izraisa pankreatīta un holecistīta attīstība. | Tas izpaužas kā sāpes vēderā, dažreiz paroksizmāla rakstura, un dispepsijas traucējumi, ko izraisa kuņģa-zarnu trakta funkcionālo traucējumu attīstība, kā arī pankreatīta un holecistīta attīstība. |
| Anēmijas sindroms | Anēmijas attīstība ir salīdzinoši reta. | Klīniskās asins analīzes bieži uzrāda hemoglobīna līmeņa pazemināšanos, kas tiek kombinēta ar iekaisuma pazīmēm (neitrofīlo leikocitozi, palielinātu ESR). | Klīniskā asins analīze uzrāda hemoglobīna līmeņa pazemināšanos, kas tiek kombinēta ar iekaisuma pazīmēm (neitrofīlā leikocitoze, palielināts ESR). |
| Komplikācijas |
Irīts, iridociklīts, uveīts. Astēnisks sindroms. |
Irīts, iridociklīts, uveīts. Deguna asiņošana. Sekundārā pneimonija. Pārejoši traucējumi sirds ritms. Hroniska nieru mazspēja. |
Meningīts, encefalīts, mielīts, polineirīts, miokardīts, irīts, iridociklīts, uveīts. Akūta un hroniska nieru mazspēja. Kuņģa-zarnu trakta asiņošana. Asiņošana virsnieru dziedzeros. Subarahnoidālā koefūzija. Sirds ritma traucējumi. Sekundārā pneimonija. Holecistīts. Pankreatīts. |
Pamata saraksts (obligāts) diagnostikas pasākumi :
· UAC;
· OAM;
· bioķīmiskā analīze asinis;
· koagulogramma;
· skābju-bāzes stāvoklis, asins elektrolīti;
· mikroskopiskā izmeklēšana citrētas asinis (1 nedēļa slimības), urīns (no 2 nedēļām), cerebrospinālais šķidrums (pēc indikācijām) tumšā laukā (leptospira noteikšana);
Leptospira mikroaglutinācijas reakcija (LMA);
· ELISA;
· Asins, cerebrospinālā šķidruma PCR (pret meningītu);
· mugurkaula punkcija ar cerebrospinālā šķidruma analīzi (vispārēju smadzeņu simptomu un meningeālu simptomu klātbūtnē);
· EKG;
· Vēdera dobuma orgānu ultraskaņa;
· Nieru ultraskaņa.
Papildu diagnostikas pasākumu saraksts:
· Urīna PCR (no 2-3 slimības nedēļām);
krūškurvja orgānu rentgenogrāfija (ja ir aizdomas par pneimoniju);
ehokardiogrāfija (ja ir aizdomas par miokardītu);
· (ja ir aizdomas par kuņģa-zarnu trakta asiņošanu);
· Virsnieru dziedzeru ultraskaņa (ja ir bojāti virsnieru dziedzeri);
· Smadzeņu CT skenēšana, smadzeņu MRI (centrālās nervu sistēmas bojājumiem);
· ekskrementi slēptām asinīm (ja ir aizdomas par kuņģa-zarnu trakta asiņošanu).
Diferenciāldiagnoze
| Diagnoze | Diferenciāldiagnozes pamatojums | Aptaujas | Diagnostikas izslēgšanas kritēriji |
| Gripa | Vispārēju simptomu klātbūtne: akūts sākums, intoksikācijas sindroms, drudzis. | Fluorescējošu antivielu metode, ELISA, PCR | Vadošais - katarālais sindroms (laringotraheīts), galvassāpju lokalizācija frontālajā reģionā, meningeālās pazīmes parasti izraisa meningisms, izsitumu nav, leikopēnija, normāls ESR. |
| Tropu malārija | Akūts sākums, drudzis, dzelte, palielinātas aknas un liesa. | Būtiska aknu un liesas palielināšanās, tipiski malārijas paroksizmi, strauji progresējoša hemolītiskā anēmija, ja nav asiņošanas, akūta nieru mazspēja parasti rodas uz hemoglobinuriskā drudža fona; nav raksturīga cerebrālās komas attīstības iespēja, bilirubīna palielināšanās netiešās frakcijas dēļ, leikopēnija, hemorāģiskais sindroms. | |
| Vīrusu hepatīts (VH) | Akūts (subakūts) sākums, dzelte, palielinātas aknas, liesa | VH specifisko marķieru noteikšana (ELISA) | Drudzis tikai pirmsikteriskajā periodā ar CHA, neatkārtojas slimība, dabiski palielinātas aknas un liesa, parenhīmas dzelte ar augstu ALAT un ASAT aktivitāti, hemorāģiskais sindroms galvenokārt smagās CHA formās, nav anēmijas, leikopēnija, ESR normas robežās. . |
| HFRS | RNIF, ELISA, PCR | Stipras sāpes muguras lejasdaļā no pirmajām dienām, ja nav sāpju ikru muskuļos, rupja hematūrija; Asiņošana no smaganām un dzemdes asiņošana nav raksturīga. | |
| Toksisks hepatīts | Dzelte, palielinātas aknas | Toksikoloģiskie pētījumi | Pakāpeniska parādīšanās, saistība ar toksiskiem faktoriem anamnēzē. Drudzis, hemorāģiskais sindroms, palielināta liesa, anēmija un trombocitopēnija nav raksturīgi. |
| Saindēšanās ar smago metālu sāļiem | Akūts sākums, drudzis, hemorāģiskais sindroms. | Smago metālu sāļu noteikšana asins serumā un urīnā |
Akūts sākums, pirmie simptomi parādās 4 stundas pēc indes iekļūšanas organismā. Dažreiz inkubācijas periods ilgst divas dienas. Galvenās sūdzības, ja toksiska viela nonāk saskarē ar pārtiku: sāpes vēderā, metāliska garša mutē, dedzinoša sajūta, slikta dūša, vemšana, bieži asiņaina vai zila, siekalošanās un caureja, vispārēji intoksikācijas simptomi: galvassāpes, reibonis, vispārējs vājums, tahikardija, straujš spiediena kritums, dzelte hemolīzes un aknu mazspējas attīstības rezultātā, akūta nieru mazspēja, krampji un elpošanas mazspēja. Ja inde nokļūst ieelpojot, uzskaitītajiem simptomiem ir pievienotas “vara drudža” pazīmes: acu kairinājums, šķaudīšana, asarošana, drebuļi temperatūras paaugstināšanās līdz 38-39 ° C rezultātā, izmirkuši sviedri, smags vājums un muskuļu sāpes, sauss klepus un elpas trūkums, iespējams, alerģisku izsitumu parādīšanās. Perifērajās asinīs ir anēmija, leikopēnija, trombocitopēnija. Koagulogramma parāda asins recēšanas faktoru deficītu |
Leptospirozes anikterisko formu diferenciāldiagnoze
| Rādītājs | Leptospiroze | Gripa | Hemorāģiskie drudži | Riketsa slimības |
| Sezonalitāte* | Vasara-rudens | novembris-marts | Vasara-rudens | Vasara-rudens |
| Drudža ilgums (dienas) | 3-15 | 3-6 | 3-10 | 3-18 |
| Katarālas parādības | Vāji izteikts | Laringotraheīts ir raksturīgs | Nē | Iespējams, bet vāji izteikts |
| Izsitumi | Polimorfs, bieži | Nē | Hemorāģisks, tropu gadījumos - morbilliforms | Polimorfs, ar hemorāģisko komponentu |
| Hemorāģiskais sindroms | Izteikts | Reti (deguna asiņošana) | Asi izteikts | Reti, vāji izteikts |
| Aknu palielināšanās | Raksturīgs | Nē | Var būt | Raksturīgs |
| Palielināta liesa | Bieži | Nē | Reti | Bieži |
| Nieru bojājumi | Raksturīgs | Nē | Raksturīgs | Nē |
| Proteīnūrija | Augsts | Iespējams, mazsvarīgs | Masīvs | Iespējams, mazsvarīgs |
| Hematūrija | Mikrohematūrija | Reti mikrohematūrija | Mikro-, makrohematūrija | Nē |
| Leikociturija | Iespējams | Nē | Iespējams | Nē |
| Cilindūrija | Bieži | Nē | Bieži | Iespējams |
| Meningeālais sindroms | Bieži | Reti | Reti | Bieži |
| CSF pleocitoze | Bieži vien limfocītu, jauktu | Nē | Nē | Iespējama limfocītu |
| Anēmija | Iespējams | Nē | Bieži | Nē |
| Trombotiskā noslīkšana | Bieži | Nē | Bieži | Nē |
| Balto asins šūnu skaits | Smaga leikocitoze | Leikopēnija | Leikopēnija | Mērena leikocitoze |
| ESR | Augsts | Norm | Nedaudz palielināts | Nedaudz palielināts |
| Specifiska diagnostika | Mikrohemaglutinācijas reakcija, mikroskopija | Fluorescējošu antivielu metode, RSK un citas seroloģiskās metodes | RNIF, ELISA, PCR | RNIF, RSK, RNGA |
Leptospirozes ikteriskās formas diferenciāldiagnoze
| Rādītājs | Leptospiroze | Vīrusu hepatīts | Malārija | Toksisks hepatīts |
| Sākt | Akūts | Akūts, subakūts | Akūts | Pakāpeniski |
| Dzelte | No 5-7 dienām, mērens vai intensīvs | No 3-20 dienām, mērens vai intensīvs | No 5-10 dienām vājš, mērens | Mērens līdz intensīvs |
| Drudzis | Augsts, 3-15 dienas | Mērens, līdz 3-4 dienām | Augstas, atkārtotas drebuļu lēkmes | Nē |
| Āda uz sejas | Hiperēmija | Bāla | Hiperēmija | Bāla |
| Izsitumi | Polimorfs, bieži | Iespējams, nātrene | Nē | Nē |
| Dispepsiskais sindroms | Vemšana, anoreksija | Slikta dūša, smaguma sajūta labajā hipohondrijā, anoreksija | Caureja | Anoreksija |
| Aknu palielināšanās | Pastāvīgi | Pastāvīgi | Pastāvīgi | Pastāvīgi |
| Palielināta liesa | Bieži | Var būt | Pastāvīgi | Nav klāt |
| Hemorāģiskais sindroms | Bieži | Reti, smagos gadījumos | Nav tipisks | Nav tipisks |
| Anēmija | Bieži | Nav tipisks | Pastāvīgi | Nav tipisks |
| Trombocitopēnija | Bieži | Nav tipisks | Var būt | Nav tipisks |
| Leikocitoze | Pastāvīgi | Leikopēnija | Leikopēnija | Normocitoze |
| ESR | Paaugstināts | Normāls, samazināts | Nedaudz palielināts | Normāls |
| Bilirubīns | Paaugstināts, abas frakcijas | Paaugstināts, vairāk saistīts | Paaugstināts, brīvāks | Reklamēts saistīts |
| Transferāzes | Nedaudz palielināts | Strauji palielinājās | Nedaudz palielināts | Labi |
| KFC | Paaugstināts | Labi | Nedaudz palielināts | Labi |
| Proteīnūrija | Augsts | Nepilngadīga | Mērens | Iespējams |
| Hematūrija | Mikrohematūrija | Nav tipisks | Hemoglobinūrija | Iespējams |
| Leikociturija | Bieži | Nav tipisks | Nav tipisks | Nav tipisks |
| Cilindūrija | Bieži | Iespējams | Iespējams | Reti |
| Specifiska diagnostika | Mikrohemaglutinācijas reakcija, mikroskopija | Specifiski CH marķieri | Uztriepes un bieza asins piliena mikroskopija | Toksikoloģiskais pētījums |
Leptospirozes un akūta vīrusu hepatīta diferenciāldiagnoze
| Simptomi | Leptospiroze | Akūts vīrusu hepatīts |
| Slimības sākums | Akūts | pakāpeniski |
|
Temperatūra |
augsts 5-9 dienas, dažreiz divu viļņu | vairumā gadījumu normāls vai zemas pakāpes drudzis |
| Drebuļi | bieži | nevar būt |
| Galvassāpes | bieži | reti |
| Sāpes ikru muskuļos | bieži | nevar būt |
| Herpes | bieži | nevar būt |
| Sejas hiperēmija, sklera injekcija | bieži | nevar būt |
| Hemorāģiskās izpausmes | bieži | tikai tad, ja to sarežģī akūta aknu mazspēja |
| Dzelte | parādās 3-5 dienā, ātri aug | parādās vēlāk, pakāpeniski palielinās |
| Nieru bojājumi | ļoti bieži, smagi | rets, mazsvarīgs |
| Meningeālās pazīmes | novērota bieži | nevar būt |
| Vispārējā asins analīze | bieži neitrofilā leikocitoze ar nobīdi pa kreisi, anēmija, trombocitopēnija, paātrināta ESR | normocitoze vai leikopēnija, limfocitoze, ESR normas robežās |
| Aminotransferāzes aktivitāte | nedaudz palielinājies | strauji pieauga |
Ārstēšana ārzemēs
Ārstējieties Korejā, Izraēlā, Vācijā, ASV
Saņemiet padomu par medicīnas tūrismu
Ārstēšana
Ārstēšanā izmantotās zāles (aktīvās sastāvdaļas).
| Cilvēka albumīns |
| Amoksicilīns |
| Aprotinīns |
| Benzilpenicilīns |
| Heparīna nātrijs |
| Hidrokortizons |
| Deksametazons |
| Dekstroze |
| Diklofenaks |
| Doksiciklīns |
| Dopamīns |
| Kālija hlorīds (Kālija hlorīds) |
| Kalcija hlorīds |
| Ketoprofēns |
| Mannīts |
| Meglumīns |
| Menadiona nātrija bisulfīts |
| Meropenēms |
| Nātrija acetāts |
| Nātrija hidrokarbonāts |
| Nātrija hlorīds |
| Omeprazols |
| Paracetamols |
| Pentoksifilīns |
| Svaigi saldēta plazma |
| Prednizolons |
| Famotidīns |
| Furosemīds |
| Cefepīms |
| Cefotaksīms |
| Ceftriaksons |
| Ciprofloksacīns |
| Epinefrīns |
| Sarkano asins šūnu masa |
| Etamzilāts |
Ārstēšana (ambulatorā klīnika)
AMbulatorā ĀRSTĒŠANA
Ārstēšanas taktika: IN ambulatorais uzstādījums Pacienti ar leptospirozi netiek ārstēti. Pacienti tiek nosūtīti hospitalizācijai uz slimnīcu, lai sniegtu viņiem specializētu medicīniskā aprūpe.
· gastroenterologa konsultācija: neinfekciozas etioloģijas aknu bojājuma gadījumā;
· nefrologa konsultācija par nieru bojājumiem un AKI attīstību;
· konsultācija ar terapeitu pneimonijas un bronhīta attīstībai;
Preventīvās darbības:
· sanitārie un veterinārie pasākumi lopkopības saimniecībās, regulāra deratizācija, ūdenstilpju aizsardzība pret piesārņojumu ar dzīvnieku ekskrementiem, ūdens apgādes avotu kontrole, cilvēku peldēšanās vietas, lopu dzirdināšanas vietas u.c.;
· riska grupu (lopu fermu, zoodārzu, zooveikalu, suņu novietņu, kažokzvēru fermu, lopkopības izejvielu pārstrādes uzņēmumu, ar leptospira kultūrām strādājošo laboratoriju darbinieku) vakcinācija no 7 gadu vecuma ar inaktivētu leptospirozes vakcīnu 0,5 ml subkutāni, vienu reizi , revakcinācija pēc gada.
· lauksaimniecības dzīvnieku un suņu vakcinācija.
Pacienta uzraudzība: veic klīniskās medicīnas speciālisti/ģimenes ārsti medicīniskās apskates veidā.
|
N p/p |
Ārstu veikto pārbaužu biežums KIZ/GP |
Novērošanas ilgums | Ārstu speciālistu konsultāciju indikācijas un biežums |
| 1 | 1 reizi mēnesī |
6 mēneši ja nav komplikāciju |
Nefrologs, oftalmologs, neirologs, terapeits ir nepieciešams 1. mēnesī pēc slimības. Turpmākajos mēnešos klīnisko izpausmju profilā tiek iesaistīti specializēti speciālisti. |
| 2 | Pirmos 6 mēnešus reizi mēnesī. pēc atveseļošanās, pēc tam reizi 3-4 mēnešos. | 2 gadi, ja attīstās komplikācijas. | oftalmologs, neirologs, nefrologs un citu specialitāšu ārsti (pēc indikācijām) |
|
N p/p |
Laboratorijas biežums un papildu metodes pētījumiem | Dereģistrācijas kritēriji | Kārtība slimu cilvēku uzņemšanai darbā |
| 1 |
Vispārējās asins un urīna analīzes, kā arī pacientiem, kuriem ir bijusi slimības ikteriskā forma, un bioķīmiskās asins analīzes tiek veiktas katru mēnesi pirmos 6 mēnešus, pēc tam reizi 3-4 mēnešos. V nākamo 2 gadu laikā (ja ir sarežģījumi) un pēc izņemšanas no “D”. Papildu pētījumi tiek plānoti atbilstoši indikācijām. |
Klīniskā atveseļošanās, laboratorisko parametru normalizēšana (ALAT, ASAT, kreatinīns, urīnviela utt.) un progresēšanas trūkums patoloģiskie procesi no ārpuses dažādi orgāni un sistēmas (ar sarežģītu slimības gaitu). |
Klīniskā atveseļošanās |
· stabila ķermeņa temperatūras normalizēšanās;
· CSF sanitārija meningīta gadījumā.
Ārstēšana (ātrā palīdzība)
DIAGNOZE UN ĀRSTĒŠANA ĀRKĀRTAS PALĪDZĪBAS STADIJĀ
Diagnostikas pasākumi
Sūdzību un anamnēzes apkopošana:
· sūdzību par drudzi, intoksikāciju (galvassāpes, vājums, mialģija, sāpes ikru muskuļos, slikta dūša utt.) klātbūtne.
· epidemioloģiskās vēstures dati: saskare ar atklātiem ūdeņiem (makšķerēšana, peldēšana, ūdenssports, tūrisms u.c.); suņu, žurku, peļu klātbūtne mājā; uzturēšanās epidemioloģiski apstiprinātā leptospirozes uzliesmojumā, arodinfekcijas ar leptospirozi riska klātbūtne.
Uz fizisko pārbaudi novērtēt apziņas stāvokli, ādu un redzamās gļotādas, sejas hiperēmijas esamību/neesamību, sklera asinsvadu injekciju, ādas izsitumus, sirds un asinsvadu sistēmas, aknu, nieru, plaušu, centrālās nervu sistēmas bojājumu simptomus, ģeneralizētas kapilotoksikozes pazīmes, ārkārtas apstākļi.
Neatliekamā aprūpe
Meningīta gadījumā:
Pacientiem ar leptospirozi meningīta klātbūtnē vai ar aizdomām par to ievada vienu reizi:
Prednizolons: 90-120 mg intramuskulāri vai intravenozi (UD-S);
furosemīds: 2-4 ml intramuskulāri vai intravenozi; (UD — B)
ITS (visas darbības tiek veiktas pacienta transportēšanas laikā uz slimnīcu):
· tūlītēja 0,9% NaCl šķīduma intravenoza ievadīšana - 800,0 ml (UD-C);
Prednizolons 120 mg (UD-S),
· nodrošināt mitrināta skābekļa piegādi.
Ārstēšana (stacionārā)
ĀRSTĒŠANA STACIONĀRĀ
Ārstēšanas taktika
Galvenās ārstēšanas metodes ir antibiotiku lietošana. Pacientu ar smagām leptospirozes formām, ko sarežģī akūts nieru bojājums, ārstēšana tiek veikta, izmantojot patoģenētisko terapiju. Visefektīvākā antibiotika ir penicilīns, ja tas ir nepanesams, to var aizstāt ar tetraciklīnu grupas antibiotikām, cefalosporīniem un fluorhinoloniem.
Nemedikamentoza ārstēšana:
· gultas režīms visā drudža periodā;
· diēta: nieru bojājumiem - tabula Nr.7, aknu bojājumiem - tabula Nr.5, kombinētiem bojājumiem - tabula Nr.5 ar sāls ierobežojumu vai tabula Nr.7 ar tauku ierobežojumu.
Narkotiku ārstēšana(atkarībā no slimības smaguma pakāpes):
Etiotropiskā terapija:
| Ārstēšanas režīms vieglām formām | Ārstēšanas režīms mērenām formām | Standarta ārstēšanas shēma smagām un sarežģītām formām | Standarta leptospirozes meningīta ārstēšanas shēma |
|
1,0 miljoni vienību x 6 reizes dienā IM (UD-A), Rezerves zāles: doksiciklīns 0,1 g x 2 reizes dienā iekšķīgi (UD-A) (ja nav dzelte) vai amoksicilīns - 0,5 g x 4 reizes dienā, iekšķīgi (UD-B) vai ciprofloksacīns 0,5 g x 2 reizes dienā iekšķīgi (UD-B). |
Benzilpenicilīna nātrija sāls 1,0–1,5 miljoni vienību x 6 reizes dienā. IM (BP-A). Rezerves zāles: doksiciklīns 0,1 g x 2 reizes dienā (UD-A) vai ceftriaksons 1,0 - 2,0 g x 2 reizes dienā, IM, IV (UD-A), vai cefotaksīms 1-2 g/dienā 2-4 devās IV, IM (UD-V) vai ciprofloksacīns 500 mg x 2 reizes dienā iekšķīgi (UD-B). Etiotropiskā terapija tiek veikta 5-7 dienas. |
Benzilpenicilīna nātrija sāls 1,5–2,0 miljoni vienību x 6–8 reizes dienā IM, IV (UD-A). Rezerves zāles: Ceftriaksons 4,0 - 6,0 g dienā, IM, IV (UD-A) vai cefotaksīms 2 g x 2-3 reizes dienā IV, IM (UD-V) vai ciprofloksacīns 200 mg x 2 reizes dienā. IV, (vienreizēju devu var palielināt līdz 400 mg) (UD-V) vai cefepīma 2,0 g 2-3 reizes dienā IV, IM (UD-V). Etiotropiskā terapija tiek veikta 7-10 dienas. |
Benzilpenicilīna nātrija sāls 3,0 miljoni vienību x 8 reizes dienā IM, IV (UD-A); ja neefektīvs, ceftriaksons 2,0-3,0 g. 2 reizes dienā, ievadot ik pēc 12 stundām, IM, IV (UD-A), vai cefotaksīms 2,0 g. 2-3 reizes dienā IV, IM (UD-V) vai ciprofloksacīns 200-400 mg x 2 reizes dienā. IV (UD-V) vai cefepīms 2,0 g 2-3 reizes dienā IV, IM (UD-V). β-laktāma antibiotiku nepanesības gadījumā: ciprofloksacīns 0,2% - 200 mg/100 ml 2 reizes dienā intravenozi (UD-V). Rezerves zāles, ja efekta nav: meropenēms 40 mg/kg ik pēc 8 stundām (UD-B). Etiotropiskā terapija tiek veikta 7-10 dienas. |
Ja nepieciešams otrs antibiotiku terapijas kurss, tiek izmantoti pussintētiskie penicilīni un cefalosporīni.
Rezerves zāles smagu leptospirozes formu ārstēšanai penicilīna vai cefalosporīnu neefektivitātes vai nepanesības gadījumā - karbapenēmi (imipenēms, meropenēms), glikopeptīdi (vankomicīns, teikoplanīns).
Leptospirozes etiotropā terapija grūtniecēm ( atkarībā no smaguma pakāpes): ampicilīns 500 mg 4 reizes dienā iekšķīgi 5-7 dienas;
vai benzilpenicilīna nātrija sāls 1-1,5 miljoni vienību x 6 reizes dienā IM, IV (UD-A).
Rezerves zāles: ceftriaksons 1,0-2,0 g x 2-3 reizes dienā, IM, IV (UD-A),
vai cefepims 1,0-2,0 g 2 reizes dienā IM, IV (UD-V).
Patoģenētiskā terapija
Detoksikācijas terapija:
0,9% nātrija hlorīda šķīduma (UD-S), 2% nātrija bikarbonāta šķīduma (UD-S), 5% dekstrozes šķīduma (UD-S), meglumīna nātrija sukcināta (UD-D) intravenoza ievadīšana. Šo šķīdumu attiecību un daudzumu nosaka slimības gaitas īpašības un, galvenais, smaguma pakāpe. elektrolītu traucējumi, nieru darbības stāvoklis.
Infūzijas terapijas apjomu aprēķina, ņemot vērā organisma ikdienas vajadzību pēc ūdens – 30 ml/kg ķermeņa svara. Vidējais ievadīto šķīdumu tilpums cilvēkam, kas sver 60-80 kg, ir 1200-1500 ml/dienā + patoloģiskie zudumi + atsāktās diurēzes apjoms.
Nav ieteicams lietot sintētisko koloidālie šķīdumi(dekstrāni, hidroksietilcietes utt.).
Meningīta gadījumā:
Ievadītā šķidruma daudzums ir ierobežots.
· Dehidratācijas terapija: mannīts (15% šķīdums) ar furosemīdu (UD-B), kontrolējot Na+ saturu asinīs. Ja Na+ līmenis asinīs ir pie normas augšējās robežas vai augstāks, mannīta ievadīšana ir kontrindicēta asins osmolaritātes izmaiņu un smadzeņu šūnu pietūkuma draudu dēļ. Šādos gadījumos ir indicēta koncentrēta glikozes šķīduma (10%, 20% vai 40%) un 0,45% NaCl šķīduma ievadīšana.
· hormonu terapija (lai novērstu smagas neiroloģiskas komplikācijas, samazinātu dzirdes zuduma risku): deksametazons 0,2-0,5 mg/kg (atkarībā no smaguma pakāpes) 2-4 reizes dienā ne ilgāk kā 3 dienas (sakarā ar iekaisuma samazināšanos). smadzenes un samazināta BBB caurlaidība) (UD-C).
ITS ārstēšana:
. elpceļu caurlaidības atjaunošana, ja nepieciešams, trahejas intubācija un pāreja uz mehānisko ventilāciju;
. nepārtraukta skābekļa padeve, piegādājot mitrinātu skābekli caur masku vai deguna katetru;
. venozās piekļuves nodrošināšana (centrālo/perifēro vēnu kateterizācija);
. katetra ievietošana urīnpūslī, līdz pacients atgūstas no šoka, lai noteiktu stundas diurēzi, lai koriģētu terapiju;
. pacienta stāvokļa uzraudzība - hemodinamika, elpošana, apziņas līmenis, izsitumu raksturs un progresēšana.
Zāļu ievadīšanas secība ITS:
· ievadīto šķīdumu tilpums (ml) = 30 ml * pacienta ķermeņa svars (kg);
Intensīva infūzijas terapija: izmantojiet kristaloīdu ( fizioloģiskais šķīdums(UD-S), acesola (UD-S), hlosola (UD-S)) un koloidālos (hidroksietilcietes šķīdumi) šķīdumi attiecībā 2:1.
(!) Svaigi sasaldētu plazmu neievada kā sākuma šķīdumu.
Ievadiet hormonus šādās devās:
· 1. pakāpes ITS - prednizolons 2-5 mg/kg/dienā (UD-S) vai hidrokortizons - 12,5 mg/kg/dienā (UD-S);
· 2. pakāpes ITS - prednizolons 10-15 mg/kg/dienā (UD-S) vai hidrokortizons - 25 mg/kg/dienā (UD-S);
· 3. pakāpes ITS - prednizolons 20 mg/kg/dienā (UD-S) vai hidrokortizons - 25-50 mg/kg/dienā (UD-S).
Heparīna terapija (ik pēc 6 stundām) (UD-B):
· ITS 1. stadija - 50-100 IU/kg/dienā;
· ITS 2. pakāpe - 25-50 SV/kg/dienā;
· ITS 3. pakāpe -10-15 vienības/kg/dienā.
Ja nav efekta no hormonu terapija uzsākt pirmās kārtas kateholamīna - dopamīna ieviešanu ar 5-10 mcg/kg/min asinsspiediena kontrolē (UD-C);
Metaboliskās acidozes korekcija;
Ja nav hemodinamiskas atbildes reakcijas uz dopamīnu (devā 20 mcg/kg/min), sāciet ievadīt epinefrīnu/norepinefrīnu devā 0,05-2 mkg/kg/min (UD-B);
Atkārtota hormonu ievadīšana tādā pašā devā - pēc 30 minūtēm - ar kompensētu ITS; pēc 10 minūtēm - ar dekompensētu ITS;
Proteāzes inhibitori: gordoks, contrical, trasilols.
Stabilizējot asinsspiedienu - furosemīds 1% - 40-60 mg (UD-B);
Vienlaicīgas smadzeņu tūskas klātbūtnē - mannīts 15% - 400 ml (UD-B), intravenoza pilināšana; maksimālā deva pieaugušajiem 25 ml/dienā); deksametazons pēc shēmas: sākuma deva 0,2 mg/kg, pēc 2 stundām - 0,1 mg/kg, pēc tam ik pēc 6 stundām dienas laikā - 0,2 mg/kg; vēl 0,1 mg/kg/dienā, ja saglabājas smadzeņu tūskas pazīmes;
FFP (UD-S), iesaiņotu sarkano asins šūnu (UD-S) pārliešana. FFP 10-20 ml/kg, sarkano asins šūnu pārliešana, ja norādīts saskaņā ar Kazahstānas Republikas Veselības ministrijas 2012.gada 26.jūlija rīkojumu Nr.501 “Par Nomenklatūras apstiprināšanu, Iepirkuma, apstrādes noteikumi , asiņu un to sastāvdaļu uzglabāšana, realizācija, kā arī asins, to sastāvdaļu un preparātu uzglabāšanas un pārliešanas noteikumi”
Albumīns - 10% šķīdums, 20% šķīdums infūzijām, ja norādīts saskaņā ar Kazahstānas Republikas Veselības ministrijas 2012.gada 26.jūlija rīkojumu Nr.501 “Par Nomenklatūras apstiprināšanu, Iepirkuma, apstrādes, uzglabāšanas noteikumi , asiņu un to sastāvdaļu tirdzniecība, kā arī Asins, to sastāvdaļu un preparātu uzglabāšanas un pārliešanas noteikumi.”
Sistēmiskie hemostatiskie līdzekļi: etamsilāta 12,5% šķīdums, 2 ml (250 mg) 3-4 reizes dienā. i.v., i.m. (UD-S)
Kuņģa-zarnu trakta steroīdu un stresa bojājumu profilakse (famotidīns (quamatel)) 20 mg IV x 2 reizes dienā (UD-V); omeprazols 40 mg IV x 1 reizi dienā (UD-V).
DIC sindroma gadījumā:
Ar paaugstinātu trombocītu agregācijas aktivitāti - pentoksifilīns 100 mg IV 2 reizes dienā (UD-D).
Antitrombīna III deficīta klātbūtnē FFP infūzija devā 3-3,5 ml/kg/dienā.
DIC fibrinolītiskajā variantā galvenā terapijas sastāvdaļa ir proteāzes inhibitori (aprotinīns, vispirms IV bolus veidā 70-100 tūkst. vienību, un pēc tam nepārtrauktas IV infūzijas veidā - līdz 500 tūkst. vienību dienā) kombinācijā ar etamzilātu. 250 mg i.v. 4-6 reizes dienā (UD-S).
Patēriņa koagulopātijai - plazmaferēze ar lielu FFP devu (līdz 30 ml/kg/dienā) infūziju ar plazmas apmaiņu, proteāzes inhibitoriem un nefrakcionētu heparīnu.
AKI ārstēšana(Saskaņā ar klīnisko protokolu AKI (akūts nieru bojājums) diagnostikai un ārstēšanai).
Simptomātiska terapija:
Drudža gadījumā viena no šīm zālēm:
. acetaminofēns (paracetamols) - tabletes pa 0,2 un 0,5 g, taisnās zarnas svecītes 0,25; 0,3 un 0,5 g Vienreizēja deva 500 mg, maksimālā vienreizēja deva - 1 g, ievadīšanas biežums līdz 4 reizēm dienā. Maksimālā dienas deva ir 4 g, maksimālais ārstēšanas ilgums ir 3-5 dienas. (UD-A);
. diklofenaks - tabletes, dražejas 25 mg, 50 mg, 75 mg, 100 mg, 150 mg; ziede, želeja; šķīdums injekcijām 75 mg/3 ml, 75 mg/2 ml. Izrakstīt 25-50 mg 2-3 reizes dienā. Sasniedzot terapeitiskais efekts devu pakāpeniski samazina un pāriet uz uzturošo terapiju ar devu 50 mg/dienā. Maksimālā dienas deva ir 150 mg. Ja nepieciešams palielināt diklofenaka retard dienas devu no 100 līdz 150 mg, papildus var lietot 1 parasto tableti (50 mg) (UD-B);
. ketoprofēns - šķīdums injekcijām 100 mg/ml, 100 mg/2 ml; šķīdums intramuskulārai injekcijai 50 mg/ml; kapsula 50 mg, 150 mg; tabletes, apvalkotās tabletes 100 mg, 150 mg. Iekšķīgi ēdienreizes laikā: tabletes un pilieni iekšķīgai lietošanai, 100 mg 3 reizes dienā; retard tabletes - 150 mg/dienā 2 devām ar 12 stundu intervālu; kapsulas - 50 mg no rīta un pēcpusdienā, 100 mg vakarā; granulas - 80 mg (vienas paciņas saturs) 2-3 reizes dienā.
100 mg ievada intramuskulāri 1-2 reizes dienā, 100-200 mg ievada intravenozi. Šķīdumu intravenozai infūzijai sagatavo, izšķīdinot zāles 100-500 ml 0,9% nātrija hlorīda šķīduma (UD-V).
Nepieciešamo zāļu saraksts:
· benzilpenicilīna nātrija sāls - pulveris šķīduma pagatavošanai intravenozai un intramuskulārai ievadīšanai 1 000 000 vienību pudelē (UD-A);
doksiciklīns - 100 mg kapsulas (UD-A);
· amoksiciklīns - kapsulas 500 mg (UD-B);
· ceftriaksons - pulveris injekciju šķīduma pagatavošanai intramuskulārai un intravenozai ievadīšanai 1 g pudelē (UD-A);
· cefotaksīms - pulveris injekciju šķīduma pagatavošanai intramuskulārai un intravenozai ievadīšanai 1 g pudelē (UD-V);
· cefepīms - pulveris injekciju šķīduma pagatavošanai intramuskulārai un intravenozai ievadīšanai pudelē pa 500 mg, 1,0 g, 2,0 g (UD-V);
· ciprofloksacīns - šķīdums infūzijām 0,2%, 200 mg/100 ml; 1% šķīdums 10 ml ampulās (atšķaidāms koncentrāts); apvalkotās tabletes 250 mg, 500 mg, 750 mg (UD-B);
· meropenēms - pulveris infūziju šķīduma pagatavošanai 1000 mg 100 ml pudelēs (UD-V).
Papildu zāļu saraksts:
· prednizolons - šķīdums injekcijām ampulās 30 mg/ml 1 ml (UD-S);
· deksametazons - šķīdums injekcijām ampulās 4 mg/ml 1 ml (UD-S);
· hidrokortizons - pudeles ar liofilizētu pulveri injekciju pagatavošanai ar šķīdinātāju 2 vai 4 ml ampulās (UD-S);
· dopamīns - koncentrāts injekciju šķīduma pagatavošanai ampulās pa 25 mg (5 ml), 50 mg (5 ml), 100 mg (5 ml), 200 mg (5 ml) (UD-S);
· epinefrīns -
šķīdums injekcijām 1 ml (1 mg) ampulās (UD-V);
· NaCl šķīdums 0,9% - 100, 200, 400 ml (UD-S);
· dekstroze (glikoze) 5%, 10% 40% - 100, 200, 400 ml (UD-S);
· nātrija bikarbonāta šķīdums 5% - 200,0 ml, 400,0 ml (UD-B);
· Ringera šķīdums infūzijām, 200 ml un 400 ml (UD-S);
Acesol - šķīdums infūzijām 400,0 ml (UD-S);
· trisols - šķīdums infūzijām 400,0 ml (UD-S);
· Chlosol - šķīdums infūzijām 400,0 ml (UD-S);
· meglumīna sukcināta šķīdums infūzijām 400,0 (UD-D);
· albumīns - šķīdums infūzijām - 10%, 20% - 100 ml;
· svaigi saldēta plazma infūzijai (UD-S);
· iepakotas sarkanās asins šūnas - šķīdums intravenozai ievadīšanai (UD-S);
· mannīts - šķīdums injekcijām 15% 200 ml un 400 ml (UD-V);
· furosemīds - šķīdums injekcijām ampulās 1% 2ml (UD - B);
· acetaminofēns (paracetamols) - tabletes pa 0,2 un 0,5 g, taisnās zarnas svecītes 0,25; 0,3 un 0,5 g (UD-A);
Diklofenaks - tabletes, dražejas 25 mg, 50 mg, 75 mg, 100 mg, 150 mg; ziede, želeja; šķīdums injekcijām 75 mg/3 ml, 75 mg/2 ml (UD-B);
· ketoprofēns - šķīdums injekcijām 100 mg/ml, 100 mg/2 ml; šķīdums intramuskulārai injekcijai 50 mg/ml; kapsula 50 mg, 150 mg; tabletes, apvalkotās tabletes 100 mg, 150 mg (UD-B);
· heparīns, 1 ml/5000 vienības, ampulas 1,0 ml, 5,0 ml, pudeles pa 5,0 ml (UD-B);
· pentoksifilīns - 2% šķīdums 100 mg/5 ml, 100 mg 20-50 ml 0,9% nātrija hlorīda, ampulas (UD-D);
· aprotinīns -šķīdums injekcijām 10 ml ampulās (100 000 vienības) (UD-V);
· etamsilāts - šķīdums injekcijām ampulās pa 12,5%, 2 ml (250 mg) (UD-S);
Famotidīns - šķīdums injekcijām ampulās 20 mg (5 ml) (UD-B);
· omeprazols - pulveris šķīduma pagatavošanai flakonos 40 mg (UD-B);
· menadiona nātrija bisulfīts - šķīdums injekcijām ampulās pa 1 ml, 2 ml (UD-V).
Zāļu salīdzināšanas tabula:
| Klase | KROGS | Priekšrocības | Trūkumi | UD |
|
Antibiotiku grupa biosintētiskie penicilīni |
Benzilpenicilīna nātrija sāls | Tam ir baktericīda iedarbība, kavējot mikroorganismu šūnu sienas sintēzi. |
Nav izturīgs pret beta-laktamāzēm. Zema aktivitāte pret lielāko daļu gramu “-” m/o. |
A |
| Tetraciklīnu grupas antibiotika | Doksiciklīns | bakteriostatiska antibiotika plaša spektra darbības. Iekļūstot šūnā, tas iedarbojas uz intracelulāri izvietotiem patogēniem. |
blakus efekti: no nervu, gremošanas, sirds un asinsvadu, hepatobiliārās sistēmas, dzirdes un vestibulārā aparāta, redzes, hematopoēzes, vielmaiņas traucējumiem, nieru un urīnceļu funkcijas, alerģiskas reakcijas. |
A |
| Antibiotika, trešās paaudzes cefalosporīns | Ceftriaksons |
Aktīvs pret gramu “+”, gramu “-” m/o. Izturīgs pret beta-laktamāzes enzīmiem. Labi iesūcas audos un šķidrumos. |
zema aktivitāte pret dažiem anaerobiem patogēniem. | A |
|
Antibiotika, III paaudzes cefalosporīns |
cefotaksīms | Darbojas baktericīdi. Darbības mehānisms ir saistīts ar mukopeptīda sintēzes pārkāpumu mikroorganismu šūnu sieniņās. Ir plašs pretmikrobu iedarbības spektrs. |
izturīgs pret lielāko daļu gramu (+) un gramu (-) mikroorganismu beta-laktamāzes. Blakusparādības: no centrālās nervu sistēmas, urīnceļu, gremošanas, sirds un asinsvadu sistēmas, no hematopoētiskajiem orgāniem, alerģiskas reakcijas. |
IN |
| Fluorhinoloni | ciprofloksacīns |
Plaša darbības spektra pretmikrobu līdzeklis, kam piemīt baktericīda iedarbība, inhibē DNS girāzi un kavē baktēriju DNS sintēzi. Ātri uzsūcas no kuņģa-zarnu trakta. Biopieejamība pēc iekšķīgas lietošanas ir 70%, iekļūst BBB |
blakus efekti no gremošanas, urīnceļu, sirds un asinsvadu sistēmas sistēmu sistēmas,CNS, no hematopoētiskās sistēmas, alerģiskas reakcijas. |
IN |
| Antibiotika, daļēji sintētisks penicilīns | amoksiciklīns | Daļēji sintētiskajam penicilīnam ir plašs baktericīdas iedarbības spektrs. Tas izjauc peptidoglikāna sintēzi dalīšanās un augšanas periodā, izraisot baktēriju līzi. |
Blakusparādības: alerģiskas reakcijas no gremošanas, nervu sistēmas, no hematopoētiskās sistēmas, alerģiskas reakcijas |
IN |
|
Antibiotika, IV paaudzes cefalosporīns |
cefepīms | Zālēm ir plašs darbības spektrs, kas ietver gramnegatīvu un grampozitīvu mikroorganismu celmus, kas ir rezistenti pret aminoglikozīdiem un 3. paaudzes cefalosporīniem. |
Blakus efekti: alerģiskas reakcijas, no nervu puses, urīnceļu, elpošanas sistēmas, SSS, kuņģa-zarnu trakta, hematopoētiskie orgāni |
IN |
| Karbapenēmu grupas antibiotika | meropenēms | Piemīt baktericīda iedarbība pret plašu aerobo un anaerobās baktērijas, kas saistīts ar meropenēma augsto spēju iekļūt baktēriju šūnu sieniņās. |
blakusparādības: flebīts, tromboflebīts, alerģiskas reakcijas, sāpes vēderā, slikta dūša, anoreksija, vemšana, caureja, pseidomembranozais kolīts, eozinofīlija, trombocitopēnija, leikopēnija, neitropēnija (ieskaitot agranulocitozi), holestātisks hepatīts. |
IN |
Ķirurģiska iejaukšanās: Nē.
Citi ārstēšanas veidi:
· HBOT neatkarīgi no cēloņiem un komplikācijām;
· Hemodialīze AKI bez šoka un hemorāģiskā sindroma;
· Plazmaferēze smagas akūtas nieru mazspējas gadījumā.
Indikācijas konsultācijai ar speciālistiem:
· oftalmologa konsultācija acu bojājumu gadījumā;
· gastroenterologa konsultācija: pie hepatīta, pankreatīta, holecistīta;
· ķirurga konsultācija, lai izslēgtu akūtu vēderu;
· nefrologa konsultācija par nieru bojājumu un akūtas nieru mazspējas attīstību;
· neirologa konsultācija centrālās nervu sistēmas bojājumu gadījumā;
· konsultācija ar kardiologu sirds bojājumu gadījumā;
· konsultācija ar terapeitu pneimonijas un bronhīta attīstībai;
· dermatologa konsultācija par ādas bojājumiem;
· anesteziologa-reanimatologa konsultācija: ārkārtas apstākļu gadījumā;
· dzemdību speciālista-ginekologa konsultācija: pret leptospirozi grūtniecēm.
Indikācijas pārcelšanai uz nodaļu intensīvā aprūpe un reanimācija:
· smagas leptospirozes formas ar komplikāciju draudiem;
· ārkārtas apstākļi: infekciozi toksisks šoks, AKI, centrālās nervu sistēmas bojājumi, akūta aknu mazspēja, akūta sirds un asinsvadu un elpošanas mazspēja, DIC sindroms, vairāku orgānu mazspēja un citi.
Ārstēšanas efektivitātes rādītāji:
· stabila temperatūras normalizēšana;
· nav intoksikācijas;
· slimības simptomu neesamība vai būtiska samazināšanās;
· CSF sanitārija meningīta gadījumā.
Tālāka vadība
Personas, kurām ir bijusi leptospiroze, tiek pakļautas klīniskai novērošanai 6 mēnešus ar obligātu klīnisko pārbaudi pie nefrologa, oftalmologa, neirologa un terapeita pirmajā mēnesī pēc saslimšanas. Turpmākajos mēnešos klīniskos novērojumus reizi mēnesī veic infektologi/ģimenes ārsti, iesaistot speciālistus klīnisko izpausmju profilā. Tiek veiktas arī kontrolpārbaudes vispārējās asins un urīna analīzes, bet tiem, kas slimojuši ar ikterisko formu, tiek veikta arī bioķīmiskā asins analīze. Analīzes tiek veiktas katru mēnesi pirmos divus mēnešus un pēc tam atkarībā no pārbaudes rezultātiem.
Dereģistrācija pēc termiņa beigām ambulances novērošana veikta ar pilnīgu klīnisku atveseļošanos (laboratorisko un klīnisko parametru normalizācija). Noturīgu atlieku parādību gadījumā no slimības atlabušos pārvieto speciālistu (oftalmologa, neirologa, nefrologa u.c.) uzraudzībā vismaz uz 2 gadiem.
Hospitalizācija
Indikācijas par plānotā hospitalizācija:
Nē.
Indikācijas ārkārtas hospitalizācijai: Visi pacienti ar leptospirozi un aizdomām par šīs slimības gadījumiem neatkarīgi no smaguma pakāpes ir pakļauti obligātai hospitalizācijai infekcijas slimību slimnīcā.
Informācija
Avoti un literatūra
- Kazahstānas Republikas Veselības ministrijas Apvienotās medicīnisko pakalpojumu kvalitātes komisijas sanāksmju protokoli, 2016.
- 1) Infekcijas slimības: valsts vadība/Red. N.D. Juščuka, Yu.Ya. Vengerova. //M.: GEOTAR-Media, 2009. - 503.–513.lpp. 2) Pokrovskis V.I., Iļjinskis Ju.A., Černuha Ju.G. un utt. Vadlīnijas par leptospirozes klīniku, diagnostiku un ārstēšanu - M., 1979. - P. 37-58. 3) Infekcijas slimību ceļvedis (2 sējumi). / Ju.Lobzins, K.Ždanovs.//SPb., Folio, 2011 - 664 lpp. 4) Avdeeva M.G. Leptospiroze kā slimība ar ilgstošu sarežģītu gaitu (imūnpatoģenēze, diagnoze, prognozes, ārstēšana, rehabilitācija): Darba kopsavilkums. dis. ... Medicīnas zinātņu doktors - Maskava, 1997.-32 lpp. 5) Ļebedevs V.V., Avdejeva M.G., Šubičs M.G., Anaņina Ju.V., Turjanovs M.K., Lučševs V.I. Ikterohemorāģiskā leptospiroze (rediģējis V. V. Ļebedevs). – Krasnodara: “Padomju Kubaņa”, 2001. – 208 lpp. 6) Stojanova N.A., Tokarevičs N.K., Vaganovs A.N. un citi.Leptospiroze: rokasgrāmata ārstiem / red. Yu.V. Ananina — Sanktpēterburga: NIIEM im. Pasteur, 2010.- 116 lpp. 7) Pokrovskis V.I., Akulovs K.I. Leptospirozes epidemioloģija, diagnostika un profilakse. Vadlīnijas. – M., 1987. – 56 lpp. 8) Moisova D.L., Ļebedevs V.V., Podsadņaja A.A. Hemostāzes traucējumi leptospirozes gadījumā // Infekcijas slimības. – 2012. – T.10, Nr.3. – 67.-74.lpp. 9) Ambalov Yu.M. Leptospirozes diagnostika un ārstēšanas principi: lekcija medicīnas augstskolu studentiem. - Rostova pie Donas, Neoprint, 2014. - 17 lpp. 10) Leptospiroze pieaugušajiem. Klīniskie ieteikumi. – M., 2014. – 96 lpp. 11) Klīniskās rekomendācijas (ārstniecības protokols) medicīniskās aprūpes nodrošināšanai bērniem ar leptospirozi // Sanktpēterburga, 2015. – 74 lpp. 12) Gorodins V.N., Ļebedevs V.V. Leptospirozes ārstēšana // Russian Medical Journal. – 2006. – Nr.1. – P.45-50. 13) Gorodins V.N., Ļebedevs V.V., Zabolotskihs I.B. Intensīvās terapijas optimizācija smagām leptospirozes formām (uzlabots medicīnas tehnoloģija). – Krasnodara, 2007. – 54 lpp. 14) Ļebedevs V.V., A.Ju. Žuravļevs A.Ju., Zotovs S.V., P.V. Ļebedevs P.V. uc Remaxol infūzijas šķīduma lietošana in kompleksa ārstēšana pacienti ar leptospirozi // Terapeitiskais arhīvs. – 2013. –T. 85, Nr. 11.– 58.-61.lpp. 15) Liela zāļu uzziņu grāmata / red. L. E. Žiganšina, V. K. Lepahina, V. I. Petrova, R. U. Habrieva. - M.: GEOTAR-Media, 2011. - 3344 lpp. 16) Leptospirozes diagnostika, gadījumu pārvaldība, profilakse un kontrole / Jagdish Prasad. // Leptospirozes profilakses un kontroles programma. Nacionālās pamatnostādnes.-2015.- 18 lpp. 17) Leptospiroze./CPG, 2010. – 66 lpp. 18) Brett-Major DM, Coldren R. Antibiotikas leptospirozei. /Cochrane Database Syst.-Rev. 2012. - 15. februāris - 21. lpp. 19) Lielbritānijas nacionālā formula (BNF 67) – 2014. – 1161 lpp.
Informācija
Protokolā izmantotie saīsinājumi
| ELLĒ | arteriālais spiediens |
| AlAT | alanīna aminotransferāze |
| ASAT | aspartāta aminotransferāze |
| APTT | aktivētais daļējais tromboplastīna laiks |
| IV | intravenozi |
| ES esmu | intramuskulāri |
| VG | vīrusu hepatīts |
| GP | vispārējais ārsts |
| VR | pārkalcifikācijas laiks |
| HBO | hiperbariskā skābekļa terapija |
| HFRS | hemorāģiskais drudzis ar nieru sindromu |
| GSE ledus |
asins-smadzeņu barjera diseminēta intravaskulāra koagulācija |
| mehāniskā ventilācija | mākslīgā ventilācija |
| TĀS | infekciozi toksisks šoks |
| ELISA | saistītais imūnsorbcijas tests |
| KIZ | kabinets infekcijas slimības |
| CT | datortomogrāfija |
| KShchR | skābju-bāzes līdzsvars |
| INR | starptautiskā normalizētā attiecība |
| MRI | Magnētiskās rezonanses attēlveidošanas |
| UAC | vispārīga analīze asinis |
| OAM | vispārēja urīna analīze |
| OARIT | anestezioloģijas un reanimācijas un intensīvās terapijas nodaļa |
| AKI | akūts nieru bojājums |
| OPPN | akūta aknu-nieru mazspēja |
| BCC | cirkulējošo asiņu tilpums |
| PHC | primārā veselības aprūpe |
| PCR | polimerāzes ķēdes reakcija |
| RMA | mikroaglutinācijas reakcija |
| RNIF | netiešā imunofluorescences reakcija |
| RPGA | pasīvā hemaglutinācijas reakcija |
| RSK | komplementa fiksācijas reakcija |
| SZP | svaigi saldēta plazma |
| CSF | cerebrospinālais šķidrums |
| ESR | eritrocītu sedimentācijas ātrums |
| SPON | vairāku orgānu mazspējas sindroms |
| Ultraskaņa | ultrasonogrāfija |
| CVP | centrālais venozais spiediens |
| EKG | elektrokardiogrāfija |
Protokola izstrādātāju saraksts:
1) Kosherova Bakhyt Nurgalievna - ārsts medicīnas zinātnes, profesors, Karagandas Valsts Medicīnas universitātes RFB, klīniskā darba un nepārtrauktas profesionālās pilnveides prorektors, Kazahstānas Republikas Veselības ministrijas galvenais ārštata pieaugušo infekcijas slimību speciālists.
2) Kulžanova Šolpana Adlgazjevna - medicīnas zinātņu doktore, AS Astanas Medicīnas universitāte, infekcijas slimību un epidemioloģijas katedras vadītāja.
3) Lidija Aleksejevna Mukovozova - medicīnas zinātņu doktore, RFB Semey State Medical University, Neiroloģijas, psihiatrijas un infekcijas slimību katedras profesore.
4) Mazhitovs Talgats Mansurovičs - medicīnas zinātņu doktors, AS Astanas Medicīnas universitāte, Klīniskās farmakoloģijas katedras profesors.
Interešu konflikts: prombūtnē.
Recenzentu saraksts: Duysenova Amangul Kuandykovna - medicīnas zinātņu doktore, profesore, RFB PVC “Kazahstānas Nacionālā medicīnas universitāte, kas nosaukta S.D. Asfendiyarova”, Infekcijas un tropisko slimību nodaļas vadītāja.
Protokola izskatīšanas nosacījumi: protokola pārskatīšanu 3 gadus pēc tā publicēšanas un no tā spēkā stāšanās dienas vai ja ir pieejamas jaunas metodes ar pierādījumu līmeni.
Pievienotie faili
Uzmanību!
- Ar pašārstēšanos jūs varat nodarīt neatgriezenisku kaitējumu jūsu veselībai.
- MedElement mājaslapā un mobilajās aplikācijās "MedElement", "Lekar Pro", "Dariger Pro", "Slimības: terapeita rokasgrāmata" ievietotā informācija nevar un nedrīkst aizstāt klātienes konsultāciju ar ārstu. Noteikti sazinieties ar medicīnas iestādi, ja jums ir kādas slimības vai simptomi, kas jūs uztrauc.
- Medikamentu izvēle un to devas ir jāapspriež ar speciālistu. Pareizās zāles un to devu var izrakstīt tikai ārsts, ņemot vērā pacienta slimību un ķermeņa stāvokli.
- MedElement vietne un mobilās aplikācijas "MedElement", "Lekar Pro", "Dariger Pro", "Slimības: terapeita katalogs" ir tikai informācijas un uzziņu resursi. Šajā vietnē ievietoto informāciju nedrīkst izmantot, lai nesankcionēti mainītu ārsta rīkojumus.
- MedElement redaktori nav atbildīgi par jebkādiem miesas bojājumiem vai īpašuma bojājumiem, kas radušies šīs vietnes lietošanas rezultātā.

