Трепанация черепа или краниотомия – сложная медицинская операция, известная еще в древности. Проводят ее в особых случаях, когда врачу требуется получить доступ к головному мозгу и его оболочкам, возникшим патологиям и сосудам. Современная медицина делает хирургическое вмешательство безопасным для пациента по сравнению с прошлыми временами, когда оно сопровождалось высокой смертностью.
Трепанация черепа – что это?

По праву краниотомия считается одной из самых сложных хирургических вмешательств. Трепанация кости подразумевает нарушение целостности черепной коробки, в которой формируется отверстие, разрез. Операция проводится под местным или общим наркозом. Голова закрепляется с помощью специального держателя, обеспечивая максимальную точность. С помощью системы навигации врачи обнажают конкретно тот участок мозга, который требуется. Больше всего краниотомия распространена в нейрохирургии, отвечающей за хирургию ЦНС и мозга.
Зачем нужна трепанация черепа?
Врачам может потребоваться доступ к черепной коробке как планово, так и экстренно, например, при тяжелых травмах и кровоизлияниях в мозг. В этих случаях и других проводится трепанация черепа, показания к которой обширны, но с каждым годом они сужаются из-за появления новых, щадящих методов лечения. Операцию проводят для коррекции состояний, которые без оперативного вмешательства вызовут серьезные проблемы. К ним относятся:
- опухоли мозга (злокачественные и доброкачественные);
- абсцесс и другие гнойные процессы;
- гематома, ушиб;
- сложная черепно-мозговая травма;
- кровоизлияния;
- сосудистые аневризмы;
- неврологические явления, например, острая эпилепсия;
- порок развития черепа или мозга;
- трепанация черепа при инсульте (с кровоизлиянием).
Трепанация черепа – виды

Для устранения многих патологий используется трепанация, виды которой называются, исходя из локализации доступов к мозгу и способа проведения операции. Кости черепа (на своде) представлены несколькими пластиками, покрытыми надкостницей сверху и прилежащие к мозговой оболочке снизу. При повреждении надкостницы, как главной питающей ткани, есть риск образования некроза, гибели кости. Чтобы избежать этого, трепанация черепа производится следующими методами:
- классическая костно-пластическая;
- резекционная;
- с целью декомпрессии;
- операция в сознании;
- стереотаксия – исследование мозга с помощью компьютера.
Костно-пластическая трепанация черепа
Самый известный вид краниотомии, классический метод вскрытия черепа, в ходе которого выпиливается небольшой участок теменной кости, не повреждая надкостницу. Выпиленный кусок связывается с помощью надкостницы со сводом черепа. Кожный лоскут на ножке откидывается и после проведения операции укладывается на место или удаляется. Надкостница прошивается. После хирургического вмешательства дефекта костей не наблюдается. Трепанация (костно-пластическая) черепа разделяется на два вида:
- С выкраиванием кожно-надкостнично-костного лоскута одновременно (по Вагнеру-Вольфу).
- С выкраиванием кожно-апоневротического лоскута, имеющего широкую основу, а затем костно-надкостничного на узкой ножке (трепанация по Оливекрону).
Декомпрессивная трепанация

Один из методов, призванный снизить внутричерепное давление и улучшить состояние (и работу) мозга, - трепанация декомпрессивная черепа (ДТЧ) или трепанация по Кушингу, названная именем известного нейрохирурга. При ней в костях черепа создается отверстие, через которое ликвидируют вредный элемент, ставший причиной образовавшейся гипертензии. Это может быть гной, кровь, ликвор, отечная жидкость. Негативные последствия для здоровья после операции минимальны, реабилитация недолгая.
Резекционная трепанация
Менее благоприятный прогноз для реабилитации имеет резекционная операция, трепанация черепа при ней проходит путем наложения фрезевого отверстия и последующего его расширения до необходимого размера (для этого используются кусачки). Выпиленный участок удаляется вместе с надкостницей без возможного восстановления. Костный дефект укрывает мягкими тканями. Как правило, данная техника применяется, когда необходима трепанация задней черепной ямки, а также обработка черепно-мозговых ран.
Краниотомия в сознании

Один из современных методов операции – трепанация без наркоза. Пациент находится в сознании, его головной мозг не выключен. Ему вводят препараты для расслабления и вкалывают местную анестезию. Такое вмешательство требуется, когда участок с патологией располагается слишком близко к рефлексогенным зонам (и есть опасность его повредить). Хирурги во время операции постоянно наблюдают за состоянием больного и активностью органов, контролируя процесс.
Трепанация черепа – последствия после операции
Краниотомия проводится давно и успешно, но прибегают к ней в крайних случаях, когда жизнь пациент находится под угрозой. Страх перед этой операцией оправдан, ведь трепанация черепа последствия может иметь самые негативные и зависят они от сложности операции, возраста больного и состояния его здоровья. Каждый ситуация имеет риск осложнений, и какими бы шагами не двигалась вперед медицина, сделать вмешательство полностью безопасным не представляется возможным. Самые частые последствия после трепанации черепа:
- инфекционное осложнение, как и в случае других операций;
- появление тромбов;
- кровотечения;
- расстройства неврологического характера;
- деформация иссеченного участка кости;
- головные боли;
- ухудшения зрения и слуха;
- паралич конечностей.
Кома после трепанации
Самым тяжелым осложнением после трепанации черепа является кома. Человек может впасть в нее еще до проведения операции и не выйти после осуществления всех необходимых манипуляций. Когда сокращение сердца не зависит от деятельности коры мозга, то дыхание пациента поддерживает аппарат. Больной заранее предупрежден о возможных последствиях трепанации, в том числе об осложнениях на мозге.
Восстановление после трепанации
Восстановительный период после проведения операции проводится в стационаре и дома, после выписки. В первые сутки больной отходит от наркоза, во вторые ему разрешается подниматься, в последующие дни (3-7) восстанавливаются основные функции организма. После недели пребывания в стационаре снимают скобы и выписывают пациента. При этом не важно, какая техника была избрана: костно-пластическая трепанация или другая. Если манипуляция прошла без каких-либо последствий, пациент сможет вести нормальную жизнь, но с соблюдением некоторых ограничений:
- отказ от занятия спортом;
- отказ от вредных привычек;
- воздержание от нервных потрясений;
- периодическое посещение медучреждений;
- специальная диета;
- регулярные прогулки;
- снижение вероятности повторных гематом.
Трепанация черепа – сложное хирургическое вмешательство, и повлиять на ее течение могут различные факторы. Но при соблюдении всех врачебных рекомендаций вернуться к нормальной жизни удастся за короткое время. В сфере коррекции сложных заболеваний краниотомия открывает неограниченные возможности, и медицинские техники постоянно совершенствуются, чтобы обеспечить благоприятный прогноз для пациентов.
Трепанация черепа – показания к операции, все виды ее проведения и последствия - Журнал и похудении сайт
А ещё у нас есть

Все материалы на сайте подготовлены специалистами в области хирургии, анатомии и профильных дисциплинах.
Все рекомендации носят ориентировочный характер и без консультации лечащего врача неприменимы.
Трепанацию черепа по праву считают одним из наиболее сложных хирургических вмешательств. Операция известна еще со времен древности, когда таким способом пытались лечить травмы, опухоли и кровоизлияния. Конечно, древняя медицина не позволяла избежать различных осложнений, поэтому такие манипуляции сопровождались высокой смертностью. Сейчас трепанация проводится в нейрохирургических стационарах высококвалифицированными хирургами и призвана, прежде всего, сохранить пациенту жизнь.
Трепанация черепа состоит в формирования отверстия в костях, через которое врач получает доступ к головному мозгу и его оболочкам, сосудам, патологически образованиям. Она позволяет также быстро снизить нарастающее внутричерепное давление, тем самым предотвращая гибель больного.
Операция по вскрытию черепной коробки может проводиться как планово, в случае опухолей, например, так и экстренно, по жизненным показаниям, при травмах и кровоизлияниях. Во всех случаях высок риск неблагоприятных последствий, поскольку нарушается целостность костей, возможны повреждения нервных структур и сосудов в процессе операции. Кроме того, сама причина трепанации всегда весьма серьезна.
Операция имеет строгие показания, а препятствия к ней часто относительны, так как ради спасения жизни пациента хирург может пренебречь сопутствующей патологией. Трепанацию черепа не проводят при терминальных состояниях, тяжелом шоке, септических процессах, а в других случаях она позволяет улучшить состояние больного, даже если имеются серьезные нарушения со стороны внутренних органов.
Показания к трепанации черепа
Показания к трепанации черепа постепенно сужаются благодаря появлению новых, более щадящих методов лечения, но по-прежнему во многих случаях она является единственным способом быстро устранить патологический процесс и сохранить жизнь больному.

декомпрессивная трепанация проводится без вмешательства на мозге
Поводом к декомпрессивной трепанации (резекционной) становятся заболевания, приводящие к быстрому и угрожающему повышению внутричерепного давления, а также вызывающие смещение мозга относительно нормального положения, что чревато ущемлением его структур с высоким риском летального исхода:
- Внутричерепные кровоизлияния;
- Травмы (размозжения нервной ткани, ушибы в сочетании с гематомами и т. д.);
- Абсцессы мозга;
- Крупные неоперабельные новообразования.
Трепанация для таких пациентов – это паллиативная процедура , не устраняющая болезнь, но ликвидирующая опаснейшее осложнение (дислокацию).
Костно-пластическая трепанация служит начальным этапом хирургического лечения внутричерепной патологии, обеспечивающим доступ к мозгу, сосудам, оболочкам. Показана она при:

костно-пластическая трепанация для проведения операции на мозге
Для удаления гематомы, расположенной внутри черепа, может быть применена как резекционная трепанация с целью снижения давления и предупреждения смещения мозга в остром периоде заболевания, так и костно-пластическая, если врач ставит задачу удалить очаг кровоизлияния и восстановить целостность тканей головы.
Подготовка к операции
При необходимости проникновения в полость черепа важное место принадлежит хорошей подготовке пациента к операции. Если времени достаточно, то врач назначает всестороннее обследование, включающее не только лабораторные тесты, КТ и МРТ, но и консультации узких специалистов, исследования внутренних органов. Обязателен осмотр терапевта, который решает вопрос о безопасности вмешательства для пациента.

Однако, случается, что вскрытие черепной коробки проводится экстренно, и тогда времени у хирурга очень мало, а больному проводится необходимый минимум исследований, включающий общий и биохимический анализы крови, коагулограмму, МРТ и/или КТ для определения состояния мозга и локализации патологического процесса. В случае экстренной трепанации польза в виде сохранения жизни выше вероятных рисков при наличии сопутствующих заболеваний, и хирург принимает решение оперировать.
При плановой операции после шести часов вечера накануне запрещается есть и пить, пациент еще раз беседует с хирургом и анестезиологом, принимает душ. Желательно отдохнуть и успокоиться, а при сильном волнении могут быть назначены успокоительные препараты.
Перед проведением вмешательства на голове аккуратно выбриваются волосы, операционное поле обрабатывается растворами антисептиков, голова фиксируется в нужном положении. Анестезиолог вводит больного в наркоз, и хирург приступает к манипуляциям.
Вскрытие полости черепа может производиться разными способами, поэтому выделяют следующие виды трепанации:
- Костно-пластическая.
- Резекционная.
Независимо о вида планируемой операции, больной должен быть подвергнут общему наркозу (обычно закись азота). В некоторых случаях трепанацию проводят под местной анестезией раствором новокаина. Для возможности проведения искусственной вентиляции легких вводятся миорелаксанты. Область операции тщательно бреется и обрабатывается растворами антисептиков.
Костно-пластическая трепанация
Костно-пластическая трепанация преследует целью не только вскрыть черепную коробку, но и проникнуть внутрь для различных манипуляций (удаление гематомы и очагов размозжения после травмы, опухоль), а конечным результатом ее должно стать восстановление целостности тканей, в том числе, кости. В случае костно-пластической трепанации костный фрагмент возвращается на место, таким образом ликвидируется образованный дефект, а повторной операции уже не требуется.
Трепанационное отверстие при этом типе операции делается там, где путь к пораженному участку мозга будет наиболее коротким. Первым этапом является разрез мягких тканей головы в виде подковы. Важно, чтобы основание этого лоскута находилось внизу, так как сосуды, кровоснабжающие кожу и подлежащую ткань, проходят снизу вверх радиально, и для обеспечения нормального кровотока и заживления их целостность не должна быть нарушена. Ширина основания лоскута составляет около 6-7 см.
После того как кожно-мышечный лоскут с апоневрозом отделен от поверхности кости, он отворачивается вниз, фиксируется на салфетках, смоченных в физиологическом растворе или перекиси водорода, а хирург приступает к следующему этапу – формированию костно-надкостничного лоскута.

этапы костно-пластической трепанации по Вагнеру-Вольфу
Надкостница рассекается и отслаивается соответственно диаметру фрезы, которой хирург делает несколько отверстий. Сохраненные между отверстиями участки кости выпиливаются с помощью пилы Джильи, но одна «перемычка» остается нетронутой, а кость в этом месте надламывается. Костный лоскут посредством надкостницы в области надломленного участка будет связан с черепом.
Для того, чтобы фрагмент кости черепа после укладки на прежнее место не провалился внутрь, распил производят под углом 45°. Площадь наружной поверхности костного лоскута оказывается больше, чем внутренней, и после возвращения этого фрагмента на место он прочно в нем фиксируется.
Достигнув твердой мозговой оболочки, хирург рассекает ее и попадает в полость черепа, где может производить все необходимые манипуляции. После того, как намеченная цель достигнута, ткани ушиваются в обратном порядке. На твердую оболочку мозга накладываются швы из рассасывающихся нитей, костный лоскут возвращается на место и фиксируется проволокой или толстыми нитями, кожно-мышечный участок ушивается кетгутом. В ране возможно оставление дренажа для оттока отделяемого. Швы удаляются к концу первой недели после операции.
Видео: проведение костно-пластической трепанации
Резекционная трепанация
Резекционная трепанация проводится для снижения внутричерепного давления, поэтому иначе ее называют декомпрессивной. В этом случае возникает необходимость создания постоянного отверстия в черепе, а костный фрагмент удаляется совсем.
Резекционная трепанация проводится при внутричерепных опухолях, которые уже невозможно удалить, при быстром нарастании отека мозга вследствие гематом с риском дислокации нервных структур. Местом ее проведения обычно является височная область. В этой зоне кость черепа находится под мощной височной мышцей, поэтому трепанационное окно будет ею укрыто, а мозг надежно защищен от возможных повреждений. Кроме того, височная декомпрессивная трепанация дает лучший косметический результат по сравнению с другими возможными зонами для трепанации.

В начале операции врач вырезает костно-мышечный лоскут линейно или в форме подковы, отворачивает его кнаружи, рассекает височную мышцу по ходу волокон и надсекает надкостницу. Затем в кости делается отверстие фрезой, которое расширяется с помощью специальных костных кусачек Люэра. Так получается округлое трепанационное отверстие, диаметр которого варьирует от 5-6 до 10 см.
После удаления костного фрагмента хирург осматривает твердую оболочку мозга, которая при сильной внутричерепной гипертензии может быть напряжена и значительно выбухает. В таком случае сразу же ее рассекать опасно, так как мозг может быстро сместиться в сторону трепанационного окна, что повлечет повреждение и вклинение ствола в большое затылочное отверстие. Для дополнительной декомпрессии проводят удаление небольшими порциями спинномозговой жидкости посредством люмбальной пункции, после чего рассекают твердую мозговую оболочку.
Завершают операцию последовательным ушиванием тканей за исключением твердой оболочки мозга. Костный участок на место, как в случае костно-пластической операции, не укладывается, но впоследствии, при необходимости, этот дефект может быть устранен с помощью синтетических материалов.
Послеоперационный период и восстановление
После вмешательства больного доставляют в отделение реанимации или послеоперационную палату, где врачи тщательно следят за функцией жизненно важных органов. На вторые сутки при благополучном течении послеоперационного периода пациент переводится в отделение нейрохирургии и проводит там до двух недель.

Очень важен контроль за отделяемым по дренажу, а также за отверстием при резекционной трепанации. Выбухание повязки, отек тканей лица, кровоподтеки вокруг глаз могут говорить о нарастании отека мозга и появлении послеоперационной гематомы.
Трепанация сопровождается высоким риском различных осложнений, в числе которых – инфекционно-воспалительные процессы в ране, менингит и энцефалит, вторичные гематомы при неадекватном гемостазе, несостоятельность швов и др.
Последствиями трепанации черепа могут стать различные неврологические нарушения при повреждении мозговых оболочек, сосудистой системы и ткани мозга: расстройства двигательной и чувствительной сферы, интеллекта, судорожный синдром. Очень опасным осложнением раннего послеоперационного периода считают истечение ликвора из раны, которое чревато присоединением инфекции с развитием менингоэнцефалита.
Отдаленным результатом трепанации являются деформация черепа после резекции участка кости, образование келоидного рубца при нарушении процессов регенерации. Эти процессы требуют хирургической коррекции. Для защиты мозговой ткани и с косметической целью отверстие после резекционной трепанации закрывают синтетическими пластинами.
Часть больных после трепанации черепа жалуются на частые головные боли, головокружения, снижение памяти и работоспособности, чувство усталости и психоэмоциональный дискомфорт. Возможна боль в области послеоперационного рубца. Многие симптомы, следующие за операцией, связаны не с самим вмешательством, а с патологией мозга, которая являлась первопричиной трепанации (гематома, ушиб и т. д.).

Восстановление после трепанации черепа включает как медикаментозную терапию, так и ликвидацию неврологических расстройств , социальную и трудовую адаптацию пациента. До снятия швов необходим уход за раной, включающий ежедневный контроль и смену повязок. Вымыть волосы можно будет не ранее, чем через две недели после операции.
При интенсивных болях показаны анальгетики, в случае судорог – противосудорожные препараты, врач может прописать и успокоительные средства при сильном беспокойстве или возбуждении. Консервативное лечение после операции определяется характером патологии, приведшей больного на операционный стол.
При поражении различных отделов мозга больному может предстоять обучение ходьбе, речи, восстановление памяти и других нарушенных функций. Показан полный психоэмоциональный покой, от физических нагрузок лучше отказаться. Важную роль на этапе реабилитации играют близкие пациента, которые уже в домашних условиях могут помочь справиться с некоторыми неудобствами в быту (принятие душа или приготовление пищи, например).
Большинство пациентов и их родственников волнует, будет ли после операции установлена инвалидность. Однозначного ответа нет. Сама по себе трепанация – еще не повод для определения группы инвалидности, и все будет зависеть от степени неврологических нарушений и ограничения жизнедеятельности. Если операция прошла успешно, осложнения отсутствуют, пациент возвращается к привычной жизни и работе, то на инвалидность рассчитывать не стоит.
При тяжелых повреждениях мозга с параличами и парезами, нарушениями речи, мышления, памяти и т. д. больной нуждается в дополнительном уходе и не может не только ходить на работу, но и самостоятельно за собой ухаживать. Безусловно, такие случаи требуют установления инвалидности. После трепанации черепа группа инвалидности определяется специальной врачебной комиссией из разных специалистов и зависит от тяжести состояния больного и степени нарушения жизнедеятельности.
Видео: декомпрессивная трепанация черепа в лечении ЧМТ
Рак и опухоли мозга видео
Головной мозг надежно защищен костями черепа, поэтому доступ к нему как в лечебных, так и в диагностических целях весьма затруднен. Хирургическая процедура по вскрытию черепа называется трепанация черепа или краниотомия. Название данной операции «краниотомия» состоит из двух корней и означает то, что она связана с образованием отверстия («томия») в черепе («кранио»).
Во время хирургической процедуры краниотомии череп открывается и часть черепа (костный лоскут) удаляется для доступа врача к мозгу под костным лоскутом. Костный лоскут обычно заменяется после процедуры крошечными пластинами и винтами.
Трепанация черепа может быть маленькой или большой, в зависимости от проблемы. Она может быть выполнена во время операции при различных неврологических заболеваниях, травмах или таких заболеваниях, как опухоли головного мозга, гематомы, аневризмы, артериовенозные мальформации или переломы черепа. Другие причины краниотомии: извлечение посторонних предметов (пуль и др.), отек мозга, инфекции. В зависимости от причины для трепанации черепа, эта операция требует пребывания пациента в стационаре от нескольких дней до нескольких недель.
Краниотомия - любое костное отверстие, которое разрезают на черепе. Есть много типов трепанаций черепа, которые названы в соответствии с отдельными областями черепа. Обычно костный лоскут заменяют. Если его не заменять, процедура называется «удаление фрагментов костей черепа» или резекция.
Трепанации черепа также названы по-разному, в зависимости от их размера и сложности. Малый размер называется резекционная трепанация, или «замочная скважина», потому костное отверстие выкусывается щипцами. Иногда стереотаксические рамы с изображениями или эндоскопы используются для прямого точного проникновения инструментов через эти маленькие отверстия. После резекционной трепанации остается костный дефект. При наличии показаний послеоперационный костный дефект закрывают различными пластическими материалами.
Отверстия c замочную скважину при трепанации черепа используются для минимально инвазивных процедур:
Вставления шунта в желудочки, чтобы слить спинномозговую жидкость (гидроцефалия);
- вставления глубокого стимулятора мозга для лечения болезни Паркинсона;
- вставления монитора внутричерепного давления (ВЧД);
- удаления маленького образца аномальной ткани (биопсия);
- сливания тромба (стереотаксическая гематома);
-
удаления внутричерепных гематом;
-
для снижения внутричерепного давления;
-
при обработке переломов костей черепа:
- для установки эндоскопа при удалении небольших опухолей или аневризм.
Большие и сложные трепанации черепа часто называют «хирургией основания черепа» или костнопластической трепанацией. Эти краниотомии включают удаление части черепа, которая поддерживает ту нижнюю часть мозга, где находятся тонкие черепные нервы, артерии и вены. Реконструкция основания черепа часто необходима и может потребовать дополнительной экспертизы головы и шеи, работы отологического или пластического хирургов.
Хирурги часто используют сложные схемы трепанации черепа. Краниотомия основания черепа может быть использована для:
Удаления или лечения больших опухоли мозга, аневризм или АВМ;
- лечения мозга после перелома черепа или травмы (например, огнестрельного ранения);
- удаления опухолей, которые поражают кости черепа.
Когда необходима трепанация черепа?
Наиболее распространённые показания к проведению краниотомии являются:

Доброкачественные и злокачественные опухоли головного мозга ;
- кровотечения (кровоизлияния) в результате инсульта, травмы или сгустков крови (гематомы) от травм (субдуральная и эпидуральная гематомы);
- слабости в стенке артерии (аневризм сосудов головного мозга);
- повреждения тканей, покрывающих мозг;
- очагов инфекции в мозге (абсцессы головного мозга);
- тяжелых нервов или лицевой боли (например, невралгии тройничного нерва);
- эпилепсии
- извлечение посторонних предметов из головы или мозга.
Кто выполняет процедуру трепанации черепа?
Трепанация черепа осуществляется нейрохирургом, а некоторые врачи имеют дополнительную подготовку в области хирургии основания черепа. Нейрохирург может работать с головой и шеей, отологический хирург – с ухом, окулопластический – с глазами и лицом.
Как подготовиться к трепанации черепа?
Пациент, как правило, проходит тесты (например, анализ крови, ЭКГ, рентген грудной клетки) за несколько дней до операции. В кабинете врача он подписывает документы согласия и дает полную информацию хирургу о своей медицинской истории (аллергии, медикаменты, реакции на анестезию, предыдущие операции). Пациент должен отменить все нестероидные противовоспалительные препараты (Напроксен, Адвил, Ибупрофен т.д.) и препараты для разжижения крови (Кумадин, Аспирин и т.д.) за 1 неделю до операции. Также необходимо отказаться от курения любого вида табака и алкоголя за 2 недели до и 2 недели после операции, потому что все эти действия могут привести к серьезным проблемам со здоровьем, в том числе к кровотечению.
Как происходит трепанация черепа?
Есть 6 основных шагов во время трепанации черепа. В зависимости от основной проблемы, которую лечат, и сложности, процедура может занять от 3 до 5 часов или более.
Шаг 1 - подготовка пациента. Никакая еда или напиток не разрешаются после полуночи в ночь перед операцией. Пациенты с трепанацией черепа поступают в больницу утром. Внутривенно вводят общую анестезию, в то время как больной лежит на операционном столе. Человек засыпает, и его голова находится в 3-контактном устройстве фиксации черепа, которое крепится к столу и держит голову во время процедуры в вертикальном положении. Вставка люмбального (спинномозгового) дренажа в нижнюю часть спины помогает удалить спинномозговую жидкость (ликвор), что позволяет мозгу во время операции расслабиться. Пациенту может быть дан расслабляющий мозг препарат Манит.
Шаг 2 - разрез кожи. После того, как кожа головы намазана антисептиком, производится разрез кожи - как правило, позади линии роста волос. Хирург пытается обеспечить после операции хороший косметический результат. Иногда волосы можно щадящим образом побрить.
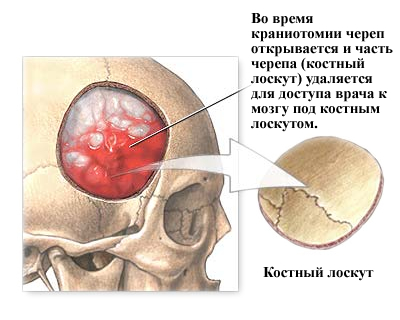
Шаг 3 - выполнение трепанации черепа, открытие черепа. Кожа и мышцы поднимаются до кости. Далее хирург сверлом выполняет один или более небольших заусенцев отверстия в черепе. Установив специальную пилу через отверстия заусенцев, хирург сокращает контур костного лоскута. Вырезанный лоскут кости поднимается и подвергается обработке защитным покрытием мозга, называемым «твердой мозговой оболочкой». Костный лоскут надежно хранится, пока в конце процедуры не будет заменен.
Шаг 4 - вскрытие мозга. После вскрытия твердой мозговой оболочки хирургическими ножницами, хирург укладывает ее обратно, чтобы разоблачить мозг. Ретракторы, размещенные на мозге, нуждаются в ремонте или удалении. Нейрохирурги используют специальные очки с увеличением (луп, или операционный микроскоп), чтобы увидеть тонкие нервы и сосуды.
Шаг 5 - исправление проблемы. Из-за того, что мозг плотно заключен внутри костного черепа, ткани не могут быть легко перемещены в сторону, и сложно получить к ним доступ и устранить все проблемы. Нейрохирурги используют различные очень маленькие инструменты для работы в глубине мозга. К ним относятся ножницы с длинной ручкой, диссекторы, буровые установки, лазеры, ультразвуковые аспираторы (чтобы разбить опухоли и всасывать осколки), компьютерное изображение систем наведения. В некоторых случаях мониторинг используется для стимуляции конкретных черепных нервов, в то время как реакция контролируется в головном мозге. Это делается для того, чтобы сохранить функции нервов и убедиться, что они в дальнейшем во время операции не будут повреждены.
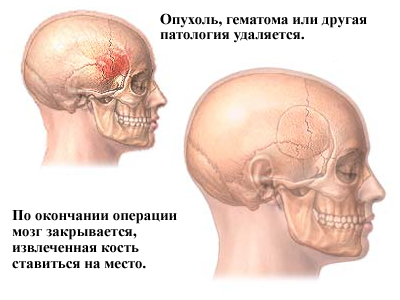
Шаг 6 - закрытие трепанации черепа. С проблемой удаления или ремонтирования ретракторов, из мозга удаляется и твердая мозговая оболочка, закрытая швами. Костный лоскут ставится обратно, в исходное положение, и крепится к черепу титановыми пластинами и винтами. Пластины и винты навсегда остаются для поддержки черепа, что иногда может ощущаться под кожей. В некоторых случаях под кожу в течение нескольких дней могут быть помещены дренажные трубки для удаления крови или хирургической жидкости. Мышцы и кожу сшивают обратно вместе.
Вся процедура длится 180-240 минут.
Что происходит после операции?
После операции пациента кладут в послеоперационную палату, где все его жизненно важные признаки контролируются, как только он просыпается от наркоза. Дыхательная трубка (вентилятор) обычно остается на месте, пока пациент полностью не оправится от наркоза. Далее, его передают в отделения неврологии и интенсивной терапии для тщательного наблюдения и мониторинга. Его будут просить часто двигать руками, пальцами рук и ног, ногами.
Длина пребывания в стационаре колеблется от 2-3 дней до 2 недель - в зависимости от сложности операции и развития каких-либо осложнений. Когда пациента выпишут из больницы, ему будет предоставлен ряд инструкций. Швы или скрепки удаляются через 7-10 дней после операции в кабинете врача.
Восстановление после трепанации черепа
Трепанация черепа является сложным хирургических вмешательств с относительно продолжительным восстановительным периодом. Приведем несколько советов, которые смогут облегчить состояния пациента после краниотомии:
- Дискомфорт. После операции головная боль управляется с помощью наркотических препаратов. Поскольку наркотические таблетки вызывают привыкание, они используются в течение ограниченного периода (не более 2-4 недель). Их регулярное употребление может также вызвать запор, поэтому, употребляя их, нужно пить много воды и есть продукты с высоким содержанием клетчатки. Слабительные средства (например, Дулколакс, Сенокот, Сенадексин, молоко магнезии) можно приобрести без рецепта. После этого боль управляется ацетаминофенами (например, Тиленолом) и НПВП (например, Аспирин, Ибупрофен, Адвил, Мотрин, Нуприн, Напроксен, Алив).
Противосудорожное может быть временно предписано для предотвращения судорог. Общие для всех противосудорожные: Дилантин (Фенитоин), Тегретол (Карбамазепин) и Неуронтин (Габапентин). У некоторых пациентов развиваются побочные эффекты, вызванные этими антиконвульсантами (например, сонливость, проблемы с равновесием, сыпь). В таких случаях, берутся пробы крови для контроля уровня содержания лекарства и управления побочными эффектами.
- Ограничения.
После краниотомии нельзя садиться за руль, пока не разрешит лечащий хирург, в течение длительного периода времени. Также нельзя поднимать тяжелый груз (например, 2-литровую бутылка воды), в том числе детей.
В первые недели после операции не допускаются тяжелые работы по дому и в офисе. Это включает в себя: работу в саду, покос, уборку пылесосом, глажку и погрузку/разгрузку посудомоечной машины, стиральной машины или сушилки.
Ни в коем случае нельзя употреблять алкогольные напитки.
- Деятельность.
Постепенно нужно вернуться к своей обычной деятельности. Усталость является распространенным явлением.
Программа ранних упражнений - может быть рекомендовано мягко растянуть шею и спину. Рекомендуются прогулки. Нужно начинать с коротких прогулок и постепенно увеличивать расстояние. Не приниматься за другие формы упражнений без разрешения своего хирурга.
- Купание. Пациент может принять душ с шампунем через 3-4 дня после операции. Швы или скобы, которые остаются на месте, когда пациента выписывают, должны быть удалены от 7 до 14 дней после операции. Пациент должен спросить своего хирурга или позвонить в офис, когда можно это сделать.
- Восстановление. Время восстановления варьируется от 1 до 4 недель - в зависимости от основного заболевания, которое лечат, и от общего состояния здоровья. Полное восстановление может занять до 8 недель. Ходьба является хорошим способом повышения уровня активности. Нужно начать с коротких, частых прогулок в доме и постепенно пробовать выходить на улицу. Важно не переусердствовать, особенно если человек продолжает лечение лучевой или химиотерапией. Хирурга может сказать своему пациенту, когда тот может постепенно вернуться к работе.
Риски и осложнения трепанации черепа (краниотомии)
Любое хирургическое вмешательство не обходится без риска. Общие осложнения от любой операции включают: кровотечение, инфекция, сгустки крови, реакция на наркоз. Могут быть и специфические осложнения, связанные с трепанацией черепа: судороги; отек мозга, что может потребовать второй краниотомии; повреждение нерва, что может привести к параличу мышц или слабости; утечки, которые могут потребовать восстановления; потеря психических функций; необратимое повреждение головного мозга с соответствующими ограниченными возможностями и т.д.
Прогноз трепанации черепа (краниотомии)
Результаты трепанации черепа зависят от основного заболевания, которое лечат .
Трепанация черепа - сложное оперативное вмешательство, которое подразумевает проделывание в кости искусственного отверстия для доступа к головному мозгу. В процессе могут возникать осложнения, часть из которых не зависит от мастерства хирурга и может привести к инвалидности или смерти пациента. И даже если все проходит благополучно, восстановление после трепанации черепа будет долгим и потребует от больного неукоснительного соблюдения требований лечащего врача.
Операционное вмешательство, затрагивающее головной мозг, настолько серьезно, что проводится в единственном случае - если под угрозой не просто здоровье человека, а его жизнь. Трепанацию назначают:
- если в мозгу больного зреет новообразование - даже если оно никак не связано с онкологией, по мере роста оно будет сдавливать отделы мозга, вызывать чудовищные мигрени и галлюцинации, делая нормальную жизнь практически невозможной;
- если в мозгу больного развивается рак - по мере развития новообразования, оно начнет не просто сдавливать соседние отделы, но и поражать их метастазами, что может привести к инвалидности, а в последствии и летальному исходу;
- если в мозгу больного протекает воспалительный инфекционный процесс - чем дальше он заходит, тем больше вероятность необратимых повреждений, которые приведут к отказу определенных отделов и, соответственно, функций организма;
- если череп больного был поврежден вследствие черепно-мозговой травмы - трепанация может проводиться, чтобы извлечь осколки кости, оценить нанесенный ущерб и, по возможности, компенсировать его;
- если больной пережил инсульт, спровоцированный тромбозом - трепанация проводится, чтобы удалить заткнувший сосуд тромб;
- если больной страдает от тромбоза и риск инсульта очень велик - трепанация проводится, чтобы удалить тромбы;
- если больной страдает от мозгового кровотечения, спровоцированного внезапным разрывом сосуда - трепанация призвана открыть врачу доступ к мозгу и возможность справиться с кровотечением;
- если есть подозрение на рак головного мозга и нужно провести биопсию - трепанация открывает мозг, для того, чтобы из него можно было взять образцы ткани.
По менее серьезным поводам трепанация не проводится - пока это возможно, врачи всегда стремятся обойтись без настолько серьезного вмешательства. Особенно велики их усилия, если шансы больного пережить операцию без осложнений не слишком высоки.
Факторы, повышающие риск осложнений
Трепанация черепа всегда проходит с определенным риском осложнений, но существуют факторы, которые могут значительно его поднять - равно как и риск развития осложнений в восстановительный период. Чтобы как-то компенсировать это, следует учитывать, что в опасности находятся:
- Люди пожилого возраста. Изношенные сосуды сердца и мозга могут не выдержать нагрузки при общем наркозе, сниженные жизненный тонус и скорость метаболизма могут значительно повлиять на успешность восстановительного процесса, сопутствующие заболевания (а к старости они развиваются даже у самых здоровых и успешных людей) могут сказываться на исходе операции.
- Дети. Компенсаторные механизмы организма ребенка еще недостаточно развиты, как и его иммунитет, потому любое оперативное вмешательство представляет для детей значительный риск. Кроме того, маленькому ребенку невозможно объяснить необходимость соблюдения режима после трепанации черепа он может навредить сам себе.
- Люди, уже пережившие в жизни операции на черепе. Часто впоследствии первой операции образуются спайки между оболочками мозга и его веществом, прижимающиеся к тому участку кости, который когда-то вскрывали. При повторном вмешательстве высок риск повредить всю конструкцию.
- Люди, страдающие от заболеваний крови. Гемофилия, анемия - любые болезни, влияющие на скорость свертываемости крови, значительно повышают вероятность возникновения кровотечения во время операции и добавляют проблем с тем, чтобы как-то его компенсировать.
- Люди, страдающие от сахарного диабета. Из-за специфических особенностей этого заболевания в той или иной мере оказываются повреждены все кровеносные сосуды, что значительно затрудняет восстановительный период.
- Люди, страдающие от любых синдромов дефицита иммунитета. При их наличии вероятность развития инфекционного воспалительного процесса в результате оперативного вмешательства повышается в разы. При возможности, врачи избегают назначать больным этой группы трепанацию черепа - но если она все же необходима, нужны большие усилия, чтобы компенсировать болезнь.

Однако, даже если человек полностью здоров, восстановительный процесс будет долгим и от развития осложнений застраховаться никак не получится.
Возможные осложнения
Есть два варианта осложнений, которые могут развиться у больного, которого определили на операцию:
- Ранние. Их возникновение происходит непосредственно во время вмешательства и часто даже не зависит от мастерства хирурга. Среди них:
- Кровотечения. Поскольку мозг обильно снабжается кровью, потеря будет быстрой и обильной - именно поэтому у хирургов всегда наготове кровь для переливания.
- Повреждение мозгового вещества. На нынешнем уровне развития медицины встречаются редко, но могут приводить к полному отказу задетой области мозга.
- Отек. Именно им мозг реагирует на любую внештатную ситуацию. При неаккуратной трепанации возможно смещение мозгового вещества к области вмешательства - часто с патологиями и разрывами.
- Летальный исход. Может развиваться по самым разным причинам, вплоть до простого отказа сердца из-за наркоза и вызванной им чрезмерной нагрузки.
- Поздние. Их возникновения следует ждать после трепанации, в восстановительный период. Спровоцировать их может несоблюдение рекомендаций врача, не аккуратно проведенная операция и слабость организма после вмешательства. Среди них:
- Инфекция раны. Если гигиенические нормы были выдержаны недостаточно строго, есть шанс, что воспалятся и разбухнут края раны, причиняя пациенту боль.
- Инфекции мозга. Встречаются очень редко, но имеют тяжелейшие последствия, провоцируя забывчивость, необратимые изменения личности, судороги, отказы определенных отделов.
- Тромбы и застой крови. После операции человек обычно двигается мало, потому велика вероятность развития тромбоза, который грозит уже своими осложнениями, вплоть до инсультов и инфарктов.
- Неврологические нарушения. Ткани мозга могут отекать, из-за чего будет нарушаться работа его отделов. Человек может испытывать проблемы со всем, от речи до координации - постоянные или временные, в зависимости от обширности поражения.
Также пациент может чувствовать себя подавленным, испытывать проблемы со сном и аппетитом, страдать от нарушений речи и координации, может стать раздражительным или плаксивым. Главное - внимательно отслеживать любые подозрительные симптомы и, пока длится реабилитация после трепанации черепа, осторожно сообщать о них лечащему врачу.
Неважных симптомов не бывает - если что-то вызывает у больного беспокойство, об этом нужно говорить.
Восстановительный период в стационаре
Даже если операция прошла полностью успешно, больного оставляют в стационаре для наблюдения и компенсации последствий вмешательства на протяжении недели. За это время:
- В первые сутки. Первые несколько часов, пока больной отходит от наркоза, на нем остается кислородная маска, к руке подключены катетеры, фиксирующие пульс и подающие в вену питательный раствор, к голове датчик, фиксирующий внутричерепное давление. Как только пациент очнется, врач оценивает его общее состояние, насколько хорошо у него с координацией, адекватен ли он. Маска снимается, снимаются и катетеры.
- Во второй день. Больному разрешают подниматься и самостоятельно добираться до туалета. Снимается дренаж, позволяется самостоятельно принимать пищу, если больной чувствует себя на это способным. Лицо его пока все в синяках и отеках.
- В дни с третьего по седьмой. Больной восстанавливает основные функции организма, синяки и отек потихоньку сходят, врачи пристально наблюдают за его состоянием. Если есть подозрения на осложнения, их стараются купировать в самом начале.
- На седьмой день. Снимают скобы, которые остались после трепанации и, выдав больному все необходимые предписания, выписывают его домой.

Все время, пока идет восстановление после операции трепанации черепа, больной может получать следующие медикаментозные средства:
- обезболивающие - они позволяют снять постоянную боль в ране на голове;
- противовоспалительные - они позволяют снизить вероятность развития инфекционных осложнений почти до минимума;
- седативные - они позволяют обеспечить больному постоянное спокойное и ровное настроение, что полезно, ведь нервничать ему нельзя;
- противосудорожные и противорвотные - они позволяют избавить больного от неприятных побочных эффектов;
- стероидные - они удаляют из организма ненужную воду, что приводит к снижению давления.
Кроме того, каждый день проводится обработка раны, необходимая для того, чтобы она не воспалилась и не загноилась. Помимо медикаментов больному обычно назначают:
- Диету. Ослабленный организм должен тратить все силы на восстановление, а не на переваривание еды, потому в первую неделю больничная пища обычно бывает максимально легкой для переваривания. Вареные и пюре, компоты и кисели, немного хлеба. Часто сочетание препаратов может вызвать у пациента запор, и тогда ему советуют больше пить.
- Дыхательные упражнения. При малоподвижном образе жизни легкие всегда страдают, потому с первого же дня пациенту показывают комплекс упражнений, которые он должен выполнять лежа - обычно это разнообразные вдохи и выдохи.
В первую неделю нельзя активно двигаться и нервничать. Только покой и врачебный контроль позволяют восстановиться достаточно для выписки.
Восстановительный период дома
Даже после успешно прошедшей операции, нужно уделить много внимания восстановительному периоду - продолжаться он должен не менее полугода. Следует:
- Отказаться от вредных привычек - они способны спровоцировать проблемы.
- Не поднимать тяжести - грузы больше трех килограммов противопоказаны полностью.
- Воздерживаться от нервных волнений - если не получается, следует пропить курс успокаивающих трав. Если и они не оказывают влияния, это может быть свидетельством развивающегося неврологического заболевания и стоит обратиться к врачу.
- Воздержаться от наклонов - если нужно что-то поднять, лучше будет присесть.
- Гулять - каждый день, в не слишком быстром темпе. Желательно выбрать для прогулок тихое спокойное место, подальше от суеты города. Подойдут тенистый парк или маленькая роща.
- Придерживаться диеты - правильное питание очень важно для нормального восстановления.
Если трепанация черепа прошла успешно, восстановительный период позволяет пациенту вернуться к полной жизни за относительно небольшой срок. Главное - слушать врача, следить за состоянием своего здоровья и никуда не торопиться.
Несмотря на то, что о мозге человечество знает далеко не все, нейрохирургия в наше время достигла больших успехов. Но каким бы высоким ни был уровень операций на мозге, словосочетание «трепанация черепа» вызывает у большинства людей неприятные ассоциации. Однако это сложное и длительное хирургическое вмешательство спасло много жизней. С показаниями для такой операции, ее видами и возможными последствиями можете ознакомиться в данной статье.
Историческая справка
В нейрохирургии трепанацией называется проделывание отверстия в какой-либо части черепа, чтобы получить доступ непосредственно к тканям мозга. Однако не стоит считать такое оперативное вмешательство изобретением современной медицины. Археологические находки свидетельствуют, что дыры в черепе с лечебной целью наши предки могли просверлить еще несколько тысяч лет назад. Начиная с эпохи позднего палеолита (40-11 тыс. лет назад), трепанации применялись практически во всех уголках планеты. Операция использовалась древнегреческими и древнеримскими врачами, врачевателями нескольких частей Африки, Южной Америки и южных районов Тихого океана.
Гиппократ предложил трепанацию как способ лечения ран головы, в том числе удаления фрагментов костной ткани из мозга после травмы. Для этой процедуры его последователи придумали специальное сверло. Доисторические трепанации в культуре древних цивилизаций Перу выполнялись церемониальным ножом под названием туми. Жители южных районов Тихого океана проводили оперативное вмешательство с помощью остро заточенных ракушек. В Европе для этих же целей использовались кремень и обсидиан.
Назначение трепанации не всегда заключалось в том, чтобы открыть доступ к мозгу для дальнейших манипуляций. В древности дыра в черепной коробке нередко служила выходом для злых духов, которые считались причиной болезней. Также отверстие в черепе представлялось неким каналом для получения особых знаний и духовного опыта. В Египте такой операции подвергались фараоны, предположительно, чтобы после смерти душе было проще покинуть тело.
Несмотря на отсутствие надлежащих санитарных условий и медикаментозной реабилитации после трепанации черепа, во многих случаях пациентам доисторических хирургов удавалось не только выжить, но и прожить с отверстием в голове, закрытым лишь полоской кожи, немало лет.
Виды трепанаций и показания к ним
В современной медицине трепанация черепа еще называется краниотомией (но не трепанацией мозга). Другое название не меняет факта, что это – очень сложное хирургическое вмешательство. Появление новых методов борьбы со многими заболеваниями мозга позволяет прибегать к нему реже, чем раньше. Однако два вида таких операций на черепе до сих пор имеют место в нейрохирургической практике – костно-пластическая, резекционная трепанации.
Особенности костно-пластической краниотомии
Трепанацию делают тогда, когда нужно получить доступ непосредственно к содержимому черепной коробки для хирургического лечения:
Операция начинается с выбора места для трепанационного отверстия: оно должно находиться как можно ближе к пораженному участку. Первым делом хирург разрезает в виде подковы мягкие ткани таким образом, дабы основание лоскута располагалось в нижней части, поскольку кровеносные сосуды проходят снизу вверх, и очень важно не нарушать их целостность. Далее, с помощью специальных инструментов рассекается надкостница и кость под углом 45°. Такой угол распила нужен, чтобы наружная поверхность костного лоскута превышала внутреннюю, и при восстановлении целостности черепа изъятый фрагмент не провалился внутрь. Достигнув мозговой оболочки, врач-хирург выполняет манипуляции непосредственно в полости черепа (удаляет опухоль, устраняет кровоизлияние).
Заканчивается краниотомия наложением швов:
- твердая оболочка мозга зашивается рассасывающимися нитями;
- лоскут фиксируют специальной нитями либо проволокой;
- кожа и мышцы ушиваются кетгутом.

Проведение резекционной трепанации
Предлогами для проведения резекционной краниотомии являются патологии, провоцирующие стремительное увеличение внутричерепного давления, угрожающее жизни, либо способствующее смещение мозговых структур, что чревато их ущемлением и летальным исходом. К таким состояниям относятся:
- кровоизлияния в мозг;
- отек мозга;
- травмы (ушибы, гематомы, размозжение тканей в результате удара);
- неоперабельные опухоли больших размеров.
Трепанация в таких случаях является паллиативной процедурой, то есть она не устраняет заболевание, а лишь ликвидирует опасное осложнение.
Резекционная краниотомия черепа еще именуется декомпрессионной, поскольку выполняется для снижения давления внутри черепа. Ее особенность в том, что фрагмент кости на место не возвращают. Если со временем угроза жизни исчезнет, отверстие можно закрыть синтетическим материалом.
Лучшим местом для операции является височная зона. Здесь оболочку мозга после удаления костного лоскута будет защищать мощная височная мышца.
Как делают резекционную трепанацию черепа? Также как и при костно-пластической краниотомии, разрезаются мягкие ткани и кость. Костный фрагмент удаляют так, дабы диаметр отверстия составлял 5 — 10 см. Обнаружив набухание оболочки мозга, хирург не спешит ее рассекать, чтобы не возникло смещение мозговых структур. Для устранения внутричерепной гипертензии сначала нужно сделать несколько пункций спинномозговой жидкости, а затем разрезать оболочку мозга. Когда эта манипуляция выполнена, ткани (исключением является твердая мозговая оболочка) зашивают.
Краниотомия любого вида может длиться несколько часов, и ее применяют только при серьезных показаниях, угрожающих жизни пациента. Никто не будет делать такую операцию, например, при микроинсульте – для устранения его последствий существуют более щадящие методы терапии.
Противопоказаниями к проведению трепанации являются терминальные состояния (тяжелый шок, запредельная кома), септические процессы.

Возможные осложнения
Операцию делают под общим наркозом, в некоторых случаях часть вмешательства проходит под местной анестезией, то есть человек пребывает в сознании. После трепанации пациент поступает в реанимацию или послеоперационную палату. Когда больной придет в себя без происшествий, его переводят в отделение нейрохирургии, продолжительность нахождения там – около 2-х недель.
Последствиями трепанации (наркоза) могут быть жажда, головная боль, но это не критично. А вот отекшие ткани лица, кровоподтеки вокруг глаз могут свидетельствовать о прогрессировании отека мозга. Существует целый ряд других возможных осложнений после данной операции.
- Протекание воспалительных процессов в ране, энцефалит, менингит – следствие занесения инфекций.
- Неврологические нарушения (судороги, проблемы с координацией движений, расстройства интеллектуальной сферы) – связаны с повреждением мозговых оболочек и тканей.
- Деформация черепа после удаления части кости, образование келоидного рубца.
Неприятные последствия после трепанации черепа (головные боли, головокружения, нарушения памяти) могут быть связаны не столько с самой операцией, сколько с заболеванием мозга, из-за коего проводилось вмешательство.

Процесс восстановления
Реабилитационный период после краниотомии длится разное время, в зависимости от патологии мозга. Поначалу нужен тщательный уход за раной, контроль состояния швов. Интенсивные боли купируются анальгетиками, сильное беспокойство – седативными средствами. Пациенту рекомендуется физический и эмоциональный покой – сколько времени нельзя выходить на работу, скажет доктор.
Для быстрейшего восстановления сил врач может порекомендовать диету. Скорее всего, придется перейти на правильное питание, отказавшись от продуктов, повышающих давление и засоряющих сосуды холестерином. Речь идет о напитках с кофеином, алкоголе, жирных, жареных блюдах.
Если заболевание привело к поражению некоторых участков мозга и функциональным нарушениям, трепанация не способна мгновенно привести все в порядок. В таких ситуациях реабилитация может включать необходимость заново осваивать ходьбу, говорить и т. д.
В случае если болезнь мозга привела к необратимым процессам, и человек не способен сам себя обслуживать, ему устанавливают группу инвалидности. Однако сама краниотомия не является поводом для определения инвалидности, если пациент продолжает жить так, как и до операции.

