Otoscleroza urechii- este o boală, trăsătură caracteristică care este proliferare patologicățesuturile labirintului osos al urechii. Rezultatul bolii este o pierdere progresivă a auzului. Otoscleroza urechii apare cel mai adesea în timpul pubertății la femei. Procesul pentru această boală are două părți.
Simptome de otoscleroză
Primele simptome apar între 16 și 20 de ani. Principalele sunt senzația de tinitus și pierderea progresivă a auzului. Când descriu tinitusul, pacienții îl compară cu diferite fenomene natură și viață (foșnet de frunze, zgomot de răsuflare sau zumzet de fire). În acest caz, severitatea zgomotului este evaluată în trei grade:
- Gradul întâi - zgomotul nu deranjează, acest simptom detectat numai cu un sondaj activ.
- Al doilea grad este prezența zgomotului în combinație cu alte simptome.
- Al treilea grad - senzația de zgomot este principala plângere a pacientului.
Pierderea auzului și tinitusul cresc cel mai adesea lent în natură. Majoritatea pacienților au un istoric de indicații de diverși factori care a contribuit la apariția ei – aceasta și boli infecțioase, și o ședere prelungită într-un mediu zgomotos, și boli sistemice organismul, precum și sarcina și nașterea.
Uneori, pacienții pot fi deranjați de tulburări de echilibru și de amețeli de scurtă durată, care apar atunci când capul este aruncat înapoi, mișcări rapide sau aplecări. Fenomenul se manifestă prin greață și vărsături. În plus, pacienții se plâng adesea de dureri în urechi, senzații de congestie și furnicături în ele, pierderi de memorie și tulburări de somn.
Semne de otoscleroză
Severitatea semnelor depinde de forma clinica boli (timpale, cohleare și mixte). Această clasificare se bazează pe natura pierderii auzului, modificările urechii interne și medii și datele tomografiei computerizate.
- Forma timpanică: leziunea este localizată în zonă fereastra ovala... Semnul său este pierderea de auz conductivă progresivă.
- Mixte: leziunile sunt localizate în capsula cohleei și în zona ferestrei ovale. Semnele acestei forme sunt pierderea auzului progresivă mixtă.
- Cohlear: este afectat mai ales melcul. Simptomul este pierderea auzului neurosenzorial progresiv.
În plus, severitatea semnelor de otoscleroză depinde direct de stadiul bolii. Se obișnuiește să se distingă stadiile otospongice (active) și sclerotice (inactive).
De asemenea, un semn caracteristic al otosclerozei este o îmbunătățire a acuității auzului atunci când pacientul se află într-un mediu zgomotos, o scădere a inteligibilității vorbirii la mestecat și înghițire a alimentelor, în timp ce mai multe persoane vorbesc și cu o atenție intensă.
Tratamentul otosclerozei
terapia de tratament al otosclerozei poate fi atât conservatoare, cât și operativă. Al doilea este folosit mai des.
Tratament conservator
Scopul acestui tratament este de a influența schimbul țesut osos pentru a reduce zgomotul. Studii recente au arătat că una dintre cauzele care contribuie la apariția bolii poate fi lipsa de vitamine și minerale în țesuturile afectate. Pentru a umple deficitul substante esentiale iar preparatele din brom, fosfor și calciu sunt prescrise. In functie de indicatii se pot folosi hormoni si vitamine din grupa B. Din masuri fizioterapeutice - electroforeza cu iod sau calciu si darsonvalizare, care ajuta la reducerea tinitusului.
Terapia conservatoare în majoritatea cazurilor este ineficientă și este utilizată exclusiv la începutul dezvoltării otosclerozei. Tratamentul otosclerozei poate fi efectuat numai atunci când pierderea auzului este mai mică de 30 dB. Dacă este mai mare decât această cifră, numai interventie chirurgicala, al cărei rezultat este o îmbunătățire a auzului la 85-90% dintre pacienți.
Tratament operator
Scopul acestui tratament este de a restabili auzul la maximul cohleei, chiar dacă este necesară utilizarea unui aparat auditiv după tratament.
Contraindicațiile sunt caracteristici individuale ale structurii urechii sau contraindicații medicale generale.
Chirurgia otosclerozei
Otoscleroza este o operatie efectuata pentru otoscleroza, numita stapedoplastie sau stapedomie calibrata. Fă-o sub Anestezie locala folosind un microscop operator, sub mărire mare... În timpul operației, focarul patologic este îndepărtat și capul și arcul bretei sunt înlocuite cu o proteză. La o anumită etapă a operației, pot apărea țiuit în urechi, amețeli, o senzație de scufundare, însoțită de greață și vărsături. Acest lucru este normal și dispare repede. După încheierea procedurii, se efectuează un test de auz și tamponare canalul urechii timp de 1 saptamana.
La sfârșitul termenului, tampoanele sunt îndepărtate, pacientul este externat acasă. Îmbunătățirea auzului este treptată și se realizează performanță maximă peste 3 luni. Verificările auzului se fac la 3, 6, 9 și 12 luni după operație. La a doua ureche, operația se poate face la șase luni după prima. Rezultatul operației este restabilirea auzului la 90-95% dintre pacienți. Cele mai bune rezultate se observă la pacienții cu mai multe Varsta frageda cu conductivitate osoasă bună și pierdere ușoară a auzului.
Otoscleroza, interventii chirurgicale si preturi
Operația, așa cum am menționat mai sus, dă rezultat pozitiv la peste 90% dintre pacienți. Cu toate acestea, trebuie să știți că, în unele cazuri, într-o perioadă separată, poate exista pericole grave pentru urechea internă... Având în vedere acest fapt, intervenția chirurgicală se efectuează mai întâi pe o ureche. În caz de complicații, a doua ureche își va putea îndeplini funcția cu ajutorul unui aparat auditiv.
Stapedoplastia se efectuează în stadiile I și II ale otosclerozei și foarte rar - la Etapa III când este exprimată hipoacuzie neurosenzorială.
După operație, pacienții trebuie să respecte câteva reguli simple care vor ajuta la trecerea cu succes perioada postoperatorieși păstrează auzul restaurat:
- evitați zgomotul și căderile bruște de presiune;
- nu vă suflați nasul timp de o lună;
- protejează urechile de frig;
- evitați activitățile care pot provoca amețeli. Nu ridicați greutăți, nu vă aplecați brusc, nu încordați puternic;
- Atenție la infecțiile căilor respiratorii superioare.
Stapedoplastia se face ca la stat institutii medicaleși în clinici private. Prețurile nu depind de gradul bolii, dar pot varia în funcție de vârsta pacientului și de patologia concomitentă. Costul tratamentului include operația în sine, îngrijire postoperatorie si observatie.
- „onclick =" window.open (this.href, „win2 return false> Print
Cele mai frecvente și răspândite intervenții chirurgicale pentru epilepsie sunt operațiile la lob temporal. Motivul principal pentru aceasta constă în localizarea frecventă a focarului epileptogen în lobul temporal și probabilitatea mare de a dezvolta o formă de epilepsie rezistentă la medicamente.
La înfrângere lobul temporal crizele, de regulă, se caracterizează prin afectarea conștienței în legătură cu automatisme oroalimentare și gestuale. Diagnosticul de epilepsie la pacienții adulți, cu RMN al creierului, prezintă semne de scleroză temporală mezială.
În figura de pe T2 (stânga) și FLAIR (dreapta), sunt determinate semne de scleroză temporală mezială: o creștere a semnalului RM, o scădere a dimensiunii și o încălcare a structurii cortexului hipocampal (indicată de săgeți roșii).
Având în vedere experiența considerabilă acumulată în chirurgia epilepsiei lobului temporal, există mai multe operații standardizate care permit realizarea efect maximîn ceea ce priveşte controlul convulsiilor.
Lobectomie temporală medială anterioară și amigdaloghipocampectomie.
T Tehnica de operare:

Se efectuează craniectomia pterional temporal joasă.
O condiție prealabilă este rezecția amigdalei și a hipocampului, care sunt structurile cele mai epileptogene.
După operație, clapa osoasă este așezată și rana este închisă cu o sutură intradermică.
Amigdaloghipocampectomie selectivă
Un tip de tratament chirurgical în care sunt îndepărtate doar structurile mediale (complexul amigdala-hipocamp).

Indicațiile pentru amigdaloghipocampectomie selectivă sunt leziunile izolate diviziuni mediale lobul temporal, fără implicarea părților neocorticale ale lobului temporal (de exemplu, „scleroza temporală mezială”).
Există mai multe modalități de a accesa hipocampus:
Transcortical-transventricular
Transilviană
Subtemporal
Transtentorial-supracerebelos

În imaginea de pe RMN T2 a creierului în proiecția coronariană: hipocampul și girusul parahipocampal sunt încercuite în galben; săgeată verde - acces transcortical-transventricular; galben - transilvian; portocaliu - transtentorial-supracerebelos.
Cu toate acestea, conform mai multor studii (1,2,3), cel mai bun rezultat în ceea ce privește controlul crizelor a fost obținut cu lobectomia temporală medială anterioară decât cu amigdaloghipocampectomia selectivă:
1. Revizuire sistematică și meta-analiză a chirurgiei standard vs selective a epilepsiei lobului temporal. Josephson CB, şi colab. Neurologie. 30 aprilie 2013, 80 (18): 1669-76
2. Amigdalohipocampectomie selectivă versus lobectomie temporală standard la pacienții cu epilepsie a lobului temporal mezial și scleroză hipocampică unilaterală. Epilepsie Res. martie 2013, 104 (1-2): 94-104
3. Amigdalohipocampectomia selectivă versus lobectomia temporală anterioară în managementul epilepsiei lobului temporal mezial: o meta-analiză a studiilor comparative,J Neurochirurgie. 2013 noiembrie, 119 (5): 1089-97
Din păcate, ca orice altă intervenție chirurgicală, operatii chirurgicale cu epilepsia lobului temporal au riscuri:

Hemianopsia omonimă din cadranul superior (așa-numita „plăcintă pe cer”) - bombată din câmpurile vizuale superioare opuse operației la ambii ochi - apare la 3-22% dintre pacienți după intervenție chirurgicală.
Tulburări de memorie - apare în primul rând atunci când lobul temporal dominant este îndepărtat la 5-22% dintre pacienți imediat după intervenție chirurgicală, iar după un an, 50% revin complet la nivelul preoperator.
Afazie (tulburări de vorbire) - în 1-4% și numai în timpul intervenției chirurgicale pe lobul temporal dominant.
Hemipareza (mișcare afectată și slăbiciune la extremitățile opuse operației) este temporară, tranzitorie la 0-4% dintre pacienți, permanentă, permanentă - la 0-1%.
- complex boala cronica asociat cu distrugerea tecii de mielină a fibrelor nervoase. Motivele pentru care apare boala nu sunt pe deplin înțelese, dar este stabilit cu precizie că aceasta apare din cauza unei defecțiuni sistem imunitar... Cele mai vulnerabile în acest caz sunt măduva spinării și creierul.
Semnele primare ale bolii sunt asociate cu deficiența vizuală, pierderea sensibilității la nivelul membrelor și tulburarea coordonării mișcărilor. Când o boală este depistată de semne primare, pacientul este internat în secția de neurologie pentru a clarifica diagnosticul și tratamentul. În fiecare caz, metoda de tratament va fi selectată individual, luând în considerare simptomele și severitatea evoluției bolii. Nu există încă un tratament complet pentru boală, dar este foarte posibil să se atenueze starea pacientului și să-i îmbunătățească calitatea vieții pentru o lungă perioadă de timp.
Tratament pentru exacerbare
O exacerbare a sclerozei multiple apare atunci când apar noi leziuni ale celulelor din măduva spinării sau creier. Acest lucru perturbă transmiterea semnalelor nervoase, ceea ce poate provoca noi simptome sau le poate agrava pe cele vechi. Faza de exacerbare poate dura de la o zi la o lună. Recidivele diferă atât în natură, cât și în severitatea cursului.
Atacurile pot fi repetate la intensități diferite. În funcție de simptome, medicul dumneavoastră vă poate prescrie terapia cu puls cu corticosteroizi - doze mari de hormoni intravenosi care vor grăbi recuperarea. De regulă, acesta este metilprednisolon sau analogii săi. Pentru a reduce efectul secundar, prescrieți preparate cu potasiu, o dietă cu continut ridicat saruri de potasiu (mere, stafide, banane), mijloace de protejare a mucoasei gastrice (Almagel, Fosfalugel, etc.), precum si un curs de antibiotice pentru a exclude o posibila infectie.
Utilizarea picăturilor de imunoglobuline umane (Sandoglobulin, Pentaglobulin) este eficientă. Cursul tratamentului este de 5 zile.
 Dacă este imposibil să se efectueze terapia cu puls, se prescrie tratamentul cu Dexametazonă (intravenos sau intramuscular), cu o scădere treptată a dozei.
Dacă este imposibil să se efectueze terapia cu puls, se prescrie tratamentul cu Dexametazonă (intravenos sau intramuscular), cu o scădere treptată a dozei.
În exacerbările severe, medicul poate prescrie plasmafereză - o procedură de curățare a plasma sanguină de anticorpi. Plasmafereza se practică încă din anii 1980 și dă rezultate bune. Tratamentul durează aproximativ 2 săptămâni, timp în care 3-5 proceduri de filtrare a sângelui sistem special... Sângele pacientului este împărțit în plasmă și sânge roșu (hermass) folosind un aparat special. Plasma cu Substanțe dăunătoare este îndepărtată din corp, iar hermasa este returnată pacientului în corp printr-o altă venă. În loc de plasmă, se poate administra albumină, plasmă donatoare sau înlocuitorii acesteia (hemodez, reopoliglucină etc.). În unele cazuri, terapia cu puls și plasmafereza pot fi combinate.
 Odată cu progresul tot mai mare al sclerozei multiple și cu ineficacitatea hormonilor, se prescrie un curs de citostatice (Azatioprină, Ciclofosfamidă etc.), care ajută la suprimarea procesului autoimun. Cu toate acestea, datorită toxicității lor ridicate, aceste medicamente au o serie de efecte secundare: o scădere bruscă leucocite, eritrocite și trombocite și, ca urmare, se dezvoltă hepatită medicinală caderea parului incepe, poate vărsături frecvente, diaree sau greață.
Odată cu progresul tot mai mare al sclerozei multiple și cu ineficacitatea hormonilor, se prescrie un curs de citostatice (Azatioprină, Ciclofosfamidă etc.), care ajută la suprimarea procesului autoimun. Cu toate acestea, datorită toxicității lor ridicate, aceste medicamente au o serie de efecte secundare: o scădere bruscă leucocite, eritrocite și trombocite și, ca urmare, se dezvoltă hepatită medicinală caderea parului incepe, poate vărsături frecvente, diaree sau greață.
Tratament simptomatic
Acest tip de tratament se adaugă principalelor prescripții pentru exacerbarea sclerozei multiple. Terapia este prescrisă în funcție de manifestările clinice în funcție de simptomele specifice.
În faza de exacerbare, pacienții se plâng adesea de spasticitate, care se manifestă prin rigiditatea membrelor sau părți ale trunchiului afectate și spasme reflexe. Ele îngreunează mișcarea pacientului și provoacă oboseală și inactivitate. Tulburări de somn sau senzații dureroase a întregului corp.
Pentru păstrarea în continuare a funcțiilor țesuturilor musculare, este important să continuați să vă angajați în exerciții de fizioterapie.În plus, medicul poate prescrie fizioterapie (electroforeză, terapie UHF sau iradiere cu ultraviolete), care ajută la reducerea inflamației articulațiilor și intoxicația organismului, îmbunătățirea proceselor metabolice și corectarea tulburărilor de mișcare.
Există Dispoziții generale, conform căruia medicul prescrie tratament:
- interferoni sintetici (β-interferon);
- glucocorticoizii. Prednisolon, dexametazonă, metipred sau medicament hormonal ACTH;
- vitamine B, biostimulatori, agenți de topire (biosinax, kronassial);
- citostatice ca adjuvant: ciclofosfamidă, azatioprină;
- relaxantele musculare sunt folosite pentru ameliorarea tonusului muscular (mydocalm, lioresal, milliktin).

Tratament în timpul remisiunii
Remisiunea este o scădere sau dispariție marcată a simptomelor de exacerbare în decurs de o lună. În același timp, simptomele exacerbării nu dispar întotdeauna complet, în unele cazuri scad până la starea în care se aflau înainte de debutul exacerbării. Uneori devin mai puțin pronunțate decât în faza de exacerbare.
Important! Cu cât durează mai mult exacerbarea și cu cât perioada de remisiune este mai scurtă, cu atât starea pacientului se înrăutățește mai repede.
Starea de remisie poate dura câteva luni sau câțiva ani. Indiferent de apariția de noi simptome, pacientul trebuie să continue să ia medicamente care modifică cursul sclerozei multiple (MSITS). Medicul prescrie primirea lor conform unei scheme individuale pentru o perioadă lungă de timp, iar anularea sau ajustarea tratamentului este posibilă numai cu acordul prealabil.
Deoarece tratamentul cu utilizarea PITRS este pe termen lung, medicamentele ar trebui să fie cele mai sigure pentru organism, fără a da efecte secundare. Rezultatul tratamentului depinde în mare măsură de acuratețea prescripției pacientului. PITRS este prescris sub formă de subcutanat / injecții intramusculare, tablete. Cele mai frecvente sunt - injecții subcutanate... Unele medicamente trebuie injectate zilnic, altele o dată pe săptămână, altele mai rar. Pentru un control mai bun asupra aportului și acurateței dozei, este recomandabil să folosiți tablete, mai degrabă decât injecții.
La stadiul inițial terapiile sunt prescrise MITRS de primă linie. Acestea includ:
- Interferon-beta-1a (Rebif) - subcutanat (3 r / săptămână) sau intramuscular (săptămânal);
- Interferon-beta-1a (avonex) - subcutanat (de 3 ori pe săptămână) sau intramuscular (săptămânal);
- Interferon-beta-1b (betaferon) - subcutanat, o dată la două zile;
- Glatiramer acetat (Copaxone) - subcutanat, zilnic;
- Terifunamidă - tablete, zilnic.
Cu o etapă progresivă a terapiei, PITRS de linia a doua este prescris:
- Natalizumab (Tizabri) - picurare intravenoasă, 1 r / 28 zile;
- Mitoxantrone (Novatron Oncotron) - picurare intravenoasă (1 r în 3 luni);
- Fingolimod (Gilenia) - tablete, doză zilnică.

Medicamentele PITRS sunt utilizate pe scară largă în SM, dar eficacitatea lor (mai ales în prima linie) nu depășește 30%. Dacă medicul după început tratament primar constată eficacitate scăzută, el re-prescrie medicamente de linia a doua.
PITMS are multe efecte secundare. Unele dintre ele sunt comune, altele sunt mult mai puțin frecvente. interferonii de prima linie au urmatoarele contraindicatiiși efecte secundare:
- depresie;
- tendințe sinucigașe;
- afectarea ficatului;
- Crize de epilepsie;
- sarcina și alăptarea;
- boala de inima;
- intoleranță individuală.
Glatimer acetat are mai puține efecte secundare și contraindicații, dar există și:
- atacuri de panica;
- perioada de lactație;
- sarcina;
- intoleranță individuală la componentele medicamentului.

Când se tratează MITRS, pacientul trebuie să monitorizeze îndeaproape apariția semnelor de deteriorare, astfel încât neurologul să poată alege un alt medicament, reducând efectele secundare.
Anticorpi monoclonali (MA)
Sistemul imunitar uman produce un numar mare de diverși anticorpi pentru combaterea antigenelor tipuri diferite... Răspunsul sistemului imunitar la oricare dintre antigeni este policlonal. Anticorpii monoclonali sunt celule clone sintetizate în laborator.
Preparatele de anticorpi monoclonali au capacitatea de a viza antigenele care trebuie îndepărtate din organism. Aceștia atacă mielina, se leagă de antigeni și sunt ulterior excretați din organism fără a-i face rău. În plus, MA activează sistemul imunitar împotriva antigenelor străine. Odată ingerate, ele „induc” alte componente ale sistemului imunitar să distrugă agenții țintă (de exemplu, celulele canceroase).
 Astăzi, în Israel pentru tratamentul sclerozei multiple este folosit cu succes medicament nou Lemtrada (Alemtuzumab sau Campath-1H). A fost dezvoltat inițial pentru a trata boli oncologice- leucemie și limfom. Dar mecanismul de acțiune al medicamentului este de așa natură încât previne atacul mielinei, blocând astfel noile daune în scleroza multiplă.
Astăzi, în Israel pentru tratamentul sclerozei multiple este folosit cu succes medicament nou Lemtrada (Alemtuzumab sau Campath-1H). A fost dezvoltat inițial pentru a trata boli oncologice- leucemie și limfom. Dar mecanismul de acțiune al medicamentului este de așa natură încât previne atacul mielinei, blocând astfel noile daune în scleroza multiplă.
Observațiile pe parcursul a 7 ani ale pacienților care au luat Lemtrad au arătat o îmbunătățire generală și o stabilizare a stării lor. Probabilitatea de recidivă a scăzut cu 50%, iar progresia dizabilității cu 42%. După administrarea Lemtrada, ca și alte medicamente, pot apărea reacții adverse. Cele mai frecvente sunt:
- durere de cap;
- erupție cutanată, urticarie;
- febră;
- insomnie;
- infecții ale tractului respirator superior;
- herpes;
- tulburare de coagulare a sângelui;
- sinuzita.
În cazuri rare, pot apărea probleme cu glanda tiroidă. Dar toate efectele secundare sunt tratabile cu acces în timp util la un medic.
Transplant de celule stem (SCT)
 Aceasta este o tehnologie scumpă și destul de eficientă astăzi. Esența operației este luarea unei probe măduvă osoasă, după care pacientului i se prescrie un curs de chimioterapie. Activitatea sistemului imunitar scade, iar după aceea pacientul revine la celulele stem colectate anterior. În decurs de 1-2 luni, imunitatea pacientului începe să funcționeze pe deplin, încetinind semnificativ procesul de deteriorare a mielinei.
Aceasta este o tehnologie scumpă și destul de eficientă astăzi. Esența operației este luarea unei probe măduvă osoasă, după care pacientului i se prescrie un curs de chimioterapie. Activitatea sistemului imunitar scade, iar după aceea pacientul revine la celulele stem colectate anterior. În decurs de 1-2 luni, imunitatea pacientului începe să funcționeze pe deplin, încetinind semnificativ procesul de deteriorare a mielinei.
Celulele stem regenerează celulele substanței albe, elimină cicatricile din zonele afectate și restabilesc funcțiile terminațiilor nervoase. În plus, celulele stem au un efect pozitiv asupra sistemului imunitar al organismului. Oamenii de știință cred că această metodă va ajuta în continuare la înfrângerea sclerozei multiple. Eficacitatea tehnicii este de 50/50%.
Protocolul de la Coimbra
 Protocolul Coimbra este o metodă extrem de eficientă pentru obținerea remisiunii susținute pe termen lung a pacientului. Pacientului i se prescrie o doză mare de vitamina D, în timp ce alimentele care conțin calciu (brânză de vaci, lapte etc.) sunt excluse din dietă. Se stabilește rata consumului de apă - nu mai puțin de 2,5 litri. Acest volum este suficient pentru a dizolva și a elimina sărurile de calciu din organism. Efectul vizibil al tratamentului apare după două luni, iar după un an starea pacientului intră în stadiul de remisie stabilă. A salva funcțiile motorii pacientul trebuie să facă exerciții sistematice.
Protocolul Coimbra este o metodă extrem de eficientă pentru obținerea remisiunii susținute pe termen lung a pacientului. Pacientului i se prescrie o doză mare de vitamina D, în timp ce alimentele care conțin calciu (brânză de vaci, lapte etc.) sunt excluse din dietă. Se stabilește rata consumului de apă - nu mai puțin de 2,5 litri. Acest volum este suficient pentru a dizolva și a elimina sărurile de calciu din organism. Efectul vizibil al tratamentului apare după două luni, iar după un an starea pacientului intră în stadiul de remisie stabilă. A salva funcțiile motorii pacientul trebuie să facă exerciții sistematice.
Costul tratamentului conform protocolului Coimbra este scăzut; ar trebui efectuat numai sub supravegherea unui medic. O îmbunătățire semnificativă a stării pacientului se realizează în 95% din cazuri. În multe privințe, rezultatul tratamentului depinde de stadiul bolii la care a început. La etapele 1-2 se observă îmbunătățiri semnificative, dar dacă începeți tratamentul mai mult data târzie, probabilitatea de a opri progresia sclerozei multiple este destul de mare.
Dieta pentru scleroza multipla
Se pot găsi diverse surse o cantitate mare articole și recomandări alimentare pentru scleroza multiplă. Unii dintre ei recomandă cu tărie să rămâi diete speciale. Unii experți susțin că dieta poate fi complet vindecată. Cu toate acestea, acest lucru nu este în întregime adevărat, deși merită să excludeți utilizarea anumitor produse. În primul rând, acest lucru se aplică produselor de origine animală cu un conținut ridicat de colesterol:
- carne de porc grasă;
- pește gras;
- cârnați;
- măruntaie;
- brânzeturi bogate în grăsimi;
- frisca;
- arahide și unt;
- ouă;
- grăsime de gâscă;
- caviar;
- ciocolată;
- cacao.

Colesterolul crescut are un efect negativ asupra permeabilității vasculare, ceea ce înseamnă că în SM agravează problemele de coordonare a mișcărilor și reduce atât activitatea fizică, cât și cea mentală.
În scleroza multiplă, este important să se respecte în primul rând alimentatie echilibrata prin raportul dintre cantitatea de proteine, grăsimi și carbohidrați. Trebuie să mănânci o cantitate mare de legume și fructe proaspete, alimente bogate în oligoelemente și vitamine. Acest lucru contribuie la un metabolism accelerat.
 Alimente bogate în acid linoleic - nuci și ulei vegetal, mâncăruri și produse din cereale integrale. Pentru a îmbunătăți funcția intestinală și alimentele ar trebui să fie bogate în fibre și fibre vegetale.
Alimente bogate în acid linoleic - nuci și ulei vegetal, mâncăruri și produse din cereale integrale. Pentru a îmbunătăți funcția intestinală și alimentele ar trebui să fie bogate în fibre și fibre vegetale.
Keto dietă. Aceasta este o dietă cu conținut scăzut de carbohidrați care elimină alimentele bogate în așa-numitele. carbohidrați rapizi: zahar, dulciuri, preparate din faina, produse de patiserie, cartofi, paste, etc. Au existat cazuri izolate de eficacitate a dietei keto în scleroza multiplă. În special, este descris un caz cu restaurarea activitate motorie pacientul care urmează dieta Paleo - una dintre varietățile dietei Keto.
Dieta Ashton Embry. Aceasta este o dezvoltare specială a unui om de știință canadian, care nu are o confirmare fundamentală, dar a strâns un număr mare de recenzii pozitive.
Dieta se bazează pe excluderea din alimentație a alimentelor care pot provoca distrugerea țesuturilor proprii ale organismului de către sistemul imunitar. Dieta include un număr mare de substanțe care au un efect benefic asupra sistem nervosși să nu permită dezvoltarea bolii. Principiul de bază este de a lua o cantitate mare de vitamine și minerale și de a exclude alimentele care pot provoca agravare. Exclus din dieta:
- lactate;
- toate tipurile de carne roșie;
- cereale care conțin gluten;
- fasole;
- bere și drojdie de bere;
- fasole;
- gălbenușuri de ou de pui;
- dulciuri, inclusiv miere;
- ceai și cafea tari;
- băuturi și alcool cu conținut de zahăr;
- produse care conțin ulei de palmier sau de cocos;
- fast food.
În orice caz, dacă acordați o atenție deosebită nutriției, nu va fi nici un rău pentru organism. Excluderea din alimentație a alimentelor care pot dăuna organismului este în interesul pacientului.

Remedii populare pentru tratamentul sclerozei multiple.
Ca orice boală, mulți oameni folosesc rețete pentru a trata scleroza multiplă. Medicină tradițională... Eficacitatea acestor metode nu a fost dovedită științific, dar unii pacienți le folosesc și susțin că au succes în ameliorarea simptomelor bolii.
Apiterapie (înțepături de albine). Se desfășoară de curs timp de 6 luni, 2 ședințe pe săptămână.
Acupunctură acasă. Se efectuează de mai multe ori pe zi folosind aplicatorul lui Kuznetsov. Alternativ, trebuie să călcați pe aplicator cu unul sau altul picior timp de 3-5 minute pe zi. Circulația sângelui a picioarelor este activată, se relaxează biologic hotspot-uri... În acest scop, puteți face gimnastică, înot sau mers desculț.
 Infuzie de kombucha scade tensiunea arterială și scade nivelul colesterolului din sânge, reglează activitatea tractului gastro-intestinal.
Infuzie de kombucha scade tensiunea arterială și scade nivelul colesterolului din sânge, reglează activitatea tractului gastro-intestinal.
Băi de terebentină după Zalmanov... Folosit pentru exacerbările sclerozei multiple. Pentru a le pregăti, veți avea nevoie de 500 ml de terebentină, 50 g rasă săpun pentru copii, 5 tablete de alaun-alaun de potasiu, 3 g de aspirină, 20 ml alcool camfor... Toate componentele sunt amestecate. Adăugați 250 ml de amestec într-o baie. Timp de recepție - 20-30 de minute pe zi. După ședință, corpul trebuie spălat apa calda cu săpun, apoi întindeți-vă într-un pat cald timp de 30 de minute.
Ulei de in. Este folosit atât extern, cât și intern. Regimul de tratament - 2 lingurițe. pe stomacul gol înainte de fiecare masă (mic dejun, prânz, cină), supliment cu 1 capsulă ulei de peșteși ¼ h. l. coajă de ou zdrobită.
Pentru uz extern, o dată la 3 zile, masați mâinile și picioarele cu ulei de in, și o dată pe lună să faci un masaj pe întregul corp.
tinctura de Mordovnik. 2 linguri. l. Semințele Mordovnik într-o „cămașă”, turnați 500 ml de vodcă și lăsați timp de 2 săptămâni, scuturând adesea sticla. Trebuie să luați perfuzia strict conform schemei, fără a depăși doza. Începem să luăm cu trei picături, diluate în 1/4 cană de apă, adăugând 1 picătură zilnic. Aduceți treptat la 15 picături. Luați de 3 ori pe zi cu 30 de minute înainte de mese. Tinctura de Mordovnik se ia timp de 6 luni în cure de 3 săptămâni, luând pauze de 7 zile.
Pe lângă metodele descrise mai sus, există multe altele. Dar înainte de a începe să utilizați moduri populare, asigurați-vă că măcar sunt sigure pentru sănătate sau consultați un specialist. În orice caz, principalul lucru este să nu vă faceți rău. Uneori, efectul placebo face minuni pentru organism.
Otoscleroza- o boală cauzată de procese dismetabolice în cadrul osos al urechii interne a unei persoane cu o pierdere treptată a auzului.
În cazul otosclerozei, structura densă a țesutului osos, caracteristică urechii interne, este înlocuită cu o structură de tip poroasă, spongioasă, bogată în vase de sânge.
Ca urmare:
- Gama de mișcare în articulația osoasă a bretei și fereastra rotundă scade. Acest lucru duce la o încălcare a conducerii sunetului (forma timpanică a otosclerozei).
- Densitatea capsulei cohleei urechii interne se modifică cu o scădere progresivă a percepției sunetului (forma cohleară a otosclerozei).
Aceste procese pot avea loc atât izolat, cât și simultan ( formă mixtă boli).
Consecvența a ceea ce se întâmplă procese patologice indică predominarea leziunilor bilaterale.
Primele semne de pierdere a auzului apar la vârsta de 20-30 de ani. Cu toate acestea, au existat cazuri de debut a bolii în copilărie... Sexul feminin suferă predominant de osteoscleroză (75-80%).
Din momentul primelor manifestări clinice până la dezvoltarea surdității complete, durează, în medie, aproximativ 20 de ani sau mai mult. Dar există și o descriere a unei fulgerătoare, în decurs de câteva luni, pierderea auzului la pacienți până la surditatea completă, explicabilă împreună cu procesele care au loc în os, degenerarea simultană a țesutului nervos și a aparatului receptor al melcilor.
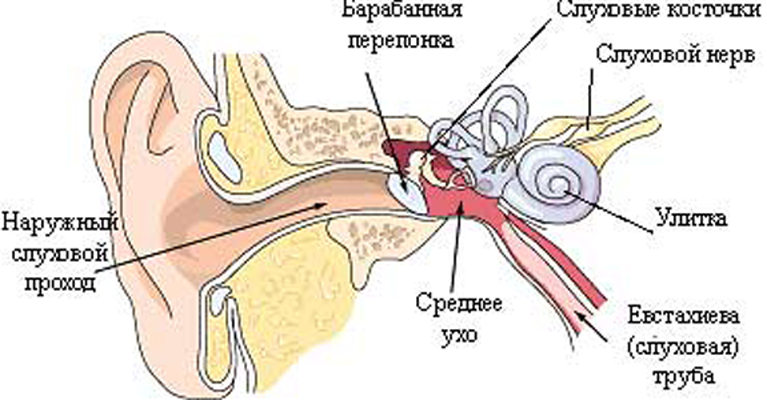
Simptomele și semnele clinice ale otosclerozei

- timpanul este subțire și puțin mai mobil decât de obicei;
- pacientul reactioneaza prost sau poate sa nu simta deloc examenul instrumental piele canalul urechii și el însuși timpan, care este asociat cu o scădere a sensibilității tactile și dureroase a acestei zone;
- scăderea numărului sau absență completă ceară de urechi;
- canalele auditive sunt dilatate, pielea lor este uscată, ușor de rănit.
Cauzele bolii
Pe stadiul prezent mai multe teorii ale originii acestei boli sunt considerate în mod egal.
- Condiționare ereditară
Această teorie este confirmată de prezența unei naturi familiale a otosclerozei la 60% dintre pacienți. - Efecte endocrine asupra metabolismului osos
Semnele combinate ale disfuncției tiroidei și tiroidiene indică acest lucru. glande paratiroide cu otoscleroză, în plus - și faptul că evoluția bolii în timpul sarcinii. - Cronic boli inflamatorii urechea internă și boli infecțioase anterioare
De exemplu, a existat o legătură între pierderea auzului și rujeola anterioară. Cu toate acestea, majoritatea cercetătorilor consideră factorul cronic proces inflamatorîn ureche doar ca declanșator al unei predispoziții deja existente la otoscleroză. - Încărcare acustică cronică crescută cu traumatisme
Zgomotul industrial, muzica tare prin căști, duc la distrofia țesuturilor moi ale urechii, care afectează conducerea vase de sânge... În consecință, există o prevedere insuficientă nutrienți os şi țesutul cartilajului odată cu declanşarea mecanismelor iniţiale ale otosclerozei.
Otoscleroza - ai nevoie de interventie chirurgicala?
Căutare activă în prezent metode eficiente tratament terapeutic otoscleroza. Astfel, o combinație de aport constant de fluorură de sodiu cu vitamina D3, preparate de calciu și magneziu este utilizată pe scară largă pentru a reduce scurgerea mineralelor de la baza osoasă a urechii interne.
Alături de aceasta, sunt folosite Aparate auditive diverse modificări.
Metodele chirurgicale fac posibilă îmbunătățirea semnificativă a acuității sunetului la 80% dintre pacienții operați. Cu toate acestea, ca și în cazul oricărei intervenții chirurgicale, există anumite riscuri de complicații care trebuie luate în considerare atunci când decideți tratament instrumental... În plus, operația în sine, deși îmbunătățește conductivitatea sunetului, nu oprește procesele degenerative din țesutul osos.
 Trebuie să se distingă următoarele tipurioperatii chirurgicale:
Trebuie să se distingă următoarele tipurioperatii chirurgicale:
- Cruţător, care urmărește modificarea mobilității gabinetului și îndepărtarea (izolarea) focarului sclerozei.
- Radical: stapedectomie si stapedoplastie. În cazul stapedoplastiei, o parte din articulațiile imobilizate ale etrierului este înlocuită cu o proteză din teflon.
 Obișnuit, chirurgie radicală prescris în caz de ineficacitate a manipulărilor blânde efectuate anterior. Cu toate acestea, eficacitatea stapedoplastiei (95%) traduce acest tip interventii chirurgicale pe primul loc.
Obișnuit, chirurgie radicală prescris în caz de ineficacitate a manipulărilor blânde efectuate anterior. Cu toate acestea, eficacitatea stapedoplastiei (95%) traduce acest tip interventii chirurgicale pe primul loc.
Indicații absolute pentru operații:
- Înfrângere bilaterală.
- Dezvăluit prin audiometrie, test Rinne negativ. În acest caz, diferența în aerul și conducerea osoasă a sunetului, în diferența sa, corespunde la 20 dB sau mai mult.
- Grad pronunțat de senzație subiectivă zgomot de ureche... Efectul postoperator cel mai favorabil este asigurat de tratamentul formei timpanice a otosclerozei. În alte forme, există restabilirea parțială a auzului, necesitând utilizare suplimentară aparat auditiv.
Prezența unei patologii concomitente severe organe interne poate influenţa decizia privind corectarea chirurgicală a otosclerozei. În aceste cazuri, decizia cu privire la operație se ia în comun cu alți specialiști - precum terapeut, cardiolog, oncolog etc.
Celulele stem au capacitatea unică de a se „transforma” într-o celulă a oricărui alt țesut din organism. Se pot actualiza și regenera în mod independent, au un fel de inteligență artificială.
Celulele stem se pot transforma în celule:
- sânge;
- tesut muscular;
- epiteliu;
- muschii;
- creierul etc.
Diferite tipuri de celule stem au tendințe diferite de transformare... Cel mai comun tip de celulă sunt celulele stem din cordonul ombilical. Acest tip asigură creșterea tuturor celulelor sanguine și joacă rolul de bază a sistemului nostru imunitar. Sângele din cordonul ombilical rămâne în venă în timpul nașterii. Conține un număr mare de celule stem și le stochează pentru nevoi medicale ulterioare. Aceste celule pot vindeca mai mult de 100 de boli, ceea ce a fost confirmat de multe mii de transplanturi din întreaga lume.
Avantajele acestui tip de celule de cordon ombilical față de restul:
- sunt ușor de asamblat;
- la colectare nu există risc nici pentru mamă, nici pentru nou-născut;
- se adaptează rapid în organism;
- reduce riscul de respingere de către organism în timpul transplantului la un copil și se adaptează mai repede atunci când este transplantat în corpul rudelor;
- riscul de infecție în timpul transplantului este redus;
- poate ocoli bariera hemato-encefalică și se poate transforma în neuroni și alte celule ale creierului, ceea ce este un factor pozitiv în bolile creierului.
Punctele 3 și 4 se datorează faptului că celule stem sânge din cordonul ombilical imunologic imatur... Și pe termen lung, aceasta înseamnă că celulele stem din sângele ombilical pot fi antrenate să funcționeze corect, astfel încât acestea sunt mai capabile să interacționeze cu alte celule dintr-un corp străin.
Al cincilea punct este motivul pentru care celulele stem din cordonul ombilical sunt atât de apreciate. Nu sunt afectați de majoritatea boli virale comparativ cu celulele stem osoase de la adulți. De asemenea, este important ca aceste celule să fie potrivite pentru transplant în mod specific pentru copilul dumneavoastră și să fie potrivite pentru rudele sale cele mai apropiate într-un raport de 1 la 4 (25%).
IMPORTANT!În 60% din cazuri, când celulele străinilor (nu ale rudelor) sunt transplantate, acestea sunt atacate de celulele pacientului, respingându-le ajutorul pentru organism.
Țesutul cordonului ombilical în sine este sursa buna celule stem care se numesc mezenchimatoase. Celulele stem mezenchimale au multe caracteristici interesante, inclusiv capacitatea:

Celulele stem mezenchimale sunt din ce în ce mai folosite în medicina regenerativă pentru o gamă largă de sarcini, inclusiv boli:
- a sistemului cardio-vascular;
- rinichi;
- vindecarea rănilor;
- tratamentul bolilor autoimune.
Ce este terapia STEM?
Procesul de tratare a sclerozei multiple cu celule stem este împărțit în mai multe etape.:
- La început, proceduri medicale cu utilizarea plasmaferezei, copaxonei și a altor substanțe - în funcție de scleroza multiplă, specificația bolii și alți factori. Sarcina principală în prima etapă a procedurilor este de a suspenda procesul de distrugere a mielinei și de a opri procesul imun-inflamator.
- La a doua, a treia și, dacă este necesar, la a patra etapă a terapiei sclerozei, se efectuează transplantul de celule stem. Acestea sunt celule stem mezenchimale proprii izolate din biomaterialul pacientului - maduva osoasa si tesutul adipos.
Operațiile de transplant pentru scleroza multiplă se efectuează la un interval de 30 de zile... De obicei, în timpul unei proceduri, celulele sunt injectate în sângele pacientului într-o cantitate de 1 milion pe 1 kilogram din corpul pacientului (de exemplu, pentru pacienții cu o greutate de 70 kg, este necesară integrarea a 70 de milioane de celule). Deja pentru o scurtă perioadă de timp, corpul pacientului prezintă primele semne de îmbunătățire (o scădere a exacerbărilor) asociate cu stabilizarea recepției și transmiterii semnalelor nervoase și refacerea populației de neuroni.

în care:
- Se instalează o remisiune stabilă.
- Starea psihologică se stabilizează, memoria revine, simptomele oboselii cronice dispar.
- Munca aparatului de vorbire este complet reînnoită.
Citiți mai multe despre tratamentul cu celule stem pentru scleroza multiplă în acest videoclip:

