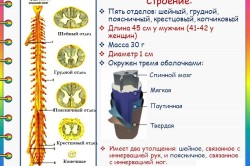
Kičmena moždina je najvažniji dio centralnog nervni sistem smještene duž kičme u posebnom kanalu. Podsjeća na duguljasto tijelo svijetle nijanse, uglato u krajnjim dijelovima iznad i ispod i zaobljeno u srednjem fragmentu. U gornjem dijelu kičmena moždina postaje oslonac mozga, a u donjem dijelu završava zadebljanjem koje se naziva cerebralni zakrčeni cilindar. U odraslih, kičmena moždina je mnogo kraća od kičmenog stuba i rijetko prelazi 45 centimetara.
Kičmena moždina ima niz zadebljanja koja igraju važnu ulogu u funkcionisanju centralnog nervnog sistema. Među njima se ističu:
- zadebljanje u cervikalnoj regiji - nalazi se u predjelu trećeg vratnog i prvog torakalnog pršljenova;
- lumbalno zadebljanje - nalazi se na nivou posljednjeg torakalnog pršljena.
Kičmena moždina je podijeljena na dva približno jednaka uzdužna dijela. Ovu funkciju obavljaju stražnji srednji žlijeb i konveksna srednja fisura. Na površini kičmena moždina na mjestima gdje izlaze prednji i stražnji korijen postoje dva manje uočljiva proreza: stražnji i prednji. Dio kičmene moždine, koji se nalazi nasuprot dva para korijena, od kojih se svaki sastoji od dva prednja i dva stražnja, ima svoje ime - segment.
Struktura i karakteristike
Struktura kičmene moždine se proučava kroz detaljnu dijagnozu. Treba napomenuti da naučnici svoj glavni funkcionalni dio nazivaju spinalnim nervnim filamentima. Predstavljeni su sa 31 parom, koji se mogu okarakterisati kao nervni čvorići koji se izdvajaju iz svog područja.
 Prednji čvor se sastoji od aksona motoneurona jezgara prednjih područja sive tvari. Prednji noduli osmog cervikalnog, dvanaestog torakalnog, dva donja lumbalna fragmenta, zajedno sa procesima somatskih motoneurona, uključuju fragmente paravertebralnih čvorova trećeg stuba, a prednji noduli stražnjih fragmenata uključuju zone neurona simpatički centri srednje supstance kičmene moždine. Stražnji čvor osigurava svoj integritet s centralnim fragmentima nervnih filamenata, koji su lokalizirani u cilindrima kičmene moždine. U ovom slučaju, u sivoj tvari glavnih odjeljaka, predstavljen je središnji segment, koji, postupno zadebljavajući, stiže do četvrte komore mozga, au drugoj zoni zadebljanja živaca završava se terminalnom komorom.
Prednji čvor se sastoji od aksona motoneurona jezgara prednjih područja sive tvari. Prednji noduli osmog cervikalnog, dvanaestog torakalnog, dva donja lumbalna fragmenta, zajedno sa procesima somatskih motoneurona, uključuju fragmente paravertebralnih čvorova trećeg stuba, a prednji noduli stražnjih fragmenata uključuju zone neurona simpatički centri srednje supstance kičmene moždine. Stražnji čvor osigurava svoj integritet s centralnim fragmentima nervnih filamenata, koji su lokalizirani u cilindrima kičmene moždine. U ovom slučaju, u sivoj tvari glavnih odjeljaka, predstavljen je središnji segment, koji, postupno zadebljavajući, stiže do četvrte komore mozga, au drugoj zoni zadebljanja živaca završava se terminalnom komorom.
Struktura i funkcija kičmene moždine su neodvojive. Siva tvar, uglavnom sastavljena od nervnih pleksusa, naslanja se na nervnih centara... U vertikalnom presjeku ovi centri su po obliku slični krilima leptira, čiji pojasevi čine rogove kičmene moždine. Prednji rog je blago uvećan i nalazi se unutra gornja tačka kičmeni rep. Stražnji rog je sastavljen od uske vlaknaste sfere sive tvari, koja se proteže gotovo do graničnih fragmenata kičmene moždine. Srednja siva tečnost čini bočni rog.
Naučnici vertikalne zone sive tvari nazivaju stubovima. Stražnji i prednji stubovi cirkulišu isključivo u kičmenoj moždini. Bočni stub je nešto manje dužine, njegov početak približno se poklapa sa nivoom osmog cervikalnog sektora i proteže se do prednjeg lumbalnog fragmenta. U stupovima sive tekućine, nervne ćelije se sudaraju u obliku jasnih grupa - jezgara. Cerebrospinalna želatinasta tečnost cirkuliše oko longitudinalnog kanala.
Struktura bijele tvari
 Bijela tvar prekriva vanjske sektore kičmene moždine i sastoji se od aksona nervnih čvorova, koji obezbjeđuju potpornu funkciju kičmene moždine. Udubljenja koja su glavna žig izolovanog trupa kičmene moždine, razgraničiti bijelu tvar u trakte u smjerovima. Nervni filamenti, srodni po etiologiji i namjeni, u bijeloj tvari su vezani u pleksuse ili vrpce, koji imaju jasnu podelu i zauzimaju strogo određenu poziciju na lokalnim ravnima.
Bijela tvar prekriva vanjske sektore kičmene moždine i sastoji se od aksona nervnih čvorova, koji obezbjeđuju potpornu funkciju kičmene moždine. Udubljenja koja su glavna žig izolovanog trupa kičmene moždine, razgraničiti bijelu tvar u trakte u smjerovima. Nervni filamenti, srodni po etiologiji i namjeni, u bijeloj tvari su vezani u pleksuse ili vrpce, koji imaju jasnu podelu i zauzimaju strogo određenu poziciju na lokalnim ravnima.
Ljudska kičmena moždina ima tri sistema povezivanja: kratki, motorni i senzorni. Kratki pleksusi međusobno lemljuju fragmente nervnih vlakana kičmene moždine. Osetljive veze idu do regiona mozga. Motorni filamenti su odgovorni za vezu između mozga i dorzalne regije nervnog sistema. Ova shema je neraskidivo povezana s nervnim čvorovima u drugim centrima.
Cijelom dužinom kičmene moždine nalaze se arterije koje je opskrbljuju krvlju: neparna kičmena arterija i parna stražnja kičmena arterija, koje se formiraju između glavnih modularnih arterija. Površinski tokovi krvi međusobno komuniciraju vertebralnim vezama.
Kičmena moždina je zatvorena snažnim pokrivačem otvrdnute moždane površine, čiji procesi, razilazeći se na bilo kojem od intervertebralnih zglobova, pokrivaju čvorić, kao i spinalni centar koji obavlja tekuće zadatke. Područje između očvrslog premaza i pršljenova je gusto ispunjeno mala plovila i masni sloj osobe. Osim otvrdnute koštane komore, kičmena moždina je zatvorena medijalnom i omekšanom moždanom površinom. Između njih postoji posebna šupljina u kojoj cirkuliše kičmena tečnost.
Postoje dvije definirajuće funkcije kičmene moždine: impulsivna i provodna. Stražnji čvorovi kičmene moždine prenose senzorne signale koji teže ka centru, dok prednji čvorovi omogućavaju prolaz motoričkih signala, koji, naprotiv, teže od centra.
Metode istraživanja
Reflekse istezanja obično prati kontrakcija mišića kao odgovor na stimulaciju posebnim maljesom.
Odlikuju se lokalnim manifestacijama, a etiologija ozljede kičmene moždine dijagnosticira se njihovim prisustvom ili odsutnošću. Proučavanje vanjskih i dubokih refleksa je od posebne važnosti. U slučaju oštećenja sektora, osjetljivost u ovim područjima se smanjuje, a počinju problemi sa spinalnim refleksima. Prema stanju motoričke funkcije udova, napetosti mišića, promjenama uzlaznih refleksa, prisutnosti patologija u rukama i stopalima, moguće je procijeniti performanse direktnih funkcija kičmene moždine.
Da bi se razjasnili simptomi patologije i njen odnos sa susjednim tkivima, kao i razjasnila priroda procesa bolesti, provodi se dodatna dijagnostika. Uključuje proučavanje bioelektričnih potencijala, kao i elektrofiziološko proučavanje funkcija mišića i oštećenih nerava, što omogućava mjerenje brzine impulsa pomoću različite vrste motornih nervnih vlakana.
Uz pomoć rendgenskog pregleda dijagnosticira se oštećenje kralježnice i površine kičmene moždine. Zajedno s površinskom radiografijom, ako je potrebno, izrađuje se tomogram koji vam omogućava da saznate strukturu kralježnih diskova i veličinu unutrašnjeg kanala.
Kičmena moždina je deo centralnog nervnog sistema. Nalazi se u kičmenom kanalu. To je cijev debelog zida s uskim kanalom iznutra, nešto spljoštena u anteroposteriornom smjeru. Ima prilično složenu strukturu i osigurava prijenos nervnih impulsa iz mozga u periferne strukture nervnog sistema, a također provodi vlastitu refleksnu aktivnost. Bez funkcioniranja kičmene moždine nemoguće je normalno disanje, rad srca, probava, mokrenje, seksualna aktivnost, bilo kakvi pokreti u udovima. Iz ovog članka možete saznati o strukturi kičmene moždine i karakteristikama njenog funkcioniranja i fiziologije.
Kičmena moždina se polaže u 4. nedelji intrauterini razvoj... Obično žena i ne sumnja da će imati dijete. Tokom cijele trudnoće dolazi do diferencijacije različitih elemenata, a neki dijelovi kičmene moždine u potpunosti dovršavaju svoje formiranje nakon rođenja tokom prve dvije godine života.
Kako spolja izgleda kičmena moždina?
Početak kičmene moždine se konvencionalno određuje na nivou gornjeg ruba I vratnog pršljena i foramen magnum. U ovom području kičmena moždina je lagano preuređena u mozak, između njih nema jasnog razdvajanja. Na ovom mjestu se vrši ukrštanje takozvanih piramidalnih puteva: provodnika odgovornih za pokrete udova. Donja ivica kičmene moždine odgovara gornjoj ivici II lumbalnog pršljena. Dakle, dužina kičmene moždine je kraća od dužine kičmenog kanala. Upravo ova karakteristika lokacije kičmene moždine omogućava spinoznu punkciju na nivou III - IV lumbalnih pršljenova (nemoguće je oštetiti kičmenu moždinu lumbalnom punkcijom između spinoznih procesa III - IV lumbalnog kralješka, jer ga jednostavno nema).
Dimenzije ljudske kičmene moždine su sljedeće: dužina približno 40-45 cm, debljina 1-1,5 cm, težina oko 30-35 g.
Nekoliko sekcija kičmene moždine razlikuje se po dužini:
- cervikalni;
- prsa;
- lumbalni;
- sakralni;
- coccygeal.
U predelu cervikalnog i lumbosakralnog nivoa kičmena moždina je deblja nego u drugim predelima, jer na tim mestima dolazi do zagušenja. nervne celije koji omogućavaju kretanje ruku i nogu.
Posljednji sakralni segmenti, zajedno sa kokcigealnim, nazivaju se konusom kičmene moždine zbog odgovarajućeg geometrijskog oblika. Konus prelazi u terminalni (krajnji) navoj. Nit više nema u svom sastavu nervne elemente, već samo vezivno tkivo, a prekrivena je membranama kičmene moždine. Završni konac je fiksiran za II kokcigealni pršljen.
Kičmena moždina cijelom svojom dužinom prekrivena je sa 3 moždane ovojnice. Prva (unutrašnja) obloga kičmene moždine naziva se mekom. Nosi arterijske i venske žile koje osiguravaju dotok krvi u kičmenu moždinu. Sljedeća školjka (sredina) je arahnoidna (arahnoidna). Između unutrašnje i srednje membrane nalazi se subarahnoidalni (subarahnoidalni) prostor koji sadrži cerebrospinalnu tečnost (CSF). Prilikom izvođenja lumbalne punkcije igla mora pasti u ovaj prostor kako bi se likvor mogla uzeti na analizu. Vanjski omotač kičmene moždine je tvrd. Dura mater se nastavlja do intervertebralnog foramena, prateći nervne korijene.
Unutar kičmenog kanala, kičmena moždina je fiksirana za površinu pršljenova pomoću ligamenata.
U sredini kičmene moždine, cijelom njenom dužinom, nalazi se uska cijev, centralni kanal. Sadrži i cerebrospinalnu tečnost.
Udubljenja - pukotine i žljebovi - vire duboko u kičmenu moždinu sa svih strana. Najveće od njih su prednja i stražnja srednja pukotina, koje omeđuju dvije polovine kičmene moždine (lijevu i desnu). Svaka polovina ima dodatne žljebove (žljebove). Brazde cijepaju kičmenu moždinu na moždine. Rezultat su dva prednja, dva stražnja i dva bočna gajtana. Takva anatomska podjela ima funkcionalnu osnovu - nervna vlakna prolaze u različitim vrpcama, noseći različite informacije (o boli, o dodiru, o temperaturnim senzacijama, o pokretima itd.). Krvni sudovi ulaze u žljebove i pukotine.
Segmentna struktura kičmene moždine - šta je to?
Kako je kičmena moždina povezana sa organima? U poprečnom smjeru, kičmena moždina je podijeljena na posebne dijelove, odnosno segmente. Iz svakog segmenta postoje korijeni, par prednjih i par zadnjih, koji vrše vezu nervnog sistema sa drugim organima. Korijeni izlaze iz kičmenog kanala, formirajući živce koji su usmjereni na različite strukture tijela. Prednji korijeni prenose informacije uglavnom o pokretima (stimuliraju kontrakciju mišića), stoga se nazivaju motornim korijenima. Dorzalni korijeni prenose informacije od receptora do kičmene moždine, odnosno šalju informacije o osjećajima, zbog čega se nazivaju osjetljivim.
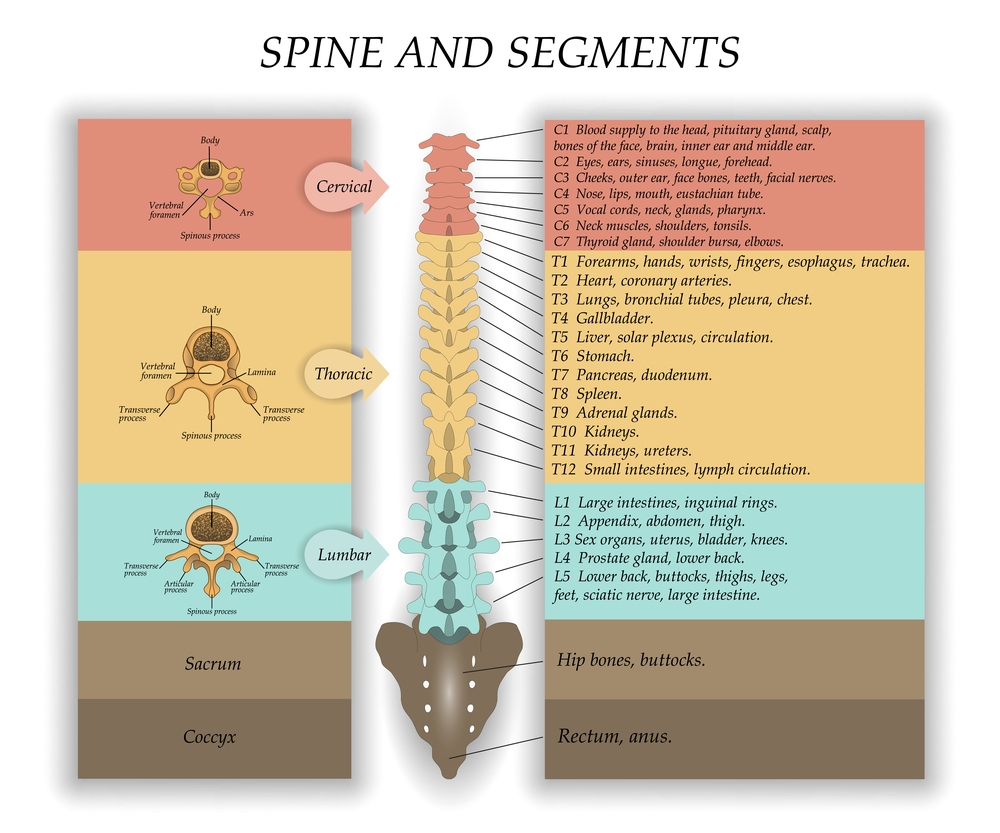
Broj segmenata kod svih ljudi je isti: 8 cervikalnih, 12 torakalnih, 5 lumbalnih, 5 sakralnih i 1-3 kokcigealna (obično 1). Korijeni iz svakog segmenta jure u intervertebralni foramen. Budući da je dužina kičmene moždine kraća od dužine kičmenog kanala, korijeni mijenjaju svoj smjer. U cervikalnoj regiji usmjereni su horizontalno, u torakalnom dijelu - koso, u lumbalnom i sakralne regije- skoro okomito dole. Zbog razlike u dužini kičmene moždine i kičme, mijenja se i udaljenost od izlaza korijena iz kičmene moždine do intervertebralnog foramena: u cervikalnoj regiji korijeni su najkraći, a u lumbosakralnoj regiji. , najduži. Korijeni četiri donja lumbalna, pet sakralnih i kokcigealnih segmenata čine takozvani cauda equina. On je taj koji se nalazi u kičmenom kanalu ispod II lumbalnog pršljena, a ne sama kičmena moždina.
Svaki segment kičmene moždine ima strogo ocrtanu zonu inervacije na periferiji. Ova zona uključuje područje kože, određene mišiće, kosti, dio unutrašnje organe... Ove zone su praktički iste za sve ljude. Ova karakteristika strukture kičmene moždine omogućava vam da dijagnosticirate lokaciju patološkog procesa u bolesti. Na primjer, znajući da je osjetljivost kože u području pupka regulirana 10. torakalnim segmentom, ako se izgubi osjećaj dodira kože ispod ovog područja, može se pretpostaviti da patološki proces u kičmenoj moždini, nalazi se ispod 10. torakalnog segmenta. Sličan princip funkcionira samo uzimajući u obzir poređenje zona inervacije svih struktura (i kože, i mišića i unutrašnjih organa).
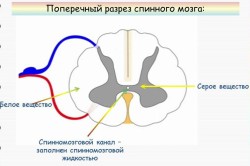
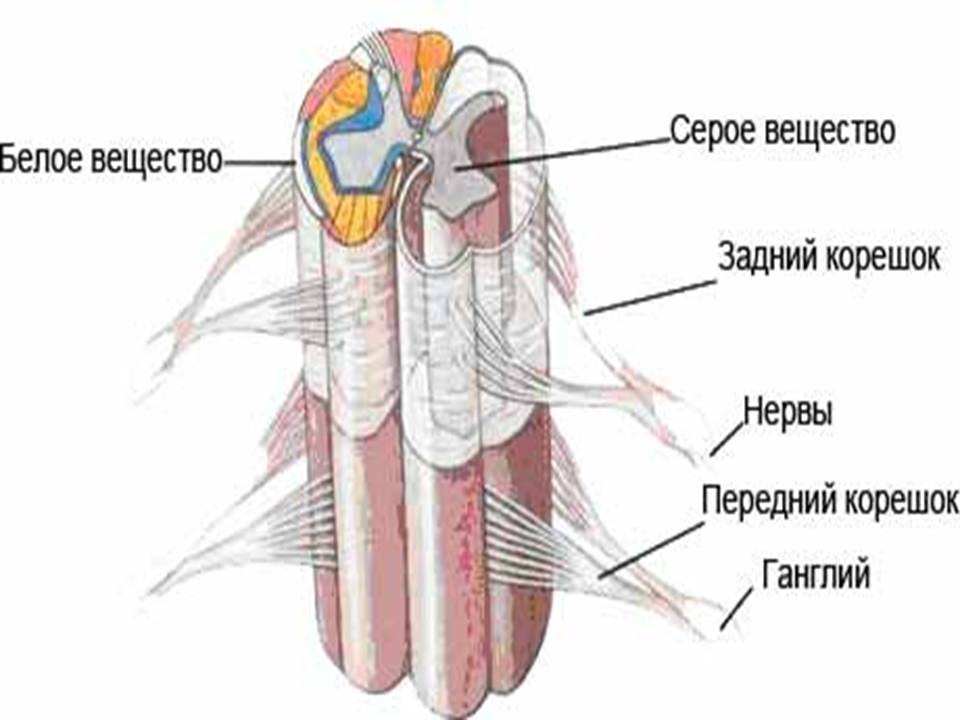
Ako kičmenu moždinu presječete u poprečnom smjeru, ona će izgledati neujednačeno u boji. Na rezu su prikazane dvije boje: siva i bijela. Siva boja je lokacija neuronskih tijela, i Bijela boja- to su periferni i centralni procesi neurona (nervna vlakna). Ukupno, kičmena moždina sadrži više od 13 miliona nervnih ćelija.
Neuronska tijela siva tako raspoređeni da imaju fensi oblik leptira. Kod ovog leptira jasno se uočavaju izbočine - prednji rogovi (masivni, debeli) i zadnji rogovi (mnogo tanji i manji). Neki segmenti imaju i bočne rogove. Područje prednjih rogova sadrži tijela neurona odgovornih za kretanje, područje stražnjih rogova sadrži neurone koji primaju senzorne impulse, a bočni rogovi sadrže neurone autonomnog nervnog sistema. U nekim dijelovima kičmene moždine koncentrirana su tijela nervnih ćelija koje su odgovorne za funkcije pojedinih organa. Mjesta lokalizacije ovih neurona su proučavana i jasno definirana. Dakle, u 8. vratnom i 1. torakalnom segmentu nalaze se neuroni odgovorni za inervaciju zenice oka, u 3. - 4. vratnom segmentu - za inervaciju glavnog respiratornog mišića (dijafragme), u 1. - 5. torakalnom segmenti - za regulaciju srčane aktivnosti. Zašto ovo trebate znati? Ovo se koristi u klinička dijagnoza... Na primjer, poznato je da bočni rogovi 2. - 5. sakralnih segmenata kičmene moždine regulišu aktivnost karličnih organa ( Bešika i rektum). U prisustvu patološkog procesa u ovom području (krvarenje, oteklina, destrukcija tokom traume, itd.), osoba razvija urinarnu i fekalnu inkontinenciju.
Procesi tijela neurona stvaraju veze jedni s drugima, sa u različitim dijelovima kičmena moždina i mozak, respektivno, teže gore i dolje. Ova nervna vlakna, koja su bijela, čine bijelu tvar u poprečnom presjeku. Oni takođe formiraju užad. U konopcima su vlakna raspoređena po posebnom uzorku. U zadnjim vrpcama nalaze se provodnici od receptora mišića i zglobova (zglobno-mišićni osjećaj), od kože (prepoznavanje predmeta dodirom sa zatvorenim očima, osjet dodira), odnosno informacija ide u uzlaznom smjeru . U bočnim vrpcama prolaze vlakna koja prenose informacije o dodiru, boli, temperaturnoj osjetljivosti do mozga, do malog mozga o položaju tijela u prostoru, tonusu mišića (uzlazni provodnici). Osim toga, bočne vrpce sadrže i silazna vlakna koja osiguravaju pokrete tijela programirane u mozgu. U prednjim vrpcama prolaze i silazni (motorni) i uzlazni (osjećaj pritiska na kožu, dodir).
Vlakna mogu biti kratka, u tom slučaju međusobno povezuju segmente kičmene moždine, a duga i tada komuniciraju s mozgom. Na nekim mjestima, vlakna se mogu ukrstiti ili jednostavno prijeći na suprotnu stranu. Ukrštanje različitih provodnika događa se na različitim nivoima (npr. vlakna odgovorna za osjećaj bola i temperaturnu osjetljivost seku 2-3 segmenta iznad nivoa ulaska u kičmenu moždinu, a vlakna mišićno-koštanog čula prolaze neukrštene do gornjim dijelovima kičmene moždine). Rezultat toga je sljedeća činjenica: u lijevoj polovini kičmene moždine nalaze se provodnici iz desnog dijela tijela. Ovo se ne odnosi na sva nervna vlakna, ali je posebno tipično za osjetljive procese. Proučavanje toka nervnih vlakana je također neophodno za dijagnosticiranje mjesta lezije u bolesti.
Snabdijevanje krvlju kičmene moždine
Kičmena moždina se hrani krvni sudovi dolazi iz vertebralnih arterija i iz aorte. Najgornji cervikalni segmenti primaju krv iz sistema vertebralnih arterija (poput dijela mozga) kroz takozvane prednje i zadnje kičmene arterije.
Duž cijele kičmene moždine u prednju i stražnju kičmenu arteriju ulivaju se dodatne žile koje nose krv iz aorte - radikularno-spinalne arterije. Potonji također dolaze sprijeda i pozadi. Količina sličnih plovila zbog individualnih karakteristika. Obično prednje radikularno-spinalne arterije imaju oko 6-8, većeg su prečnika (najdeblje su pogodne za cervikalna i lumbalna zadebljanja). Donja radikularno-spinalna arterija (najveća) naziva se Adamkevičeva arterija. Neki ljudi imaju dodatnu radikularno-spinalnu arteriju koja teče od sakralnih arterija, Degrozh-Gotteronova arterija. Područje opskrbe krvlju prednjih radikularno-spinalnih arterija zauzima sljedeće strukture: prednje i bočne rogove, bazu bočnog roga, središnje dijelove prednje i bočne vrpce.
Stražnje radikularno-spinalne arterije su za red veličine veće od prednjih - od 15 do 20. Ali imaju manji promjer. Zona njihove opskrbe krvlju je zadnja trećina kičmene moždine u poprečnom presjeku (stražnje vrpce, glavni dio stražnjeg roga, dio bočnih vrpci).
U sistemu radikularno-spinalnih arterija postoje anastomoze, odnosno spoj žila međusobno. Ima važnu ulogu u ishrani kičmene moždine. Ako krvna žila prestane funkcionirati (na primjer, tromb je blokirao lumen), tada krv teče kroz anastomozu, a neuroni leđne moždine nastavljaju obavljati svoje funkcije.
Vene kičmene moždine prate arterije. Venski sistem kičmene moždine ima široke veze sa vertebralnim venskim pleksusima, venama lobanje. Krv kičmene moždine cijeli sistemžila se uliva u gornju i donju šuplju venu. Na mestu gde vene kičmene moždine prolaze kroz čvrstu materiju meninge postoje zalisci koji sprečavaju da krv teče u suprotnom smjeru.
Funkcije kičmene moždine
U suštini, kičmena moždina ima samo dvije funkcije:
- refleks;
- kondukter.
Pogledajmo pobliže svaki od njih.
Refleksna funkcija kičmene moždine
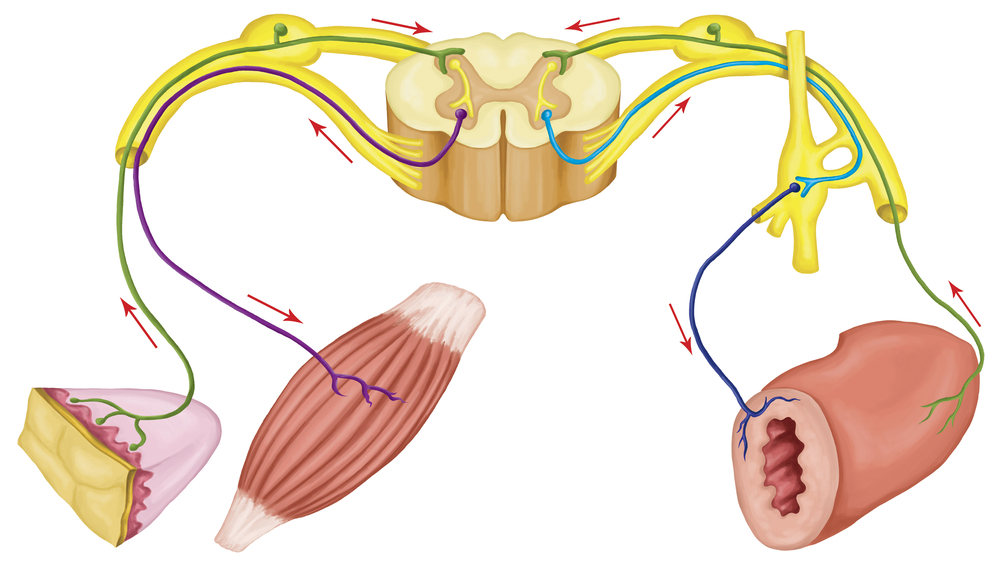
Refleksna funkcija kičmene moždine je odgovor nervnog sistema na iritaciju. Jeste li dodirnuli vruću i nehotice povukli ruku nazad? Ovo je refleks. Jeste li dobili nešto u grlu i zakašljali ste? Ovo je takođe refleks. Mnoge naše svakodnevne radnje zasnivaju se upravo na refleksima, koji se provode zahvaljujući kičmenoj moždini.
Dakle, refleks je odgovor. Kako se reprodukuje?
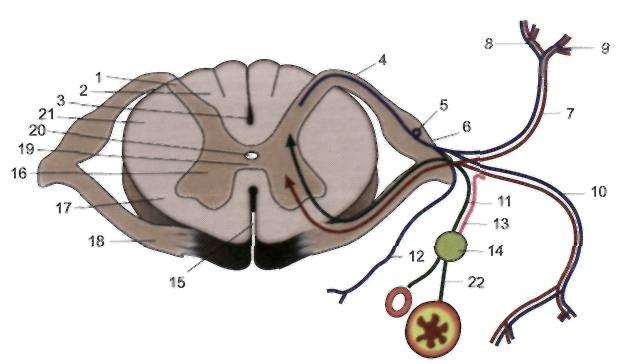
Da bude jasnije, uzmimo kao primjer reakciju povlačenja ruke kao odgovor na dodir vrućeg predmeta (1). Koža šake sadrži receptore (2) koji percipiraju toplotu ili hladnoću. Kada osoba dodirne vruću, tada iz receptora duž perifernog nervnog vlakna (3) impuls (signalizirajući "vruće") ide do kičmene moždine. Na intervertebralnom otvoru nalazi se kičmeni čvor, u kojem se nalazi tijelo neurona (4), duž perifernog vlakna od kojeg dolazi impuls. Dalje duž centralnog vlakna od tijela neurona (5), impuls ulazi u zadnje rogove kičmene moždine, gdje se „prebacuje“ na drugi neuron (6). Procesi ovog neurona usmjereni su na prednje rogove (7). U prednjim rogovima impuls se prebacuje na motorne neurone (8) koji su odgovorni za rad mišića ruku. Procesi motornih neurona (9) napuštaju kičmenu moždinu, prolaze kroz intervertebralni foramen i kao dio živca usmjeravaju se na mišiće ruke (10). Vrući impuls dovodi do kontrakcije mišića i trzaja ruke od vrućeg predmeta. Tako je nastao refleksni prsten (luk) koji je davao odgovor na podražaj. U isto vrijeme, mozak uopće nije učestvovao u tom procesu. Čovjek je povukao ruku ne razmišljajući o tome.
Svaki refleksni luk ima obavezne veze: aferentnu vezu (receptorski neuron sa perifernim i centralnim procesima), interkalarnu vezu (neuron koji povezuje aferentnu vezu sa neuronom izvođačem) i eferentnu vezu (neuron koji prenosi impuls do direktni izvođač - organ, mišić).
Na osnovu takvog luka izgrađena je refleksna funkcija kičmene moždine. Refleksi su urođeni (koji se mogu odrediti od rođenja) i stečeni (formirani u procesu života tokom učenja), zatvoreni su na različitim nivoima. Na primjer, refleks koljena se zatvara na nivou 3-4. lumbalnog segmenta. Provjerom, doktor se uvjerava da su svi elementi refleksnog luka, uključujući i segmente kičmene moždine, netaknuti.
Za liječnika je važno provjeriti refleksnu funkciju kičmene moždine. To se radi na svakom neurološkom pregledu. Najčešće se provjeravaju površinski refleksi koji su uzrokovani dodirom, iritacijom pruge, injekcijom kože ili sluzokože, te duboki koji nastaju udarcem neurološkog čekića. Površni refleksi koje provodi kičmena moždina uključuju abdominalne reflekse (linijska iritacija trbušne kože obično uzrokuje kontrakciju trbušnih mišića na istoj strani), plantarni refleks (linijska iritacija kože vanjskog ruba tabana u smjeru od pete do prstiju obično uzrokuje savijanje prstiju) ... Duboki refleksi uključuju fleksiju-ulnarni, karporadijalni, ekstenzor-ulnarni, kolenski, Ahilov.
Funkcija provođenja kičmene moždine
Konduktivna funkcija kičmene moždine je prenošenje impulsa sa periferije (od kože, sluzokože, unutrašnjih organa) u centar (mozak) i obrnuto. Provodniki kičmene moždine, koji čine njenu bijelu tvar, vrše prijenos informacija u uzlaznom i silaznom smjeru. U mozak se šalje impuls o vanjskom utjecaju i kod čovjeka se formira određena senzacija (na primjer, mazite mačku i imate osjećaj nečeg mekog i glatkog u ruci). Ovo je nemoguće bez kičmene moždine. O tome svjedoče slučajevi ozljeda kičmene moždine kod kojih su veze između mozga i kičmene moždine poremećene (na primjer, puknuće kičmene moždine). Takvi ljudi gube osjetljivost, dodirivanjem se ne stvaraju njihovi osjećaji.
Mozak prima impulse ne samo o dodiru, već io položaju tijela u prostoru, stanju mišićne napetosti, boli i tako dalje.
Impulsi naniže omogućavaju mozgu da "usmjeri" tijelo. Dakle, ono što je osoba zanijela ostvaruje se uz pomoć kičmene moždine. Želite li sustići autobus koji polazi? Ideja je odmah realizovana - pokrenuta pravim mišićima(i ne razmišljate o tome koje mišiće treba smanjiti, a koje opustiti). To radi kičmena moždina.
Naravno, za realizaciju motoričkih činova ili formiranje osjeta potrebna je složena i dobro koordinirana aktivnost svih struktura kičmene moždine. U stvari, morate koristiti hiljade neurona da biste dobili rezultat.
Kičmena moždina je veoma važna anatomska struktura. Njegovo normalno funkcionisanje obezbjeđuje sve ljudske aktivnosti. Služi kao posredna karika između mozga i razni dijelovi tijelo, koje prenosi informacije u obliku impulsa u oba smjera. Poznavanje karakteristika strukture i funkcionisanja kičmene moždine neophodno je za dijagnostiku bolesti nervnog sistema.
Video na temu "Struktura i funkcija kičmene moždine"
Naše tijelo je vrlo složen, ali u isto vrijeme i veoma važan sistem u kojem su povezani svi dijelovi, organi, pa čak i ćelije. Da bismo razumjeli kako ljudsko tijelo funkcionira, treba poznavati anatomiju i fiziologiju svih organa. Ovdje ćemo pokušati saznati od čega se sastoji nervni sistem i funkcije kičmene moždine.
Šta je kičmeno tkivo?
Anatomija je nauka o građi ljudskog tijela, ona je temelj cijele medicine. Bez znanja o predmetu kao što je anatomija, nijedan ljekar neće moći raditi, iako je svakom čovjeku potrebno ovo znanje. Kao što znate, nervni sistem je veoma delikatna komponenta ljudskog tela, od kojih je jedna kičmena moždina.
Uticaj ljudskog nervnog sistema ne može se precijeniti. Zato treba poznavati anatomiju i građu mozga i kakav uticaj ima na ljudski život.
Ljudski - dio koji počinje u prvim sedmicama fetalnog razvoja, a završava se nakon rođenja. Za dijagnosticiranje i liječenje bolesti potrebno je poznavati građu organa, mjesto na kojem se nalazi, funkciju koju obavlja, njegovo djelovanje na funkciju drugih organa i abnormalnosti u radu. Znamo da nervni sistem utiče na sve organe čoveka.
Kičmena moždina (medulla spinalis) je organ ljudskog centralnog nervnog sistema, koji se nalazi u kanalu, koji je zaštićen sa tri membrane - mekom, arahnoidnom i tvrdom moždanom.
Sastoji se od dijelova:
- cerebralni kanal;
- kičmena moždina ima šupljinu ispunjenu cerebrospinalnu tečnost;
- kičmeni živci;
- nekoliko vrsta žila (arterije različitog kalibra).
Nalazi se u vertebralnom kanalu kralježnice, ima cjevasti oblik sa lumenom iznutra. Njegov zadatak je rad perifernog nervnog sistema, kao i prenošenje impulsa na sve organe. Nervni sistem utiče na:
Struktura kičmene moždine
Dok prelazite rukom duž kičme, osjećate da je podijeljena na segmente i ponavlja sve pregibe stubova. Mozak se nalazi u kanalu kičme. U priručniku za anatomiju, dužina ovog dijela nervnog sistema naznačena je negdje oko 45 cm, debljina nije veća od 1,5 cm, težina je do 35 g, ali ovaj pokazatelj može varirati za svaku osobu.
Početak se može odrediti od površine prvog vratnog pršljena, koji se graniči s kutnim foramenom. Završava se u nivou ivice drugog pršljena, vidi se da je nešto kraći od same kičme. Zbog toga se u medicinskoj praksi koristi punkcija, koja se izvodi na nivou 3-4 pršljena lumbalne regije, štoviše, bez rizika od oštećenja samog mozga. Ova manipulacija se radi u svrhu dijagnoze, kada se ubrizgavaju lijekovi ili se uzima sadržaj kičme za istraživanje.
Kičmena moždina prelazi u tijelo oblongata medulla na kičmenom živcu (prvo, napomena). Po strukturi, to je jaz između potiljka i prvog vratnog pršljena. Vjeruje se da je to nastavak duguljastog.
Vrijedi napomenuti da je nervni sistem sivo-bijela tvar. Dužina duguljaste moždine je oko 2,5 cm.Anatomija i fiziologija produžene moždine je složenija od kičmene moždine. Na ventralnoj strani postoji ograničenje produžene moždine ukrštanjem piramida.
Oblik mozga u ovom dijelu podsjeća na konus. Uticaj produžene moždine na percepciju slušnih i vestibularnih refleksa je veoma velik. Takođe, značaj produžene moždine je da kroz nju prolaze uzlazni i silazni putevi kičmene moždine. Uloga produžene moždine je značajna, jer je ona odgovorna za refleks održavanja držanja. 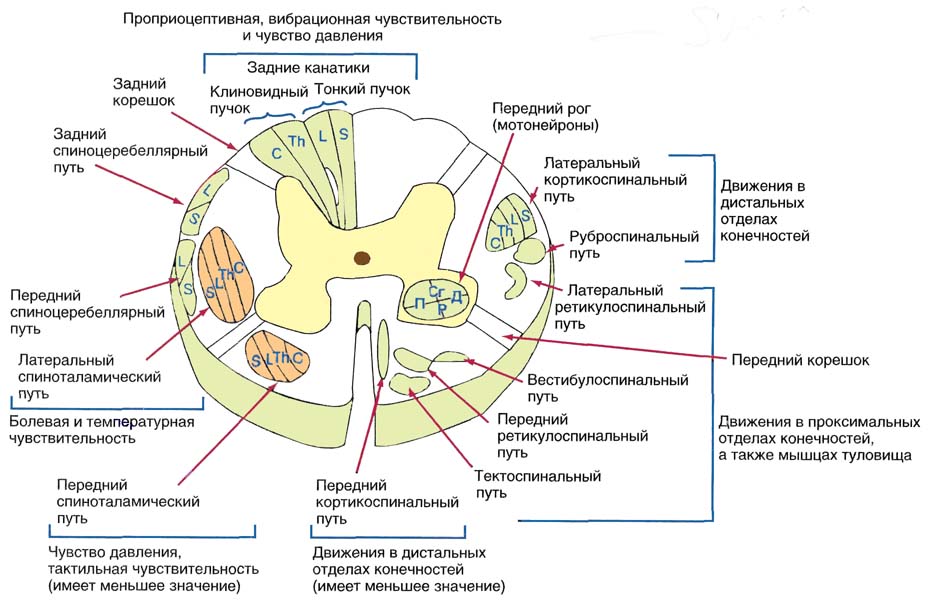 Možemo reći da značenje produžene moždine leži u povezivanju leđnog i glavnog dijela u jednu cjelinu. Nervni sistem je generalno jedan sistem koji je povezan sa svim organima.
Možemo reći da značenje produžene moždine leži u povezivanju leđnog i glavnog dijela u jednu cjelinu. Nervni sistem je generalno jedan sistem koji je povezan sa svim organima.
Na nivou produžene moždine dolazi do iritacije, tek tada se impuls prenosi na strukture subkorteksa.
U donjem dijelu prelazi u završni navoj, koji je smanjeni dio dorzalnog dijela. Završna nit, zajedno sa tvrdom ovojnicom, prodire u sakrumni kanal i fiksira se na svom kraju. Postoje dvije vrste krajnjeg navoja - vanjski i unutrašnji. Vanjski dio konca je kraj spojen sa tvrdom ljuskom, a unutrašnji dio se nalazi u šupljini tvrde ljuske i nije srastao s njom.
Postoje četiri površine kičmene moždine.
- donekle spljoštena prednja strana;
- malo izbočena leđa;
- dvije gotovo okrugle bočne koje prelaze u prednju i stražnju.
Kičmena moždina, kao i kičma, nema istu debljinu cijelom dužinom. Postižu veći prečnik u vratu i sakrumu (mesta naprezanja na završecima nerava).
Unutrašnja struktura
Osnova strukture su kičmene membrane. Ukupno postoje tri školjke:
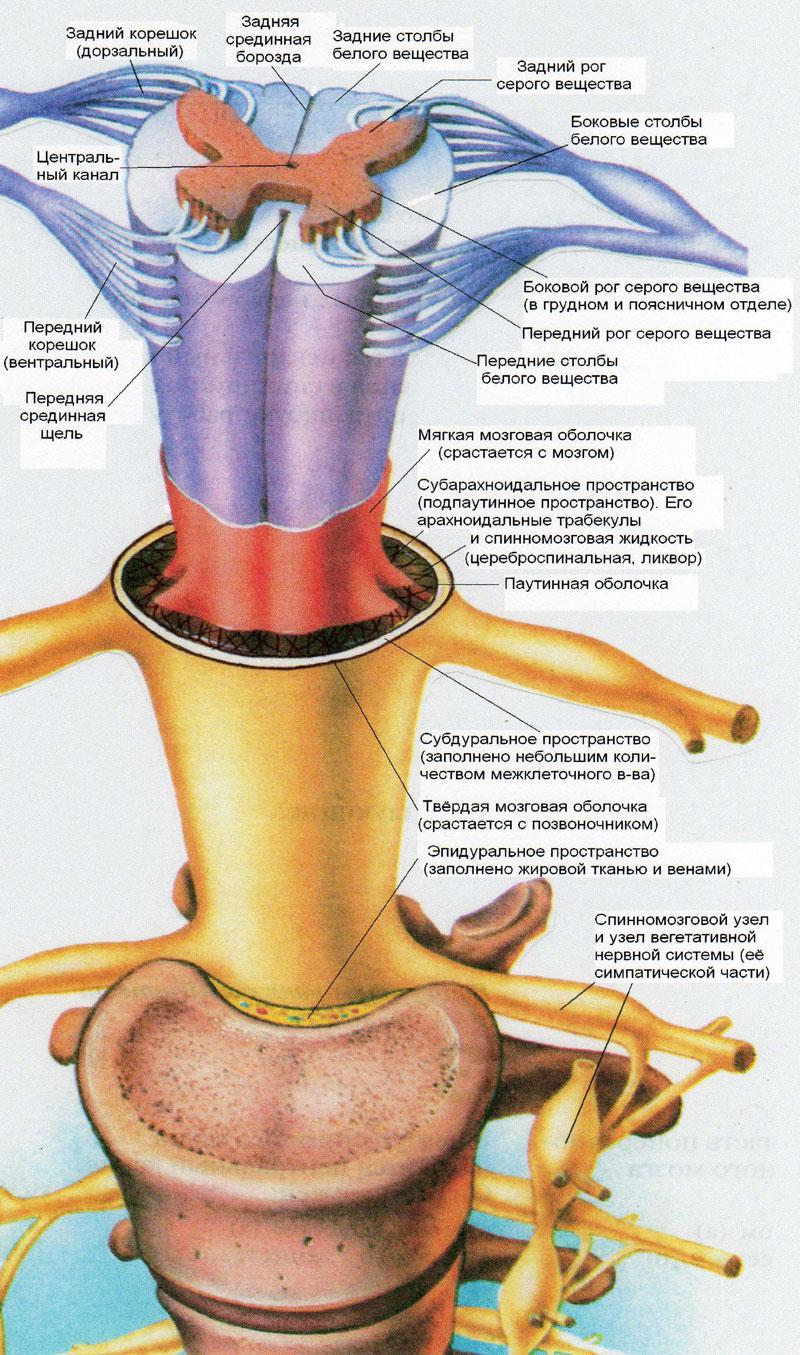
Kičmene membrane igraju važnu ulogu u tijelu. Jedinstveni su po svojoj strukturi. Treba napomenuti da sve školjke imaju svoju strukturu i funkciju.
Meke školjke- ovo je prva zaštita mozga, sastoji se od labavog tkiva koje prodire i obavija sve pukotine i brazde. Tkivo sadrži žile koje hrane mozak.
Arahnoidne (arahnoidne) membrane - srednji dio zaštita ljudske kičmene moždine, odvojene od mekog dijela cerebrospinalnom tekućinom. Prostor između membrana ispunjen je krvnim sudovima i spinalnim nervima („cauda equina“). Povezuje se sa solidnom odbranom mozga.
Tvrde školjke - spoj koji se sastoji od tkanine s vanjskom i unutarnjom površinom. Od zidova je odvojen epiduralnim prostorom i venskim pleksusom. U intervertebralnom prostoru raste zajedno sa periostom i formira prostore (vaginu) kroz koje prolazi snop spinalnih nerava. Membrane su veoma važne za održavanje provodne funkcije organa. Membrane kičmene moždine obavljaju svaka svoju ulogu.
Kao što je spomenuto, sastoje se od sive i bijele tvari. Ako pogledate dio kičmene moždine, možete vidjeti da se u centru nalazi siva tvar, a na periferiji bijela tvar.
Dakle, nakon što ste shvatili, trebali biste se fokusirati na opskrbu krvlju ovog dijela tijela, koji utiče na rad svake ćelije u našem tijelu, a također odrediti koji sudovi hrane kičmeno tkivo.
Snabdijevanje krvlju kičmene moždine
Da bi svaka stanica rasla i razmnožavala se potrebna je dovoljna količina tvari i kisika. Ovu funkciju obavlja cirkulatorni sistem ljudsko tijelo. 
Opskrbu mozga krvlju osiguravaju različite vrste arterija.
- vertebralni (dolazi iz subklavijske arterije);
- duboki cervikalni (kostalno-cervikalni trup);
- stražnje interkostalne, lumbalne i lateralne sakralne arterije.
Uz kičmenu moždinu nalaze se tri žila - prednja i dvije zadnje kičmene arterije. Ove arterije igraju ulogu u opskrbi krvlju. Mnoge arterije, oko 60 parova, koje se protežu od intervertebralnog foramena, prokrvljuju samo korijene i dijelove membrane, a nesparene arterije opskrbljuju preostale segmente. Protok krvi se odvija u smjerovima i sastoji se ne samo od arterija, već i od anastomoza između njih. Dakle, postoje 3 bazena:
- gornji cervikalno-dorzalni;
- srednji srednji;
- donji lumbalni.
Svaki element kičme ima različite potrebe za opskrbom krvlju. Na primjer, arterije opskrbljuju krvlju regije kičme kao što su vrat i donji dio leđa. Torakalni i kokcigealni su znatno lošije opskrbljeni krvlju, to nije patologija. Međutim, dotok krvi u arteriju je garancija ljudskog zdravlja.
Inervacija
Prije nego što govorimo o inervaciji ovog dijela nervnog sistema, vrijedi podsjetiti da se razlikuju sljedeći segmenti:
Iz svakog segmenta izlaze kičmeni korijeni, po 2 para: prednji i stražnji. Oni su ti koji utiču i određuju rad svih organa i sistema. Prednji spinalni korijeni nazivaju se motoričkim korijenima jer prenose informacije o kretanju tijela. Stražnji kičmeni korijeni prenose osjećaj.
S obzirom da je kičma duža od same kičmene moždine, korijeni mogu promijeniti svoj smjer:
- u cervikalnom segmentu - horizontalno;
- u grudima - koso;
- u lumbalnom i sakralnom - okomito.
Za svaki segment je pričvršćen periferni dio. Tako je, na primjer, peri-umbilikalna zona inervirana korijenima 10 torakalnog segmenta, odnosno, ako je osjetljivost poremećena u ovom području, liječnik će posumnjati na osteohondrozo dojke. Nervni sistem u ovoj oblasti odgovoran je za reflekse i impulse. Stoga su nervni sistem i periferni sistem povezani.
Bolesti
Bez sumnje, svi sada vodimo sjedilački način života, što negativno utječe na stanje ne samo mozga, već i kralježnice. Još pogubnije za kičmenu moždinu, pored sporta, porođaja, (nažalost, stres u donjem dijelu našeg tijela dovodi do poremećaja u radu mozga), su bolesti kardiovaskularnog sistema. 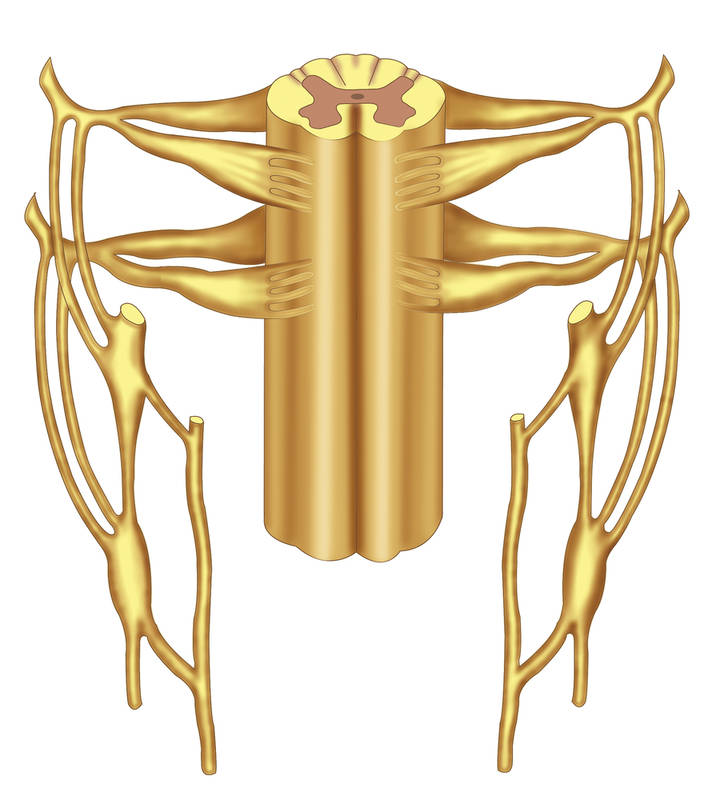
Još jedna od najčešćih bolesti nervnih završetaka je osteohondroza. Mnogo je razloga za njegovu pojavu u organizmu: prekomjerna težina, loša fizička sprema, ozljede kičme (stare i ne tako duge), fizička aktivnost itd. Oblik ove bolesti je išijas.
Intervertebralna kila (pseudoradikulitis) je bolest kod koje dolazi do pomicanja diskova i istovremenog uklještenja završetaka nerava, nakon čega nervi okoštavaju tokom liječenja radikulitisa. Nakon što su zamrznuti u drugom položaju, nervni završeci počinju da šalju signale boli na mjesta gdje se hernija nalazi: lumbalni, grudni koš, vrat. Kako je živjeti sa problemima likvora, možete pitati bilo koju osobu u godinama, a on će reći da zdravlje treba čuvati od mladosti.
Naravno, daleko je odavde puna lista bolesti nervnih završetaka kičmene moždine, ali najčešće su ove bolesti.
Prevencija bolesti
Pa, prevencija je lijek koji možete zamisliti. Procedure su sljedeće:
Ograničavanje količine soli koja se koristi kao začin. Sol je sastojak koji se nalazi u bilo kojem prehrambenom proizvodu i zadržava se u tijelu, što rezultira istom viškom kilograma. Treba jesti voće i povrće, ribu, lagano meso (kao što je piletina). Kako bolju ishranu- veća je vjerovatnoća da neće višak kilograma, koji pritiska organe i nervne završetke.
Fizičko vaspitanje. Lekari savetuju da se pre početka vežbanja posavetujete sa specijalistom. To neće biti prepreka i pomoći će vam da odredite opterećenje koje možete izdržati.
Važno: nervni sistem voli odnos poštovanja. Stoga, kako se nervni sistem ne bi uznemiravao bolestima, treba voditi računa o tome, izbjegavati stres i ozljede.
Kičmena moždina je deo centralnog nervnog sistema kičme, koji je moždina duga 45 cm i široka 1 cm.
Struktura kičmene moždine
Kičmena moždina se nalazi u kičmenom kanalu. Iza i sprijeda nalaze se dva utora, zahvaljujući kojima je mozak podijeljen na desnu i lijevu polovicu. Prekriven je sa tri membrane: vaskularnom, arahnoidnom i tvrdom. Prostor između vaskularne i arahnoidne membrane ispunjen je cerebrospinalnom tekućinom.
U središtu kičmene moždine možete vidjeti sivu tvar, izrezanu u obliku leptira. Sivu tvar čine motorni i interkalarni neuroni. Vanjski sloj Mozak je bijela tvar od aksona, sastavljenih u silaznim i uzlaznim putevima.
U sivoj tvari razlikuju se dvije vrste rogova: prednji, u kojima se nalaze motorni neuroni, i stražnji, gdje se nalaze interkalarni neuroni.
U strukturi kičmene moždine postoji 31 segment. Od svakog se protežu prednji i stražnji korijen koji, spajajući se, formira kičmeni živac. Kada napuste mozak, nervi se odmah raspadaju u korijene - stražnje i prednje. Dorzalne korijene formiraju aksoni aferentnih neurona i usmjereni su na dorzalne rogove sive tvari. U ovom trenutku formiraju sinapse sa eferentnim neuronima, čiji aksoni formiraju prednje korijene kičmenih živaca.
U stražnjim korijenima nalaze se kičmeni čvorovi, u kojima se nalaze osjetljive nervne ćelije.
Kičmeni kanal prolazi duž centra kičmene moždine. Na mišiće glave, pluća, srca, organa grudnu šupljinu i gornji udovi nervi se granaju od gornjih torakalnih i cervikalnih segmenata mozga. Tijela trbušne duplje a mišićima trupa upravljaju segmenti lumbalnog i delovi grudnog koša... Mišići donjeg abdomena i mišići donjih udova kontroliraju sakralne i donje lumbalne segmente mozga.
Funkcije kičmene moždine
Poznate su dvije glavne funkcije kičmene moždine:
- Dirigent;
- Reflex.
Konduktivna funkcija je da se nervni impulsi kreću uzlaznim putevima mozga do mozga, a komande se šalju silaznim putevima od mozga do radnih organa.
Refleksna funkcija kičmene moždine je da vam omogućava izvođenje najjednostavnijih refleksa (refleks koljena, povlačenje ruke, fleksija i ekstenzija gornjih i donjih ekstremiteta itd.).
Samo jednostavni motorički refleksi se provode pod kontrolom kičmene moždine. Svi ostali pokreti, poput hodanja, trčanja itd., zahtijevaju obavezno učešće mozga.
Patologije kičmene moždine
Na osnovu uzroka patologija kičmene moždine, mogu se razlikovati tri grupe njegovih bolesti:
- Malformacije - postporođajne ili kongenitalne abnormalnosti u strukturi mozga;
- Bolesti uzrokovane tumorima, neuroinfekcijama, poremećenom cirkulacijom kičme, nasljedne bolesti nervni sistem;
- Povrede kičmene moždine, koje uključuju modrice i frakture, kompresiju, potres mozga, dislokaciju i krvarenje. Mogu se pojaviti i samostalno iu kombinaciji s drugim faktorima.
Bilo koja oboljenja kičmene moždine imaju vrlo ozbiljne posledice... Posebna vrsta bolesti može se pripisati ozljedama kičmene moždine, koje se, prema statistikama, mogu podijeliti u tri grupe:
- Saobraćajne nesreće su najčešći uzrok ozljeda kičmene moždine. Vožnja motociklima je posebno traumatska jer nema naslona za zaštitu kičme.
- Pad s visine može biti slučajan ili namjeran. U svakom slučaju, rizik od ozljede kičmene moždine je visok. Često se na ovaj način stradaju sportisti, ljubitelji ekstremnih sportova i skakanja sa visine.
- Domaće i vanredne povrede. Često se javljaju kao rezultat spuštanja i pada na pogrešno mjesto, pada s ljestava ili leda. Također, u ovu grupu spadaju rane od noža i metaka i mnoge druge slučajeve.
Kod ozljeda kičmene moždine prvenstveno je poremećena provodna funkcija, što dovodi do vrlo pogubnih posljedica. Tako, na primjer, oštećenje mozga u vratnoj kralježnici dovodi do toga da su funkcije mozga očuvane, ali gube vezu sa većinom organa i mišića tijela, što dovodi do paralize tijela. Isti poremećaji se javljaju kada su oštećeni perifernih nerava... Ako su osjetilni nervi oštećeni, dolazi do poremećaja osjetljivosti u pojedinim dijelovima tijela i oštećenja motornih nerava ometa kretanje određenih mišića.
Većina živaca je pomiješana, a njihovo oštećenje uzrokuje nemogućnost kretanja i gubitak osjeta.
Punkcija kičmene moždine
Lumbalna punkcija je uvođenje posebne igle u subarahnoidalni prostor. U posebnim laboratorijama radi se punkcija kičmene moždine, gdje se utvrđuje prohodnost ovog organa i mjeri pritisak likvora. Punkcija se izvodi i medicinski i dijagnostičke svrhe... Omogućava vam da pravovremeno dijagnosticirate prisustvo krvarenja i njegov intenzitet, da pronađete upalnih procesa u moždanim ovojnicama, za utvrđivanje prirode moždanog udara, za utvrđivanje promjena u prirodi likvora, signalizirajući bolesti centralnog nervnog sistema.
Punkcija se često radi da bi se ubrizgao rendgenski kontrast i medicinske tečnosti.
V medicinske svrhe vrši se punkcija radi vađenja krvi ili gnojna tečnost, kao i za uvođenje antibiotika i antiseptika.
Indikacije za punkciju kičmene moždine:
- Meningoencefalitis;
- Neočekivana krvarenja u subarahnoidnom prostoru zbog rupture aneurizme;
- cisticerkoza;
- mijelitis;
- meningitis;
- Neurosifilis;
- Traumatska ozljeda mozga;
- Liquorrhea;
- Ehinokokoza.
Ponekad se prilikom operacija na mozgu koristi punkcija kičmene moždine kako bi se smanjili parametri intrakranijalnog pritiska kao i za olakšavanje pristupa malignim neoplazmama.
KIČMEČNA MOŽDINA I KIČMEČNI ŽIVCI
8.1, OPŠTE
U prethodnim poglavljima (vidi poglavlja 2, 3, 4) razmatrani su opći principi građenja kičmene moždine i kičmenih živaca, kao i manifestacija senzorne i motoričke patologije u njihovom porazu. Ovo poglavlje se uglavnom fokusira na određena pitanja morfologije, funkcije i nekih oblika oštećenja kičmene moždine i kičmenih nerava.
8.2. KIČMEČNA MOŽDINA
Kičmena moždina je deo centralnog nervnog sistema koji je zadržao izrazite karakteristike segmentne strukture, karakteristične prvenstveno za njenu sivu materiju. Kičmena moždina ima brojne međusobne veze s mozgom. Oba ova dijela centralnog nervnog sistema normalno funkcioniraju kao jedna cjelina. Kod sisara, posebno kod ljudi, segmentna aktivnost kičmene moždine je stalno pod utjecajem eferentnih nervnih impulsa koji izlaze iz različitih struktura mozga. Ovaj utjecaj, ovisno o mnogim okolnostima, može biti aktivirajući, olakšavajući ili inhibirajući.
8.2.1. Siva tvar kičmene moždine
Siva tvar kičmene moždine šminka uglavnom tijela nervnih i glijalnih ćelija. Neidentičnost njihovog broja na različitim nivoima kičmene moždine određuje varijabilnost volumena i konfiguracije sive tvari. U vratnoj kičmenoj moždini, prednji rogovi su široki, unutra torakalna regija siva tvar na poprečnom presjeku postaje slična slovu "H", u lumbosakralnoj regiji posebno su značajne veličine i prednjih i stražnjih rogova. Siva tvar kičmene moždine je fragmentirana na segmente. Segment je fragment kičmene moždine koji je anatomski i funkcionalno povezan s jednim parom kičmenih živaca. Prednji, zadnji i bočni rogovi se mogu posmatrati kao fragmenti vertikalno lociranih stubova - prednjeg, stražnjeg i bočnog, međusobno odvojenih kičmenom moždinom koja se sastoji od bijele tvari.
Sljedeća okolnost igra važnu ulogu u realizaciji refleksne aktivnosti kičmene moždine: gotovo svi aksoni ćelija kičmenih čvorova koji ulaze u kičmenu moždinu kao dio stražnjih korijena imaju grane - kolaterale. Kolaterali senzornih vlakana su u direktnom kontaktu sa perifernim motornim neuronima, nalazi se u prednjim rogovima, ili Withinterkalarni neuroni, čiji aksoni takođe dopiru do istih motoričkih ćelija. Kolaterali aksona koji se protežu od ćelija intervertebralnih čvorova ne samo da dopiru do odgovarajućih perifernih motoneurona koji se nalaze u prednjim rogovima najbližih segmenata kičmene moždine, već i prodiru u njene susjedne segmente, formirajući tako tzv. intersegmentalne veze kičmene moždine, obezbeđujući zračenje uzbuđenja koje je došlo do kičmene moždine nakon iritacije perifernih receptora duboke i površne osetljivosti. Ovo objašnjava uobičajena refleksna motorna reakcija kao odgovor na lokalnu stimulaciju. Takvi fenomeni su posebno tipični kada se smanji inhibitorni učinak piramidalnih i ekstrapiramidalnih struktura na periferne motorne neurone, koji su dio segmentnog aparata kičmene moždine.
Nervne celije, komponente sive tvari kičmene moždine, prema svojoj funkciji, mogu se podijeliti u sljedeće grupe:
1. Osetljive ćelije(T ćelije dorzalnih rogova kičmene moždine) su tijela drugih neurona senzornih puteva. Večina aksonidrugi neuroni osjetljivi putevi kao dio bijele komisure ide prekona suprotna strana, gdje sudjeluje u formiranju bočnih vrpci kičmene moždine, formirajući uzlazne spinotalamičkih puteva iprednji spinocerebelarni trakt Goversa. Aksoni drugih neurona, nije prešao na suprotnu stranu, usmjereni su na homolateralnu bočnu vrpcu iformu v to stražnji spinocerebelarni put Flexiga.
2. Asocijativne (interkalirane) ćelije, povezani sa sopstvenim aparatom kičmene moždine, učestvuju u formiranju njenih segmenata. Njihovi aksoni završavaju u sivoj materiji istih ili blisko raspoređenih segmenata kičme.
3. Vegetativne ćelije nalazi se u bočnim rogovima kičmene moždine na nivou C8-L2 segmenata (simpatičke ćelije) i u segmentima S3- - S5 (parasimpatikus ćelije). Njihovi aksoni napuštaju kičmenu moždinu kao dio prednjih korijena.
4. Motorne ćelije (periferni motorni neuroni) čine prednje rogove kičmene moždine. Njima se približava veliki broj nervni impulsi koji dolaze iz različitih dijelova mozga duž brojnih silaznih piramidalnih i ekstrapiramidnih puteva. Osim toga, nervni impulsi do njih dolaze duž kolaterala aksona pseudounipolarnih stanica, čija se tijela nalaze u kičmenim čvorovima, kao i duž kolaterala aksona osjetljivih ćelija dorzalnih rogova i asocijativnih neurona. istih ili drugih segmenata kičmene moždine, koji prenose informacije uglavnom od receptora duboke osjetljivosti.i duž aksona smještenih u prednjim rogovima kičmene moždine, Renshaw ćelije, koje šalju impulse koji smanjuju nivo ekscitacije alfa motornih neurona i samim tim smanjuju napetost prugasto-prugastih mišića.
Ćelije prednjih rogova kičmene moždine služe kao mjesto za integraciju ekscitatornih i inhibitornih impulsa iz različitih izvora. Dodatak ekscitatornih i inhibitornih biopotencijala koji ulaze u motorni neuron određuje njegov ukupni bioelektrični naboj, a samim tim i karakteristike funkcionalnog stanja.
Među perifernim motoneuronima koji se nalaze u prednjim rogovima kičmene moždine, postoje dvije vrste ćelija: a) alfa motoneuroni - velike motorne ćelije, čiji aksoni imaju debelu mijelinsku ovojnicu (A-alfa vlakna) i završavaju u mišićima sa završnim pločama; obezbeđuju stepen napetosti ekstrafuzalnih mišićnih vlakana koja čine većinu prugasto-prugastih mišića; b) gama motorni neuroni - male motorne ćelije, čiji aksoni imaju tanku mijelinsku ovojnicu (A-gama vlakna) i, samim tim, manju brzinu nervnih impulsa. Gama motorni neuroni čine približno 30% svih ćelija u prednjim rogovima kičmene moždine; njihovi aksoni su usmjereni na intrafuzalna mišićna vlakna, koja su dio proprio-receptora - mišićnih vretena.
Mišićno vreteno sastoji se od nekoliko tankih intrafuzalnih mišićnih vlakana, zatvorenih u fuziformnu kapsulu vezivnog tkiva. Aksoni gama motornih neurona završavaju na intrafuzalnim vlaknima, što utiče na stepen njihove napetosti. Istezanje ili kontrakcija intrafuzalnih vlakana dovodi do promjene oblika mišićnog vretena i do iritacije smotanog vlakna koje okružuje ekvator vretena. U ovom vlaknu, koje je početak dendrita pseudounipolarne ćelije, nastaje nervni impuls koji se usmerava na telo ove ćelije, koje se nalazi u spinalnom gangliju, a zatim duž aksona iste ćelije do odgovarajući segment kičmene moždine. Završne grane ovog aksona, direktno ili kroz interkalarne neurone, dopiru do alfa motoneurona, vršeći na njega ekscitatorni ili inhibitorni efekat.
Dakle, uz učešće gama ćelija i njihovih vlakana, gama petlja, osiguravanje održavanja mišićnog tonusa i fiksiranog položaja određenog dijela tijela ili kontrakcije odgovarajućih mišića. Osim toga, gama petlja osigurava transformaciju refleksnog luka u refleksni prsten i sudjeluje u formiranju, posebno, tetivnih ili miotatičkih refleksa.
Motorni neuroni u prednjim rogovima kičmene moždine formiraju grupe, od kojih svaka inervira mišiće ujedinjene zajedničkom funkcijom. Duž uzdužne ose kičmene moždine nalaze se antero-unutrašnje grupe ćelija prednjih rogova, koje obezbeđuju funkciju mišića koji utiču na položaj kičmenog stuba, i antero-spoljne grupe perifernih motornih neurona, na kojima zavisi funkcija preostalih mišića vrata i trupa. U segmentima kičmene moždine koji obezbeđuju inervaciju ekstremiteta, postoje dodatne grupe ćelija koje se nalaze uglavnom iza i izvan već pomenutih ćelijskih asocijacija. Ove dodatne grupe ćelija su glavni uzrok cervikalnog (na nivou C5-Th2 segmenata) i lumbalnog (na nivou L2-S2 segmenata) zadebljanja kičmene moždine. Oni uglavnom obezbjeđuju inervaciju mišića gornjih i donjih ekstremiteta.
Motorna jedinica Neuromotorni aparat se sastoji od neurona, njegovog aksona i grupe mišićnih vlakana koja se njime inerviraju. Količina perifernih motoneurona uključenih u inervaciju jednog mišića poznata je kao njegova motorni bazen, u ovom slučaju, tijela motoneurona jednog motornog bazena mogu se nalaziti u nekoliko susjednih segmenata kičmene moždine. Mogućnost zahvatanja dijela motoričkih jedinica koje čine mišićni bazen uzrok je djelomičnog oštećenja mišića koji inervira, kao što je to slučaj, na primjer, kod epidemijskog poliomijelitisa. Široko rasprostranjeno oštećenje perifernih motoneurona karakteristično je za spinalne amiotrofije, koje su nasljedni oblici neuromuskularne patologije.
Među ostalim bolestima kod kojih je siva tvar u leđnoj moždini selektivno zahvaćena, treba istaknuti siringomijeliju. Siringomijeliju karakteriše proširenje obično redukovanog centralnog kanala kičmene moždine i formiranje glioze u njenim segmentima, dok su zadnji rogovi češće zahvaćeni, a zatim dolazi do senzornog poremećaja disociranog tipa u odgovarajućim dermatomima. Ako se degenerativne promjene šire i na prednje i bočne rogove, moguće su manifestacije u metamerima tijela koji su istoimeni zahvaćenim segmentima kičmene moždine. periferna pareza mišića i vegetativno-trofičkih poremećaja.
U slučajevima hematomijelije (hemoragije u kičmenu moždinu), obično zbog ozljede kičmene moždine, simptomi su slični sindromu siringomijelitisa. Poraz traumatskog krvarenja u leđnoj moždini pretežno sive tvari objašnjava se posebnostima njegove opskrbe krvlju.
Siva tvar je također mjesto dominantnog formiranja intramedularnih tumora koji rastu iz njenih glijalnih elemenata. Tumori se u početku mogu manifestirati simptomima oštećenja pojedinih segmenata kičmene moždine, ali kasnije se uključuju u proces. medijalne divizije susjedne moždine kičmene moždine. U ovoj fazi rasta intramedularnog tumora, nešto ispod razine njegove lokalizacije, pojavljuju se senzorni poremećaji provodnog tipa, koji se kasnije postupno spuštaju. Vremenom se na nivou lokacije intramedularnog tumora može razviti klinička slika oštećenja čitavog prečnika kičmene moždine.
Znaci kombinovanih lezija perifernih motornih neurona i kortiko-spinalnih puteva karakteristični su za amiotrofičnu lateralnu sklerozu (ALS sindrom). U kliničkoj slici se javljaju različite kombinacije manifestacija periferne i centralne pareze ili paralize. U takvim slučajevima, kako umiru, svi više perifernih motoneurona, simptomi već razvijene centralne paralize zamjenjuju se manifestacijama periferne paralize, koje vremenom sve više preovladavaju u kliničkoj slici bolesti.
8.2.2. Bijela tvar kičmene moždine
Bijela tvar formira vrpce smještene duž periferije kičmene moždine, koje se sastoje od uzlaznih i silaznih puteva, od kojih je većina već razmatrana u prethodnim poglavljima (vidi poglavlja 3, 4). Sada je moguće dopuniti i sumirati informacije koje su tamo predstavljene.
Nervna vlakna koja se nalaze u kičmenoj moždini mogu se razlikovati u endogeni, koji su procesi sopstvenih ćelija kičmene moždine, i egzogeni - koji se sastoje od procesa nervnih ćelija koje su prodrle u kičmenu moždinu, čija se tela nalaze u kičmenim čvorovima ili su deo struktura mozga.
Endogena vlakna mogu biti kratka ili duga. Što su vlakna kraća, to su bliže sivoj materiji kičmene moždine. Nastaju kratka endogena vlakna spinospinalne veze između segmenata same kičmene moždine (vlastiti snopovi kičmene moždine - fasciculi proprii). Od dugih endogenih vlakana, koji su aksoni drugih senzornih neurona, čija se tijela nalaze u zadnjim rogovima segmenata kičmene moždine, formiraju se aferentni putevi koji provode impulse boli i temperaturne osjetljivosti koji idu u talamus, a impulse koji idu u mali mozak. (spinotalamički i spinocerebelarni putevi).
Egzogena vlakna kičmene moždine su aksoni ćelija izvan nje. Mogu biti aferentni i eferentni. Aferentna egzogena vlakna čine tanke i klinaste snopove koji formiraju stražnje vrpce. Među eferentnim putevima, koji se sastoje od egzogenih vlakana, treba istaći lateralni i prednji kortiko-spinalni trakt. U egzogena vlakna spadaju i ekstrapiramidni sistem crveno-nuklearno-spinalnog, vestibularno-spinalnog-cerebrospinalnog, maslinasto-spinalnog, teginalno-spinalnog, vestibularno-spinalnog, retikulospinalnog puta.
U moždini kičmene moždine najvažniji putevi su raspoređeni na sledeći način (slika 8.1):
Stražnji kablovi(funiculus posterior seu dorsalis) sastoje se od uzlaznih puteva koji provode impulse proprioceptivne osjetljivosti. U donjem dijelu kičmene moždine nalazi se stražnja moždina tanka punđa gola(fasciculus gracilis). Počevši od srednjeg torakalnog dela kičmene moždine i iznad, bočno od tankog snopa, formira se klinasti snop Burdakha(fasciculus cuneatus). U vratnoj kičmenoj moždini, oba ova snopa su dobro definisana i odvojena glijalnim septumom.
Poraz stražnjih moždina kičmene moždine dovodi do kršenja proprioceptive i do mogućeg smanjenja taktilne osjetljivosti ispod razine ozljede kičmene moždine. Manifestacija ovog oblika patologije je kršenje reverzne aferentacije u odgovarajućem dijelu tijela zbog nedostatka odgovarajućih informacija koje se šalju u mozak o položaju dijelova tijela u prostoru. Rezultat je osjetljiva ataksija i aferentna pareza, uz karakterističnu hipotoniju mišića i hiporefleksiju tetive ili arefleksiju. Ovaj oblik patologije karakterističan je za tabes dorsalis, funikularna mijeloza, dio je simptomatskih kompleksa karakterističnih za različite oblike spinocerebelarne ataksije, posebno Friedreichovu ataksiju.
Bočne vrpce (funiculus lateralis) sastoje se od uzlaznih i silaznih puteva. Dorsolateralni dio lateralne moždine zauzima stražnji spinocerebelarni put Flexig-a (tractus spinocerebellaris dorsalis). U ventrolateralnom dijelu nalazi se Goversov prednji spinocerebelarni put (tractus spinocerebellaris ventralis). Medijalno u odnosu na Goversov put je put impulsa površinske osjetljivosti - lateralni spinotalamički put (tractus spinothalamicus lateralis), iza njega je crveno-nuklearno-spinalni put (tractus rubrospinalis), između njega i stražnjeg roga - lateralni kortikalni -spinalni (piramidalni) kortikalni (piramidalni) put... Osim toga, u lateralnoj moždini prolaze spinalno-retikularni put, tegmentalno-spinalni put, olivospinalni put, a vegetativna vlakna su raspršena u blizini sive tvari.
|
Rice. 8.1. Putevi u poprečnom presjeku gornje torakalne kičmene moždine. 1 - stražnji srednji septum; 2 - tanka grozd; 3 - klinasti snop; 4 - zadnji rog; 5 - spinocerebelarni put, 6 - centralni kanal, 7 - bočni rog; 8 - lateralni spinotalamički put; 9 - prednji spinocerebelarni put; 10 - prednji spinotalamički put; 11 - prednji rog; 12 - prednja srednja fisura; 13 - olivospinalni put; 14 - prednji kortikalno-spinalni (piramidalni) put; 15 - prednji retikularno-kičmeni put; 16 - vestibularno-spinalni put; 17 - retikularno-kičmeni put; 18 - prednja bela komisura; 19 - siva adhezija; 20 - crveno-nuklearno-kičmeni put; 21 - bočni kortikalno-spinalni (piramidalni) put; 22 - zadnja bijela komisura. |
Budući da je u lateralnoj moždini kortikalno-spinalni put lociran do-masno od lateralnog spinotalamičkog puta, oštećenje stražnjeg segmenta kičmene moždine može dovesti do poremećaja duboke osjetljivosti u kombinaciji s piramidalnim poremećajem ispod nivoa lokalizacije patološkog fokus, uz zadržavanje površinske osjetljivosti (Russi-Lermitte-Shelvenov sindrom).
Moguća je selektivna lezija piramidalnih puteva koji su dio lateralne moždine kičmene moždine, posebno kod porodične spastične paraplegije ili Štrumpelova bolest kod kojeg, inače, zbog heterogenosti vlakana koja čine piramidalni put, piramidalni sindrom karakterizira cijepanje piramidalnog sindroma, što se manifestira nižom spastičnom paraparezom s prevlašću spastične napetosti mišića nad smanjenjem njihovog snagu.
Prednji kablovi(funiculus anterior seu ventralis) sastoje se uglavnom od eferentnih vlakana. Uz srednju fisuru nalazi se tekto-spinalni put (tractus tectospinalis), koji pripada sistemu silaznih ekstrapiramidnih puteva. Lateralno locirani prednji (neukršteni) kortikalno-spinalni (piramidalni) put (tractus corticospinalis anterior), vestibularno-spinalni put (tractus vestibulospinalis), prednji retikularno-spinalni put (tractus reticulospinalis anterior) i ... Iza njih je medijalni uzdužni snop (fasciculis longitudinalis medialis), koji nosi impulse iz niza staničnih formacija sluznice trupa.
At razvoj ishemije u bazenu prednje kralježnične arterije (Preobraženski sindrom) poremećena je cirkulacija krvi u prednjim 2/3 prečnika kičmene moždine. Na nivou ishemijske zone razvija se mlitava paraliza mišića, ispod ovog nivoa - spastična. Karakterističan je i poremećaj bolne i temperaturne osjetljivosti provodnog tipa i disfunkcija karličnih organa. Istovremeno je očuvana proprioceptivna i taktilna osjetljivost. Ovaj sindrom je 1904. opisao MA. Preobraženski (1864-1913).
8.3- ODJEL KIČME PERIFERNOG NERVNOG SISTEMA I ZNACI NJEGOVE LEZIJE
Kao što je već napomenuto (vidi Poglavlje 2), kičmeni dio perifernog nervnog sistema se sastoji od prednjih i stražnjih kičmenih korijena, kičmenih živaca, ganglija, pleksusa i perifernih nerava.
8.3.1. Neki opšta pitanja kliničke manifestacije sa oštećenjem perifernog nervnog sistema
Sindromi oštećenja perifernog nervnog sistema sastoje se od periferne pareze ili paralize i poremećaja površinske i duboke osetljivosti, različite prirode i težine, a treba istaći značajnu učestalost bolnog sindroma. Ove pojave često prate vegetativno-trofični poremećaji u odgovarajućem dijelu tijela - bljedilo, cijanoza, oteklina, smanjena temperatura kože, oštećeno znojenje, distrofični procesi.
Sa porazom kičmenih korijena, ganglija ili kičmenih živaca, gore navedeni poremećaji nastaju u odgovarajućim segmentima (metamerima) tijela - njihovim dermatomima, miotomima, sklerotomima. Selektivna lezija stražnjih ili prednjih spinalnih korijena (radnkulopatija) manifestira se bolom i poremećenom osjetljivošću ili perifernom parezom u područjima njihove inervacije. Ako je zahvaćen pleksus (pleksopatija)- mogući lokalni bol, koji se širi duž nervnih stabala koji se formiraju u ovom pleksusu, kao i motorni, senzorni i autonomni poremećaji u zoni inervacije. Sa oštećenjem debla perifernog živca i njegovih grana (neuropatija) Karakteristična je mlitava pareza ili paraliza mišića koji su njima inervirani. U zoni inerviranoj zahvaćenim živcem mogu se javiti senzorni poremećaji i vegetativno-trofični poremećaji koji se manifestuju distalno od nivoa oštećenja nervnog stabla i u zoni inerviranoj njegovim granama koje se protežu ispod mesta glavnog patološkog procesa. Na mjestu ozljede živca mogući su bol i bol koji zrače duž živca, posebno izražen perkusijom zahvaćenog područja (Tinelov simptom).
Višestruke simetrične lezije distalnih perifernih nerava, karakteristične za polineuropatija, može izazvati u distalnim ekstremitetima kombinaciju poremećaja kretanja, osjetljivosti, kao i vegetativnih i trofičkih poremećaja. Međutim, kod različitih oblika neuropatije ili polineuropatije moguća su preferencijalna oštećenja motornih, senzornih ili autonomnih struktura perifernih nerava. U takvim slučajevima možemo govoriti o motornoj, senzornoj ili autonomnoj neuropatiji.
Sa oštećenjem perifernog živca poremećaji kretanja može biti manje od očekivanog prema postojećim šematskim dijagramima. To je zbog činjenice da su neki mišići inervirani sa dva živca. U takvim slučajevima, interneuralne anastomoze, čija je priroda podložna velikim individualnim fluktuacijama, mogu biti značajne. Anastomoze između nerava mogu u određenoj mjeri pomoći u obnavljanju poremećenih motoričkih funkcija.
Prilikom analize lezija perifernog nervnog sistema potrebno je uzeti u obzir mogućnost razvoja kompenzacijskih mehanizama, koji ponekad maskiraju postojeću parezu mišića. Na primjer, disfunkcija abducentnog ramena deltoidnog mišića djelomično je nadoknađena prsnim, subskapularnim i trapeznim mišićima. Priroda aktivnog pokreta može se pogrešno ocijeniti i zbog činjenice da se ne izvodi zbog kontrakcije mišića koji se proučava, već kao rezultat opuštanja njegovih antagonista. Ponekad su aktivni pokreti ograničeni zbog boli ili zbog oštećenja krvnih žila, mišića, ligamenata, kostiju i zglobova. Ograničenje aktivnih i pasivnih pokreta može biti posljedica formiranih kontraktura, posebno kontraktura mišića antagonista zahvaćenog mišića. Višestruke lezije perifernih živaca također mogu zakomplikovati topikalnu dijagnozu, na primjer, s traumom nervnog pleksusa.
Dijagnozu periferne paralize ili pareze, osim otežanog kretanja, mišićne hipotonije i smanjenja ili nestanka određenih refleksa, obično olakšavaju znaci gubitka mišića, koji se obično manifestiraju nekoliko sedmica nakon oštećenja živca ili živca, kao i prateća periferna pareza ili paraliza električne ekscitabilnosti odgovarajućih živaca i mišića.
U topikalnoj dijagnozi lezija perifernog nervnog sistema, informacije dobijene pažljivim proučavanjem stanja osetljivosti mogu biti važne. Mora se imati na umu da svaki periferni nerv odgovara određenoj zoni inervacije na koži, što se odražava u postojećim shemama (slika 3.1). U dijagnostici lezija perifernog nervnog sistema treba imati na umu da je zona poremećene osetljivosti u slučaju oštećenja pojedinih nerava obično manja od njene anatomske teritorije, naznačene na ovakvim dijagramima. To je zbog činjenice da se zone inervirane susjednim perifernim živcima, kao i osjetljivi kičmeni korijeni, djelomično preklapaju i, kao rezultat toga, područja kože koja se nalaze na njihovoj periferiji imaju dodatnu inervaciju zbog susjednih živaca. Dakle, granice zone poremećene osjetljivosti at oštećenje perifernog živca često je ograničeno na tzv autonomna zona inervacije, čija veličina može varirati u prilično velikom rasponu zbog postojećih individualnih karakteristika inervacije.
Impulsi različite vrste senzacije prolaze duž različitih nervnih vlakana koja prolaze kao dio perifernog živca. U slučaju ozljede živca u zoni inervacije, uglavnom može doći do poremećaja osjetljivosti ove ili one vrste, što dovodi do dissocijacije senzornih poremećaja. Impulsi boli i temperaturne osjetljivosti prenose se kroz tanka mijelinska ili nemijelinizirana vlakna (A-gama vlakna ili C-vlakna). Impulsi proprioceptivne i vibracione osjetljivosti provode se duž debelih mijeliniziranih vlakana. I tanka i debela mijelinska vlakna su uključena u prijenos taktilne osjetljivosti, dok su vegetativna vlakna uvijek tanka, bez mijelina.
Određivanje lokalizacije i stepena oštećenja perifernog živca može se olakšati analizom senzacija koje opisuje pacijent koji se javljaju prilikom palpacije nervnih stabala, njihove bolnosti, kao i zračenja. bol udaraljke moguća lokacija oštećenje živaca (Tinelov simptom).
Uzroci oštećenja perifernih živaca su različiti: kompresija, ishemija, trauma, egzogena i endogena intoksikacija, infektivno-alergijske lezije, metabolički poremećaji, posebno u vezi s enzimopatijama uzrokovanim nekim oblicima nasljedne patologije i povezanim metaboličkim poremećajima.
8.3.2. Korijeni kičmenog živca
Zadnji korijeni (radices posteriores) kičmeni nervi su osetljivi; sastoje se od aksona pseudounipolarnih ćelija, čija se tijela nalaze u kičmenim čvorovima (ganglion spinalie). Aksoni ovih prvih senzornih neurona ulaze u kičmenu moždinu na mjestu stražnjeg lateralnog sulkusa.
Prednji korijeni (radices anteriores) uglavnom motorni, sastoje se od aksona motornih neurona koji su dio prednjih rogova odgovarajućih segmenata kičmene moždine, osim toga uključuju aksone Jacobsonovih vegetativnih stanica smještenih u bočnim rogovima istih segmenata kralježnice. Prednji korijeni izlaze iz kičmene moždine kroz prednji bočni žlijeb.
Prateći od kičmene moždine do istoimenog intervertebralnog foramena u subarahnoidnom prostoru, svi korijeni kičmenih živaca, osim vratnih, spuštaju se na jednu ili drugu udaljenost. Mali je za torakalne korijene, a značajniji za lumbalne i sakralne korijene koji učestvuju u formiranju tzv. konjski rep.
Korijeni su prekriveni pia materom, a na spoju prednjeg i stražnjeg korijena u kičmeni živac na odgovarajućem intervertebralnom otvoru, do njega se povlači i arahnoidalna membrana. Kao rezultat toga, oko proksimalnog dijela svakog spinalnog živca formira se cerebrospinalna tekućina ispunjena cerebrospinalnom tekućinom. vagina u obliku lijevka uski dio usmjeren prema intervertebralnom foramenu. Koncentracija infektivnih agenasa u ovim lijevcima ponekad objašnjava značajnu učestalost oštećenja korijena kičmenih živaca kod upale moždanih ovojnica (meningitis) i razvoja kliničke slike meningoradikulitisa.
Oštećenje prednjih korijena dovodi do periferne pareze ili paralize mišićna vlakna koji su dio odgovarajućih miotoma. Moguće je da je narušen integritet refleksnih lukova koji im odgovaraju i, s tim u vezi, nestanak određenih refleksa. S višestrukim lezijama prednjih korijena, na primjer, s akutnom demijelinizirajućom poliradikulonuropatijom (Guillain-Barréov sindrom), može se razviti rasprostranjena periferna paraliza, tetivni i kožni refleksi se smanjuju i nestaju.
Iritacija dorzalnih korijena, zbog ovog ili onog razloga (diskogeni radikulitis sa osteohondrozom kralježnice, neurinom stražnjeg korijena, itd.), dovodi do boli, koja zrači u metamere koje odgovaraju nadraženim korijenima. Bolnost nervnih korijena može biti izazvana provjerom radikule Nerijev simptom, spada u grupu simptoma napetosti. Provjerava ga pacijent koji leži na leđima ispravljenih nogu. Ispitivač stavlja ruku ispod stražnjeg dijela pacijentove glave i oštro savija njegovu glavu, pokušavajući osigurati da brada dodiruje grudni koš. Uz patologiju stražnjih korijena kralježničnih živaca, pacijent osjeća bol u području projekcije zahvaćenih korijena.
Porazom korijena moguća je iritacija obližnjih moždanih ovojnica i pojava promjena u cerebrospinalnoj tekućini, obično po tipu proteinsko-ćelijske disocijacije, što se posebno opaža kod Guillain-Barréovog sindroma. Destruktivne promjene na dorzalnim korijenima dovode do poremećaja osjetljivosti istoimenih dermatoma na ove korijene i mogu uzrokovati gubitak refleksa čiji su lukovi prekinuti.
8.3.3. Kičmeni nervi
Kičmeni nervi (slika 8.2), nastali kao rezultat spajanja prednjeg i stražnjeg korijena, su pomiješani. Prodiru u dura mater, kratke su (oko 1 cm) i nalaze se u intervertebralnom ili sakralnom foramenu. Oko njih vezivno tkivo(epineurium) je povezan sa periosteumom, zbog čega je njihova pokretljivost vrlo ograničena. Poraz kičmenih živaca i njihovih korijena često je povezan s degenerativnim pojavama u kralježnici (osteohondroza) i nastalom stražnjom ili posterolateralnom hernijom između kralježnog diska, rjeđe s infektivno-alergijskom patologijom, traumom, rakom i, posebno, sa unutrašnjim ripovertebralnim ekstramedularnim tumorom, prvenstveno neurinomom, ili tumorom kičme. Manifestuje se kao znaci kombinovane lezije odgovarajućih prednjih i zadnjih korena kičmenih nerava, dok bol, senzorni poremećaji, motoričke i autonomni poremećaji u području odgovarajućih dermatoma, miotoma i sklerotoma.
|
|
Rice. 8.2. Poprečni presjek kičmene moždine, formiranje kičmenog živca i njegovih grana. 1 - zadnji rog; 2 - stražnja vrpca; 3 - stražnji srednji žlijeb; 4 - leđna kičma; 5 - kičmena moždina; 6 - trup kičmenog živca; 7 - zadnja grana kičmenog živca; 8 - unutrašnja grana zadnje grane; 9 - spoljna grana zadnje grane; 10 - prednja grana; 11 - bijele spojne grane; 12 - grana školjke; 13 - sive spojne grane; 14 - čvor simpatičkog trupa; 15 - prednja srednja pukotina; 16 - prednji rog; 17 - prednji kabel; 18 - prednja kičma, 19 - prednja siva komisura; 20 - centralni kanal; 21 - bočna vrpca; 22 - postganglijska vlakna. |
Osjetljiva vlakna su plava, motorna vlakna su crvena, bijela vezivna vlakna su zelena, a siva spojna grana su ljubičasta.
Postoji 31-32 para kičmenih nerava. 8 cervikalnih, 12 grudnih, 5 lumbalnih, 5 sakralnih i 1-2 kokcigealne.
Prvi vratni kičmeni nerv proteže se između okcipitalna kost i atlas, peti sakralni i kokcigealni nerv - kroz donji otvor sakralnog kanala (hiatus sacralis).
Izlazeći iz intervertebralnog ili sakralnog foramena, kičmeni živci se dijele na prednje, deblje i stražnje grane: pomiješane u sastavu nervnih vlakana koja su u njima.
Odmah polazi od prednje grane svakog kičmenog živca kovertu(meningealni) grana (ramus meningeus), poznat i kao Ljuškin nerv, koji se vraća u kičmeni kanal i učestvuje u formiranju meningealnog pleksusa (plexus meningeus), osigurava osjetljivu i autonomnu inervaciju zidova i žila kičmenog kanala, uključujući stražnji uzdužni ligament i dura mater. Osim toga, svaka prednja grana je povezana bijela spojna grana (ramus communicantes albt) sa najbližim čvorom graničnog simpatičkog trupa.
Dalje prednje grane kičmenih nerava idite naprijed i probušite ili savijte mišiće pričvršćene za poprečne nastavke ili za rebra. Formiraju se prednje grane torakalnih kičmenih živaca interkostalnih nerava. U formiranje su uključene prednje grane vratnog, gornjeg torakalnog, lumbalnog i sakralnog kičmenog živca. nervnih pleksusa.
Razlikovati cervikalni, brahijalni, lumbalni, sakralni, sramni i kokcigealni pleksus. Iz ovih pleksusa nastaju perifernih nerava koji obezbeđuju inervaciju većini mišića i integumentarnih tkiva ljudskog tela. Nervni pleksusi i periferni živci koji iz njih izlaze imaju svoje anatomske i funkcionalne karakteristike, a njihov poraz dovodi do neuroloških simptoma koji imaju određenu specifičnost.
Stražnje grane kičmenih nerava relativno tanki, savijaju se oko zglobnih nastavaka kralježaka, usmjereni su u intervale između poprečnih izraslina (na sakrumu prolaze kroz stražnji sakralni foramen) i zauzvrat se dijele na unutarnje i vanjske grane. Stražnje grane kičmenih živaca inerviraju mišiće i kožu u paravertebralnoj regiji cijelom dužinom kičmenog stuba.
Zadnja grana prvog vratnog (C1) kičmenog živca je subokcipitalni nerv (str. suboccipital), inervira subokcipitalnu mišićnu grupu - prednji rektus mišić glave (T. rectus capitis anteriores), veliki i mali stražnji rektus mišići glave (tt.recti capitis posteriores major et minor), gornji i donji kosi mišići glave (tj. obliquus capiti superiores et inferiores), remeni mišić glave (tj. splenius capiti), dugi mišić glave (t. iongus capitis), kada je kontrahirana, glava je ispružena i nagnuta unazad i prema kontrahiranim mišićima.
Zadnja grana drugog vratnog kičmenog živca (C2 je usmjerena između atlasnog (C1) i aksijalnog (C2) pršljena, savija se oko donjeg ruba donjeg kosog mišića glave i dijeli se na 3 grane: uzlaznu (ramus ascendens), prema dolje (ramus descendens) i veliki okcipitalni nerv (nervus occipitalis major), koji ide gore i zajedno sa okcipitalnom arterijom probija tetivu trapeznog mišića u blizini vanjske okcipitalne izbočine i inervira kožu u medijalnom dijelu okcipitalne i parijetalne regije do nivoa koronarnog šava. Kod oštećenja II vratnog kičmenog živca (C2 ili njegove zadnje grane, koje se obično javlja kod patologije gornjih vratnih pršljenova (osteohondroza, spondiloartritis, diskopatija, itd.), razvija se neuralgija velikog okcipitalnog živca, koja se manifestuje intenzivnim , s vremena na vrijeme oštar, bol u potiljku na Napadi bola mogu biti izazvani pomicanjem glave, s tim u vezi, pacijenti obično fiksiraju glavu, lagano je naginjući na stranu lezije u stranu i natrag. karakteristična bolna tačka, nalazi se na granici srednje i unutrašnje trećine linije koja povezuje mastoidni nastavak i okcipitalnu izbočinu. Ponekad dolazi do hipo- ili hiperestezije kože potiljka, dok se može uočiti prisilno (zbog bola) držanje glave - glava je nepomična i blago nagnuta unazad i prema patološkom procesu.
8.3.4. Cervikalni pleksus i njegovi nervi
Cervikalni pleksus (plexus cervicalis) nastaje preplitanjem nervnih vlakana koja prolaze kroz prednje grane I-IV vratnih kičmenih živaca. Pleksus se nalazi ispred odgovarajućih vratnih pršljenova na prednjoj površini srednjeg skalenskog mišića i mišića koji podiže lopaticu i prekriven je top sternokleidomastoidni mišić.
Prvi vratni kičmeni nerv (C,) napušta kičmeni kanal između okcipitalne kosti i atlasa, dok se nalazi u sulkusu vertebralna arterija... Njegova prednja grana prolazi između prednjih bočnih i bočnih rektus mišića glave. (tt. rectus capitis anterioris et lateralis). Poraz ovog živca može dovesti do konvulzivne kontrakcije donjeg kosog mišića glave, dok se trzanje glave javlja u smjeru lezije.
Ostatak cervikalnih živaca izlazi na prednju površinu kralježnice, prolazeći između prednjih i stražnjih intertransverzalnih mišića iza vertebralne arterije. Od cervikalnog pleksusa odlaze dvije grupe grana - mišić i koža.
Mišićne grane cervikalnog pleksusa: 1) kratke segmentne grane do dubokih mišića vrata; 2) anastomoza sa silaznom granom hipoglosalnog živca, koja je uključena u formiranje njegove petlje; 3) grana na sternokleidomastoidni mišić; grana do trapeznog mišića i 4) freničnog nerva koji sadrži senzorna vlakna.
Duboke grane cervikalnog pleksusa sudjeluju u inervaciji mišića koji osiguravaju kretanje u vratnoj kralježnici, hioidnim mišićima. Zajedno sa XI (dodatno) kranijalni nerv uključeni su u inervaciju sternokleidomastoidnih i trapeznih mišića (t. sternocleidomastoi-deus et t. trapezius), kao i dugi vratni mišić (n. longus colli),čija kontrakcija dovodi do fleksije vratne kičme, a kod jednostrane kontrakcije - do fleksije vrata u istom pravcu.
Frenični živac (stavka phrenicus) - nastavak vlakana prednjih grana, uglavnom IV, dijelom III i V vratnih kičmenih živaca - ide prema dolje, smješten između subklavijske arterije i vene, prodire u prednji medijastinum. Na svom putu nerv dijafragme daje osjetljive grane do pleure, perikarda, dijafragme, ali njegov glavni dio je motorni i pruža inervaciju dijafragme (abdominalna opstrukcija), koja je prepoznata kao najvažniji respiratorni mišić.
Sa oštećenjem freničnog živca nastaje paradoksalan tip disanja: kada udišete, epigastrična regija tone, kada izdišete, ona strši - suprotno od onoga što se obično opaža u normi; osim toga, otežani su pokreti kašlja. Fluoroskopija otkriva ptoza kupole dijafragme i ograničenje njene pokretljivosti na strani zahvaćenog živca. Iritacija nerva izaziva grč dijafragme, koji se manifestuje upornim štucanjem, otežanim disanjem i bolom u grudima koji zrače u rameni obruč i predio ramenog zgloba.
U cervikalnom pleksusu formiraju se sljedeći kožni nervi.
Mali okcipitalni nerv (stavka occipitalis minor). Formira se od vlakana prednjih grana vratnih (C2-C3) kičmenih živaca, izlazi ispod zadnje ivice fudino-klavikularno-mastoidnog mišića na nivou njegove gornje trećine i prodire u kožu vanjski dio okcipitalne regije i mastoidni nastavak. Kod iritacije malog okcipitalnog živca javlja se bol u zoni inervacije, koja je često paroksizmalna (neuralgija malog okcipitalnog živca), istovremeno se otkriva bolna tačka iza sternokleidomastoidnog mišića, na nivou njegove gornje trećine.
Veliki ušni nerv (stavka auricularis magnus, C3) inervira kožu najvećim dijelom ušna školjka, parotidnu regiju i inferolateralnu površinu lica.
Kožni vratni nerv (n. Cutaneus colli, C3 inervira kožu prednje i bočne površine vrata.
Supraclavikularni nervi (stavci supraklavikularni, C3 ~ C4 ^ inervira kožu supraklavikularne regije, gornjeg vanjskog ramena, kao i gornjih dijelova prsa- ispred do 1. rebra, iza - u gornjem dijelu lopatice.
Iritacija cervikalnog pleksusa može dovesti do grčeva dugih mišića vrata i dijafragme. Kod toničnog zatezanja cervikalnih mišića, glava se naginje unazad i na obolelu stranu, uz obostrani grč, glava se naginje unazad, što daje utisak ukočenosti potiljačnih mišića. Kod bilateralne paralize cervikalnih mišića, glava nemoćno visi naprijed, kao što je slučaj u nekim slučajevima mijastenije gravis, poliomijelitisa ili krpeljnog encefalitisa.
Izolovana lezija cervikalnog pleksusa može biti posljedica traume ili otoka na gornjem nivou grlića materice.
8.3.5. Brahijalni pleksus i njegovi nervi
Brahijalni pleksus (plexus brachialis) formiran od prednjih grana C5 Th1 kičmenih nerava (slika 8.3).
Spinalni živci, od kojih se formira brahijalni pleksus, napuštaju kičmeni kanal kroz odgovarajući intervertebralni foramen, prolazeći između prednjeg i stražnjeg intertransverzalnih mišića. Prvo se formiraju prednje grane kičmenih nerava, koje se međusobno povezuju 3 debla (primarni snopovi) brahijalnog pleksusa, koji čine njegov supraklavikularni dio, od kojih je svaka povezana bijelim spojnim granama sa srednjim ili donjim cervikalnim vegetativnim čvorovima.
1. Gornji deo prtljažnika nastaje spajanjem prednjih grana C5 i C6 kičmenih živaca.
2. Srednji prtljažnik je nastavak prednje grane C7 spinalnog živca.
3. Donji prtljažnik sastoji se od prednjih grana kičmenih živaca C8, Th1 i Th2.
Stabla brahijalnog pleksusa spuštaju se između prednjeg i srednjeg skalenskog mišića iznad i iza subklavijske arterije i prelaze u subklavijski dio brahijalnog pleksusa, koji se nalazi u području subklavijske i aksilarne jame.
Na subklavijskom nivou svako deblo (primarni snop) brahijalnog pleksusa podijeljeno je na prednju i stražnju granu, od kojih se formiraju 3 snopa (sekundarni snopovi) koji čine subklavijski dio brahijalnog pleksusa i imenovani prema njihovoj lokaciji u odnosu na aksilarnu arteriju (a. axillaris), koje okružuju.
1. Stražnji snop nastala fuzijom sve tri zadnje grane debla supraklavikularnog dijela pleksusa. Počnite od njega aksilarnih i radijalnih nerava.
2. Lateralni snopčine povezane prednje grane gornjeg i djelimično srednjeg debla (C5 C6 I, C7). Iz ovog snopa potiču muskulokutani nerv i dio(spoljna noga - C7) srednji nerv.
3. Medijalni snop je nastavak prednje grane donjeg primarnog snopa; od nje se formiraju ulnarni nerv, kožni medijalni nervi ramena i podlaktice, kao i dio srednjeg živca(unutrašnja noga - C8), koja se spaja sa vanjskom nogom (ispred aksilarne arterije), zajedno čine jedno stablo srednjeg živca.
Živci formirani u brahijalnom pleksusu pripadaju nervima vrata, ramenog pojasa i ruke.
Vratni nervi. Kratke mišićne grane su uključene u inervaciju vrata. (rr. musculares), inervira duboke mišiće: intertransverzalni mišići (tt. intertrasversarif); dugi vratni mišić (tj. longus colli), naginjanje glave na stranu, a uz kontrakciju oba mišića - naginjanje naprijed; prednji, srednji i zadnji skalenski mišići (tt. scaleni anterior, medius, posterior), koji sa fiksiranim grudima naginju vratnu kičmu u njihovom pravcu, a bilateralnom kontrakcijom je naginju naprijed; ako je vrat fiksiran, tada skalanski mišići, skupljajući se, podižu I i II rebra.
Nervi ramenog pojasa. Nervi ramenog pojasa počinju od supraklavikularnog dijela brahijalnog pleksusa i uglavnom su motoričke funkcije.
1. Subklavijski živac (stavka subclavius, C5-C6) inervira subklavijski mišić (tj. subclavius), koji, kada se stegne, pomiče ključnu kost nadole i medijalno.
2. Prednji prsni nervi (items thoracales anteriores, C5-Th1) inerviraju velike i male prsne mišiće (vol. pectorales major et minor). Kontrakcija prvog od njih uzrokuje adukciju i rotaciju ramena prema unutra, kontrakciju drugog - pomicanje lopatice prema naprijed i prema dolje.
3. Suprascapularni živac (stavka supraskapularni, C5-C6) inervira supraspinatus i infraspinatus mišiće (T. supraspinatus et T. infraspinatus); prvi doprinosi
otmica ramena, drugi - rotira ga prema van. Osjetljive grane ovog živca inerviraju rameni zglob.
4. Subskapularni nervi (stavci subskapulari, C5-C7) inervira subscapularis mišić (tj. subscapularis), rotirajuće rame prema unutra, i veliki okrugli mišić (tj. teres major), koji rotira rame prema unutra (pronacija), povlači ga unazad i vodi do trupa.
5. Stražnji grudni nervi (nn, toracaies posteriores): dorzalni nerv lopatice (n. dorsalis scapulae) i dugi nerv grudnog koša (n. thoracalis longus, C5-C7) inerviraju mišiće čija kontrakcija osigurava pokretljivost lopatice (T. levator scapulae, T. rhomboideus, m. serratus anterior). Posljednji od njih doprinosi podizanju ruke iznad horizontalnog nivoa. Poraz stražnjih živaca grudnog koša dovodi do asimetrije lopatice. Prilikom useljenja ramenog zgloba karakteristična pterigoidna lopatica na strani lezije.
6. Torakalni živac (n. Thoracodorsal, C7-C8) inervira latissimus dorsi (t. latissimus dorsi), koji dovodi rame do trupa, povlači ga nazad srednja linija i rotira prema unutra.
Ručni nervi. Nervi šake nastaju od sekundarnih snopova brahijalnog pleksusa. Od stražnjeg uzdužnog snopa formiraju se aksilarni i radijalni živci, od vanjskog sekundarnog snopa formiraju se mišićno-kutani živac i vanjski pedikul srednjeg živca; od sekundarnog unutrašnjeg snopa - ulnarnog živca, unutrašnjeg pedikula srednjeg živca i medijalnih kožnih nerava ramena i podlaktice.
1. Aksilarni živac (n. Axillaris, C5-C7) - mješoviti; inervira deltoidni mišić (tj. deltoideus), koji, kada se stegne, povlači rame u horizontalni nivo i povlači ga unazad ili naprijed, kao i mali okrugli mišić (tj. teres minor), rotiranje ramena prema van.
Senzorna grana aksilarnog živca - gornji vanjski kožni nerv ramena (n. cutaneus brachii lateralis superior)- inervira kožu iznad deltoidnog mišića, kao i kožu vanjske i dijelom stražnje površine gornjeg ramena (sl. 8.4).
Uz oštećenje aksilarnog živca, ruka visi kao bič, nemoguće je pomaknuti rame u stranu naprijed ili nazad.
2. Radijalni nerv (stavka radialis, C7 djelimičnoC6, C8, Th1 ) - mješoviti; ali uglavnom motorički, inervira uglavnom mišiće ekstenzore podlaktice - triceps mišić ramena (tj. triceps brachii) i lakatnog mišića (tj. apponens), ekstenzori šake i prstiju - dugi i kratki radijalni ekstenzori ručnog zgloba (tt. extensor carpi radialis longus et brevis) i ekstenzor prstiju (tj. ekstenzor prstiju), nagib podlaktice (tj. supinator), brachioradialis mišića (t. brachioradialis), učestvuje u fleksiji i pronaciji podlaktice, kao i mišića koji ih okružuju thumbčetke (vols. abductor pollicis longus et brevis), kratki i dugi ekstenzori palca (vols. extensor pollicis brevis et longus), ekstenzor kažiprsta (tj. ekstenzor indicis).
Senzorna vlakna radijalnog živca čine zadnju kožnu granu ramena (stavka cutaneus brachii posteriores), pružanje osjetljivosti na stražnjoj strani ramena; donji lateralni kožni nerv ramena (n. cutaneus brachii lateralis inferior), inervira kožu donjeg vanjskog dijela ramena i stražnji kožni nerv podlaktice (stavka cutaneus antebrachii posterior), određivanje osjetljivosti stražnje površine podlaktice, kao i površinske grane (ramus superficialis), učestvuje u inervaciji dorzuma šake, kao i zadnje površine I, II i polovine III prstiju (sl. 8.4, sl. 8.5).
Karakterističan znak oštećenja radijalnog živca je obješena ruka u položaju pronacije (slika 8.6). Zbog pareze ili paralize odgovarajućih mišića, ekstenzija šake, prstiju i palca, kao i supinacija šake sa ispruženom podlakticom su nemogući; karporadijalni periostalni refleks je smanjen ili nije izazvan. U slučaju visoke lezije radijalnog živca, ekstenzija podlaktice je također poremećena zbog paralize mišića tricepsa brachii, dok se tetivni refleks iz triceps brachii mišića ne pokreće.
Ako spojite dlanove, a zatim ih pokušate raširiti, tada se na strani lezije radijalnog živca prsti ne savijaju, klizeći duž palmarne površine zdrave ruke (slika 8.7).
Radijalni nerv je vrlo ranjiv, po učestalosti traumatskih ozljeda zauzima prvo mjesto među svim perifernim živcima. Oštećenje radijalnog živca posebno je često kod prijeloma ramena. Često je uzrok oštećenja radijalnog živca također infekcija ili intoksikacija, uključujući hronična intoksikacija alkohol.
3. Muskulokutani živac (stavka musculocutaneus, C5-C6) - mješoviti; motorna vlakna inerviraju biceps brachii (tj. biceps brachii), fleksor ruke u laktu i ležeće savijene podlaktice, kao i brachialis mišić (T. brachialis) y uključeni u fleksiju podlaktice i kljuno-brachialis mišića (tj. korakobrahijalni ^^ doprinoseći podizanju ramena napred.
Osjetna vlakna muskulokutanog živca formiraju njegovu granu - vanjski kožni nerv podlaktice (n. cutaneus antebrachii lateralis), obezbeđujući osetljivost kože radijalne strane podlaktice na izbočenje palca.
Ako je mišićno-kožni nerv oštećen, fleksija podlaktice je poremećena. To je posebno vidljivo u supiniranoj podlaktici, jer je fleksija pronirane podlaktice moguća zbog brahioradijalnog mišića inerviranog radijalnim živcem. (tj. brachioradialis). Karakterističan je i gubitak tetivnog refleksa sa bicepsa ramena, podizanje ramena prema naprijed. Senzorni poremećaji se mogu naći na vanjskoj strani podlaktice (slika 8.4).
4. Medijanski nerv (n. Medianus ) - mješoviti; formiran od dijela vlakana medijalnog i lateralnog snopa brahijalnog pleksusa. U nivou ramena, srednji nerv se ne grana. Mišićne grane koje se protežu od njega do podlaktice i šake (rami musculares) inervira kružni pronator (tj. pronator teres), penetrirajući u podlakticu i olakšavajući njeno savijanje. Radijalni fleksor ručnog zgloba (tj. flexor carpi radialis) zajedno sa fleksijom ručnog zgloba povlači šaku na radijalnu stranu i učestvuje u fleksiji podlaktice. Palmarni mišić (T. palmaris longus) rasteže palmarnu aponeurozu i učestvuje u fleksiji šake i podlaktice. Površinski fleksor prstiju (tj. digitorum superficialis) savija srednje falange II-V prstiju, učestvuje u fleksiji šake. U gornjoj trećini podlaktice, palmarna grana srednjeg živca polazi od srednjeg živca (ramus palmaris n. medijant). Prolazi ispred međukoštanog septuma između dugog fleksora palca i dubokog fleksora prstiju i inervira dugi fleksor palca (tj. flexor pollicis longus), savijanje falange nokta palca; dio dubokog fleksora prstiju fleksor noktiju i srednje falange II-III prstiju i šake; kvadratni pronator (tj. pronator quadratus), penetrirajuća podlaktica i šaka.
Na nivou ručnog zgloba, srednji nerv se dijeli na 3 uobičajena palmarna digitalna živca (str. digitaks palmares communes) i njihovi vlastiti palmarni digitalni nervi koji se protežu od njih (pp. digitaks palmares proprii). Oni inerviraju mišić palca abduktora. (tj. abductor pollicis brevis), suprotni palac (t. opponens policis), fleksor fleksora palca (tj. flexor pollicis brevis) i I-11 vermiformni mišići (mm. lumbricales).
Senzorna vlakna srednjeg živca inerviraju kožu u tom području zglob zgloba(njegova prednja površina), uzvišenje palca (thenar), I, I, III prsta i radijalna strana IV prsta, kao i stražnja površina srednjeg i distalne falange II i III prsti (slika 8.5).
Za poraz srednjeg živca karakteristična je povreda mogućnosti suprotstavljanja palca ostatku, dok mišići eminencije palca vremenom atrofiraju. Palac je u takvim slučajevima u istoj ravni sa ostalim. Kao rezultat, dlan dobija oblik tipičan za leziju srednjeg živca, poznatu kao "majmunova ruka" (slika 8.8a). Ako je srednji nerv zahvaćen u nivou ramena, dolazi do poremećaja svih funkcija u zavisnosti od njegovog stanja.
Da bi se identifikovale poremećene funkcije srednjeg nerva, mogu se uraditi sledeći testovi: a) pri pokušaju da se šaka stisne u šaku, I, II i delimično III prsti ostaju nesavijeni (slika 8.86); ako je dlan pritisnut na stol, tada pokret grebanja noktom kažiprsta ne uspijeva; c) za držanje trake papira između palca i kažiprsta zbog nemogućnosti savijanja palca, pacijent prinosi ispravljeni palac na kažiprst - palac test.
Zbog činjenice da srednji nerv sadrži veliki broj vegetativnih vlakana, kada je oštećen, trofički poremećaji su obično izraženi i češće nego kod oštećenja bilo kojeg drugog živca razvija se kauzalgija koja se manifestira u obliku oštrog, pekućeg, difuznog bol.
5. Ulnarni živac (stavka ulnaris, C8-Th1) - mješoviti; počinje u aksilarnoj jami od medijalnog snopa brahijalnog pleksusa, spušta se paralelno sa aksilarnom, a zatim brahijalnom arterijom i ide do unutrašnjeg kondila humerus a u nivou distalnog dijela ramena ide duž žlijeba lakatnog živca (sulcus nervi ulnaris). U gornjoj trećini podlaktice grane se protežu od ulnarnog živca do sljedećih mišića: ulnarni fleksor šake (tj. flexor carpi ulnaris), fleksor i aduktor šake; medijalni dio dubokog fleksora prstiju (tj. flexor digitorum profundus), savijanje nokatne falange IV i V prsta. U srednjoj trećini podlaktice, kožna palmarna grana polazi od ulnarnog živca (ramus cutaneus palmaris), inervacija kože medijalne strane dlana u predjelu uzvišenja malog prsta (hipotenar).
Na granici između srednje i donje trećine podlaktice, dorzalna grana šake je odvojena od ulnarnog živca (ramus dorsalis manus) i palmarnu granu šake (ramus volaris manus). Prva od ovih grana je osjetljiva, proteže se do stražnje strane šake, gdje se grana u dorzalne nerve prstiju. (str. digitales dorsales), koji se završavaju kožom dorzuma V i IV prsta i ulnarnom stranom III prsta, dok nerv V prsta dopire do njegove nokatne falange, a ostatak samo do srednje falange. Druga grana je mješovita; motorički joj je dio usmjeren na palmarnu površinu šake i u nivou klopoške kosti podijeljen je na površinske i duboke grane. Površna grana inervira kratki palmarni mišić, koji kožu povlači do palmarne aponeuroze, kasnije se dijeli na zajednički i vlastiti palmarni digitalni živac (paragrafi digitales pa / mares communis et proprii). Zajednički digitalni nerv inervira palmarnu površinu četvrtog prsta i medijalnu stranu njegovih srednjih i terminalnih falanga, kao i stražnja strana nokatna falanga V prsta. Duboka grana prodire duboko u dlan, ide na radijalnu stranu šake i inervira sljedeće mišiće: mišić koji vodi do velike palee (tj. adductor policis), vodeći V prst (tj. abductor digiti minim f), fleksor glavne falange V prsta, mišić nasuprot V prstu (T. opponens digiti minimi) - ona dovodi mali prst do srednje linije šake i suprotstavlja joj se; duboka glava fleksora halucinoze (tj. flexor pollicis brevis); vermiformni mišići (vols. lumbricales), mišići koji savijaju glavni i ekstenzor srednje i noktne falange II i IV prsta; palmarni i dorzalni međukoštani mišići (tt. interossei palmales et dorsales), savijanje glavnih falangi i istovremeno ispruživanje ostalih falanga II-V prsta, kao i abduktora II i IV prsta od srednjeg (III) prsta i vodećih II, IV i V prsta do sredine .
Senzorna vlakna ulnarnog nerva inerviraju kožu ulnarnog ruba šake, stražnju površinu V i dijelom IV prsta i palmarnu površinu V, IV i dijelom III prsta (sl. 8.4, 8.5).
U slučajevima lezije ulnarnog živca zbog razvijanja atrofije međukoštanih mišića, kao i prekomjernog istezanja glavnog i fleksije preostalih falanga prstiju, formira se šaka nalik kandži, koja podsjeća na ptičju šapu (Sl. 8.9a).
Da bi se identifikovali znaci oštećenja ulnarnog nerva, mogu se uraditi sledeći testovi: a) pri pokušaju da se šaka stisne u šaku, V, IV i delimično III prsti nisu dovoljno savijeni (Sl. 8.96); b) pokreti češanja noktom malog prsta ne uspijevaju sa dlanom čvrsto pritisnutim na sto; c) ako je dlan na stolu, onda širenje i spajanje prstiju ne uspijeva; d) pacijent ne može držati traku papira između kažiprsta i ispravljenog palca. Da bi ga zadržao, pacijent treba oštro saviti terminalnu falangu palca (slika 8.10).
6. Kožni unutrašnji nerv ramena (stavka cutaneus brachii medialis, C8-Th1 - osjetljiva, polazi od medijalnog snopa brahijalnog pleksusa, na nivou aksilarne jame ima veze sa vanjskim kožnim granama (rr. cutani laterales) II i III prsni nervi (pp. thoracales) i inervira kožu od medijalne površine ramena do zgloba lakta (slika 8.4).
V desna ruka pritiskanje trake papira moguće je samo ispravljenim palcem zbog mišića aduktora, inerviranog ulnarnim živcem (znak oštećenja srednjeg živca). Na lijevoj strani vrši se pritiskanje trake papira zbog dugog mišića inerviranog središnjim živcem, koji savija palac (znak oštećenja ulnarnog živca).
7. Kožni unutrašnji nerv podlaktice (item cutaneus antebrachii medialis, C8-7h2 ) - osjetljiva, polazi od medijalnog snopa brahijalnog pleksusa, u aksilarnoj jami nalazi se uz ulnarni živac, spušta se duž ramena u medijalni žlijeb njegovog biceps mišića, inervira kožu unutrašnje površine podlaktice (sl. 8.4).
Sindromi lezije brahijalnog pleksusa. Uz izoliranu leziju pojedinih živaca koji izlaze iz brahijalnog pleksusa, moguće je oštećenje samog pleksusa. Poraz pleksusa se naziva pleksopatija.
Etiološki faktori oštećenja brahijalnog pleksusa su prostrijelne rane supra- i subklavijske regije, prijelom klavikule, I rebra, periostitis I rebra, iščašenje humerusa. Ponekad je pleksus zahvaćen zbog njegovog preopterećenja, uz brzo i snažno povlačenje ruke unazad. Oštećenje pleksusa moguće je i u položaju kada je glava okrenuta u suprotnom smjeru, a ruka je iza glave. Pleksopatija ramena može se uočiti kod novorođenčadi zbog traumatske ozljede tokom komplikovanih porođaja. Poraz brahijalnog pleksusa može biti uzrokovan i nošenjem utega na ramenima, na leđima, posebno kod opće intoksikacije alkoholom, olovom itd.
Totalna brahijalna pleksopatija dovodi do mlohave paralize svih mišića ramenog pojasa i ruke, dok se jedino sposobnost "podizanja ramenog pojasa" može sačuvati zbog očuvane funkcije trapeznog mišića, inerviranog akcesornim kranijalnim živcem i stražnjim granama vratnih i torakalnih nerava.
U skladu sa anatomska struktura brahijalni pleksus, razlikuju se sindromi oštećenja njegovih stabala (primarni snopovi) i snopovi (sekundarni snopovi).
Sindromi oštećenja trupa (primarni snopovi) brahijalnog pleksusa javljaju se kada je zahvaćen njegov supraklavikularni dio, a mogu se razlikovati sindromi poraza gornjeg, srednjeg i donjeg trupa.
I.Sindrom poraza gornjeg trupa brahijalnog pleksusa (tzv. gornji Erb-Duchenneova brahijalna pleksopatija> nastaje kada su oštećene (obično traumatske) prednje grane 5. i 6. vratnog kičmenog živca ili dio pleksusa u kojem su ti nervi povezani, koji formiraju gornji dio trupa nakon prolaska između skalenskih mišića. Ovo mjesto se nalazi 2-4 cm iznad ključne kosti, otprilike u širini prsta iza sternokleidomastoidnog mišića i naziva se Erbova supraklavikularna tačka.
Erb-Duchenne gornja brahijalna pleksopatija karakterizira kombinacija znakova oštećenja aksilarnog živca, dugog torakalnog živca, prednjeg torakalnog živca, subskapularnog živca, dorzalnog živca lopatice, muskulokutane i dijela radijalnog živca. Karakteristična je paraliza mišića ramenog obruča i proksimalnih dijelova ruke (deltoidni, biceps, brahijalni, brahioradijalni mišići i oslonac za instep), poremećena je abdukcija ramena, fleksija i supinacija podlaktice. Kao rezultat toga, ruka visi kao bič, dovedena je i pronairana, pacijent ne može podići ruku, prinijeti svoju ruku svojim ustima. Ako pasivno povučete ruku, ona će se odmah ponovo okrenuti prema unutra. Refleks sa mišićem bicepsa i refleks zapešća (karporadijalni) se ne izazivaju, dok se radikularna hipalgezija obično javlja na vanjskoj strani ramena i podlaktice u zoni dermatoma C v -C VI. Palpacijom se otkriva bol u području Erbove supraklavikularne tačke. Nekoliko sedmica nakon poraza pleksusa pojavljuje se sve veća hipotrofija paraliziranih mišića.
Erb-Duchenneova pleksopatija ramena često se javlja kod ozljeda, a moguće je, posebno pri padu na ispruženu ruku, biti posljedica kompresije pleksusa tokom dužeg boravka sa rukama ispod glave. Ponekad se javlja kod novorođenčadi s patološkim porodom.
2. Sindrom poraza srednjeg trupa brahijalnog pleksusa nastaje kada je oštećena prednja grana VII vratnog kičmenog živca. U ovom slučaju karakteristična su kršenja proširenja ramena, šake i prstiju. Međutim, triceps brachii, ekstenzor palca i dugi abduktorni mišić palca nisu u potpunosti zahvaćeni, jer zajedno sa vlaknima VII vratnog kičmenog živca, vlakna koja su ušla u pleksus duž prednjih grana V. i VI vratni kičmeni nervi su takođe uključeni u njihovu inervaciju. Ova okolnost je važna karakteristika prilikom izvođenja diferencijalna dijagnoza sindrom oštećenja srednjeg trupa brahijalnog pleksusa i selektivno oštećenje radijalnog živca. Refleks tetive tricepsa i refleks zgloba (karporadijalni) se ne aktiviraju. Senzorni poremećaji su ograničeni na usku traku hipalgezije na dorzumu podlaktice i radijalnom dijelu dorzuma šake.
3. Sindrom poraza donjeg trupa brahijalnog pleksusa (donja brahijalna pleksopatija Dejerine-Klumpke) nastaje kada su oštećena nervna vlakna koja ulaze u pleksus duž VIII vratnog i I torakalnog kičmenog živca, dok se javljaju znaci oštećenja lakatnog živca i kožnih unutrašnjih nerava ramena i podlaktice, kao i dijela srednjeg živca (njegove unutrašnje noge). S tim u vezi, kod paralize Dejerine-Klumkea, paraliza ili pareza mišića javlja se uglavnom u distalnom dijelu ruke. Najviše strada ulnarni dio podlaktice i šake, gdje se otkrivaju senzorni poremećaji, vazomotorni poremećaji. Ispruživanje i abdukcija palca je nemoguće ili teško zbog pareze kratkog ekstenzora palca i mišića koji abdukuje palac, inerviranog radijalnim živcem, budući da impulsi koji idu do ovih mišića prolaze kroz vlakna koja su dio VIII vratni i I torakalni kičmeni nervi i donji trup brahijalnog pleksusa. Osetljivost šake je poremećena na medijalnoj strani ramena, podlaktice i šake. Ako istovremeno s porazom brahijalnog pleksusa stradaju i bijele spojne grane koje idu do zvjezdanog čvora (ganglion stellatum), onda moguće manifestacije Hornerovog sindroma(Suženje zjenice, palpebralna pukotina i blagi enoftalmus. Za razliku od kombinovane paralize srednjeg i ulnarnog živca, funkcija mišića inerviranih vanjskim pedikulom srednjeg živca očuvana je kod sindroma donjeg trupa brahijalni pleksus.
Dejerine-Klumke paraliza se često javlja zbog traumatske povrede brahijalnog pleksusa, ali može biti i posljedica stiskanja cervikalnim rebrom ili Pancost tumorom.
Sindromi oštećenja snopova (sekundarnih snopova) brahijalnog pleksusa javljaju se u patološkim procesima i ozljedama u subklavijskoj regiji i, zauzvrat, dijele se na lateralni, medijalni i posteriorni sindrom snopa. Ovi sindromi praktično odgovaraju klinici kombinovanih lezija perifernih nerava, koji se formiraju iz odgovarajućih snopova brahijalnog pleksusa. Sindrom lateralnog snopa se manifestuje disfunkcijom muskulokutanog živca i gornje pedikule srednjeg živca, sindrom zadnjeg snopa karakterizira disfunkcija aksilarnog i radijalnog živca, a sindrom medijalnog snopa se izražava disfunkcijama ulnarnog živca, ulnarnog živca. srednji nerv, medijalni kožni nervi ramena i podlaktica. Kada su dva ili tri (sva) snopa brahijalnog pleksusa oštećena, dolazi do odgovarajuće sumacije kliničkih znakova, tipično za sindrome u kojima su zahvaćeni pojedinačni snopovi.
8.3.6. Pektoralni nervi
Pektoralni nervi (pp. thoracalis) uobičajeno je da se nazivaju kičmeni nervi torakalnog nivoa. Kao i drugi spinalni nervi, pektoralni nervi se dijele na stražnju i prednju granu. Stražnje grane (rami posteriores) obilaze zglobne nastavke kralježaka i usmjeravaju se između poprečnih izraslina prema leđima, gdje su oni zauzvrat podijeljeni na unutrašnje i bočne grane, koje osiguravaju inervaciju paravertebralnih tkiva, posebno dugi leđni mišić (t. longissimus dorsi), semispinalni mišić (t. semispinalis), sakrospinalni mišić (t. sacrospinal), kao i podijeljeni, rotirajući, međuspinalni i poprečni mišići. Svi ovi dugi i kratki mišići leđa podupiru trup u uspravnom položaju, savijaju ili savijaju kičmu; kada se kontrahiraju na jednoj strani, kičma se savija ili rotira u tom smjeru.
Dio vlakana prednjih grana prvog i drugog torakalnog kičmenog živca učestvuje u formiranju brahijalnog pleksusa, dio prednje grane XII torakalnog spinalnog živca je dio lumbalnog pleksusa. Formiraju se dijelovi koji ne učestvuju u formiranju pleksusa (Th1-Th2 i Th12) i prednje grane torakalnih kičmenih živaca (Th3-Th11 |). interkostalni nervi (items intercostales).Šest gornjih interkostalnih živaca ide do ruba sternuma i završava se kao prednje kožne torakalne grane; šest donjih interkostalnih nerava prolaze iza uglova rebrene hrskavice u debljini trbušnih mišića i tu se nalaze prvo između poprečnih i unutrašnjih kosih mišića, približavaju se rectus abdominis mišiću i završavaju kao kožni prednji trbušni nervi.
Interkostalni nervi su mješoviti i igraju važnu ulogu u inervaciji mišića grudnog koša i abdomena, koji su uključeni u čin disanja.
At iritacija interkostalnih nerava(sa patološkim procesom) javlja se bol u pojasu, intenzivirano sa respiratorni pokreti, posebno pri kašljanju, kijanju. Česta je bolnost pri palpaciji pojedinih interkostalnih prostora, moguće su bolne tačke: stražnje - u paravertebralnoj regiji, bočne - duž aksilarne linije i prednje - duž linije spoja sternuma sa rebrnim hrskavicama; moguće je smanjenje amplitude respiratornih pokreta. Poraz donjih interkostalnih živaca uzrokuje parezu mišića trbušnog zida, praćenu gubitkom odgovarajućih trbušnih refleksa, čiji lukovi prolaze kroz VII-XII segmente kičmene moždine, dok su izdisaj, kašalj, kihanje prisutni. posebno teško. Poteškoće s mokrenjem i defekacijom su česte. Uz to, lordoza lumbalnog dijela kičme postaje pretjerana s napredovanjem karlice; pri hodu se naginje unazad, pojavljuje se pačji hod.
Osetljivost sa lezijama prsnih nerava može biti poremećena na grudima, stomaku, pazuhu i na unutrašnjoj površini ramena zbog oštećenja n. intercostobrachialis.
Poraz torakalnih nerava može biti posljedica patologije kičme, ganglionuropatije sa herpes zosterom, fraktura rebara, upalnih i onkološke bolesti organa grudnog koša, s intravertebralnim tumorima, posebno neurinomom.
Lumbalni kičmeni korijeni protežu se od odgovarajućih segmenata kičmene moždine na nivou X-XII torakalnih pršljenova i spuštaju se do istoimenog intervertebralnog foramena, od kojih se svaki nalazi ispod istoimenog pršljena. Ovdje se odgovarajući spinalni nervi formiraju iz prednjih i stražnjih korijena. Prolazeći kroz intervertebralni foramen, dijele se na grane. Stražnje i prednje grane kičmenih nerava, kao i na drugim nivoima kičme, mešovite su po sastavu.
Stražnje grane lumbalnog spinalnog živca dijele se na medijalne i lateralne grane. Medijalne grane inerviraju donje dijelove dubokih mišića leđa i osiguravaju osjetljivost kože u paravertebralnoj zoni lumbalne regije. Bočne grane inerviraju lumbalne intertransverzalne i multifidusne mišiće. Gornji glutealni nervi protežu se od tri gornje lateralne grane (str. sip "pc superiores), idući kroz greben ilijake do kože gornje polovine glutealne regije, tj. na kožu iznad gluteusa maximusa i srednjeg mišića do veliki ražanj kukovi.
8.3.7. Lumbalni pleksus i njegovi nervi
Prednje grane lumbalnog kičmenog živca su uključene u formiranje lumbalnog pleksusa (plexus lumbalis). Ovaj pleksus (slika 8.11) se sastoji od petlji formiranih od prednjih grana L1-L3 i dijelom Th12 i L4 kičmenih nerava. Lumbalni pleksus se nalazi ispred poprečnih procesa lumbalnih kralježaka na prednjoj površini kvadratusnog lumbalnog mišića između snopova psoas major mišića. Lumbalni pleksus ima brojne veze sa sakralnim pleksusom ispod. Stoga se često kombinuju pod imenom lumbosakralni pleksus. Većina perifernih živaca koji izlaze iz lumbalnog pleksusa su mješoviti u sastavu. Međutim, postoje i grane mišića. (rami musculares), inervirajući, posebno, unutrašnje mišiće karlice: iliopsoas mišić (tj. iliopsoas) i psoas minor mišića (t. psoas minor), fleksor kuka zglob kuka, kao i kvadratni mišić donjeg dijela leđa, koji rotira bedro prema van.
Iliohipogastrični nerv (stavka iliohypogastricus, Th12 ~ L1 ) ide koso prema dolje paralelno sa XII interkostalnim živcem, prodire u poprečni trbušni mišić, prolazi između njega i unutrašnje kosog trbušni mišić... Na nivou ingvinalnog (pipartnog) ligamenta, živac prolazi kroz unutrašnji kosi mišić trbuha i nalazi se između njega i aponeuroze vanjskog kosog mišića. Na putu od ilijačno-hipogastričnog živca grane odlaze do mišića donjeg abdomena i vanjske kožne grane, odvajaju se u zoni srednjeg dijela ilijačne grebene, probijaju kose mišiće abdomena i inerviraju područje koža iznad gluteus medius mišića i mišić koji napreže fasciju bedra. Osim toga, prednja kožna grana polazi od ilio-hipogastričnog živca, koji probija prednji zid ingvinalnog kanala i inervira kožu iznad i medijalno od vanjskog otvora ingvinalnog kanala.
Ilio-ingvinalni živac (stavka Uioingui-nalis, L1) teče paralelno i ispod ilio-hipogastričnog živca, probija poprečni trbušni mišić i ide dalje između njega i unutrašnjeg kosog mišića abdomena, prelazi preko puparnog ligamenta i izlazi ispod kože kroz vanjski ingvinalni prsten, zatim se nalazi medijalno i ispred semenska vrpca i podijeljen je na terminalno osjetljive grane.
Duž puta ilio-ingvinalnog živca od njega odlaze mišićne grane do vanjskih i unutrašnjih kosih mišića abdomena i poprečnog trbušnog mišića, kožnih grana koje pružaju osjetljivost u preponama i u gornjem dijelu unutrašnje površine bedra, kao i prednje grane skrotuma, koje inerviraju kožu stidne regije, korijen penisa i prednji dio skrotuma (kod žena - koža velikih usana) i gornji dio medijalnog dijela butine.
Femoralni genitalni živac (stavka genitofemoral je, L1 ~ L3) proteže između poprečnih procesa lumbalnih kralježaka i psoas major mišića. Zatim se spušta kroz debljinu ovog mišića i pojavljuje se na njegovoj prednjoj površini u nivou L3 pršljena. Evo ga podijeljena na femoralne i genitalne grane.
Femoralna grana prolazi bočno od femoralnih žila ispod pu-dijela ligamenta, gdje se grana: dio grana prolazi kroz foramen ovale, drugi dio - bočno od njega; posljednja grupa grana je raspoređena u koži ispod ingvinalnog nabora duž prednje strane butine (slika 8.12).
Genitalna grana spušta se duž unutrašnje ivice psoas major mišića, kroz njega prodire u ingvinalni kanal zadnji zid, približava se stražnjoj površini sjemene vrpce (kod žena - do okruglog ligamenta maternice) i stiže do skrotuma (labia majora). Na svom putu, ovaj živac daje grane t. kremaster i kožne grane.
|
|
Rice. 8.12. Inervacija kože stražnje (a) i prednje (b) površine noge. 1 - gornji glutealni nerv; 2 - stražnji sakralni nervi; 3 - srednji glutealni nerv; 4 - zadnji kožni nerv bedra; 5 - spoljašnji kožni nerv bedra; 6 - opturatorni nerv; 7 - vanjski kožni suralni nerv (grana peronealnog živca); 8 - nervus saphenus (grana femoralnog živca); 9 - unutrašnji kožni suralni nerv (grana tibijalnog živca); 10 - kalkanealna grana tibijalnog živca; 11 - vanjski plantarni nervi (grane tibijalnog živca); 12 - unutrašnji plantarni nervi; 13 - suralni nerv (grana tibijalnog i peronealnog živca); 14 - duboki peronealni nerv; 15 - površinski peronealni nerv; 16 - spoljašnji kožni nerv bedra; 17 - ingvinalni nerv; 18 - femoralni genitalni nerv. |
Porazom femoralno-genitalnog živca nestaje kremasterični refleks kože. Senzorna nervna vlakna inerviraju kožu prepona i gornje unutrašnje strane butine.
Obturatorni živac (stavka obturatorius, L2 -L4) inervira češljasti mišić (T. pectineus), uključeni u adukciju i fleksiju kuka, aduktor velikog mišića (tj. adductor longus), koji savija bedro i okreće ga prema van; i kratki mišić aduktora (tj. adductor brevis), adduktor natkoljenice i koji sudjeluje u njenoj fleksiji, kao i veliki mišić aduktora (tj. adductorius magnus), koji vodi bedro i sudjeluje u njegovom produžetku, vanjski zani mišić (n. obturatorius externus),čija kontrakcija dovodi do uvijanja bedra prema van, kao i do tankog mišića (t. gracilis), vodeći bedro, savijajući potkoljenicu i istovremeno je okrećući prema unutra. Senzorna vlakna opturatornog živca (rr. cutanei n. obturatorii) inervira kožu donjeg dela unutrašnje strane butine. Porazom opturatornog živca, adukcija bedra je oslabljena i, u manjoj mjeri, njena abdukcija i rotacija. Prilikom hodanja može se primijetiti određena redundantnost u abdukciji kuka. Pacijenta koji sjedi na stolici je teško staviti bolna noga za zdravu.
vanjski kožni nerv natkoljenice (n. cutaneus femoris lateralis, L2 - L3 / ) prolazi ispod puparnog ligamenta i 3-5 cm ispod se dijeli na grane koje inerviraju kožu vanjske površine bedra. Izolovana lezija vanjskog kožnog živca bedra javlja se prilično često i dovodi do razvoja Rothove bolesti, koja ima drugačiju etiologiju (češće kompresiju živca) i manifestira se parestezijom i hipalgezijom s elementima hiperpatije na prednje-vanjskom dijelu. površine bedra.
Femoralni živac (stavka femora lis, L2-L4) - većina veliki nerv lumbalni pleksus. Inervira kvadriceps femoris mišić (m. Quadriceps femoris), uključujući ravne, kao i lateralne, srednje i srednje široke mišiće natkoljenice. Četvoroglavi mišić natkoljenice je uglavnom snažan ekstenzor potkoljenice kolenskog zgloba... Osim toga, femoralni živac inervira mišić sartorius. (t. sartorius), učestvovanje u savijanju noge u zglobovima kuka i koljena i rotaciji kuka prema van.
Prednji kožni nervi (rr. Cutanei anteriores) i nerv safenusa (stavka saphenus), koji je terminalna grana femoralnog živca, prelazeći u potkoljenicu, obezbjeđuju inervaciju kože prednje-unutrašnje površine bedra i potkolenice i medijalne strane stopala do palca.
Ako je femoralni nerv zahvaćen ispod puparnog ligamenta, poremeti se produžetak potkoljenice, refleks koljena se smanjuje ili nestaje, a javlja se poremećaj osjetljivosti u zoni inerviranoj predmetom saphenus. Ako je femoralni nerv oštećen iznad puparnog ligamenta, tada je istovremeno poremećena osjetljivost na prednjo-unutrašnjoj površini bedra i otežana je mogućnost njegove aktivne fleksije. Pacijentu koji leži na leđima ispravljenih nogu je teško sjediti bez pomoći ruku, a kod obostrane lezije femoralnih živaca to postaje nemoguće.
Poraz femoralnog živca otežava hodanje, trčanje, a posebno penjanje uz stepenice. Kada hoda po ravnom terenu, pacijent pokušava da ne savije nogu u zglobu koljena. Bolesnikova noga, nesavijena u kolenskom zglobu, u hodu je zabačena naprijed i istovremeno petom lupa o pod.
S oštećenjem femoralnog živca zbog smanjenja tonusa, a zatim hipotrofije mišića kvadricepsa, prednja površina bedra je spljoštena i pojavljuje se udubljenje iznad patele, otkriveno tijekom pregleda pacijenta koji leži na leđima. (Flatau-Sterlingov simptom).
Ako postoji lezija femoralnog živca, tada su kod pacijenta koji stoji, kada pomjeri težište i osloni se samo na nesavijenu bolesnu nogu, mogući slobodni pasivni pomaci patele u stranu. (simptom viseće patele, Frohmanov simptom).
Kod iritacije femoralnog živca mogući su bol i bol u predjelu puparnog ligamenta i na prednjoj strani bedra. U takvim slučajevima pozitivni su simptomi Wassermana, Matskevicha koji se odnose na simptome napetosti i fenomen Seletskog.
Wassermanov simptom pregledava se kod pacijenta koji leži na stomaku. U isto vrijeme, ispitivač nastoji što više ispraviti nogu u zglobu kuka, istovremeno fiksirajući karlicu uz krevet. U slučaju iritacije femoralnog živca, pacijent osjeća bol u predelu prepona, zračeći duž prednje strane bedra.
Matskevichev simptom Nastaje u istom položaju pacijenta oštrim savijanjem potkoljenice i približavanjem butini. Kao rezultat toga, pacijent doživljava iste reakcije kao kod provjere Wassermanovog simptoma. Odbrambeni odgovor koji se vidi kada se ovi simptomi napetosti aktiviraju je elevacija zdjelice, poznata kao Fenomen Seletskog.
8.3.8. Sakralni pleksus i njegovi nervi
Sakralni spinalni nervi odlaze od sakralnih segmenata kičmene moždine u nivou tijela I lumbalnog pršljena i spuštaju se u sakralni kanal, na čijoj se razini, u području intervertebralnog foramena križne kosti, sakralni spinalni nervi nastaju zbog spajanja prednjih i stražnjih spinalnih korijena. Ovi nervi se dijele na prednje i stražnje grane koje napuštaju sakralni kanal kroz intervertebralni foramen sakruma, dok se prednje grane protežu do karlične površine sakruma (u karličnu šupljinu), a zadnje grane do njegove dorzalne površine. Grane V sakralnog kičmenog živca napuštaju sakralni kanal kroz sakralnu fisuru (hiatus sacralis).
Stražnje grane se, pak, dijele na unutrašnje i vanjske. Unutrašnje grane inerviraju donje segmente dubokih mišića leđa i završavaju se kožnim granama u sakrumu, bliže srednjoj liniji. Vanjske grane I-III sakralnih spinalnih živaca usmjerene su prema dolje i nazivaju se srednjim kožnim živcima zadnjice. (str. clunium medii), inervira kožu srednjih dijelova glutealne regije.
Prednje grane sakralnih živaca, izlazeći kroz prednji sakralni foramen do zdjelične površine sakralne kosti, formiraju sakralni pleksus.
Sakralni pleksus (plexus sacralis) sastoji se od petlji koje formiraju prednje grane lumbalnog i sakralnog spinalnog živca (L5-S2 i dijelom L4 i S3). Sakralni pleksus, koji ima brojne veze sa lumbalnim pleksusom, nalazi se ispred sakruma, na prednjoj površini piriformnih i djelomično trtičnih mišića na bočnim stranama rektuma i spušta se do velikog išijadičnog zareza. (incisure ischiadica major), kroz koje periferni nervi formirani u sakralnom pleksusu napuštaju karličnu šupljinu.
Mišićne grane sakralnog pleksusa inerviraju sljedeće mišiće: a) piriformis mišić (tj. piriformis), koji se nalazi između prednje površine sakruma i unutrašnje površine većeg trohantera bedra. Prelazeći veliki išijatični foramen, ovaj mišić ga dijeli na supra- i sub-piriformne dijelove, kroz koje prolaze žile i živci; b) unutrašnji obturatorni mišić (tj. obturatorius internus), nalazi se unutar karlice; c) gornji i vanjski mišići blizanaca (tt. gemelles superior et inferior)"., G) kvadratni mišić natkoljenice (tj. quadratics femoris). Svi ovi mišići rotiraju kuk prema van. Da bi se utvrdila njihova snaga, sledeći testovi: 1) pacijentu, ležeći na stomaku sa potkoljenicom savijenom pod pravim uglom, nudi se pomeranje potkolenice ka unutra, dok se ispitivač opire tom pokretu; 2) pacijentu koji leži na leđima se poziva da rotira noge prema van, dok se ispitivač opire tom pokretu.
Gornji glutealni živac (stavka gluteus superior, L4-S1) - motor, to nervi srednji i mali gluteusni mišići(mm. glutei medius et minimus), fascia lata zatezač(M. tensor fasciae latae), čija kontrakcija dovodi do abdukcije bedra. Poraz živca uzrokuje poteškoće u abdukciji bedra, njenom savijanju i rotaciji prema unutra. S bilateralnim lezijama gornjeg glutealnog živca, pacijentov hod postaje pačji - pacijent, takoreći, gada s noge na nogu prilikom hoda.
Donji glutealni nerv (stavka gluteus inferior, L5-S2 ) je motorna, inervira gluteus maximus mišić (tj. gluteus maximus), ispruživanje kuka, a kod fiksiranog kuka - naginjanje karlice unazad. Uz oštećenje donjeg glutealnog živca, ekstenzija kuka je otežana. Ako se pacijent koji stoji sagne, onda mu je nakon toga teško ispraviti torzo. Zdjelica kod takvih pacijenata je fiksirana nagnuta prema naprijed, zbog čega se razvija kompenzirana lordoza u lumbalnoj kralježnici. Pacijentima je teško da se penju uz stepenice, skaču, ustaju sa stolice.
Stražnji kožni nerv bedra (n, cutaneus femoris posterior, S1-S3) - osetljivo. Izlazi kroz rupu ispod zupčanika iza išijatični nerv sa kojima ima anastomoze. Zatim prolazi između ishijalnog tuberkula i velika pljuvačka, spušta se i inervira kožu stražnjeg dijela bedra, uključujući poplitealnu jamu. Donji kožni nervi zadnjice granaju se od stražnjeg kožnog živca bedra (ll. clinium inferiores), perinealni nervi (rr. perineales), koji obezbeđuju osetljivost odgovarajućih delova kože.
Išijatični nerv(n. ischiadicus, L4-S3 / ) - mješoviti; najveći od perifernih nerava. Njegov motorički dio inervira većinu mišića nogu, posebno sve mišiće potkoljenice i stopala. Čak i prije nego što stigne do bedra, bedreni živac odaje motorne grane biceps femoris (tj. biceps femoris), semitendinosus mišić (tj. semitendinosus) i semimembranosus mišić (tj. semimembranosus), savijanje potkoljenice u zglobu koljena i rotiranje prema unutra. Osim toga, išijatični živac inervira veliki adductor mišić (tj. adductor magnus), koji savija potkoljenicu, rotirajući je prema van.
Dolazeći do nivoa bedra, bedreni živac prolazi duž njegove stražnje strane i, približavajući se poplitealnoj jami, dijeli se na dvije grane - tibijalni i peronealni nervi.
Tibijalni živac (stavka tibialis, L4-S3) je direktan nastavak išijadičnog živca. Proteže se u sredini poplitealne jame duž zadnje strane potkolenice do unutrašnjeg skočnog zgloba. Motorne grane tibijalnog živca inervira triceps mišić potkoljenice(/Ja sam. triceps surae), mišić soleus (tj. soleus) i potkoljenični mišić... Triceps mišić potkoljenice savija potkoljenicu u kolenskom zglobu i stopalo u skočnom zglobu. Osim toga, tibijalni živac inervira poplitealni mišić (tj. popliteus), sudjeluje u fleksiji potkoljenice u zglobu koljena i njenoj rotaciji prema unutra; stražnji tibijalni mišić (tj. tibialis posterior), vođenje i podizanje unutrašnje ivice stopala; dugi fleksor prstiju (tj. flexor digitorum longus), savijanje falange noktiju II-V prstiju; dugi fleksor palca(m. flexor hallucis longus), čijom kontrakcijom dolazi do fleksije prvog nožnog prsta.
Na nivou poplitealne jame odlazi tibijalni nerv medijalni kožni nerv noge (item cutaneus surae medialis),čije grane inerviraju kožu zadnje površine potkolenice (slika 8.12). U donjoj trećini noge ovaj kožni nerv anastomozira sa granom lateralnog kožnog živca noge, koja se proteže od peronealnog živca, a zatim pod imenom suralni živac (stavka suralis) spušta se duž bočne ivice kalkanealne (Ahilove) tetive, savija se oko vanjskog skočnog zgloba sa stražnje strane. Ovdje se od suralnog živca grana bočne kalkanealne grane (rr. calcanei laterales), inervira kožu bočnog dijela pete. Zatim se suralni nerv usmjerava naprijed na bočnu površinu stopala tzv lateralni dorzalni kožni nerv (n. cutaneus dorsalis lateralis) i inervira kožu dorzolateralne površine stopala i malog prsta.
Nešto iznad nivoa unutrašnjeg skočnog zgloba, granaju se od tibijalnog živca medijalne kalkanealne grane (rr.rami calcanei posreduje).
Spuštam se do gležanj, tibijalni nerv teče na stražnjoj ivici unutrašnjeg gležnja do đona. Na unutra calcaneus he podijeljena završni ogranci: medijalni i lateralni plantarni nervi.
Medijalni plantarni nerv (item plantaris medialis ) prolazi ispod mišića koji otima palac, a zatim ide naprijed i dijeli se na mišićne i kožne grane. Mišićne grane medijalnog plantarnog živca inerviraju kratki fleksor prstiju (m. Flexor digitorum brevis), savijajući srednje falange II-V prstiju; fleksor fleksora palca (tj. flexor hallucis brevis), uključeni u pružanje fleksije palca; otmičar palac (tj. adductor hallucis), učestvuje u fleksiji palca i osigurava njegovu abdukciju. Osim toga, vlastiti nervi plantarnog prsta granaju se od medijalnog plantarnog živca. inervira kožu medijalne i plantarne površine palca, kao i zajednički plantarni digitalni nervi (str. digitales plantares communis), inervira kožu prva tri interdigitalna prostora i plantarnu površinu I-III, kao i medijalnu stranu IV prsta. Od I i II zajedničkih plantarnih živaca granaju se i do I i II crvolikih mišića, savijajući glavne i protežući ostale falange I, II i dijelom III prstiju.
Lateralni plantarni nerv (n. Plantaris lateralis) usmjeren duž plantarne strane stopala prema naprijed i prema van, daje grane koje inerviraju četvrtasti mišić tabana (tj. quadratusplantae), pogoduje savijanju prstiju; kratki fleksor V-prsta (tj. abductor digiti minimi), otimanje i savijanje malog prsta. Nakon grana ovih grana, lateralni plantarni nerv podijeljena na duboke i površne grane.
Duboka grana (m. Profundus) prodire duboko u plantarnu površinu stopala i inervira mišić koji aducira palac (tj. adductor hallucis) i kratki fleksor V prsta (tj. flexor digiti minimi brevis) i III-IV vermiformni mišići (tt. lumbrica / es), savijanje glavne i ekstenzorne srednje i nokatne falange IV, V i djelimično III prstiju, kao i plantarnih i dorzalnih međukoštanih mišića (vols. inercostales plantares et dorsales), savijanje glavnih i ispruživanje ostalih falangi prstiju, kao i abduktora i aduktora nožnih prstiju.
Površna grana (ramus superficialis) lateralni plantarni nerv je podijeljen na zajedničke plantarne digitalne živce (str. digitales plantares communis)) od kojih se granaju 3 vlastita plantarna digitalna živca (br. digitales plantares proprii), inervira kožu V i bočne strane IV prsta, kao i bočni dio stopala.
Ako je tibijalni živac oštećen, postaje nemoguće savijati stopalo i prste. Kao rezultat toga, stopalo je fiksirano u položaju ekstenzije (sl. 8.13a), u vezi s tim tzv. peta stopala (pes calcaneus) - pacijent, dok hoda, dolazi uglavnom na petu, ne može se dići na prste. Atrofija malih mišića stopala dovodi do kandžastog položaja prstiju (do razvoja stopalo u obliku kandže). Razblaživanje i konvergencija nožnih prstiju je teško. Osjetljivost na bočnoj i plantarnoj strani stopala je poremećena.
S oštećenjem išijadičnog ili tibijalnog živca, kalkanealni (Ahilov) refleks se smanjuje ili ispada.
Zajednički peronealni nerv (item peroneus communis, L4-S1) - druga od glavnih grana išijadičnog živca. Kožni vanjski nerv teleta polazi od zajedničkog peronealnog živca (n. cutaneus surae lateralis), račvanje na bočnim i stražnjim površinama potkoljenice. U donjoj trećini noge ovaj živac anastomozira sa kožnim medijalnim živcem noge, koji je grana tibijalnog živca, te se formira suralni živac. (n. suralis).
Iza glave fibule, zajednički peronealni nerv je podeljen na dva dela: površinski i duboki peronealni nerv. (n. peroneus profundus).
Rice. 8.13."Peta" stopala sa oštećenjem tibijalnog živca (a);
"Opušteno" stopalo sa oštećenjem peronealnog živca (b).
Površinski peronealni nerv (item peroneus superflcialis) spušta se niz antero-vanjsku površinu potkoljenice, daje grane dugim i kratkim peronealnim mišićima (tt.peronei longus et brevis), otimajući i podižući spoljnu ivicu stopala i istovremeno je savijajući. U srednjoj trećini potkoljenice, ovaj živac se proteže ispod kože i dijeli se na medijalni i srednji dorzalni kožni živac.
Medijalni dorzalni kožni nerv (nervus cutaneus dorsalis medialis) dijeli se na dvije grane: medijalnu i lateralnu. Prvi od njih ide do medijalne ivice stopala i velikog prsta, drugi - do kože dorzuma polovina II i III prsta okrenutih jedna prema drugoj.
Srednji dorzalni kožni nerv (a. Cutaneus dorsalis intermedius) odaje osjetljive grane na kožu koljena i dorzuma stopala i dijeli se na medijalne i lateralne grane. Medijalna grana je usmjerena na stražnju površinu polovica III i IV prsta okrenute jedna prema drugoj.
Duboki peronealni nerv (a.peroneus profundus) inervira prednji tibijalni mišić (m. tibialis anterior), koji produžava stopalo i podiže njegovu unutrašnju ivicu; ekstenzor dugog prsta (tj. ekstenzor digitorum longus), ekstenzor stopala, II-V prsti, kao i abduktivno i penetrirajuće stopalo; kratki ekstenzor palca (tj. ekstenzor hallucis longus), ekstenzor i supinat stopala, kao i ekstenzor palca; kratki ekstenzor palca (tj. ekstenzor digitorum brevis), ispruživši palac i skrenuvši ga na bočnu stranu.
Ako je peronealni nerv oštećen, postaje nemoguće ispružiti stopalo i prste i okrenuti stopalo prema van. Kao rezultat toga, stopalo visi prema dolje, dok je lagano okrenuto prema unutra, prsti su savijeni u zglobovima glavnih falanga (slika 8.136). Duži boravak stopala u ovom položaju može dovesti do kontrakture. Zatim razgovarajte o razvoju konjsko stopalo (pes equinus). Kada je peronealni nerv oštećen, razvija se karakterističan hod. Izbjegavajući kontakt dorzuma prstiju s podom, pacijent pri hodu podiže nogu visoko, savijajući je u zglobovima kuka i koljena više nego inače. Stopalo dodiruje pod prvo prstom, a zatim glavnom površinom đona. Ovaj hod se naziva peroneal, konj, pijetao i često se označava francuskom riječi steppage(korak). Pacijent s lezijom peronealnog živca ne može stajati na petama, savijati stopalo i prste i okrenuti stopalo prema van.
Kod totalnog oštećenja išijadičnog živca, naravno, istovremeno pati i funkcija tibijalnog i peronealnog živca, što se manifestuje paralizom mišića stopala, gubitkom refleksa petne tetive (kalkanealne, ili Ahilove). refleks). Osim toga, poremećena je fleksija potkoljenice. Osjetljivost na potkoljenici ostaje netaknuta samo duž prednje-unutrašnje površine u području inervacije safenog živca stavke saphenus. Uz visoku leziju išijadičnog živca, kršenje osjetljivosti se manifestira na stražnjoj strani bedra.
Ako patološki proces iritira išijasni nerv, onda se to prvenstveno manifestuje jakim bolom, kao i bolnošću pri palpaciji duž živca, posebno izraženom u tzv. bodovi Ballea: između išijadičnog tuberoziteta i velikog trohantera, u poplitealnoj jami, iza glave fibule.
|
|
Rice. 8.14. Lassgin simptom (prva i druga faza). Objašnjenje u tekstu. |
Važna dijagnostička vrijednost u porazu išijadičnog živca je Lasegueov simptom(sl. 8.14), koji spada u grupu simptoma napetosti. Provjerava se tako da pacijent leži na leđima ispravljenih nogu. Ako se istovremeno pacijentova noga savijena u kolenskom zglobu pokuša savijati u zglobu kuka, dolazi do napetosti išijadičnog živca, praćenog bolom koji ograničava mogući obim izvedenog pokreta, dok je moguće izmjeriti u ugaonim stepenima i tako objektivizirati ugao za koji je moguće podići nogu horizontalna ravan... Nakon savijanja noge u zglobu koljena smanjuje se napetost išijadičnog živca, dok se reakcija na bol smanjuje ili nestaje.
Uz poraz išijadičnog živca koji sadrži veliki broj autonomnih vlakana i njegovih grana - tibijalnog živca, kao i kod poraza srednjeg živca na ruci, bolovi često imaju kauzalgičnu nijansu; moguće i teška kršenja trofizam tkiva, posebno trofični ulkusi (slika 8.15).
8.3.9. Pleksus sramote
Pleksus sramote (plexus pudendus) formira se uglavnom od prednjih grana III-IV i dijela I-II sakralnih spinalnih živaca. Nalazi se na prednjoj površini sakruma na donjem rubu mišića piriformisa, ispod sakralnog pleksusa. Pudendalni pleksus je povezan sa kokcigealnim pleksusom i simpatičkim trupom. Mišićne grane odlaze od pleksusa srama, koje inerviraju mišić koji se podiže analni otvor (tj. levator mrav), kokcigealni mišić (tj. coccygeus) i dorzalni nerv penisa ili klitorisa. Najveća grana pudendalnog pleksusa - pudendalni živac (p. pudendus)- napušta karličnu šupljinu iznad mišića piriformisa, savija se oko bedrenog tuberkula i kroz manji išijatični foramen dopire do lateralne stijenke išijas-rektalne jame, u kojoj od pudendalnog živca odlaze donji rektalni nervi, perinealni nervi.
8.3.10. Kokcigealni pleksus
Kokcigealni pleksus je formiran od dijela prednjih grana V sakralnog (S5) i I-II kokcigealnog (Co1-Co2) živaca. Pleksus se nalazi sa obe strane sakruma, ispred trtičnog mišića. Ima veze sa donjim dijelom simpatičkog trupa. Od njega polaze mišićne grane do karličnih organa i mišića karličnog dna, do trtičnog mišića i mišića koji podiže anus, kao i analno-kokcigealnih nerava (str. anococcygef), inervira kožu između trtice i anusa.
Klinička slika poraza pudendalnog i kokcigealnog pleksusa manifestuje se poremećajem mokrenja, defekacije, funkcije genitalnih organa, gubitkom analnog refleksa, poremećajem osjetljivosti u ano-genitalnoj zoni.
Rice. 8.15. Trofični ulkus na stopalu sa oštećenjem išijadičnog živca.