Отосклероза на ухото- това е болест, характерна чертакое е патологичен растежтъкани на костния лабиринт на ухото. Резултатът от заболяването е прогресивна загуба на слуха. Отосклерозата на ухото се появява най -често по време на пубертета при жените. Процесът на това заболяване е двустранен.
Симптоми на отосклероза
Първите симптоми се появяват на възраст между 16 и 20 години. Водещите са усещането за шум в ушите и прогресивна загуба на слуха. Когато описват шум в ушите, пациентите го сравняват с различни явленияприрода и живот (шумолене на листата, шум от прибоя или бръмчене на проводници). В този случай тежестта на шума се оценява в три степени:
- Първа степен - шумът не пречи, този симптомоткрити само с активна анкета.
- Втората степен е наличието на шум в комбинация с други симптоми.
- Третата степен - усещането за шум е основното оплакване на пациента.
Загубата на слуха и шумът в ушите най -често бавно прогресират. Повечето пациенти имат анамнеза за индикации за различни факторикоето допринесе за появата му - това и инфекциозни заболявания, и продължителен престой в шумна среда, и системни заболяванияорганизъм, както и бременност и раждане.
Понякога пациентите могат да бъдат обезпокоени от нарушения на равновесието и краткотрайни световъртеж, които се появяват, когато главата е изхвърлена назад, бързи движения или завои. Явлението се проявява с гадене и повръщане. В допълнение, пациентите често се оплакват от болка в ушите, задръстване и усещане за изтръпване в тях, загуба на паметта и нарушения на съня.
Признаци на отосклероза
Тежестта на признаците зависи от клинична формазаболявания (тимпална, кохлеарна и смесена). Тази класификация се основава на естеството на загубата на слуха, промените във вътрешното и средното ухо и данните от компютърната томография.
- Тимпанична форма: лезията се намира в областта овален прозорец... Неговият признак е прогресивна кондуктивна загуба на слуха.
- Смесени: лезиите се намират в капсулата на кохлеята и областта на овалния прозорец. Признаци на тази форма е смесена прогресивна загуба на слуха.
- Кохлеар: особено охлювът е засегнат. Симптомът е прогресивна сензоневрална загуба на слуха.
В допълнение, тежестта на признаците на отосклероза директно зависи от стадия на заболяването. Обичайно е да се разграничават отоспонгиозни (активни) и склеротични (неактивни) стадии.
Също така характерен признак на отосклероза е подобряване на остротата на слуха, когато пациентът е в шумна среда, намаляване на разбираемостта на речта при дъвчене и преглъщане на храна, докато няколко души говорят и с интензивно внимание.
Лечение на отосклероза
Терапията с отосклероза може да бъде както консервативна, така и оперативна. Вторият се използва по -често.
Консервативно лечение
Целта на това лечение е да повлияе на обмена костна тъканс цел намаляване на шума. Последните проучвания показват, че една от причините, допринасящи за заболяването, може да бъде липсата на витамини и минерали в засегнатите тъкани. За запълване на дефицита основни веществаи се предписват препарати от бром, фосфор и калций. В зависимост от показанията могат да се използват хормонални препарати и витамини от група В. От физиотерапевтични мерки - електрофореза с йод или калций и дарсонвализация, които спомагат за намаляване на шум в ушите.
Консервативната терапия в повечето случаи е неефективна и се използва изключително в началото на развитието на отосклероза. Лечението с отосклероза може да се проведе само когато загубата на слуха е по -малка от 30 dB. Ако е по -висока от тази цифра, тя се показва изключително хирургия, резултатът от което е подобрение на слуха при 85-90% от пациентите.
Оперативно лечение
Целта на това лечение е да възстанови слуха с максимална полза от кохлеята, дори ако след лечението ще е необходимо да използвате слухов апарат.
Противопоказанията са индивидуални особености на структурата на ухото или общи медицински противопоказания.
Операция на отосклероза
Отосклерозата е операция, извършена при отосклероза, наречена стапедопластика или калибрирана стапедомия. Направете го под локална анестезияс помощта на операционен микроскоп, под голямо увеличение... По време на операцията патологичният фокус се отстранява и главата и сводът на стапеса се заменят с протеза. На определен етап от операцията може да се появи звънене в ушите, замаяност, усещане за потъване, придружено от гадене и повръщане. Това е нормално и бързо изчезва. След приключване на процедурата се извършва тест за слуха и тампониране Ушния каналза 1 седмица.
След изтичане на срока тампоните се отстраняват, пациентът се изписва у дома. Подобряването на слуха е постепенно и се постига максимална производителностза 3 месеца. Слуховите проверки се правят 3, 6, 9 и 12 месеца след операцията. На второто ухо операцията може да се извърши шест месеца след първото. Резултатът от операцията е възстановяване на слуха при 90-95% от пациентите. Най -добри резултати се наблюдават при пациенти с повече ранна възрастс добра костна проводимост и лека загуба на слуха.
Отосклероза, хирургия и цени
Операцията, както бе споменато по -горе, дава положителен резултатпри повече от 90% от пациентите. Трябва обаче да сте наясно, че в някои случаи в отделен период може да има сериозни опасностиза вътрешно ухо... Предвид този факт, операцията първо се извършва на едното ухо. В случай на усложнения, второто ухо ще може да изпълнява своята функция с помощта на слухов апарат.
Стапедопластиката се извършва на I и II стадий на отосклерозата и много рядко - на Етап IIIпри изразена сензоневрална загуба на слуха.
След операцията пациентите трябва да се придържат към някои прости правила, които ще помогнат за успешно преминаване следоперативен периоди запазване на възстановения слух:
- избягвайте шума и внезапните спадове на налягането;
- не издухвайте носа си в продължение на месец;
- предпазват ушите от студ;
- избягвайте дейности, които могат да причинят замаяност. Не вдигайте тежести, не се навеждайте рязко, не се напрягайте силно;
- пазете се от инфекции на горните дихателни пътища.
Стапедопластиката се извършва както в състояние лечебни заведенияи в частни клиники. Цените не зависят от степента на заболяването, но могат да варират в зависимост от възрастта на пациента и съпътстващата патология. Цената на лечението включва самата операция, следоперативни грижии наблюдение.
- "onclick =" window.open (this.href, "win2 return false> Печат
- електронна поща
Най -честите и широко разпространени операции за епилепсия са операциите на темпоралния лоб. Основната причина за това се крие в честото разположение на епилептогенния фокус във темпоралния лоб и високата вероятност от развитие на лекарствено-устойчива форма на епилепсия.
При поражение темпорален лобпристъпите, като правило, се характеризират с нарушено съзнание във връзка с ороалиментарния и жестовия автоматизъм. Диагнозата на епилепсия при възрастни пациенти, с ЯМР на мозъка, показва признаци на мезиална темпорална склероза.
На фигурата на T2 (вляво) и FLAIR (вдясно) се определят признаци на мезиална темпорална склероза: увеличаване на MR сигнала, намаляване на размера и нарушение на структурата на хипокампалната кора (обозначена с червени стрелки).
Като се има предвид значителният натрупан опит в хирургията на епилепсията на темпоралния лоб, има няколко стандартизирани операции, които позволяват постигането максимален ефектпо отношение на контрола върху припадъците.
Предна медиална темпорална лобектомия и амигдалогипокакампектомия.
T Техника на работа:

Извършва се ниска темпорална чревна кранектомия.
Предпоставка е резекцията на амигдалата и хипокампуса, които са най -епилептогенните структури.
След операцията костната клапа се поставя на място и раната се затваря с интрадермален шев.
Селективна амигдалогипокакампектомия
Вид хирургично лечение, при което се отстраняват само медиалните структури (комплекс амигдала-хипокампус).

Показания за селективна амигдалогипокакампектомия са изолирани лезии медиални делениятемпоралния лоб, без участието на неокортикалните части на темпоралния лоб (като пример, "мезиална темпорална склероза").
Има няколко начина за достъп до хипокампуса:
Транскортикално-трансвентрикуларен
Трансилвилски
Подвременен
Транстенториално-надцеребеларно

На снимката на Т2 ЯМР на мозъка в коронарната проекция: хипокампусът и парахипокампалната извивка са закръглени в жълто; зелена стрелка - транскортикално -трансвентрикуларен достъп; жълто - трансилвийско; оранжево - транстенториално -надцеребеларно.
Въпреки това, според няколко проучвания (1,2,3), най -добрият резултат по отношение на контрола на гърчовете е постигнат с предна медиална темпорална лобектомия, отколкото със селективна амигдалогипокакампектомия:
1. Систематичен преглед и мета-анализ на стандартна срещу селективна хирургия на епилепсията на темпоралния лоб. Josephson CB, et al. Неврология. 2013 г., 30 април; 80 (18): 1669-76
2. Селективна амигдалохипокампектомия срещу стандартна темпорална лобектомия при пациенти с епилепсия на мезиален темпорален лоб и едностранна хипокампална склероза. Epilepsy Res. 2013 март; 104 (1-2): 94-104
3. Селективна амигдалохипокампектомия срещу предна темпорална лобектомия при лечението на епилепсия на мезиален темпорален лоб: мета-анализ на сравнителни изследвания,J Neurosurg. 2013 ноември; 119 (5): 1089-97
За съжаление, като всяка друга операция, хирургични операциис епилепсия на темпоралния лоб имат рискове:

Хомонимна хемианопсия в горния квадрант (т. Нар. "Пай в небето") - изпъкнала от горните зрителни полета, противоположни на операцията на двете очи - се среща при 3-22% от пациентите след операцията.
Нарушение на паметта - настъпва предимно при отстраняване на доминантния темпорален лоб при 5-22% от пациентите веднага след операцията, а след една година 50% напълно се възстановяват до предоперативното ниво.
Афазия (нарушения на говора) - при 1-4% и само по време на операция на доминантния темпорален лоб.
Хемипарезата (нарушено движение и слабост в крайниците, противоположни на операцията) е временна, преходна при 0-4% от пациентите, постоянна, постоянна-при 0-1%.
- комплекс хронично заболяванесвързани с разрушаване на миелиновата обвивка на нервните влакна. Причините за появата на болестта не са напълно изяснени, но е точно установено, че възниква поради неизправност имунна система... Най -уязвими в този случай са гръбначният мозък и мозъкът.
Първичните признаци на заболяването са свързани със зрително увреждане, загуба на чувствителност в крайниците и нарушена координация на движенията. Когато се открие заболяване от първични признаци, пациентът е хоспитализиран в неврологичното отделение за изясняване на диагнозата и лечението. Във всеки случай методът на лечение ще бъде избран индивидуално, като се вземат предвид симптомите и тежестта на хода на заболяването. Все още няма пълно излекуване на болестта, но е напълно възможно да се облекчи състоянието на пациента и да се подобри качеството му на живот за дълго време.
Лечение на обостряне
Обострянето на множествената склероза възниква при ново увреждане на клетките на гръбначния мозък или мозъка. Това нарушава предаването на нервни сигнали, което може да причини нови симптоми или да изостри старите. Фазата на обостряне може да продължи от ден до месец. Рецидивите се различават както по естеството, така и по тежестта на протичането.
Атаките могат да се повтарят с различна интензивност. В зависимост от симптомите, Вашият лекар може да Ви предпише пулсова терапия с кортикостероиди - големи дози интравенозни хормони, които ще ускорят възстановяването. По правило това е метилпреднизолон или негови аналози. За да намалите страничния ефект, предпишете калиеви препарати, диета с високо съдържаниекалиеви соли (ябълки, стафиди, банани), средства за защита на стомашната лигавица (Almagel, Fosfalugel и др.), както и курс на антибиотици за изключване на евентуална инфекция.
Ефективно е използването на капкомери на човешки имуноглобулин (Сандоглобулин, Пентаглобулин). Курсът на лечение е 5 дни.
 Ако е невъзможно да се проведе пулсова терапия, се предписва лечение с дексаметазон (интравенозно или интрамускулно), с постепенно намаляване на дозата.
Ако е невъзможно да се проведе пулсова терапия, се предписва лечение с дексаметазон (интравенозно или интрамускулно), с постепенно намаляване на дозата.
При тежки обостряния лекарят може да предпише плазмафереза - процедура за почистване на кръвната плазма от антитела.Плазмаферезата се практикува от 80 -те години на миналия век и показва добри резултати. Лечението отнема около 2 седмици, през които преминават 3-5 процедури за филтриране на кръвта специална система... Кръвта на пациента се разделя на плазма и червена кръв (херма) с помощта на специален апарат. Плазмен с вредни веществасе отстранява от тялото и хермасата се връща на пациента в тялото през друга вена. Вместо плазма може да се прилага албумин, донорска плазма или нейни заместители (хемодез, реополиглюкин и др.). В някои случаи пулсовата терапия и плазмаферезата могат да се комбинират.
 С нарастващия напредък на множествената склероза и с неефективността на хормоните се предписва курс на цитостатици (азатиоприн, циклофосфамид и др.), Които помагат за потискане на автоимунния процес.Въпреки това, поради високата си токсичност, тези лекарства имат редица странични ефекти: рязък спадлевкоцити, еритроцити и тромбоцити и в резултат на това се развива лекарствен хепатитможе би започва косопад често повръщане, диария или гадене.
С нарастващия напредък на множествената склероза и с неефективността на хормоните се предписва курс на цитостатици (азатиоприн, циклофосфамид и др.), Които помагат за потискане на автоимунния процес.Въпреки това, поради високата си токсичност, тези лекарства имат редица странични ефекти: рязък спадлевкоцити, еритроцити и тромбоцити и в резултат на това се развива лекарствен хепатитможе би започва косопад често повръщане, диария или гадене.
Симптоматично лечение
Този вид лечение е в допълнение към основните предписания за обостряне на множествена склероза. Терапията се предписва в съответствие с клиничните прояви в зависимост от специфичните симптоми.
Във фазата на обостряне пациентите често се оплакват от спастичност, която се проявява в скованост на засегнатите крайници или части от багажника и рефлексни спазми. Те затрудняват движението на пациента и причиняват умора и бездействие. Нарушения на съня или болезнени усещанияна цялото тяло.
За по -нататъшното запазване на функциите на мускулните тъкани е важно да продължите да се занимавате с физиотерапевтични упражнения.В допълнение, лекарят може да предпише физиотерапия (електрофореза, UHF терапия или НЛО), която помага за намаляване на възпалението на ставите и интоксикацията на тялото, подобряване на метаболитните процеси и коригиране на двигателните нарушения.
Съществува общи разпоредби, според който лекарят предписва лечение:
- синтетични интерферони (β-интерферон);
- глюкокортикоиди. Преднизолон, дексаметазон, метипред или хормонално лекарство ACTH;
- Витамини от група В, биостимуланти, топящи се лекарства (биосинакс, кронасиал);
- цитостатици като помощно средство: циклофосфамид, азатиоприн;
- мускулни релаксанти се използват за облекчаване на мускулния тонус (мидокалм, лиорезал, миликтин).

Лечение по време на ремисия
Ремисията е значително намаляване или изчезване на симптомите на обостряне в рамките на един месец. В същото време симптомите на обостряне не винаги изчезват напълно, в някои случаи те намаляват до състоянието, в което са били преди началото на обострянето. Понякога те стават по -слабо изразени, отколкото във фазата на обостряне.
Важно! Колкото по -дълго продължава обострянето и колкото по -кратък е периодът на ремисия, толкова по -бързо се влошава състоянието на пациента.
Състоянието на ремисия може да продължи няколко месеца или няколко години.Независимо от появата на нови симптоми, пациентът трябва да продължи да приема лекарства, които променят хода на множествената склероза (MSITS). Лекарят предписва тяхното приемане по индивидуална схема за дълъг период, а отмяната или коригирането на лечението е възможно само с предварително съгласие.
Тъй като лечението с използването на MITRS е дългосрочно, лекарствата трябва да са най-безопасните за организма, без да дават странични ефекти. Резултатът от лечението до голяма степен зависи от точността на предписанието на пациента. PITRS се предписва под формата на подкожно / интрамускулни инжекции, таблетки. Най -често срещаните са - подкожни инжекции... Някои лекарства трябва да се инжектират ежедневно, някои веднъж седмично, някои по -рядко. За по -добър контрол върху приема и точността на дозиране е препоръчително да се използват таблетки, а не инжекции.
При начална фазапредписват се терапии от първа линия MITRS. Те включват:
- Интерферон-бета-1а (Rebif)-подкожно (3 r / седмица) или интрамускулно (седмично);
- Интерферон-бета-1а (авонекс)-подкожно (3 пъти седмично) или интрамускулно (седмично);
- Интерферон-бета-1b (бетаферон)-подкожно, през ден;
- Глатирамер ацетат (копаксон) - подкожно, ежедневно;
- Терифлунамид - таблетки, дневно.
При прогресиращ етап на терапия се предписва PITRS от втора линия:
- Натализумаб (Tizabri) - интравенозно капково, 1 r / 28 дни;
- Митоксантрон (Novatron Oncotron) - интравенозно капково (1 r за 3 месеца);
- Финголимод (Gilenia) - таблетки, дневен прием.

Лекарствата PITRS се използват широко в МС, но тяхната ефективност (особено в първата линия) не надвишава 30%.Ако лекарят след началото първично лечениеотбелязва ниска ефективност, той отново предписва лекарства от втора линия.
PITMS има много странични ефекти. Някои от тях са често срещани, други са много по -рядко срещани. Интерферони от първа линия имат следните противопоказанияи странични ефекти:
- депресия;
- склонност към самоубийство;
- увреждане на черния дроб;
- епилептични припадъци;
- бременност и кърмене;
- сърдечно заболяване;
- индивидуална непоносимост.
Глатимер ацетат има по -малко странични ефекти и противопоказания, но те също съществуват:
- паническа атака;
- период на кърмене;
- бременност;
- индивидуална непоносимост към компонентите на лекарството.

При лечение на MITRS пациентът трябва внимателно да следи появата на признаци на влошаване, така че неврологът да може да избере друго лекарство, намалявайки страничните ефекти.
Моноклонални антитела (МА)
Човешката имунна система произвежда голям бройразлични антитела за борба с антигените различни видове... Отговорът на имунната система към някой от антигените е поликлонален. Моноклоналните антитела са клонирани клетки, синтезирани в лаборатория.
Препаратите с моноклонални антитела имат способността да насочват към антигени, които трябва да бъдат отстранени от тялото. Те атакуват миелина, свързват се с антигени и впоследствие се екскретират от тялото, без да му навредят. В допълнение, МА активира имунната система срещу чужди антигени. Веднъж погълнати, те „индуцират“ други компоненти на имунната система да унищожат целевите агенти (например ракови клетки).
 Днес в Израел за лечение на множествена склероза се използва успешно ново лекарствоЛемтрада (Alemtuzumab или Campath-1H).Първоначално е разработен за лечение онкологични заболявания- левкемия и лимфом. Но механизмът на действие на лекарството е такъв, че предотвратява атаката на миелин, като по този начин блокира нови увреждания при множествена склероза.
Днес в Израел за лечение на множествена склероза се използва успешно ново лекарствоЛемтрада (Alemtuzumab или Campath-1H).Първоначално е разработен за лечение онкологични заболявания- левкемия и лимфом. Но механизмът на действие на лекарството е такъв, че предотвратява атаката на миелин, като по този начин блокира нови увреждания при множествена склероза.
Наблюденията над 7 години на пациенти, приемащи Lemtrad, показват общо подобрение и стабилизиране на тяхното състояние. Вероятността от рецидив намалява с 50%, а прогресията на инвалидността с 42%. След приема на Lemtrada, подобно на други лекарства, могат да се появят нежелани реакции. Най -често срещаните са:
- главоболие;
- обрив, уртикария;
- треска;
- безсъние;
- инфекции на горните дихателни пътища;
- херпес;
- нарушение на кръвосъсирването;
- синузит.
В редки случаи могат да възникнат проблеми с щитовидната жлеза.Но всички странични ефекти са лечими с навременен достъп до лекар.
Трансплантация на стволови клетки (SCT)
 Това е скъпа и доста ефективна технология днес. Същността на операцията е да вземете проба костен мозък, след което на пациента се предписва курс на химиотерапия. Активността на имунната система намалява, а след това пациентът се връща към предварително взетите стволови клетки. В рамките на 1-2 месеца имунитетът на пациента започва да функционира напълно, което значително забавя процеса на увреждане на миелина.
Това е скъпа и доста ефективна технология днес. Същността на операцията е да вземете проба костен мозък, след което на пациента се предписва курс на химиотерапия. Активността на имунната система намалява, а след това пациентът се връща към предварително взетите стволови клетки. В рамките на 1-2 месеца имунитетът на пациента започва да функционира напълно, което значително забавя процеса на увреждане на миелина.
Стволовите клетки регенерират клетки от бяло вещество, премахват белезите в засегнатите области и възстановяват функциите на нервните окончания. Освен това стволовите клетки имат положителен ефект върху имунната система на организма. Учените смятат, че този метод допълнително ще помогне да се победи множествената склероза. Ефективността на техниката е 50/50%.
Коимбра протокол
 Протоколът Коимбра е високоефективен метод за постигане на продължителна продължителна ремисия на пациента. На пациента се предписва висока доза витамин D, докато храни, съдържащи калций (извара, мляко и др.), Се изключват от диетата. Размерът на консумацията на вода е установен - не по -малко от 2,5 литра. Този обем е достатъчен за разтваряне и отстраняване на калциевите соли от тялото. Видимият ефект от лечението настъпва след два месеца, а след една година състоянието на пациента влиза в стадий на стабилна ремисия. Да запазя двигателни функциипациентът трябва да упражнява системно.
Протоколът Коимбра е високоефективен метод за постигане на продължителна продължителна ремисия на пациента. На пациента се предписва висока доза витамин D, докато храни, съдържащи калций (извара, мляко и др.), Се изключват от диетата. Размерът на консумацията на вода е установен - не по -малко от 2,5 литра. Този обем е достатъчен за разтваряне и отстраняване на калциевите соли от тялото. Видимият ефект от лечението настъпва след два месеца, а след една година състоянието на пациента влиза в стадий на стабилна ремисия. Да запазя двигателни функциипациентът трябва да упражнява системно.
Цената на лечението според протокола Coimbra е ниска, трябва да се извършва само под наблюдението на лекар. Значително подобрение в състоянието на пациента се постига в 95% от случаите. В много отношения резултатът от лечението зависи от етапа на заболяването, в който е започнал. На етапи 1-2 се забелязват значителни подобрения, но ако започнете лечение повече късна дата, вероятността от спиране на прогресията на множествената склероза е доста голяма.
Диета за множествена склероза
Могат да се намерят различни източници страхотна сумастатии и препоръки за хранене при множествена склероза. Някои от тях силно препоръчват да се придържате специални диети. Някои експерти твърдят, че диетата може да бъде напълно излекувана.Това обаче не е напълно вярно, въпреки че все пак си струва да се изключи използването на някои продукти. На първо място, това се отнася за животински продукти с високо съдържание на холестерол:
- тлъсто свинско месо;
- мазна риба;
- колбаси;
- карантия;
- сирена с високо съдържание на мазнини;
- бита сметана;
- фъстъци и масло;
- яйца;
- гъска мазнина;
- хайвер;
- шоколад;
- какао.

Повишеният холестерол има отрицателен ефект върху съдовата проходимост, което означава, че при МС влошава проблемите с координацията на движенията и намалява както физическата, така и умствената активност.
При множествената склероза е преди всичко важно да се придържаме балансирано храненечрез съотношението на количеството протеини, мазнини и въглехидрати. Трябва да ядете голямо количество пресни зеленчуци и плодове, храни с високо съдържание на микроелементи и витамини. Това допринася за ускорен метаболизъм.
 Храни с високо съдържание на линолова киселина - ядки и растително масло, ястия и продукти от пълнозърнести зърнени храни. За да се подобри работата на червата и храната трябва да е с високо съдържание на фибри и растителни влакна.
Храни с високо съдържание на линолова киселина - ядки и растително масло, ястия и продукти от пълнозърнести зърнени храни. За да се подобри работата на червата и храната трябва да е с високо съдържание на фибри и растителни влакна.
Кето диета. Това е нисковъглехидратна диета, която елиминира храни с високо съдържание на т.нар. бързи въглехидрати: захар, сладкиши, ястия с брашно, печени изделия, картофи, тестени изделия и др. Има изолирани случаи на ефективност на кето диетата при множествена склероза. По -специално е описан случай с възстановяването двигателна активностпациентът, спазващ диетата Палео - една от разновидностите на кето диетата.
Диета на Аштън Ембри. Това е специално развитие на канадски учен, което няма фундаментално потвърждение, но е събрало голям брой положителни отзиви.
Диетата се основава на изключването от диетата на храни, които могат да провокират разрушаването на собствените тъкани на организма от имунната система. Диетата включва голям брой вещества, които имат благоприятен ефект върху нервна системаи не позволяват развитието на болестта. Основният принцип е да приемате голямо количество витамини и минерали и да изключвате храни, които могат да причинят влошаване. Изключени от диетата:
- млечни продукти;
- всички видове червено месо;
- зърнени храни, съдържащи глутен;
- боб;
- бира и бирена мая;
- боб;
- жълтъци от пилешки яйца;
- сладкиши, включително мед;
- силен чай и кафе;
- напитки и алкохол със захарно съдържание;
- продукти, съдържащи палмово или кокосово масло;
- бързо хранене.
Във всеки случай, ако обърнете голямо внимание на храненето, няма да има вреда за тялото. Изключването от диетата на храни, които могат да навредят на организма, е в интерес на пациента.

Народни средства за лечение на множествена склероза.
Както всяко друго медицинско състояние, много хора използват рецепти за лечение на множествена склероза. народна медицина... Ефективността на тези методи не е научно доказана, но някои пациенти ги използват и твърдят, че са успешни при облекчаване на симптомите на заболяването.
Апитерапия (ужилване от пчели).Курсът се провежда в продължение на 6 месеца, 2 сесии седмично.
Акупунктура у дома.Провежда се няколко пъти на ден с помощта на апликатора на Кузнецов. Алтернативно, трябва да стъпвате върху апликатора с единия или с другия крак за 3-5 минути на ден. Активира се кръвообращението на краката, те се отпускат биологично горещи точки... За тази цел можете да правите гимнастика, да плувате или да ходите боси.
 Вливане на комбучапонижава кръвното налягане и понижава нивата на холестерола в кръвта, регулира работата на стомашно -чревния тракт.
Вливане на комбучапонижава кръвното налягане и понижава нивата на холестерола в кръвта, регулира работата на стомашно -чревния тракт.
Терпентинови бани според Залманов... Използва се при обостряне на множествена склероза. За да ги приготвите, ще ви трябват 500 мл терпентин, 50 г настърган бебешки сапун, 5 таблетки стипца-калиев стипца, 3 g аспирин, 20 ml камфоров алкохол... Всички компоненти се смесват. Добавете 250 ml от сместа към една баня. Време за прием - 20-30 минути всеки ден. След сесията тялото трябва да се измие топла водасъс сапун и след това легнете в топло легло за 30 минути.
Ленено масло.Използва се както външно, така и вътрешно. Режим на лечение - 2 ч.ч. на празен стомах преди всяко хранене (закуска, обяд, вечеря), допълнете с 1 капсула рибено маслои ¼ ч. л. натрошена черупка от яйца.
За външна употреба, веднъж на 3 дни, масажирайте ръцете и краката с ленено масло, и веднъж месечно да правите масаж на цялото тяло.
Тинктура от мордовник. 2 супени лъжици. л. Мордовник семена в "риза", налейте 500 мл водка и оставете за 2 седмици, като често разклащате бутилката. Трябва да приемате инфузията строго по схемата, без да надвишавате дозата. Започваме да приемаме с три капки, разредени в 1/4 чаша вода, като добавяме по 1 капка дневно. Постепенно довеждайте до 15 капки. Вземете 3 пъти на ден 30 минути преди хранене. Тинктурата от Мордовник се приема за 6 месеца на курсове от 3 седмици, като се правят почивки за 7 дни.
В допълнение към методите, описани по -горе, има много други. Но преди да започнете да използвате народни начини, уверете се, че поне са безопасни за здравето или се консултирайте със специалист. Във всеки случай най -важното е да не си навредите. Понякога плацебо ефектът прави чудеса за тялото.
Отосклероза- заболяване, причинено от дисметаболитни процеси в костната рамка на вътрешното ухо на човек с постепенна загуба на слуха.
При отосклерозата плътната структура на костната тъкан, характерна за вътрешното ухо, се заменя с пореста, гъбеста структура, богата на кръвоносни съдове.
Като резултат:
- Обхватът на движение в костната артикулация на стъпалата и кръглия прозорец намалява. Това води до нарушаване на звуковата проводимост (тимпанична форма на отосклероза).
- Плътността на капсулата на кохлеята на вътрешното ухо се променя с прогресивно намаляване на възприемането на звука (кохлеарна форма на отосклероза).
Тези процеси могат да протичат както изолирани, така и едновременно ( смесена формазаболявания).
Последователността на случващото се патологични процесипоказва преобладаването на двустранни лезии.
Първите признаци на загуба на слуха се появяват на възраст 20-30 години.Има обаче случаи на поява на болестта през детство... Женският пол страда предимно от остеосклероза (75-80%).
От момента на първите клинични прояви до развитието на пълна глухота са необходими средно около 20 години или повече. Но има и описание на мълниеносна, в рамките на няколко месеца, загуба на слуха при пациенти до пълна глухота, обяснима заедно с процесите, протичащи в костта, едновременната дегенерация на нервната тъкан и рецепторния апарат на охлювите.
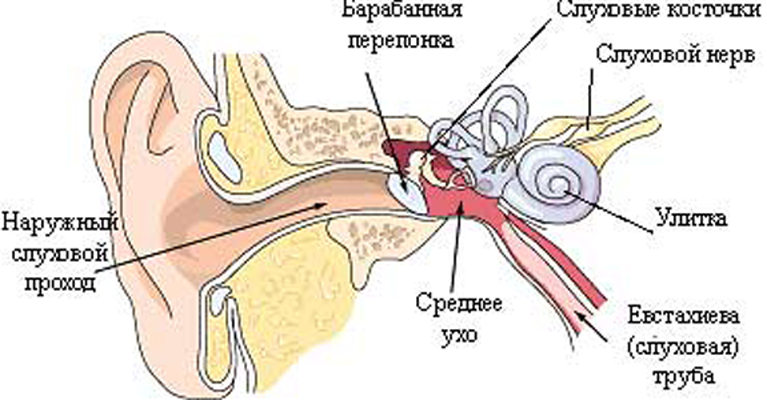
Симптоми и клинични признаци на отосклероза

- тъпанчето е изтънено и малко по -подвижно от обикновено;
- пациентът реагира слабо или може изобщо да не усети инструменталния преглед кожаушния канал и себе си тъпанче, което е свързано с намаляване на тактилната и болковата чувствителност на тази зона;
- намаляване на броя или пълно отсъствиеушна кал;
- слуховите канали са разширени, кожата им е суха, лесно се наранява.
Причини за заболяването
На настоящия етапняколко теории за произхода на това заболяване се разглеждат еднакво.
- Наследствено кондициониране
Тази теория се потвърждава от наличието на фамилна природа на отосклероза при 60% от пациентите. - Ендокринни ефекти върху костния метаболизъм
Признаците на комбинирана дисфункция на щитовидната жлеза и щитовидната жлеза показват това. паращитовидни жлезис отосклероза, в допълнение - и факта на прогресията на заболяването по време на бременност. - Хронично възпалителни заболяваниявътрешно ухо и предишни инфекциозни заболявания
Например, има връзка между загуба на слуха и предишни морбили. Повечето изследователи обаче разглеждат фактора хроничен възпалителен процесв ухото само като спусък за вече съществуващо предразположение към отосклероза. - Хронично повишено акустично натоварване с травма
Индустриалният шум, силната музика през слушалките водят до дистрофия на меките тъкани на ухото, което влошава проводимостта кръвоносни съдове... В резултат на това има недостатъчно осигуряване хранителни веществакост и хрущялна тъканс началото на първоначалните механизми на отосклероза.
Отосклероза - имате ли нужда от операция?
В момента активно търсене ефективни методи терапевтично лечениеотосклероза. Така комбинация от постоянен прием на натриев флуорид с препарати от витамин D3, калций и магнезий се използва широко за намаляване на извличането на минерали от костната основа на вътрешното ухо.
Наред с това се използват Слухови апаратиразлични модификации.
Хирургичните методи позволяват значително да се подобри остротата на звука при 80% от оперираните пациенти. Въпреки това, както при всяка хирургическа интервенция, съществуват определени рискове от усложнения, които трябва да се имат предвид при вземането на решение инструментално лечение... В допълнение, самата операция, като същевременно подобрява звукопроводимостта, не спира дегенеративните процеси в костната тъкан.
 Следните видове трябва да бъдат разграниченихирургични операции:
Следните видове трябва да бъдат разграниченихирургични операции:
- Пестелив, насочени към промяна на подвижността на стапеса и премахване (изолиране) на фокуса на склерозата.
- Радикално: стапедектомия и стапедопластика. В случай на стапедопластика, част от обездвижените стави на стремето се заменя с тефлонова протеза.
 Обикновено, радикална операцияпредписани в случай на неефективност на предварително извършени нежни манипулации. Ефективността на стапедопластиката (95%) обаче превежда този тип хирургични интервенциина първо място.
Обикновено, радикална операцияпредписани в случай на неефективност на предварително извършени нежни манипулации. Ефективността на стапедопластиката (95%) обаче превежда този тип хирургични интервенциина първо място.
Абсолютни индикации за операции:
- Двустранно поражение.
- Разкрит чрез аудиометрия, отрицателен тест на Rinne. В този случай разликата в въздушната и костната проводимост на звука, в неговата разлика, съответства на 20 dB или повече.
- Изразена степен на субективно усещане шум от ушите... Най -благоприятният следоперативен ефект се осигурява от лечението на тимпаничната форма на отосклероза. При други форми има частично възстановяване на слуха, което изисква допълнителна употребаслухов апарат.
Наличието на тежка съпътстваща патология вътрешни органиможе да повлияе на решението за хирургична корекция на отосклерозата. В тези случаи решението за операцията се взема съвместно с други специалисти - като терапевт, кардиолог, онколог и т.н.
Стволовите клетки имат уникалната способност да се "трансформират" в клетка от всяка друга тъкан в тялото. Те могат самостоятелно да актуализират и регенерират, имат един вид изкуствен интелект.
Стволовите клетки могат да се превърнат в клетки:
- кръв;
- мускулна тъкан;
- епител;
- мускули;
- мозък и др.
Различните видове стволови клетки имат различна склонност към трансформация... Най -често срещаният тип клетки са стволовите клетки от пъпната връв. Този тип осигурява растеж на всички кръвни клетки и играе ролята на основата на нашата имунна система. Кръвта от пъпната връв остава във вената по време на раждането. Той съдържа голям брой стволови клетки и ги съхранява за последващи медицински нужди. Тези клетки могат да излекуват повече от 100 болести, което е потвърдено от много хиляди трансплантации по целия свят.
Предимствата на този тип клетки от пъпна връв пред останалите:
- лесно се сглобяват;
- при събиране няма риск нито за майката, нито за новороденото;
- бързо се адаптират в тялото;
- намаляват риска от отхвърляне от организма по време на трансплантация на дете и се адаптират по -бързо, когато се трансплантират в тялото на роднини;
- рискът от инфекция по време на трансплантацията се намалява;
- може да заобиколи кръвно-мозъчната бариера и да се трансформира в неврони и други мозъчни клетки, което е положителен фактор при мозъчните заболявания.
Точки 3 и 4 се дължат на факта, че стволови клетки пъпна кръвимунологично незрели... В дългосрочен план това означава, че стволовите клетки от пъпна кръв могат да бъдат обучени да функционират правилно, така че те са по -способни да взаимодействат с други клетки в чуждо тяло.
Петата точка е причината, поради която стволовите клетки на пъпната връв са толкова високо ценени. Те не са засегнати от мнозинството вирусни заболяванияв сравнение с костни стволови клетки от възрастни. Важно е също, че тези клетки са подходящи за трансплантация специално за вашето дете и са подходящи за най -близките му роднини в съотношение 1 към 4 (25%).
ВАЖНО!В 60% от случаите, когато се трансплантират клетки на непознати (не роднини), те са атакувани от клетките на пациента, отхвърляйки помощта им за тялото.
Самата тъкан на пъпната връв е добър източникстволови клеткикоито се наричат мезенхимни. Мезенхимните стволови клетки имат много интересни функции, включително способността:

Мезенхимните стволови клетки се използват все повече в регенеративната медициназа широк спектър от задачи, включително болести:
- на сърдечно-съдовата система;
- бъбрек;
- заздравяване на рани;
- лечение на автоимунни заболявания.
Какво е STEM терапия?
Процесът на лечение на множествена склероза със стволови клетки е разделен на няколко етапа.:
- Първо, медицински процедурис използване на плазмафереза, копаксон и други вещества - в зависимост от множествената склероза, спецификацията на заболяването и други фактори. Основната задача на първия етап от процедурите е да спре процеса на разрушаване на миелина и да спре имуно-възпалителния процес.
- На втория, третия и, ако е необходимо, на четвъртия етап от терапията на склероза, се извършва трансплантация на стволови клетки. Това са собствени мезенхимни стволови клетки, изолирани от биоматериала на пациента - костен мозък и мастна тъкан.
Трансплантационните операции за множествена склероза се извършват с интервал от 30 дни... Обикновено, по време на една процедура, клетките се инжектират в кръвта на пациента в количество от 1 милион на 1 килограм от тялото на пациента (например за пациенти с тегло 70 kg е необходима интеграция на 70 милиона клетки). Вече за кратко време тялото на пациента показва първите признаци на подобрение (намаляване на обострянията), свързани със стабилизиране на приемането и предаването на нервни сигнали и попълването на популацията от неврони.

При което:
- Настъпва стабилна ремисия.
- Психологическото състояние се стабилизира, паметта се връща, симптомите на хронична умора изчезват.
- Работата на речевия апарат е напълно обновена.
Прочетете повече за лечението със стволови клетки за множествена склероза в това видео:

