Chez une personne non vaccinée, en l'absence de traitement d'urgence la paralysie se produit système respiratoire non seulement en raison de spasmes des muscles de la respiration, mais aussi en raison de la défaillance de l'organe central de contrôle de la ventilation dans le cerveau.
Les experts européens parlent de 100% de létalité en cas d'infection active chez une personne sans anticorps spécifiques anti-tétanos. Les données des médecins domestiques semblent plus attrayantes. Selon les données des spécialistes russes des maladies infectieuses, la mortalité par tétanos est de 30 à 50%.
L'infection est transmise à l'homme sous la forme de kystes qui se trouvent dans le sol, où ils pénètrent avec les matières fécales des animaux et des humains. L'agent pathogène pénètre dans les défauts de la plaie avec la poussière, le sable et les mains non lavées. En raison d'une mauvaise hygiène, le tétanos survient souvent chez les enfants. L'agent pathogène est transmis à l'homme par des animaux et une autre personne.
Pour le développement de la maladie, une plaie de tout type (coup de couteau, coupure, lacération) et un agent pathogène sont nécessaires. Dans les couches profondes de l'épiderme, un bacille tétanique ( Clostridium tetani) ne pénètre pas, mais l'infection des couches superficielles suffit à provoquer des symptômes aigus de la maladie.
Le développement du myospasme nécessite la préservation des récepteurs nerveux dans la plaie. L'action de la tétanospasmine se propage à travers eux. En activant une stimulation accrue des fibres motrices, une contraction persistante du tissu musculaire se forme.
La deuxième toxine - la tétanolysine provoque la destruction des globules rouges. Plus la maladie est aiguë, plus l'intensité du syndrome spasmolytique est élevée.
Le bacille du tétanos a été découvert en 1883. Depuis, l'étude des propriétés de la bactérie a commencé, ce qui a permis la mise au point d'un vaccin. La première anatoxine a été isolée par un immunologiste français en 1926.
Qu'est-ce que le tétanos - période d'incubation, symptômes
Le tétanos est infection anaérobie, provoqué obligatoirement bactéries anaérobies. Le micro-organisme appartient à la famille bacillacées". Lors de l'examen d'une tige au microscope électronique, vue rare microbe - "raquettes de tennis", "baguettes". Avec une activité physiologique, l'agent pathogène libère des toxines fortes (tétanotoxines) - une fraction de faible poids moléculaire, la tétanolysine, la tétanospasmine.
Les spores persistent longtemps, qui sont libérées dans l'environnement avec les excréments humains, les excréments d'animaux. Sous cette forme, le micro-organisme est protégé des effets agressifs des facteurs environnementaux. Le microbe est capable de résister à des températures d'environ 90 degrés pendant plus de 2 heures. Une telle stabilité peut être "enviée" par d'autres représentants du monde microbien.
Le tétanos est une infection qui peut entraîner la mort en quelques jours. Il convient de tenir compte du fait que la forme végétative ne se caractérise pas par une faible stabilité dans l'environnement extérieur - elle reste à 80 degrés jusqu'à 30 minutes.
Désinfectants et antiseptiques détruire le microbe en 5-6 heures. Lors du traitement de surfaces, d'objets avec lesquels une personne malade entre en contact, une certaine résistance à produits chimiques agent pathogène. Si un enfant touche la surface traitée avec sa main, puis touche la peau endommagée, il existe un risque de spasme musculaire dû à l'introduction de l'agent pathogène dans la plaie.
Dans les pays chauds, la forme végétative de l'infection se forme à partir de spores directement dans le sol, car il existe un environnement favorable à cela. Ainsi, la contagiosité de la maladie augmente.
Lors de la description, on ne peut pas penser que chez chaque personne, l'infection est provoquée par un seul type d'agent pathogène - " Clostridium tetani».
Des études microbiologiques ont révélé deux types d'antigènes dans le micro-organisme - flagelles, somatiques. Dans la première variante, 10 types d'antigènes sont isolés. Sur la base de ces protéines, les micro-organismes sont différenciés par des sérovars.
Lors de la description de la transmission de l'infection par le tétanos, il convient de déterminer le rôle essentiel des violations de l'hygiène personnelle dans le processus d'entrée des kystes pathogènes dans le corps humain.
Existe recherches cliniques montrant que chaque sérovar détermine sa propre activité de flux. Toutes les espèces produisent de la tétanolysine et de la tétanospasmine, mais l'activité de ces toxines est différente. La nature de l'impact des agents pathogènes sur le corps est affectée par l'état du système immunitaire.
La période d'incubation du tétanos dure 1 à 2 semaines. L'activité du flux est influencée par certains facteurs :
- résistance immunitaire;
- Caractéristiques de la plaie;
- virulence microbienne.
Cliniquement, en raison de l'influence négative des exotoxines. La toxine se compose de deux fractions - tétanolysine, tétanospasmine. Influencé par les données facteurs agressifs des convulsions se produisent, des dommages au centre système nerveux. Les propriétés lytiques de la tétanolysine entraînent la mort des globules rouges. Ces globules rouges fournissent de l'oxygène aux tissus, ce qui est nécessaire à la respiration cellulaire.
La tétanospasmine est considérée comme un poison neurotrope. L'impact de la substance sur les récepteurs nerveux entraîne des dommages à l'innervation motrice. Avec un bloc de nerfs, un effet spasmolytique régulier des muscles se produit.
La tétanolysine s'accumule dans les tissus, migre le long système lymphatique. La structure de faible poids moléculaire de la toxine lui permet de pénétrer la barrière hémato-encéphalique. Les dommages au SNC entraînent divers symptômes, mais la manifestation la plus dangereuse est le blocage du centre respiratoire. La distribution de la tétanospasmine le long des fibres nerveuses passe par les fissures endoneurale et périneurale. Par ces voies, la toxine atteint le bulbe rachidien et la moelle épinière. Ces lésions sont lourdes de paralysie ou de changements qui ne sont pas compatibles avec la vie.
Les symptômes spasmolytiques se produisent en raison de l'effet sélectif de la tétanotoxine sur les interneurones. arc réflexe. Le résultat de cette action est l'inhibition des processus d'excitation dans le cortex cérébral. La conséquence est l'inhibition des centres autonomes. Une telle activité conduit à impact négatif substances sur les organes secondaires - le foie, les poumons, les structures cardiovasculaires.
Ne devrait pas être autorisé symptômes aigus, il vaut mieux identifier période d'incubation maladie pour un traitement rapide. Habituellement, l'incubation dure environ 8 jours. Plus l'intervalle est court, plus l'infection est dangereuse. La pratique montre que lorsque forme aiguë la phase d'incubation est la plus courte possible.
La durée de la période est déterminée par l'état d'immunité, les caractéristiques biochimiques du défaut de la plaie. En présence de composants nutritionnels, toutes les opportunités sont créées pour la reproduction rapide du tétanos clostridium.
Il existe des informations concernant l'effet sur la durée de la période d'incubation de la localisation des lésions cérébrales.
Moins il y a d'incubation, plus c'est dur symptômes cliniques tétanos:
- myospasmes ;
- Mal de tête;
- Secousses individuelles fibre musculaire;
- Forte transpiration;
- Irritabilité.
Au stade initial, il y a symptômes bénins douleur de la plaie, légère augmentation de la température (état subfébrile).
La gravité des symptômes cliniques est affectée par la classification de la maladie :
- Pour des raisons - brûlure, après l'accouchement, plaie, gynécologique;
- Par l'étendue de la distribution - locale, généralisée;
- En aval - effacé, chronique, aigu.
Il existe une différence significative entre la forme chronique et latente. Dans la première forme, il y a des intervalles d'exacerbations et de rémissions. La forme latente se manifeste par des symptômes périodiques sans dépendance temporelle définie.
Les principaux symptômes du tétanos par stades cliniques
Au stade de l'incubation, le tétanos doit être détecté, mais les symptômes n'apparaissent pas toujours, ce qui permet de suspecter une infection.
Signes de la phase d'incubation du tétanos :
- Douleur à l'arrière de la tête;
- Insomnie;
- tension musculaire;
- Irritabilité;
- transpiration excessive;
- Brûlure dans la zone de la plaie;
- Secousses musculaires pendant l'irradiation le long des fibres nerveuses.
Lorsque les symptômes ci-dessus apparaissent, un examen ciblé de la personne est nécessaire pour identifier une infection potentiellement mortelle.
Les signes cliniques de la maladie sont plus clairement identifiés au stade de la poussée. Les symptômes sont accompagnés de convulsions cloniques et toniques, clairement visibles pour les personnes qui l'entourent.
Les principaux symptômes du tétanos sont :
- La triade classique est inhibition musculaire excessive, raideur de la nuque, trismus ;
- Une augmentation de la température par rapport à un état subfébrile (38,5 degrés), des contractions musculaires uniques, une sensation de peur;
- Rigidité des muscles stade précoce se produit directement dans la zone de la plaie. Avec une voie d'infection ascendante, après des signes locaux, un sourire sardonique apparaît - rétrécissement des yeux, chute des coins de la bouche, plissement du front;
- Triade de symptômes formulaire de course- rigidité occipitale, contractions spasmodiques des muscles pharyngés ;
- Dans une forme sévère de la maladie, des convulsions cliniques sont tracées. Initialement, ces signes se produisent lorsqu'ils sont exposés à des stimuli externes - bruits forts, images lumineuses, douleur intense;
- L'hypertonie musculaire s'accompagne d'une insuffisance respiratoire. Avec le spasme clonique, des spasmes de groupes musculaires individuels apparaissent. La condition survient à un stade précoce. Avec un long parcours, un opisthotonus persistant se développe progressivement, dans lequel le corps du patient est courbé en arc. L'accent est mis sur l'arrière de la tête et les talons;
- À formes sévères une personne a intense spasmes musculaires, dans lequel la survenue de fractures de 10 à 12 vertèbres thoraciques est probable. Avec une forte tension des fibres musculaires, une rupture des organes internes creux est probable ;
- L'arrêt respiratoire se produit avec la prochaine attaque de convulsions. La cause de la maladie est des spasmes des muscles du larynx, une violation de l'innervation du diaphragme. Les signes supplémentaires de la maladie sont l'intoxication, la transpiration, l'accélération des contractions cardiaques.
Tétanos aigu, combien de temps dure la période d'incubation
La durée de la période d'incubation dépend de la gravité du tétanos :
- Au grade 1, l'incubation dure environ 3 semaines. Les symptômes sont modérément exprimés - convulsions à court terme, légères, sans crises d'insuffisance respiratoire. La nature de la prise alimentaire n'est pas perturbée. Avec une évolution favorable, les signes de pathologie disparaissent d'eux-mêmes après 3 semaines ;
- Au second degré, la durée de la période d'incubation est de 2 semaines. L'hypertonicité modérée passe par le type de convulsions cloniques. Difficulté à avaler et à mastiquer les aliments. Selon l'état de l'immunité, les symptômes de l'infection régressent progressivement ou augmentent lentement ;
- La période d'incubation pour le grade 3 dure de 9 à 13 jours. En pathologie, des convulsions cloniques-toniques avec altération de la fonction respiratoire sont tracées. Peu à peu force contractions musculaires augmente. Sans traitement, une inhibition du centre respiratoire se produit ;
- Si un tétanos de grade 4 se développe, la période d'incubation dure de 4 à 7 jours. A ce stade, une hyperthermie sévère apparaît. Le niveau de température dépasse 40 degrés. Les crises peuvent être toniques ou cloniques. Les attaques s'accompagnent de manifestations constantes d'asphyxie. Au fur et à mesure qu'il progresse sur plusieurs jours syndrome convulsif pousse intensément.
Pour diagnostic différentiel vous devez connaître les symptômes spécifiques du tétanos :
- Augmentation continue des crises avec une réduction constante de la "fenêtre lumineuse" ;
- La triade classique - rigidité, dysphagie, trismus ;
- Absence d'implication dans la pathologie des muscles des extrémités. Des contractions uniques des fibres musculaires de la main peuvent être observées sous la forme d'une «main de singe, obstétricien».
Les signes de la maladie sont assez spécifiques au stade de l'expansion, mais pour prévenir complications dangereuses la maladie doit être détectée au stade de l'incubation.
Combien de temps dure le vaccin antitétanique ?
Lors de la conduite schéma classique l'anatoxine tétanique est valable jusqu'à l'âge de 18 ans. Les enfants sont vaccinés à 3 mois, suivis de trois répétitions en un mois et après un an sur une période de 12 à 17 mois.
À l'étape suivante, la revaccination est effectuée après 10 ans. Les scientifiques nationaux pensent que c'est à cet intervalle que le vaccin agit. Les experts européens ont une opinion différente. En pratique, nous étions convaincus d'une diminution significative des anticorps antitétaniques après 5 ans. Pour contrôler le taux d'immunoglobulines, un ELISA est réalisé pour chaque personne. Si de faibles niveaux d'anticorps sont détectés, une revaccination est effectuée.
Une fois la vaccination terminée, vous devez compter sur la durée donnée de la vaccination.
Les termes sont réduits chez les personnes à immunité réduite. Dans de tels cas, il est impossible de déterminer exactement combien de temps dure la protection contre le tétanos. L'approche doit être individuelle.
Où est administré le vaccin contre le tétanos ?
Lors de la description de l'endroit où un vaccin contre le tétanos est administré, il convient de rappeler que la vaccination est effectuée exclusivement dans les fibres musculaires, mais l'injection dans les muscles fessiers est interdite. Chez les enfants, la localisation spécifique pour l'administration du médicament est la partie latérale de la cuisse.
Les écoliers reçoivent le vaccin au niveau de l'épaule.
La vaccination des adultes est effectuée dans l'omoplate.
Une attention particulière doit être portée à la nécessité d'une vaccination dans les zones avec un grand nombre de fibres musculaires avec une quantité minimale de graisse. Pour ces raisons, la région fessière n'est pas adaptée à l'injection.
L'importance du vaccin contre le tétanos et la détection de l'infection pendant la période d'incubation ne doivent pas être ignorées. Ces caractéristiques déterminent le pronostic de la maladie. Vous ne pouvez pas ignorer même les petites choses qui se rapportent à la vie du patient.
Le tétanos est une maladie bactérienne zooanthroponotique aiguë de nature infectieuse qui affecte le système nerveux et se transmet par contact direct avec le porteur de l'infection.
Se manifeste par une tension des muscles squelettiques et des convulsions généralisées. Selon les statistiques, les décès dus au tétanos surviennent dans 30 à 50% des cas. Il provoque l'apparition de la maladie bacille du tétanos - spores qui vivent dans l'environnement.
Le traitement du tétanos est compliqué par la résistance exceptionnelle des spores à divers agents antibactériens et antiseptiques. Le bacille tétanique peut exister pendant environ deux heures à une température de 90°C. De plus, dans certaines conditions favorables, les spores germent en formes végétatives qui provoquent les toxines tétaniques les plus fortes (seule la toxine botulique est la plus forte).
Causes du tétanos

Le tétanos est causé par Clostridium tetani, bacille Gram positif, anaérobie obligatoire et motile sporulant. Les spores produisent les poisons biologiques les plus puissants - la cytotoxine et l'exotoxine, ainsi qu'une fraction de faible poids moléculaire.
Sur divers objets, dans le sol et les matières fécales, le bâton peut persister de nombreuses années. Comme mentionné ci-dessus, les spores du tétanos ont une résistance à haute température ainsi que leurs formes végétatives, mourant lorsqu'elles sont bouillies en trois minutes et en 30 minutes à une température de 80 °C. Les désinfectants et antiseptiques puissants tuent les spores du tétanos en seulement 4 à 6 heures.
Il existe de nombreuses sources de distribution de Clostridium tetani - oiseaux, humains, herbivores, rongeurs et autres. L'agent causal du tétanos est excrété avec les excréments. De plus, le bacille du tétanos peut également être trouvé dans le sol et à certains autres endroits. Il s'avère que les deux principales sources de Clostridium tetani sont le sol et les intestins des animaux à sang chaud.
Comment la maladie se transmet-elle ?
L'agent pathogène se transmet exclusivement par contact, les spores pénètrent dans l'organisme par divers microdommages de la peau (plaies, égratignures) et des muqueuses. Le tétanos peut également apparaître chez un nouveau-né si l'asepsie n'a pas été observée lors de la coupe du cordon ombilical.
Tétanos : période d'incubation
Dans le tétanos, la période d'incubation peut varier de deux à trois jours à un mois. Selon les statistiques, le plus souvent, la maladie se développe au cours des deux premières semaines. Dans la plupart des cas, le tétanos commence de manière aiguë, extrêmement rarement, il commence par des phénomènes prodromiques ( mal de tête, contractions musculaires périodiques dans la zone de pénétration de l'agent pathogène, irascibilité accrue, malaise).
Les premiers signes du tétanos
Un des premiers symptômes cette maladie est une douleur tiraillante sourde dans la zone endommagée. De plus, la plaie sur le corps à travers laquelle l'infection a pénétré à l'intérieur n'a pas besoin d'être ouverte, elle peut s'éterniser, et après cela des douleurs sourdes apparaîtront à cet endroit. Parallèlement au syndrome douloureux au début de la maladie, un trismus apparaît (tension constante des muscles masticateurs, leur contraction convulsive, entraînant un fonctionnement difficile cavité buccale), dysphagie (état de déglutition douloureuse causée par des spasmes convulsifs des muscles du pharynx).
En plus de ce qui précède symptômes initiaux certaines personnes ressentent un étirement des lèvres, un plissement du front, une modification de l'inclinaison de la ligne des lèvres (parfois vers le haut, parfois vers le bas), ainsi qu'un rétrécissement des fissures palpébrales dû à des convulsions toniques des muscles mimiques. Tous les symptômes ci-dessus se produisent presque en même temps, parfois simultanément.
Tétanos : symptômes chez l'homme
Lorsque la maladie atteint son apogée, la localisation des convulsions toniques s'étend aux membres inférieurs (les pieds et les mains restent intacts) et aux muscles du tronc. Au milieu du tétanos, la tension dans les muscles du corps ne disparaît pas même la nuit. Environ pendant 3-4 jours, les muscles de la paroi abdominale se durcissent et les jambes sont étirées et perdent leur mobilité.
Parallèlement à ce processus, les muscles situés entre le diaphragme et les côtes se durcissent, à la suite de quoi la respiration d'un malade devient rapide et superficielle. En raison de la tension tonique des muscles du périnée, les actes de miction et de défécation deviennent extrêmement désagréables. Souvent, dans le contexte de tous les symptômes décrits ci-dessus, un opisthotonus se développe - il s'agit d'un changement dans la courbure du dos en position couchée. Avec opisthotonos personne qui ment la tête est toujours rejetée en arrière et le dos est relevé au-dessus du support dans la région lombaire afin que vous puissiez mettre votre main en dessous.
En raison de la tension tonique permanente des muscles du corps avec une certaine fréquence, le patient développe des convulsions tétaniques. Au début, la durée des attaques ne dépasse pas 10-20 secondes. Provoquer des convulsions tétaniques principalement des stimuli tactiles, auditifs et visuels. Avec une évolution légère du tétanos, le nombre de crises ne dépasse pas deux ou trois par jour, tandis que les formes graves de la maladie s'accompagnent de dizaines d'attaques prolongées par heure.
Les convulsions surviennent soudainement. Sur le visage d'une personne, une attaque qui s'est produite se traduit par une expression faciale souffrante cyanotique (bleuâtre). Les rides existantes prennent un contour plus net et l'opisthotonus s'intensifie. Lors des crises, les patients émettent des cris forts, des gémissements et essaient constamment de s'agripper à une sorte de support afin de faciliter leur respiration.
Dans le contexte de tous ces symptômes, un essoufflement apparaît, transpiration abondante sur le visage (les gouttes sont très grosses), tachycardie, hyperventilation et augmentation de la pression artérielle. Le développement et l'intensification du syndrome convulsif se produisent dans le contexte d'un esprit clair, le délire et la conscience brouillée n'apparaissent qu'avant la mort.
Prévision et prévention
Même au tout traitement moderne Pour dix cas de tétanos, il y a en moyenne quatre décès. Chez les nouveau-nés, ce chiffre atteint 80-100%. Avec l'introduction en temps opportun d'un sérum antitoxique spécial, la probabilité d'une issue mortelle est considérablement réduite.
La prévention principale se réduit à la prévention des blessures au travail et à la maison, ainsi qu'au respect des règles élémentaires d'asepsie. Il en va de même pour les médecins, souvent en raison du non-respect de l'asepsie dans les blocs opératoires, les maternités, les urgences, les personnes sont en grave danger.
La prévention de cette maladie est conditionnellement divisée en urgence et planifiée. Les mesures préventives prévues contre le tétanos en Russie sont les suivantes : triple vaccination des enfants et des adultes, à partir de l'âge de 3 mois. La vaccination secondaire est effectuée à 1-1,5 ans et toutes les vaccinations ultérieures contre le tétanos sont effectuées tous les 10 ans.
Toutes les personnes qui ont eu le tétanos sont sous observation au dispensaire pendant deux ans.
Dans le cadre de la prévention d'urgence de cette maladie, on entend la fourniture rapide et surtout correcte de soins médicaux en cas de blessure, violation de l'intégrité des muqueuses ou de la peau, brûlures (3-4 degrés), gangrène, animal grave morsures, avortements et plaies pénétrantes de l'abdomen. Après la vaccination, le contrôle de la victime se poursuit jusqu'au 20e jour (à partir du jour de l'infection). La rapidité avec laquelle une personne cherche une aide médicale dépend de la probabilité de sa survie.
Selon l'OMS, plus de 200 000 cas de tétanos sont observés chaque année dans le monde. D'eux la plupart de se termine fatalement pour l'homme.
Tétanos - qu'est-ce que c'est
L'agent causal du tétanos est un bacille anaérobie qui vit à la surface la peau, dans les intestins. Avec une immunité normale maladies pathogènes ne se produit pas. La stabilité de Clostridium tetani dans le milieu extérieur est due à la formation de spores.
L'exposition à la vapeur sèche à une température de 150 degrés détruit l'agent pathogène, mais il est difficile d'atteindre de telles conditions de température en clinique.
Les spores du tétanos pénètrent dans le sol avec les matières fécales. Une porte d'entrée est nécessaire pour infecter une personne. Petites plaies perforantes, trous de plaie - c'est une excellente occasion d'infection. La maladie survient chez des personnes qui ne sont pas immunisées contre la maladie.
Si l'on compare le nombre de patients blessés au nombre de cas de tétanos, on obtient une infection assez rare. Des cas d'infection peuvent être décelés dans certaines régions où la contamination des sols est importante. Le danger est mortel après infection, car un spasme des muscles respiratoires entraîne un arrêt respiratoire.
L'agent causal ne se propage pas profondément, mais se multiplie exclusivement sur le site du défaut cutané. L'intoxication du corps est réalisée au moyen de toxines de l'agent pathogène, qui sont absorbées dans le sang et transportées dans tout le corps. Une partie des tétanotoxines se lie aux protéines sanguines, une certaine quantité est à l'état libre. Données substances chimiques fournir le principal effet toxique.
La toxine tétanique est divisée en 2 fractions : spasmodique et érythrocytaire. Tétanospasmine - fournit une contraction stable des muscles de tout le corps et la tétanolysine détruit les globules rouges. Rendu des composants Influence négative pour tout le corps. Les symptômes cliniques de la maladie sont dus à la concentration de substances toxiques et à la réponse de l'organisme à la pénétration de l'agent pathogène.
La destruction des globules rouges forme un syndrome neurovégétatif. C'est basé sur activité accrue système sympatho-surrénalien. Dans la circulation sanguine en grand nombre les toxines pénètrent avec une grave contamination de la plaie.
L'activité accrue du système sympatho-surrénalien entraîne une déstabilisation de l'axe électrique du cœur. L'extrasystole provoque une fibrillation accrue, ce qui augmente le risque d'arrêt cardiaque. L'exposition à ce fond de toxines tétaniques crée une situation potentiellement mortelle en raison de la paralysie des muscles respiratoires.
La pathogenèse de la pathologie est complexe.
L'activité hypersurrénalienne perturbe le métabolisme des substances, conduit à la paralysie obstruction intestinale. Sur le fond de la pathologie, la thromboembolie survient artère pulmonaire, thrombus veineux.
Pathologique crampes musculaires augmenter la production de chaleur, mais en pathologie, un spasme du réseau capillaire se produit en raison de la libération accélérée de catécholamines. L'augmentation de la séparation de la sueur entraîne une augmentation de la ventilation pulmonaire. Le spasme des muscles respiratoires avec l'accélération du travail de l'air entraîne une augmentation de la teneur en dioxyde de carbone dans le sang. Les tissus reçoivent peu d'oxygène, ce qui entraîne des lésions tissulaires.
Le complexe des conditions pathologiques décrites augmente l'intoxication sanguine. Au stade final, la température monte à 42-43 degrés, suivie de la mort. L'accumulation de concentrations de tétanolysine et de tétanospasmine dans le sang fournit des symptômes cliniques persistants de la maladie.
Le tétanos est une infection mortelle, mais la protection contre les troubles décrits ci-dessus est un vaccin qui est prévu pour tous les enfants. Si un adulte n'est pas vacciné, il peut contacter un établissement médical. La vaccination contre le tétanos pour les adultes est effectuée deux fois par mois, suivie d'une répétition après 10 ans.
Pour décrire ce qu'est le tétanos, il ne faut pas perdre de vue la classification traditionnelle :
- Après l'accouchement, postopératoire, plaie, post-vaccination - pour des raisons ;
- Local et général ;
- Léger, prononcé, modéré;
- Aiguë, chronique.
Se produisent facilement des formes locales dans la défaite de la partie supérieure et membres inférieurs, crâne, poitrine et abdomen, mais la paralysie des muscles respiratoires est difficile.
Qu'est-ce que le tétanos - les principaux symptômes
La durée maximale de la période d'incubation du tétanos est de 30 jours maximum. En pratique, les médecins rencontrent un schéma - plus l'incubation est petite, plus les symptômes cliniques du tétanos sont prononcés.
Au stade initial de la maladie, des contractions musculaires, des difficultés à avaler et un mal de gorge surviennent. La séparation de la sueur augmente, le rythme cardiaque s'accélère.
Le comble de l'infection s'accompagne d'un syndrome neurovégétatif et convulsif aigu. Tonifiant différents groupes muscles se déroule selon le type de clonique (alternance des contractions des muscles individuels). Les convulsions toniques typiques apparaissent moins fréquemment, car leur développement nécessite une forte concentration de toxines sanguines. Avec eux, un spasme simultané de toute la musculature du corps peut être tracé.
Avec le tonus des muscles masticateurs, le trismus peut être tracé, ce qui rend difficile le mouvement des lèvres. Avec les convulsions, des contractions rythmiques des muscles mimiques se produisent. V pratique clinique cette manifestation s'appelle le sourire "diabolique" ou "sardonique".
Sous l'influence de facteurs provoquants (présages), qui peuvent être des stimuli lumineux et sonores, il y a une augmentation des crises. Lorsque l'action des précurseurs cesse, les spasmes ne disparaissent pas. Même si la pathologie est traitée de manière intensive, il n'est pas toujours possible d'arrêter les secousses.
Souvent, une personne développe un opisthotonus - une condition dans laquelle tout le corps humain acquiert une position arquée. Des symptômes similaires sont observés dans l'épilepsie
Augmentation du syndrome neurovégétatif la pression artérielle, le pouls s'accélère, une anomalie électrique de la conduction cardiaque apparaît. L'extrasystole se caractérise par une défibrillation difficile à contrôler avec des médicaments. La dernière étape de la pathologie est une augmentation significative de la température corporelle.
Chez 30% des patients, des érosions avec des hémorragies mineures, une obstruction de l'intestin grêle ou du gros intestin se produisent.
La mort dans 80 % des cas survient à partir de complications pulmonaires. La cause du décès n'est pas seulement un spasme des muscles respiratoires, mais également des dommages au centre respiratoire du cerveau dans le contexte d'une activité accrue du système sympatho-surrénalien. Une issue mortelle est possible en cas d'ingestion de particules dans les poumons du contenu de l'estomac lors de vomissements.
L'arrêt de la respiration avec des spasmes musculaires est l'option la plus courante.
Prophylaxie antitétanique d'urgence et traitement de réanimation
Dans la plupart des cas, dans les cas graves, le traitement antitétanique est effectué en soins intensifs. Dans la forme aiguë de la maladie, le patient a besoin d'un appel d'urgence d'une équipe d'ambulance spécialisée. Il est possible que des procédures de réanimation soient nécessaires pendant le transport d'une personne vers un établissement médical.
La prophylaxie d'urgence du tétanos est réalisée avec un vaccin affaibli immédiatement après l'apparition de défauts cutanés, qui peuvent être la porte d'entrée de l'infection - coup de couteau, coupures, brûlures, défauts purulents.
Si une personne a été vaccinée contre une infection, la vaccination doit être faite au plus tard 10 ans.
Le traitement d'urgence du tétanos comprend les procédures suivantes :
- Des antipsychotiques sont administrés pour éliminer les crises. Si l'efficacité de ces médicaments n'est pas suffisante, des relaxants musculaires sont prescrits;
- La ventilation artificielle des poumons est réalisée à l'aide d'un équipement spécial. Si vous avez besoin d'une libération d'urgence voies respiratoires faire une trachéotomie - une incision dans la trachée pour améliorer le passage de l'air;
- Les troubles métaboliques sont corrigés avec des médicaments et une nutrition parentérale artificielle;
- Avec un bloc de l'intestin, des médicaments sont prescrits pour améliorer la microcirculation;
- La stabilisation de la fonctionnalité des mécanismes de coagulation sanguine est obtenue traitement permanent sous le contrôle du coagulogramme ;
- Pour la prophylaxie d'urgence, le sérum est administré à une dose de 100 à 200 000 unités internationales. La concentration est recommandée par les spécialistes européens des maladies infectieuses. Également utilisé en Russie;
- Pour lier la tétanotoxine, l'administration est recommandée anatoxine tétanique(2ml). Faire une injection du médicament si une infection est suspectée.
Traditionnellement, pour la prévention de la maladie, la vaccination s'impose par double administration d'anatoxine à la dose de 0,5 ml après 1 mois. En l'absence d'infection, une revaccination est ensuite effectuée (obligatoire).
Il existe un schéma alternatif dans lequel la première dose d'anatoxine est doublée. Les cycles suivants sont effectués après 6 à 12 mois.
Pour la prévention d'urgence de la maladie, on utilise l'anatoxine (adsorbée), l'immunoglobuline (humaine), le sérum (cheval). Meilleur schéma administration selon Bezrareko - injection intramusculaire dans partie supérieure muscle fessier.
La prophylaxie d'urgence peut être réalisée par test intradermique en utilisant du sérum à une concentration de 1 pour 100 de l'ampoule rouge. Si dans les 20 minutes il n'est pas tracé réaction allergique sur la peau, du sérum est injecté à la dose de 0,1 ml (tube bleu). Les réactions cutanées sont surveillées pendant 30 minutes. En l'absence d'éruptions cutanées, le reste du sérum est injecté.
Si une allergie est décelée, les injections sont arrêtées. Pour la prévention, le PSHI (immunoglobuline humaine) est utilisé.
Pour la prévention des urgences, vous pouvez utiliser à la fois l'anatoxine et le PSCI. Les spécialistes russes des maladies infectieuses recommandent si un patient a plaie infectée anatoxine (0,5 ml) selon le schéma standard. Si une lésion cutanée survient au cours d'un traitement incomplet, une revaccination avec de l'anatoxine à une dose de 0,5 ml est nécessaire.
Les indications de la prophylaxie antitétanique d'urgence selon les instructions du ministère de la Santé sont blessures traumatiques muqueuses et peau lors d'engelures, d'accouchements, d'avortements, interventions médicales, plaies pénétrantes de l'abdomen.
Comment traiter le tétanos - principes généraux
Lorsqu'une maladie est détectée, il faut observer principes généraux traitement:
- Élimination des convulsions (relâchement musculaire);
- Destruction de l'agent pathogène (antibiotiques, réhabilitation du foyer);
- Neutralisation des toxines par l'introduction de sérum ;
- Normalisation des fonctions des organes internes;
- Prévention des complications ;
- Normalisation de la vie.
Lors de la description du traitement du tétanos, il est nécessaire de souligner la nécessité d'isoler les facteurs irritants conduisant à une exacerbation de la maladie. Une surveillance 24 heures sur 24 d'une personne est effectuée à des fins de traitement d'urgence en cas de situations menaçantes.
Les actes médicaux doivent être confiés exclusivement à un spécialiste capable d'évaluer rationnellement tous conditions pathologiques et prescrire le meilleur traitement.
Le tétanos (tétanos) est une maladie infectieuse aiguë maladie bactérienne chez l'homme et les animaux à sang chaud, survenant avec des symptômes de lésions du système nerveux sous la forme de convulsions généralisées et de tension tonique des muscles squelettiques. Trismus, "sourire sardonique" et dysphagie sont des symptômes strictement spécifiques du tétanos. La maladie est souvent mortelle.
Un patient atteint de tétanos n'est pas dangereux pour les autres
L'agent causal du tétanos
L'agent causal du tétanos (Clostridium tetani) est une bactérie omniprésente. C'est un micro-organisme conditionnellement pathogène qui vit dans les intestins des animaux et des humains, où il vit et se reproduit. Avec les matières fécales, les bactéries pénètrent dans le sol, polluant la terre des potagers, des vergers et des pâturages.
La présence d'oxygène et de basse température de l'environnement sont des facteurs de formation de spores qui présentent une grande stabilité dans l'environnement extérieur. Ils ne sont pas détruits lorsqu'ils sont chauffés pendant 2 heures à une température de 90 ° C, sous forme sèche ils restent viables lorsqu'ils sont chauffés à 150 ° C, ils vivent dans l'eau de mer jusqu'à six mois.
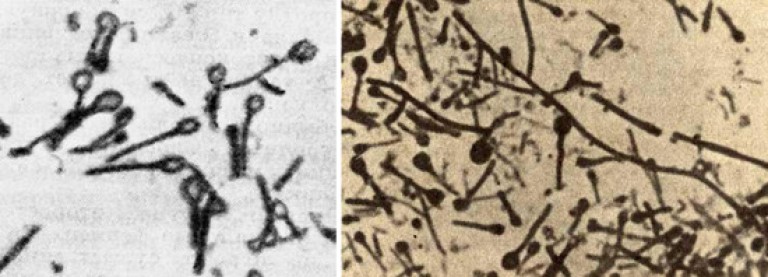
Riz. 1. Sur la photo, les agents responsables du tétanos.
L'agent causal du tétanos est une bactérie sporulée. Dans des conditions environnementales défavorables, les bactéries forment des spores extrêmement résistantes à un certain nombre de facteurs chimiques, désinfectants et antiseptiques. Les spores de Clostridium tetani persistent pendant de nombreuses années.
Dans des conditions favorables (en l'absence d'oxygène libre et d'humidité suffisante), les spores germent. Les formes végétatives éduquées produisent l'exotoxine tétanospasmine et l'exotoxine hémolysine. L'exotoxine tétanique est le poison bactérien le plus puissant, juste derrière la toxine sécrétée par la bactérie sporulée Clostiridium botulinum (toxine botulique). chauffage, exposition lumière du soleil et l'environnement alcalin ont un effet néfaste sur l'exotoxine.
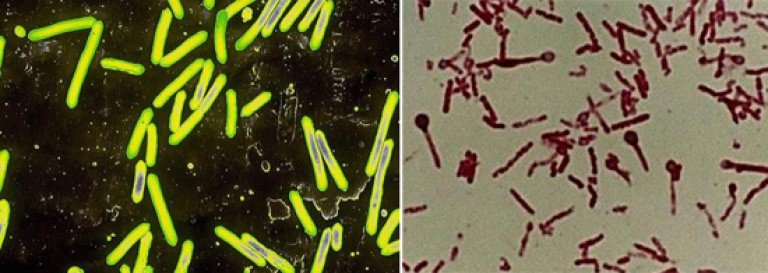
Riz. 2. Sur la photo, bactérie tétanique porteuse de spores. Ils ressemblent à des bâtons aux extrémités arrondies (photo de gauche). Dans des conditions environnementales défavorables, les bactéries forment des spores, apparence ressemblant à des raquettes (photo de droite).
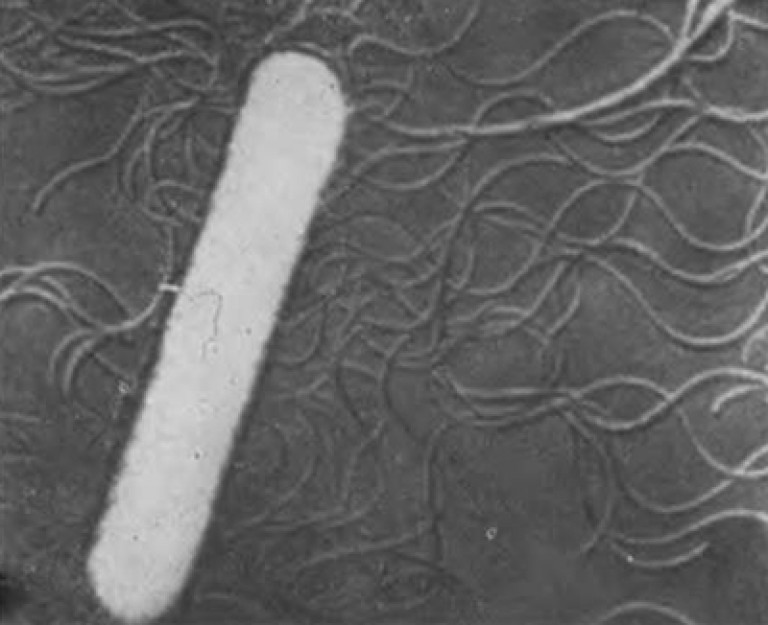
Riz. 3. La photo montre une bactérie du tétanos. La bactérie a jusqu'à 20 longs flagelles, ce qui lui confère une bonne mobilité.
Taux de prévalence et d'incidence
Jusqu'à 400 000 personnes meurent du tétanos chaque année. La prévalence de la maladie sur la planète Terre est inégale. Le climat chaud et humide, le manque de travail préventif et de soins médicaux sont les principales raisons de la propagation de la maladie. Dans ces régions, la mortalité par tétanos atteint 80% et chez les nouveau-nés - 95%. Dans les pays où méthodes modernes traitement et prévention du tétanos, environ ¼ des malades meurent chaque année. Cela est dû aux complications graves de la maladie causées par la toxine tétanique, qui ne sont pas compatibles avec la vie.
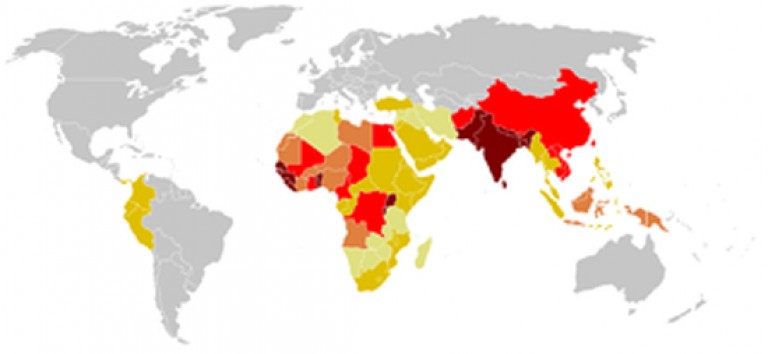
Riz. 4. Les couleurs rouge foncé et rouge indiquent les taux d'incidence (très grand et grand, respectivement) pour la période de 1990 à 2004.
Épidémiologie du tétanos
Les bactéries tétaniques sont des habitants permanents des intestins des animaux herbivores (refuge, chevaux, moutons). Se démarquer dans environnement externe avec les matières fécales, les microbes ensemencent le sol. Le plus souvent, le tétanos touche les personnes âgées. Dans les régions où la vaccination active est pratiquée chez les enfants, la maladie se développe extrêmement rarement.
Les portes de l'infection sont :
- blessures, écorchures et éclats de la peau,
- pyodermite profonde sous forme de furoncles et d'anthrax,
- lésions cutanées avec escarres, ulcères trophiques et la gangrène
- blessures étendues en temps de guerre,
- brûlures et engelures,
- plaies post-natales et post-opératoires, lésions cutanées suite à des injections,
- plaie ombilicale du nouveau-né,
- morsures d'animaux venimeux et d'araignées.
Parfois, il n'est pas possible d'identifier la porte d'entrée de l'infection.
La condition pour le développement des bactéries du tétanos est un environnement sans oxygène. Ce sont des blessures par arme blanche et des blessures avec des poches profondes.

Riz. 5. Les blessures, écorchures et éclats de peau sont les principales portes d'entrée des bactéries.
Une personne malade n'est pas un propagateur de l'infection.
Pathogenèse du tétanos
En pénétrant par la peau endommagée, les spores de la bactérie du tétanos germent. Les formes végétatives éduquées produisent de l'exotoxine. L'exotoxine tétanospasmine est une protéine de haut poids moléculaire composée de 3 fractions - la tétanospasmine, la tétanohémolysine et la protéine.
Neurotoxine tétanospasmine- la plus puissante de toutes les exotoxines. La toxine traverse les vaisseaux sanguins et lymphatiques, le long des voies périneurales et se fixe solidement dans les cellules du système nerveux. La tétanospasmine bloque l'effet inhibiteur des interneurones sur les motoneurones et les impulsions qui surviennent spontanément dans les motoneurones commencent à être librement conduites vers les muscles striés, dans lesquels tension tonique. Initialement, la tension musculaire est fixée du côté du membre affecté. De plus, la tension musculaire affecte le côté opposé. Ensuite - le torse, le cou et la tête. La tension tonique des muscles intercostaux et des muscles du diaphragme entraîne une ventilation altérée des poumons, ce qui conduit au développement acidose métabolique.
Au toucher, un bruit fort et l'apparition de toutes sortes d'odeurs, le patient développe une tétanose convulsions. Les convulsions prolongées s'accompagnent d'une dépense énergétique élevée, ce qui aggrave le développement de l'acidose métabolique. Un bloc de neurones dans la région du tronc cérébral entraîne une inhibition du système nerveux parasympathique. Les centres respiratoires et vasomoteurs sont touchés. Le spasme des muscles respiratoires et la paralysie du muscle cardiaque sont les principales causes de décès dans le tétanos.
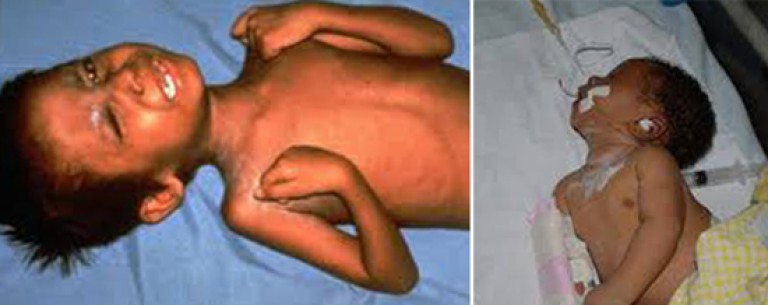
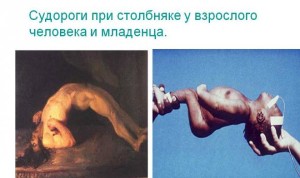
Riz. 6. Sur la photo, les signes du tétanos chez un enfant sont des convulsions (à gauche) et un opistonus (à droite).
Signes et symptômes du tétanos
Signes et symptômes du tétanos pendant la période d'incubation
La période d'incubation de la maladie dure de 5 à 14 jours. Les fluctuations varient de 1 jour à 1 mois. Le tétanos commence presque toujours de manière aiguë. La période du prodrome est rarement notée. Ses principales manifestations sont l'agitation et l'irritabilité, l'insomnie, le bâillement et les maux de tête. Dans le domaine des dommages à la peau, il y a douleurs de dessin. La température corporelle augmente. L'appétit diminue.
Plus la lésion est éloignée du système nerveux central, plus la période d'incubation est longue. Avec une courte période d'incubation, la maladie est plus grave. Une courte période d'incubation est notée pour les blessures au cou, à la tête et au visage.
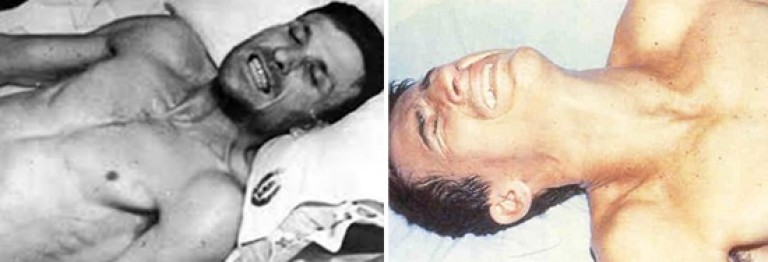
Riz. 7. Sur la photo "sourire sardonique" avec le tétanos. Avec une tension tonique des muscles mimiques, la bouche est étirée, ses coins sont abaissés, les ailes du nez sont relevées, le front est ridé, les fissures palpébrales sont rétrécies.
Signes et symptômes du tétanos dans la période initiale
Le tétanos commence presque toujours de manière aiguë. Son premier symptôme est une contraction tonique des muscles masticateurs, caractérisée par une incapacité à ouvrir la bouche. Le trismus est souvent précédé d'une "fatigue des muscles de la mastication". Avec une tension tonique des muscles mimiques, la bouche est étirée, ses coins sont abaissés, les ailes du nez sont relevées, le front est ridé, les fissures palpébrales sont rétrécies. ). À la suite de la contraction des muscles pharyngés se développe dysphagie. La durée de la période initiale est de 1 à 2 jours.
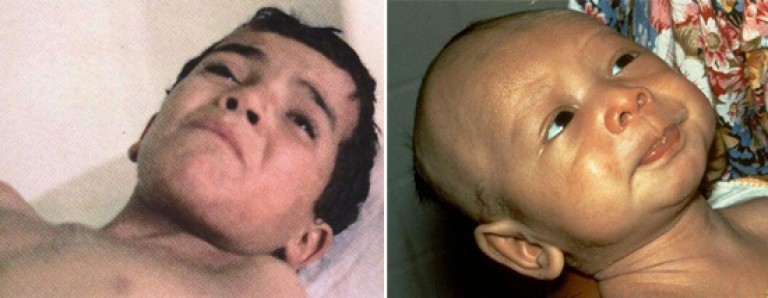
Riz. 8. Le premier symptôme du tétanos est une contraction tonique des muscles masticateurs (trismus) et mimiques ("sourire sardonique").
Le trismus, le "sourire sardonique" et la dysphagie sont des symptômes très spécifiques du tétanos.
Signes et symptômes du tétanos au plus fort de la maladie
La durée du pic de la maladie est de 8 à 12 jours. Dans les cas graves - de 2 à 3 semaines.
Au plus fort de la maladie, des symptômes d'irritation des muscles squelettiques apparaissent. Hypertonie musculaire accompagnée de fortes douleurs. Les réflexes extenseurs prédominent, ce qui se manifeste par une raideur des muscles de la nuque, une inclinaison de la tête en arrière, une hyperextension de la colonne vertébrale ( ), redressant les membres. L'hypertonicité des muscles impliqués dans la respiration conduit à l'hypoxie.
Au toucher, un son fort et l'apparition de toutes sortes d'odeurs, le patient développe convulsions tétaniques. Les convulsions prolongées s'accompagnent de coûts énergétiques élevés, ce qui contribue au développement d'une acidose métabolique. Avec les convulsions, la température corporelle augmente, il y a une augmentation de la sécrétion de salive et de la tachycardie. Le spasme des muscles du périnée se manifeste par des difficultés à uriner et à déféquer. Les crises durent de quelques secondes à une minute. Le spasme des muscles respiratoires et la paralysie du muscle cardiaque sont les principales causes de décès dans le tétanos. En l'absence de soins médicaux qualifiés et vaccins préventifs la mortalité par tétanos atteint 80 %. Avec l'utilisation de la vaccination et la fourniture de soins médicaux qualifiés en temps opportun, le taux de mortalité est de 17 à 25%.

Riz. 9. Sur la photo, opistonus (hyperextension de la colonne vertébrale) chez un patient atteint de tétanos.
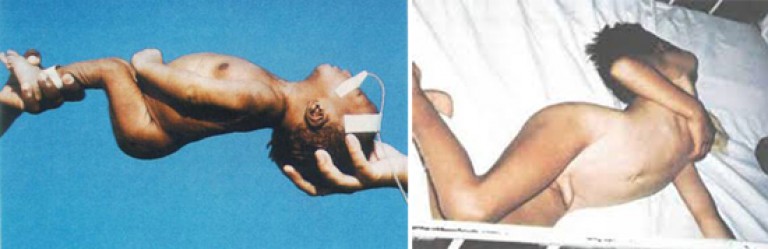
Riz. 10. Sur la photo, opistonus chez un enfant.
Un patient atteint de tétanos ne présente aucun symptôme méningé et la conscience reste claire pendant toute la durée de la maladie.
Signes et symptômes du tétanos pendant la convalescence
La période de récupération du tétanos dure 3 à 4 semaines. Dans certains cas, 8 semaines. Déjà au 10e jour de la maladie, on constate une amélioration du bien-être du patient. Il existe des signes de myocardite infectieuse-toxique et de syndrome asthénovégétatif.
Gravité et prévalence du tétanos
- Forme bénigne de la maladie prend environ 2 semaines. Les patients atteints de cette forme de la maladie ont une immunité partielle contre le tétanos. L'hypertonicité musculaire, les convulsions tétaniques et la dysphagie sont légères. Les crises sont rares ou absentes.
- Forme modérée de tétanos procède avec les phénomènes de symptômes typiques de la maladie. Toutes les 1 à 2 heures, le patient a des convulsions. Leur durée est courte - 15 - 30 secondes.
- À forme sévère de tétanos c'est noté Chauffer corps, les crises sont fréquentes - toutes les 5 à 30 minutes, leur durée est de 1 à 3 minutes. Une hypoxie et une faiblesse cardiaque se développent. La pneumonie se joint.
- Il tourne particulièrement fort forme encéphalique de la maladie(tétanos bulbaire de la tête de Brunner), qui affecte moelle et partie supérieure moelle épinière. La maladie se développe avec des blessures et des blessures au cou et à la tête. Les muscles de la déglutition, respiratoires et faciaux sont impliqués dans les convulsions. La période d'incubation du tétanos bulbaire est courte. La létalité est extrêmement élevée.
- Très rarement vu tétanos local. Sa variété est le tétanos paralytique facial (tétanos de la tête Rose), qui se développe avec des blessures et des plaies du cou et de la tête, parfois avec une otite moyenne. Elle se caractérise par un tétanos (contraction des muscles masticateurs), une paralysie des muscles innervés nerfs crâniens(soit un ou plusieurs). Le plus souvent, la maladie affecte le nerf facial (nerf facial).
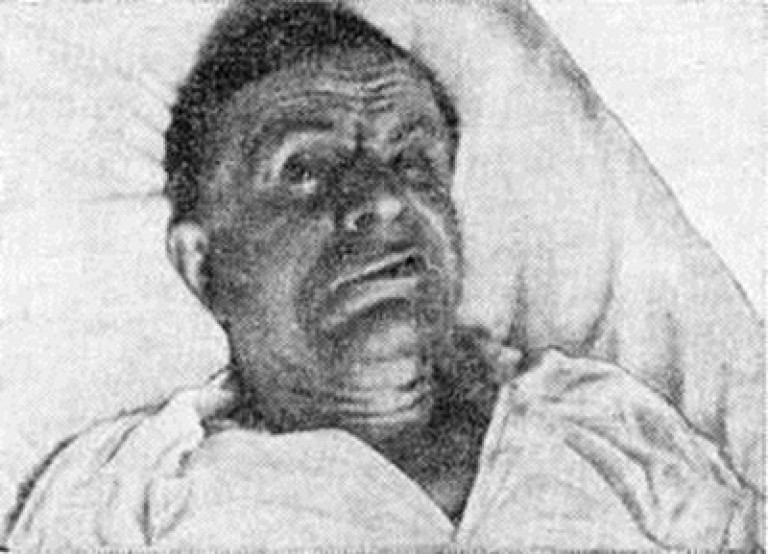
Riz. 11. Sur la photo, tétanos paralytique facial.
Complications du tétanos
- L'hypertonicité des muscles impliqués dans la respiration conduit à l'hypoxie. Augmentation de la production de mucus. La fonction de drainage des bronches est altérée. Dans le contexte de la congestion, des bronchites et des pneumonies se produisent, qui sont compliquées par un œdème pulmonaire. Une thrombose des artères pulmonaires se développe.
- La grande force des muscles pendant la période de contraction conduit au fait qu'ils peuvent se détacher du lieu d'attache, des fractures des corps vertébraux, des luxations des articulations, des ruptures des muscles et des tendons des extrémités et de la paroi abdominale antérieure surviennent, une déformation par compression de la colonne vertébrale et des contractures musculaires se développent.
- Les plaies étendues sont souvent compliquées d'abcès et de phlegmon.
- Les complications ultérieures se manifestent par des déformations de la colonne vertébrale, des contractures musculaires et des paralysies temporaires des nerfs crâniens.
Après la guérison du patient longue durée des soucis faiblesse générale, affaiblissement de l'activité cardiovasculaire et raideur des muscles squelettiques.
Dans les régions où il n'y a pas travail préventif et propre soins médicaux la mortalité par tétanos atteint 80% et chez les nouveau-nés - 95%. Dans les pays où des méthodes modernes de traitement et de prévention de la maladie sont utilisées, jusqu'à 25% des patients meurent chaque année. Cela est dû à de graves complications du tétanos incompatibles avec la vie.

Riz. 12. Sur la photo, un enfant a le tétanos. Au-dessus - opistonus, en dessous - convulsions tétaniques.
Les rechutes de la maladie sont extrêmement rares. Les raisons de leur apparition sont inconnues.
Diagnostic du tétanos
Antécédents épidémiologiques
L'histoire épidémiologique dans le diagnostic du tétanos est d'une importance primordiale. Les blessures domestiques, les brûlures, les engelures, les avortements criminels et les interventions chirurgicales sont le plus souvent à l'origine de la maladie.
Les symptômes cliniques du tétanos au plus fort de la maladie facilitent le diagnostic. Trismus, dysphagie et "sourire sardonique" au début de la maladie, hypertonicité des muscles squelettiques, convulsions tétaniques périodiques et opistonus sont à l'appui fonctionnalités de diagnostic maladies.
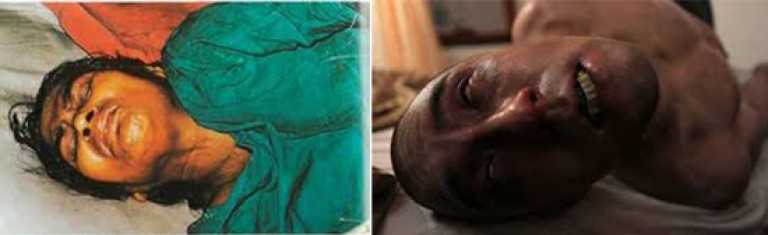
Riz. 13. La photo montre le tétanos chez les adultes.
Diagnostic de laboratoire
D'importance secondaire est diagnostic de laboratoire. La toxine tétanique ne peut pas être déterminée même lors de l'apparition des symptômes de la maladie. La détection d'anticorps antitoxiques indique des vaccinations dans le passé. L'exotoxine ne provoque pas de réponse immunitaire, il n'y a donc pas d'augmentation du titre d'anticorps.
Pour diagnostiquer la maladie, on utilise la microscopie des frottis, l'examen histologique du matériel et l'ensemencement des plaies déchargées sur des milieux nutritifs.
Riz. 14. Sur la photo, les endospores terminales de Clostridium tetani ressemblent à une raquette en apparence. Les bactéries ressemblent bâtons minces(microscopie).
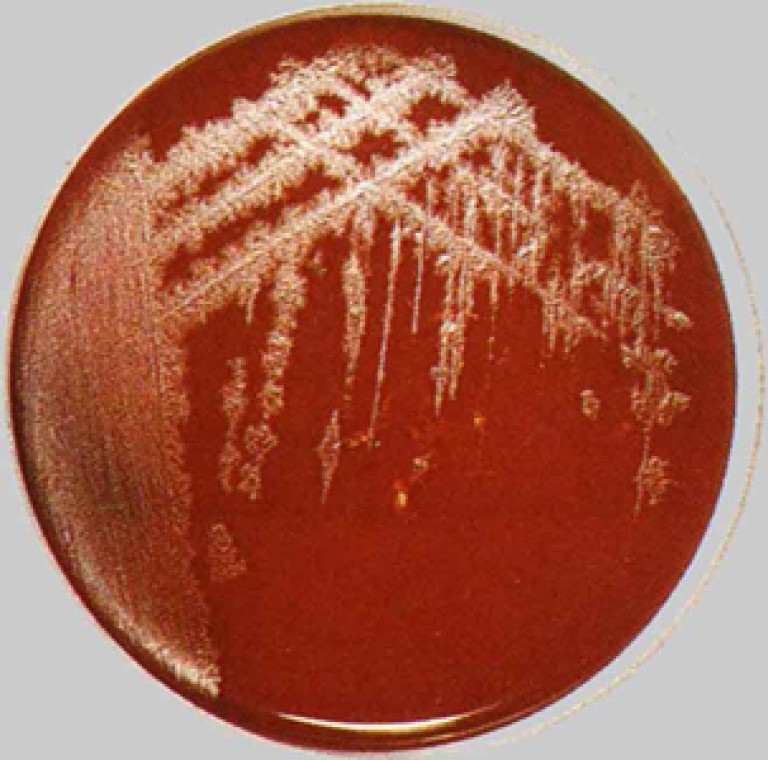
Riz. 15. Sur la photo, la croissance de colonies de bactéries tétaniques sous la forme d'une plaque douce, à la périphérie de laquelle les processus sont déterminés. Une zone d'hémolyse est définie autour des colonies.
Diagnostic différentiel
Le tétanos présente des symptômes similaires à ceux de la rage, de l'empoisonnement à la strychnine, de la méningite, de la méningo-encéphalite, des crises d'épilepsie, de l'hystérie, des lésions cérébrales traumatiques, de la spasmophilie, de la maladie sérique et de l'hypofonction. glandes parathyroïdes.
Tétanos chez les animaux
Le tétanos est le plus souvent enregistré chez les chiens, les chevaux, grands et petits bétail, cochons et autres animaux. Il a été établi que les mammifères carnivores, contrairement aux animaux herbivores, sont moins sensibles à la toxine tétanique.
Les voies de pénétration des agents pathogènes et le développement de la maladie se déroulent de la même manière que chez l'homme. La période d'incubation chez les animaux est de 3 à 20 jours. La maladie a le plus souvent une évolution aiguë.
À la suite de spasmes des muscles masticateurs chez les animaux, la mastication et la déglutition des aliments sont perturbées. Les animaux deviennent agités, la démarche est perturbée, la voix change, la troisième paupière tombe et les oreilles deviennent immobiles.
Avec les convulsions, les membres sont étirés, la respiration devient superficielle et la température augmente. Syndrome douloureux rend l'animal agressif. Kal n'est pas alloué. La miction est difficile. La cause de la mort des animaux est la paralysie des muscles respiratoires.
Chez les porcs, on note généralement une hypertonicité des muscles de la tête. globes oculaires tourner vers l'extérieur. La troisième paupière tombe. Les coins de la bouche sont tirés en arrière. La maladie dure de 3 à 6 jours. Avant la mort, la température corporelle augmente considérablement. De 50 à 100 % des individus meurent.
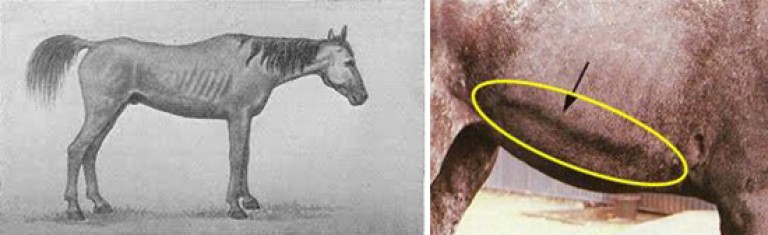
Riz. 16. Tétanos chez les chevaux. oreillettes immobile. La queue est relevée. Le ventre est retroussé. Les espaces intercostaux sont rétractés. La rainure d'allumage est clairement visible le long de l'arc costal.

Riz. 17. Sur la photo, le tétanos chez les chèvres. Lorsque les muscles du cou se contractent, la tête est rejetée en arrière.
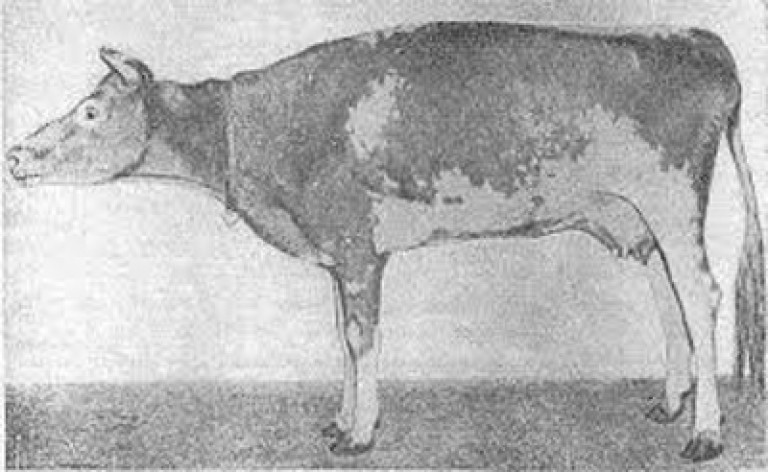
Riz. 18. Sur la photo, le tétanos chez les vaches. En raison de la tension tonique des muscles striés, l'animal développe une démarche guindée.

Riz. 19. Sur la photo, le tétanos chez un chien et un chat. La maladie chez les chats est extrêmement rare.
En savoir plus sur le traitement et la prévention de la maladie dans l'article
"Prévention du tétanos"
Tétanos- ce maladie aiguë, qui se développe lors d'une infection par contact avec le bacille tétanique anaérobie à Gram positif, qui est un agent pathogène omniprésent (omniprésent), mais en même temps opportuniste, habitant dans des conditions normales tractus intestinal personne. En règle générale, l'infection par le tétanos survient avec des blessures qui violent l'intégrité de la peau, les plaies pénétrantes les plus dangereuses avec un canal ou une poche, où l'agent pathogène est soumis à des conditions anaérobies.
Les plus susceptibles d'être infectés par le tétanos sont les nouveau-nés (jusqu'à 80 % des cas), qui sont infectés par le cordon ombilical, et les enfants, en particulier les garçons, en raison de leur mobilité, de leur activité et de la fréquence des blessures mineures.
L'exotoxine sécrétée par l'agent causal du tétanos est un poison puissant, juste derrière la toxine botulique dans son effet mortel. Cependant, cette substance extrêmement toxique ne pénètre pas du tout dans le mur. tube digestif, par conséquent, l'habitation et la reproduction du bacille du tétanos dans le contenu intestinal sont totalement inoffensives. Pour la même raison, lorsqu'un agent pathogène pénètre système digestif le tétanos ne se développe pas avec de la nourriture.
L'agent causal du tétanos
Le tétanos est causé par un bacille Gram positif mobile qui vit dans un environnement dépourvu d'oxygène, c'est-à-dire qu'il s'agit d'un anaérobie obligatoire. Relativement grande, jusqu'à 12 microns de longueur, en forme de bâtonnet, capable de former des endospores qui s'accumulent dans la zone terminale, grâce auxquelles la bactérie ressemble pilon. Il a jusqu'à deux douzaines de flagelles, qui assurent la mobilité du microbe. Le nom complet est Clostridium tetani, donc la bactérie qui cause le tétanos est plus correctement appelée tétanos clostridium.
L'agent causal du tétanos, dans des circonstances normales, vit dans le contenu de l'intestin et ne cause aucun dommage à une personne, c'est-à-dire qu'il est inclus dans l'ensemble des bactéries qui composent microflore normale intestins. Se démarquant avec les matières fécales à l'extérieur, les formes végétatives ne survivent pas longtemps, mais elles forment des endospores, qui sont très résistantes à la température, aux acides, aux ultraviolets, aux effets dénaturants, au dessèchement et sont capables de conserver des capacités pathogènes jusqu'à des centaines d'années. Pour que le tétanos se développe, les spores doivent se trouver dans un environnement confortable (anaérobie, avec une température d'environ 37 ° C) - tissus animaux ou humains, où elles germent, se transformant en bacille tétanique pathogène. La multiplication rapide de l'agent pathogène commence, ce qui produit l'une des toxines les plus puissantes - le tétanos, composée de deux fractions, les chaînes peptidiques de tétanospasmine et de tétanolysine.
La tétanospasmine a un tropisme pour la myéline des fibres nerveuses, se fixe sur les gaines des troncs nerveux, provoquant une interruption de l'influx nerveux au niveau des neurones intercalaires de l'arc réflexe. Cela conduit au fait que les impulsions nerveuses arrivent aux fibres musculaires des muscles striés et lisses sans coordination adéquate, de manière chaotique, à la suite de quoi les muscles sont constamment dans un état de tension tonique, des convulsions se produisent. Sous l'action de la tétanospasmine, une excitation excessive du cortex et des structures réticulaires du cerveau se produit et le centre respiratoire en souffre. La tétanolysine agit comme un poison hémolytique, c'est-à-dire qu'elle provoque la destruction des globules rouges, ce qui entraîne une violation des paramètres rhéologiques du sang, l'hypoxie tissulaire.
Les propriétés antigéniques de l'agent causal du tétanos sont doubles : il produit un antigène O spécifique de groupe et un antigène H spécifique de type subdivisé en dix sérovars.
Les propriétés pathogènes du bacille tétanique se manifestent lorsqu'il pénètre dans des surfaces de plaies privées d'oxygène, le tétanos peut se développer même lorsqu'une minuscule plaie laissée par une écharde est infectée. Les tissus endommagés à la suite de gelures ou de brûlures peuvent devenir la porte d'entrée, les plaies pénétrantes avec un canal étroit et profond sont également très dangereuses. Le tétanos peut se développer comme une complication pendant l'accouchement, alors que la mère et le nouveau-né sont à risque. Un certain danger est représenté par les lésions des tissus profonds dans la gangrène ou les abcès, les ulcères trophiques et les escarres. Il y a des cas où le tétanos est survenu après des interventions chirurgicales, des injections intramusculaires et même à la suite d'une blessure électrique. Mais dans certains cas, il n'est pas possible de déterminer la cause à cause de laquelle le tétanos s'est développé, généralement cela se produit en raison de la cicatrisation de la plaie primaire au moment où les manifestations de la maladie se développent.
Le tétanos est connu comme une infection de guerre parce que les éclats d'obus et les blessures par balle, qui ont un long canal de plaie étroit, créent des conditions idéales pour la germination des spores, la reproduction du bacille du tétanos et le développement de la maladie. Une forte augmentation des blessures, y compris pénétrantes avec des dommages à l'intestin, exacerbe encore le risque de développer le tétanos pendant les hostilités, conduisant au développement de plus complications graves, y compris l'asphyxie, l'embolie pulmonaire, l'infarctus du myocarde, la septicémie.
Symptômes et signes du tétanos
Selon la localisation de la zone touchée, le tétanos peut se manifester comme une maladie locale ou généralisée. La forme locale se caractérise par une paralysie limitée d'un ou plusieurs groupes musculaires de la région plaie primaire et est généralement observé chez les personnes qui ont été vaccinées à l'avance. Le tétanos généralisé (général) peut survenir sous des formes légères, modérées, sévères et particulièrement sévères. Les formes bénignes de la maladie sont rares et surviennent également chez des patients déjà vaccinés.
La période d'incubation du tétanos, en règle générale, ne dépasse pas deux semaines, il est donc le plus souvent possible de détecter une blessure qui a servi de porte d'entrée à l'agent pathogène, mais dans de rares cas, le patient ne se souvient d'aucune blessure, ni le médecin n'en trouve des signes. Selon la porte d'entrée de l'infection, le tétanos est divisé en formes: traumatique, inflammatoire-nécrotique et cryptogénique.
La forme traumatique du tétanos se développe après des blessures, interventions chirurgicales, accouchement, injections, brûlures, gelures, autres dommages causés par des influences extérieures.
Le tétanos sous la forme inflammatoire-nécrotique choisit les lésions ulcéreuses, les tumeurs avec décomposition comme portes de l'infection.
Le tétanos cryptogénique est une forme dans laquelle la voie de pénétration de l'agent pathogène ne peut pas être déterminée, le plus souvent la période d'incubation du tétanos est allongée, atteignant plusieurs mois, grâce à quoi la plaie primaire a le temps de guérir, le patient l'oublie.
En général, la phase d'incubation dépend de l'emplacement de la porte d'entrée - plus elles sont éloignées du cerveau et de la moelle épinière, plus la période de latence est longue, tandis qu'avec les blessures à la tête ou au cou, elle est réduite à plusieurs jours et le tétanos néonatal peut se manifester en quelques heures.
Dans la période initiale de la maladie, le tétanos se manifeste par une tension tissulaire dans la zone de lésion primaire, le patient ressent une contraction musculaire, puis une douleur sourde de nature tirante dans cette zone. Certains patients avant même ces symptômes peuvent avoir des bâillements et des tensions dans la gorge, en particulier lors de la déglutition, ainsi que des frissons courts, des troubles du sommeil, une perte d'appétit. À la fin du premier jour de la période initiale, un trismus (tension et convulsions) des muscles masticateurs se développe, qui peut être si prononcé que la bouche, même avec aide extérieure ne parvient pas à s'ouvrir.
Pendant la période de pointe, qui dure une dizaine de jours, le tétanos entraîne la propagation du spasme à l'ensemble des muscles mimiques, à la suite de quoi le visage acquiert une expression typique de la maladie - un sourire sardonique. Les sourcils levés et étirés comme dans grand sourire les lèvres sont combinées avec les coins abaissés de la bouche et le front ridé dans la douleur, à cause desquels les expressions faciales ressemblent à un rire diabolique. De plus, tous les nouveaux groupes musculaires sont impliqués dans le processus, d'abord du dos, puis des membres, ce qui conduit à une tension musculaire totale - l'opisthotonus. En raison d'un spasme des muscles du pharynx et du larynx, il est difficile pour le patient d'avaler, une contraction rigide des muscles de l'occiput se développe, projetant la tête du patient en arrière, les muscles les abdominaux acquérir la dureté de la planche. Le tétanos peut enchaîner tous les muscles du corps du patient, à l'exception des pieds et des mains.
Ensuite, un syndrome convulsif se développe, capturant d'abord plusieurs muscles, puis se propageant à des groupes plus importants. Les convulsions peuvent durer plusieurs minutes, mais si elles surviennent jusqu'à cinq fois par jour avec une évolution légère, elles sont continues dans les cas graves. Le développement des crises est facilité par tout stimulus externe, qu'il soit sonore, lumineux, tactile, de sorte que le patient est soumis à une hospitalisation dans une boîte avec isolation phonique et lumineuse et doit être manipulé avec soin par le personnel.
Les convulsions causent de grandes souffrances au patient, le visage du patient acquiert une teinte bleuâtre, devient gonflé, couvert de sueur. Le tétanos implique des groupes musculaires arbitraires dans le processus convulsif, grâce auxquels le corps du patient peut prendre les postures les plus inhabituelles, mais avec une tension musculaire totale, le patient se cambre en arrière, ne s'appuyant que sur les talons et la tête, tandis que les muscles sont nettement définis, le les bras sont pliés au maximum articulations du coude, les pinceaux sont compressés, les jambes sont allongées. Le patient éprouve peur panique, criant de douleurs aiguës, et le spasme des muscles faciaux atteint une telle force qu'il est souvent nécessaire de mettre un joint entre les dents pour éviter de les endommager.
Entre les convulsions, l'état du patient s'améliore quelque peu, mais il n'y a pas de relâchement des muscles. L'altération de la conscience n'est généralement pas observée, mais le tétanos peut être compliqué par un arrêt respiratoire, une asphyxie. Les fonctions du tube digestif en souffrent, le patient ne peut pas avaler, la défécation s'arrête, le péristaltisme intestinal diminue. Spasme des sphincters système urinaire conduit à l'arrêt de la miction. Le trouble circulatoire se manifeste par une congestion prononcée pendant les organes internes, hypoxie tissulaire importante.
L'effet toxique de l'agent pathogène entraîne une augmentation persistante de la température, pouvant atteindre 42 ° C.
Au plus fort des symptômes, les complications les plus redoutables peuvent être des lésions spastiques des muscles respiratoires (intercostaux et diaphragme) avec développement d'un arrêt respiratoire, ainsi qu'une paralysie myocardique avec arrêt circulatoire. Chez les patients aux muscles développés, le tétanos peut entraîner des fractures des os, et parfois la colonne vertébrale, des luxations, des entorses et des ruptures des tendons, des ruptures musculaires ou leur séparation des os se développent souvent, les conséquences du tétanos dans de tels cas sont guéries pour longtemps, et même entraîner une invalidité.
Pendant la période de récupération, le tétanos se caractérise par un affaiblissement progressif, parfois extrêmement lent, des symptômes, tandis que la diminution de la tension musculaire se produit dans l'ordre inverse - d'abord elle diminue dans les muscles des membres, puis du tronc, et enfin, dans les muscles du cou et du visage. Traînant jusqu'à deux mois, la période de récupération se heurte à de nombreuses complications. La stagnation due à des troubles circulatoires peut être compliquée par une pneumonie. L'effet hémolytique de la toxine tétanique peut entraîner des phénomènes thromboemboliques, l'ajout de toute microflore secondaire dans le contexte d'un affaiblissement brutal du corps peut provoquer une septicémie.
Le tétanos a plusieurs variétés qui diffèrent de la forme généralisée de la maladie. L'un d'eux est le tétanos de la tête (bulbaire) de Brunner, une maladie symptomatique extrêmement grave et à long terme qui se développe avec des plaies infectées à la tête ou au cou. Le tétanos de Brunner affecte le bulbe rachidien et les parties supérieures de la moelle épinière, se terminant souvent par la mort en raison du développement d'une paralysie persistante des muscles respiratoires.
Avec les blessures à la tête et au cou, il est également possible de développer le tétanos crânien de Rosé, un type de tétanos local. L'évolution légère à modérée est caractérisée par des lésions nerf facial avec le développement d'une paralysie unilatérale des muscles faciaux, cependant, avec une évolution plus sévère, le tétanos de Rose peut se transformer en une forme généralisée de la maladie ou en tétanos de Brunner.
Le tétanos néonatal n'est toujours qu'une forme généralisée d'infection, grave et entraînant résultat mortel dans plus de 70% des cas.
Les conséquences du tétanos peuvent être très différentes et dépendent de la prévalence des symptômes au plus fort de la maladie. Peut-être le développement d'une déformation de la colonne vertébrale, une paralysie résiduelle due à des lésions des nerfs crâniens. Chez de nombreux patients, des contractures de groupes individuels de muscles ou d'articulations persistent, et la faiblesse peut également persister pendant une longue période.
Tétanos chez l'adulte
Se développant chez l'adulte, le tétanos peut être à la fois local et généralisé, mais en général, les symptômes se réduisent à une tension musculaire persistante à long terme, partant de la zone où les bacilles tétaniques pénètrent dans l'organisme, se propageant ensuite aux muscles masticateurs et faciaux, puis à tous les autres groupes musculaires. De telles manifestations sont une conséquence des dommages primaires aux troncs nerveux et du blocage de l'influx nerveux au niveau des neurones intercalaires, à cause desquels une irritation continue des fibres musculaires se développe, les maintenant dans un ton constant. La tension musculaire spasmodique commencera à partir de la zone d'influence des nerfs crâniens, puis se propagera aux parties périphériques du système nerveux. Ensuite, un syndrome convulsif se joint, dont l'intensité et la fréquence dépendent de la gravité du tétanos. Avec une évolution modérée, le tétanos peut entraîner le développement de convulsions dites locales qui n'affectent pas l'ensemble de la musculature et se produisent une ou deux fois par jour. Mais avec un développement plus sévère de la maladie, les convulsions deviennent plus fréquentes, avec un tableau clinique extrêmement sévère, une convulsion peut se transformer en une autre, sans donner au patient même un léger répit, cambrant son corps de manière arquée dans le sens dorsal, redresser ses jambes au maximum et plier ses bras autant que possible dans les articulations du coude.
Le tétanos à écoulement sévère entraîne une telle tension dans les muscles du visage et du cou que le patient ne peut pas ouvrir les dents, n'est même pas capable d'avaler de l'eau, bien qu'en raison de verser des sueurs souffre de soif et boit volontiers à la moindre occasion. Des cas sont décrits lorsque le tonus musculaire a atteint une force telle que même les injections intramusculaires étaient difficiles. Les patients ont des difficultés à respirer parce que les muscles intercostaux et le diaphragme, qui fonctionnent normalement mouvements respiratoires, sont également extrêmement tendus et ne peuvent remplir pleinement leurs fonctions.
En période prodromique, le tétanos peut se manifester par une tension légère ou modérée des tissus mous au niveau de la plaie primaire, température subfébrile, troubles du sommeil et diminution de l'appétit, qui pourraient provoquer de l'anxiété et devenir un motif de visite précoce chez un spécialiste, mais cela se produit rarement, généralement une symptomatologie aussi légère n'alarme pas le patient.
Le risque d'infection par le bacille du tétanos est plus élevé dans la population masculine, ce qui est associé à des blessures professionnelles et domestiques plus fréquentes, à de nombreux loisirs dangereux en termes de blessures mineures, tels que la chasse, la pêche et les loisirs sportifs associés à des lésions cutanées et à des contacts. avec de la terre, par exemple, le football. Les femmes atteintes de tétanos sont le plus souvent menacées lors de l'accouchement dans des conditions insalubres et des avortements en dehors des institutions médicales.
Étant donné que les spores de bacilles tétaniques se trouvent principalement dans le sol, il devient clair que le contact avec l'agent pathogène et le développement de la maladie dans les zones rurales sont plus probables, ce qui est confirmé statistiquement.
Habituellement, le diagnostic du tétanos chez l'adulte ne pose pas de difficultés en raison des nombreux manifestations caractéristiques, mais dans certains cas, les symptômes doivent être différenciés des crises d'épilepsie. Image clinique il peut également ressembler à une méningite ou à une encéphalite, à un certain nombre de troubles mentaux, et un empoisonnement à la strychnine doit également être exclu.
Une étude bactériologique pour l'isolement des bacilles du tétanos n'est généralement pas réalisée, car le tétanos présente des signes assez spécifiques qui n'ont pas besoin d'être confirmés. De plus, il est possible d'identifier l'agent pathogène uniquement dans la plaie primaire (à l'exception de formes septiques maladie), et elle parvient souvent à guérir avant l'hospitalisation. S'il est nécessaire de détecter l'exotoxine tétanique, le matériel de la plaie du patient après un certain traitement est administré à des animaux de laboratoire (souris). Le test est considéré comme positif si les souris expérimentales développent le tétanos.
Tétanos chez les enfants
le tétanos dans enfance se produit beaucoup plus souvent, en particulier chez les garçons, ce qui est associé à la mobilité des enfants, à la fréquence des blessures mineures dans lesquelles les lésions cutanées s'infectent avec le sol. La durée de la période d'incubation est un peu plus courte que chez l'adulte, les manifestations prodromiques sont généralement lissées, seulement chez certains petits patients, le tétanos provoque la douleur et tension dans la zone de la plaie primaire. Le plus souvent, des symptômes bénins de l'effet toxique de l'agent pathogène apparaissent, ils se manifestent par une irritabilité, des caprices, une anxiété déraisonnable de l'enfant, une diminution de l'appétit, mais généralement les parents s'en souviennent plus tard, lors de la collecte d'une anamnèse, car ils considèrent d'abord l'enfant. condition comme un léger malaise pour une autre raison. Par conséquent, le premier signe qui vous permet de suspecter le tétanos est le trismus - contraction spastique muscles masticateurs empêchant l'enfant d'ouvrir la bouche et d'avaler.
En général, le tétanos chez les enfants se manifeste par des symptômes typiques de cette infection, mais l'augmentation des manifestations se produit plus rapidement. La toxine tétanique se propage le long des fibres nerveuses, qui chez un enfant ont une longueur beaucoup plus courte, respectivement, les dommages à la moelle épinière et aux structures réticulaires du cerveau se produisent sur une période plus courte. La tension musculaire des muscles masticateurs s'étend aux muscles mimiques, donnant au visage une expression qui ressemble à la fois à des pleurs et à des rires - un sourire sardonique. Ensuite, les muscles du cou sont impliqués, puis le tronc et les membres, à cette période se produisent également des convulsions, qui sont aggravées par tout stimulus externe et s'accompagnent d'une transpiration importante. Le tétanos provoque de graves souffrances chez l'enfant, en particulier lors du développement de l'opisthotonus, lorsque le corps se cambre brusquement, tandis que la respiration devient difficile, l'enfant éprouve non seulement douleur sévère mais aussi la peur.
Dans la phase de symptômes avancés, le tétanos est le plus dangereux avec des complications telles que la paralysie des muscles intercostaux et du diaphragme, qui peut entraîner un arrêt respiratoire, ainsi qu'une paralysie du muscle cardiaque avec arrêt circulatoire.
Le tétanos chez les enfants selon la durée des principales manifestations peut être retardé de plusieurs semaines, mais généralement la période du pic de la maladie après 5-6 jours se jette dans la phase de rémission des symptômes, les convulsions s'affaiblissent, mais la tension musculaire reste pendant une longue période, la récupération s'éternise généralement jusqu'à un mois ou plus. Pendant cette période, le tétanos est dangereux avec des complications qui se développent en raison d'une hypoxie tissulaire prolongée et de troubles hémodynamiques - pneumonie, syndrome thromboembolique, septicémie.
Un des formulaires spéciaux maladie - tétanos néonatal - se développe lorsque l'agent pathogène pénètre dans le cordon ombilical ou plaie ombilicale, tandis que le tétanos se présente toujours sous une forme généralisée et diffère extrêmement cours sévère, la période d'incubation peut être réduite à quelques heures. En raison du spasme des muscles masticateurs, l'enfant n'est pas capable de téter le lait, l'implication d'autres groupes musculaires se développe rapidement, des convulsions peuvent survenir à la fin du premier jour. Selon diverses sources, le tétanos néonatal est mortel dans 50 à 95 % des cas.
Traitement du tétanos
Un patient diagnostiqué avec le tétanos doit être immédiatement admis dans une unité de soins intensifs avec un équipement de réanimation. Pour le patient, ils cherchent à créer des conditions qui excluent les stimuli externes (sonores, lumineux, tactiles), donc la meilleure option est une boîte isolée avec un faible éclairage. La nutrition du patient devient un gros problème, car il est difficile d'avaler non seulement des aliments denses, mais aussi des liquides. Dans de tels cas, la nutrition par un tube est utilisée, et si le spasme des muscles de l'œsophage ne permet pas cette procédure, la nutrition parentérale doit être limitée, ce qui est également indiqué pour une parésie complète de l'intestin.
Le traitement de la plaie primaire du tétanos est indiqué même lorsqu'elle semble cicatrisée. Du sérum antitétanique est préalablement injecté autour de celui-ci (la dose totale ne doit pas dépasser 3000 UI), et ce n'est qu'après l'écaillage qu'une révision de la plaie est effectuée, en enlevant les tissus morts, corps étranger, création Accès libre l'oxygène à la surface de la plaie, éliminant ainsi les conditions anaérobies nécessaires à la vie de l'agent causal du tétanos. Même le plus petit intervention chirurgicale peut provoquer des convulsions chez le patient, le traitement de la plaie doit donc être effectué sous anesthésie générale. Davantage traitement local les blessures sont réalisées avec l'utilisation de médicaments série d'enzymes- Trypsine, Chimiotrypsine.
Les bacilles tétaniques ne vivent que dans la zone de la plaie, mais ils sécrètent le poison le plus puissant - l'exotoxine, pour neutraliser le sérum antitétanique utilisé dès que possible sous la forme injection intramusculaire une dose de 50 000 unités ou une immunoglobuline spécifique (dose moyenne - 3 000 unités) avec un test préliminaire de tolérance individuelle au médicament. L'administration précoce d'anatoxine tétanique ou d'immunoglobuline est importante car l'exotoxine ne circule dans le sang que quelques jours, puis elle est fermement liée aux gaines des fibres nerveuses contenant de la myéline et, sous forme liée, la toxine n'est pratiquement pas inactivée, ce qui est Pourquoi effet thérapeutique l'anatoxine tétanique spécifique est fortement réduite. Même l'administration opportune de sérum n'est pas en mesure d'arrêter le tétanos déjà développé, cependant, elle réduit considérablement l'intensité des syndromes toniques et convulsifs. L'utilisation de sérum ou d'immunoglobuline peut provoquer une réaction anaphylactique jusqu'au développement d'un état de choc, de sorte que le patient doit être sous observation constante pendant au moins une heure.
Le tétanos procède toujours par un syndrome convulsif plus ou moins prononcé ; des sédatifs et des stupéfiants sont prescrits pour l'éliminer ou du moins en réduire l'intensité. médicaments, neuroplégiques, myorelaxants. Effet bénéfique du diazépam cas sévères le médicament est administré par voie intraveineuse. Si le tétanos survient avec une violation prononcée de la fonction respiratoire, ils ont alors recours à l'introduction de mélanges d'Aminazine, Promedol, Diphenhydramine, Scopolamine, en l'absence d'un effet à part entière, le patient est transféré à ventilation artificielle poumons. Le spasme des muscles masticateurs et cervicaux avec le tétanos peut être si prononcé qu'il empêche le passage du tube endotrachéal, puis de recourir à la trachéotomie. Afin de réduire le tonus musculaire et les effets sédatifs généraux, des barbituriques, du Seduxen, de l'oxybutyrate de sodium, du dropéridol, du fentanyl, des relaxants musculaires à action de type curare (Pancuronium, Tubocurarine-d) sont prescrits.
Le tétanos entraîne souvent une parésie partielle ou complète de l'intestin. Par conséquent, si nécessaire, le patient se voit prescrire des laxatifs doux et un tube à gaz est installé. Le spasme des sphincters du système urinaire nécessite également une correction - cathétérisme Vessie. Une autre complication terrible que le tétanos peut entraîner même en phase de récupération, lorsque le syndrome convulsif est en déclin, est la congestion des poumons avec le développement d'une pneumonie, de sorte que le patient est tourné aussi souvent que possible, des séances d'oxygénothérapie sont utilisées, oxygénation hyperbare.
Le tétanos épuise considérablement le patient, entraîne un affaiblissement de toutes les capacités de protection du corps, par conséquent, au moindre soupçon d'infection secondaire, le patient est prescrit agents antibactériens pour prévenir les complications septiques.
Si le tétanos survient avec des symptômes graves et une déshydratation, l'état du patient est corrigé par des perfusions de bicarbonate de sodium, Hemodez, Reopoliglyukin, plasma, les solutions polyioniques sont largement utilisées.
Vaccin contre le tétanos pour adultes et enfants
Bien que le tétanos soit une infection grave et très dangereuse, il peut être prévenu par une procédure de vaccination de routine assez simple. La première vaccination contre le tétanos est indiquée pour les enfants de trois mois, elle est réalisée avec du DTC - un complexe prophylactique, visant à créer une protection immunitaire également contre et. Le vaccin contient deux types d'anatoxines (diphtérie et tétanos) et des bactéries affaiblies (inactivées) qui causent la coqueluche. Chez les patients les plus jeunes, le vaccin contre le tétanos est administré dans les muscles de la cuisse, chez les enfants plus âgés dans le haut du bras, tandis que les injections dans les fesses ont été abandonnées en raison de complications rares mais toujours présentes. Introduction autorisée sous la peau, l'administration intraveineuse est inacceptable.
La vaccination contre le tétanos chez les enfants comprend la primo-vaccination et la vaccination de rappel. La primo-vaccination est une administration en trois temps de la préparation DTC : la première à l'âge de trois mois, chacune 45 jours après la précédente. Un an plus tard, une revaccination est effectuée, de sorte qu'un bébé qui a atteint l'âge d'un an et demi aura une protection immunitaire fiable contre le tétanos. Parfois, au moment où le bébé doit recevoir le vaccin contre le tétanos pour la première fois, il y a des contre-indications, la vaccination doit être reportée. Mais un tel changement dans le moment de la vaccination ne joue pas un rôle significatif, il est important d'observer les intervalles de temps entre trois portions du vaccin et la revaccination, et un début ultérieur de la vaccination n'affectera pas sa qualité.
En règle générale, la vaccination est bien tolérée, bien que certains enfants développent une hyperthermie à court terme, un léger malaise, des douleurs causées par la vaccination contre le tétanos et des manifestations allergiques.
Vous ne pouvez pas vacciner les bébés qui ont subi une Infection aiguë moins de deux semaines après la récupération finale. Si l'enfant a maladie chronique en attente d'une rémission d'au moins un mois.
La vaccination contre le tétanos peut être administrée par d'autres types de vaccins, tels que Pentaxim, Infanrix, Infanrix Hexa.
Pentax - médicament complexe contenant un vaccin adsorbé (contre le tétanos, la coqueluche, la diphtérie), un vaccin inactivé (contre la poliomyélite) et un composant hémophilique du vaccin. Pentaxim est disponible sous forme de seringue doseuse contenant une dose de vaccin, ce qui élimine son surdosage.
Le vaccin belge Infanrix a une composition antigénique similaire à celle du DPT, mais ne contient pas de cellules entières inactivées de l'agent causal de la poliomyélite, mais uniquement des fragments de leurs parois, ce qui réduit les manifestations réactives lors de la vaccination, le vaccin contre le tétanos fait moins mal chez un enfant.
Les adultes sont vaccinés contre le tétanos dans les cas où une personne ne se souvient pas d'une vaccination précédente, tandis qu'une dose de vaccin ADS-M est administrée deux fois à 45 jours d'intervalle, puis revaccinée six mois plus tard. Si la vaccination précédente a été enregistrée dans carte ambulatoire ou si le patient se souvient exactement de l'heure, la prochaine immunisation est effectuée une fois, également avec le vaccin ADS-M.
Prévention du tétanos
Le tétanos est une infection extrêmement dangereuse et lourde de nombreuses complications avec une mortalité élevée, qui se trouve partout, donc actions préventives sont d'une grande importance.
L'objectif de la prévention non spécifique du tétanos est de réduire les blessures (domestiques, de rue, industrielles, sportives, liées aux loisirs et aux divertissements). Bien sûr, il est impossible d'éradiquer les blessures, en particulier les blessures mineures et apparemment insignifiantes, il est donc important de sensibiliser le public au danger des lésions cutanées infectées et conséquences possibles. Une telle connaissance contribuera à une attitude consciente envers les possibilités de la prophylaxie spécifique moderne du tétanos et encouragera également les gens à se rendre dans des établissements médicaux en cas de blessures pour un traitement approfondi et l'assainissement des lésions cutanées.
Le tétanos dans les formes les plus sévères se développe lors d'avortements et d'accouchements à l'extérieur établissement médical, ces informations doivent également être largement diffusées et provenir de professionnels de la santé et de professionnels des médias réputés.
Pour éviter cela extrêmement infection dangereuseà la fois la vaccination de routine et prophylaxie d'urgence tétanos. De manière planifiée, la vaccination est effectuée à l'aide d'un Vaccins DTP, à l'avenir - moyens associés à l'ADS (ADS-M) ou à l'AS monovaccin, à la suite desquels une protection immunitaire se formera pendant environ 10 ans. Cela signifie que lorsque l'exotoxine tétanique pénètre dans l'organisme d'une personne vaccinée, ses mécanismes de défense en court instant produisent des antitoxines et inactivent le poison du tétanos. Le tétanos peut également se développer chez les personnes vaccinées, mais se déroulera de manière légère ou forme locale, moins redoutable pour la santé et la vie du patient.
Si une personne est blessée, on lui montre une prophylaxie antitétanique d'urgence, dont l'ampleur dépend de la présence ou de l'absence de vaccination dans le passé. Les mesures urgentes comprennent une attention traitement chirurgical défaut de plaie, l'introduction d'anatoxine tétanique et (ou) d'anatoxine, ainsi que la revaccination d'urgence chez les patients précédemment vaccinés.
Le travail éducatif est d'une grande importance dans la prévention du tétanos, dont le but est de faire comprendre à la population le danger de l'infection elle-même et la nécessité de contacter un spécialiste dès que possible en cas de blessure dans un but de prévention spécifique.
Un patient qui a développé le tétanos n'est pas dangereux pour les autres, donc aucune mesure n'est prise dans le foyer. L'objectif principal la surveillance épidémiologique est le contrôle de la vaccination de routine et le respect des calendriers de sa mise en œuvre, l'évaluation des risques d'infection, l'analyse de la durée du maintien de la protection immunitaire.
Un patient qui a été traité pour le tétanos doit rester sous observation au dispensaire jusqu'à deux ans, mais pas moins que la période nécessaire à la réhabilitation complète du patient.
Tétanos - quel médecin vous aidera? Si vous avez ou soupçonnez le tétanos, vous devez immédiatement demander conseil à des médecins tels qu'un spécialiste des maladies infectieuses, un chirurgien.