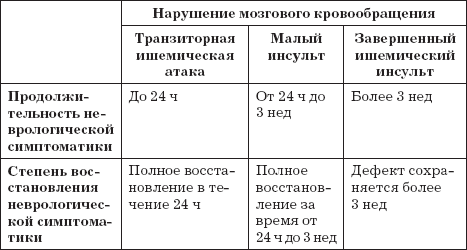
Isheemiline insult on aju vereringe akuutne rikkumine konkreetses arteriaalsel basseinis, mis toob kaasa aju nekroosi veeni ja sellega kaasneb resistentne neuroloogiline puudujääk, mis on salvestatud rohkem kui 24 tunni jooksul.
Isheemiline insult on kõige levinum aju vereringehäirete vorm ja on umbes 80%. Meie riigis jääb selle haiguse suremus üks maailma kõrgeimaid, rohkem kui 400 tuhat lööki registreeritakse igal aastal, mis siis, kui nad ei lõpe jalati, nii et see põhjustab diskvalifitseerimisketta.
Stroke riskitegurid
Hoiatas - see tähendab relvastatud, nii et kui sa tead, mis tuleneb see Aless, saate takistada see haigus. Riskiteguritel on insult:
- ateroskleroos;
- hüpertensiivse haiguse (töötlemata hüpertensioon kuulutustega rohkem kui 200/100 mm Hg. Art. Suurendab üle 10 korda suurem oht);
- IHD (eriti selliste rütmihäirete esinemine puhastamine arütmia);
- diabeet;
- tobacocco;
- rasvumine, hüperlipideemia;
- Ajaloos;
- meessoost põrand (meeste löögid esinevad sagedamini);
- eakate vanus.
Tahaksin märkida, et praegu ei loeta insult eraldi nosoloogiliseks üksuseks ja selle jaoks saate eraldada ühe etioloogilise teguri - ateroskleroosi.
Isheemilise insuldi sümptomid
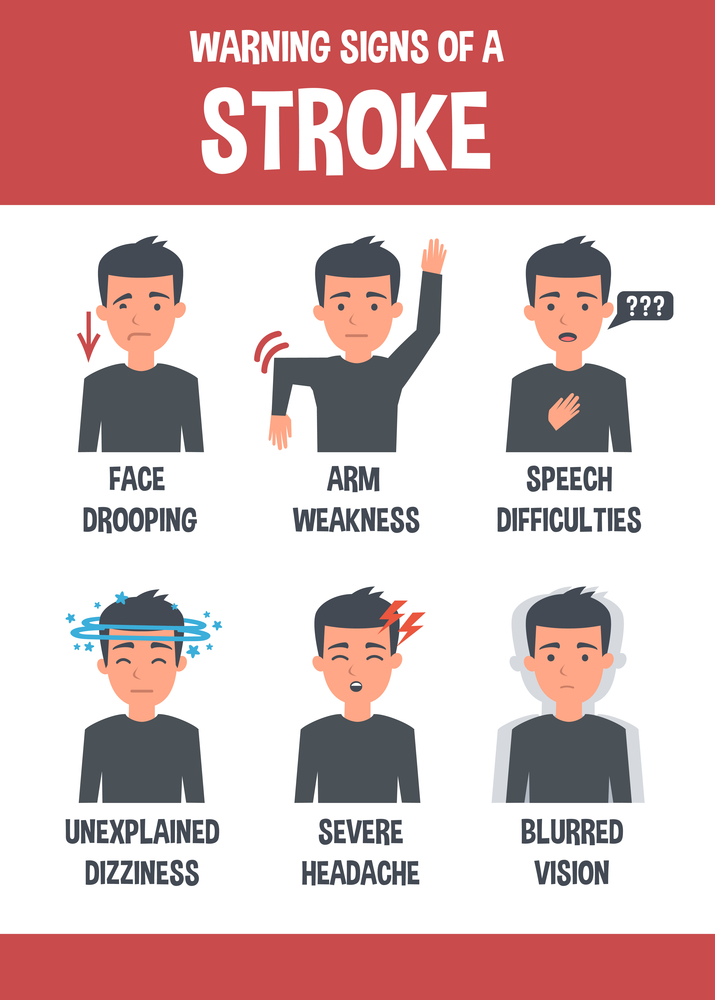
Sõltuvalt aju verevooluhäirete astest on võimalik järgmised tihendid ilming:
- Äge algus: kiire välimus Neuroloogilised sümptomid ja puudujääk, patsient võib haiguse alguse aja selgelt märkida. Selline voolu on iseloomulik embolocal insult (juuresolekul flicketing arütmia patsiendil);
- ebanormaalne algus: võidete sümptomid on "vilkuv" iseloomu järk-järgult kasvades ajas;
- kasvaja sarnane algus: isheemia kasvab pikka aega, lööb aju pagasiruumilaevad, mis lõppkokkuvõttes viib lõpuks aju koe kahjustuse suure teraga insult.
Esimesed märgid insuldi, mida patsient peaks pöörama tähelepanu:
- kõne rikkumine või raskused;
- väljendunud peavalumis ei liigu pärast NSAIDide võtmist;
- jäsemete nõrkus ja tuimus, pool keha;
- väljendunud pearinglus, millele on kaasas iiveldus ja oksendamine;
- oriensioni rikkumine kosmoses, ajas ja iseendas;
- Äkiline pimedus üle ühe silma või väljade kaotuse üle.
Ohtlikud sümptomid peavad teadma iga, sest hilinenud kaebus arstiabi Oluliselt kahjustab haiguse kulgu prognoosi. Varasem patsient pöördub spetsiaalse meditsiinilise abi poole, seda suurem on võimalus kaotatud funktsioonide kiire taastumine ja taastamine, sest aja möödumine läheb mõne minuti jooksul.
Insuldi klassifikatsioon
Kõige tavalisem on röstsaia klassifikatsioon, milles eristatakse järgmisi võimalusi:
- südameemboolne: emibles on trombles, mis on moodustatud Shimmeri arütmia südame õõnsuses, mitraalses südamehaigus, hiljuti kannatanud müokardiinfarkti;
- atherotrombootiline: aterosklerootiline tahvel kasvab suurte arterite luumenis, mis on haavandunud, trombi moodustub sellele. Kui plaatide vahe tekib, areneb arterio-arteri embolism;
- hemodünaamiline: insult areneb jäme stenoosi taustal 70% nii intrakraniaalsete kui ka ekstrakraniaalsete ja ekstrakraniaalsete anumate taustal koos terava langusega arteriaalne rõhk;
- hemoroloogiline: tromboos ajude laevadel tekib hematoloogiliste haiguste tõttu (vere hüpercoagulation -Erria, trombotsüteemia jne);
- launiline infarkt: aju arteriooli tromboos subkorteris nuclei. Fookus on keskmiselt 15 mm, kuid seda iseloomustab selle kliinik, mis on seetõttu eraldatud eraldi rühmale.
Sõltuvalt veresoonte bassein on mõjutatud järgmised löögid:
- Karotiidi bassein:
- karotiidi sisemine arteri;
- ees aju arter;
- keskmise aju arteri.
- Vertebrabasilar bassein:
- selgroolüli arter;
- basilar arteri;
- tserebelli infarkt;
- tagumine aju arter;
- talamuse infarkt.
- Mis on isheemiline insult
- Isheemilise insuldi ravi
- Isheemilise insuldi ennetamine
- Mida arstid peaksid ühendust võtma, kui te olete isheemiline insult
Mis on isheemiline insult
Isheemiline insult - See on kliiniline sündroom, mis väljendub kohalike ajufunktsioonide ägeda rikkumise tõttu, mis kestab rohkem kui 24 tundi või põhjustada surma, võib põhjustada verevarustuse puudulikkus teatud aju tsoonis a Aju verevoolu, tromboosi või emboolia vähenemine, mis on seotud veresoonte, südamete või vere haigustega.
Mis tekitab isheemilise insuldi
Isheemilise insuldi (AI) arendamise peamiste etioloogiliste tegurite hulgas tuleb märkida ateroskleroosi, arteriaalse hüpertensiooni ja nende kombinatsiooni. Eriti oluline on ka tegurite roll vere jooksvate omaduste suurenemisele ja suurendada selle agregatsiooni suurendamist. moodustavad elemendid. AI esinemise oht diabeediga, müokardihaigustega, eriti kahjulike häiretega südame rütm.
Patogenees (mis toimub?) Isheemilise insuldi ajal
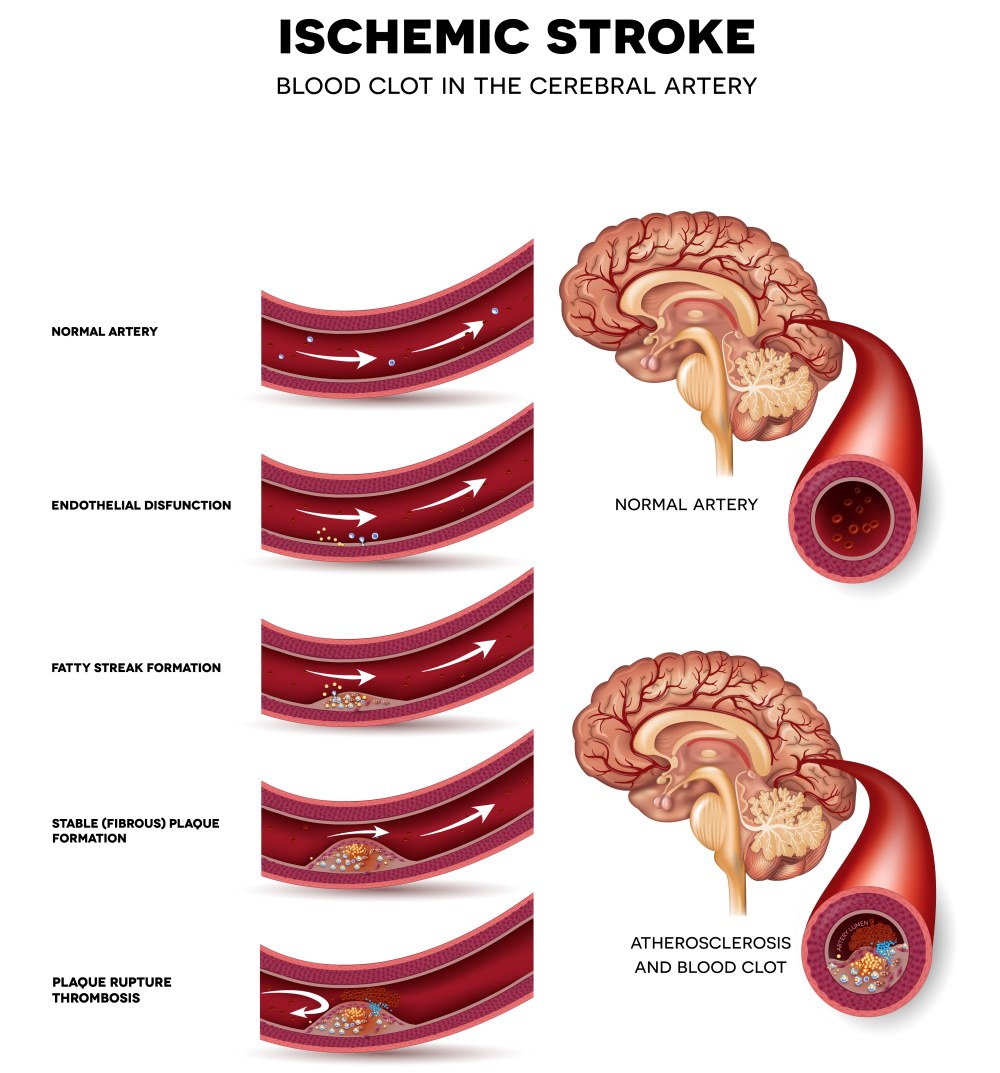
Üks tähtsamaid patogeneetilisi arengumehhanisme netrombootiline IIsee on ateroskleroosi põhjustatud pea- või intracrarani anumate peamiste arterite luumeni ahenemine. Sadestumine lipiidikomplekside intima arter põhjustab mõju endoteeli, millele järgneb moodustumise ateroomatous naastu selles tsoonis. Selle evolutsiooni protsessis suurenes tahvlite suurus selle kujuga elementide settimise tõttu, anuma maht väheneb, sageli saavutades kriitilise stenoosi või täieliku oklusiooni taseme. Kõige sagedamini aterosklerootiliste naastude moodustumist täheldatakse suurte laevade bifurkatsioonitsoonides, eriti kararoteid arterites, selgroode suu lähedal. Ajuarterite luumeni kitsenemine täheldatakse, kui põletikulised haigused - arterite. Paljus juhtudel täheldatakse kaasasündinud ebanormaalseid kõrvalekaldeid. vaskulaarsüsteem Aju laevade aplaasia hüpotsüüli kujul, nende patoloogilise hoidla. AI arendamisel on patoloogiliselt modifitseeritud selgroolüli taustal põhjustatud selgroogude ekstravavaatlik kokkusurumine. Diabeedi ja arteriooli arterite kahjustuste kahjustusi. arteriaalne hüpertensioon.
Võimas tagatise ringlussüsteemi olemasolu võimaldab teil säilitada piisava aju verevoolu isegi raskete kahjustuste tingimustes ühele või kahele pagasiruumi arterile. Mitme laevakahjustuse korral on kompenseerivad võimalused ebapiisavad, AI arengu eeltingimused luuakse. AI esinemise oht suureneb aju vereringe anti-ravi rikkumisega. Selles olukorras oluline tegurakuutse esinemiseni cerebral isheemiaon vererõhu ebastabiilsus oma võnkumiste puhul nii olulise suurenemise ja vähenemise suunas. Tingimustes väljendunud stenoosi lüüasaamist aju arteriaalse arteri hüpotensiooni, nii füsioloogilise (une ajal) ja arendades taustal patoloogilised seisundid (Äge müokardiinfarkt, verekaotus), on patogeneetiliselt olulisem kui mõõdukas arteriaalne hüperte
Isheemilise insuldi sümptomid
Kliiniline pilt Isheemilist insult on esindatud teatud ajuosakonna funktsiooni järskude sümptomid. Neid määrab ajuosakonna poolt, mis on üllatunud isheemia, kahju. Enamikul juhtudel on patsientidel esinevad sümptomid kõne-, mootori- ja tundlike funktsioonide rikkumised, mis on ühel küljel visioon.
- Mootorihäired
Lõõgastus või ebamugav liikumine keha ühel küljel, täis või osalised (hemipapid). Samaaegsuse kahepoolne areng nõrkus jäsemete (parapaperta, tetrapireeps). Neelamise häirimine (düsfagia). Koordineerimisrikkumised (ataksia).
- Kõne rikkumine
Rikkumised mõistmise või kasutamise kasutamine (Aphasia). Lugemise (Alexy) ja kirjade (Agraphia) rikkumised. Konto rikkumised (Akalialia). Kõne määrdeaine (dysartrotria).
- Tundlikud rikkumised
Somatosensoorse tundlikkuse muutused keha ühel küljel, täis või osaline (hemigesteesia). Visual - vähendatud vaade ühe silma, täis või osalise (mööduva monokulaarse pimeduse). Vaatevälja parema või vasaku poole (või kvadrant) kadumine (hemianopsy, kvadianopsia). Kahepoolne pimedus. Kaks silma enne silma (diplopia).
- Vestibelaarne
Objektide pöörlemise tunne (süsteemi pearinglus).
- Käitumise ja kognitiivsete funktsioonide rikkumine
On raske riietuda, kammita, puhtad hambad jne; Sisundi rikkumine ruumis; Jooniste rikkumiste kopeerimine, näiteks tunde, lill või lõikuvad kuubikud (visuaalse ruumilise taju rikkumine). Mäluhäired (amneesia).
Isheemilise insuldi diagnoosimine
Otsus uurimise vajaduse ja meetodite valiku kohta sõltub patsiendi sümptomitest, selle vanusest, samuti haigustest, mida patsient kannatas enne ja pärast insulti; Patsiendi valmisolek riskide, kulude ja ebamugavuste suhtes; Uuringu eesmärgid ja selle kulude ja tõhususe suhe. Kuid kõik insuldiga patsiendid, kes peetakse intensiivraviKõigepealt on vaja uurida uuringute loetelu, isegi kui kontroll näitab kindlasti haiguse põhjust.
Uuringud, mis tuleb läbi viia kõigi insuldiga patsientide suhtes:
- Kliiniline vereanalüüs
- Vere glükoos, uurea ja vere elektrolüütide
- Vere plasma kolesterool
- 12-kanaliline elektrokardiograafia
- Hädaolukorra lõpmatu arvutatud tomograafia (CT) aju jaoks: - diferentsiaaldiagnoos Hemorraagiline insult ja ajuinfarkt (CT tuleks läbi viia mõne tunni jooksul pärast insulti)
Haige, kus insuldi etioloogia ei ole endiselt selge või mis vastavalt kontrollile või lihtsad meetodid Uuringuid võib kahtlustada põhjus, rohkem spetsialiseeritud uuringud viiakse läbi.
- Ultraheli duplex skaneerimine
- Ajude angiograafia
- Magnetic-Kiirkondlik angiograafia (MRA) ja INTARAAAL DIGITAL DIGITAL DIGITAALNE ANDROGNOGRAAFY (VAQSA)
- Anduri kajakaste kardiograafia (TT-ECHO-KG)
- Magnetresonantstomograafia
Isheemilise insuldi ravi
Insulite ravis on tavaline eraldada põhi- ja diferentseeritud ravi. Põhiravi ei sõltu insuldi olemusest (isheemiline või hemorraagiline). Diferentseeritud ravi, vastupidi, määratakse insuldi iseloomu järgi.
Isheemilise insuldi põhiteraapia
Põhiline solvang ravi on suunatud tegelikult säilitada peamine elutähtis olulised funktsioonid organism. Alusravi hõlmab piisava hingamise tagamist vee- ja elektrolüütide häirete kontrollimise ja korrigeerimise piisava hingamise tagamist, vähendades aju turse, kopsupõletiku ennetamist ja ravi.
Diferentseeritud ravi akuutses perioodis
Epidemioloogilised uuringud näitavad, et vähemalt 70% isheemilisest löögist on seotud tromboosi või aju arterite trombembooliaga. Sellistel juhtudel kõige rohkem kaasaegne meetod Ravi on nn trombolesi, mis saavutatakse koeplasminogeeni aktivaatori intravenoosse või intrautoteraalse manustamisega.
Praeguseks on trombolüüsi kasuliku mõju isheemilise insuldi tulemustele nii kontrollitud uuringute raames kui ka igapäevase kliinilise praktika raames.
Vere reoloogiliste omaduste parandamiseks äge aja jooksul kasutatakse hemodilatsiooni laialdaselt intravenoosne infusioon. Empiiriliselt laialdaselt kasutatud nn vasoaktiivseid preparaate (pentoksifyllin, instrenton, vinpoketiin, blokeerijad kaltsiumi kanalid), kuigi nende kliinilise efektiivsuse kinnitamine ei ole praegu saadaval.
Patsientide säilitamine isheemilise insuldi taastumisperioodil
Reeglina, soodsa isheemilise käiguga, järgides Äge esinemine Neuroloogilised sümptomid, selle stabiliseerimine ja järkjärguline regressioon toimub. Eeldatakse, et neuroloogiliste sümptomite tõsiduse arendamine põhineb "ümberõppe" neuronite protsessil, mille tulemusena võtavad puutumata aju osakonnad mõjutatud osakondade funktsioonidele.
Pole kahtlust, et aktiivne mootor, kõne- ja kognitiivne rehabilitatsioon taastunud isheemilise käigulise perioodi jooksul mõjutab soodsalt neuronite ümberõppe protsessi ja parandab tulemust. Taastusravi tegevused tuleks alustada nii kiiresti kui võimalik ja süstemaatiliselt läbi vähemalt esimese 6-12 kuu jooksul pärast isheemilist insult. Sel ajal on kaotatud funktsioonide taastamise määr maksimaalne. Siiski on näidatud, et rehabilitatsioonitegevus on sulatatud positiivne mõju Ja hilisemates tähtaegades.
Mis tahes patogeneetilises versioonis, alates esimesest tunnilt kliiniliste sümptomite ilmingus, tuleb määrata antipleetide ravimid, mis vähendab korduvate isheemiliste sündmuste riski 20-25% võrra.
Korduvate isheemiliste löögi edasine ennetamine peaks olema suunatud ajude isheemia peamiste riskitegurite parandamisele. Tuleks teha piisav antihüpertensiivne ravi, et julgustada patsienti suitsetamisest loobuma või sigarettide arvu vähendamiseks sigarettide arvu vähendamiseks, teostama vahetuskursside (hüpergieemia, hüperlipideemia) korrigeerimiseks ülekaalulisuse ja hüpodüniini vastu.
Kursus asendusravi Patsiendid, kes läbivad insuldi sisaldab meditsiiniline võimlemine, Klassid passiivse ja aktiivse rehabilitatsioonide simulaatorite jaoks, ergoteraapia, massaažide, riistvara vertikaalsuse ja veduri klasside jaoks (kõndimise taastamine), füsioteraapia, stimulatsiooni ravi, proteeside ja ortopeediliste seadmete valik.
Meditsiinilised sündmused Kui ONMK peaks algama võimalikult varakult, eelistatavalt intervalliga "terapeutilise akna" - esimese 3-6 tunni jooksul alates haiguse arengu hetkest. Patsiendi seisundi piisavus ja intensiivsus määravad suures osas haiguse edasise kursuse ja eksiku. Patsient näitab neuroloogilise või neurosudaalse haigla haiglaravi, kui intensiivravi seadmes ulatusliku käiguvahetuse arengu korral. Arvestades kõrgsagedus Aju ja südame vaskulaarsete kahjustuste kombinatsioon, enamik patsiente vajab kardioloogi konsultatsiooni. Võimaluse korral nii palju kui võimalik varased tähtajad Tuleks lahendada vajadust ja neurokirurgilise ravi võimalust. Sobimatu, patsientide haiglaravi sügava kooma seisundis elutähtsate funktsioonidega, raske orgaaniline dementsusarendamata onkoloogilised haigused.
PNMK-ga patsiendid nõuab voodirežiimi lõpuni Äge periood riigi stabiliseerimine. Statsionaarne ravi on näidatud äge hüpertensiivse entsefalopaatia korral, raske hüpertensiivse kriisi, korduva TIA-ga. Vähendavates tingimustes läbi viidud ravi puudumine ja ägenemine on märgitud ka kaheksatalatsiooni puhul. samaaegsed haigusedeelkõige IBS.
On kaks peamist ravi - diferentseeritud sõltuvalt löögi (hemorraagilise või isheemilise) olemusest ja diferentseerumata (aluselise) olemusest, mille eesmärk on säilitada homeostaasi elutähtsad funktsioonid ja parandamine.
Diferentseerimata ravi. Korrigeerimist tegevuse südame-veresoonkonna süsteemi eesmärk on eelkõige kontrollida vererõhku. Selle numbrid peaksid olema 15-25 mm Hg. Art. ületada patsiendile tuttav. Tuleks vältida harva vähenemist vererõhu vähenemist, et vältida hukkamõistmise sündroomi arengut. Hüpotensiivne ravi hõlmab beeta-adrenoblokeste (anapriini, atenolooli), kaltsiumikanali blokaatorite kasutamist (lühiajalise toime - nifedipiini ja pikaajalise - amlodipiini), diureetikumide (furosemiid), vajadusel - ACE inhibiitorite (kaptopriili, enalapriil). Kui suukaudse manustamise ebatõhusus on võimatu või ebaefektiivsus, manustatakse ravimite intravenoosselt vererõhu reguleerimise all. Arteriaalse hüpotensiooni arendamisel määratakse kardiotoonilised ained (meston, cordiamin), kuna kortikosteroidide intravenoosne manustamine (hüdrokortisoon, deksametasoon). Näidustuste juuresolekul korrigeeritakse koronaarse vereringe rikkumised, teravalt esinevad südame löögisageduse häired ja juhtivus ja südamepuudulikkus
Hingamisteede funktsiooni kontrollimine hõlmab tagamist hingamisteede Suuõõne ja nina tualett, sekretsiooni eemaldamine ja ülemise hingamisteede oksendamine imemise abil. Võimalik intubatsioon ja patsiendi tõlkimine kunstlik ventilatsioon kopsud. Pulmonaarse turse arendamisega on vaja südame glükosiide kasutuselevõttu (Corglgon, stöfantin), diureetikumid. Raske insuldi puhul esimesest päevast tuleb alustada antibiootikumide kasutuselevõtu lai spektri Meetmed (sünteetilised penitsilliinid, tsefalosporiinid) pneumoonia ennetamiseks. Selleks, et vältida seisamatute fenomena kopsudes, on vaja alustada aktiivset ja passiivset alustada kõige suuremat aega (sh külgedelt keerates) hingamisteede võimlemine.
Homeostaasi säilitamiseks nõuab piisava hulga soola väärarengute kasutuselevõttu (2000-3000 ml päevas Emades): tsükli eine-flor, isotooniline naatriumkloriidi lahus, 5% glükoosilahus ja see on vajalik kontrollimiseks Diuresis ja aeteeritud vedeliku kaod. Arvestades, et insuldiga patsiendid arenevad sageli atsidoosi, 4-5% naatriumvesinikkarbonaadi lahust, 3,6% trisamiinilahust (Kos-indikaatorite juhtimisel). Vajaduse korral korrigeeritakse kaaliumi ja kloori ioonide sisaldus. Ägeda insuldi perioodil peaks patsientidel olema toitumine, rich vitamiinid ja valgud, madala glükoosi ja loomsete rasvadega. Allaneelamise rikkumisega tutvustatakse toitu nasogastrilise sondi kaudu.
Aju turse vastu võitlemine hõlmab kortikosteroide kasutamist, peamiselt deksezone (16-24 mg päevas, 4 manustamist) või prednisooni (60-90 mg päevas). Nende kasutamise vastunäidustus on mitte-tulevane arteriaalne hüpertensioon, hemorraagilised tüsistused, rasked vormid Drag-diabeedi näitab glütserool Perosa ka Osmootiliste diureetikumide (15% mannitool, revluma) või saluretics (furosemiid) intravenoosne tilgutamine.
Kontrollima vegetatiivsed funktsioonid Sisaldab soole aktiivsuse reguleerimist ( rich Fiber ja dieediga piimhappetoodetega, vajadusel laksatiivide kasutamise, peegelduste puhastamise ja urineerimise kasutamise. Vajadusel toimub kateetri põieUplingi infektsiooni vältimiseks tungivat tungivalt tungivalt kuseteede. Alates esimesest päevast nõuavad regulaarset töötlemist naha pokrov antiseptilised ravimid Voodide vältimiseks on soovitav kasutada hüpertermia funktsionaalseid anti-nägu madratsid - antipientriide kasutamine
Diferentseeritud ravi. Peamised suunad diferentseeritud ravi ägedate ajurjääride ravi - piisava perfusiooni taastamine isheemilise pooleldi piisava tsooni ja piirates suurus isheemia, normaliseerumise reoloogilise ja koagulatsiooni omaduste verd, on õmmeldud neuronite kahjustav isheemia ja stimuleerimine reparatiivsete protsesside närvikoe.
Üks tõhusamaid ravimeetodeid on hemodilation - narkootikumide kasutuselevõtt, mis vähendavad hematokriti taset (kuni 30-35%). Selleks kasutatakse refooliglutsiini (Reomakodex), igapäevane maht ja manustamismäär määratleb mõlemad hematokriti parameetrid ja vererõhu tase ja südamepuudulikkuse tunnuste olemasolu. Madala arteriaalse rõhu all on võimalik polüglükiin või soola isotoonilised lahused. Samal ajal on euphilliini, pentoksüfalli (tsentaalse), nikololaini (ülemuse) lahused intravenoosselt ette nähtud. Südame löögihäirete puudumisel kasutatakse vinpokices (Cavinton). Kuna patsiendi seisund stabiliseerib, asendatakse ravimite intravenoosne manustamine suukaudse manustamisega. Kõige tõhusam on atsetüülsalitsüülhape (1-2 mg / kg kehakaalu), on soovitav kasutada ravimi vormi. Toetades minimaalset negatiivset mõju mao limaskestale (trombassaale): pentoksifyllin, cinnarizin, Refretiin (ANGINO).
Aju arterite suureneva tromboosi puhul näitab kardiogeense emboolia progrediivate vooluga antikoagulantide kasutamist veenisiseselt intravenoosselt päevane annus 10-24 tuhat ühikut või subkutaanselt 2,5 tuhat ... 4-6 korda päevas. Rakendamisel nõuab hepariin koagulogrammi ja verejooksu ajal kohustuslik kontroll. Vastunäidustused selle kasutamiseks ja trombolüütiliseks on erinevate lokaliseerimise verejooksul ( haavandiline haigus Mao, hemorroidid), resistentsed mitte-tuleva hüpertensioon (süstoolne rõhk üle 180 mm HG), teadvuse tõsised häired. DVS-sündroomi arendamisega on näidatud antitrombiini III taseme vähenemise tõttu natiivse või värskelt külmutatud vere plasma kasutuselevõtu tõttu. Pärast hepariini kasutuselevõtu peatamist on ette nähtud kaudse toime anticoagulandid (fenüülin, sünkroonm) vere koagulatsiooni indikaatorite juhtimisega.
Füüsilise insuldi tro loodud iseloom võimaldab trombolüütiliste haiguste kasutamist esimestel tundidel (uroninaasi, streptaasi, streptokonastase). Tulenevalt asjaolust, et intravenoosne manustamine Neil ravimitel on suur hemorraagiliste tüsistuste oht efektiivne viis See on suunatud trombolüüsile, milles ravimit röntgenkiirte kontrolli all viiakse otse tromboosi tsooni. Võimas fibrinolüütiline toime on rekombinantse plasminogeeni koe aktivaator, mille kasutuselevõtt on samuti soovitatav ainult haiguse esimestel tundidel.
Sisse keeruline ravi S.-ga patsiendid Äge kahjustused SVA vereringe mo on näidatud, et kasutada narkootikume, millel on antiagrežiivsed ja vasoaktiivsed efektid: kaltsiumikanali blokaatorid (Nimotop, flunariseeritud), Vaskala, Tanakan. Angioprotektorite kasutamine on põhjendatud: Neutin (ANGINO). Nende ravimite kasutamine on soovitatav haiguse ägeda faasi, samuti TIA patsientidel.
Selleks, et vältida hemorraagiat isheemia tsoonile, kui ulatuslikud südameinfarktid Ditinon (naatriumatalaat) on ette nähtud intravenoosselt või intramuskulaarselt.
See on äärmiselt oluline narkootikumide kasutamiseks, millel on ajukoes neurotroofne ja neuroprotektiivne toime. Sel eesmärgil kasutatakse notropüül (kuni 10-12 g päevas), glütsiini (1 g päevas sublingvaal), aplagiin (5,0 ml 200,0 ml isotoonilise naatriumkloriidi lahusega intravenoosselt 1-2 korda päevas), Semaax ( 6-9 mg 2 korda päevas intranasaalselt), tserebrolüsiin (intravenoosselt 10,0-20,0 ml päevas). Nende ravimite kasutamine aitab kaasa häiritud funktsioonide täielikumale ja kiirele taastamisele. Mõnel juhul on eelkõige globaalse aju isheemia kasutamine barbituraadid (naatriumtiopentaalne) kasutamist vähendada aju energiavajadusi isheemia tingimustes. Selle meetodi sirogne'i rakendamine piirdub ravimi väljendunud südamepressiivse ja hüpotensiivse toimega, hingamisteede rõhumise rõhumise. Teatud mõju antakse ravimid, mis inhibeerivad lipiide peroksüdeerimisprotsesse: Unibiooli, E-vitamiini, Aevit.
Isheemilise insuldi ennetamine hõlmab vererõhu korrigeerimist, normaliseerimist lipiidpektri Vere, vere viskoossuse suurenemine, antiagregantide on ette nähtud. Dieet-ravi, annus treening stressRatsionaalne tööhõive. Üks tõhusaid meetodeid isheemilise insuldi ennetamise meetodid on arterite kirurgiline rekonstrueerimine, aju tarnimine, peamiselt unine, samuti selgroogsete, alamklavia ja nimetu arterite. Operatsiooni märkimine on arteri väljendunud stenoos, mis väljendub aju ringluse ajutiste rikkumiste tõttu. Mõnel juhul tulenevad näidustused arterite tegemise ja asümptomaatilise stenoosi taastamiseks.
Diferentseeritud konservatiivne ravi Hemorraagilise insuldiga. Põhirõhk on vähendada vaskulaarseina läbilaskvust ja trombi moodustunud lüüsi ennetamist. Fibrinolüüsi sulgumiseks ja tromboplastiini tootmise aktiveerimiseks kasutatakse epsilon-aminokaproonhapet. Üle 3-5 päeva, 50,0-100,0 ml 5% ravimi lahusest 1 või 2 korda päevas intravenoosselt intravenoosselt. Kasutatakse proteolüütiliste ensüümide inhibiitoreid: Trasilololololool (Contrable, Gordoks) esialgses annuses 400-500 tuhat elf päevas, siis - 100 tuhat ühikut 3-4 korda päevas intravenoosselt tilguti. Tõhus hemostaatiline preparaat, millel on väike tromboosi risk on dikiin (naatriumatalaat). Vasospasmi ennetamiseks, mis raskendab subarachnoid verejooksu kulgemist, määratakse patsient NiMofile.
Kirurgiline ravi hemorraagilise käiguga. Mediaalse hematoomi eemaldamine, mis on tüüpiline hemorraagilisele insulile, sisemisele kapslile, talamusele, reeglina, ei too kaasa patsientide seisundi paranemist ja ei muuda oluliselt prognoosi. Patsientidel võib patsientidel suhteliselt esineda ainult mõnikord toimingu näidustusi noore Üldise aasta ja kesksed sümptomid Pärast riigi suhtelise stabiliseerimise perioodi. Seevastu hematoomi eemaldamine suurte poolkerade valges aines lokaliseeritakse külgsuunas sisemise kapsli suhtes, reeglina toob kaasa patsiendi seisundi olulise paranemise ja seetõttu dislokatsiooni sümptomite regressiooni. kirurgiline sekkumine Nende hematoomidega tuleks kaaluda absoluutselt näidatud.
Peamine meetod töötlus Selleks, et eemaldada intratserebraalsed hematoomid on craniotomia. Mis külgsuunas hematoomi levikut selle saarel aju, lähenemine hematoomi läbi külgmise (Silviev) Groove oli kõige vähem traumaatiline, samas kui trepanaat viiakse läbi esiosa ajalises piirkonnas. Hematoomid, lokaliseeritud visuaalse beagle'i valdkonnas, saab eemaldada nurgakeha lõigu kaudu. Atüüpiliste verejooksuga kirurgiline juurdepääs Määratakse hematoomi paigutusega ajus.
Sügavate hematoomide eemaldamiseks võib kasutada stereotaktilist aspiratsioonimeetodit. Vastavalt CT-uuringute tulemustele määratakse hematoomi koordinaadid. Patsiendi peaga kinnitatud stereotaktilise aparaadi abil tutvustatakse lõikeava läbi aspiratoriga ühendatud kanüüli. Kaitsja luumenis on nn arhimeedia kruvi, mille pöörlemine toob kaasa hematoomi hävitamise ja eemaldamise. Määratud meetodi eeliseks on selle minimaalne traumaatilisus.
Hemorrheage tserebellile võib põhjustada eluohtliku aju varre, mis muudab kirurgilise sekkumise selles olukorras vajalikuks. Üle asukoha hematoomi, tagumine resektsioon chernidaya Yameki.. Tahke aju ümbrine on järjekindlalt ilmnenud ja ajukasse kanga roogasid, veres on kogunenud, vere eemaldatakse aspiratsiooni abil ja haava pesemine.
Isheemiline insult - Focal ajuinfarkt, mis ilmneb rohkem kui 1 tund neuroloogiliste häirete tõttu. Enamik sagedased põhjused Isheemiline insult on väikeste, sügavate kortiliste arterite nonsomedaotne oklusioon; aju arteri embolmi südame või arteriaalse päritolu ummistus; Arteriaalne tromboos hemodünaamiliste häiretega, mis põhjustavad aju verevoolu vähenemist. Diagnoosi tehakse kliiniliste andmete põhjal ja kinnitatakse tulemuste tulemuste tagajärjel. Mõnel juhul on trombolüütiline ravi äge aja jooksul efektiivne. Korduvate löögiohtude riski vähendamise meetmeid võib seostada karotid endirotektoomia, antikoagulandi ja antitrombootilise raviga.
Isheemilise aju insuldi põhjused
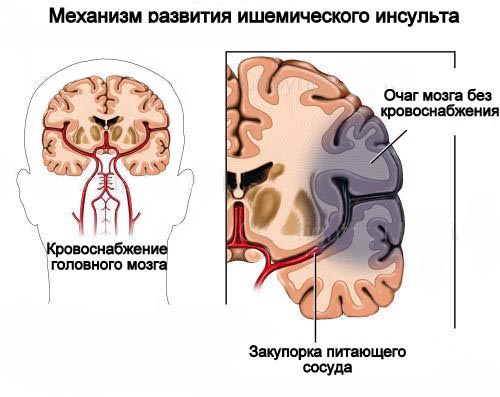
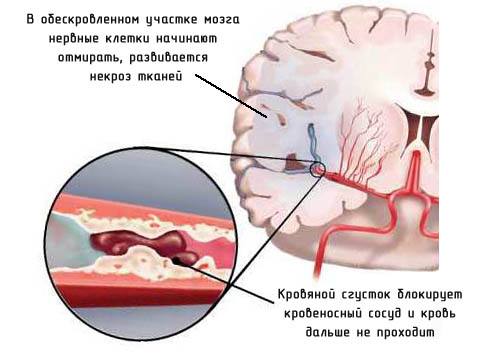
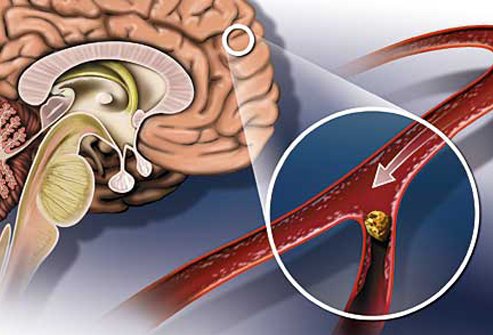
Isheemia tekib tavaliselt tromboosi või emboolia tõttu. Kasutatud aterosklerootiline tahvel on trombi fookus. Aterosklerootiliste naastude moodustumine on võimalik ükskõik millises peamistes ajuarterites, kuid rohkem iseloomulikumatele turbulentse verevoolukohtadele, eriti bifurkatsiooni valdkonnas unine arteri Ja sisemise unearteri filiaalides. Kõige sagedamini on trombi moodustatud peamistes barrel aju arter Ja selle oksad, samuti aju baasi suured arterid, sügavad perforeerivad arterite ja väikeste kortikaalide oksad. See mõjutab basilar arteri ja supraklinoidi osakond sisemise unearteri osakond, st Selle segment õõnastava siinva ja suproqelinoidi protsessi vahel.
Rohkem haruldased põhjused Tromboos võib olla sekundaarne põletik ajuarterite tõttu ägeda või kroonilise meningiidi, vaskuliit eri etioloogia; süüfilis; Ajuarterite või atsite seina kimp; haigused, millele lisanduvad hüpercoagulation või vere viskoossus; Haruldased haigused, näiteks pesemise haigus, BinsWangeri tõbi; Sümpaathoomiliste ravimite kasutamine. Varase põlvkonna suukaudne manustamine rasestumisvastased vahendid olid seotud ka suurenenud risk Ajude laevade tromboos.
Migratsioon vereringe Emboli võib ajutiselt või pidevalt ummistada anuma arteriaalse puu aju. Kõige sagedamini allikas ajumaksed on trombis moodustunud südames, kui kodade fibrillation pärast Äge infarkt müokardi või operatsiooni avatud süda; Ventiilide kahjustamise tõttu reumaatilise südamehaiguses; Eemaldamise allikas võib olla taimestik bakteri- või marktika endokardiidi ventiilidekraanil või pärast ventiili proteeside operatsiooni. Emboltsi allikas on sageli ekstrakraniaalsete anumate aordi- ja kaelalaevade kaared. Palju harusse sageli emboolia on rasva, gaasi või venoosse trombami, mis liiguvad südame paremast poolest vasakule avatud ovaalne aken. Golicales on spontaanselt või pärast südame ja laevade invasiivseid manipulatsioone.
Väike fookus isheemiline kahjustus Pärast lünkaarinfarkti tõttu on see tingitud väikeste perfüüri arterite takistamisest, mis on Kroa-kinate sügavad kortikaalistruktuurid. Arvatakse, et nende laevade obstruktsiooni põhjus on lipogüaliin, mitte ateromatoos, embolite roll perforeerimise arterite ummistuses on väga vastuoluline. Lacooneri infarkt esineb sagedamini eakatel taustal ebapiisavalt kontrollitud diabeedi ja arteriaalse hüpertensiooni taustal.
Vähem sagedase isheemilise aju insult tekib vaskulaarse spasmi või venoosse infarkti tõttu.
Ceren Aju isheemilise põhjused
Ebapiisav verevoolu eraldi aju arterit võib sageli kompenseerida tagatise süsteemi tõhusa tööga, eriti unine ja seljaaju arterite vahel suure aju arteriaalses ringis ja vähemal määral, poolkera suurte arterite vahel aju. Kuid anatoomiliste variatsioonide arteriaalsete variatsioonide suurte aju ja läbimõõdu tagalaevade, ateroskleroosi ja teiste omandatud arteriaalse kahjustuste võivad katkestada tagatise oja, suurendades tõenäosust, et ummistus ühe arteri põhjustab aju isheemia.
Kahjustused muutuvad pöördumatuks, kui verevoolu maht väheneb 30 minuti jooksul või alla 40% võrra vähem kui 3-6 tunni jooksul alla 5% -ni. Kahju areneb kiiremini hüpertermia tingimustes ja hüpotermiaga aeglasemalt. Kui kangad on isheemia seisundis, kuid kahju on endiselt pöörduv kiiremini kui verevoolu uuendamine võib takistada koe nekroosi või vähendada selle mahtu. Vastasel juhul mehhanismid isheemilise kahjustuse - turse, kapillaar tromboos, programmeeritud rakusurma ja infarkti raku nekroosiga. Turse ja kapillaartomboosi arendamine põletikuliste vahendajate vahendamine; väljendunud või ulatusliku turse põhjustab suurenemist intrakraniaalne rõhk. Rakkude nekrootiline surm põhjustab ATP reservide vähenemise, kahjustades ioonse homeostaasi, raammembraanide lipiidide peroksüdatsiooni oksüdeerimist vabade radikaalidega, põnevate neurotoksiinide ja ratsellulaarse atsidoosi toime tõttu laktaadi kogumise tõttu.
Isheemilise insuldi kliiniline pilt
Neuroloogilised sümptomid sõltuvad südameinfarkti lokaliseerimisest. Kliiniline pilt võib sageli määrata, milline arter on üllatunud, kuid täiesti vastavus, reeglina ei juhtu.
Embolismi korral areneb mõne minuti jooksul äge neuroloogiline puudujääk. Trombootiliste rikkumiste puhul on iseloomulikud järkjärguline areng Stroke, mõnikord 24-48 tunni jooksul, nimetatakse "insult liikumiseks." Juhul ulatusliku insuldi, ühepoolsed neuroloogilised sümptomid suureneb mitu tundi, järk-järgult hõivamine kõike kõige rohkem sobiv pool keha; Parase jaotus ei ole tavaliselt kaasas peavalu, temperatuuri tõusu või valu suurenemise keha kahjustatud osades. Sümptomite progresseerumist astus tavaliselt asendusliige stabiliseerimisperioodidega. Lööki peetakse vahesummaks, säilitades samas jääkfunktsiooni mõjutatud piirkonnas.
Aju laevade emboolia insuldi arendamisega on tõenäolisem päevaneNeuroloogiliste sümptomite tekkimist on sageli eelnev. Trombi moodustumine toimub tavaliselt öösel, nii et patsiendi neuroloogilised sümptomid tuvastavad pärast ärkamist. Lahkunarktiga areneb akunaarne infarkt, mis on üks fookuskauguse kahjustuse klassikalistest sündmustest, samas kui koor kahjustuste sümptomeid ei ole. Korduva lünkaarinfarkti tagajärjeks võib olla infarkti dementsuse arendamine.
Suurenemine fookuskauguse neuroloogilise puudujäägi ja teadvuse rikkumise ajal esimese 2-3 päeva on sagedamini tõttu kasvav turse aju, kuid see võib olla seotud ka laienemisega infarkti tsooni. Infarkti puhul on see väike, funktsionaalne paranemine on haiguse esimestel päevadel märgatavalt märgatavalt; Edasine taastumine toimub järk-järgult, mitu kuud ja kuni 1 aasta.
Isheemiline aju insult: diagnostika
Insuli diagnoosimise diagnoosimine tuleb eeldada neuroloogiliste häirete järsku esinemise korral, mis vastab verevarustuse tsoonile ühele ajuarteritele. Isheemiline insult peab kõigepealt eristama haigustega, millega kaasnevad sarnased sümptomid, hemorraagiline insult. Peavalu, kooma või kopor, oksendamine on pigem sümptomid Hemorraagia, mitte isheemia.
Kuigi esialgse diagnoosi tehakse kliinilised sümptomid, CT või MRI ja seerumi glükoosi taseme määramine on järgmised kiireloomulised sündmused. Esiteks viiakse CT kõrvaldada hemorraagia ajuna, subduraalseks või epiduraalseks hematoomi kõrvaldamiseks ja kiiresti kasvab või äkki järsult avaldas end kasvajaid. CT-märgid isegi ulatusliku isheemilise insuldi eesmise vaskulaarse basseinide tsoonis mitu tundi võib olla minimaalne: vagude siledus ja ajukoore konvolutsioon, üleminekutsooni puudumine auru ja valge aine vahel Keskmise ajuarteri tihendamine. Pärast 24-tunnist isheemiat visutakse südameinfarkti tavaliselt vähendatud tiheduse tsoonina, välja arvatud väike sillainfarkt ja piklik aju, mida saab luude esemeid peita. Diffusiooniga kaalutud MRI ja magnetresonantsi angiograafiat saab teha kohe pärast CT-d.
Lükoru, embolocal ja trombootilise insultide kliinilised erinevused ei ole usaldusväärsed, nii määratud täiendavad uuringud Tuvastada sagedased või Ühekordselt kasutatavad põhjused ja riskitegurid. Nende hulka kuuluvad kararoti dupleks ultraheli, EKG, puhastamine ekhokardiograafia, kliiniline ja biokeemilised analüüsid veri. Enamikul juhtudel täiendab õppekava magnetresonantsi või CT angiograafia abil. Lukusta uuringud, nagu Antiphoplipiidi antikehade määratlus, viiakse läbi sõltuvalt konkreetsest kliinilisest olukorrast.
Prognoosi ravi isheemilise insult aju
Tõsidust insuldi ja prognoosi hinnatakse sageli standardiseeritud näitajad, millest üks on insult skaala Riiklik instituut tervis; Selle skaala näitaja peegeldab raskust funktsionaalsed häired ja prognoos.
Esimestel päevadel edasine areng Haigused ja selle tulemus ennustada raske. Eakate vanus, teadvuse rikkumine, Aphasia ja ajukahjustuste märgid on halvad prognostilised märgid. Varajase tingimuse parandamine ja noorte vanus muudavad prognoosi soodsamaks.
Ligikaudu pooled mõõduka või raske hemiparemiga patsientidest, samuti enamik patsiente, kellel on vähem väljendunud neuroloogiline defekt, on piisav funktsionaalne taastumine, nad lakkavad vajaliku elementaarse hoolduse, adekvaatselt tajuda maailm ja võib liikuda iseseisvalt, hoolimata mittetäielik taastumine. Neuroloogilise puudujäägi täielikku taastamist täheldatakse umbes 10% patsientidest, enamik häireid ei taastata ja pärast aasta möödumist seetõttu on mõjutatud jäseme funktsioon piiratud. Isheemilised löögid on kalduvad kokku leppima, iga uuesti käiguga süvendab tavaliselt neuroloogilise puudujäägi olemasolu. Umbes 20% haiglas suremas patsientidest, samas kui suremus suureneb vanusega.
Isheemiline aju insult: ravi haiguse ägemas perioodis
Isheemilise insuldi ägeda perioodiga patsiendid on näidatud ravi statsionaarsed tingimused. Ajal esmane läbivaatus Patsiendi seisundi stabiliseerimiseks reeglina sümptomaatiline ravi. Et tagada aju nabavööndi piisav perfusioon aju auto-reguleerimise mehhanismide rikkumise tingimustes, on vaja suurenenud vererõhku. Sellega seoses ei vähendata vererõhku, kui süstoolne ei ületa 220 mm Hg. Kunst ja diastoolne - 120 mm Hg. Art. Vastavalt kahele järjestikusele mõõtmisele, mille intervalliga on rohkem kui 15 minutit, tingimusel et patsiendil ei ole märke teiste sihtorganite lüüasaamist ja ei kavatse ravida koeplasminogeeni rekombinantse aktivaatorit. Et leevendada arteriaalse hüpertensiooni intravenoosselt sisse annuses 5 mg / h, seejärel suureneb annus 2,5 mg / h iga 5 minuti järel enne jõudmist maksimaalne annus 15 mg / h, mis on vajalik süstoolse vererõhu vähendamiseks 10-15% võrra. Labetalooli manustatakse intravenoosselt alternatiivina.
Antrombootiline ravi võib hõlmata kanga aktivaatori plasminogeeni, trombolüüsi, agregaatorite ja antikoagulante. Enamik trombolüütilise raviga patsiente ei ole kehtib. erinevatel põhjustel, nii et sa pead piirduma antitrombotsüütide raviga, mis on esimese 24-48 tunni jooksul kriitilise tähtsusega. Aspiriini ja teiste antiagrisaatorite määramise vastunäidustused on Allergilised NSAID-i, peamiselt astma ja urtikaaria suhtes allergilised allergilised reaktsioonid Aspiriinis või Tartrosiinil, äge seedetrakti verejooks, G6PD puudus ja varfariini kasutamine.
Rekombinantse kanga aktivaator plasminogeeni kasutatakse esimese 3 tunni jooksul ägeda perioodi isheemilise insuldi puudumisel vastunäidustused patsiendil. Me ei tohiks unustada, et plasminogeeni kanga aktivaator võib aju hemorraagiat põhjustada vastavate tagajärgedega, mis mõnikord on surmav. Sellisel juhul suurendab plasminogeeni kanga aktivaatori töötlemine rangelt protokolliga oluliselt patsiendi funktsionaalse taastumise tõenäosust. Ravi kanga aktivaator plasminogeeniga tuleb läbi viia ainult arstidele, kellel on kogemusi ägedate löögi ravis; Kogemuste puudumine on täis raviprotokolli rikkumise tõttu selle tagajärjed verejooksu kujul patsiendi aju ja surmana. Üks raskemaid nõudeid kraani raviprotokolli on narkootikumide kasutuselevõtt hiljemalt esimese 3 tunni algusest haiguse algusest. Täpne aeg Sümptomite ilmumist saab tuvastada harva; Lisaks on enne ravi algust vaja läbi viia CT-uuring hemorraagia välistamiseks ja seejärel kõrvaldage kõik võimalikud vastunäidustused plasminogeeni koe aktivaatori kasutamisele. Tap soovitatav annus on 0,9 mg / kg; 10% annuseid manustatakse intravenoosselt kiiresti, ülejäänud osa manustatakse pikaajalise infusiooniga. Pärast käivituse manustamist tulevasel päeval toimub oluliste funktsioonide pidev jälgimine. Pärast kraani rakendamist järgmise 24 tunni jooksul välistatakse iga antikoagulantide ja antitrombootiliste ravimite kasutamine. Avatud verejooksu korral algab kiireloomuline intensiivne ravi.
Tromba või emboli n STU trombolüüsi kuvatakse ulatuslikul insuli ja esimese sümptomite välimus 3 kuni 6 tundi enne sekkumist, peamiselt keskmise aju arteri oklusiooniga. See ravimeetod on mõnes suurtes kliinikus standardne standard, kuid enamikus teistes ei ole saadaval.
Isheemilise aju insuldi ravi Hepariini või madala molekulmassiga hepariinid on näidatud aju korral venoosse tromboos Või embolochetic insused, kuna tromboosi progresseerumise korral antiagregantse ravi taustal ja võimatusega kasutada teisi ravimeetodeid. Samal ajal parenteraalne manustamine Hepariin on määratud varfariini sees. Enne ravimeid antikoagulante, CT uuringu viiakse läbi verejooksu kõrvaldamiseks. Pidev infusioon hepariini viiakse läbi juhtudel, kus osalise tromboplastiini aeg tuleb suurendada 1,5-2 korda algväärtustest, samal ajal ravi taustal varfariin MHO ei suurene 2-3.
Varfariin suurendab verejooksu tõenäosust, mistõttu seda saab määrata ainult patsientidele, kes suudavad järgida vastuvõturežiimi ja kontrollimeetmeid, mis ei ole kaldunud langeb ja võimalikud vigastused.
Pikk teraapia isheemilise insuldi.
Sümptomaatiline ravi jätkub kogu rehabilissatsiooni ja rehabilitatsiooniperioodi jooksul. Üldiste meditsiiniliste riskitegurite jälgimine aitab vähendada ajukahjustuse tsooni piirangut pärast insulti, mis viib parema funktsionaalse taastumiseni.
Karotiidi endirtektoomia toimimist näidatakse kararoti arterite stenoosiga patsientidel, kellel hiljuti kannatas väikeste löögi või TIA-ga ilma neuroloogilise defektita. Endritektoomia neuroloogiliste sümptomitega patsientidel on antitrombotsüütilise teraapiaga või ilma, näidatud enam kui 60% luumeni obstruktsioonis, millel on terviklik kõrgus või ilma oodatava elueaga vähemalt 5 aastat. Manipulatsioon võib teostada ainult kõrgelt kvalifitseeritud kirurgid, mille individuaalne näitaja tüsistuste ja suremuse sageduse sagedusega sellise operatsiooni teostamisel vähem kui 3%.
Suukaudsed antitrombotsüütide ravimid on ette nähtud vaatega sekundaarne profülaktika Korduvad löögid. Aspiriini näidatakse 81-325 mg 1 kord päevas, klopidogreeli 75 mg 1 kord päevas või kombineeritud ravimmis sisaldavad 25 mg aspiriin / 200 mg pikaajalist dipüridamooli. Soovitav on vältida samaaegset ravi Var-faryini ja antitrombotsüütiliste ravimitega verejooksu ohtu kumulatiivse suurenemise tõttu, aga kombineeritud ravi aspiriini ja varfariiniga on lubatud suure riskiga rühmades.
Isheemilise insult - südame-veresoonkonna süsteemi sellise patoloogia tagajärg, nagu tromboos, emboolism aju ateroskleroosiga, kardiogeense emboolia ja teistega. Isheemiline insult või ajuinfarkt, ei loeta iseseisev haigus, see on kliinilise sündroomi avaldamine järsk langus Varustab aju südame ja aju koe surma (nekroosi) verepinda.
Isheemilise insult on kaasas püsivad neuroloogilised sümptomid: pimedus, tundlikkuse kadumine, kõnehäired, kehaosade osa, pearinglus, mis koheselt esineb ja sageli põhjustab surma.
Isheemiline insult, erinevalt hemorraagilisest insultist ja subaraknoidjärjestusest, on ajus kõige tavalisem vereringe düsfunktsioonide valik ajus, salvestatakse 80% südame patoloogia juhtudest. Selle välimus on tingitud koristusarterite luumenist blokeerimist. Aju hapnikukudede veres ja mitte-ravi dispressiooni tapab rakke.
Meditsiinis on isheemilise insuldi liigitamiseks tavaline, sõltuvalt haiguse põhjusest ja mehhanismist; kliinilised ilmingud, Infarkti tsooni lokaliseerimine.
Arvestades patoloogia põhjus ja mehhanismi, liigitatakse ajuinfarkt liikide kaupa:
- trombemboolne - vere kappide anumade täielik blokeerimine juhtiv veres;
- hemodünaamiline - arteriaalne hüpertensioon ja hüpotensioon tekitavad aju laeva spasm, mis viib puudujäägini toitained;
- lacooner - püsiv kõrgsurve Arterite kahjustus muutub põhjustatud äärmuslikest jäsemetest ja mootori aktiivsus väheneb.
Võitluse kohas eristavad järgmised isheemiatüüp:
- mööduv isheemiline rünnak - teatud fookuses lokaliseerivad häired (näiteks pimedus silmade kohta) kaduvad päevas;
- väike insult - isheemia variatsioon, mis taastab keha funktsiooni 2 kuni 21 päeva; Sümptomite järkjärguline järkjärguline välimus mitmest tunni kuni 2-3 päeva, funktsioonide puudulik taastumine;
- lõpetatud või ulatuslik isheemiline insult - moodustunud insult pikaajalise sümptomitega.
Haiguse raskusastme osas diagnoosida insult isheemiline aju lihtne kraad, mõõdukas raskusaste ja raske vorm.
Isheemiline aju insult: põhjused ja diagnostika
 Isheemiline aju insult areneb tulemusena krooniline haigus Arterites (ateroskleroos) ja verehüüvete (tromboosi) intravaskulaarne moodustumine, samuti muu sarnaste etioloogia kahjustus. Patoloogia põhjused on otseselt seotud isheemilise olemuse tüübiga.
Isheemiline aju insult areneb tulemusena krooniline haigus Arterites (ateroskleroos) ja verehüüvete (tromboosi) intravaskulaarne moodustumine, samuti muu sarnaste etioloogia kahjustus. Patoloogia põhjused on otseselt seotud isheemilise olemuse tüübiga.
Trombemboolne insult avaldub enda tõttu suurenenud tase Kolesterool ja tekib embolismi tõttu - kattuva vaskulaarse luumeniga mis tahes ainega.
Embolismi põhjused on järgmised:
- Kolesteroolist koosneva naastude areng kolesteroolist ja verevoolu kattuvast ajus.
- Endoteliini seina (laevad) struktuuri häirimine, mille tulemuseks on aeglustumine vereringe ja vere paksenemise - tromboosi. Trombi moodustub ka südames, jalalaevad (tromboflebiit).
- Koekahjustus koos laevadega vigastuste tõttu.
- Laevade laevad, mis tulenevad ületöötamise taustal, hüpoksia, vegetatiivse vegetatiivse düstoonia, osteokondroosi, halvad harjumused ( nikotiinne sõltuvus), uimastitarbimine, kaasa ahelate ahelate. Sageli esineb sageli eakatel.
- Gaasilaevadesse sattumine.
- Ostu arterite rasvaga.
- Luumurrud, neoplasmad, operatsioonid emakakaela osakond ja rindkere.
- Põletikulised protsessid, infektsioon.
Hemodünaamilise isheemilise insult tekitab vererõhu järsu languse tõttu, mis viib ebapiisava vereringeni.
Selle riigi provotseerivad tegurid on järgmised:
- verevoolu rikkumine äge südamepuudulikkuse tõttu, müokardiinfarkt;
- veresoonte tooni langus ja vereringe maht (kokkuvarisemine), mis on põhjustatud laeva, kasvaja, anuma, anuma kudumise (kiirusega), mis moodustab rasvade ja anumate segust (naastud);
- kombinatsioon mitmest eespool nimetatud põhjustel.
Isheemiline lenduja ajuinfarkt on seotud suurendamisega vererõhk (Hüpertensioon) ja tulenevad selle aju laevade patoloogiast.
Lügari löögi põhjus on järgmised haigused:
- suurenenud veresuhkru sisaldus;
- hüpertensioon;
- aju laevade põletik (vaskuliit);
- ajukudede infektsioon (meningiit jms);
- stress olukorrad;
- halvad harjumused.
Pidage meeles, et aju koronaarse insult avaneb pärast ülalnimetatud haiguse ebaõige või hilinenud ravi, arteriaalse tromboosi arteriemboolia, arterite aterosklerootilise kahjustuse tekkele.
Isheemilise iseloomu koronaarse aju diagnoosimise diagnoosimine on vajalik ajavahemiku määramisest, millest verevool on alanud, määrates kordumise sageduse ja sümptomite järjestuse. Kõigepealt peate pöörama tähelepanu neuroloogia sümptomite ekspressioonile ja välistage võimalikud tegurid Risk (hüpo- / hüperglükeemia, hüpertensioon, arütmia jt).
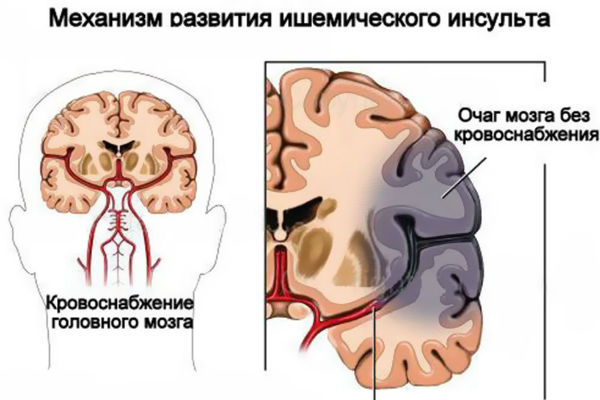
Vajalik füüsiline diagnoos (diagnoosi selgitamiseks) koosneb järgmistest menetlustest:
- Kättesaadavus Ühised sümptomid - peavalu, teadvuse häire, krambid ja teised.
- Neuroloogiliste ja meningealmärkide olemasolu.
- Laboratoorsed uuringud (kliinilised ja biokeemilised vereanalüüsid, \\ t Üldine analüüs Uriin, hemostasiogramm (vere hüübimise analüüs).
- Ajuinfarkti -Mrt ja CT aju instrumentaalne diagnostika.
- Neurovalimise meetodid võimaldavad välistada muid intrakraniaalse patoloogia ilminguid ja tuvastada peas aju ajude esimesed tunnused aju mõjutatud poolel.
- Arvuti-tomograafilised isheemilise insuldi tunnused tsoonis lühikese aja jooksul võib väljendada minimaalsena. Hiljem ilmneb südameinfarkti vähendatud tiheduse tsoonidena.
Peamine asi on õigesti luua omamoodi aju patoloogia. Kuna nende sümptomid on sarnased, on vaja eristada isheemilisi ja hemorraagilisi lööke. Võimaldada instrumentaalne diagnostika. Nende hulka kuuluvad ultraheliumi, EKG, echokardiograafia, kliinilised ja biokeemilised vereanalised. Enamikul juhtudel täiendab õppekava magnetresonantsi või CT angiograafia abil. Lukusta uuringud viiakse läbi vastavalt tähistele.
Isheemiline insult: sümptomid ja ravi põhimõtted
 Isheemiline insult, mille sümptomid ilmnevad enne selle välimust, kas vara on absoluutselt ootamatult vastu võtma. Tema Õige ühtlustamine Te saate määrata teatud sümptomite abil. Kõige sagedamini, kõigepealt, inimene võib nõrgas (mõnikord see nõrk on kaasas krampide ja normaalse hingamise rikkumisega) ja mõnikord jõuab mõnikord orientatsiooni halvenemisele kosmoses, kuid see on peamiselt minestamine.
Isheemiline insult, mille sümptomid ilmnevad enne selle välimust, kas vara on absoluutselt ootamatult vastu võtma. Tema Õige ühtlustamine Te saate määrata teatud sümptomite abil. Kõige sagedamini, kõigepealt, inimene võib nõrgas (mõnikord see nõrk on kaasas krampide ja normaalse hingamise rikkumisega) ja mõnikord jõuab mõnikord orientatsiooni halvenemisele kosmoses, kuid see on peamiselt minestamine.
Isheemilise insuldi sümptomid on peavalu, iiveldus, aeg-ajalt oksendamine. Sõltuvalt teatud veresoonte süsteemi mõjutatud arterist on patsiendil pärast minestamist patsiendil teatud fookuskauguseid neuroloogilisi märke.
Aju on mitmeid suured veresoonte võrgud:
- Esimene on kararoti arteri veresoonte võrgustik, mis sisaldab eesmist, keskmist ja tagumist arteri. Tulenevalt asjaolust, et verevarustuse tsoonid nende arterite ületab üksteist, väheneb ägeda veresoonte rikke progresseerumise tõenäosus.
- Teine on verdro-basilar veresoonte võrgustik. See varustab aju krundi verd, sealhulgas elatusvahendite jätkamiseks vajalikke keskuseid.
See veresoonte võrgustik varustab tserebelli verd, medulla ja algosakond selgroog. Vastavalt olemasolevate sümptomite neuroloog suudab täpselt kindlaks suur arteri mõjutatud haru.
Näiteks on karakeemilise infarktivarkide sümboolse infarkti märkide märgid on järgmised:
- Käte ja jalgade liikumise patoloogia.
- Kõne rikkumine, kus inimesel lihtsalt ei ole võime rääkida.
Sellised sümptomid on saadaval infarkti korral domineerivates (tavaliselt vasakul) poolkeral.
Südameinfarkti progresseerumise korral vertivel-basilar veresoonte võrgustikul suudab patsient jälgida sarnaseid häireid:
- koordineerimishäire;
- teatud sõnade ja visiooni hääldamise halvenemine;
- toidu neelamise komplikatsioon.
Kontsendi kontsentreerimisel pagasiruumis tekivad sellised rasked sümptomid varsis:
- iga osa halvatuse kiire areng;
- vererõhu märkimisväärne vähenemine;
- raske ärkamine pärast magamist;
- hingamissütri patoloogia ja hingamise sügavuse väljatöötamine;
- enurrez uriini ja fekaalid.
Kui tserebell keskenduti isheemilise insult, sümptomid on järgmised:
- peavalu;
- pearinglus;
- võimaluste puudumine lihtsalt seista või kõndida;
- keha liikumised muutuvad vastuolus;
- silmad hakkavad iseseisvalt ja kiiresti liikuma horisontaalselt või vertikaalselt.
Isoheemilise tüübi järgi ei tohiks hilinenud isheemilise tüüpi raviga. Väga sama kohtlemine on kohustatud olema pikk ja õigeaegne - alles nii saate osaliselt või täielikult jätkata tegevuse tegevust, samuti vältida ebameeldivaid ägenemisi.
Esiteks määratakse patsiendid neuroloogilise või elustamisosakonna erikambritega. Arstide kõrval on ülesanne kõrvaldada Äge patoloogia Hingamisteede ja südame-veresoonkonna süsteemid. Vajaduse korral viiakse intubatsioon läbi ja lülitatakse patsiendi sisse kunstlik hingamine. Homeostaasi püsiv jälgimine, laevade, südame ja hingamise töö toimub.
Eri prioriteediks antakse vähenemise intrakraniaalse rõhk ja ennetada aju turse. Kopsude põletikule, püelonefriidi, trombemboolia ja voodipesu põletikku.
Kõige tõhusam ravimeetod isheemilise infarkti ravimisest on trombolüüs, mis tuleb läbi viia viie tunni jooksul pärast südameinfarkti. See meetod eeldab, et ainult osa rakkudest tuleneb. Üldiselt nimetatakse seda rakkude osa isheemilise südamikuks. Selle ümbritseb tsooni lahtiühendatud rakkude, mis siiski jätkata oma elatist.
Kui inimene hakkab võtma aineid, mille toime peitub trombi heakskiidu ja lahustumist, on verevool standardiseeritud ja nende rakkude käitamise taasalustamine. Eriti selleks otstarbeks meditsiiniline ettevalmistus - Operational.
Seda kasutatakse peamiselt isheemilise käigu raviks: antikoagulandid, ainete vedelite vedeldamise, vasoaktiivsete ainete, antiagregantide, angioprotektorite, neurotrafide ja antioksüdantide ained.
Vahe teraapias vasakule ja parem pool Ei, aga individuaalne lähenemine on vaja nõuetekohaseks raviks. Lisaks on arst kohustatud valima unikaalse ravimite kombinatsiooni.
Isheemiline insult: tagajärjed, tüsistused ja elu pärast
Isheemiline insult, mille tagajärjed võivad perioodiliselt avaldada, tõsine patoloogiaPärast seda peate oma elustiili vaatama. Isheemilise insuldi komplikatsioonid võivad regresseerida. Halvimal juhul saab isik esimese kolmanda puudusrühma.
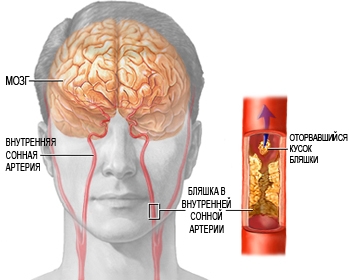 Pärast haiguse esinemist on komplikatsioone:
Pärast haiguse esinemist on komplikatsioone:
- kopsude kongestiivne põletik;
- aju turse;
- südamepuudulikkus;
- tromboembooli tungimine kopsuarteri süsteemile;
- lagunema;
- vere mürgistus.
Täieliku tervendamise järel pärast isheemilist insult on oluline ja õige toitumine. See on soovitatav umbes neli või kuus korda päevas. Toit ei tohiks sisaldada palju kaloreid ja tuleks eristada juuresolekul suur number Valgud, taimsed rasvad ja keerulised süsivesikud.
Ka väga oluline ja toores köögiviljadKuna tänu neile on paranenud biokeemiliste protsesside. Kuna jõhvikad ja mustikad aitavad kaasa vabade radikaalide kiirele eemaldamisele, tuleks need ka igapäevase toitumise sisse viia.
Märksõnad: tarbida väiksemat soola ja suitsutatud, praetud, rasvane ja jahu tooteid ning need tuleb dieedist eemaldada.
Isheemilise insuldi tüsistuste minimeerimiseks on vaja pikka rehabilitatsiooni. See tähendab, et erinevate sündmuste kompleks, mille eesmärk on tagada tagamine sotsiaalne kohandamine Mees. See on üsna oluline täielik taastumine Pärast insulti.
Nõuetekohase rehabilitatsiooni puhul tuleb see läbi viia erilise neuroloogilise sanatooriumi.
Rehabilitatsioon sisaldab mitmeid protseduure:
- füüsika;
- massaaž;
- mustuse ravi;
- igloreflexoteraapia.
Tänu nendele protseduuridele taastatakse mootor ja vestibulaarsed seadmed. Abi neuroloogi ja kõneterapeut tagab tavalise kõne taastamise. Samuti on soovitatav kasutada erinevad ravimidmis aitavad aju taastamisel.
Ärge kõrvaldage toidu kasutamist nagu kuupäevad ja marjad. Sa võid juua iga päev supilusikatäis sibula mahla mett pärast söömist toitu. Dawn, juua likööri männikoonustest.
Elu pärast isheemilist insult nõuab pidevat kontrolli ja Õige toitumine, täis magama ja puhata. Ennetamine hõlmab erinevad meetodidkelle eesmärk on kõrvaldada tõenäosus infarkti ja erinevate tüsistuste pärast seda.
On väga oluline võtta arteriaalse hüpertensiooni ravi ajal, mida uuritakse südamevalude, samuti välistavad ootamatu rõhutõstukite. Sõltuvalt sellest erinevad teguridElu pärast isheemilist insult võib kesta mitu nädalat ja võib-olla rohkem kui 10 aastat.
Isheemiline infarkt: sümptomid ja ravi
Isheemiline infarkt ilmub ebapiisava vereringes, kuna aju moodustavad koe aju on väga tundlikud hapniku puudumisega, kuna need vajavad pidevat hapniku võimsust.
Hüpoksia on eriti tundlik halli aine rakkude suhtes (ajukoore alusel). Need rakud surevad mõne minuti pärast hapniku puudumisega.
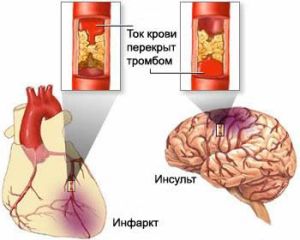 Isheemilise infarkti peamised sümptomid on järgmised:
Isheemilise infarkti peamised sümptomid on järgmised:
- keha tuimus;
- nõrkuse ja pearingluse tunne;
- tundlikkuse kaotus käes ja jalgades;
- tugev rünnak peavalu;
- raskused kõnes;
- koordineerimise rikkumise tekkimine;
- väike uimastamise tunne;
- uimasuse tunne;
- iivelduse välimus või oksendamine.
Isheemilise infarkti puhul on mees kahvatu, rõhk väheneb. Suurenenud vererõhk tekib harva, peamiselt ainult aju varre infarktiga. Impulsisageduse suureneb (kuid vähem täidetud), temperatuuri muutusi.
Kui isik on juba olnud varasem isheemiline infarkt, siis korduv rünnak (õige poolkera aju) võib mõjutada vaimse tervise seisundit. Esiteks ilmub teadvuse teadvuse teadvuse järk-järgult dementsusse.
Mõnikord näeb patsient teadvuse taastamisel hallutsinatsiooni, kaltsud, mis ilmnevad psühhoosi tunnused. Väga haruldane (trombi puhul karotiidi arteris) võib inimene minna kellele. Teadmised südameinfarkti sümptomitest võimaldab luua südameinfarkti ja võtta kiireloomulisi meetmeid.
Ajavahemiku ajurõõnemise abile ajuringluse abile isheemilise infarkti tüübile ei pruugi kaasa tuua puuetega. Esimese 1,5 tunni jooksul pärast mõju, kõige rohkem negatiivsed tagajärjed. Seetõttu avaldatakse ravi suurim mõju esimese 2 tunni jooksul.
Ajuinfarkt on hädaolukorras Patsient peaks seda kiiresti haigistama.
Haiglas on ravi peamised ülesanded:
- vereringe taastamine aju kudedes;
- kaitse närvikiudude kahjustamise eest.
Seetõttu määrab arst peaaegu esimestest tunnistest Trobs - trombolüütikumite murdmiseks vahendid. Sellised vahendid kehtivad ka müokardiinfarkti ravi jaoks. Trombolüütide verehüübe lahustamisel ei kahjustata närvirakud ja aidata vähendada kahjustuse mõõtmeid.
Vähendada ja peatada juba trombi kasvuprotsessi ja mitte anda uusi abi anticoagulantide rühma vahendit. Lisaks põhjustavad sellised ravimid vere hüübimise vähenemisele.
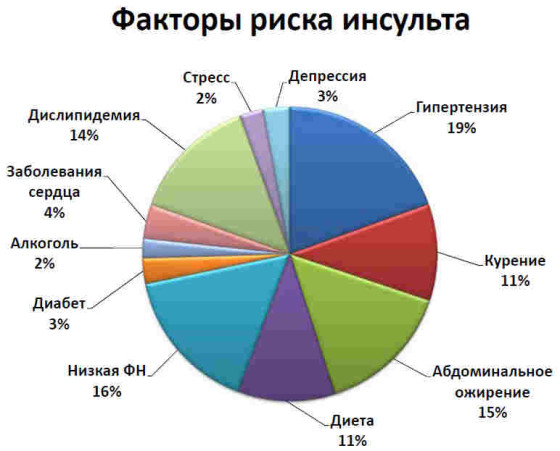
Antiagregants on vahendid, mis on suunatud vere omaduste muutmisele.. Sellised ravimite lõpetavad liimimise protsessid (või trombotsüütide agregatsioon). Antiagregants on arvu standard tööriistad meditsiinilised meetodid insult põhjustatud aju ateroskleroosi või erinevad haigused veres trombi tekkega. Isegi neid ravimit kasutatakse insuldi taaselustamise vältimise vältimisel.
Tuleb meeles pidada, et aju rakud hakkavad surema ilma pakkumise ja hapniku rikastamiseta. Alustage kohe biokeemilisi protsesse, mida saab peatada narkootikumide abil - tsütoprotektorite või neuroprotektorite abil. Viimane aitavad suurendada "surnud" rakke ümbritsevate rakkude aktiivsust. "Mitteosalised" rakud sel ajal võtta missiooni surnud rakud.
Kui teil on südameatakk ja kirurgilised meetodid Ravi, näiteks karotide endrterektoomia. Operatsiooni ajal eemaldage kararoti arteri sisesein aterosklerootilise pudeliga. Kirurgia sekkumine on valikumeede, kui insuldi põhjus on ummistusroteid arteri ummistus. See meetod Kasutatakse re-rünnakute ennetamisel või insuldi välimuse vältimiseks.
Lootus ja võimalused produktiivne ravi, taastumine pärast infarkti ja insuldi patsientidel on saadaval. Kõige olulisem on kannatlikkus, julgust ja tugevus, et saavutada positiivne tulemus.
Ajuinfarkt on üsna jube diagnoos, kuid see haigus ületab sageli eakate, kelle vanus pöördus ümber 60-aastase baari ümber. Selle haiguse teine \u200b\u200bnimi on isheemiline insult.
Hämmastav fakt: patsientidel võib esineda haiguse suhtes, minevikus ei kaebata arteriaalse hüpertensiooni. Kliini õigeaegse käitlemisega võib prognoos olla üsna soodne - patsientide taastamise juhtumid on sada protsenti.
Pärast isheemilise insuldi uurimist, sümptomeid ja selle esinemise põhjuseid ning esmaabi andmise meetodeid, võite kunagi salvestada mitte ainult oma, vaid ka kellegi teise elu.
Klassifikatsioon ja perioodilisus
Haiguse klassifikatsioon on väga ulatuslik. Me jookseme isheemia sorte juhuslikult, et koostada lüüasaamist ühine pilt. Kestus on haigus jagatud järgmistesse tüüpidesse:
- mööduv isheemiline rünnak (sellel neuroloogilise häire on fookuskaugus);
- "Väike insult" (rünnakud on pikaajaline toime ja pöördrööv neuroloogiline defekt);
- progressiivne isheemiline insult (areneb järk-järgult ja võivad ulatuda kuni mitu päeva);
- kogu isheemia (ajuinfarkti kaasneb püsiv regressiivne või puudulik puudujääk).
Aga mida haiguse klassifikatsioon näeb välja tema raskusastmega seoses:
- kerge kraad - neuroloogilised sümptomid on ebaolulised, regressioon venitatakse umbes kolm nädalat;
- keskkrip - fokaalsed sümptomid domineerivad, kuid ilmsed teadvuse häired ei ole jälgitud;
- tõsine kraad - üldise müügi rikkumised väljendunud, fookuskaugusel on ebaviisakas neuroloogiline vorm.
Keskendudes patogeneesile, arstid välja mõned ajuinfarkti ilmingud.
Selle klassifikatsiooni kohaselt on insult jagatud:
- aterotrombootiline;
- kardioemboolia;
- hemodünaamiline;
- lünkaar;
- reaalne.
Lokaliseerida isheemiline aju insult võib kõikjal. Arvestades arteriaalse basseini, tõstab esile mitmeid kahjustuse peamisi valdkondi:
- aju esikülg (keskmise, tagumise) arteri;
- peamine arter filiaalide ja selgroolüli arteri;
- sisemine (unine) arter.
Isheemia on keeruline mitmesugune protsess. Haiguste saab venitada aastaid ja on tingimuslikult jagatud viieks perioodiks:
- kõige teravam - avaldub kogu kolme päeva jooksul (esiteks);
- Äge - 28 päeva (siis tuleb järgmine etapp);
- varajane - kestab pool aastat, peetakse taastumise alguseks;
- hiline - ulatub kuni 2 aastat, on osa taastav periood;
- järelejäänud nähtused - täheldatud kahe aasta pärast.
Põhjused
Sageli tuleb ajupõhine infarkt tingitud verevoolu kattumisest kas trombooliga. Ajuring See on katki ja patsient tunneb aterosklerootilise protsessi mõju. Inimesed kannatavad sagedamini isheemiast, edastasid mööduvaid rünnakuid ja alluvad nüüd arteriaalse hüpertensiooni suhtes.
On terve plaadi krooniliste haigustega, mis on võimelised isheemia juhtima. Vana stenokardia, mille ravi folk õiguskaitsevahendid omandas laiaulatusliku ulatuse Ärevus. Enamik probleeme seisneb kardiovaskulaarse süsteemi valdkonnas.
Siin nad on:
- kõrgenenud vere viskoossus;
- kaasasündinud kardiovaskulaarsed vead;
- aeglane verevool;
- defibrillation (see protseduur provotseerib trombi haru);
- endokardiit (aktiivne reumaatiline) - vasakpoolse südame ventiilide silmatorkav;
- õmmeldud südamestimulaatorid;
- aordi aneurüsm;
- südamepuudulikkus;
- müokardiinfarkt;
- lipiidide metabolismi rikkumine;
- rasvumine ja diabeet;
- arütmia puhastamine;
- vanus (madalam künnis - 60 aastat);
- väike "isheemiline insult";
- hüpodünaamia;
- kahjulikud harjumused (tubakas, alkohol);
- migreen;
- suukaudsed rasestumisvastased vahendid;
- hematoloogilised haigused (paraproteineemia).
Kuidas tunnustada isheemiat
Patsient võib tunda haiguse lähenemisviisi, kuna isheemiline insult ja selle sümptomid muudavad end iseloomulikest puudustest tuntud:
- pearinglus (silmades põhjalikult tumeneb);
- lühiajalised kõne rikkumised;
- perioodiline (nõrkus käes või jalg, tuimus kogu keha pool);
- oksendamine ja iiveldus;
- vaate sagedus;
- Äkiline kahjum enesekontroll;
- keeli kumerus;
- võimetus naeratada
Mõnikord saab patsiendi nägu läbi viia - see selge märk Asjaolu, et kohene meditsiiniline sekkumine on vajalik.
Sümptomid
Isheemilise insult tekitanud kõne rikkumisi nimetati "AFAJA". Vasakpoolide ja parempoolsete ainete sümptomite erinevusi on teatud erinevusi - see sõltub sellest, millist aju poolkerali kahjustumist on kahjustatud.
Loetelu Üldmärgid Arvamine:
- nasolabiaalse kolmnurga parempoolne siledus;
- näo jaotus (suund sõltub kahjustuse küljest);
- "Kalasid parem põske;
- jäsemete halvatus;
- keele vasakpoolne kõrvalekalle.
Kui vertebobasilar veresoonte bassein mõjutab isheemiline insult ja selle sümptomid muutuvad mitmekesisemaks:
- koordineerimis- ja staatikahäired;
- pearinglus (pea juhtimisel ja sümptomite juhtimisel ja suureneb);
- Üldine ja visuaalne patoloogia;
- dysartrotria (Amphi tüüp, kui patsient ei saa individuaalsete tähtede tõestada);
- vaikne kõne;
- hääl hääl;
- düsfaagia (raske toidu allalata);
- paralüüs, kihelkond, tundlikkuse moonutamine (tavaliselt mõjutavad isheemia südames olevat piirkonda).
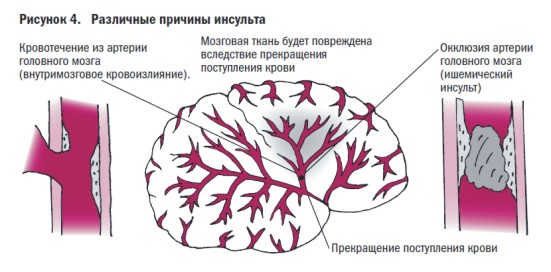
Arteri blokeerimisel lakkab vere voolavad hingamisteede ja veresoonte keskused, mis toob kaasa mitmeid halbu sümptomeid:
- teadvuse kaotus;
- tetraplegia (jäseme halvatus);
- perioodiline hingamine;
- düsfunktsioon vaagnaorganid;
- cianoz nägu ja langus südame aktiivsuse.
Cerebellum vastutab meie liikumiste koordineerimise eest. Seetõttu on selle lüüasaamine täis järgmisi tagajärgi:
- ebastabiilsus (patsient kuulub isheemilise fookuse suunas);
- oksendamine ja iiveldus;
- pearinglus ja äge migreen;
- nISAGM (tahtmatu ja terav väänamine silma õunad);
- liikumise vastuolu.
Tüsistused
Isheemiline insult, mille ravi ei olnud nõuetekohaselt rakendatud, täis tõsised tüsistused. Seetõttu on haigus oluline tunnustada varajased etapid Ja peatage oma edasine areng.
Siin on kõige tüüpilisemad tüsistused:
- (mõjutab Shin ala);
- nakkusohtlikud tüsistused (kannatused karbamiidi süsteemarendavad arengu- ja kopsupõletikku);
- aju Solity;
- kerge trombemboolia;
- urjeshondeerimise ja kaitsmise rikkumised;
- kognitiivne dissonants;
- epilepsia (20% juhtudest);
- vaimsed häired (ärrituvus, meeleolu muutus, depressioon);
- mootori düsfunktsioon (kahepoolne ja ühepoolne), halvatus, nõrkus;
- valu sündroom.
Diagnostika
Varajane diagnoos on otsustav tegur, mis võimaldab teil tuvastada isheemilise aju insult ja eristada seda sarnaste haiguste (, hemorraagilise insult).
Peamised diagnostilised meetodid varases etapis on:
- Füüsiline läbivaatus. Patsiendi seisund on hinnanguliselt mitmeid kriteeriume, mille hulgas hinge ja hemodünaamika, impulsi ja vererõhu erinevus.
- Transcraniaal Doppler. See uurimine näitab kaudselt verevoolu kiirust intrakraniaalsete arterites.
- Angiograafia. Seda peetakse efektiivne meetod Diagnostika, kuna see tuvastab aneurüsmide, luumeni ja teiste patoloogiate vähendamise.
- Echocardiograafia ja EKG. Seda peetakse kohustuslikuks diagnostiline protseduurkõrvaldab südame patoloogiad.
- X-ray uuring. Seda ei kohaldata alati, sest selle peamine eesmärk on tuvastada valguse tüsistused (Tel, aspiratsioon kopsupõletik).
- Verekatsed. Medikov on huvitatud biokeemilistest, kliinilistest ja gaasianalüüsidest, samuti koagulogramidest.
Arvutitomograafia ja MRI
Äge isheemilise insult visualiseeritakse magnetresonantstomograafia abil. Võrdluses C. arvutitomograafia See on informatiivse diagnostilise meetodi. Tomogrammid kinnitavad isheemilised muutused oklusiooni moodustumise esimesel päeval. Kui lüüasaamine areneb vähem kui 12 tundi, ei avalda pooltomogrammist katastroofilisi muutusi.
Parim-tundlikumad CT-pildid ei pruugi eristada mikroskoopilisi aju defitsiid (lünkaar ja mõjutab aju barreli piirkonda).
Diferentsiaaldiagnoos
Mõnel juhul võib patsienti vaja olla lUMMAL-PROCKURE. Enne selle kasutamist peab arst veenduma täielik puudumine Vastunäidustused. Isheemiline insult hõlmab seljaaju vedeliku läbipaistvust. Rakkude elementide ja valku sisu on normaalne. Ajuinfarkti diferentseerimine peab olema kaks sarnast lööki:
- subaraknoidne verejooks;
- aju.
Ravi
Teraapia sõltub kogumise mahust ja patsiendi seisundi. Isheemiline insult ja selle ravi võib jagada spetsiifiliseks ja aluseliseks teraapias. Baasravi Põhineb meetmete kompleksil somaatiliste haiguste ennetamise tagamiseks. Selle ravi ülesanded on järgmised:
- Reguleerige põrgu, toetage veresoonte ja südamete toimimist.
- Normaliseeri hingamisteede funktsiooni.
- Stabiliseerida patsiendi temperatuuri.
- Reguleerige homeostaasi (happe-aluse tasakaalu, vee soola tasakaal, glükoosi tase).
- Sümptomaatiline ravi.
- Uuinfektsioonide ennetamine, valguse arteri trombemboolia, voodipesu, kopsupõletik, peptilised haavandid ja jäsememurd.
Konkreetse ravi eeldab fibrinolüütiliste ainete, antikoagulantide ja antiagregantide kasutamist.
Esmaabi
Silmitsi insult, kes tabas insult, ei paanika. Et teda aidata saate hõlpsasti, mis kõige tähtsam - järgida samm-sammult juhiseid.
Sammud on:
- Asetage patsient selga ja tagama, et hapniku juurdepääs on juurdepääs. Selleks peate värava lahti võtma. Leia padi (väike rull sobib) panna ohver pea all.
- Kui süljeeritus (võimalus - lima eritumine), tuleb patsiendi pea pöörata küljele pöörata ja pannakse alltoodud salvrätik.
- Rahulik patsient. Seda tehakse 1 grammi glütsiini (ravim pannakse suu).
- Narkootikumide rõhk kaevamine ei ole patsiendi väärt, see ei ole soovitatav süstida. Kui me otsustasime rõhu alla tuua, siis ärge painutage kepi (maksimaalselt 10-15 ühikut). Rida ravimid Üldiselt vastunäidustatud (Nicoshpan, papaveriin, nikotiinhape, kuid-shp).
- Helista kiirabi või tee ennast intramuskulaarne süstimine Pirazetam (10 ml takistas aju surma). Samuti on kasulik tserebrolüsiin.
Folk õiguskaitsevahendid
Kui teie suhteline tabas stenokardia - ravi folk õiguskaitsevahenditest ei tundu mõttetu, kuid muutub ühe inimese päästmiseks üheks võimaluseks. See karm tõde puudutab ja ajusid. etnotncience Järgmised eesmärgid:
- vererõhu vähendamine;
- halvatud jäsemete taastamine;
- Kolesterooli naastest.
Taastama tavaline toimimine Jäsemeid saab teha salvide valmistamise teel, mis põhinevad taimeõli ja lahe leht. Hea valik on lahe leht, segatud kadakate ja võid. Sisekasutuseks on soovitatav pojeng tinktuur.
Ka hea abi Sibula mahla, mesi ja tsitrusviljade, mesi tinktuuri on mesi tinktuurid. Kuulus küüslaugu tinktuur Samuti on tee. Kõik need vahendid on lubatud rehabilitatsiooniperioodi jooksul, kui oht kadus, ja patsiendi keha taastatakse pärast ravimist.
Ärahoidmine
Esmane profülaktika hõlmab mõju haiguste aluseks isheemia. Arteriaalse hüpertensiooni arstidega võitlevad hüpotensiivsed ravimid. 24 tundi patsiendi vajab surve stabiliseerimist. Riskirühma suhtes peetavad patsiendid on pidevas järelevalve all.
See probleem:
- diabeet;
- arteriaalne hüpertensioon;
- peamised löögid.
Sekundaarne profülaktika põhineb kolmel teguril:
- antiagregantide kasutamine (mõnel juhul - antikoagulandid);
- vererõhu stabiliseerimine;
- dieeti järgimine (kolesterool peab olema dieedist täielikult välja jäetud).
Ole valmis kasutamiseks järgmisi ravimeid:
- cardiomagnet;
- aspart;
- agrenox;
- hüpolipideemilised ained (statiinid ja atorvastatiin);
- tromboneet;
- simvastatinas (Simvatin, Lipririmar, Vabadin, Torvakar, Atorvooror).
Seal on keerulisemad profülaktilised protseduurid (kuni keelustatud klassidega). Ajuinfarkt on parem liikuda õigeaegselt kui ohtude paljastamiseks. Püüdke minimeerida kolesterooli kasutamist, liigu rohkem ja juhtida oma kaalu.
Ja me puudutasime meid. VITI insult.

